-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Cytomegalovirová retinitida u pacienta se syndromem získané imunodeficience
Cytomegalovirus Infection (CMV) in Patients with Acquired Immunodeficiency Syndrome
Cytomegalovirus infection (CMV) in patients with acquired immunodeficiency syndrome (Acquired Immune Deficiency Syndrome, AIDS) is the most common opportunistic infection. This infection is harmless for healthy individuals, but for weakened individuals cause disease. The most common form of CMV-infection in patients with AIDS is cytomegalovirus retinitis, which occurs in 15% to 40% of cases. We report the case of aman twenty-five year old, treated for CMV retinitis and retinal vasculitis vessels. Prescribed Valcyte 900mg tbl. twice daily for 21 days with agood therapeutic effect. In patients with AIDS and decreased visual acuity is need be primarily thinking about the possible presence of CMV-infection and in time to start treatment.
Key words:
Cytomegalovirus (CMV) retinitis, AIDS, valganciklovir
Autoři: A. Stepanov 1; A. Feuermannová 1; L. Hejsek 1; N. Jirásková 1; S. Plíšek 2; P. Rozsíval 1
Působiště autorů: Oční klinika, Fakultní nemocnice Hradec Králové, přednosta prof. MUDr. Pavel Rozsíval, CSc., FEBO 1; Infekční klinika, Fakultní nemocnice Hradec Králové, přednosta doc. MUDr. Stanislav Plíšek, Ph. D. 2
Vyšlo v časopise: Čes. a slov. Oftal., 70, 2014, No. 4, p. 132-137
Kategorie: Původní práce
Souhrn
Cytomegalovirus (CMV) je upacientů se syndromem získané imunodeficience (Acquired Immune Deficiency Syndrome, AIDS) nejčastější oportunní infekční agens. Pro zdravé jedince bývá CMV neškodný, ale uoslabených či imunokompromitovaných jedinců způsobuje infekční onemocnění. Nejčastější formou CMV infekce upacientů sAIDS je cytomegalovirová retinitida, která se vyskytuje v 15 % až 40 % případů. Referujeme kazuistické sdělení opřípadu muže ve věku 23 let léčeného pro CMV retinitidu avaskulitidu sítnicových cév. Celkově byl nasazen valganciklovir (Valcyte) 900mg tbl. dvakrát denně po dobu 21 dní s dobrým terapeutickým efektem. Upacientů sAIDS ase zhoršením zraku je nutné zvážit možnost CMV infekce aeventuálně včas zahájit léčbu.
Klíčová slova:
cytomegalovirová (CMV) retinitida, AIDS, valganciklovirÚVOD
Lidský cytomegalovirus (CMV) patří do skupiny herpesvirů (Human Herpesvirus 5). K primární infekci lidským CMV dochází během života: perinatálně (buď v děloze nebo přes mateřské mléko), v dětství při úzkém kontaktu, v dospělosti kontaktním přenosem při pohlavním styku a také transfuzemi krve či krevních derivátů [11, 22].
Při zvýšení sexuální aktivity v populaci pozdních adolescentů a dospělých se výrazně zvyšuje množství osob s IgG protilátkami proti CMV [22]. Víme, že až 95 % homosexuálních mužů a téměř všichni homosexuální muži infikovaní HIV (human immunodeficiency virus) jsou CMV-séropozitivní [9, 10, 32, 41].
Po primární infekci vstupuje CMV do latentní fáze a následná reaktivace (sekundární infekce) přichází v závislosti na změnách ve vztazích mezi hostitelem a virem (těhotenství, vážné onemocnění, stres, imunosupresivní léčba, AIDS).
Reaktivace CMV se nejčastěji projevuje následujícími známkami: retinitida (asi 80 % případů) a gastrointestinální onemocnění (kolitida, ezofagitida, gastritida) asi v 15 % [19]. Cytomegalovirová retinitida je nejčastější příčinou ztráty zraku u pacientů s AIDS [1, 38]. Méně časté infekční projevy AIDS jsou encefalitida, pneumonie, polyradikulopatie, sklerozující cholangitida a hepatitida [11, 19, 33].
KAZUISTIKA
Třiadvacetiletý muž byl odeslán z infekční kliniky FNHK k očnímu konziliu pro zhoršené vidění pravého oka. Na infekční klinice byl hospitalizován pro klinickou i laboratorní progresi základního onemocnění (infekce HIV od roku 2012) při nespolupráci v terapii. Množství CD4+ lymfocytů se rovnalo 80 bb/mm3L (metoda průtokové cytometrie), virová nálož HIV 531 000 kopií/ml. Údaje z osobní anamnézy: homosexuál, intravenózní uživatel drog (Pervitin), molluscum contagiosum kůže, kandidóza orofaryngu a horních cest dýchacích, wasting syndrome, obraz encefalitidy dle magnetické rezonance. Celková léčba: Truvada tbl. (200 mg emtricitabinum a 245 mg tenofoviri disoproxilum), Reyataz tbl (atazanavirum 100 mg), Norvir (ritonavirum 100 mg), Mycomax tbl (fluconazolum 100 mg), Cotrimoxazol AL Forte (sulfamethoxazolum 800 mg a trimethoprimum 160 mg). Oční potíže pozoruje 1 měsíc jako výpadek v zorném poli oka pravého, který se postupně zvětšuje. Zraková ostrost pravého oka je 2/50, korekce zde nelepší, zraková ostrost levého oka je 6/5 naturálně. Nález na perimetru (Humprey, test 30-2): vpravo (obr. 1) je absolutní skotom v celém rozsahu zorného pole, mean deviation (MD) = -33,17 dB, vlevo (obr. 2) nacházíme body snížené citlivosti v periferii, centrum zachováno, MD = -15,92 dB. Objektivně na pravém oku nalézáme na endotelu rohovky četné precipitáty, v přední komoře ojedinělé buňky, zákaly ve sklivci BIO 1+ (binocular indirect ophthalmoscopy), papila je ohraničená (bledší barvy), na sítnici jsou patrné žlutobílé okrsky retinální nekrózy se zrnitými okraji s projevy krvácení v zóně 1 a 2, hrubé dysgrupace pigmentu, doprovodné proužky podél cév, dlouhé úseky cév se známkami těžké vaskulitidy, uzávěr cévního řečiště dolní temporální arkády, nepravidelnost cévního lumen (obr. 3). Na levém oku je nález na předním segmentu přiměřený věku, na očním pozadí dominují vatovitá ložiska ve střední periferii, jinak nitroočně bez patologického nálezu (obr. 4).
Obr. 1. Perimetr pravého oka. Absolutní skotom v celém zorném poli. 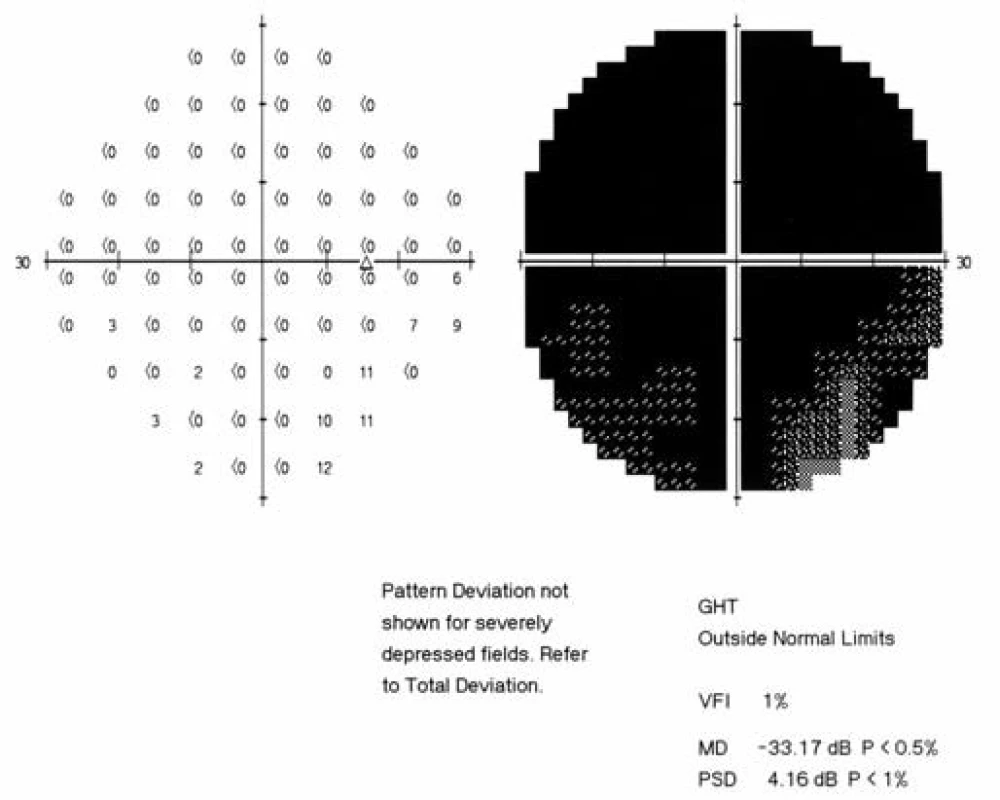
Obr. 2. Perimetr levého oka. Trubicovité vidění, periferní skotom, centrum zachováno. 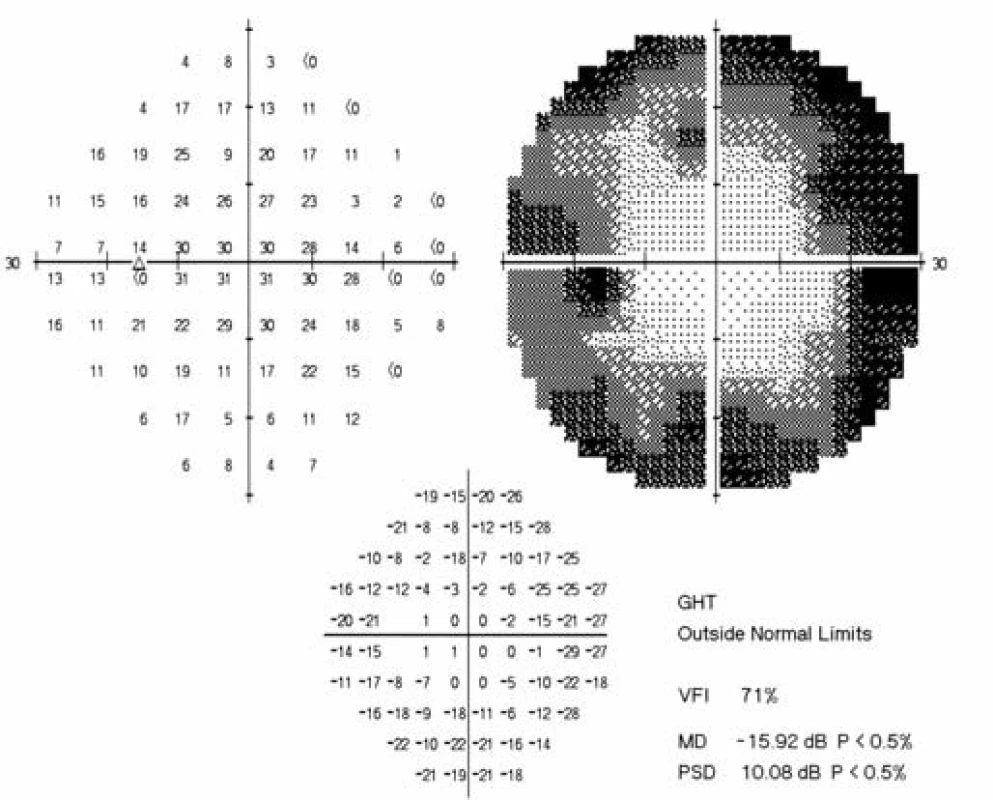
Obr. 3. Pravé oko. Akutní stadium CMV-retinitidy, žlutobílé okrsky retinální nekrózy. 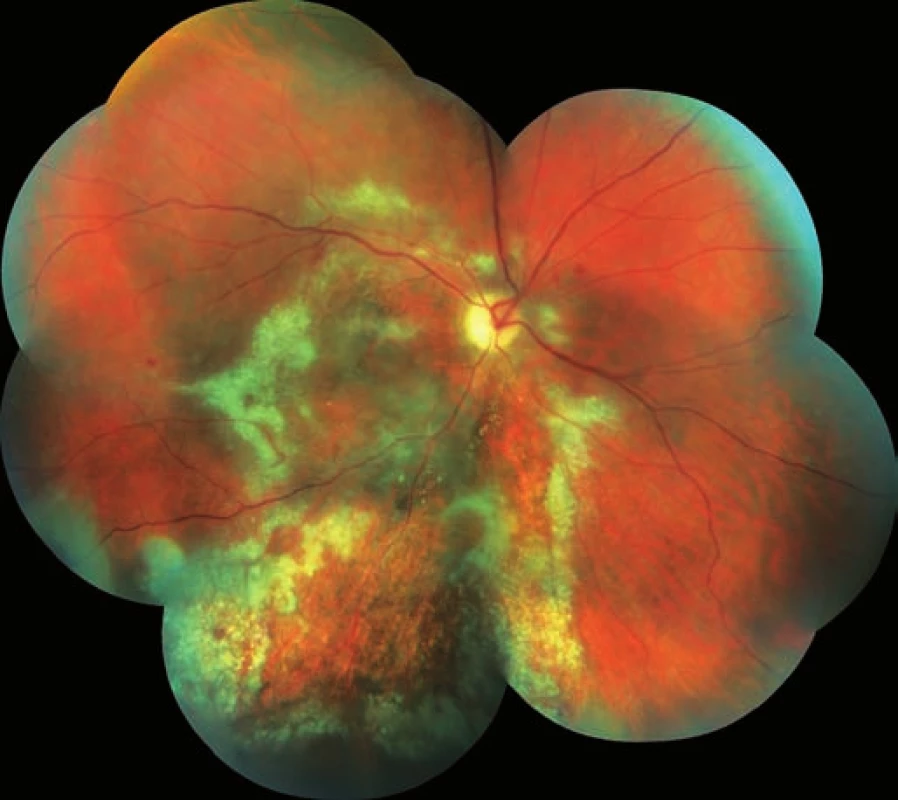
Obr. 4. Levé oko. Nález vatovitých ložisek. 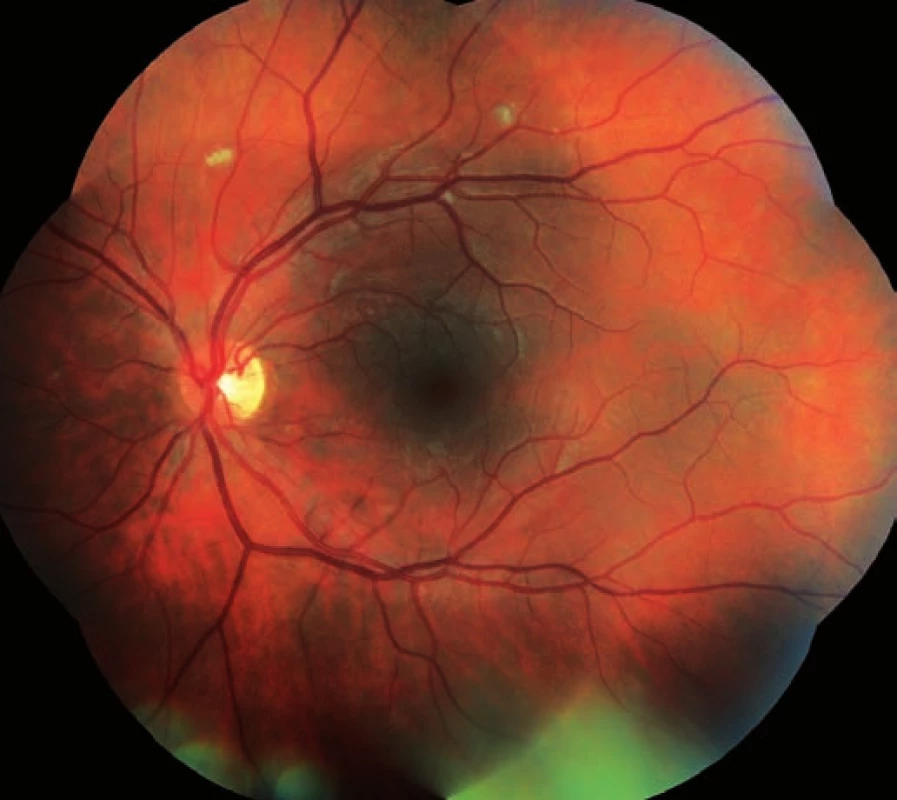
Optická koherentní tomografie (OCT) (Zeiss Cirrus) centrální krajiny oka pravého (obr. 5) ukazuje sníženou tloušťku neuroretiny, která jeví známky nekrózy a atrofie, tkáň má hyperreflexivní strukturu, centrální tloušťka je 76 μm.
Obr. 5. OCT oka pravého: snížená tloušťka neuroretiny, CT = 76 μm, která jeví známky nekrózy a atrofii, má hyperreflexivní strukturu. 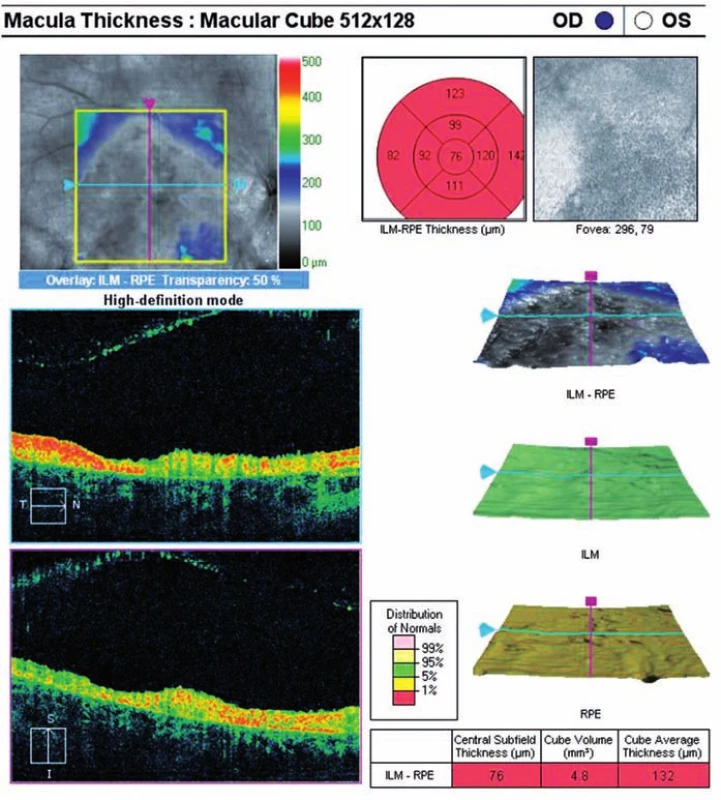
Na základě objektivního stavu byla stanovena předběžná diagnóza aktivní CMV-retinitidy vpravo, nález vatovitých ložisek na sítnici vlevo.
Na základě výsledků laboratorních hodnot a vzhledem k nálezu na očním pozadí byla zahájena perorální antivirová léčba valganciklovirem (Valcyte tbl.) v dávce 900 mg dvakrát denně na dobu 21 dní. Během následujících očních kontrol se klinický nález na předním segmentu vpravo a na očním pozadí oboustranně postupně zlepšoval (obr. 6).
Obr. 6. Pravé oko. Stav po 3 týdnech po zahájení léčby Valcyte. Zlepšení nálezu. 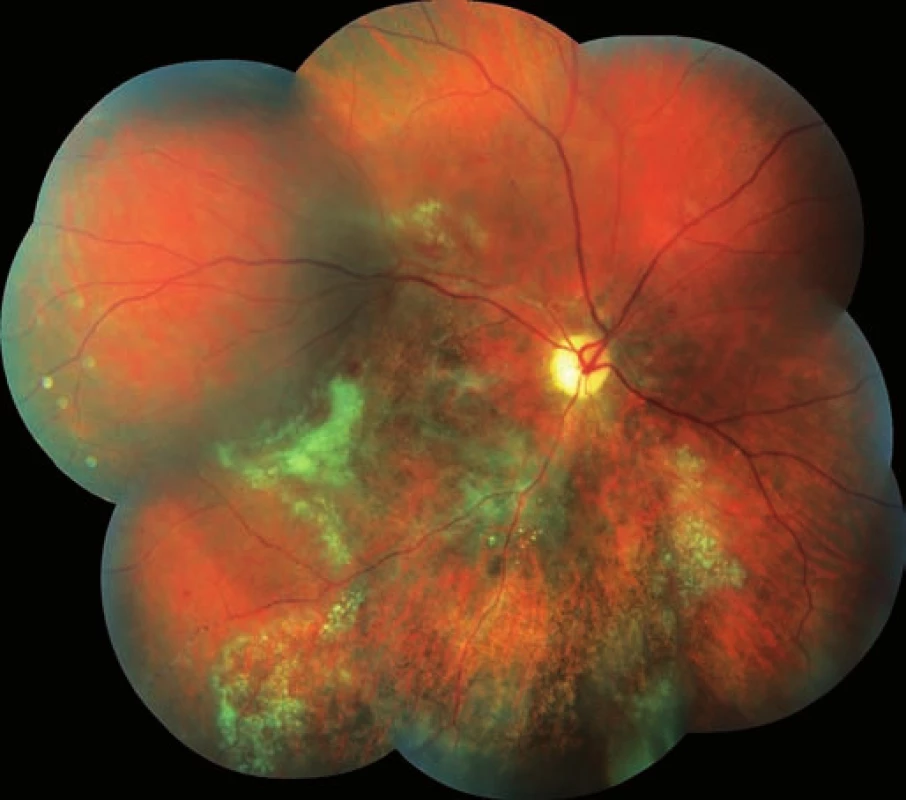
Při kontrolním vyšetření v odstupu 5 týdnů po zahájení antivirové terapie vymizely precipitáty na endotelu a tyndalizace v přední komoře pravého oka, na očním pozadí pigmentová hypertrofie na hranici ložisek chorioretinální atrofie, žlutobílé okrsky retinální nekrózy odeznívají, vatovitá ložiska vlevo se vstřebala (obr. 7, 8). Na auto-fluorescenční fotografii očního pozadí pravého oka je však patrná atrofie sítnice včetně centrální krajiny – hrubé dysgrupace pigmentu v postižené oblasti (obr. 9). Ke zlepšení centrální zrakové ostrosti pravého oka nedošlo. Nález na perimetru pravého oka zůstal bez změn, vlevo jen mírné zlepšení (obr. 10, 11).
Obr. 7. Pravé oko. Stav po 5 týdnech po zahájení léčby Valcyte. Pigmentová hypertrofie na hranici ložiska chorioretinální atrofie a depigmentace jinde. 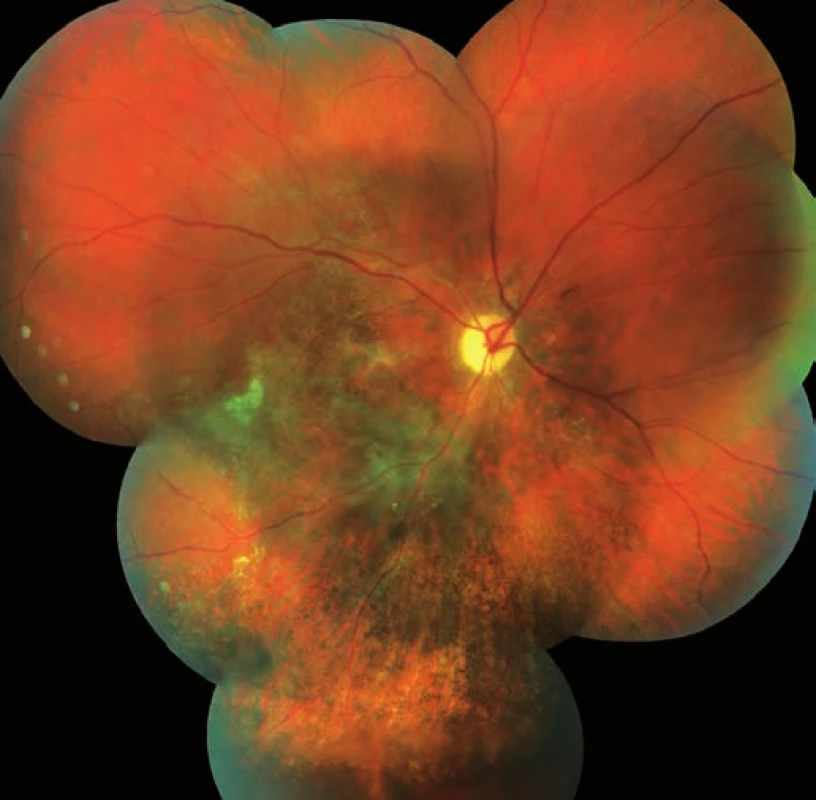
Obr. 8. Levé oko. Stav po 5 týdnech po zahájení léčby Valcyte. Vatovitá ložiska vymizela. 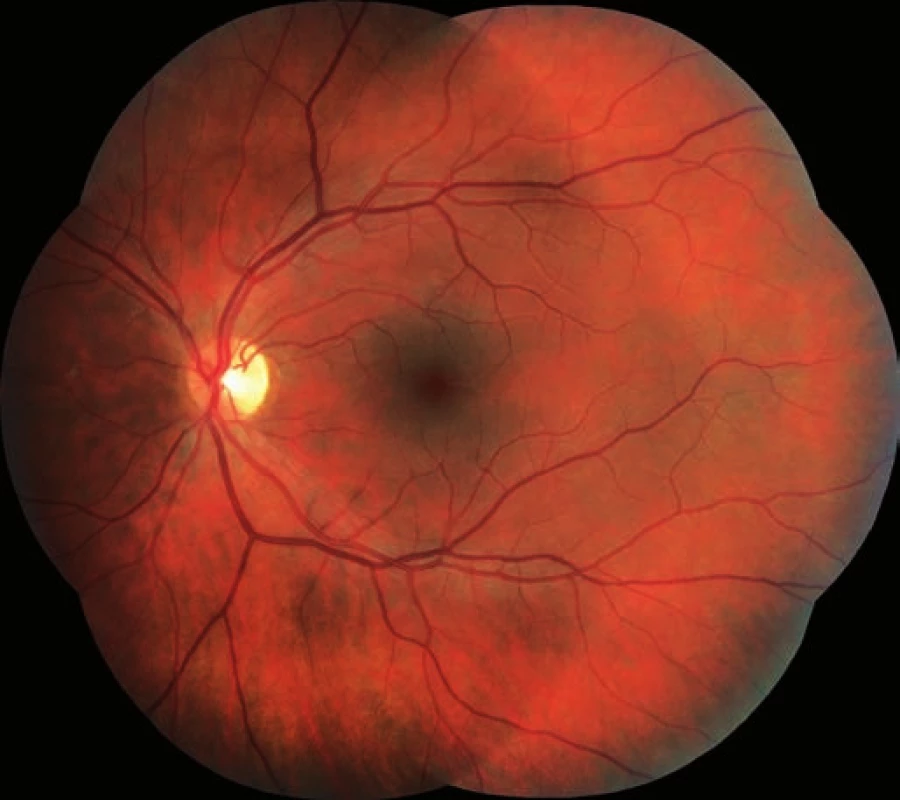
Obr. 9. Auto-fluorescenční fotografie očního pozadí oka pravého po 5 týdnech po zahájení léčby Valcyte. Atrofie sítnice včetně centrální krajiny – hrubé dysgrupace pigmentu v postižené oblasti. 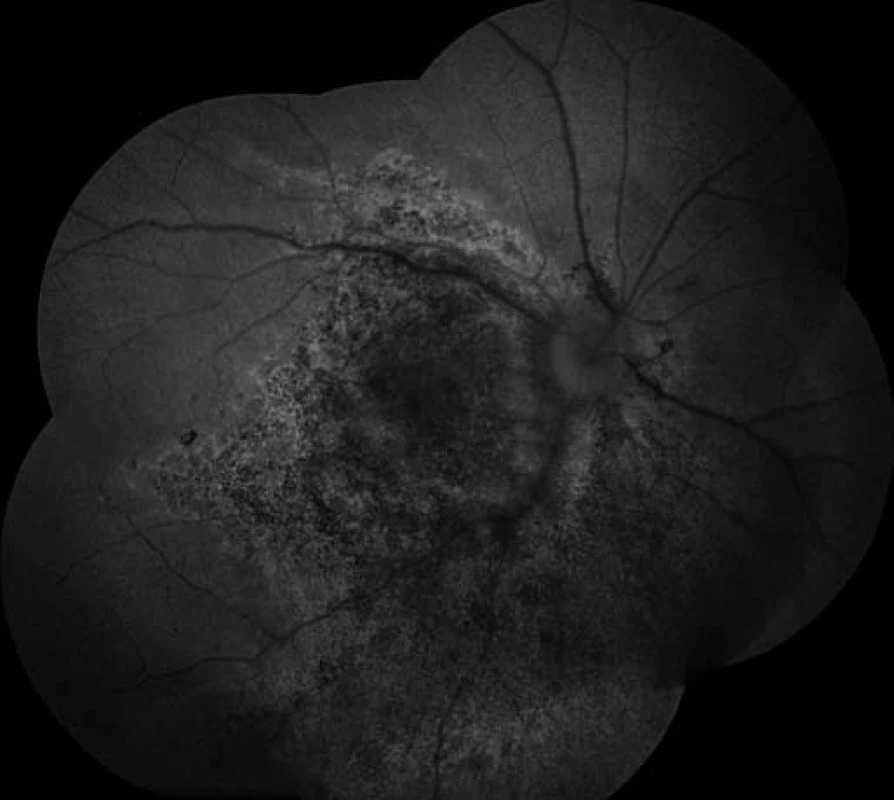
Obr. 10. Perimetr pravého oka. Stav po 5 týdnech po zahájení léčby Valcyte. 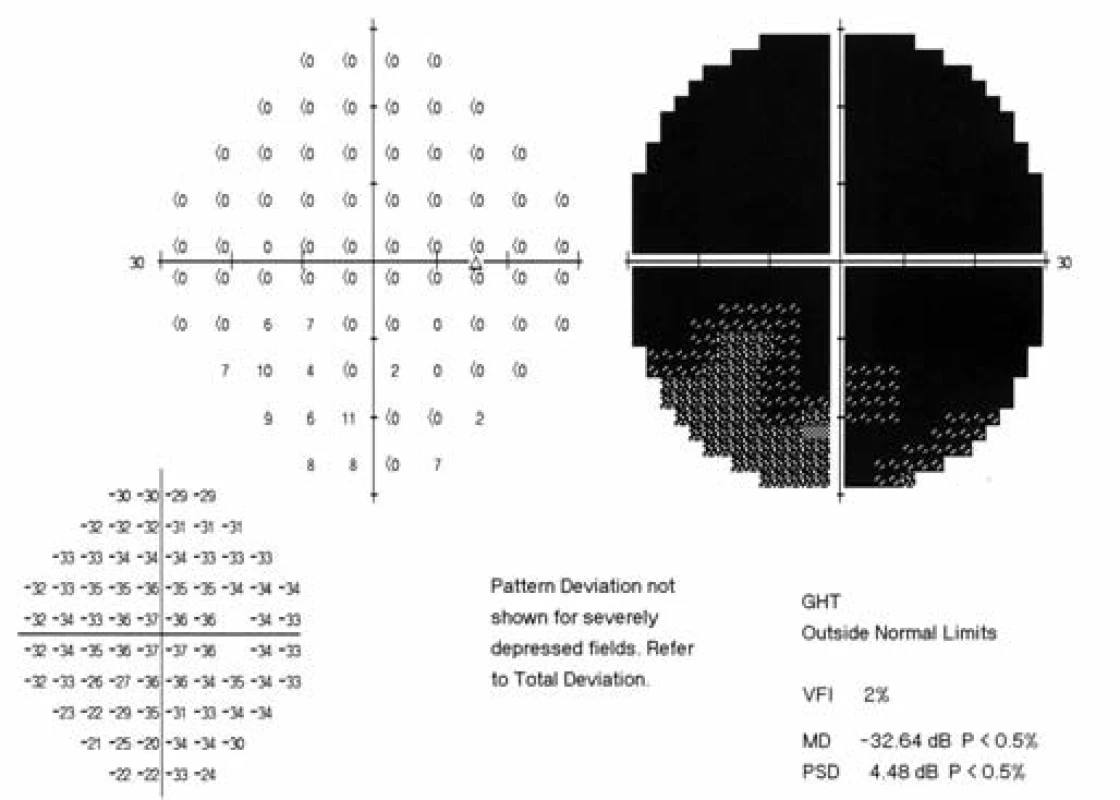
Obr. 11. Perimetr levého oka. Stav po 5 týdnech po zahájení léčby Valcyte. Body snížené citlivosti v periferii, centrum zachováno. 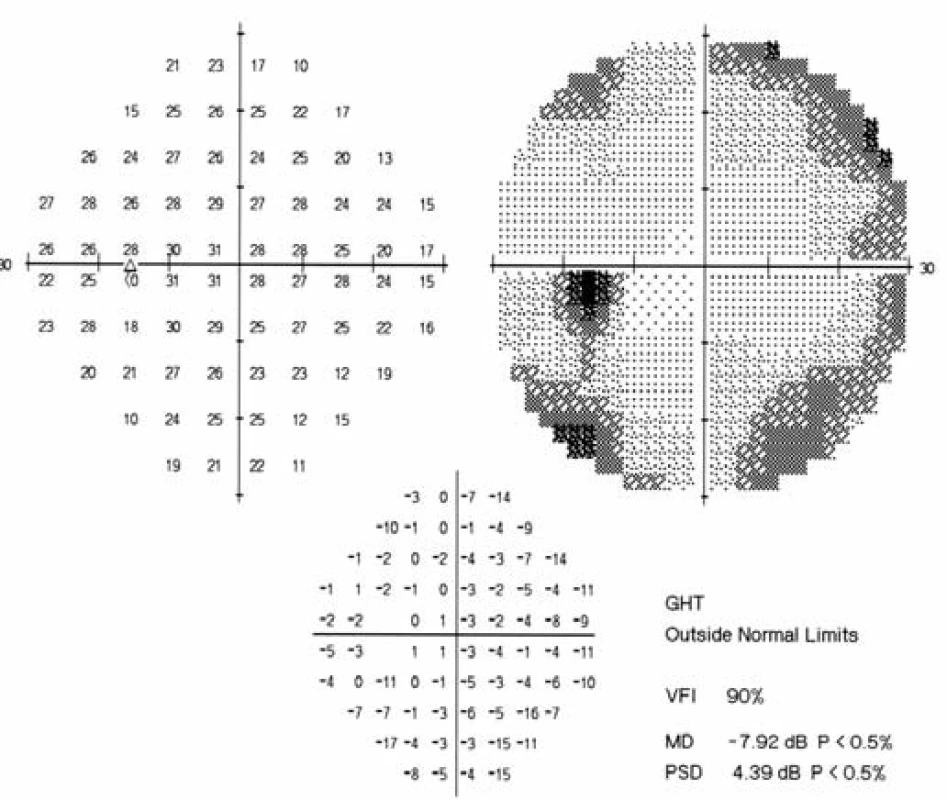
Vzhledem k stabilizaci nálezu CMV-retinitidy byl pacient převeden na udržovací dávku Valcyte 900 mg perorálně jednou denně na dobu 3 měsíců.
DISKUSE
Retinitida je vážným projevem cytomegalovirové infekce a nejčastější příčina ztráty zraku u pacientů s AIDS [1, 36, 37, 38]. V době, kdy ještě neexistovala specifická léčba CMV-retinitidy, byly obavy z oslepnutí nejčastějším důvodem sebevražd u pacientů s AIDS [8].
Již v minulosti bylo stanoveno, že nízké množství CD4+ lymfocytů (tzv. pomocné T-lymfocyty, „helpery“) je významným rizikovým faktorem pro vznik CMV-retinitidy [38, 41]. Velká studie ze skupiny Multicenter AIDS ve Spojených státech prokázala, že množství CD4+ lymfocytů pod 100 bb/mm3L, HIV séropozitivita a homosexualita, jsou významným rizikovým faktorem pro rozvoj CMV retinitidy [9, 19].
V případě snížení CD4+ pod 100 bb/mm3L se CMV-retinitida vyskytuje v 14 %. Pokud CD4+ klesne pod 50 bb/mm3L, CMV-retinitida vznikne u 24 % pacientů [19, 45]. V našem případě pacient měl počet CD4+ lymfocytů 80 bb/mm3L.
Hodge a kol. publikovali studii hodnotící různé prediktory CMV-retinitidy u pacientů s AIDS [23]. Mezi dva nejvýznamnější patří předcházející mimooční projevy CMV infekce (odds ratio (OR) = 82,99) a fotopsie nebo plovoucí zákaly ve sklivcovém prostoru (OR = 11,42). K méně významným prediktorům patří prodělané mykobakteriální infekce (OR = 3,41), nález vatovitých ložisek na sítnici (OR = 2,90), homosexualita (OR = 2,83).
Diagnózu CMV-retinitidy stanovujeme na základě vyšetření očního pozadí, nejtypičtější je přítomnost žlutobílých okrsků retinální nekrózy se zrnitými okraji [6, 42].
CMV-retinitida se šíří přímým kontaktem infikované tkáně s přiléhající zdravou sítnicí, často ve formě “stepního požáru” [12]. Zánětlivé změny na sítnici přecházejí v atrofii s trvalým postižením zrakových funkcí, co jsme zaznamenali u našeho pacienta.
Podle lokalizace projevů CMV-retinitidy na očním pozadí jsme rozdělili sítnici na 3 zóny dle Lee a kol. [40]. Zóna 1 se vyskytuje 3 000 µm od centra fovey a 1 500 µm od terče zrakového nervu. Zóna 2 je dále k periferii od zóny 1 až po ampulární vény. Zóna 3 zahrnuje všechny oblasti od vortex ampullae k ora serrata [25]. Nejhorší zrakovou prognózu má postižení zóny 1, protože zahrnuje jak foveu, tak i zrakový nerv.
CMV-retinitida se objevuje nejčastěji v zónách 2 a 3 [11, 20]. Známky zánětu na předním segmentu oka a ve sklivcovém prostoru jsou sice časté, ale nejsou tak výrazné, aby způsobily zarudnutí, bolest, přední synechie nebo zhoršily pohled na sítnici, i když sklivcové zákaly mohou časem progredovat [24].
Bez zahájení léčby CMV-retinitidy dochází k plné destrukci sítnice během 6 měsíců [24]. Rychlost progrese je poměrně pomalá, průměrně 24 μm/den [27]. Je důležité si uvědomit, že nemoc může progredovat bez zjevného nálezu bělavých ložisek nekrózy na sítnici, proto je potřeba pravidelně kontrolovat oční pozadí (hlavně stav RPE) s eventuální fotodokumentací.
Postižení pacienti mohou vnímat bílé skvrny a výpadky v zorném poli, fotopsie (v závislosti na oblasti postižené sítnice), plovoucí vločky (v případě přítomnosti sklivcových zákalů) a nebo se horší zraková ostrost [12, 21].
Existuje několik patologických stavů, které jsme v rámci diferenciální diagnostiky porovnávali s nálezem u našeho pacienta s CMV-retinitidou. Patří mezi ně HIV-retinopatie, toxoplazmová chorioretinitida, akutní retinální nekróza (ARN) a progresivní zevní retinální nekróza.
HIV-retinopatie je charakterizována větším množstvím vatovitých ložisek na sítnici. Prevalence onemocnění roste s klesajícím množstvím CD4+ buněk, zejména pokud je hodnota menší než 50 bb/mm3L [19, 45]. Dále bylo prokázáno, že zvýšená plazmatická HIV-RNA virová nálož je prediktorem rozvoje HIV-retinopatie [17]. Příčina HIV-retinopatie je stále neznámá, ačkoli bylo popsáno více faktorů, které mají vliv na abnormální průtok krve na sítnici při HIV-retinopatii [2, 14]. Na očním pozadí se vyskytují malá, žluto-bělavá, vatovitá ložiska, která představují infarkty vrstvy nervových vláken v sítnici a mohou způsobit vznik dočasného malého skotomu v zorném poli, ale většinou nezpůsobují ztrátu zraku. Obvykle se nacházejí v sítnici kolem terče zrakového nervu. Občas mohou být vatovitá ložiska spojena s mírným intraretinálním krvácením, což vede k chybné záměně za diagnózu počínající CMV-retinitidy. V takovém případě je nutno kontrolovat pacienta během následujících 4 týdnů, kdy bude možné rozlišit HIV-retinopatii (spontánní ústup vatovitých ložisek) a CMV-retinopatii (rozšíření původního infekčního ložiska na sítnici). Při HIV-retinopatii nebývají projevy zánětu v přední komoře nebo ve sklivcovém prostoru. Na rozdíl od CMV-retinitidy ložisko zánětu může spontánně vymizet během několika týdnů i bez zahájení léčby.
Toxoplazmová chorioretinitida může mít podobný nález na sítnici jako CMV-retinitida [18]. Jediný odlišující příznak je stupeň zánětu. Při toxoplazmóze se na sítnici vyskytuje oblast hutné, neprůhledné retinální nekrózy s výraznou vitritidou. Vitritida odlišuje CMV-retinitidu, která obvykle vykazuje minimální zánětlivé projevy ve sklivcovém prostoru a má suché, „granulované“ hranice [13, 26].
Akutní retinální nekróza je rychle progredující, vazo-okluzivní, nekrotizující retinitida, která se šíří po obvodu sítnice. Na rozdíl od CMV retinitidy, ARN je spojena s významným zánětem předního segmentu oka a sklivcového prostoru a vyskytuje se u imunokompetentních a imunokompromitovaných pacientů. Mezi další známky patří neuritida terče zrakového nervu, skleritida a bolest [28]. HIV-pozitivní pacienti s ARN mají většinou nižší počet CD4+ buněk než 100 bb/mm3L a očnímu nálezu často předcházejí herpetické dermatologické projevy [4].
Při těžké immunodeficienci v pozdním stadiu AIDS se může sekundárně vyskytovat progresivní zevní retinální nekróza [15]. Ale tento nález byl též hlášen u pacientů s těžkou immunodeficiencí bez HIV infekce [5, 16].
S rozšířeným využitím vysoce aktivní antiretrovirové terapie se snížil počet pacientů s AIDS, kteří mají CD4+ T-buňky nižší než 50 bb/mm3L. V důsledku toho došlo k výraznému snížení počtu nových případů výskytu oportunních infekci včetně CMV-retinitidy [7, 29].
Navíc dlouhodobé výsledky CMV-retinitidy ukazují na výrazně nižší riziko poškození zraku při použití vysoce aktivní antiretrovirové terapie [30, 31, 35].
V současné době existuje několik možností léčby CMV-retinitidy, které byly schválené americkou společnosti «The United States Food and Drug Administration» [40]. Jedná se o: ganciclovir podávaný intravenózně (Cytovene-IV; Roche Laboratories Inc), ganciclovir podávaný perorálně (Cytovene; Roche Laboratories Inc), foskarnet pro intravenózní aplikaci (Foscavir; AstraZeneca LP, Wilmington, Delaware), cidofovir podávaný intravenózně (Vistide; Gilead Sciences, Foster City, California) a valganciklovir pro perorální užití (Valcyte, Roche Laboratories Inc.). Existuje také možnost intravitreální aplikace implantátu postupně uvolňujícího léčebnou látkou: ganciclovir (Vitrasert, Bausch & Lomb, Inc, Surgical Division, Irvine, CA) a fomivirsen (Vitravene, Novartis Ophthalmics, Duluth, GA).
Jako indukční léčba se používá podání vysokých dávek anti-CMV léků (antivirotik) na dobu 2–4 týdny. Vzhledem k tomu, že replikace CMV je sice potlačena, ale virus není úplně vyloučen z těla, k zabránění další progrese retinitidy je pak nutná udržovací virostatická léčba v nižší dávce. V našem případě jsme zvolili valganciklovir jako indukční a udržovací léčbu CMV-retinitidy.
Valganciklovir (L-valin ester gancikloviru) má dobrou biologickou dostupnost po perorálním podání a rychle se po absorpci střevní stěnou metabolizuje na ganciklovir. Perorální podání poskytuje podobnou koncentraci léku v séru jako při intravenózní aplikaci gancicloviru [34, 44].
Ve srovnání s perorálně podávaným ganciklovirem má valganciklovir přibližně desetkrát vyšší perorální biologickou dostupnost a poskytuje vyšší plazmatickou koncentraci [3, 34].
Valganciklovir jako indukční léčba je dobrá alternativa k intravenóznímu podání gancikloviru u většiny pacientů s nově diagnostikovanou CMV-retinitidou a také nahrazuje ganciklovir pro udržovací léčbu při perorálním podání [11].
Mezi nejčastější nežádoucí účinky související s léčbou valganciklovirem jsou průjem (35 %), nauzea (23 %), horečka (18 %), anémie (hemoglobin < 8,0 g/l) (12 %), a neutropenie (absolutní počet neutrofilů < 500 buněk/µL) (10 %) [39]. Nežádoucí účinky u našeho pacienta jsme nezaznamenali.
ZÁVĚR
CMV-retinitida bývá nejčastějším očním projevem oportunní infekce u pacientů s AIDS.
Bez včasného zahájení léčby onemocnění postupně progreduje a vyvolává totální nekrózu sítnice a ztrátu zraku během 6 měsíců. Valganciklovir v perorálním podání je v současné době dobrou alternativou k intravenóznímu podávání gancikloviru jako indukční i jako udržovací terapie CMV-retinitidy.
Práce byla přednášena na XXII. výročním kongresu České a Slovenské oftalmologické společnosti, Praha 19. června 2014.
Do redakce doručeno dne 12. 2. 2014
Do tisku přijato dne 18. 7. 2014
MUDr. Alexandr Stepanov
Fakultní nemocnice Hradec Králové
Sokolská 581
500 05 Hradec Králové,
stepanov.doctor@gmail.com
Zdroje
1. Anonymous: Foscarnet-ganciclovir cytomegalovirus retinitis trial: 5. Clinical features of cytomegalovirus retinitis at diagnosis. Studies of Ocular Complications of AIDS Research Group in collaboration with the AIDS Clinical Trials Group. Am J Ophthalmol, 1997; 124 : 141–157.
2. Anonymous: Foscarnet-ganciclovir cytomegalovirus retinitis trial. 4. Visual outcomes. Studies of Ocular Complications of AIDS Research Group in collaboration with the AIDS Clinical Trials Group. Ophthalmology, 1994; 101 : 1250–1261.
3. Anonymous: Valganciclovir. U.S. Department of Health and Human Services. AIDSinfo, 2004, 1–5. http://aidsinfo.nih.gov/drugs/ htmldrug_tech.asp?int_id_0271. Last accessed February 22, 2006.
4. Batisse, D., Eliaszewicz, M., Zazoun, L., et al.: Acute retinal necrosis in the course of AIDS: study of 26 cases., AIDS, 1996; 10 : 55–60.
5. Benz, MS., Glaser, JS., Davis, JL.: Progressive outer retinal necrosis in immunocompetent patients treated initially for optic neuropathy with systemic corticosteroids. Am J Ophthalmol, 2003; 135 : 551–553.
6. Bloom, JN., Palestine, AG.: The diagnosis of cytomegalovirus retinitis. Ann Intern Med, 1988, 109 : 963-969.
7. Casado, JL., Arrizabalaga, J., Montes, M., et al.: Incidence and risk factors for developing cytomegalovirus retinitis in HIV-infected patients receiving protease inhibitor therapy. Spanish CMV-AIDS Study Group. AIDS, 1999; 13 : 1497–1502.
8. Culbertson, WW.: Infections of the retina in AIDS. Int Ophthalmol Clin, 1989; 29 : 108-118.
9. Drew, WL., Mintz, L., Miner, RC., et al.: Prevalence of cytomegalovirus infection in homosexual men. J Infect Dis, 1981; 143 : 188–192.
10. Drew, WL.: Cytomegalovirus infection in patients with AIDS. J Infect Dis, 1988; 158 : 449–456.
11. Dunn, JP., Martin DF.: Treatment of cytomegalovirus (CMV) retinitis in the era of highly active antiretroviral therapy., Elmwood Park, NJ: Medscape from WebMD, 2003. http://www.medscape.com/viewprogram/663. Last accessed February 22, 2006.
12. Egbert, PR., Pollard, RB., Gallagher, JG., et al.: Cytomegalovirus retinitis in immunosupressed hosts. II. Ocular manifestations. Ann Intern Med, 1980; 93 : 664–670.
13. Elkins, BS., Holland, GN., Opremcak, EM., et al.: Ocular toxoplasmosis misdiagnosed as cytomegalovirus retinopathy in immunocompromised patients. Ophthalmology, 1994, 101 : 499-507.
14. Engstrom, RE, Jr., Holland, GN., Hardy, WD., et al.: Hemorheologic abnormalities in patients with human immunodeficiency virus infection and ophthalmic microvasculopathy. Am J Ophthalmol, 1990; 109 : 153–161.
15. Engstrom, RE, Jr., Holland, GN., Margolis, TP., et al.: The progressive outer retinal necrosis syndrome. A variant of necrotizing herpetic retinopathy in patients with AIDS. Ophthalmology, 1994; 101 : 1488–1502.
16. Foster, RE., Petersen, MR., Neuss, MN., et al.: Progressive outer retinal necrosis syndrome in a lymphoma patient with good visual outcome., Am J Ophthalmol, 2001; 132 : 117–120.
17. Furrer, H., Barloggio, A., Egger, M., et al.: The Swiss HIV Cohort Study. Retinal microangiopathy in human immunodeficiency virus infection is related to higher human immunodeficiency virus-1 load in plasma., Ophthalmology, 2003; 110 : 432–436.
18. Gagliuso, DJ., Teich, SA., Friedman, AH., et al.: Ocular toxoplasmosis in AIDS patients. Trans Am Ophthalmol Soc, 1990; 88 : 63–86.
19. Gallant, JE., Moore, RD., Richman, DD., et al.: Incidence and natural history of cytomegalovirus disease in patients with advanced human immunodeficiency virus disease treated with zidovudine. The Zidovudine Epidemiology Study Group. J Infect Dis, 1992; 166 : 1223–1227.
20. Henderly, DE., Freeman, WR., Causey, DM., et al.: Cytomegalovirus retinitis and response to therapy with ganciclovir. Ophthalmology, 1987; 94 : 425–434.
21. Hennis, HL., Scott, AA., Apple, DJ.: Cytomegalovirus retinitis. Surv Ophthalmol, 1989; 34 : 193–203.
22. Ho, M.: Epidemiology of cytomegalovirus infections. Rev Infect Dis, 1990; 12(7): 701–710.
23. Hodge, WG., Boivin, JF., Shapiro, SH., et al.: Clinical risk factors for cytomegalovirus retinitis in patients with AIDS. Ophthalmology, 2004; 111 : 1326–1333.
24. Holland, G., Tufail, A., Jordan, MC.: Cytomegalovirus diseases. In Pepose, JS., Holland, GN., Wilhelmus, KR., et al.: Ocular Infection & Immunity, New York, Mosby, 1996, s. 1088–1129.
25. Holland, GN., Buhles, WC Jr, Mastre, B., et al.: A controlled retrospective study of ganciclovir treatment for cytomegalovirus retinopathy. Use of a standardized system for the assessment of disease outcome. The UCLA CMV Retinopathy Study Group., Arch Ophthalmol, 1989; 107 : 1759–1766.
26. Holland, GN., Engstrom, RE, Jr., Glasgow, BJ., et al.: Ocular toxoplasmosis in patients with acquired immunodeficiency syndrome. Am J Ophthalmol, 1988; 106 : 653–667.
27. Holland, GN., Shuler, JD.: Progression rates of cytomegalovirus retinopathy in ganciclovir-treated and untreated patients. Arch Ophthalmol, 1992; 110 : 1435–1442.
28. Holland, GN.: Standard diagnostic criteria for the acute retinal necrosis syndrome. Executive Committee of the American Uveitis Society. Am J Ophthalmol, 1994; 117 : 663–666.
29. Jabs, DA., Bartlett, JG.: AIDS and ophthalmology: a period of transition. Am J Ophthalmol, 1997, 124 : 227-233.
30. Jabs, DA., Van, Natta, ML., Thorne, JE., et al.: Course of cytomegalovirus retinitis in the era of highly active antiretroviral therapy: 1. Retinitis progression. Ophthalmology, 2004; 111 : 2224–2231.
31. Jabs, DA., Van, Natta, ML., Thorne, JE., et al.: Course of cytomegalovirus retinitis in the era of highly active antiretroviral therapy: 2. Second eye involvement and retinal detachment. Ophthalmology, 2004; 111 : 2232–2239.
32. Jackson, JB., Erice, A., Englund, JA., et al.: Prevalence of cytomegalovirus antibody in hemophiliacs and homosexuals infected with human immunodeficiency virus type 1., Transfusion, 1988; 28 : 187–189.
33. Jacobson, MA., Mills, J.: Serious cytomegalovirus disease in the acquired immunodeficiency syndrome (AIDS). Clinical findings, diagnosis, and treatment., Ann Intern Med, 1988; 108 : 585–594.
34. Jung, D., Dorr, A.: Single-dose pharmacokinetics of valganciclovir in HIV-and CMV-seropositive subjects. J Clin Pharmacol, 1999; 39 : 800–804.
35. Kempen, JH., Jabs, DA., Wilson, LA., et al.: Risk of vision loss in patients with cytomegalovirus retinitis and the acquired immunodeficiency syndrome. Arch Ophthalmol, 2003; 121 : 466–476.
36. Kožner, P., Rozsypal, H., Machala, L., et al: Dva typy cytomegalovirového postižení oka u pacientů s HIV infekcí., Klin mikrobiol inf lék, 2009, 15(5): 180-182.
37. Kožner, P., Machala, L., Rozsypal, H., et al: HIV retinopatie. Klin mikrobiol inf lék, 2009, 15(5): 183-184.
38. Kuppermann, BD., Petty, JG., Richman, DD., et al.: Correlation between CD4+ counts and prevalence of cytomegalovirus retinitis and human immunodeficiency virus-related noninfectious retinal vasculopathy in patients with acquired immunodeficiency syndrome. Am J Ophthalmol, 1993; 115 : 575–582.
39. Lalezari, J., Lindley, J., Walmsley, S., et al.: A safety study of oral valganciclovir maintenance treatment of cytomegalovirus retinitis. The Roche Valganciclovir Study Group. JAIDS J Acquir Immune Defic Syndr, 2002; 30 : 392–400.
40. Lee, CH., Bright, DC., Ferrucci, S.: Treatment of cytomegalovirus retinitis with oral valganciclovir in an acquired immunodeficiency syndrome patient unresponsive to combination antiretroviral therapy. Optometry, 2006; 77 : 167–176.
41. Mintz, L., Drew, WL., Miner, RC., et al.: Cytomegalovirus infections in homosexual men. An epidemiological study. Ann Intern Med, 1983; 99 : 326–329.
42. Palestine, AG., Rodrigues, MM., Macher, AM., et al.: Ophthalmic involvement in acquired immunodeficiency syndrome. Ophthalmology, 1984; 91 : 1092–1099.
43. Pertel, P., Hirschtick, R., Phair, J., et al.: Risk of developing cytomegalovirus retinitis in persons infected with the human immunodeficiency virus. J Acquir Immune Defic Syndr, 1992; 5(11): 1069–1074.
44. Pescovitz, MD., Rabkin, J., Merion, RM., et al.: Valganciclovir results in improved oral absorption of ganciclovir in liver transplant recipients. Antimicrob Agents Chemother, 2000; 44 : 2811-2815.
45. Sterling, TR., Chaisson, RE.: General clinical manifestation of human immunodeficiency virus infection (including the acute retroviral syndrome and oral, cutaneous, renal, ocular, and cardiac diseases). In: Mandell, GL., Bennett, JE., Dolin, R.: Mandell, Douglas and Bennett’s principles and practice of infectious diseases., 6th ed., Philadelphia, Elsevier Churchill Livingstone, 2005, s. 1546–1566.
Štítky
Oftalmológia
Článok vyšiel v časopiseČeská a slovenská oftalmologie
Najčítanejšie tento týždeň
2014 Číslo 4- Cyklosporin A v léčbě suchého oka − systematický přehled a metaanalýza
- Dlouhodobé výsledky lokální léčby cyklosporinem A u těžkého syndromu suchého oka s 10letou dobou sledování
- Účinnost a bezpečnost 0,1% kationtové emulze cyklosporinu A v léčbě těžkého syndromu suchého oka − multicentrická randomizovaná studie
- Pomocné látky v roztoku latanoprostu bez konzervačních látek vyvolávají zánětlivou odpověď a cytotoxicitu u imortalizovaných lidských HCE-2 epitelových buněk rohovky
- Konzervační látka polyquaternium-1 zvyšuje cytotoxicitu a zánět spojený s NF-kappaB u epitelových buněk lidské rohovky
-
Všetky články tohto čísla
- Preretinopatie u mladistvých s diabetem 1. typu z pohledu vyšetření citlivosti na kontrast a koherenční tomografie (pilotní studie)
- Cytomegalovirová retinitida u pacienta se syndromem získané imunodeficience
- Klinické nálezy u členů rodiny s výskytem izolované aniridie v důsledku PAX6 mutace
- Supracor, laserová metoda korekce presbyopie: výsledky ročního sledování
- Lymfangiom orbitopalpebrální oblasti
- Vzácný případ patologické mineralizace oční tkáně
- Česká a slovenská oftalmologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Lymfangiom orbitopalpebrální oblasti
- Cytomegalovirová retinitida u pacienta se syndromem získané imunodeficience
- Supracor, laserová metoda korekce presbyopie: výsledky ročního sledování
- Klinické nálezy u členů rodiny s výskytem izolované aniridie v důsledku PAX6 mutace
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



