-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Srovnání histopatologických a klinických prognostických faktorů spinocelulárních karcinomů ústní dutiny
Comparison of histopathological and clinical prognostic factors of oral squamous cell carcinomas
Introduction, aim: Oral carcinomas are a significant component of human tumors and their incidence has increased in recent years. The most important histopathological factors affecting the treatment and prognosis of oral squamous cell carcinoma include localization, size, depth of invasion, histological type, tumor grade, intravascular and perineural invasion, positivity of surgical margins and tumor to margin distance, metastases in regional lymph nodes, extracapsular spreading and type of bone invasion. The aim of the study is to evaluate the relationship of selected histopathological and clinical parameters to the stage of cancer in the group of patients operated for oral squamous cell carcinoma.
Methods: The group consisted of 42 patients (33 males and 9 females) operated for oral squamous cell carcinoma in 2005–2015, where the reconstruction phase of the operation was subsequently performed. Histological samples have been evaluated prospectively (after 2013) or re-evaluated with revision of pathological findings in biopsies prior to 2013. The values of clinical and pathological parameters were analyzed by the methods of descriptive statistics and their correlation was compared by Pearson χ2 test (Statistica 12, StatSoft), p values < 0.05 were considered statistically significant.
Results: The most common tumor location was at the floor of mouth and tongue, with spread to the lower jaw alveolar process. The treatment was initiated in stage II in 26% of patients, in stage III in 19% and in stage IV in 55%. With increasing tumor stage, there were higher rates of nodal metastases (p = 0.00004) extracapsular tumor spreading (p = 0.004), maximal depth of invasion, higher tumor grade (p = 0.001), higher recurrence rate (p = 0.039) and mortality (p = 0.003). In stage III and IV, a trend of increased frequency of perineural tumor spreading has been noted (p = 0.07). The local tumor recurrence in stage IV was associated with tumor-related death in 92,85% of cases and in the majority of cases with previous positive surgical margin.
Conclusion: In the oncology of oral carcinoma, close cooperation of all specialists involved in the diagnosis and treatment of these tumors (dentist, surgeon, pathologist, oncologist) is important. Histopathological examination of oral cancers is an important part of comprehensive patient care and provides the most important prognostic information. The goal of proper planning of the entire surgical procedure is to completely remove the tumor with healthy surgical margins as well as good aesthetic and functional results.
Keywords:
head and neck squamous cell carcinoma – oral cancer
Autoři: J. Michálek 1; R. Pink 2; Z. Dvořák 2,3; S. Brychtová 1; D. Král 2; P. Tvrdý 2; Z. Kolář 1
Působiště autorů: Ústav klinické a molekulární patologie, Lékařská fakulta Univerzity Palackého a Fakultní nemocnice, Olomouc 1; Klinika ústní, čelistní a obličejové chirurgie, Lékařská fakulta Univerzity Palackého a Fakultní nemocnice, Olomouc 2; Klinika plastické a estetické chirurgie, Lékařská fakulta Masarykovy univerzity a Fakultní nemocnice u sv. 3
Vyšlo v časopise: Česká stomatologie / Praktické zubní lékařství, ročník 119, 2019, 3, s. 68-79
Kategorie: Původní práce
Souhrn
Úvod: Nádory ústní dutiny jsou v současné onkologii nezanedbatelnou složkou nádorových onemocnění, jejich incidence v posledních letech trvale narůstá. K nejdůležitějším histopatologickým faktorům ovlivňujícím léčbu a prognózu orálních spinocelulárních karcinomů patří lokalizace, velikost, hloubka invaze, histologický typ, stupeň diferenciace tumoru, intravaskulární a perineurální invaze, pozitivita resekčních okrajů a vzdálenost nádoru od okrajů, metastázy v regionálních lymfatických uzlinách a extrakapsulární šíření, invaze a typ invaze do kosti.
Cílem práce je posoudit na souboru pacientů operovaných pro spinocelulární karcinomy ústní dutiny korelaci vybraných histopatologických a klinicko-patologických parametrů se stadiem nádorového onemocnění.
Metody: Soubor tvořilo 42 pacientů (33 mužů a devět žen) operovaných v letech 2005–2015 pro spinocelulární karcinomy ústní dutiny, u kterých byla následně provedena i rekonstrukční fáze operace. Histologické vzorky resekátů byly odečítány prospektivně (po roce 2013), popřípadě šlo o revizi nálezů s doplněním chybějících histopatologických údajů u biopsií před rokem 2013. Hodnoty jednotlivých klinických a patologických ukazatelů onemocnění byly analyzovány metodami deskriptivní statistiky a jejich korelace porovnávány Pearsonovým χ2 testem (Statistica 12, StatSoft), hodnoty p < 0,05 byly považovány za statisticky signifikantní.
Výsledky: Nejčastější lokalizace nádorů byla na spodině ústní dutiny a jazyka, s přechodem na alveolární výběžek dolní čelisti. U 26 % pacientů bylo léčení zahájeno ve II. stadiu onemocnění, u 19 % ve III. stadiu a u 55 % ve IV. stadiu. Se zvyšujícím se stadiem onemocnění stoupá četnost uzlinových metastáz (p = 0,00004), extrakapsulární šíření nádoru (p = 0,004), maximální hloubka invaze (průměrně od 8 mm ve II. stadiu, přes 9,4 mm ve III. stadiu až po 17 mm ve IV. stadiu), četnost nízké diferenciace nádorů (p = 0,001), výskyt recidiv (p = 0,039) a úmrtnost (p = 0,003). Ve třetím a čtvrtém stadiu onemocnění byl dále zaznamenán trend nárůstu frekvence perineurálního šíření nádorových buněk (p = 0,07). Lokální recidiva nádoru, v naprosté většině případů spojená s předchozím pozitivním resekčním okrajem, je u pacientů ve IV. stadiu onemocnění až v 92,85 % případů asociována s úmrtím na nádorové onemocnění.
Závěr: V onkologii nádorů ústní dutiny je důležitá těsná spolupráce všech odborníků podílejících se na diagnostice a terapii těchto nádorů (stomatolog, chirurg, patolog, onkolog). Histopatologické vyšetření resekátu ústní dutiny je důležitou součástí komplexní péče o pacienta a poskytuje nejdůležitější prognostické informace. Cílem správného naplánování celého onkochirurgického výkonu je kompletní odstranění nádoru do mikroskopicky zdravé tkáně s dobrým estetickým a funkčním výsledkem.
Klíčová slova:
dlaždicobuněčné karcinomy hlavy a krku – nádory ústní dutiny
ÚVOD
Maligní nádory ústní dutiny představují asi 30 % všech nádorů hlavy a krku. Histologicky se v 95 % případů jedná o spinocelulární karcinom (OSCC) [1]. Ročně je diagnostikováno přibližně 300 000 nových OSCC, z toho asi dvě třetiny případů připadají na rozvojové země. Oblasti charakteristické vysokou incidencí jsou jižní a jihovýchodní Asie, východní Evropa a část latinské Ameriky [2]. U mužů, s výjimkou nemelanomových nádorů kůže, patří spinocelulární karcinomy ústní dutiny, hltanu a hrtanu mezi šest nejčastějších novotvarů z hlediska incidence a představují pátou nejčastější příčinu úmrtí na rakovinu [3]. Více než 95 % OSCC vzniká u pacientů starších 40 let, muži jsou oproti ženám postiženi dvakrát častěji [3, 4].
Hlavními rizikovými faktory jsou kouření, abúzus alkoholu a žvýkání betelu [5]. Těžcí kuřáci a uživatelé alkoholu mají až osmatřicetkrát větší riziko vzniku nádoru oproti nekuřákům a abstinentům [2]. Lidský papilomavirus (HPV) hraje důležitou roli u karcinomu orofaryngu. V případě OSCC je role HPV méně důležitá, přičemž orálních karcinomů, které lze přičíst infekci HPV, jsou asi čtyři procenta případů [6]. Ukazuje se, že část orofaryngeálních karcinomů může souviset s anogenitální infekcí HPV, přičemž se uplatňuje nejen sexuální aktivita, ale i možnost autoinokulace [7]. HPV infekce je zároveň nezávislým příznivým prognostickým faktorem, čemuž odpovídá i možnost snížení dávky radioterapie u HPV asociovaných nádorů orofaryngu [8].
Přibližně u třetiny pacientů je OSCC diagnostikován ve stadiu I a II, pětileté přežití je v těchto případech 80 % (stadium I) a 65 % (stadium II). Bohužel většina OSCC je diagnostikována v pokročilých stadiích choroby (III a IV) s pětiletým přežitím menším než 50 % a celkovým přežitím 30 %, a to zejména proto, že se u těchto pacientů často vyskytne recidiva nebo vzdálené metastázy [2, 9, 10]. Za posledních několik let byla navržena řada histopatologických znaků, které se dnes už běžně využívají ke stanovení patologického stadia a mají klíčový dopad na pooperační léčbu [11]. Patří k nim lokalizace, velikost, hloubka invaze, histologický typ, stupeň diferenciace tumoru, intravaskulární a perineurální invaze, pozitivita resekčních okrajů a vzdálenost nádoru od okrajů, metastázy v regionálních lymfatických uzlinách a extrakapsulární šíření, invaze a typ invaze do kosti.
Vzhledem k intimnímu vztahu OSCC k čelistním kostem tyto karcinomy poměrně často vstupují do kostní tkáně (zejména gingivální karcinomy) [12]. Karcinomy, které prorůstají přes kortikalis jsou podle dnešní TNM klasifikace zařazeny do patologického stadia pT4a (klinické stadium IV). Nález povrchové eroze kosti/zubního lůžka primárním nádorem dásně neopravňuje ke klasifikaci nádoru pT4 [13]. Histologicky rozeznáváme tři typy kostní invaze: erozivní, infiltrativní a smíšený. Infiltrativní forma je charakterizována tvorbou nepravidelných hnízd a výběžků nádorových buněk směrem do kosti, jejich penetrací do Haversova systému a přítomností reziduálních kostních ostrůvků uvnitř tumoru. Erozivní forma kostní invaze je naopak charakterizována ostrým přechodem mezi tumorem a kostí, osteoklastickou kostní resorpcí, fibrózou podél tumoru a absencí kostních ostrůvků uvnitř nádoru. Smíšená forma kombinuje oba typy invaze [14–16].
Cílem této práce je posoudit vztah vybraných histopatologických a klinicko-patologických parametrů ke stadiu nádorového onemocnění.
SOUBOR PACIENTŮ A METODIKA
Na Klinice ústní, čelistní a obličejové chirurgie Lékařské fakulty Univerzity Palackého bylo v letech 2005–2015 provedeno ve spolupráci s pracovníky Oddělení plastické a estetické chirurgie celkem 42 rekonstrukčních výkonů. V sestavě nemocných bylo 33 mužů (79 %) a devět žen (21 %); ve většině případů se jednalo o kuřáky s kladným vztahem k alkoholu. Všichni pacienti byli léčeni pro spinocelulární karcinom s nejčastější lokalizací na spodině ústní dutiny a jazyka, s přechodem na alveol dolní čelisti (graf 1).
Graf 1. Lokalizace karcinomů dutiny ústní
Graph 1 Localization of oral carcinomas
Před chirurgickým výkonem byl každý pacient podrobně vyšetřen; u etyliků bylo provedeno vyšetření koagulace (antitrombin III, anti Xa, fibrin, fibrin degradační produkty, D-dimery) a u každého nemocného byly rovněž stanoveny základní výživové parametry (celková bílkovina, albumin, vápník, fosfor v séru). Vedle běžných zobrazovacích metod (CT hlavy a krku s kontrastní látkou) bylo u objemných nádorů indikováno PET/CT k vyloučení vzdálených metastáz. U laloků s povrchovým průběhem výživující cévy byla k vyšetření krevního průtoku využita dopplerovská flowmetrie (supraklavikulární, submentální a pektorální lalok), naopak před odběrem volné fibuly bylo k ověření kvality, velikosti cévního průtoku a anatomické lokalizace cév bérce dolní končetiny vždy indikováno vyšetření magnetickou rezonancí (MR). Před odběrem předloketního laloku byl využit Allenův test.
Výběr chirurgického přístupu k nádoru vycházel z jeho velikosti a lokalizace. U malých dobře přístupných nádorů byl volen přístup intraorální, naopak k objemným nádorům lokalizovaným v orofaryngu se přistupovalo nejčastěji po mandibulotomii. Volba rekonstrukčního postupu záležela na celkovém stavu pacienta, na stadiu maligního onemocnění a také na tom, zda se jednalo o primární, či sekundární operaci. K vlastní rekonstrukci byly voleny laloky volné (osteomyokutánní, myokutánní) nebo vzdálené. Z volných laloků byl k rekonstrukci dolní čelisti a okolních měkkých tkání (spodina ústní dutiny a jazyka) většinou využit volný fibulární lalok s kožním ostrovem. Tvář byla rekonstruována u dvou nemocných volným lalokem m. latissimus dorsi a ve dvou případech anterolaterálním lalokem, jedenkrát volným lalokem musculus rectus abdominis. U nádorů spodiny ústní dutiny a alveolu dolní čelisti bez hlubší invaze do kosti (podle CT) byla provedena exstirpace nádoru s resekcí dolní čelisti se zachováním kontinuity a následným vykrytím defektu volným muskulokutánním lalokem. Předloketním lalokem s odebranou částí vřetenní kosti byl sekundárně rekonstruován defekt horního rtu a alveolu horní čelisti.
Histologické vzorky resekátů byly odečítány prospektivně (po roce 2013), popřípadě šlo o revizi nálezů s doplněním chybějících histopatologických údajů u biopsií před rokem 2013. Byly využity tkáňové bločky fixované ve formalinu a zalité do parafinu. Pacienti byli následně rozděleni podle klinických stadií nádorového onemocnění (tab. 1) a byl sledován vztah vybraných histopatologických znaků (hloubka invaze, nádorový grade, resekční okraje, perineurální šíření, metastázy v regionálních lymfatických uzlinách, extrakapsulární šíření přes pouzdro lymfatické uzliny) a klinicko-patologických znaků (komplikace po chirurgickém výkonu, výskyt recidiv, přežití) ke stadiu onemocnění. Hodnoty jednotlivých klinických a patologických ukazatelů onemocnění byly pořízeny metodami deskriptivní statistiky a jejich korelace porovnávány Pearsonovým χ2 testem (Statistica 12, StatSoft), hodnoty p < 0,05 byly považovány za statisticky signifikantní.
Tab. 1. Rozdělení karcinomu dutiny ústní a orofaryngu pomocí TNM klasifikace do jednotlivých stadií
Tab. 1 Classification of oral and oropharyngeal carcinoma stages according to TNM classification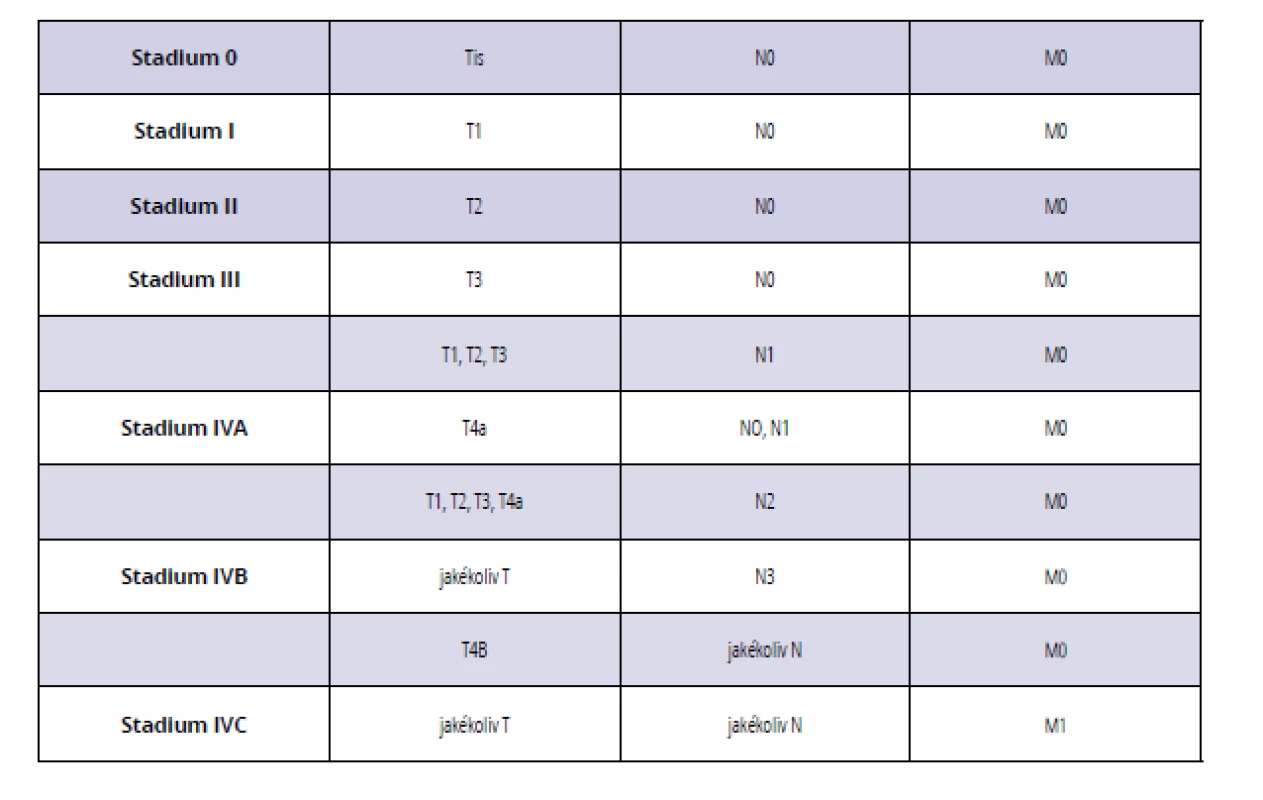
Následná onkologická terapie sestávala ve většině případů z radioterapie (50–60 Gy, rozdělených do 30 až 35 dávek) a celkové chemoterapie (cis-platina). Indikace k onkologické terapii se odvíjela od velikosti nádoru – zatímco u nemocných ve II. stadiu následovala radio-chemoterapie po chirurgickém výkonu u sedmi pacientů (63,6 %), ve IV. stadiu podstoupilo tuto léčbu až jedenadvacet nemocných (91,3 %).
VÝSLEDKY
Medián věku v souboru 42 pacientů byl 57,5 let (rozmezí 36–80 let). V jedenácti případech (26 %) bylo léčení zahájeno ve II. stadiu onemocnění (tab. 2, graf 2 a 3). Průměrná maximální hloubka invaze byla osm milimetrů. Dobře diferencované nádory (grade 1) tvořily 55 %, středně diferencované nádory (grade 2) 36 % a nízce diferencované nádory (grade 3) 9 %. Nádory byly u většiny nemocných odstraněny s bezpečnostním lemem zdravé tkáně ≥ 5 mm (64 %) kromě dvou pacientů (18 %), u kterých byly okraje resekátu pozitivní, nastala u nich recidiva a oba nemocní zemřeli na pokročilost základního nádorového onemocnění. Jen ve dvou případech (18 %) byly okraje nádoru těsné (< 5 mm a > 1 mm), v obou případech ale nádor nerecidivoval. U nemocných léčených ve II. stadiu onemocnění jsme nezaznamenali známky perineurálního šíření nádorových buněk (0 %). Z hlediska pooperačního průběhu a přihojení laloku došlo u dvou pacientů (18 %) k totální a u dalších dvou nemocných (18 %) k parciální nekróze laloku. U jednoho pacienta (č. 5) nastala nekróza anterolaterálního stehenního laloku a defekt spodiny ústní byl rekonstruován v druhé době pektorálním lalokem. U jednoho nemocného (č. 27) znekrotizoval v celém rozsahu pektorální lalok a k vyplnění defektu spodiny ústní dutiny a jazyka byl zvolen volný lalok m. latissimus dorsi. Při rekonstrukci tváře volným lalokem m. rectus abdominis (pacient č. 18) došlo k odhojení kůže a podkoží laloku, nicméně svalová vrstva se přihojila v plném rozsahu. Po rekonstrukci dolní čelisti pomocí techniky „wrap around technique“ (pacient č. 31) dolní pól pektorálního svalu podlehl nekróze a obnažená rekonstrukční dlaha byla následně překryta supraklavikulárním lalokem. U pacienta (č. 41), který byl primárně operován pro spinaliom spodiny ústní dutiny s následnou rekonstrukcí supraklavikulárním lalokem, byla pro brzkou recidivu nádoru resekována mandibula s exstirpací okolních měkkých tkání a defekt rekonstruován volnou fibulou s kožním ostrovem. Jeden pacient zemřel na srdeční selhání 12 let po výkonu.
Graf 2. Vyhodnocení přežití nemocných, recidiv a lokálních komplikací podle klinických stadií *označuje statistickou signifikanci p < 0,05, **označuje statistickou signifikanci p < 0,01
Graph 2 Evaluation of survival, relapses and local complications according to clinical stages *indicates statistical significance p < 0.05, **indicates statistical significance p < 0.01
Graf 3. Vyhodnocení histopatologických ukazatelů podle klinických stadií *označuje statistickou signifikanci p < 0,05, **označuje statistickou signifikanci p < 0,01 ECS – extrakapsulární šíření
Graph 3 Evaluation of histopathological parameters according to clinical stages *indicates statistical significance p < 0.05, **indicates statistical significance p < 0.01 ECS – extracapsular spread
Tab. 2. Přehled histopatologických a klinických parametrů u pacientů léčených ve II. stadiu onemocnění
Tab. 2 Summary of histopathological and clinical parameters of patients in stage II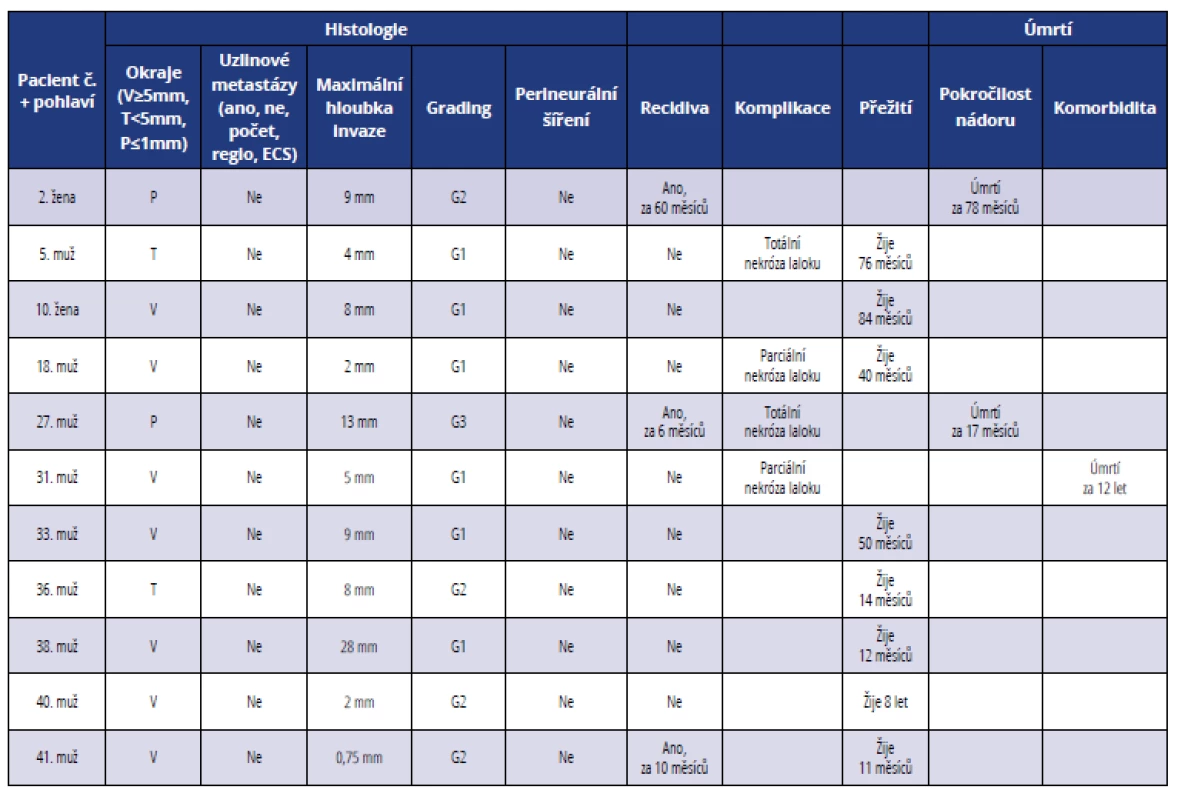
U osmi pacientů (19 %) byla léčba zahájena ve III. stadiu maligního onemocnění (tab. 3, graf 2 a 3). Průměrná maximální hloubka invaze byla 9,4 mm. Dobře diferencované nádory nebyly diagnostikovány, středně diferencované nádory tvořily 62,5 % a nízce diferencované nádory 37,5 %. Ve většině případů byly okraje resekátu těsné, tj. < 5 mm a > 1 mm (62,5 %), pouze u dvou nemocných byly okraje volné, tj. ≥ 5 mm (25 %) a u jednoho následně zemřelého pacienta byly zaznamenány okraje resekátu pozitivní, tj. ≤ 1 mm (12,5 %). Perineurální šíření nádoru bylo zaznamenáno u tří pacientů (37,5 %). Uzlinové metastázy byly u nemocných léčených ve III. stadiu onemocnění časté (87,5 %), pouze u jednoho pacienta (12,5 %) nádor nemetastazoval lymfatickou cestou. Z pacientů s metastatickým postižením uzlin připadala na jednoho pacienta průměrně jedna metastatická lymfatická uzlina. Extrakapsulární šíření nádoru přes pouzdro uzliny (ECS) nebylo diagnostikováno v žádném případě. Jeden pacient (č. 21) zemřel na lokální recidivu a pokročilost nádoru, v druhém případě (pacient č. 25) se jednalo o komorbiditu základního onemocnění. U jedné nemocné (č. 24) po rekonstrukci dolní čelisti volnou fibulou nastala totální nekróza laloku a defekt musel být znovu rekonstruován lalokem m. serratus s okolním žebrem. U jedné pacientky (č. 39) po rekonstrukci orofaryngu supraklavikulárním lalokem došlo vlivem ischemie k nekróze v terminální části a defekt na kořeni jazyka se zhojil postupnou granulací.
Tab. 3. Přehled histopatologických a klinických parametrů u pacientů léčených ve III. stadiu onemocnění
Tab. 3 Summary of histopathological and clinical parameters of patients in stage III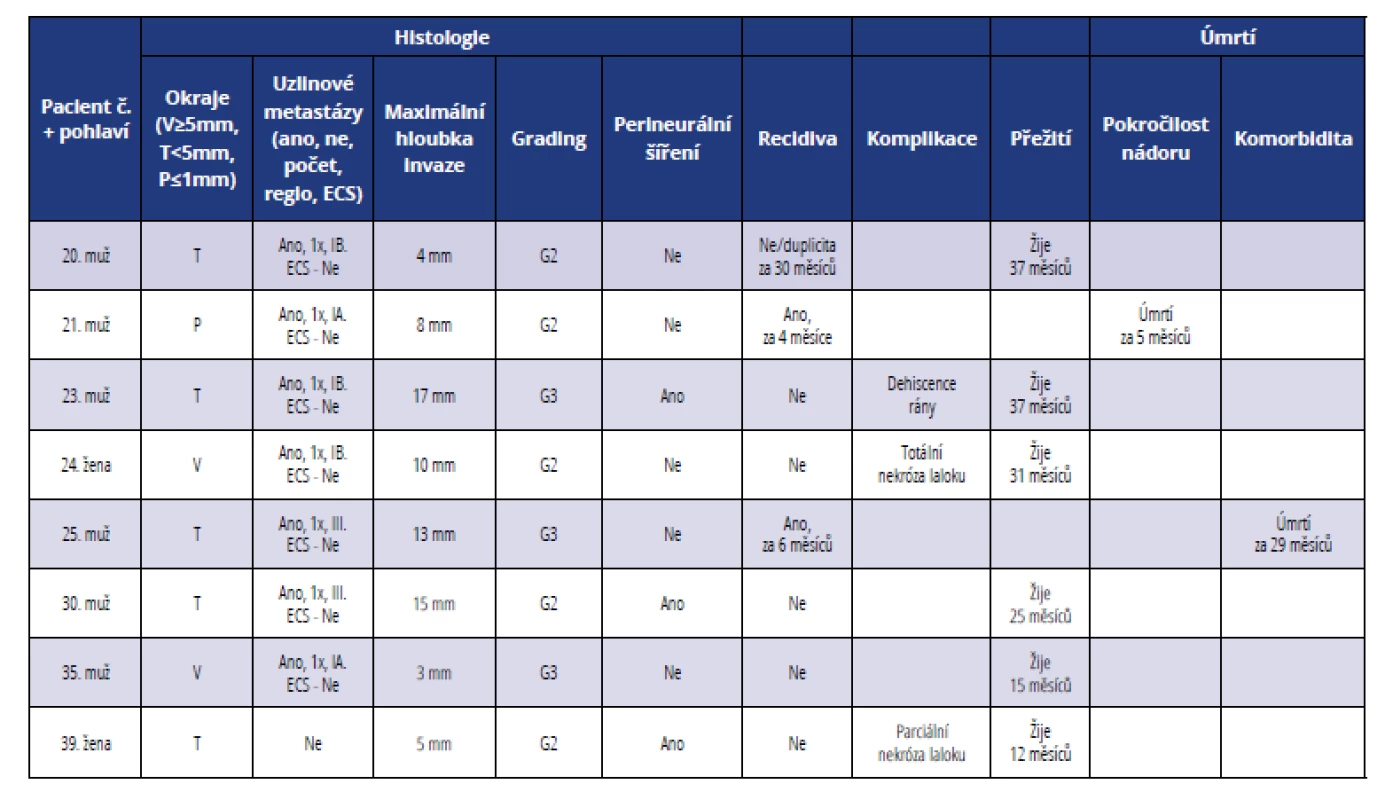
Většina nemocných (55 %) byla léčena ve IV. stadiu onemocnění (tab. 4, graf 2 a 3). Průměrná maximální hloubka invaze byla 17 mm. Dobře diferencované nádory tvořily čtyři procenta, středně diferencované nádory 39 % a nízce diferencované nádory 57 %. Více než polovina pacientů (61 %) zemřela na lokální recidivu, 17 % na komorbiditu. Úmrtí související s pokročilostí nádoru bylo až v 92,85 % spojeno s předchozí recidivou tumoru. Jeden pacient (č. 12) zemřel druhý pooperační den na plicní embolii. Ze souboru 23 pacientů léčených ve IV. stadiu onemocnění je pouze pět přeživších (22 %), z nich až ve čtyřech případech (80 %) bylo dosaženo negativního – volného resekčního okraje a v jednom případě okraje těsného (20 %). Celkově však převažovaly pozitivní okraje ≤ 1 mm (65 %), těsné okraje tvořily 13 % a pouze 22 % okrajů bylo volných ≥ 5 mm. Perineurální šíření nádoru bylo zaznamenáno u osmi pacientů (34,78 %). Uzlinové metastázy byly časté (74 %), pouze u šesti pacientů (26 %) nebyly diagnostikovány uzlinové metastázy. Z pacientů s metastatickým postižením uzlin připadalo na jednoho pacienta průměrně 2,76 metastatických lymfatických uzlin. Extrakapsulární šíření (ECS) nádoru bylo diagnostikováno častěji než v nižších stadiích, a to u devíti nemocných (39 %). U více než poloviny nemocných nádor prorůstal do kosti (52 %), nejčastěji infiltrativní cestou, která je agresivnější než cesta erozivní. Komplikace chirurgické léčby byly časté (35 %). Po rekonstrukci dolní čelisti volnou fibulou (pacient č. 6) došlo k totální nekróze laloku a defekt byl znovu rekonstruován měkkotkáňovým lalokem (m. latissimus dorsi). U pacienta č. 7 došlo k osteomyelitidě rekonstruované bradové části mandibuly s extraorální píštělí. Osteomyelitida byla léčena systémovým a místním podáváním antibiotik a defekt po excidované kožní píštěli v submentální oblasti byl rekonstruován lalokem musculus rectus abdominis. V jednom případě (pacient č. 8) došlo k postradiační osteomyelitidě kostního štěpu volné fibuly, který musel být kompletně odstraněn a defekt měkkých tkání následně rekonstruován pektorálním lalokem. U pacienta č. 13 po rekonstrukci dolní čelisti volnou fibulou se rozvinula nekróza kožního ostrova a měkké tkáně byly následně rekonstruovány pektorálním lalokem. U jedné pacientky (č. 29) po rekonstrukci defektu kořene jazyka submentálním lalokem nastala za čtyři měsíce progrese spinocelulárního karcinomu z metastatické uzliny v submandibulární oblasti. U nemocné č. 34 po rekonstrukci defektu tváře supraklavikulárním lalokem došlo v pooperačním průběhu vlivem infektu k parciální ztrátě vnější části laloku. U nemocného č. 32 byla využita k rekonstrukci dolní čelisti technika „wrap around technique“ a podobně jako u pacienta č. 31 došlo k nekróze distální části pektorálního svalu a defekt byl na přední straně krku následně překryt supraklavikulárním lalokem. Dehiscence ran u pacientů č. 22 a 23 se po odstranění nekróz postupně zhojily granulační tkání.
Tab. 4. Přehled histopatologických a klinických parametrů u pacientů léčených ve IV. stadiu onemocnění
Tab. 4 Summary of histopathological and clinical parameters of patients in stage IV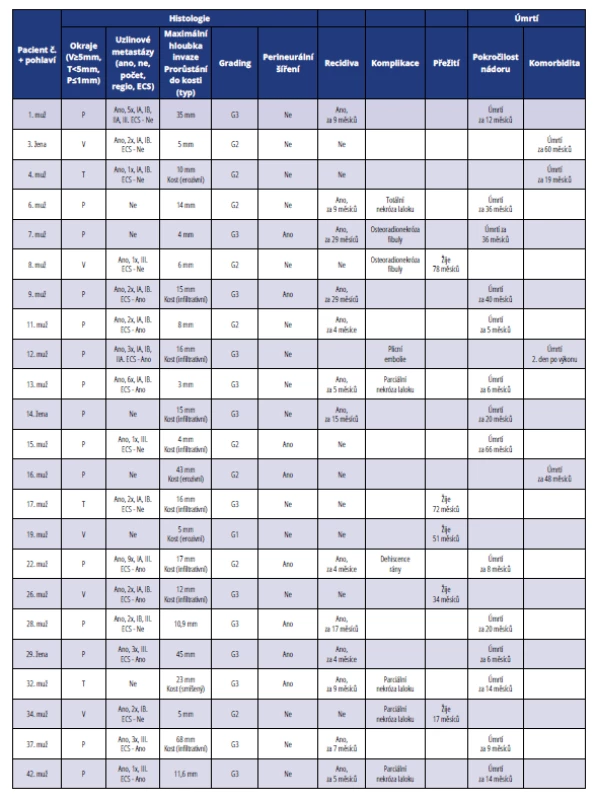
Relativní srovnání hlavních prognostických parametrů u jednotlivých stadií je uvedeno v tabulce 5.
Tab. 5. Srovnání prognostických faktorů podle klinických stadií
Tab. 5 Comparison of prognostic factors according to clinical stages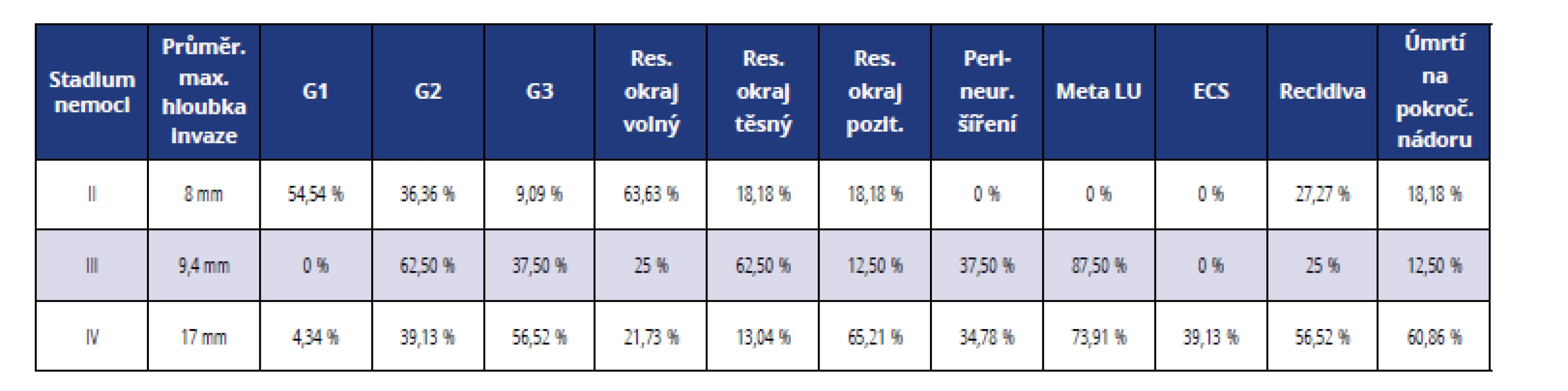
DISKUSE
Problematika nádorových onemocnění ústní dutiny je výjimečná tím, že kromě destrukční části operace se vyžaduje ve většině případů i přiměřená rekonstrukční fáze. Vzhledem k tomu je kladen značný důraz na přesné posouzení nejrůznějších histopatologických faktorů, které mají značný vliv na další prognózu pacienta. Jejich správné zhodnocení umožňuje modifikovat eventuální následnou chirurgickou terapii (reresekce, v případě peroperačního vyšetření dokonce ještě během primárního chirurgického výkonu) i komplexní onkologickou terapii (radioterapie, chemoterapie).
Velikost a hloubka invaze nádoru představují důležitý prognostický ukazatel, ale také rozhodují o operabilitě nádoru. Jak dokládají zahraniční práce, úspěšnost přežití nemocných klesá s velikostí nádoru, se kterou je spojen nejen zvýšený počet pozitivních resekčních okrajů, ale i četnost uzlin s metastázou [17–19]. Zejména hloubka invaze se ukazuje jako faktor, který značně ovlivňuje prognózu pacientů. Její význam dokládá i zavedení tohoto parametru do nejnovější osmé edice TNM klasifikace zhoubných nádorů dutiny ústní, přičemž v předchozí sedmé edici byla kritériem stadií pT1 až pT3 pouze největší velikost nádoru, bez ohledu na hloubku invaze [13]. Naše studie také potvrdila trend stoupající maximální hloubky invaze se vzrůstajícím stadiem nemoci (průměrně 8 mm ve II. stadiu; 9,4 mm ve III. stadiu a 17 mm ve IV. stadiu). Během předoperační klinické diagnostiky je často problematické přesně stanovit hloubku invaze. V současnosti probíhají v zahraničí studie, které porovnávají hloubku invaze určenou pomocí zobrazovacích metod (SONO, MR) s finální histologií. Zdá se, že přesnější a méně zatěžující je stanovení hloubky invaze pomocí speciální ultrazvukové sondy, kdy autoři uvádějí až 95% shodu s histopatologickým vyšetřením [20].
Nádorový grade je mnohdy podceňovaný ukazatel vzhledem k jeho subjektivnímu vyhodnocování, dnes však existují standardní kritéria jeho hodnocení [21]. Grading samotný může být nezávislým prognostickým faktorem OSCC, ale nízce diferencované nádory jsou také častěji spojeny s perineurální a lymfovaskulární invazí. Navíc, nízce diferencované nádory rostou spíše v podobě prstovitých výběžků, malých ostrůvků nebo disperzních jednotlivých buněk v invazivním čele nádoru a tento způsob růstu se ukazuje jako prognosticky nepříznivý [21, 22]. V naší studii byla zjištěna velmi silná asociace mezi vyšším nádorovým gradem a vyšším stadiem nádorového onemocnění (p = 0,001), která potvrzuje neprávem podceňovanou roli nádorového gradu jako prognostického ukazatele.
Pozitivita resekčního okraje nádoru je jedním z nejdůležitějších histopatologických prognostických znaků. Základním předpokladem úspěchu chirurgické léčby orálních karcinomů je radikální odstranění nádoru s bezpečnostním lemem zdravé tkáně o rozsahu pěti milimetrů a více. Okraj nádoru s lemem zdravé tkáně menším než pět milimetrů a větším než jeden milimetr se označuje jako těsný; kompletní odstranění tumoru je v tomto případě nejisté. O pozitivním okraji mluvíme v případech, kdy nádorová tkáň dosahuje do okraje resekátu, eventuálně vzdálenost nádorových buněk od okraje resekátu je méně než jeden milimetr [23]. Pooperační recidiva tumoru je v těchto případech velmi pravděpodobná a úspěch operace nejistý. Pozitivní resekční okraje jsou nejčastější příčinou lokálních recidiv tumoru. V sestavě našich nemocných převažuje pozitivita resekčních okrajů u pacientů léčených ve IV. klinickém stadiu, která signifikantně převyšuje nad pozitivitou okrajů v III. a II. stadiu (p = 0,005). To ukazuje, že výskyt nádorových struktur v blízkosti resekčního okraje může být považován za indikátor agresivnější nemoci, jak vyplývá i ze studie Sutton a kol. [24].
Četnost recidiv nádoru byla statisticky významně vyšší (p = 0,039) ve IV. stadiu onemocnění proti stadiím nižším. Současně se ukázalo, že lokální recidiva nádoru, která byla v naprosté většině případů spojena s předchozím pozitivním resekčním okrajem, byla u pacientů ve IV. stadiu onemocnění až v 92,85 % případů asociována s úmrtím na vlastní nádorové onemocnění. Lze tak usuzovat, že předpokladem přežití nemocných ve IV. stadiu onemocnění je zejména dosažení negativního (volného) resekčního okraje a s tím související pokles výskytu recidivy.
Lokální recidiva souvisí ve většině případů s těsným nebo pozitivním resekčním okrajem, může však hrát roli i perineurální šíření nádorových buněk [25]. U většiny nádorů je možné šíření nádorových buněk podél perineurálního prostoru až do délky dvou centimetrů, takže maligní buňky nejsou odstraněny při chirurgické resekci a radioterapii a dochází k lokální recidivě [11]. V našem souboru byla perineurální invaze ve vyšší frekvenci zjištěna ve III. stadiu (37,5 %) a IV. stadiu nemoci (34,78 %) ve srovnání s II. stadiem (0 %), statistická signifikance nebyla významná (p = 0,07).
Metastázy v regionálních lymfatických uzlinách představují jeden z nejvýznamnějších prognostických údajů, ovšem nejde jen o samotnou pozitivitu uzlin, ale i o další faktory, jako je počet postižených lymfatických uzlin, anatomická lokalizace uzlin, velikost metastáz a zejména extrakapsulární šíření nádorových buněk do extranodálních měkkých tkání (ECS). ECS je významným determinantem prognózy vzhledem k jeho spojení se zvýšeným rizikem recidivy a vzdálenými metastázami [26] a byl začleněn do TNM klasifikace jako další determinanta složky pN [13]. Naše práce je v souladu s předpokladem, že se zvyšujícím se stadiem onemocnění výrazně signifikantně stoupá četnost uzlinových metastáz (p = 0,00004), průměrný počet postižených lymfatických uzlin u jednoho pacienta a extrakapsulární šíření nádoru v postižených uzlinách (p = 0,004). ECS bylo prokázáno pouze u pacientů s pokročilými nádory IV. stadia, a je tedy jednoznačným ukazatelem velice špatné prognózy.
Invaze do kosti mandibuly/maxilly je známkou IV. stadia nemoci (pT4a podle TNM klasifikace). Tato klasifikace však nerozlišuje typ kostní invaze (erozivní, infiltrativní, smíšený), přičemž existují důkazy o tom, že prognóza jednotlivých typů kostní invaze se může lišit. Infiltrativní léze mají větší pravděpodobnost lokoregionální nebo vzdálené recidivy nádoru [4]. Tato hypotéza je v souladu s výsledky naší studie, kde v případě infiltrativního typu kostní invaze byla četnost recidiv vyšší ve srovnání s erozivním typem (57 % vs. 0 %).
V případě následných komplikací po rekonstrukčních výkonech nebyly zaznamenány signifikantní rozdíly mezi jednotlivými stadii nádorového onemocnění (p = 0,998), což asi spíše souvisí se zdravotním stavem pacienta a úspěšností provedení rekonstrukčního výkonu.
ZÁVĚR
Z histopatologického hlediska se zdají být prognosticky nejdůležitější následující parametry (tab. 5 a 6):
- pozitivní nebo těsný resekční okraj,
- nádorový grade,
- počet uzlinových metastáz, zejména ve spojení s extrakapsulárním šířením,
- hloubka invaze nádoru.
Tab. 6. Statistická významnost vybraných histopatologických a klinicko-patologických parametrů ve vztahu ke stadiu nádorového onemocnění
*označuje statistickou signifikanci p < 0,05,
**označuje statistickou signifikanci p < 0,01
Tab. 6 Statistical significance of selected histopathological and clinical parameters in relation to the stage of cancer
*indicates statistical significance p < 0.05,
**indicates statistical significance p < 0.01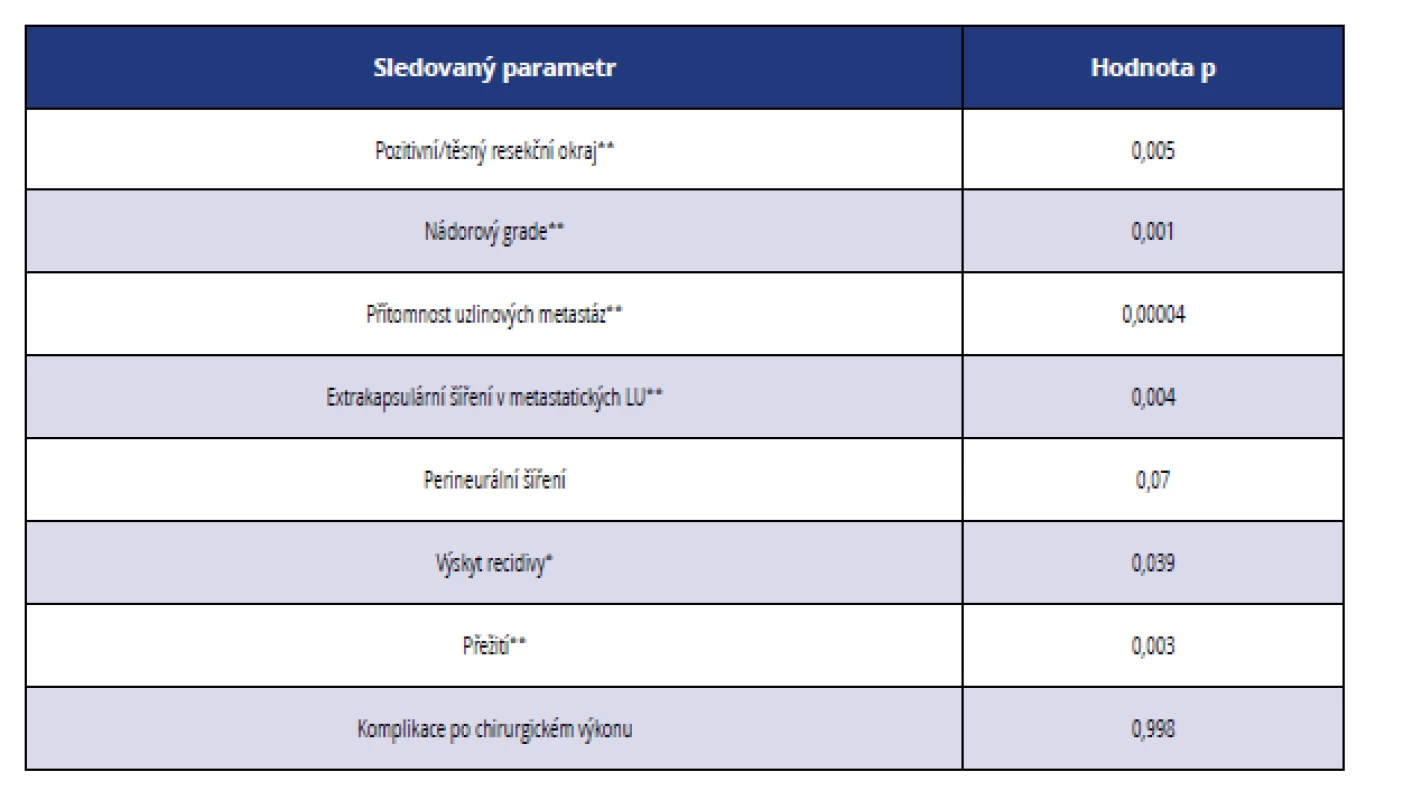
Dobře provedený kurabilní chirurgický výkon v orofaciální onkologii znamená kompletní odstranění nádoru do zdravé tkáně. Destruktivní část výkonu by neměla být svazována obavami chirurga, zda a jakým způsobem bude možné defekt rekonstruovat. Proto je třeba před chirurgickým výkonem přihlédnout k několika hlediskům a najít mezi nimi co nejlepší rovnováhu, jejímž výsledkem musí být i dobrá funkčnost (schopnost vyslovovat, žvýkat a polykat) a estetika. Proto můžeme konstatovat, že v moderní onkologii hlavy a krku představuje radikální odstranění nádoru s následnou rekonstrukcí dvě spojené nádoby.
MUDr. Jaroslav Michálek
Ústav klinické a molekulární patologie
LF UP a FN
Hněvotínská 3
775 15 Olomouc
e-mail: michalek.j@centrum.cz
Zdroje
1. Wong RJ, Keel SB, Glynn RJ, Varvares MA. Histological pattern of mandibular invasion by oral squamous cell carcinoma. Laryngoscope. 2000; 110 : 65–72.
2. Warnakulasuriya S. Global epidemiology of oral and oropharyngeal cancer. Oral Oncol. 2009; 45 : 309–316.
3. Institute of Health Information and Statistics of the Czech Republic: Cancer incidence in the Czech republic, 2016 [cit. 10.6.2019] Dostupné z: http://www.uzis.cz/katalog/
zdravotnicka-statistika/novotvary.
4. Jimi E, Furuta H, Matsuo K, Tominaga K, Takahashi T, Nakanishi O. The cellular and molecular mechanisms of bone invasion by oral squamous cell carcinoma. Oral Dis. 2011; 17(5): 462–468.
5. Karaca IR, Ozturk DN. Oral cancer: Etiology and risk factors. J Cancer Res Ther. 2019; 15(3): 739.
6. Castellsagué X, Alemany L, Quer M, et al. HPV involvement in head and neck cancers: comprehensive assessment of biomarkers in 3680 patients. J Natl Cancer Inst. 2016; 108: djv403.
7. Sehnal B, Podlešák T, Kmoníčková E, Nipčová M, Driák D, Sláma J, Zikán M. Anogenital HPV infection as the potential risk factor for oropharyngeal carcinoma. Klin Onkol. 2018; 31(2): 103–109.
8. Slávik M, Kazda T, Selingerová I, Šána J, Ahmad P, Gurín D, Hermanová M, Novotný T, Červená R, Dymáčková R, Burkoň P, Slabý O, Šlampa P. Vliv velikosti nádorové masy a stavu p16 na léčebné výsledky – dosažení kompletní remise u prospektivně sledovaných pacientů s nádory orofaryngu. Klin Onkol. 2019; 32(1): 58–65.
9. Kumar M, Nanavati R, Modi TG, Dobariya C. Oral cancer: Etiology and risk factors:
A review. J Cancer Res Ther. 2016; 12(2): 458–463.
10. Rivera C. Essentials of oral cancer. Int J Clin Exp Pathol. 2015; 8(9): 11884–11894.
11. Jadhav KB, Gupta N. Clinicopathological prognostic implicators of oral squamous cell carcinoma: need to understand and revise. N Am J Med Sci. 2013; 5(12): 671–679.
12. Shah J, Lydiatt WM. Buccal mucosa, alveolus, retromolar trigone, floor of mouth, hard palate and tongue tumors. In: Thawley SE, ed. Comprehensive management of head and neck tumors. 2nd ed. WB Saunders: Philadelphia, 1999 : 686–693.
13. Brierley JD, Gospodarowicz MK, Wittekind C. TNM Classification of Malignant Tumours.
8th ed. Wiley Blackwell; 2017.
14. Totsuka Y, Usui Y, Tei K, Fukuda H,Shindo M, Iizuka T, Amemiya A. Mandibular involvement by squamous cell carcinoma of the lower alveolus: analysis and comparative study of histologic and radiologic features. Head Neck. 1991; 13 (1): 40–50.
15. Slootweg PJ, Müller H. Mandibular invasion by oral squamous cell carcinoma. J Craniomaxillofac Surg. 1989; 17(2): 69–74.
16. Carter RL, Tsao SW, Burman JF, Pittam MR, Clifford P, Shaw, HJ. Patterns and mechanisms of bone invasion by squamous carcinomas of the head and neck. Am J Surg. 1983; 146(4): 451–455.
17. Shah JP, Gil Z. Current concepts in management of oral cancer-surgery. Oral Oncol. 2009; 45(4–5): 394–401.
18. Mohit-Tabatabai MA, Sobel HJ, Rush BF, Mashberg A. Relation of thickness of floor of mouth stage I and II cancers to regional metastasis. Am J Surg. 1986; 152 : 351–353.
19. Urist MM, O’Brien CJ, Soong SJ, Visscher DW, Maddox WA. Squamous cell carcinoma of the buccal mucosa: analysis of prognostic factors. Am J Surg. 1987; 154 : 411–414.
20. Lodder WL, Teertstra HJ, Tan IB, Pameijer FA, Smeele LE, van Velthuysen ML, van den Brekel MW. Tumour thickness in oral cancer using an intra-oral ultrasound probe. Eur Radiol. 2011; 21(1): 98–106.
21. Akhter M, Hossain S, Rahman QB, Molla MR. A study on histological grading of oral squamous cell carcinoma and its co-relationship with regional metastasis. J Oral Maxillofac Pathol. 2011; 15(2): 168–176.
22. Thomas B, Stedman M, Davies L. Grade as a prognostic factor in oral squamous cell carcinoma: a population-based analysis of the data. Laryngoscope. 2014; 124(3): 688–694.
23. Shah AK. Postoperative pathologic assessment of surgical margins in oral cancer: A contemporary review. J Oral Maxillofac Pathol. 2018; 22(1): 78–85.
24. Sutton DN, Brown JS, Rogers SN, Vaughan ED, Woolgar JA. The prognostic implications of the surgical margin in oral squamous cell carcinoma. Int J Oral Maxillofac Surg. 2003; 32(1): 30–34.
25. Binmadi NO, Basile JR. Perineural invasion in oral squamous cell carcinoma: a discussion of significance and review of the literature. Oral Oncol. 2011; 47(11): 1005–1010.
26. Agarwal JP, Kane S, Ghosh-Laskar S, Pilar A, Manik V, Oza N, Wagle P, Gupta T, Budrukkar A, Murthy V, Swain M. Extranodal extension in resected oral cavity squamous cell carcinoma: more to it than meets the eye. Laryngoscope. 2019; 129(5): 1130–1136.
Štítky
Chirurgia maxilofaciálna Ortodoncia Stomatológia
Článek Editorial
Článok vyšiel v časopiseČeská stomatologie / Praktické zubní lékařství
Najčítanejšie tento týždeň
2019 Číslo 3
-
Všetky články tohto čísla
- Editorial
- SLAVNOSTNÍ KONFERENCE PEDOSTOMATOLOGŮ 14. 6. 2019, Plzeň
- Jan Evangelista Purkyně, významný vědec devatenáctého století
- Srovnání histopatologických a klinických prognostických faktorů spinocelulárních karcinomů ústní dutiny
- Cytokompatibilita anodizovaných povrchů implantačních materiálů
- LYMFOLOGIE – Teoretické základy a klinická praxe
- Skeletálně kotvené dlahy typu bollard u pacientů s progenním stavem
- Česká stomatologie / Praktické zubní lékařství
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Skeletálně kotvené dlahy typu bollard u pacientů s progenním stavem
- Srovnání histopatologických a klinických prognostických faktorů spinocelulárních karcinomů ústní dutiny
- LYMFOLOGIE – Teoretické základy a klinická praxe
- Cytokompatibilita anodizovaných povrchů implantačních materiálů
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy


