-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Lichen sclerosus – stále přehlížená urologická diagnóza se závažnými komplikacemi
Lichen sclerosus – commonly overlooked urological diagnosis with serious complications
Lichen sclerosus is progressive skin disease with predominant localisation on external genitalia and with possible serious complications. Incidence is higher than it has been published in the past and therapy can be very complicated in some cases. The text is highly focused on urological consequences of this diagnosis. The aim of the authors is not to provide complex information about this disease across all medical subspecialties. Special interest was dedicated to urological complications, their treatment and prevention.
Key words:
lichen sclerosus et atrophicus, balanitis xerotica obliterans.
Autoři: Viktor Vik; Petr Nencka; Miroslav Záleský; Roman Zachoval
Působiště autorů: Urologické oddělení Fakultní Thomayerova nemocnice, Praha
Vyšlo v časopise: Ces Urol 2011; 15(2): 78-83
Kategorie: Přehledový článek
Souhrn
Lichen sclerosus je chronické progredující kožní onemocnění s predispozicí výskytu na zevním genitálu a s možnými závažnými komplikacemi. Jeho incidence je častější, než se v nedávné době uvádělo, a léčba v mnoha případech velmi obtížná. Práce je především zaměřena na urologickou problematiku. Snahou autorů není poskytnout komplexní informaci o dané diagnóze napříč obory. Zvláštní zájem byl věnován urologickým komplikacím, jejich léčbě a prevenci.
Klíčová slova:
lichen sclerosus et atrophicus, balanitis xerotica obliterans.Úvod
Lichen sclerosus (LS), starším označením lichen sclerosus et atrophicus a taktéž známý pod názvem balanitis xerotica obliterans (BXO) je chronické kožní onemocnění, které se může vyskytnout v libovolné lokalizaci. Predilekčním místem výskytu je kůže vystavená vlhkému teplu a chemickému působení moči. Nejčastěji lze tedy nalézt postižení anogenitální oblasti jak u mužů, tak žen. Mužská forma LS postihující zevní genitál a častěji označována jako BXO, byla poprvé popsána Stűhmerem v roce 1928 (1) (obr. 1). Název byl odvozen od základních klinicko-patologických charakteristik. Balanitis – zánět glandu, xerotica – abnormální suchost, obliterans – přítomnost obliterují endarteritidy v postižené kůži.
Obr. 1. Typický klinický obraz BXO Fig. 1. BXO typical clinical presentation 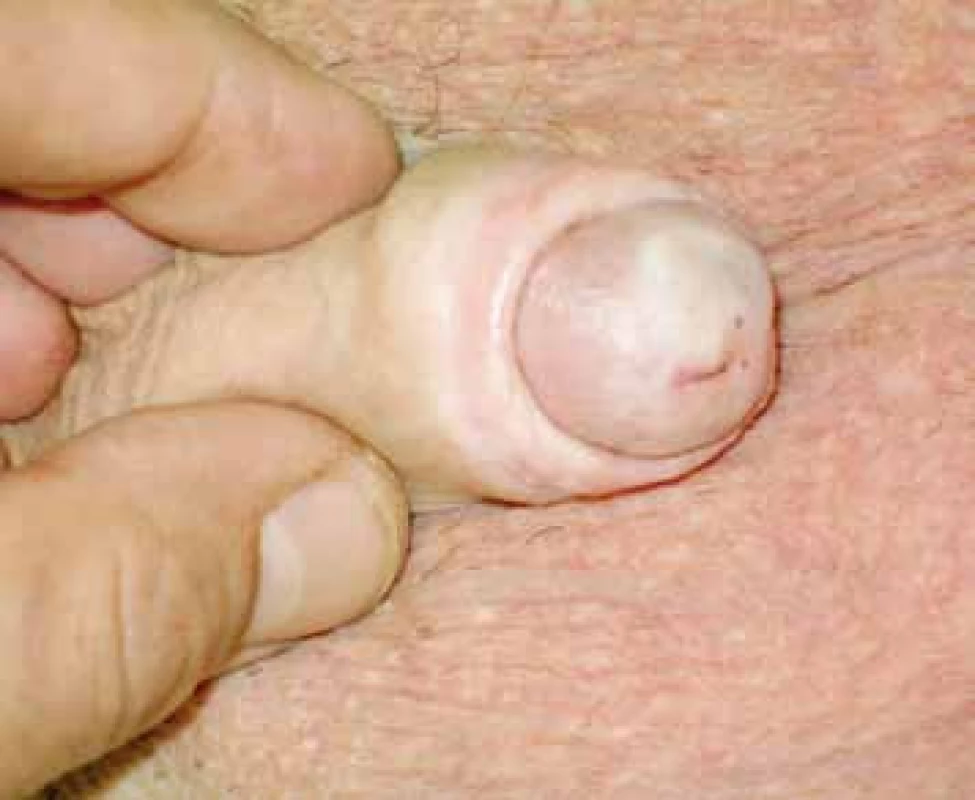
(foto archiv autora) (photography by author) Je všeobecně přijímáno, že BXO je často příčinou fimózy a stenózy zevního meatu uretry. Opakovaně byla prokázána souvislost se vznikem striktury pendulující uretry s možností postižení, u některých pokročilých forem, až ke coliculus seminalis. S ohledem na možnou a často souběžnou přítomnost karcinomu penisu, kdy zejména v počátečních fázích onemocnění klinická diferenciální diagnostika je téměř nemožná, je vždy nutné histopatologicky odlišit jednotlivé diagnózy.
Epidemiologie
Ještě na konci minulého století byl LS považován za onemocnění vyššího věku a až práce v posledních desetiletích toto tvrzení zcela zásadně pozměnily. LS je onemocněním téměř výhradně bílé rasy s poměrným zastoupením postižených žen a mužů v poměru 6 : 1 (2), podle jiných zdrojů 10 : 1 (3). Zásadním rozdílem mezi mužskou a ženskou populací je typický věk výskytu onemocnění. Zatímco u žen se onemocnění nejčastěji manifestuje v menopauze, tedy v 5. a 6. decenniu, u mužů již mezi 30. až 50. rokem věku. Nejsou výjimečné ani případy LS u prepubertálních chlapců. Z tohoto pohledu je jistě zajímavá práce Kisse z roku 2005 (4), kdy u 1178 chlapců, kteří podstoupili circumcizi pro fimózu, histopatologicky prokázal přítomnost LS u 40 % pacientů s nejvyšší incidencí u pacientů ve věku 9–11 let. Prevalenci onemocnění v populaci je velmi obtížné stanovit s ohledem na fakt, že pacienti jsou diagnostikováni a léčeni lékaři různých specialit (dermatolog, gynekolog, urolog a další). Z tohoto důvodu se odhady prevalence pohybují ve velmi širokém rozmezí, a to od 1 : 300 až 1 : 1000 (5).
Etiologie
Úvodem je třeba říci, že jasná příčina onemocnění není známa. Byla publikována celá řada teorií, které mohou vysvětlovat vznik LS. Autoimunitní podstata onemocnění je všeobecně pokládána za nejpravděpodobnější. Tato teorie je podporována velkým počtem prací, které prokázaly u pacientů s LS zvýšenou incidenci jiných autoimunitních projevů, jako např. diabetes mellitus, vitiligo, alopecia areata, onemocnění štítnice na podkladě imunitní dysregulace atd. (6, 7).
Mezi další možné příčiny vzniku onemocnění lze zařadit infekční agens (spirochéty, borelia burgdorferi, HPV – human papiloma virus, HCV – hepatitis C virus a další) (8–10), ale jasný kultivační či sérologický důkaz či verifikace pomocí PCR je u těchto infekcí velmi problematická nebo zcela chybí.
Hormonální a lokální vlivy jsou taktéž uváděny mezi potenciálními příčinami LS. V některých případech imunohistochemická vyšetření postižené tkáně prokázala nižší koncentraci receptorů pro pohlavní hormony (11). Podle Pugliese (3) onemocnění samo o sobě vede k mechanickému poškození na podkladě obstrukce na úrovni meatu uretery. Podle této teorie dochází k mechanické hyperextenci uretry s paravazací moči do intersticia a dalšímu jizvení a progresi onemocnění.
Lichen sclerosus a dlaždicobuněčný karcinom penisu (SCC )
LS je podle mnohých pramenů považován za prekancerózu s jasnou souvislostí se vznikem SCC (12). Zřejmá kauzální příčina mezi přítomností LS a rozvojem SCC nebyla doposud bezpečně prokázána. Současný nález LS a SCC v histologickém preparátu se vyskytuje podle publikovaných prací ve velmi širokém rozmezí od 2 % (2) do 50 % (13). Jednou z hypotéz, která vysvětluje konkomitantní přítomnost SCC a LS, je chronická traumatizace postižené a méněcenné kůže prepucia a glandu zejména při sexuální aktivitě. Jedinými obecně uznávanými fakty je vyšší výskyt LS, HPV i SCC u neobřezaných mužů. Opakovaně je v literatuře zdůrazňována nutnost histologického potvrzení LS, a to i s cílem vyloučení možné současné přítomnosti SCC.
Klinická prezentace
Klinické projevy se mohou diametrálně lišit podle pokročilosti a agresivity onemocnění. Počáteční formy málo agresivní formy BXO se mohou manifestovat pouze jako bělošedavé makulózní eflorescence na glandu, ztráta elasticity kůže předkožky vedoucí k obtížnějšímu přetažení. Pruritus v této fázi onemocnění není pravidlem a záměna za kandidovou infekci je běžnou diagnostickou chybou. Diferenciální diagnóza v tomto stadiu onemocnění od lichen planus, sclerodermie, erythroplazie Queyerat či leukoplakie je čistě histopatologická.
Postupem času dochází ke splývání a rozšiřování jednotlivých ložisek, předkožka dále ztrácí svojí elasticitu a objevuje se sklon k tvorbě fisur a drobných krvácivých poranění zejména během sexuální aktivity. Dochází k projizvení a zkrácení frenula s postupným zúžením prepucia a rozvoji jizevnaté fimózy s charakteristickým bělavým či bělošedivým zabarvením postižené kůže. U agresivních forem BXO se mohou objevit drobné ulcerózní léze na vnitřním listu prepucia a glandu spojené s purulentí sekrecí z předkožkového vaku. Důsledkem bývá progredující fibróza a pevné synechie, které v některých případech mohou téměř znemožnit provedení circumcize. Rovněž se zhoršují subjektivní obtíže pacienta. Pruritus je v této fázi onemocnění pravidlem a může být velmi úporný často ve spojitosti se strangurií a dysurií.
Postižení uretry je dalším stadiem při postupujícím onemocnění. Vždy začíná povrchovými fibrózními adhezemi v oblasti zevního meatu uretry. Postižení přesahující navikulární fosu bylo v minulosti považováno za zcela raritní a nebylo dáváno do souvislosti s BXO. Teprve práce Mundyho a Bracky z konce minulého století (2, 14) popsaly postižení močové trubice až po prostatickou uretru. V těchto případech penilní uretra palpačně imituje obraz chámovodu, tedy ztluštělého tuhého brku. Uretroskopie je zpravidla neproveditelná, a pokud ano, tak pouze po dilataci a endoskopický nález je obtížně interpretovatelný. Mohou být patrné fisury a ulcerace, ale vždy je dobře zřetelný přechod mezi zdravou a postiženou uretrou. Tento téměř vždy vytváří ostrou hranici mezi bělavou jizevnatou spongiofibrózou a normální mukózou. Ve výjimečných případech lze i za touto hranicí nalézt ojedinělá ložiska BXO. Zhoršení průtokových parametrů na uroflowmetrickém vyšetření je v této fázi onemocnění pravidlem, abnormální zakřivení penisu směrem ventrálním imitující zcela věrohodně morbus Peyronie není výjimkou.
Rozvinutý klinický obraz je velmi typický a obtížně zaměnitelný s jinými patologickými stavy. Přesto je potřeba myslet zejména na možnou přítomnost nebo rozvoj spinocelulárního karcinomu a histologické vyšetření je nezbytností.
Extragenitální výskyt LS byl opakovaně popsán v literatuře jak u mužů, tak žen, ale je považován za velmi raritní s predispozicí na vnitřní stranu stehen, krk, ramena, zápěstí a submamární oblast.
Terapie
Vzhledem k nejasné etiologii onemocnění kauzální léčba není možná.
Základní pravidla pro terapii lze tedy definovat jako snahu o zmenšení obtíží a symptomů pacienta, zabránění vzniku anatomických abnormalit a deformací a v neposlední řadě vyloučení možné přítomnosti SCC. Primárním krokem u každého pacienta s podezřením na LS je bioptické ověření diagnózy. Poněkud rozdílné názory jsou na terapii u asymptomatických pacientů. V současnosti se většina autorů shoduje v názoru, že i tyto subklinické léze je třeba léčit s cílem prevence vzniku komplikací či progrese onemocnění.
Lokální aplikace steroidních mastí a krémů je základem symptomatické léčby. Tato terapie ovlivňuje základní patofyziologický mechanismus onemocnění, tedy inhibuje známky chronického zánětu. Neexistují jasná doporučení, které steroidní preparáty jsou optimální pro danou diagnózu, ale existuje jistý konsenzus v době aplikace, a to v rozmezí 2–3 měsíců s postupným snižováním dávky. Při této terapii je zejména nutné sledovat možné vedlejší projevy léčby jako atrofie kůže, potlačení funkce nadledvin, snížení pigmentace kůže, zvýšení senzitivity, zvýšenou suchost a svědění. S ohledem na možné nežádoucí účinky léčby kortikosteroidy se v posledních letech stále častěji mluví o lokálním užití imunosupresiv. Zejména se jedná o preparáty užívané v dermatologii pro léčbu atopického ekzému. Tacrolimus (Protopic 0,1% a 0,03% krém) a pimecrolimus (Elidel 1% krém) brání produkci a uvolnění zánětlivých cytokinů v postižené tkáni. Většina autorů doporučuje užívání lokálních imunosupresiv v kombinaci s kortikoidy nebo jako udržovací terapii po iniciační agresivní léčbě kortikoidy.
Lokální aplikace testosteronu se dle provedených studií ukázala bez efektu (15), a stejně tak je rozporuplná systémová terapie zmiňovaná v literatuře (16–18). Mezi další neinvazivní či minimálně invazivní metody lze zahrnout terapii pomocí laseru, lokální aplikace etanolu, kryoterapii a fototerapii. Žádný z těchto postupů nepřinesl zásadní průlom v léčbě LS a pro jejich širší klinické uplatnění bude bezpochyby potřeba další klinické testy a výzkum.Je nepochybné, že základem terapie BXO zůstává chirurgická léčba zahrnující kompletní spektrum výkonů na zevním genitálu muže. Meatoplastika a circumcize představují první volbu, komplexní uretroplastiky s užitím volného bukálního štěpu a perineální stomie jsou bohužel velmi často sekundární nutností. Podle doposud největšího publikovaného souboru pacientů Brackou v BJU z roku 2000 a ve shodě s jinými autory, přibližně u jedné poloviny pacientů vystačíme v terapii LS s prostou circumcizí. Podle stejného zdroje minimálně 20 % pacientů s LS vyžaduje komplexní řešení striktury penilní uretry. Ze současných jak literárních, tak našich vlastních údajů vyplývá, že užití penilní, resp. jakékoliv kůže genitálu pro rekonstrukci stenózy je předem určeno k neúspěchu (14). Je nutné zmínit, že u některých neadekvátně léčených pacientů může mít onemocnění velmi mutilující a debilitující dopad na pacienta. V těchto situacích může onemocnění vést ke zhoršení kvality erekce, nutnosti založení perineální stomie a v nejzazším případě až ke ztrátě penisu.
BXO je relativně časté onemocnění kůže zevního genitálu s nejasnou etiologií, jehož skutečnou incidenci je velmi obtížné stanovit, a to zejména s ohledem na fakt, že více jak 50 % všech případů je vyléčeno circumcizí, kdy většina urologů neposílá resekovanou tkáň na histologické vyšetření. Tato stávající praxe je ze současného medicínsko-právního pohledu zcela neobhajitelná. Chybějící histologický průkaz BXO po provedené circimcizi s následnou recidivou, či jinou komplikací či symptomy, které mohou být klinickými projevy progredující BXO mohou být považovány za chirurgické selhání se všemi svými právními důsledky.
Svojí klinickou prezentací (fimóza, stenóza zevního meatu uretry) vybízí k těm nejjednodušším chirurgickým korekcím, které jsou často prováděny mladšími členy urologického týmu. Toto v mnoha případech může vést k nerozpoznání základní diagnózy, případně k neadekvátnímu způsobu léčby. To ve svých důsledcích může vést k poškození pacienta, které je následně velmi obtížné uspokojujícím způsobem řešit.
Nevyvratitelným faktem zůstává, že u obřezaných mužů se daná diagnóza nevyskytuje a u více jak 50 % je circumcise kurabilním zákrokem. V okamžiku, kdy je gland „vysušen“ odstraněním prepucia, které zajišťuje teplé a vlhké prostředí, může dojít k regresi základního onemocnění. Velkou pozornost je nutné věnovat pacientům s obezitou, kdy redundantní kůže podbřišku, může vytvářet jakousi „pseudopředkožku“ zajišťující vhodné podmínky pro další progresi onemocnění (obr. 2).
Obr. 2. U obézních pacientů dochází i po provedení circumcise k zanoření penisu a přetrvávání vhodných podmínek pro další progresi BXO Fig. 2. Circumcision in obese patients may lead to buried penis and keep convenient environment for BXO progression 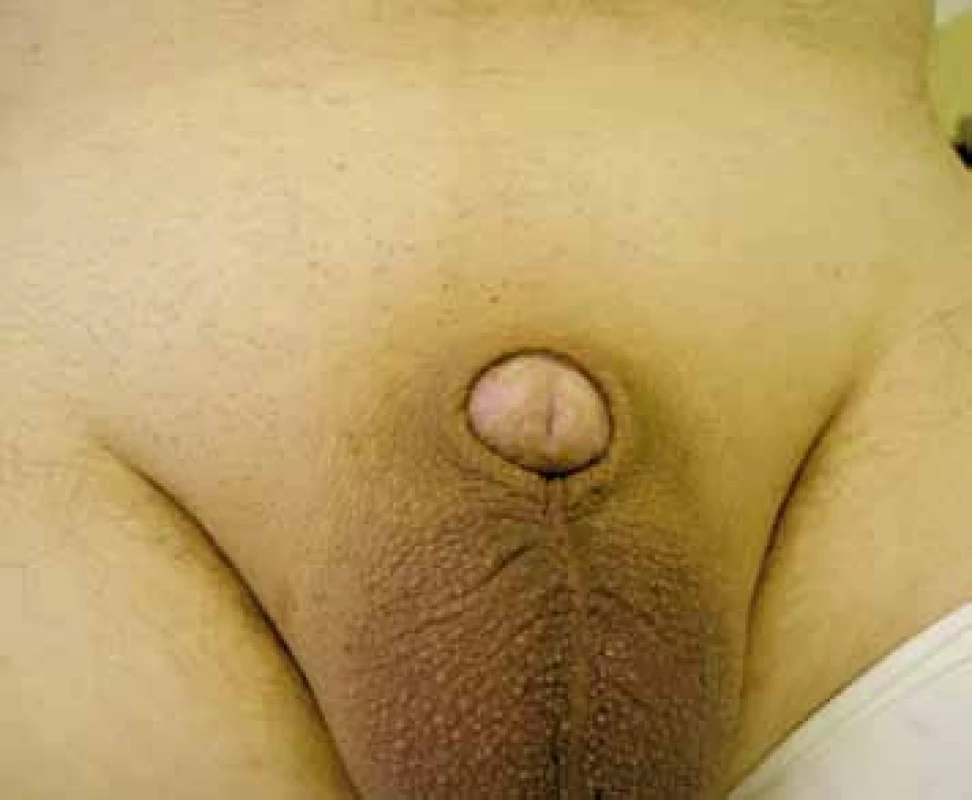
(foto archiv autora) (photography by author) Obr. 3. Mutilující efekt opakovaných circumcizí u pacientů s BXO, vytažení ochlupené kůže skrota až do výše sulcus coronarius, zhoršení erekce a nepřijatelný kosmetický efekt Fig. 3. Repeated circumcision in patients with BXO may lead to severe mutilation, extension of hairy scrotal skin close to penile gland, erectile deterioration and unacceptable cosmetic effect 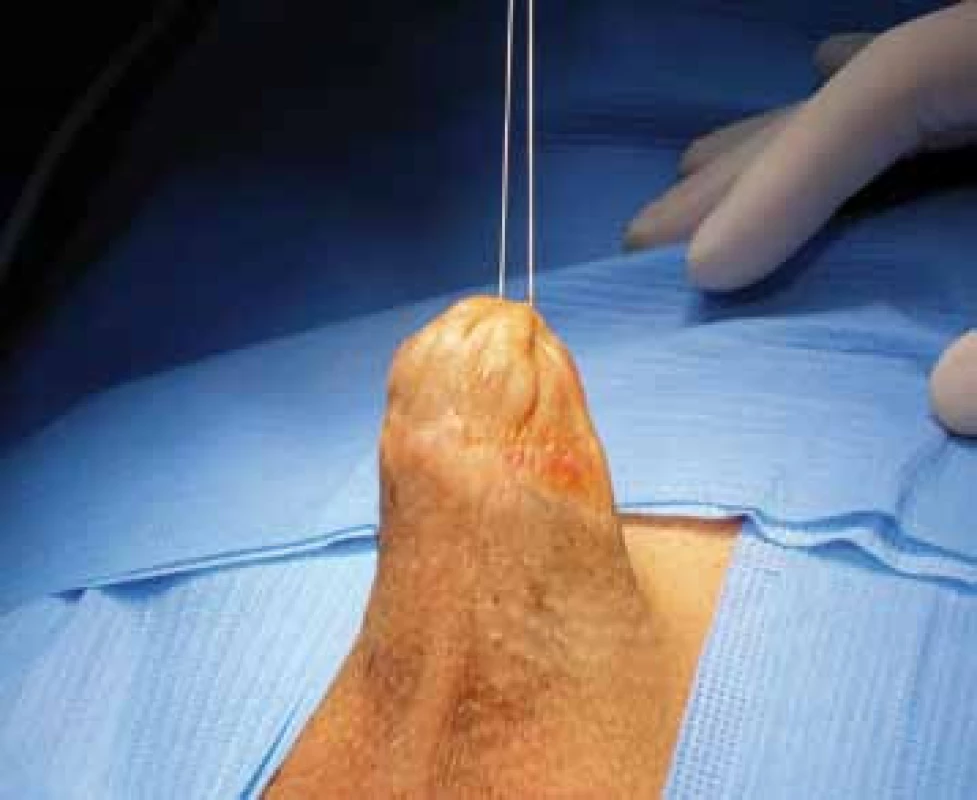
(foto archiv autora) (photography by author) V těchto případech radikální redukce nadváhy či liposukce může představovat základní terapeutický krok. Stejně tak nelze podceňovat jakoukoliv recidivu jizevnaté fimózy. Pokud histologické vyšetření nebylo provedeno při prvním chirurgickém zákroku, je nyní již absolutní nezbytností, a to nejen z důvodu potvrzení našeho podezření na LS, ale i k vyloučení možné přítomnosti SCC. Opakovaná circumcize pouze zcela ojediněle vede k zabránění progrese onemocnění a naopak jejím důsledkem bývá mutilace zevního genitálu.
Přítomnost stenózy zevního meatu uretry při potvrzené základní diagnóze je vždy indikací k provedení uretroskopie a uretro-grafie k posouzení rozsahu postižení penilní uretry. S ohledem na publikovaná data (2) pouze u 4 % pacientů s BXO meatoplastika představuje definitivní řešení problému a celých 20 % pacientů vyžaduje komplexní řešení striktury penilní uretry. V těchto případech, kompletní excize fibrotické tkáně a volný štěp bukální sliznice představuje metodu volby, a to nejlépe v podobě dvojdobé uretroplastiky. Opakované meatotomie či uretrotomie vedou v těchto případech pouze k progresi spongiofibrózy, vzniku iatrogenní hypospadie a zhoršení příznaků i prognózy pacienta.
Základem péče o postižené LS zůstává histologický průkaz diagnózy a vědomí lékaře o možné přítomnosti tohoto onemocnění. Vyloučení jiných patologických stavů – jako např. SCC – je zcela zásadní a z medicinsko-právního hlediska nezbytností. Při průkazu BXO je možné v prvních fázích onemocnění léčit lokálními kortikoidními preparáty, druhý krok v terapii představuje totální circumcize. Opakované circumcize, či opakované meatotomie či uretrotomie nemají v léčbě rekurentní BXO svoje uplatnění. V případě progrese onemocnění či u agresivních forem je jistě na místě, s ohledem na nutnou komplexnost řešení, konzultace s urologem erudovaným v dané problematice.
Závěr
BXO je relativně časté chronické onemocnění, které je v mnoha případech spojeno s postižením močové trubice. Včasné histologické potvrzení diagnózy a vyloučení případného konkomitantního výskytu SCC by mělo představovat zlatý standard v diagnostickém algoritmu. S ohledem na neznámou etiologii onemocnění kauzální terapie není možná. Lokální aplikace steroidů může v některých případech zabránit progresi. Circumcize představuje základní diagnostický a terapeutický zákrok přibližně u poloviny pacientů. U nemocných s postižením močové trubice je vždy potřeba uvažovat o rekonstrukčním zákroku s použitím extragenitálního kožního štěpu případně bukání sliznice. Všichni pacienti by měli být dlouhodobě sledování s ohledem na refrakternost ke stávající dostupné terapii a chronicitu onemocnění.
Došlo: 20. 1. 2010.
Přijato: 12. 3. 2011.
Kontaktní adresa:
MUDr. Viktor Vik
Urologické oddělení FTNsP
Vídeňská 800,
140 58 Praha 4 e-mail: viktor.vik@ftn.cz
Zdroje
1. Stűhmer A. Balanitis xerotica obliterans (post operationem) und ihre Beziehungen zur „Kraurosis glandis et praeputii penis“. Arch Dermatol Syph 1928; 156 : 613–623.
2. Depasquale I, Park A, Bracka A. The treatment for balanitis xerotica obliterans. BJU Int 2000; 86 : 459–465.
3. Pugliese J, Morey A, Peterson A. Lichen sclerosus: Review of literature and current recommendation for management. J Urol 2007; 178 : 2268–2272.
4. Kiss A, Kiraly L, Kutasy B, Merksz M. High incidence of balanitis xerotica obliterans in boys with phimosis: prospective 10-year study. Pediatr Dermatol 2005; 22 : 305.
5. Wallace HJ. Lichen sclerosus et atrophicus. Trans St Johns Hosp Dermatol Soc 1971; 57 : 9.
6. Ragauer S. Immune dysregulation in lichen sclerosus. Eur J Cell Biol 2005; 84 : 273.
7. Meyrick Thomas RH, Ridley C, McGibbon D, Black M. Lichen sclerosus et atrophicus and autoimunity – a study of 350 women. Br J Dermatol 1988; 118 : 41.
8. Drut RM, Gomez MA, Drut R et Lojo MM. Human papillomavirus is present in some casesof childhood penile lichen sclerosus: an in situ hybridization and SP-PCR study. Pediatr Dematol 1998; 15 : 85.
9. Neil SM, Lessana-Leibowitch M, Pelisse M, Motal-Barracco M. Lichen sclerosus, inavasive squamous cell carcinoma. And human papillomavirus. Am J Obstet Gynecol 1990; 162 : 1633.
10. Yashar S, Han KF, Haley JC. Lichen sclerosus-lichen planus overlal in a patient with hepatitis C virus infection. Br J Dermatos 2004; 150 : 168.
11. Kohlberger P, Joura E, Bancher D, et al. Evidence of androgen receptor expression in lichen sclerosus: an immunohistochemical study. J Soc Gynecol Investig 1998; 5 : 331.
12. Čermák A, Pacík D. Nádory penisu. In: Dvořáček J. Onkourologie. Praha: Galén 2005.
13. Powell J, Robson A, Cranston D, et al. High incidence of lichen sclerosus in patiens with squamous cell carcinoma of the penis. Br J Dermatol 2001; 145 : 85.
14. Venn S, Mundy A. Urethroplasty for balanitis xerotica obliterans. Br J Urol 1998; 81 : 735–737.
15. Pasieczny TA. The treatment of balanitis xerotica obliterans with testosterone propionáte ointment. Acta Dermato-Venereologica 1977; 57 : 275–277.
16. Parsad D, Saini R. Oral stanozolol in lichen sclerosus et atrophicus. J Am Acad Dermatol 1998; 38 : 183.
17. Wakelin SH, James MP. Extensive lichen sclerous et atrophicus with bullae and ulceration – improvement with hydroxychloroquine. Clin Exp Dermatol 1994; 19 : 332.
18. Penneys NS. Treatment of lichen sclerosus with potassium para-aminobenzoate. J Am Acad Dermatol 1984; 10 : 1039.
Štítky
Detská urológia Nefrológia Urológia
Článok vyšiel v časopiseČeská urologie
Najčítanejšie tento týždeň
2011 Číslo 2- Aktuálne európske odporúčania pre liečbu renálnej koliky v dôsledku urolitiázy
- MUDr. Šimon Kozák: V algeziológii nič nefunguje zázračne cez noc! Je dôležité nechať si poradiť od špecialistov
- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- Nehmatné varle u dítěte: začít diagnostickou laparoskopií nebo otevřenou revizí třísla?
- Léčba neurogenní hyperaktivity detruzoru botulinumtoxinem A – první zkušenosti se subslizniční aplikací
- Výsledky léčby retroperitoneálních sarkomů a jejich hlavní rizika
- Sarkomatoidný karcinóm močového mechúra s heterológnou osteosarkomatóznou diferenciáciou
- Extrakce kalcifikované spirály z močového měchýře s použitím Holmiového laseru
- Práce českých urologů publikované v zahraničí v roce 2010
-
VZPOMÍNKA NA PANA DOCENTA MUDr. SVATOPLUKA KOČVARU, DrSc.
15. července 1921 – 23. ledna 2011 - Docent Radim Kočvara šedesátníkem
- Současné možnosti miniinvazivní léčby nádorů ledvin
- Editorial
- Neurální kontrola dolních močových cest
- Lichen sclerosus – stále přehlížená urologická diagnóza se závažnými komplikacemi
- Komentář k článku Lichen sclerosus – stále přehlížená urologická diagnóza se závažnými komplikacemi
- Karbonická anhydráza IX (CA IX) a její exprese u adenokarcinomu ledviny a uroteliálních nádorů močového měchýře
- Role laparoskopie v urologii
- Česká urologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Lichen sclerosus – stále přehlížená urologická diagnóza se závažnými komplikacemi
- Neurální kontrola dolních močových cest
- Nehmatné varle u dítěte: začít diagnostickou laparoskopií nebo otevřenou revizí třísla?
- Karbonická anhydráza IX (CA IX) a její exprese u adenokarcinomu ledviny a uroteliálních nádorů močového měchýře
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



