-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Addisonova nemoc – popis případu
Addison’s Disease. Case Report
The authors describe a case of woman examined for pigmented patches on buccal mucosa.
The skin biopsy and subsequent clinicopathological correlation lead to the diagnosis of Addison’s disease. Except for mucosal signs the patient presented with bronze colour of the entire skin surface with pronounced hyperpigmentation over joints and in papillary lines of palms. Full examination of the patient revaled elevated blood titres of ACTH and borderline titres of anti-adrenal antibodies. Endocrinologic examination confirmed the diagnosis of Addison’s disease due to autoimmune adrenalitis and substitution therapy with hydrocortisone was initiated.Key words:
Addison’s disease – pigmented mucosal lesions – differential diagnosis
Autori: I. Strouhalová 1; L. Drlík 1; E. Šánová 2; M. Vacková 1; L. Pock 3
Pôsobisko autorov: Dermatovenerologické oddělení, Nemocnice Šumperk, a. s. prim. MUDr. Lubomír Drlík 1; Diatherap, s. r. o. – Interní a diabetologická ambulance, Zábřeh vedoucí pracoviště MUDr. Milada Jirsová 2; Bioptická laboratoř Plzeň, s. r. o. odborná vedoucí lékařka prof. MUDr. Alena Skálová, CSc. 3
Vyšlo v časopise: Čes-slov Derm, 92, 2017, No. 2, p. 65-70
Kategória: Kazuistiky
Súhrn
Autoři popisují případ pacientky vyšetřované pro pigmentové změny bukálních sliznic.
Po provedení biopsie a následné klinicko-patologické korelaci byla stanovena diagnóza Addisonovy nemoci. Mimo slizničních projevů dominovalo u pacientky bronzové zbarvení celého kožního povrchu s výraznými hyperpigmentacemi v oblastech nad klouby a v papilárních liniích dlaní. Celkové vyšetření prokázalo zvýšenou hladinu ACTH a hraniční antiadrenální protilátky. Endokrinologické vyšetření potvrdilo diagnózu Addisonovy choroby při autoimunní adrenalitidě a byla nastavena substituční terapie hydrokortisonem.Klíčová slova:
Addisonova nemoc – pigmentové změny sliznic – diferenciální diagnostikaÚVOD
Addisonova nemoc, neboli primární (periferní) adrenokortikální insuficience, je charakterizovaná nedostatečnou produkcí glukokortikoidů (kortizol), mineralokortikoidů (aldosteron) a adrenálních androgenů v důsledku primární poruchy funkce kůry nadledvin způsobené zánětlivým, metastatickým, degenerativním, iatrogenním procesem nebo vrozenou příčinou [2, 6, 10]. Jedná se o vzácné onemocnění s prevalencí 40–120/1 milion obyvatel, incidencí 5–6 případů/1 milion za rok. Vyskytuje se 2,5krát častěji u žen [2, 3, 8, 13, 14]. Adrenální žlázy jsou Y-tvarované, lokalizované na horním pólu ledvin. Skládají se z kůry (90 %) a dřeně (10 %). Kůra produkuje glukokortikoidy ze zona fasciculata, androgeny ze zona reticularis a mineralokortikoidy ze zona glomerulosa. K rozvoji symptomů dochází až při zničení 90 % adrenální tkáně [2, 8]. Sekundární (centrální) adrenální insuficience vzniká v důsledku deficitu ACTH (adrenokortikotropního hormonu) a projeví se nedostatečnou produkcí glukokortikoidů a androgenů. Sekrece mineralokortikoidů je zachována, jelikož hlavní úlohu v řízení jejich sekrece má renin-angiotenzinový systém [10].
POPIS PŘÍPADU
V prosinci 2014 byla 65letá pacientka odeslána z ORL ambulance, kde byla léčena s faryngitidou, pro pigmentové změny bukálních sliznic. Nečinily jí subjektivně žádné potíže, neznala stáří projevů. V osobní anamnéze uváděla hysterektomii pro myom a apendektomii v roce 1990, v roce 2002 prodělala totální tyreoidektomii pro Hashimotovu tyreoiditidu s histologicky potvrzenou polynodózní přestavbou, v roce 2009 byla praktickým lékařem zahájena aplikace vitaminu B12 pro suspektní perniciózní anémii s gastroskopickým nálezem chronické atrofické gastritidy, léčba byla asi po roce ukončena, od 50 let věku má umělý chrup jako následek parodontózy. V rodinné anamnéze udávala autoimunní tyreoiditidu a atopii u syna. Byla kuřačka, bez abúzu alkoholu. Užívala levothyroxinum natricum 125 mikrogramů denně. Šlo o ženu přiměřené výživy, snědé barvy kůže, v dutině ústní se nacházely mapovité šedomodré, místy hnědavé pigmentace na bukálních sliznicích a promodralé diskrétnější skvrnité změny na měkkém patře, které přecházely tečkovitě na tvrdé patro (obr. 1).
Tab. 1. Příčiny primární adrenální nedostatečnosti – adrenální destrukce [2, 8, 12] ![Příčiny primární adrenální nedostatečnosti – adrenální destrukce [2, 8, 12]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/68a44794337930112979690801425712.png)
Obr. 1. Postižení sliznice dutiny ústní 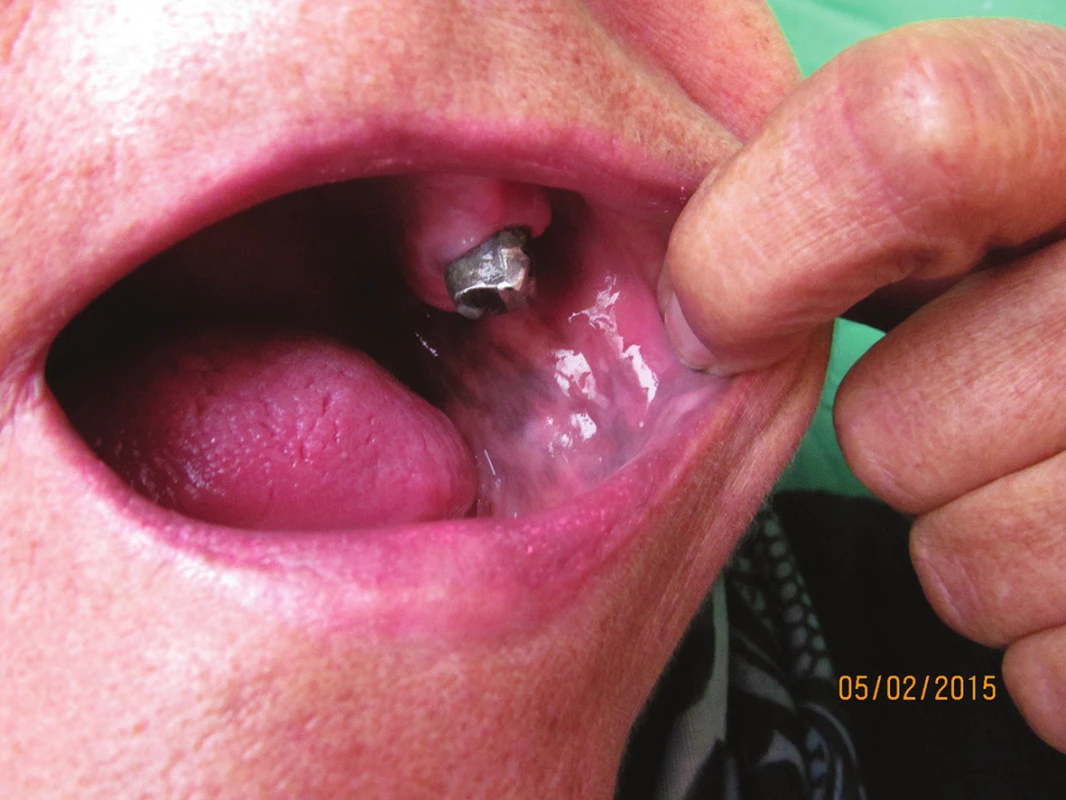
V rámci diagnostické rozvahy byl proveden odběr vzorku k histologickému vyšetření z barevných změn bukálních sliznic. Histologický obraz popsal melaninové hyperpigmentace sliznice dutiny ústní s inkontinencí pigmentu (obr. 2). Vzhledem k široké nozologické a etiologické interpretaci bylo doporučeno provést detailnější klinicko-patologickou korelaci. Na základě histopatologického výsledku byla provedena další vyšetření. Především se upřesnila anamnestická data. Pacientka je kavkazského etnika, fototyp 3, od dětství má celoročně snědou pokožku. Obdobný charakter zbarvení kůže mají i sourozenci a děti. V poslední době nepozorovala změny na kůži či sliznicích, ke stomatologovi chodí na kontroly pravidelně 2krát ročně. Cítí se dobře, sportuje a nemá žádné subjektivní potíže, nemá změnu výkonnosti, nebývá nemocná. Léková anamnéza i po cílených dotazech beze změn. Při důslednější aspekci bylo shledáno bronzové zbarvení celého kožního povrchu s intenzivnějším hnědým nádechem v solárních predilekcích a v oblastech nad koleny, lokty, v kožních záhybech a v papilárních liniích dlaní. Nehty, nehtová lůžka a jizvy byly bez patologického nálezu (obr. 3, 4).
Obr. 2. a, b. Bukální sliznice 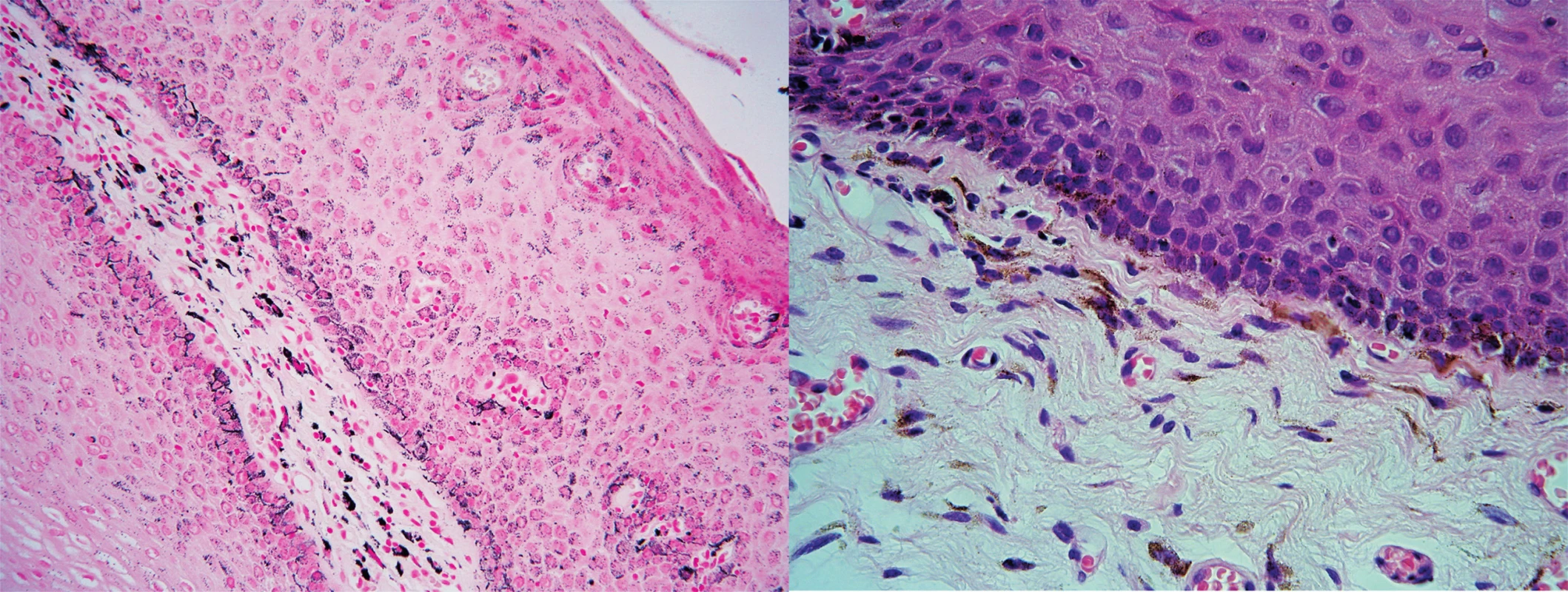
a) barvení hematoxylinem, který demonstruje melanin ve stratum basale a melanofázích submukózně b) melanin ve stratum basale a submukózně v melanofázích; barvení Masson-Fontana prokazuje, že jde o melanin a nikoliv jiný, např. exogenní pigment. Obr. 3. a, b. Před terapií (a) a po osmi měsících terapie (b) 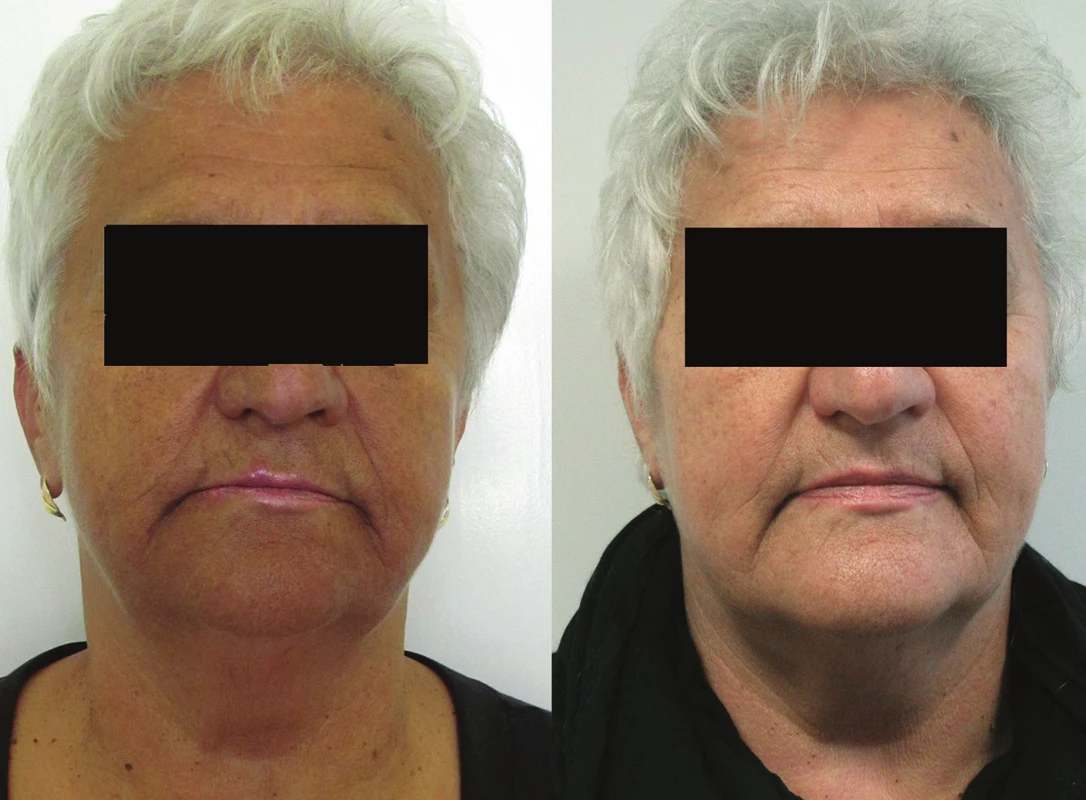
Obr. 4. a, b. Před terapií (a) a po osmi měsících terapie (b) 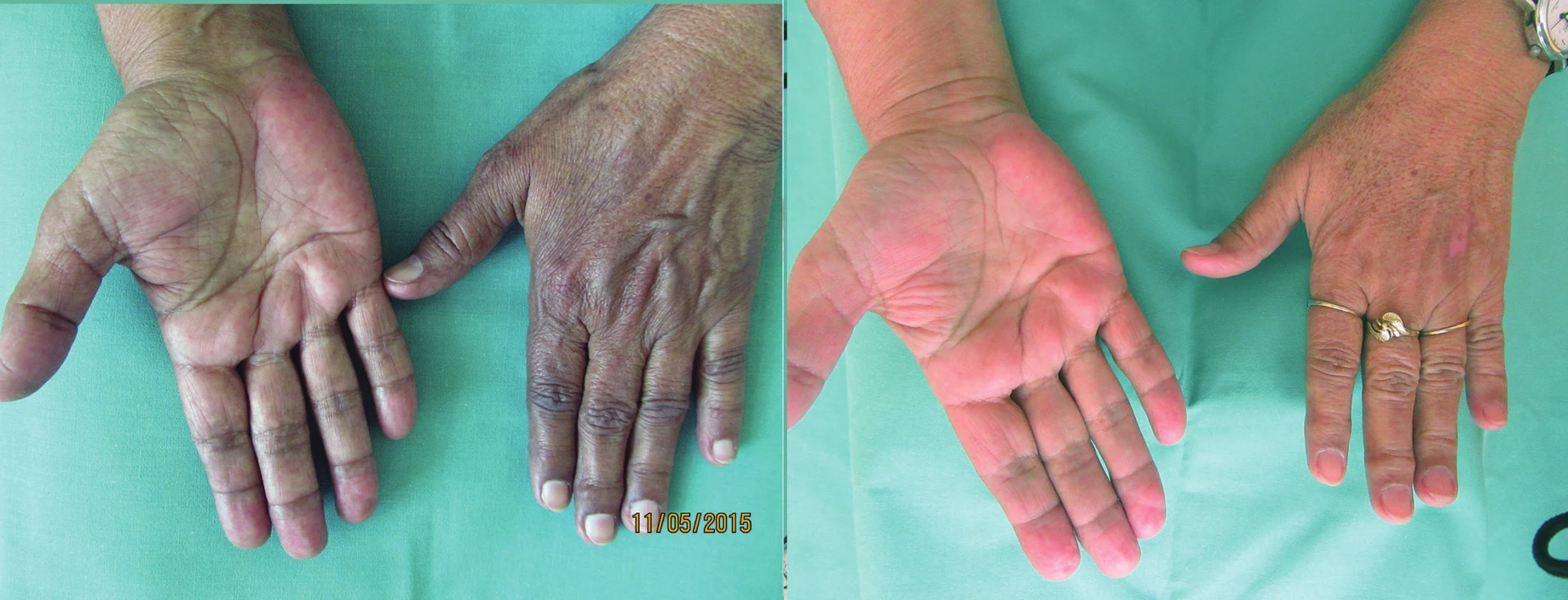
Na základě laboratorních vyšetření bylo vysloveno podezření na Addisonovu nemoc – moč za 24 hodin 4 000 ml, volný močový kortizol 40 nmol/den (hraničně snížená hodnota), ranní kortizol v séru 203 nmol/l (85–618 nmol/l), S-ACTH: > 2 000 ng/l (norma laboratoře 5–60 ng/l), glykémie 5,2 mmol/l, v normě – renální a jaterní parametry a také mineralogram, který svědčil spíše pro pozvolný rozvoj kliniky a adaptaci organismu. Následně byla rozšířena vyšetření k odhalení příčiny. Ultrasonografické vyšetření břicha a retroperitonea popsalo cystu levé ledviny, vyšetření břicha počítačovou tomografií fyziologický nález na nadledvinách, cysty obou ledvin a axiální hiátovou hernii. Magnetická rezonance oblasti nadledvin byla bez zjevné morfologické patologie. Screening tuberkulózy byl negativní (Mantoux II, kultivace sputa a rentgenové vyšetření plic). Histologické vyšetření z oblasti hyperpigmentací z hřbetu ruky a kolene popsalo zvýšené množství melaninu ve stratum basale epidermis a odpovídá morbus Addison. Pacientka byla v květnu 2015 předána do dispenzarizace endokrinologické ambulance, kde byly doplněny odběry antiadrenálních protilátek, které byly hraniční. Na základě všech vyšetření byla stanovena diagnóza Addisonovy choroby při vs. autoimunitní adrenalitidě a nasazena terapie Hydrocortison 10 mg 1-1-0, respektive při zátěži (teploty, průjmy, operace apod.) přidat ½–1 tabletu a bylo doporučeno pokračovat v podávání tyroxinu. Při endokrinologické kontrole za 8 měsíců léčby došlo k poklesu S-ACTH (902 ng/l), ostatní laboratorní nálezy byly v normě. Došlo ke zmírnění pigmentací sliznic a kůže a celkový zdravotní stav byl v pořádku. V únoru 2016 byla pacientka hospitalizována na interním oddělení pro závažný stav – addisonskou krizi – vyvolanou infektem močových cest. Vzhledem k již známé základní diagnóze byla pacientka standardně zaléčena přechodným zvýšením dávek hydrokortizonu podávaných parenterálně a antibiotiky.
DISKUSE
Addisonovu nemoc (AN) poprvé popsal britský lékař Thomas Addison v roce 1855 [2, 8, 11]. V minulosti byla nejčastější příčinou choroby tuberkulóza, v současnosti je v rozvinutých zemích 75–80 % případů choroby způsobeno autoimunní adrenalitidou, která je izolovaná (v 50 %) nebo jako součást autoimunního polyglandulárního syndromu I a II [2, 8, 12, 13, 14]. Pacienti s AN autoimunní etiologie mají 50–60% riziko, že se u nich vyvine další autoimunní nemoc, u 10 % se vyvine DM I. typu [2]. U mladých žen je 3krát častější autoimunní příčina nemoci, u mužů a v dospělosti pak metastázy a infekce. Další příčiny jsou méně časté a vzácnější. Tuberkulózní postižení je stále problémem v mnoha místech světa a je příčinou vzniku nemoci na druhém místě (až 20 %). Onemocnění mohou vyvolat i atypické mykobakterie především u imunosuprimovaných osob, zejména u nemocných s AIDS v rámci oportunní infekce spolu s cytomegalovirem [14]. Nadledvinová nedostatečnost u pacientů s AIDS dobře koreluje s rozvojem HIV infekce, více než 50 % nemocných s AIDS má známky nekrotizující adrenalitidy, ale stupeň destrukce nadledvin nepřesahuje většinou 50 %, a tak se klinicky neprojevuje [2, 12]. Kortikální insuficienci mohou vzácně způsobovat i mykotické infekce, především histoplazmóza, blastomykóza, parakokcidiomykóza, kryptokokóza. Z bakterií způsobuje závažné postižení meningokok při septikémii, při které dochází k bilaterální adrenální hemoragii známé jako Waterhouse-Friderichsen syndrom. Ostatní příčiny jsou taktéž řídké a zahrnují polékové postižení (např. ketokonazol, rifampicin, warfarin) [11], infiltrativní postižení při amyloidóze, sarkoidóze či maligních metastázách a vrozené vady (kortikální adrenální hypoplazie a aplazie). V neposlední řadě je příčinou adrenální nedostatečnosti chirurgické odstranění či poškození nadledvin (např. při zásahu u Cushingova syndromu) [2, 12, 14]. Nemoc se projevuje buď pozvolným nástupem nespecifických příznaků, nebo akutními příznaky během adrenální krize, což závisí na hormonálním deficitu [1, 4]. Chronická adrenokortikální insuficience vzniká při postupné destrukci kůry nadledvin a projeví se nejdříve sníženou adrenokortikální rezervou, kdy je bazální sekrece dostačující, ale chybí vzestup sekrece v reakci na stres (např. infekce, operace, trauma) [8, 9]. Postupující destrukce kůry nadledvin vede pozvolna k nedostatečné sekreci mineralokortikoidů a glukokortikoidů i za bazálních podmínek s příznaky chronické nedostatečnosti. Projevuje se plíživě únavností, slabostí, nechutenstvím až nauzeou, hmotnostním úbytkem, hypotenzí, eventuálně bolestmi břicha a průjmy. Při vyšetření se nalézají různě intenzivní hyperpigmentace kůže a sliznic. Ty se objevují v místech vystavených slunci, nad extenzory, na kloubech, v dlaňových rýhách, na linea alba, na sliznici dutiny ústní (dentogingivální spojení, grafitové skvrny na sliznici u molárů) a v jizvách vzniklých krátce po vzniku insuficience. Hyperpigmentace nemusí být nápadná, zvláště při krátkém trvání choroby [2, 4, 5, 8, 9,13]. Změny jsou důsledkem působení ACTH (obsahuje 2-HSH alfa melanocyty) a dalších MSH z propiomelanokortinu na receptory melanokortinu 1 na kožních melanocytech [5, 8, 9]. Kožní příznaky chybějí při sekundární adrenokortikální insuficienci (není zvýšená produkce ACTH) a nemusí být vyjádřené u akutně se manifestující primární adrenokortikální insuficience (addisonská krize). Jedná se o těžký, život ohrožující stav vyžadující rychlý zásah na jednotce intenzivní péče [8].
Tab. 2. Příznaky chronické adrenokortikální insuficience (AI) [2, 8, 9, 12] ![Příznaky chronické adrenokortikální insuficience (AI) [2, 8, 9, 12]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/84bfddbdbc896b3929f28a3c0db96689.png)
Diferenciální diagnostika barevných změn sliznic je široká. Zahrnuje idiotypické pigmentové změny (inverzní efelidy, etnické pigmentace), vývojové poruchy a neoplazie (névy, hemangiom, histiocytom, melanom), pigmentace vyvolané léky (kontracepce, chlorochin, Ag, fixní lékový exantém), stomatologickými materiály (amalgámová tetování), pigmentace při systémových chorobách (m. Addison, m. Basedow, neurofibromatóza, syndrom Peutz-Jeghers, syndrom Albright, hemochromatóza, acanthosis nigricans, melasma) [4].
Diagnóza je stanovena na základě snížené hladiny ranního sérového kortizolu pod 150 nmol/l a současné elevace plazmatického ACTH (nad 80 ng/l ). Kortizolémie může ale být i v normě, nebo jen hraničně nižší, zejména u forem subklinických či pozvolna se rozvíjejících. Hodnota ranního sérového kortizolu nad 550 nmol/l diagnózu Addisonovy choroby vylučuje. V případě výše zmíněných nejednoznačně patologických hodnot se indikují dynamické stimulační testy (ACTH stimulační test se Synacthenem a inzulinový hypoglykemický test), které dokumentují schopnost zvýšit hladinu kortizolu při zátěži a určí, zda se jedná o primární či sekundární nedostatečnost [2, 7, 8, 9, 10, 11]. Laboratorně je obvykle přítomna hyponatrémie, hyperkalémie, eventuálně hyperkalcémie, hypovolémie s metabolickou acidózou. V krevním obraze bývá přítomna normocytární normochromní anémie, neutropenie, eozinofilie, lymfocytóza. U nově diagnostikovaných autoimunitně podmíněných případů periferní adrenokortikální insuficience bývají v 80 % pozitivní protilátky proti 21-hydroxyláze [2, 8, 9, 10]. Další laboratorní a přístrojové vyšetřovací metody slouží k určení příčiny postižení [2]. U primární insuficience se provádí jako základní vyšetření ultrasonografické vyšetření nadledvin, nález se upřesňuje pomocí počítačové tomografie nebo magnetické rezonance. U sekundární insuficience je metodou volby magnetická rezonance hypotalamo-hypofyzární oblasti, počítačová tomografie se používá při její kontraindikaci [6]. Pacienti s touto diagnózou jsou v péči endokrinologických ambulancí, kde je jim vysvětlena a opakovaně zdůrazňována nutnost celoživotní léčby, respektive hormonální substituce a její úpravy při zátěži (viz níže). Pacienti by měli být vybaveni kartičkou, kde jsou informace o jejich diagnóze a způsobu léčby. Cílem léčby je náhrada deficitních hormonů a terapie příčiny onemocnění, pokud byla určena. Terapie chronické primární adrenokortikální insuficience se převážně zahajuje perorálně podávaným hydrokortisonem obvykle ve třech dávkách, s cílem napodobit cirkadiální rytmus sekrece kortizolu, 1/2–2/3 dávky ráno a zbytek rozděleně v poledne a večer. Celková denní dávka se pohybuje kolem 20–30 mg hydrokortizonu [10]. V zátěžových situacích (febrilie, gastroenteritida spojená se zvracením a průjmem, poranění, menší chirurgické výkony) je nutno dávku navýšit na dvojnásobek. Podle klinického stavu, hodnot krevního tlaku a mineralogramu je možno substituovat mineralokortikoidní složku podáváním fludrokortizonu [7, 8, 9, 10]. Za některých okolnostích, i když pacient koná podle pokynů ošetřujícího lékaře, může při perakutně probíhajícím infektu či zátěži dojít k progresi stavu a vzniku addisonské krize. I přes substituční terapii je u AN relativní riziko celkové mortality 2,2 pro muže a 2,9 pro ženy. Zvyšuje se relativní riziko kardiovaskulárních, infekčních a respiračních onemocnění [7].
ZÁVĚR
Postižení sliznic dutiny ústní nepatří k běžným chorobám dermatologických pacientů, i když jejich změny mnohé choroby provází. Dermatologové jsou zvyklí vyšetřovat sliznice v rámci diagnostiky kožních chorob, nicméně stanovení diagnózy Addisonovy nemoci na základě slizničních a kožních změn je v kožní ordinaci jistě vzácností. Brzké stanovení této závažné diagnózy u jinak zdravé pacientky, která neměla žádné jiné klinické příznaky Addisonovy nemoci než pigmentové projevy sliznic a hyperpigmentaci kůže, pomohlo následně při závažném horečnatém onemocnění k nasazení rychlé a cílené terapie. Námi prezentovaný případ víc než potvrzuje, že „kůže je zrcadlem našich orgánů“.
Do redakce došlo dne 6. 10. 2016.
MUDr. Ivana Strouhalová
Dermatovenerologické oddělení Nemocnice Šumperk a.s.
Nerudova 41
787 01 Šumperk
e-mail: ivana@strouhal.cz
Zdroje
1. BOLOGNIA, J. L., JORIZZO, J. L., RAPINI, R. P. Dermatology. Mosby Elsevier, 2008, ISBN 978-1-4160-2999-1, p. 683.
2. BROOKE, A. M., MONSON, J. P. Addison disease. Medicine Journal, 2013, p. 522–525.
3. BRUNOVÁ, J., BRUNA, J. Klinická endokrinologie, Maxdorf, 2009, ISBN 978-80-7345-190-5, s. 158–165.
4. BURGDORF, W. H. C., PLEWIG, G., WOLFF, H. H., LANDTHALER, M. Braun-Falco´s Dermatology. 3th ed., Springer Medizin Verlag Heidelberg, 2009, ISBN 278-3-540-29312-5, p. 1314–1315.
5. CALLEN, J. P., JORIZZO, K. L., BOLOGNIA, J. L. et al. Dermatological sign of internal disease, Saunders Elsevier, 2009, ISBN 978-1-4160-611-3, p. 211–212.
6. ČEŠKA, R. et al. Interna. 2. vyd., Triton 2015, ISBN 978-80-7387-885-6, s. 362–365.
7. GABALEC, F., ČÁP, J. Adrenální insuficience. Vnitř. Lék., 2015, 61(10), s. 858-861.
8. HÁNA, V. Endokrinologie pro praxi, Maxdorf, 2014, ISBN 978-80-7345-414-2, s. 118–125.
9. KLENER, P. et al. Vnitřní lékařství, Galen, 2011, ISBN 978-80-7262-705-9, s. 964-966.
10. KRŠEK, M. Pacient s adrenokortikální insuficiencí v ordinaci internisty. Interní Med., 2011, 13(4), s. 163-166.
11. SCHREIBER, V. Dvě stopadesátiletá výročí: Claude Bernardovo vnitřní prostředí a Addisonova nemoc. Čas. lék. čes., 2005, 144, s. 495–496.
12. STÁRKA, L., ZAMRAZIL, V. et al. Základy klinické endokrinologie, Maxdorf, 2005, ISBN 80-7345-066-6, s. 157–165.
13. TEN, S., NEW, M., MACLAREN, N. Addison disease 2001, J. Endocrinol. Metab, 2001, 86(7), p. 2909–2922.
14. WOLF, K., GOLDSMITH, L. A., KATZ, S. I. et al. Fitzpatrick’s dermatology in general medicine, The McGraw-Hill Companies, Inc., 2008, ISBN 978-0-07-146690-5, p. 1478–1479.
Štítky
Dermatológia Detská dermatológia
Článek Mongolská skvrnaČlánek Odborné akce v roce 2017
Článok vyšiel v časopiseČesko-slovenská dermatologie
Najčítanejšie tento týždeň
2017 Číslo 2- První zkušenosti s léčbou psoriázy bimekizumabem v české reálné praxi – kazuistika z FNUSA
- Na český trh přichází biosimilar adalimumabu s prokázanou terapeutickou ekvivalencí
- Nehoňte nemocné s mMCC od čerta k ďáblu!
- První a jediná schválená imunoterapie vzácného agresivního karcinomu kůže
-
Všetky články tohto čísla
- Využití antimalarik v dermatologii
-
DOŠKOLOVÁNÍ LÉKAŘŮ
KONTROLNÍ TEST - Addisonova nemoc – popis případu
- Klinický případ: Recidivující noduly na bérci
- Mongolská skvrna
-
Zápis ze schůze výboru ČDS
Praha 12. 1. 2017 -
Zpráva z 20. mítinku Evropského dermatologického fóra
Montreux 19.–21. 1. 2017 - Odborné akce v roce 2017
- Česko-slovenská dermatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Mongolská skvrna
- Využití antimalarik v dermatologii
- Addisonova nemoc – popis případu
- Klinický případ: Recidivující noduly na bérci
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



