-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
ECMO (extrakorporální membránová oxygenace) v léčbě respiračního a oběhového selhání u novorozenců a dětí – kazuistiky
ECMO (Extracorporeal Membrane Oxygenation) in the therapy of respiration and circulation failure in newborns and children: case reports
The authors present 5 case reports of pediatric patients, who were hospitalized at PICU. Pediatric Department Faculty Hospital in Prague and indicated to the Extracorporeal membrane oxygenation (ECMO) therapy from October 2010 to April 2011.
Key words:
ECMO, respiratory failure, circulatory failure, mechanical pulmonary ventilation
Autori: O. Černá 1; V. Vobruba 1; prof. MUDr. Jan Bělohlávek, Ph.D. 2; V. Rohn 3; P. Srnský 1; P. Pokorná 1; D. Lorenčík 1; P. Klement 1; T. Tláskal 5; T. Matějka 4; M. Rygl 5; J. Janota 6
Pôsobisko autorov: Klinika dětského a dorostového lékařství VFN a 1. LF UK, Praha přednosta prof. MUDr. J. Zeman, DrSc. 1; II. interní klinika VFN a 1. LF UK, Praha přednosta prof. MUDr. A. Linhart, DrSc. 2; II. chirurgická klinika kardiovaskulární chirurgie VFN a 1. LF UK, Praha přednosta doc. MUDr. J. Lindner CSc. 3; Dětské kardiocentrum FN Motol, Praha přednosta MUDr. J. Škovránek, CSc. 4; Klinika dětské chirurgie FN Motol, Praha přednosta prof. MUDr. J. Šnajdauf, DrSc. 5; Novorozenecké oddělení, FTNsP, Praha primář doc. MUDr. J. Janota, Ph. D. 6
Vyšlo v časopise: Čes-slov Pediat 2012; 67 (Suppl 1): 13-17.
Kategória: Původní práce
Súhrn
V práci jsou uvedeny kazuistiky pěti dětských pacientů, kteří byli od října 2010 do dubna 2011 na Jednotce intenzivní a resuscitační péče Kliniky dětského a dorostového lékařství Všeobecné fakultní nemocnice v Praze (JIRP KDDL VFN) indikováni k extrakorporální membránové oxygenaci (ECMO).
Klíčová slova:
ECMO, respirační selhání, oběhové selhání, umělá plicní ventilaceÚVOD
V r. 2010 byla v souvislosti s ECMO programem ve Všeobecné fakultní nemocnici v Praze (VFN) tato péče rozšířena na novorozence a děti. Do konce května 2011 bylo ECMO indikováno u pěti dětských pacientů. V článku je uveden rozbor jednotlivých kazuistik.
KAZUISTIKY
Kazuistika č. 1
Donošený novorozenec ze II. gravidity, dívka, po perinatální hypoxii s aspirací mekonia [1] byla přijata na JIRP KDDL VFN ve stáří 2 hodin. Splňovala kritéria pro řízenou hypotermii, která byla zahájena bezprostředně po přijetí. Záznam na aEEG se normalizoval do 36 hodin. Při přijetí na naše pracoviště byla v těžké globální respirační insuficienci se známkami závažného oběhového selhání. Oběhově se podařilo dívku stabilizovat komplexní podporou. Ventilační i oxygenační selhání při aspiraci mekonia nebylo možné zvládnout konvenční mechanickou ventilací, s minimálním efektem byla vysokofrekvenční oscilační ventilace (HFOV). Pro známky perzistující plicní hypertenze novorozence (PPHN) byla zahájena selektivní plicní vazodilatace pomocí iNO (inhalovaný nitric oxid) [2]. Stav se komplikoval pravostranným PNO (pneumothoraxem) s nutností kontinuální drenáže.
Devátý den života při kritickém, především oxygenačním selhání (oxygenační index OI 38; alveolo-arteriální diference A-aDO2 610–630 torr), bylo indikováno V-V ECMO (veno-venózní extrakorporální membránová oxygenace) jednocestným přístupem cestou v. jugularis int. l. dx. [3]. Byl zaveden double lumen katétr 12 F. ECMO bylo zahájeno s následujícími parametry: průtok krve 600 ml/min, průtok plynů 1200 ml/min, FiO2 1,0. Přechodně se stav zlepšil, ale pro recidivující pravostranný PNO byly nutné opakované redrenáže pravého hemithoraxu, při současné heparinizaci se stav komplikoval i pravostranným hemothoraxem. Sedmnáctý den života (9. den ECMO) byla proto indikovaná chirurgická revize pravého hemithoraxu, dvě nalezené perforace plíce byly ošetřeny suturou. Dále se stav začal zlepšovat, bylo možné významně klesat s ventilační podporou a 20. den života bylo ECMO po 12 dnech ukončeno. Po dalším týdnu byla dívka extubovaná, krátce vyžadovala oxygenoterapii a od 5. týdne života byla ventilačně stabilní.
Do domácí péče byla propuštěna po 3 měsících. Pro krikofaryngeální dyskoordinaci s poruchou příjmu potravy bylo nutné zavedení PEG (perkutánní endoskopická gastrostomie). V současné době má dívka 7 měsíců, je sledována neurologem pro rozvoj spasticko-dystonické formy DMO (dětské mozkové obrny).
Kazuistika č. 2
Dívka narozená ve 26. týdnu gravidity s porodní hmotností 760 g s chronickým plicním postižením (CLD) 2. stupně. Do věku 5 měsíců nestonala, psychomotorický vývoj byl přiměřený, váhově prospívala.
Na konci 5. měsíce života byla s respiračním infektem přijata na dětské oddělení. Její stav se velmi rychle zhoršoval, progredovala dušnost s rozvojem globální respirační insuficience a po 3 dnech náročné UPV (umělá plicní ventilace) byla přeložena na naše pracoviště.
Stav se nedařilo ovlivnit konvenční ani nekonvenční umělou plicní ventilací, horšil se rtg nález. Šestý den pobytu na našem pracovišti při kritickém ventilačním selhání (OI 25, A-aDO2 585 torr) bylo indikováno V-V ECMO. Přístup byl stejný jako u předchozího pacienta. ECMO bylo zahájeno s následujícími parametry: průtok krve 550 ml/min, průtok plynů 1000 ml/min, FiO2 1,0. Průběh byl nekomplikovaný s postupnou normalizací plicních funkcí, který umožnil po 12 dnech ECMO ukončit. Dekanylace proběhla bez komplikací, extubace byla možná 19. den pobytu na našem oddělení. Oxygenoterapie byla ukončena po dalších 8 dnech.
Příčinou těžkého respiračního selhání byla oboustranná RSV (respiratory syncytial virus) pneumonie [4, 5, 6], která se rozvinula u kojence s anamnézou chronického plicního postižení. Vzhledem ke změně bydliště nebyla omylem zařazena do očkovacího protokolu Synagisem (palivizumab, který je indikovaný především u nedonošených dětí s vysokým rizikem onemocnění RSV). V současné době je dívka v dobrém celkovém stavu, prospívající s odpovídajícím psychomotorickým vývojem, bez ventilačních problémů.
Kazuistika č. 3
Dívka s negativní perinatální anamnézou a dosud zdravá onemocněla na konci 5. měsíce života. Na naše pracoviště byla přeložena po 9 dnech náročné konvenční i nekonvenční UPV při základní dg. H1N1 (virus chřipky A-podtyp) pneumonie [7, 8] komplikované pseudomonádovou sepsí.
Vzhledem k nezvládnutelnému oxygenačnímu selhání (OI 64, A-aDO2 648 torr) bylo ihned po přijetí indikováno V-V ECMO [9], double lumen katétr 15 F byl zaveden cestou v. jugularis int. l. dx., ECMO bylo zahájeno s následujícími parametry: průtok krve 800–900 ml/min, průtok plynů 900 až 1200 ml/min, FiO2 1,0. Ventilační režim i po zahájení ECMO byl nadále velmi náročný s FiO2 1,0. Při současně probíhající těžké sepsi se rozvinulo multiorgánové selhání, které vyžadovalo kontinuální veno-venózní hemodiafiltraci (CVVHDF) po dobu 48 hodin. Plicní hypertenze vedla k rozvoji pravostranného srdečního selhání. Selektivní plicní vazodilatace pomocí iNO a celkové podávání sildenafilu [10] vedlo ke snížení plicní hypertenze (PH) a ústupu známek dysfunkce pravé komory. Na opakovaných nativních rtg i CT snímcích plic bylo zastínění ve všech čtyřech plicních kvadrantech (rtg nález na obr. 1, CT na obr. 2 a 3). Přechodné oběhové zlepšení bylo vystřídáno selháním, které vyžadovalo komplexní léčbu dobutaminem a milrinonem. Vzhledem k trvajícímu závažnému respiračnímu selhání a narůstajícím známkám oběhové nedostatečnosti bylo 16. den V-V ECMO konvertováno na V-A (veno-arteriální) způsob. Cestou pravostranné a. carotis communis byl zaveden 10 F katétr do aortálního oblouku. Po 2 dnech bylo možné snižovat ECMO parametry (při klidovém ventilačním režimu: Pin = 16 cmH2O, PEEP = 4 cmH2O, FiO2 = 0,21, DF = 15/min) a po 22 dnech od zahájení bylo ECMO ukončeno. Za další 4 dny byla dívka extubována, ale po 36 hodinách byla nutná reintubace při recidivě pravostranného srdečního selhání z důvodů plicní hypertenze, které vedlo především k oxygenačnímu selhání. Kombinovanou léčbou (iNO, vysoké dávky sildenafilu, inhalačně podáván prostaglandin I2 –prostacyklin) se podařilo plicní hypertenzi zvládnout a dívku za dalších 11 dnů extubovat. Na umělé plicní ventilaci byla celkem 47 dnů. Dalších 5 týdnů byla ještě nutná oxygenoterapie.
Obr. 1. RTG nález 2. den u pacientky č. 3. Fig. 1. X-ray finding 2nd day in female patient No. 3. 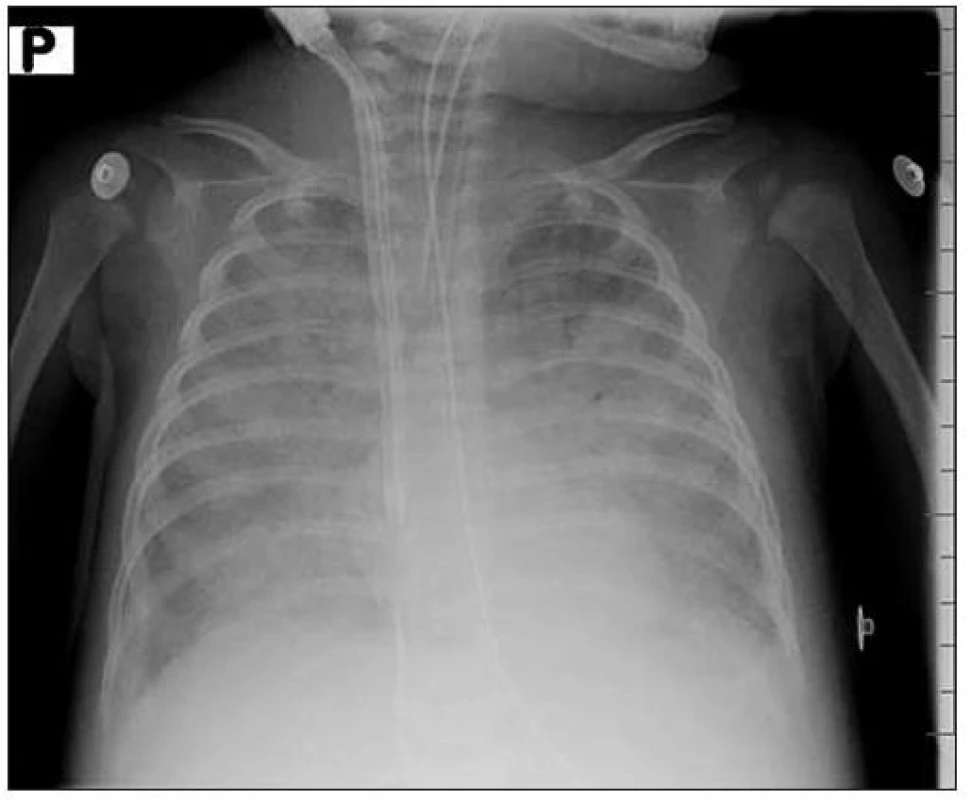
Obr. 2. CT vyšetření 16.den (před konverzí V-V na V-A ECMO) u pacientky č. 3. Fig. 2. CT imaging on day 16 (before V-V conversion to V-A ECMO) in female patient No. 3. 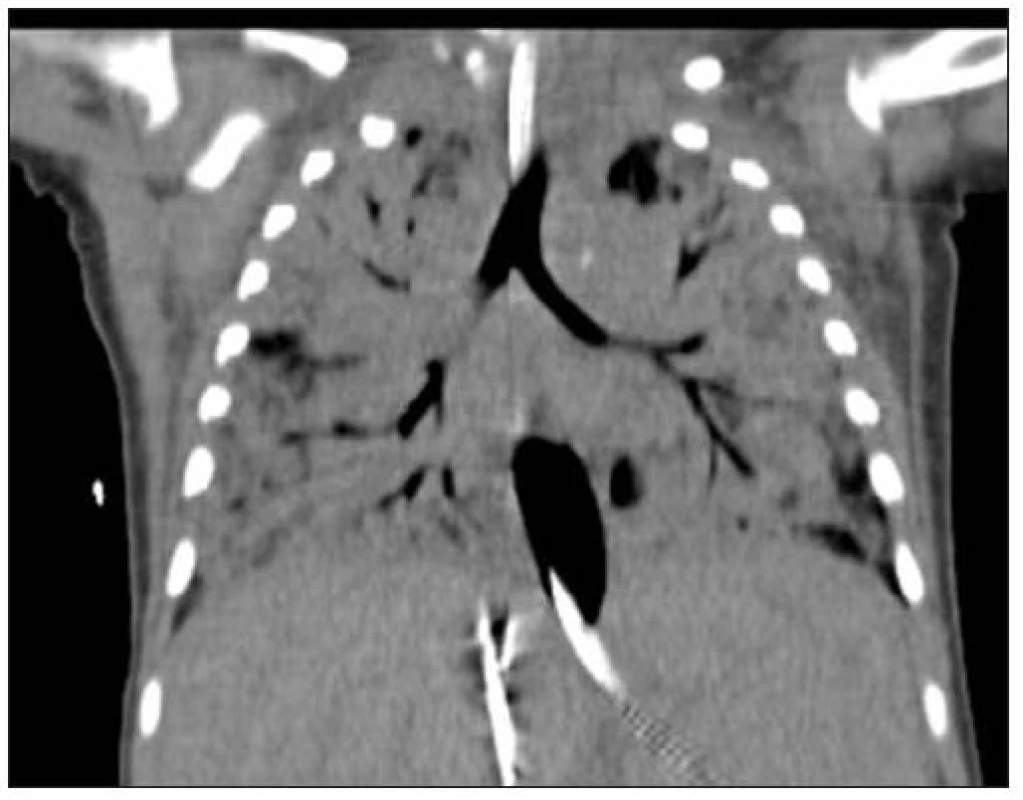
Obr. 3. CT vyšetření 16.den (před konverzí V-V na V-A ECMO) u pacientky č. 3. Fig. 3. CT imaging on day 16 (before V-V conversion to V-A ECMO) in female patient No. 3. 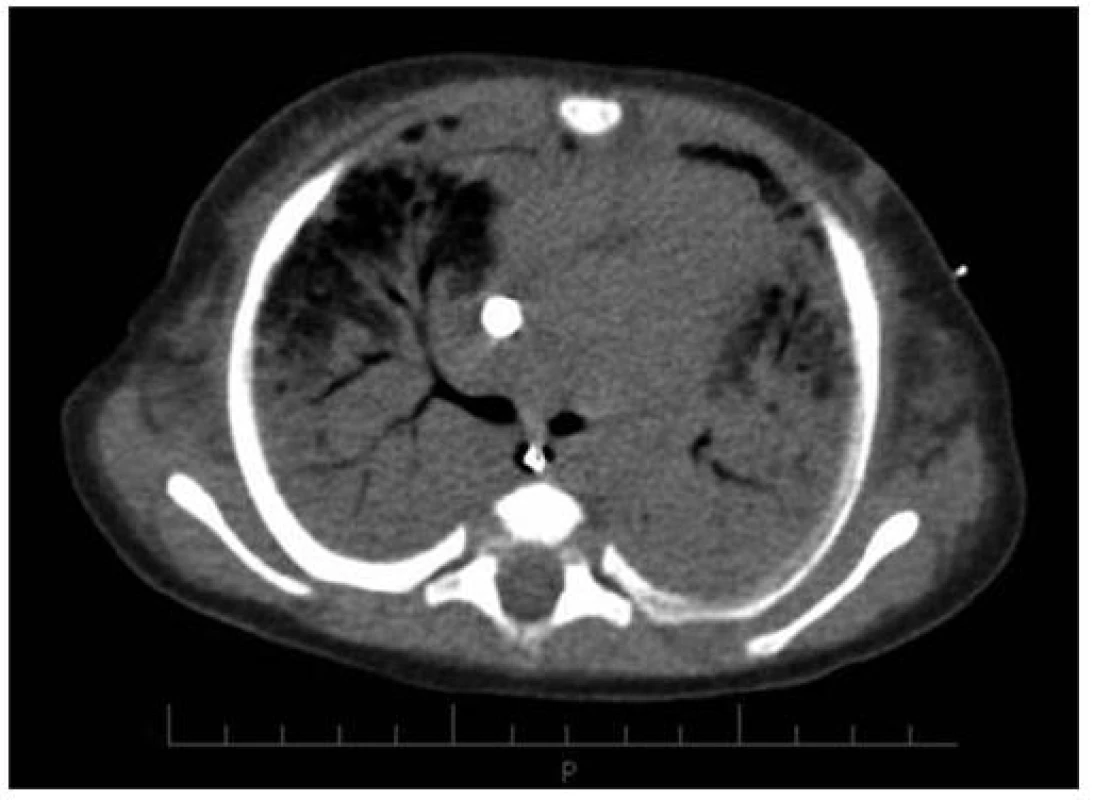
Celkový stav dítěte si vyžádal 7 týdnů trvající analgosedaci včetně myorelaxace, dalších 6 týdnů přetrvával syndrom z odnětí. V neurologickém obraze jsou známky polyneuromyopatie kriticky nemocných s chabou paraparézou dolních končetin, která t. č. vyžaduje lázeňskou péči. Psychický vývoj je příznivý s minimálním regresem.
Kazuistika č. 4
Donošený novorozenec s dobrou bezprostřední poporodní adaptací, s porodní hmotností 2860 g byl přijat na naše pracoviště 13. den života s těžkou perzistující plicní hypertenzí. Při maximální možné terapii (UPV, iNO, sildenafil, vazopresory, inotropika, vazodilatancia) [2, 10] se nedařilo normalizovat oxemie, OI = 28; A-aDO2 = 590 torr. Proto bylo 2. den pobytu na JIRP KDDL indikováno V-A ECMO (kanylace a. carotis communis l. dx., v. jugularis int. l. dx., katétry 10, resp. 12 F). Vstupní echokardiografické vyšetření prokázalo těžkou dysfunkci pravé komory. ECMO bylo zahájeno s parametry: průtok krve 500 ml/min; průtok plynů 200 ml/min; FiO2 1,0. Od 2. dne při mechanické podpoře a komplexní léčbě plicní hypertenze ustupovaly známky dysfunkce pravé komory. Sedmý den ECMO byl echokardiografický nález zcela normální, nastavené parametry ECMO umožňovaly podporu ukončit. Po 24 hodinách nenáročné ventilace se stav začal zhoršovat pod obrazem narůstající plicní hypertenze s příznaky selhávající pravé komory. Stav se nepodařilo ani kombinovanou léčbou ( iNO, sildenafil, iloprost) zlepšit a 16. den došlo k nezvratnému respiračnímu a oběhovému selhání a následnému exitu. Dosavadní histologické vyšetření plic příčinu neobjasnilo, další vyšetření histologických vzorků probíhá v zahraničí.
Kazuistika č. 5
Chlapec narozený ve 32. týdnu gravidity s porodní hmotností 1120 g byl přijat ve věku 5 měsíců na spádové dětské oddělení s akutní laryngitidou. Pro rozvoj oboustranné pneumonie byl 11. den hospitalizace přeložen na JIRP fakultní nemocnice. Zde byla zahájena umělá plicní ventilace, z dolních cest dýchacích byla opakovaně kultivována Klebsiella oxytoca ESBL. Celkový stav i nález na rtg se stále zhoršovaly a po 3 dnech UPV včetně HFOV byl chlapec přeložen na naše pracoviště.
Na základě vstupních parametrů oxygenačního a ventilačního selhání (OI 54, A-aDO2 630 torr) bylo krátce po přijetí indikováno V-V ECMO [11] se stejným přístupem jako u pacientky č. 3. ECMO parametry při zahájení byly: průtok krve 500 ml/min, průtok plynů 1500 ml/min, FiO2 1,0. Postižení plic bylo natolik závažné, že ani V-V podpora nezajistila dostatečnou oxygenaci, ventilační nároky byly vysoké, stav přechodně vyžadoval HFOV. Třetí den se stav komplikoval levostranným a následně i pravostranným PNO. Byla nutná opakovaná drenáž obou hemithoraxů, při nezbytné antikoagulační léčbě došlo ke krvácení do obou hemithoraxů. Vzhledem k nedostatečné oxygenaci a náročné ventilační podpoře byl chlapec 7. den pobytu konvertován na V-A ECMO stejnou cestou jako pacientka č. 3. I při protektivním ventilačním režimu a kontinuální hrudní drenáži se ale nepodařilo udržet plíce rozepjaté, proto byla 14. den pobytu provedena pravostranná torakotomie. Byla evakuována četná koagula a dolní plicní lalok s rozpadovou pneumonií byl v místě úniku vzduchu přešit (lobektomie nebyla proveditelná). Výkon byl komplikovaný difuzním krvácením z pleurální dutiny. Po 5 dnech PNO recidivoval, rozsáhlé barotraumatické změny byly i v levém hemithoraxu. Zvažovaná revize levého hemithoraxu již nebyla indikovaná. Rozvinulo se i levostranné srdeční selhání, byla zjištěna významná hypertrofie levé komory. Chlapec 23. den exitoval v důsledku nezvratného srdečního selhání při nekrotizující klebsielové pneumonii.
ZÁVĚR
ECMO je metoda vysoce specializovaná, je velmi náročná na lékařský i nelékařský personál. Současně jde o metodu velice nákladnou. Cena hospitalizace u 3 z našich 5 pacientů přesáhla 1 milion Kč. V tabulkách 1 a 2 je uveden přehled délky hospitalizace, délky umělé plicní ventilace a ECMO i počty rtg snímků a množství podaných krevních derivátů.
Tab. 1. Přehled délky hospitalizace a délky umělé plicní ventilace a ECMO. 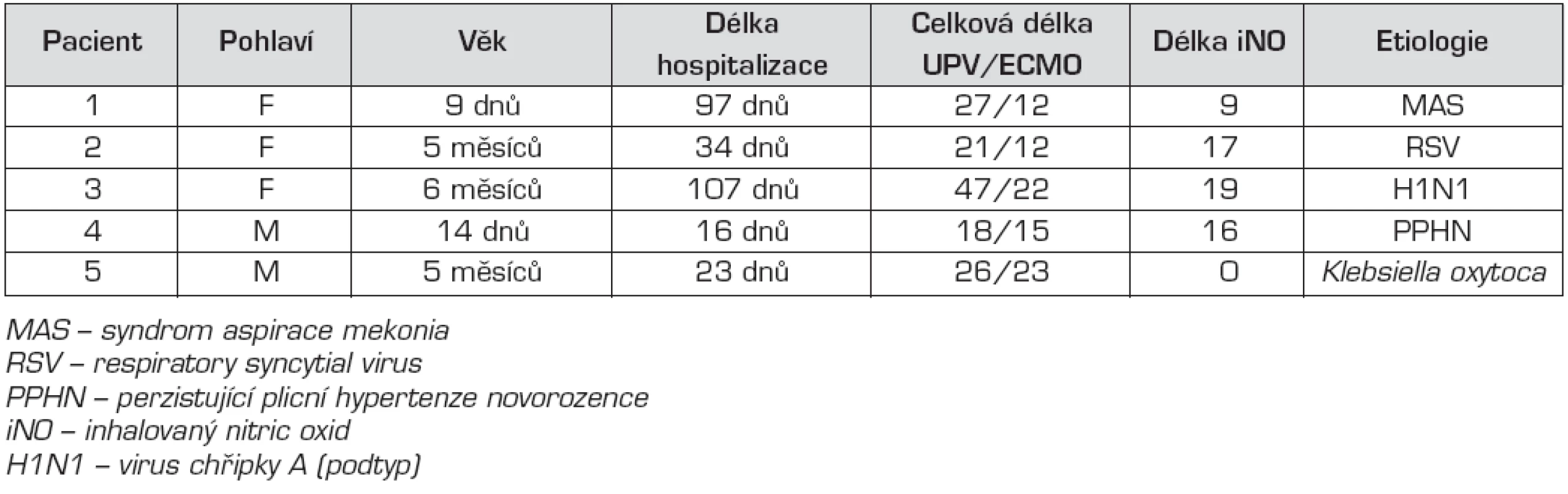
Tab. 2. Přehled počtu provedených rtg a CT vyšetření plic a množství podaných krevních derivátů. 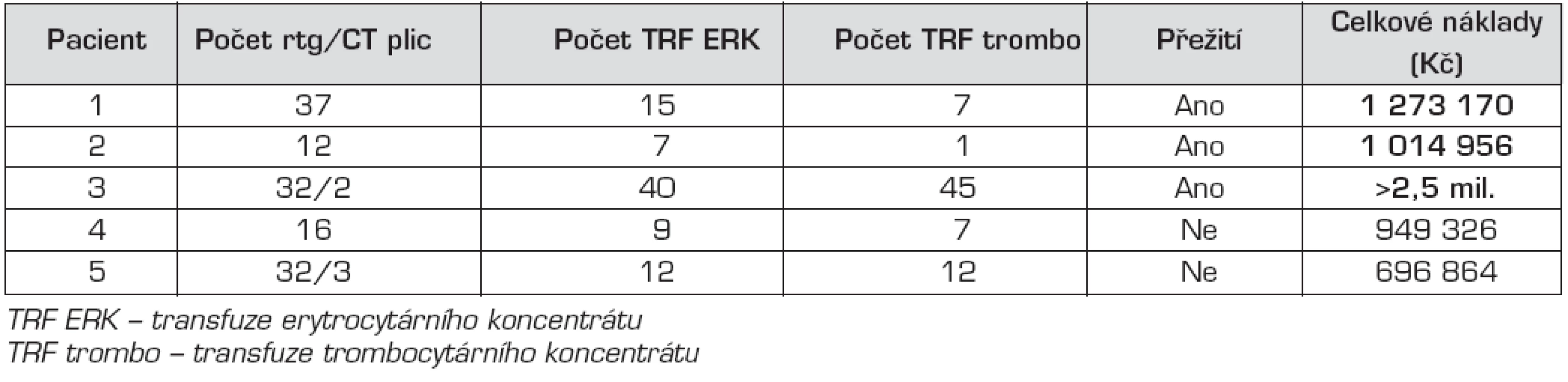
Na JIRP KDDL VFN bylo od října 2010 použití ECMO zvažováno u osmi kriticky nemocných dětí. Jeden pacient byl primárně hospitalizovaný na našem pracovišti (kazuistika č. 1), ostatní děti byly odeslány z jiných pracovišť. U 5 dětí bylo ECMO indikováno, 3 děti přežily, novorozenec s těžkou formou PPHN a kojenec s nekrotizující klebsielovou pneumonií zemřeli. U dvou dalších kojenců nebylo ECMO indikováno. V prvním případě šlo o 4měsíčního kojence s bulózní formou chronického plicního postižení (bronchopulmonální dysplazie), ve druhém případě se podařilo stav zvládnout konzervativně. Poslední pacient, novorozenec s plicní hypertenzí, nebyl indikovaný pro vrozenou srdeční vadu a hraniční hmotnost.
Práce vznikla částečně s podporou VZ 64165.
Došlo: 7. 7. 2011
Přijato: 1. 11. 2011
MUDr. Olga Černá
Klinika dětského a dorostového
lékařství VFN a 1. LF UK
Ke Karlovu 2
121 09 Praha 2
e - mail: olga.cerna@vfn.cz
Zdroje
1. Fanaroff AA. Meconium aspiration syndrome: historical aspects. J Perinatol 2008 Dec; 28 (Suppl 3): S3–7.
2. Dhillon R. The management of neonatal pulmonary hypertension. Arch Dis Child Fetal Neonatal Ed 2011; Jan 30.
3. Short BL. Extracorporeal membrane oxygenation: use in meconium aspiration syndrome. J Perinatol 2008 Dec; 28 (Suppl 3): S79–83.
4. Greenough A. Role of ventilation in RSV disease: CPAP, ventilation, HFO, ECMO. Paediatr Respir Rev 2009 Jun; 10 (Suppl 1): 26–28.
5. Eisenhut M. Extrapulmonary manifestations of severe respiratory syncytial virus infection – a systematic review. Crit Care 2006; 10 (4): R107.
6. Flamant C, Hallalel F, Nolent P, Chevalier JY, Renolleau S. Severe respiratory syncytial virus bronchiolitis in children: from short mechanical ventilation to extracorporeal membrane oxygenation. Eur J Pediatr 2005 Feb; 164 (2): 93–98.
7. Altmann M, Fiebig L, Soyka J, von Kries R, Dehnert M, Haas W. Severe cases of pandemic (H1N1) 2009 in children, Germany. Emerg Infect Dis 2011 Feb; 17 (2): 186–192.
8. Norfolk SG, Hollingsworth CL, Wolfe CR, Govert JA, Que LG, Cheifetz IM, Hollingsworth JW. Rescue therapy in adult and pediatric patients with pH1N1 influenza infection: a tertiary center intensive care unit experience from April to October 2009. Crit Care Med 2010 Nov; 38 (11): 2103–2107.
9. Nehra D, Goldstein AM, Doody DP, Ryan DP, Chang Y, Masiakos PT. Extracorporeal membrane oxygenation for nonneonatal acute respiratory failure:the Massachusetts General Hospital experience from 1990 to 2008. Arch Surg 2009 May; 144 (5): 427–432; discussion 432.
10. Baquero H, Soliz A, Neira F, Venegas ME, Sola A. Oral sildenafil in infants with persistent pulmonary hypertension of the newborn: a pilot randomized blinded study. Pediatrics 2006 Apr; 117 (4): 1077–1083.
11. Zimmerman JJ, Akhtar SR, Caldwell E, et.al. Incidence and outcomes of pediatric acute lung injury. Pediatrics 2009; 124 : 87–95.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článek Úvodní slovo
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2012 Číslo Suppl 1- Subkutánne vs. intravenózne imunoglobulíny u pacientov s CLL
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Gastroezofageální reflux a gastroezofageální refluxní onemocnění u kojenců a batolat
-
Všetky články tohto čísla
- ECMO (extrakorporální membránová oxygenace) v léčbě respiračního a oběhového selhání u novorozenců a dětí – kazuistiky
-
Terminálne zlyhanie obličiek u detí na Slovensku
Epidemiológia z Európskej perspektívy - Diagnostika a léčba dětské katarakty
- Demyelinizační změny mozku u dětí s Crohnovou nemocí
- Úvodní slovo
- Extracorporeal Membrane Oxygenation – trocha historie, současnost, ale hlavně budoucnost
- Cizí těleso v gastrointestinálním traktu (kazuistika) a současná diagnostická a terapeutická doporučení
- Syndrom týrané rodiny dítětem v dětské obezitologické ambulanci
- Kyselina listová a poruchy uzatvárania neurálnej rúry – od minulosti po súčasnosť
- Prof. MUDr. Miloš Máček, DrSc. – 90 let
- ECMO (extrakorporální membránová oxygenace) v léčbě respiračního a oběhového selhání u novorozenců a dětí
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Diagnostika a léčba dětské katarakty
- Cizí těleso v gastrointestinálním traktu (kazuistika) a současná diagnostická a terapeutická doporučení
- ECMO (extrakorporální membránová oxygenace) v léčbě respiračního a oběhového selhání u novorozenců a dětí
- Kyselina listová a poruchy uzatvárania neurálnej rúry – od minulosti po súčasnosť
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



