-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Zmeny tlaku krvi a niektorých ďalších parametrov počas fototerapie donosených novorodencov
Changes in blood pressure and some other parameters in term infants during phototherapy
hototherapy is the most frequent therapeutic intervention in neonatal wards during the first days of life. The beneficial effect of light on decreasing serum bilirubin level was first described by Cremer and colleagues in the 1950s. Since then, phototherapy has been used effectively in the treatment of severe hyperbilirubinaemia and has almost completely eliminated exchange transfusion. Phototherapy is a non-invasive method, but, in addition to decreasing bilirubin levels, it may affect some other function, e.g. organ perfusion, especially in skin, peripheral vascular resistance, blood flow distribution, heart frequency, systemic blood pressure and breathing. The next component of applied light is a certain influx of heat that warms the body surface up. There is a risk of exogenous overheating and increased water loss by skin.
We analyzed the effect of phototherapy on blood pressure and other parameters such as heart rate, respiratory rate, oxygen saturation, skin and rectal temperature. Comparison of control group (n=20) with patients with hyperbilirubinaemia and phototherapy (n=20) showed significant changes in some monitored parameters. Systolic, mean and diastolic blood pressure decreased significantly after the first hour of phototherapy (p=0.001; p=0.000; p=0.001), while at the end of the 2nd hour of phototherapy the drop was even more pronounced (p=0.002; p=0.000; p=0.003). During phototherapy, heart rate increased after 1 hour, even more significantly at the end of the 2nd hour of phototherapy (p=0.008; p=0.002), the respiratory rate also increased (p=0.033; p=0.015). These changes were accompanied by increasing skin and central (rectal) temperature. Based on the results, there are changes in some physiological parameters during phototherapy in newborns. Consistent monitoring of vital signs should therefore be an obvious part of care of the newborn during the treatment with blue light.
Keywords:
newborn – hyperbilirubinaemia – phototherapy – blood pressure
Autori: L. Nandrážiová 1; K. Javorka 2,3; B. Czippelová 2,3; K. Maťašová 1
Pôsobisko autorov: Neonatologická klinika, Jesseniova lekárska fakulta v Martine, Univerzita Komenského v Bratislave, Univerzitná nemocnica Martin, Slovensko 1; Ústav lekárskej fyziológie, Jesseniova lekárska fakulta v Martine, Univerzita Komenského v Bratislave, Slovensko 2; Biomed, Martin, Slovensko 3
Vyšlo v časopise: Čes-slov Pediat 2019; 74 (8): 449-457.
Kategória: Původní práce
Súhrn
Fototerapia je najčastejšou terapeutickou intervenciou na novorodeneckých oddeleniach počas prvých dní života. Priaznivý vplyv svetla na zníženie hladiny sérového bilirubínu prvýkrát popísali Cremer a spol. v päťdesiatych rokoch minulého storočia. Od tých čias sa fototerapia efektívne využíva v liečbe významnej hyperbilirubinémie a dokázala takmer úplne eliminovať výmennú transfúziu. Fototerapia novorodencov je neinvazívnou metódou, no popri poklese koncentrácie bilirubínu ovplyvňuje aj niektoré ďalšie funkcie: perfúziu orgánov, najmä kože, periférnu vaskulárnu rezistenciu, distribúciu krvného prietoku, činnosť srdca, systémový tlak krvi, ako aj dýchanie. Vedľajšou zložkou aplikovaného svetla je určitý prílev tepla, ktoré ohrieva povrch tela. Vzniká tak nebezpečenstvo exogénneho prehriatia a zvýšenej straty vody kožou.
V práci sme analyzovali vplyv fototerapie na tlak krvi a ďalšie parametre, ako sú frekvencia srdca, frekvencia dýchania, kyslíková saturácia, kožná a rektálna teplota. Pri porovnaní kontrolného súboru (n = 20) s pacientami s hyperbilirubinémiou a fototerapiou (n = 20) boli zistené významné zmeny sledovaných parametrov. Systolický, stredný aj diastolický tlak krvi významne klesol už po 1. hodine fototerapie (p = 0,001; p = 0,000; p = 0,001), na konci 2. hodiny fototerapie bol pokles ešte výraznejší (p = 0,002; p = 0,000; p = 0,003). Počas fototerapie sa zvyšovala aj frekvencia akcie srdca a to už po 1. hodine, ešte výraznejšie na konci 2. hodiny fototerapie (p = 0,008; p = 0,002), taktiež stúpala aj frekvencia dýchania (p = 0,033; p = 0,015). Uvedené zmeny boli sprevádzané zvýšením kožnej i centrálnej (rektálnej) teploty. Z predkladaných výsledkov vyplýva, že počas fototerapie novorodencov dochádza k zmenám niektorých fyziologických parametrov. Dôsledné sledovanie vitálnych funkcií by preto malo byť samozrejmou súčasťou starostlivosti o novorodenca počas liečby modrým svetlom.
Klíčová slova:
novorodenec – hyperbilirubinémia – fototerapia – tlak krvi
ÚVOD
Z dostupných literárnych zdrojov je známe, že novorodenci s nižšou pôrodnou hmotnosťou a nižším týždňom gestácie majú nižší krvný tlak ako novorodenci s vyššou pôrodnou hmotnosťou a vyšším gestačným vekom, existuje aj pozitívna korelácia medzi pôrodnou hmotnosťou a systolickým krvným tlakom v čase pôrodu [1]. Krvný tlak rastie aj s postnatálnym vekom dieťaťa a medzi mužským a ženským pohlavím sa v perinatálnom období nepreukázali rozdiely [2]. Literárne údaje tiež hovoria, že hypotrofickí novorodenci majú nižší tlak krvi než eutrofickí novorodenci toho istého gestačného veku [3]. Krvný tlak je odrazom hemodynamickej stability, je významnou vitálnou funkciou a indikátorom stability klinického stavu.
V neonatologickej intenzívnej starostlivosti sa k monitorovaniu krvného tlaku využíva prevažne neinvazívny spôsob pomocou oscilometrickej metódy. Korelácia medzi priamymi (katetrizácia) a nepriamymi metódami je vo všeobecnosti veľmi dobrá. Platí, že hodnoty stanovené nepriamymi technikami merania sú vyššie oproti priamym približne o 3–5 mmHg [3]. Správne meranie krvného tlaku v starostlivosti o novorodencov je nevyhnutné, pretože krvný tlak je významným ukazovateľom stavu kardiovaskulárneho systému [4]. V literatúre sa v typickom prípade uvádza systolický, diastolický a stredný tlak krvi. K správnej interpretácii TK (tlaku krvi) musia byť vyhodnotené všetky spomínané hodnoty. Systolický a diastolický krvný tlak sú hodnoty krvného tlaku v najvyššom a najnižšom bode tlakovej krivky. Stredný arteriálny tlak je priemerný tlak počas celej doby srdcového cyklu. Hoci je hodnotenie samotného stredného tlaku nepostačujúce, stredný tlak poskytuje užitočné informácie o zmenách krvného tlaku, pretože hovorí o priemernom perfúznom tlaku [4].
Novorodenecká žltačka je jedným z najčastejšie sa vyskytujúcich stavov vyžadujúcich lekársku intervenciu v prvé dni života. Asi u polovice termínových novorodencov a prevažnej väčšiny novorodencov, ktorí sa narodia predčasne, sa rozvinie ikterus. Obyčajne sa objaví medzi 2.–4. dňom života a spontánne regreduje po 7–14 dňoch. Efektívnu liečbu predstavuje fototerapia a výmenná transfúzia [5]. Bilirubínu sa dlhé roky pripisoval toxický vplyv na centrálny nervový systém, kde jedným z mechanizmov vzniku bilirubín-asociovanej encefalopatie bol práve oxidatívny stres. V súčasnosti sa veľmi diskutuje o pozitívnom význame zvýšenej sérovej koncentrácie bilirubínu [6]. Sarici a kol. [7] stanovovali v sére koncentráciu celkového bilirubínu, malondialdehydu a S100B substancie, čo je kalcium viažuci peptid, ktorý sa využíva ako marker poškodenia mozgového tkaniva a hematoencefalickej bariéry u novorodencov s hyperbilirubinémiou pred začatím fototerapie. Koncentrácie uvedených látok boli signifikantne vyššie u detí pred realizáciou fototerapie než u detí v kontrolnej skupine. Po intenzívnej fototerapii koncentrácia spomínaných látok bola signifikantne nižšia. Či bol tento pokles zapríčinený intenzívnou fototerapiou alebo všeobecne poklesom koncentrácie bilirubínu, ostáva otázne. Prooxidačné/antioxidačné účinky zvýšenej hladiny bilirubínu v sére u novorodencov, ale aj jej liečby fototerapiou, je potrebné overiť ďalšími štúdiami.
Pri expozícii kože svetlu dochádza k fotochemickej konverzii natívneho bilirubínu. Výsledkom tejto konverzie je vznik rozličných produktov. Konfiguračná izomerizácia prebieha reverzibilne a rýchlejšie než štrukturálna izomerizácia, ktorá je ireverzibilná a jej výsledkom je vznik lumirubínu (Z-lumirubín, E-lumirubín). Lumirubín je v pečeni možné rýchlo eliminovať, a preto sa aj transformácia na lumirubín považuje za primárne zodpovednú za fototerapeutický účinok [8]. U novorodencov počas fototerapie nastáva tvorba fotoizomérov prakticky ihneď po zapnutí fotolampy a dlho predtým, než laboratórne dokážeme signifikantné zmeny v celkovej koncentrácii bilirubínu. Aký je metabolizmus fotoizomérov, nie je do detailov známe. Pre zvýšenú polaritu sú tieto produkty lepšie rozpustné vo vode a môžu tak byť vylúčené žlčou a močom a pritom obísť konjugáciu v pečeni [9].
Pri rozhodovaní o zahájení fototerapie sú k dispozícii odporúčania Americkej pediatrickej akadémie pre manažment hyperbilirubinémie u novorodencov od 35. týždňa gestačného veku [10]. Toto odporúčanie zahŕňa algoritmus pre začatie fototerapie založené na hodnote TSB (celkový sérový bilirubín), ako aj gestačnom veku, postnatálnom veku dieťaťa v hodinách a individuálnych rizikových faktoroch.
Predchádzajúce práce ukázali, že počas fototerapie môžu vznikať zmeny niektorých fyziologických parametrov, napr. variability frekvencie srdca, dýchania a periférneho prekrvenia [11]. Dostupných je však málo informácií o zmenách systémového tlaku krvi novorodencov pri takej frekventovanej terapeutickej intervencii, akou je fototerapia. Počas fototerapie dochádza k ohrievaniu povrchu tela, vďaka prílevu tepla žiarením fototerapeutickej lampy a ku vazodilatácii v kožnej cirkulácii. Vazodilatáciou v koži dochádza k redistribúcii krvného prietoku a k príslušným zmenám fyziologických funkcií. Zvyšujú sa straty vody kožou [12] a znižuje sa srdcový výdaj [13].
FOTOTERAPIA A ZMENY HEMODYNAMIKY
Už od konca minulého storočia sa výskumníci zaoberali vplyvom fototerapie na systémovú hemodynamiku za pomoci dopplerovskej ultrasonografie. Fototerapia ovplyvňuje hemodynamiku rôznych orgánových systémov, napríklad zvyšuje krvný prietok v mozgu a v periférii [14], znižuje krvný prietok obličkami a mezenterickou cirkuláciou [15] a zapríčiňuje znovuotvorenie arteriálneho duktu nedonosených novorodencov [16]. Periférna vazodilatácia spolu so zníženou motorickou aktivitou vedú k redukcii kardiálneho výdaja po tridsiatich minútach od začiatku fototerapie. Nasleduje aktivácia autonómneho kompenzačného mechanizmu prostredníctvom baroreflexu, ktorá má za následok redistribúciu krvného prietoku a zmeny vo frekvencii srdca [13].
Z doteraz publikovaných prác je známe, že fototerapia spôsobuje zníženie srdcového výdaja, s návratom k pôvodným hodnotám 12 hodín po skončení fototerapie. Prietok krvi cerebrálnym riečiskom sa zvyšuje, naopak, prietok krvi obličkami sa signifikantne znižuje už po dvoch hodinách od expozície. Pri sledovaní efektu fototerapie na cirkuláciu krvi obličkou sa zistilo zníženie prietoku krvi a naopak významné zvýšenie renálnej vaskulárnej rezistencie po začatí fototerapie. U zdravých neventilovaných detí sa hodnoty strednej rýchlosti toku krvi aj vaskulárnej rezistencie vrátili k východiskovej hodnote po skončení fototerapie, ale u ventilovaných detí sa parametre merané dopplerovskou ultrasonografiou na pôvodné hodnoty nevrátili [15].
Keďže fototerapia ovplyvňuje prietok krvi rôznymi tkanivami, Borenstein-Levin a kol. [17] študovali vplyv fototerapie na prietok krvi koronárnymi artériami s predpokladom poklesu rýchlosti krvného toku pre tzv. steal fenomén na periférii. Avšak počas fototerapie u zdravých donosených novorodencov nezistili žiadne klinicky signifikantné zmeny v prietoku krvi koronárnym riečiskom.
Pezzati a kol. [18] hodnotili zmeny prietoku krvi v mezenteriálnej cirkulácii po nakŕmení pri použití konvenčnej a fibrooptickej fototerapie. Skúmali, či fibrooptická fototerapia ovplyvňuje postprandiálne zvýšenie toku krvi v čreve podobne ako konvenčná FT. S využitím dopplerovskej ultrasonografie merali rýchlosť toku krvi v arteria mesenterica superior pre - aj postprandiálne u pretermínových novorodencov počas a po ukončení konvenčnej fototerapie a rovnako pri použití fibrooptickej fototerapie. Pri konvenčnej fototerapii zaznamenali zníženie postprandiálneho prietoku krvi, naproti tomu pri použití fibrooptickej fototerapie nebola postprandiálna distribúcia krvného toku negatívne ovplyvnená a teda postprandiálne zvýšenie prietoku krvi je signifikantne vyššie ako pri použití konvenčnej fototerapie. Autori preto preferujú používanie fibrooptických systémov pred konvenčnou fototerapiou v liečbe hyperbilirubinémie, a to predovšetkým u nedonosených novorodencov, pretože neovplyvňujú fyziologickú postprandiálnu redistribúciu krvného toku z periférie do tráviaceho traktu ako v prípade použitia konvenčnej fototerapie.
Autori Uhríková a kol. [11] skúmali vplyv hyperbilirubinémie a fototerapie na frekvenciu akcie srdca prostredníctvom ovplyvnenia autonómneho nervového systému porovnávaním ikterických novorodencov s kontrolnými deťmi bez hyperbilirubinémie. Predpokladali, že hyperbilirubinémia sama prostredníctvom neurotoxicity bilirubínu a jej vplyvu na autonómny nervový systém (ANS) môže ovplvyniť kardiovaskulárny systém. Odhalili tak jemné rozdiely v regulácii kardiovaskulárneho systému vplyvom hyperbilirubinémie a jej liečby fototerapiou. Tieto jemné odchýlky boli detekované novou nelineárnou metódou analýzy variability srdcovej frekvencie. Zmeny, ktoré zaznamenali, indikujú, že odpoveď ANS vyjadrená pomocou chronotropnej srdcovej regulácie počas a po ukončení fototerapie je charakteristická posunom v sympatiko-vagálnej rovnováhe smerom k prevahe sympatika a takáto zmena pretrváva minimálne 30 minút po skončení fototerapie. Štúdia bola zameraná na matematickú analýzu spontánnych oscilácií vo frekvencii srdca (variabilita srdcovej frekvencie), ktorá je rýchla, neinvazívna, citlivá a reprodukovateľná metóda na stanovenie srdcovej autonómnej regulácie.
METODIKA A CIEĽ PRÁCE
Napriek tomu, že je fototerapia častou intervenciou, v súčasnosti je v literatúre nedostatok údajov o tlaku krvi a jeho zmenách počas fototerapie. Cieľom našej štúdie bolo zistiť, k akým zmenám systémového tlaku krvi, frekvencie srdca a dýchania, ako aj saturácie krvi kyslíkom a rektálnej i kožnej teploty dochádza počas fototerapie donosených novorodencov a porovnať tieto zmeny s kontrolnou skupinou.
Do súboru bolo zaradených 40 zdravých donosených novorodencov bez závažnej poruchy popôrodnej adaptácie. V skupine novorodencov s laboratórne verifikovanou hyperbilirubinémiou (243,5 ± 24,3 µmol/l) vyžadujúcou fototerapiu bolo 20 detí (gestačný vek 39,0 ± 1,2 týždňa, pôrodná hmotnosť 3452 ± 455 g a postnatálny vek 3,9 ± 0,7 dňa). Liečba fototerapiou bola indikovaná na základe odborného odporúčania Neonatologickej sekcie Slovenskej pediatrickej spoločnosti [19]. Na fototerapiu bola použitá fototerapeutická lampa Lullaby TM s intenzitou žiarenia 18 µW/cm2/nm. Kontrolnú skupinu tvorilo 20 novorodencov (gestačný vek 39,8 ± 1,4 týždňa, pôrodná hmotnosť 3383 ± 520 g a postnatálny vek 3,3 ± 0,7 dňa) s fyziologickou koncentráciou bilirubínu, ktorá bola stanovená z krvi alebo pomocou transkutánnej bilirubinometrie (prístroj Dräger JM-105). Uvedené charakteristiky novorodencov sa až na hladiny bilirubínu od seba neodlišovali.
Každý novorodenec absolvoval šesť meraní vo vopred stanovených intervaloch: 1) bežný pokojový stav, 2) po príprave na fototerapiu (dieťa uložené do inkubátora, s prekrytím očí fototerapeutickými okuliarmi), 3) na konci prvej hodiny fototerapie, 4) na konci druhej hodiny fototerapie, 5) 30 minút po vypnutí fotolampy, 6) 60 minút po vypnutí fotolampy. U kontrolných detí sa realizovala rovnaká procedúra v rovnakých intervaloch, ale bez zapnutia fotolampy. U každého dieťaťa boli zaznamenávané hodnoty systolického, diastolického a stredného tlaku krvi, ako aj frekvencie srdca neinvazívnou, intermitentnou metódou využitím oscilometrického princípu monitorom Carescape V100 Dinamap. Okrem toho sa v stanovených intervaloch odčítavala saturácia krvi kyslíkom (SpO2) meraná pulzným oxymetrom (MASIMOSet rainbow), vizuálne sa merala frekvencia dýchania a odmerala sa rektálna (Exatherm) a kožná teplota (ThermoFlash) v oblasti hrudníka. V každom uvedenom intervale merania sa hodnoty odčítali z displeja prístrojov, a to v priebehu 15 minút trikrát a z týchto meraní sa vypočítal priemer hodnôt pre daný časový interval. Novorodencom bola zabezpečená konštantná teplota prostredia. Stav vedomia dieťaťa počas merania sme hodnotili pomocou Stefanského skóre [20]. Deti počas vyšetrovania boli pokojné (vzor 3). Výsledky sme štatisticky vyhodnotili pomocou testov Wilcoxon a ANOVA. Hodnoty p ≤0,05 sú uvádzané ako signifikantné.
VÝSLEDKY
Hodnoty tlaku krvi (TK) systolického (SAP), diastolického (DAP) a stredného (MAP) v jednotlivých intervaloch merania uvádzame v grafoch 1–3.
Graf 1. Hodnoty systolického (SAP) tlaku krvi v jednotlivých intervaloch merania u detí s fototerapiou (FT), signifikantné zmeny (p ≤0,05) sú označené hviezdičkou (*). 
Graf 2. Hodnoty diastolického (DAP) tlaku krvi v jednotlivých intervaloch merania u detí s fototerapiou (FT), signifikantné zmeny (p ≤0,05) sú označené hviezdičkou (*). 
Graf 3. Hodnoty stredného (MAP) tlaku krvi v jednotlivých intervaloch merania u detí s fototerapiou (FT), signifikantné zmeny (p ≤0,05) sú označené hviezdičkou (*). 
Príprava na fototerapiu (čas 1 vs. 2) nevyvolala žiadne signifikantné zmeny tlaku krvi. Avšak na rozdiel od kontrolnej skupiny, bola fototerapia novorodencov sprevádzaná signifikantným poklesom krvného tlaku (SAP, DAP aj MAP). Pokles tlaku krvi bol signifikantný už v 1. hodine fototerapie (tab. 1), ešte výraznejší pokles sme zistili na konci 2. hodiny (pokles SAP zo 69,3 ± 6,7 na 62,9 ± 4,7; DAP z 39,0 ± 5,6 na 33,6 ± 4,0; MAP zo 49,5 ± 5,0 na 43,0 ± 3,9 mmHg) (tab. 2). Už 30 minút po prerušení dvojhodinovej fototerapie sa hodnoty krvného tlaku zvyšovali, ale ani po 1 hodine nedosiahli východiskovú úroveň. V kontrolnej skupine nedochádzalo k štatisticky významným zmenám tlaku krvi.
Tab. 1. Zmeny jednotlivých parametrov na konci 1. hodiny fototerapie (FT). 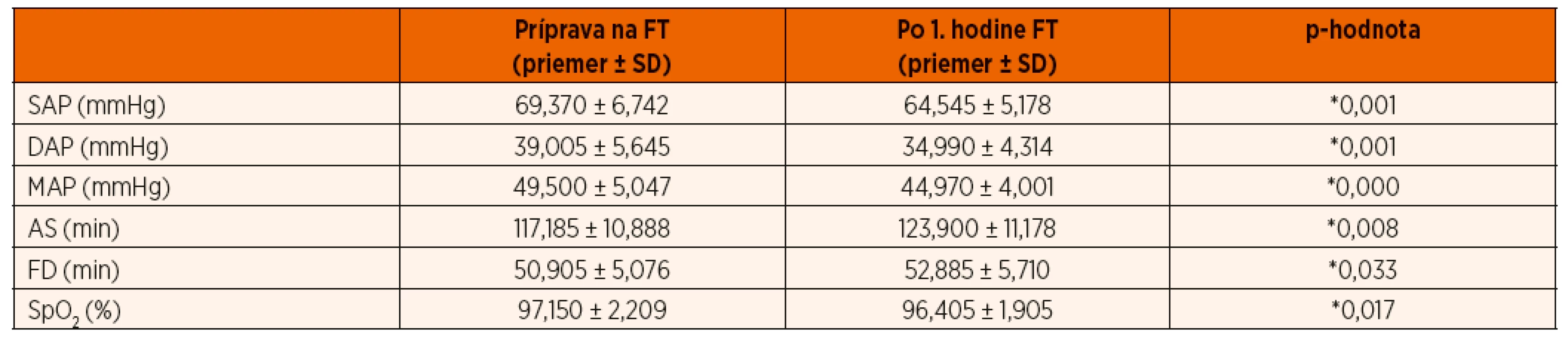
SAP – systolický tlak, DAP – diastolický tlak, MAP – stredný tlak, AS – akcia srdca, FD – frekvencia dýchania, SpO2 – saturácia krvi kyslíkom, SD – smerodajná odchýlka, *p ≤0,05 Tab. 2. Zmeny jednotlivých parametrov na konci 2. hodiny fototerapie (FT). 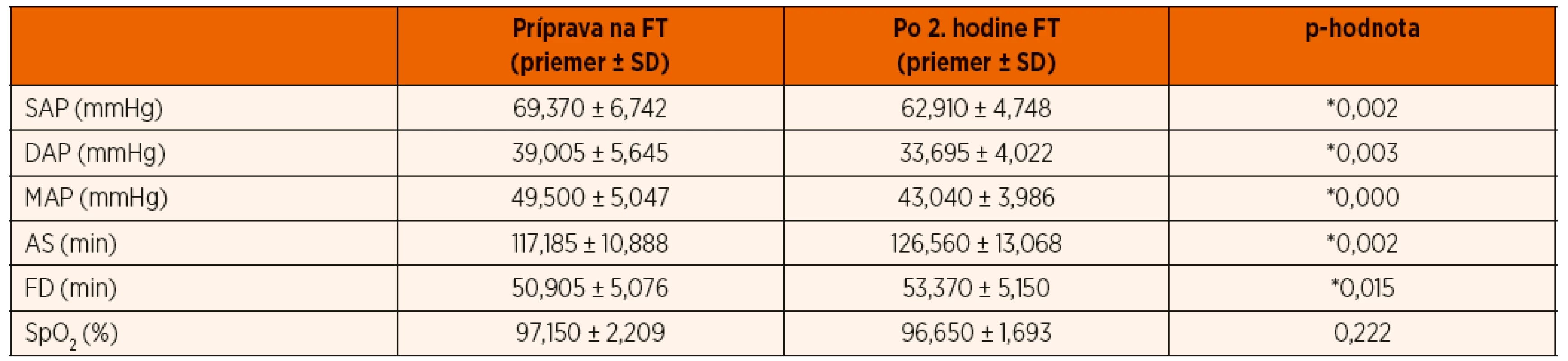
SAP – systolický tlak, DAP – diastolický tlak, MAP – stredný tlak, AS – akcia srdca, FD – frekvencia dýchania, SpO2 – saturácia krvi kyslíkom, SD – smerodajná odchýlka, *p ≤0,05 Fototerapia novorodencov bola sprevádzaná aj signifikantným vzostupom srdcovej frekvencie (graf 4). Nárast bol signifikantný už v 1. hodine fototerapie (zo 117,1 ± 10,8 na 123,9 ± 11,1), ešte väčší vzostup sme zistili na konci 2. hodiny (zo 123,9 ± 11,1 na 126,5 ± 13,0). Už 30 minút po ukončení fototerapie sa srdcová frekvencia znižovala, ale ani po 1 hodine nedosiahla východiskovú úroveň. V kontrolnej skupine nedochádzalo k štatisticky významným zmenám vo frekvencii srdca.
Graf 4. Zmeny akcie srdca (AS) počas jednotlivých intervalov merania u detí s fototerapiou (FT), signifikantné zmeny (p ≤0,05) sú označené hviezdičkou (*). 
Počas 1. hodiny fototerapie sa signifikantne zvyšovala aj frekvencia dýchania (z 50,9 ± 5,0 na 52,8 ± 5,7 resp. na konci 2. hodiny na 53,3 ± 5,1/min) a po ukončení fototerapie sa nevrátila k pôvodným hodnotám (graf 5).
Graf 5. Zmeny frekvencie dýchania (FD) počas jednotlivých intervalov merania u detí s fototerapiou (FT), signifikantné zmeny (p ≤0,05) sú označené hviezdičkou (*). 
Saturácia krvi kyslíkom poklesla signifikantne v 1. hodine fototerapie (z 97,1 ± 2,2 na 96,4 ± 1,9 %). Uvedený jav bol pravdepodobne zapríčinený arteficiálne ovplyvnením senzora pulzného oxymetra svetlom fotolampy. Vzhľadom na absolútne hodnoty kyslíkovej saturácie zaznamenané počas fototerapie (96,4 ± 1,9 %) nemá zistený pokles saturácie klinický význam.
Počas fototerapie sme zaznamenali aj štatisticky významné zvýšenie rektálnej (centrálnej) aj kožnej teploty, pričom toto zvýšenie teploty pretrvávalo aj 1 hodinu po prerušení fototerapie (grafy 6 a 7).
Graf 6. Zmeny rektálnej teploty (TR) počas jednotlivých intervalov merania u detí s fototerapiou (FT), signifikantné zmeny (p ≤0,05) sú označené hviezdičkou (*). 
Graf 7. Zmeny kožnej teploty (TK) počas jednotlivých intervalov merania u detí s fototerapiou (FT), signifikantné zmeny (p ≤0,05) sú označené hviezdičkou (*). 
DISKUSIA
Fototerapia napriek svojej neinvazívnosti zasahuje do bežného fyziologického režimu novorodenca. Vedľajšou zložkou aplikovaného svetla zostáva i napriek technickým zdokonaleniam zdrojov svetla tepelný príliv, ktorý ohrieva telesný povrch. Tak vzniká nebezpečenstvo exogénneho prehriatia organizmu s príslušnými zmenami fyziologických funkcií [21].
V našom sledovanom súbore detí sme pozorovali vplyvom fototerapeutického žiarenia pokles krvného tlaku (SAP, MAP aj DAP), pokles TK bol zaznamenaný už po 1. hodine fototerapie, ešte významnejší pokles sa zaznamenal po 2. hodine fototerapie, čo si vysvetľujeme významným presunom krvi do kožnej oblasti pri kožnej vazodilatácii. Zvyšovanie srdcovej frekvencie počas fototerapie môže byť odpoveďou na pokles systémového tlaku krvi cez baroreceptory [21], ďalšie zvýšenie frekvencie srdca (na konci 2. hodiny fototerapie) môže zväčšením minútového vývrhového objemu srdca kompenzovať pokles krvného tlaku. Zvýšenie frekvencie dýchania je pravdepodobne odpoveďou organizmu na zvýšenie telesnej teploty. Presun krvi do kožnej oblasti má aj priaznivý efekt podporujúci fototerapeutický účinok, pretože sa tým zvyšuje migrácia bilirubínu do ožarovanej kože.
V minulosti sa vplyvom fototerapie na tlak krvi a iné kardiorespiračné parametre zaoberali aj autori Javorka a Zavarská [21]. Dovtedy boli informácie o zmenách systémového tlaku krvi nedostatočujúce vzhľadom k tomu, že meranie tlaku krvi nepatrilo v novorodeneckom veku ešte k rutinným vyšetreniam. Až vznik meracej techniky tlaku krvi založenej na Dopplerovskom efekte umožnil neinvazívnym spôsobom sledovať systémový tlak krvi. Autori zaznamenali v priebehu 4 hodín fototerapie u nedonosených novorodencov mierny, ale štatisticky významný pokles systémového tlaku krvi. Po 8 hodinách fototerapie sa tlak krvi vrátil na východiskové hodnoty, kým frekvencia akcie srdca a kožná teplota sa ďalej zvyšovali.
Principiálne miesto účinku fototerapie je lokalizované nielen v koži, ale aj v kapilárnej cirkulácii pod kožou. Regionálna cirkulácia je ovplyvňovaná prítomnosťou endotelínu-1 (ET) a oxidu dusnatého (NO). Endotelín-1 má silné vazokonstrikčné a oxid dusnatý silné vazodilatačné pôsobenie. Regulácia medzi NO a ET-1 je sprostredkovaná spätnoväzobným mechanizmom. Ich účinky sú kompletne protichodné a za fyziologických podmienok regulujú napätie cievnej steny a pomáhajú udržiavať prietok krvi. Za istých patologických stavov sa ich vzájomné rovnovážne pôsobenie môže narušiť a viesť k zmenám v hemodynamike a závažnej klinickej symptomatológii.
Autori Abu Faddan a kol. [22] študovali vplyv fototerapie na koncentráciu uvedených látok a zmeny vitálnych funkcií využívali ako markery hemodynamickej stability. Zistili, že po 24 hodinách fototerapie došlo k signifikantnému nárastu hladiny NO aj ET-1 v sére, pomeru NO:ET-1 a frekvencie akcie srdca a k signifikantnému poklesu stredného arteriálneho krvného tlaku u termínových ako aj pretermínových novorodencov. Vo frekvencii dýchania nenastali žiadne signifikantné zmeny. Uvedené zmeny pripisujú faktu, že počas fototerapie môže dochádzať k porušeniu dynamickej rovnováhy medzi NO a ET-1 vedúcej k výraznejšiemu vplyvu NO. Tento účinok sa nemusí negatívne prejaviť u novorodencov so stabilnými vitálnymi funkciami, ale negatívne môže ovplyvniť novorodenca v septickom stave alebo s dekompenzáciou vitálnych funkcií. Odporúčajú preto dôsledné sledovanie vitálnych funkcií u novorodencov počas fototerapie.
Zmenami koncentrácií vazoaktívnych substancií ako je oxid dusnatý sa zaoberali aj ďalšie kolektívy. Ergenekon a kol. [23] zistili zvýšenú koncentráciu NO v moči u termínových novorodencov stanovenú počas fototerapie v porovnaní s koncentráciou NO v moči stanovenú pred fototerapiou. Stredný arteriálny tlak mal tendenciu klesať a frekvencia srdca stúpať počas fototerapie, ale tieto zmeny neboli štatisticky signifikantné.
Podobné zmeny vitálnych funkcií pozorovali aj iní autori, ktorí zaznamenali signifikantné zvýšenie telesnej teploty aj srdcovej frekvencie. Čo sa týka zmien tlaku krvi, tak v skupine donosených novorodencov krvný tlak klesol, ale v skupine prematúrnych novorodencov zmeny nenastali. Zmeny sledovaných parametrov nedosiahli hodnoty, pri ktorých by sme hovorili o hypotenzii, tachykardii, či hypertermii [24]. Liu et al. [25] dospeli k podobným záverom, keď počas fototerapie stanovovali koncentráciu NO aj ET-1 v sére u predčasne narodených novorodencov ≤32. gestačný týždeň, v skupine týchto detí srdcová frekvencia signifikantne stúpala, stredný arteriálny krvný tlak signifikantne klesol a vyskytlo sa aj niekoľko epizód apnoe. Počas fototerapie výraznejší efekt NO vedie k dilatácii ciev a následnému poklesu tlaku krvi. Pred fototerapiou u týchto detí apnoické pauzy pozorované neboli. Spomínané zmeny vitálnych funkcií u predčasne narodených novorodencov počas fototerapie majú veľmi pravdepodobne vzťah k vzostupu vazoaktívnych látok, najmä NO v sére.
Tieto poznatky vedú k špekuláciám, že fototerapia indukuje vazodilatáciu pomocou zvýšenej tvorby NO, čo vedie k významému poklesu stredného tlaku. Signifikantný nárast srdcovej frekvencie je potom pravdepodobne kompenzačným mechanizmom pri poklese tlaku krvi [26]. Ďalším možným vysvetlením je ovplyvnenie srdcového pacemakera prostredníctvom NO, čo má za následok nárast srdcovej frekvencie. Niektoré ďalšie práce naznačujú pozitívnu koreláciu medzi dĺžkou trvania fototerapie a narušením hemodynamickej stability najmä u pretermínových detí [25]. Hypoteticky, fototerapia môže cez excesívnu vazodilatáciu viesť k hypotenzii u hemodynamicky nestabilných novorodencov napr. pri sepse alebo infekcii. Zmeny vitálnych funkcií počas fototerapie môžu slúžiť ako markery hemodynamickej stability.
Konvenčná fototerapia ovplyvnením telesnej teploty novorodenca vedie k zvýšeným stratám vody a prípadnej dehydratácii. Početnejšie redšie stolice môžu straty tekutín ešte umocniť. Preto je nutnosťou dôsledný monitoring centrálnej telesnej teploty a v prípade potreby aj zabezpečenie zvýšeného príjmu tekutín, špeciálne u novorodencov s veľmi nízkou pôrodnou hmotnosťou [27]. U pretermínových novorodencov dochádza počas fototerapie k zvýšeným transepidermálnym stratám vody asi o 20 %, a to aj napriek ošetrovaniu v inkubátoroch s dvojito zhrubnutými stenami v prítomnosti dostatočne zvlhčeného vzduchu. Denná potreba tekutín sa tak môže navýšiť o 10–15 ml/kg za deň k prevencii dehydratácie [28]. Taktiež perorálne kŕmenie je dôležité pre udržanie dobrého stavu hydratácie novorodencov [29]. LED (light emitting diod-svetlo emitujúce diódy) fototerapia s nízkou intenzitou žiarenia nespôsobuje signifikantnú hypertermiu v porovnaní s konvenčnou fototerapiou s použitím modrého flourescenčného svetla, avšak LED fototerapia s vysokou intenzitou žiarenia (60–120 µW/cm2/nm) signifikantne zvyšuje telesnú teplotu hyperbilirubinemických novorodencov v porovnaní s novorodencami s konvenčnou fototerapiou s použitím fluorescenčnej lampy (10–15 µW/cm2/nm) alebo pri použití LED lampy s nižšou intenzitou žiarenia (26–60 µW/cm2/nm). Zvýšenie telesnej teploty je teda skôr dôsledkom zvýšenej intenzity žiarenia než typu zdroja svetla [30].
Odlúčenie novorodenca od matky, zmeny v homeostáze kalcia [31], porušený cirkadiánny rytmus [32], zmeny hemodynamiky rozličných orgánových systémov, to sú len niektoré nežiaduce efekty, ktoré dokumentujú, že fototerapia nie je liečbou bez výskytu vedľajších účinkov. Na mieste stojí prehodnotenie zahájenia fototerapie a dôsledné dodržanie indikačných kritérií hlavne u nedonosených novorodencov.
Počas dvojhodinového intervalu fototerapie novorodencov s hyperbilirubinémiou, na rozdiel od detí v kontrolnej skupine dochádzalo v nami sledovanom súbore k signifikantnému:
1. poklesu systémového tlaku a zvyšovaniu frekvencie akcie srdca,
2. zvyšovaniu frekvencie dýchania,
3. zvyšovaniu rektálnej aj kožnej teploty, ktoré pretrvávalo aj 1 hodinu po prerušení fototerapie.
Uvedené zmeny kardiorespiračných funkcií, popri zistenej zmenenej chronotrópnej regulácii činnosti srdca [11] upozorňujú na nutnosť dôkladného preventívneho monitorovania vitálnych funkcií novorodencov pri fototerapii.
ZÁVER
Bilirubín v normálnej koncentrácii je neenzymatickým endogénnym antioxidantom. Nízke koncentrácie bilirubínu vychytávajú reaktívne formy kyslíka, znižujú oxidantmi-indukované bunkové poškodenie a zmierňujú oxidačný stres. Fyziologická žltačka sa akceptuje ako protektívny mechanizmus novorodencov voči reaktívnym kyslíkovým formám v období najvyššieho rizika perinatálnej asfyxie [33, 34]. Hoci považujeme fototerapiu za efektívnu a bezpečnú aj pre skupinu ELBW (novorodenci s extrémne nízkou pôrodnou hmotnosťou), ako bolo uvedené vyššie, fototerapia zo sebou nesie aj potenciálne vedľajšie efekty.
Najvhodnejšou stratégiou v súčasnosti je použitie fototerapie v prípadoch, keď je skutočne indikovaná, so zvážením všetkých rizík aj benefitov a riadiť sa oficiálnymi dostupnými odporúčaniami odborných spoločností [35].
Zoznam skratiek:
- ANS – autonómny nervový systém
- AS – akcia srdca
- DAP – diastolický arteriálny tlak
- ELBW – novorodenci s extrémne nízkou pôrodnou hmotnosťou
- FD – frekvencia dýchania
- ET-1 – endotelín-1
- FT – fototerapia
- LED – light emitting diode (svetlo emitujúce diódy)
- MAP – stredný arteriálny tlak
- NO – oxid dusnatý
- TK – tlak krvi
- SAP – systolický arteriálny tlak
- SD – smerodajná odchýlka
- SpO2 – saturácia krvi kyslíkom
- TSB – celkový sérový bilirubín
Štúdia bola podporená grantom VEGA 1/0199/19.
Přijato: 7. 4. 2019
Korešpondujúci autor:
Doc. MUDr. Katarína Maťašová, PhD.
Neonatologická klinika
Jesseniova lekárska fakulta v Martine
Univerzita Komenského v Bratislave
Univerzitná nemocnica Martin
Kollárová 2
036 01 Martin
Slovenská republika
e-mail: matasova.katarina@gmail.com
Zdroje
1. Nwokoye IC, Uleanya ND, Ibeziako NS, et al. Blood pressure values in healthy term newborns at a tertiary health facility in Enugu, Nigeria. Niger J Clin Pract 2015 Sep-Oct; 18 (5): 584–588.
2. Samanta M, Mondal R, Ray S, et al. Normative blood pressure data for Indian neonates. Indian Pediatr 2015 Aug; 52 (8) :669–673.
3. LeFlore JL, Engle WD. Clinical factors influencing blood pressure in the neonate. NeoReviews 2002 Aug; 3 (8).
4. Stebor AD. Basic principles of noninvasive blood pressure measurement in infants. Adv Neonatal Care 2005; 5 (5): 252–261.
5. Yurdakök M. Phototherapy in the newborn: what’s new? J Pediatr Neonat Individual Med 2015; 4 (2): e040255.
6. Liao SL. The role of bilirubin and phototherapy in the oxidative/antioxidant balance. Pediatr Neonatol 2015 Apr; 56 (2): 77–78.
7. Sarici D, Gunes T, Yazici C, et al. Investigation on malondialdehyde, S100B, and advanced oxidation protein product levels in significant hyperbilirubinemia and the effect of intensive phototherapy on these parameters. Pediatr Neonatol 2015 Apr; 56 (2): 95–100.
8. Maisels MJ, McDonagh AF. Phototherapy for neonatal jaundice. N Engl J Med 2008; 358 : 920–992.
9. McDonagh AF. Bilirubin photo-isomers: regiospecific acyl glucuronidation in vivo. Monatsh Chem 2014; 145 (3): 465–482.
10. Bhutani VK. Committee on Fetus and Newborn; American Academy of Pediatrics. Phototherapy to prevent severe neonatal hyperbilirubinemia in the newborn infant 35 or more weeks of gestation. Pediatrics 2011; 128 (4): e1046–e1052.
11. Uhrikova Z, Zibolen M, Javorka K, et al. Hyperbilirubinemia and phototherapy in newborns: Effects on cardiac autonomic control Early Hum Dev 2015; 91 : 351–356.
12. Bertini G, Perugi S, Elia S, et al. Transepidermal water loss and cerebral hemodynamics in preterm infants: conventional versus LED phototherapy. Eur J Pediatr 2008 Jan; 167 (1): 37–42.
13. Benders MJ, Van Bel F, Van de Bor M. Haemodynamic consequences of phototherapy in term infants. Eur J Pediatr 1999; 158 : 323–328.
14. Benders MJ. The effect of phototherapy on cerebral blood flow velocity in preterm infants. Acta Paediatr 1998; 87 : 786–792.
15. Benders MJ, Van Bel F, Van de Bor M. The effect of phototherapy on renal blood flow velocity in preterm infants. Biol Neonate 1998; 73 : 228–234.
16. Benders MJ, Van Bel F, Van de Bor M. Cardiac output and ductal reopening during phototherapy in preterm infants. Acta Paediatr 1999 Sep; 88 (9): 1014–1019.
17. Borenstein-Levin L, et al. Effects of phototherapy on coronary blood flow in healthy neonates: A pilot study. Neonatology 2016; 110 (1): 75–82.
18. Pezzati M, et al. Changes in mesenteric blood flow response to feeding: conventional versus fiber-optic phototherapy. Pediatrics 2000 Feb; 105 (2): 350–353.
19. Demova K. Liečba novorodencov s patologickou nekonjugovanou hyperbilirubinémiou. http://slovenskaneonatologia.sk/wp-content//uploads/2017/04/Ovori%C5%A5-lie%C4%8Dbu-novorodencov-s-nekonjugovanou-hyperbilirubin%C3%A9miiou.pdf.
20. Stefanski M, et al. A scoring system for states of sleep and wakefulness in term and preterm infants. Pediatr Res 1984 Jan; 18 (1): 58–62.
21. Javorka K, Zavarska Ľ. Zmeny systémového tlaku krvi a kardiorespiračných parametrov u nedonosených novorodencov počas fototerapie. Čes-slov Pediat 1990; 45 (4): 230–232.
22. Abu Faddan NH, et al. Effect of phototherapy on blood levels of endothelin-1 and nitric oxide in hyberbilirubinemic newborn infants. e-Journal of Neonatology Research 2014 Jan; Vol 4, Issue 1.
23. Ergenekon E, Gücüyener K, Dursun H, et al. Nitric oxide production in newborns under phototherapy. Nitric Oxide 2002 Feb; 6 (1): 69–72.
24. Turan O, Ergenekon E, Koc E, et al. Impact of phototherapy on vasoactive mediators: NO and VEGF in the newborn. J Perinat Med 2004; 32 : 359–364.
25. Liu GS, Wu H, Wu BQ, et al. Effect of phototherapy on blood endothelin and nitric oxide levels: clinical significance in preterm infants. World J Pediatr 2008; 4 (1): 31–35.
26. Barrett KE, Boitano S, Barman SM, Brooks HL. Chapter 32: Cardiovascular regulatory mechanisms. Ganong‘s Review of Medical Physiology. 24th ed. McGraw-Hill, New York, NY, 2012.
27. Mehta S, Kumar P, Narang A. A randomized controlled trial of fluid supplementation in term neonates with severe hyperbilirubinemia. J Pediatr 2005; 147 : 781–785.
28. Maayan-Metzger A, Yosipovitch G, Hadad E, Sirota L. Transepidermal water loss and skin hydration in preterm infants during phototherapy. Am J Perinatol 2001; 18 (7): 393–396.
29. Demirsoy U, Nalbantoglu B, Nalbantoglu A, et al. Effect of fluid supplementation on serum bilirubin level during phototherapy of exclusively breastfed term infants with hyperbilirubinemia. Breastfeed Med 2011; Nov 2.
30. Aydemir O, Soysaldi E, Kale Y, et al. Body temperature changes of newborns under fluorescent versus LED phototherapy. Indian J Pediatr 2014; 81 (8): 751–754.
31. Gheshmi AN, Naderi S, Homayranie, Safari B. Prevalence of hypocalcemia after phototherapy among neonates who underwent phototherapy in Koodakan Hospital in Bandar Abbas in 2013. Electron Physician 2015 Oct; 7 (6): 1387–1390.
32. Singh M, Jadhav HR. Melatonin: functions and ligands. Drug Discov Today 2014; 19 (9): 1410–1418.
33. Sedlak TW, Snyder SH. Bilirubin benefits: cellular protection by a biliverdin reductase antioxidant cycle. Pediatrics 2004; 113 (6): 1776–1782.
34. Maťašová K. Materské mlieko a novorodenecká žltačka. In: Jeseňák M, et al. Materské mlieko a dojčenie v kontexte modernej medicíny. A-medi Management, 2015 : 115–122.
35. Arnold C, Pedroza C, Tyson JE. Phototherapy in ELBW newborns: does it work? Is it safe? The evidence from randomized clinical trials. Semin Perinatol 2014; 38 (7): 452–464.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článek Věcný rejstřík
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2019 Číslo 8- S MUDr. Robertem Šáhó o dnešním pohledu na mukopolysacharidózy: Od fatální prognózy k novým nadějím a možnostem léčby
- Nejnovější pokroky v péči o pacienty s NCL2: Kauzální léčba je v Česku dostupná, klíčem k úspěchu je včasná diagnostika
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
-
Všetky články tohto čísla
- Léčba apendicitidy u dětských pacientů – Status quo 2017
- Zmeny tlaku krvi a niektorých ďalších parametrov počas fototerapie donosených novorodencov
- Je koarktace aorty v pediatrii rizikovou diagnózou?
- Aspirace plodové vody u novorozence
- Adenoidní vegetace a adenotomie v dětském věku
- Doporučený postup České pediatrické společnosti a Odborné společnosti praktických dětských lékařů ČLS JEP pro suplementaci dětí a dospívajících vitaminem D
- XXXIV. Celoštátna konferencia Spoločnosti dorastového lekárstva s medzinárodnou účasťou
- Vzpomínka na MUDr. Josefa Havlíka (1931–2019)
- Věcný rejstřík
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Aspirace plodové vody u novorozence
- Doporučený postup České pediatrické společnosti a Odborné společnosti praktických dětských lékařů ČLS JEP pro suplementaci dětí a dospívajících vitaminem D
- Adenoidní vegetace a adenotomie v dětském věku
- Léčba apendicitidy u dětských pacientů – Status quo 2017
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



