-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Tři neobvyklé případy tuberkulózy z poslední doby – kazuistiky
Three recent cases of uncommon presentation of tuberculosis
Approximately five hundred people acquire tuberculosis every year in the Czech Republic, about ten of them are children. Although tuberculosis is a classic infectious disease with a well-known etiology and established treatment regimens, certain aspects of individual cases may still be surprising.
In the hereby-reported cases the author describes three uncommon presentations of the disease.
Keywords:
tuberculosis – children and adolescence – antituberculotics – drug resistance – drug-induced liver injury
Autori: K. Doležalová
Pôsobisko autorov: Pediatrická klinika 1. LF UK a Thomayerovy nemocnice, Praha
Vyšlo v časopise: Čes-slov Pediat 2020; 75 (6): 374-379.
Kategória:
Súhrn
V České republice ročně onemocní kolem pěti set lidí tuberkulózou, přibližně 10 z nich jsou pediatričtí pacienti [1]. Ačkoli je tuberkulóza klasické infekční onemocnění, které se od doby objevení jejího původce Kochem na konci 19. století a vynálezu antituberkulotik v druhé polovině 20. století léčí tradičně, v posledním roce nás překvapila hned několikrát.
Autorka ve svém kazuistickém sdělení představuje tři případy, které se vymykaly průměru.
Klíčová slova:
tuberkulóza – dětský a dorostový věk – antituberkulotika – léková rezistence – polékové postižení jater
ÚVOD
Incidence tuberkulózy v České republice se dlouhodobě pohybuje na méně než 5/100 000 a má klesající trend. Tato příznivá epidemiologická situace nás řadí mezi země s velmi nízkou incidencí tuberkulózy, což byl jeden z důvodů pro ukončení celoplošné kalmetizace v roce 2010. Od té doby pozorujeme mírný nárůst případů v nejnižší věkové skupině 0–5 let, u které je efekt kalmetizace nejpřínosnější. Z dětských pacientů nejčastěji onemocní dvě věkové skupiny: malé děti do pěti let a dorostenci. Zatímco u malých dětí bývá onemocnění většinou asymptomatické a onemocnění je odhaleno v rámci depistáže kontaktů s dospělou nemocnou osobou, dorostenci přichází pro typické symptomy tuberkulózy (kašel, noční pocení, úbytek na váze, únava).
Tuberkulóza se léčí kombinací antituberkulotik (INH, RMP, PZA, EMB, STM) minimálně šest měsíců a léčba je rozdělena do dvou fází, iniciální a pokračovací. Pacienti z celé České republiky jsou léčeni na Pediatrické klinice pražské Thomayerovy nemocnice v Krči. Iniciální fáze léčby probíhá za hospitalizace, pokud je pacient debacilizován a domácí prostředí to umožňuje, je v léčbě možno pokračovat ambulantně. Rozsah tohoto kazuistického sdělení neumožňuje detailnější informace o diagnostice, klinických příznacích a léčbě, ty lze nalézt např. v nové sdílené monografii Dětská pneumologie.
KAZUISTIKY
Případ první
Polyrezistentní TB u malého chlapce, aneb slepice nebo vejce?
Tříletý dosud zdravý nekalmetizovaný romský chlapec se na naši kliniku dostal ze spádové nemocnice v severních Čechách pro podezření na specifický plicní proces. Podezření bylo vysloveno na základě nálezu na skiagramu hrudníku, který byl proveden k vyloučení traumatu po pádu na hrudník. Trauma zjištěno nebylo, ale na skiagramu bylo viditelné kulovité zastření v pravém horním plicním poli (obr. 1a). Chlapec neměl kašel ani teplotu, somatický nález byl zcela fyziologický, obtíže nebyly, váhově prospíval.
Obr. 1. a. Polyrezistentní tuberkulóza u tříletého chlapce. SKG hrudníku před léčbou.
Fig. 1a. Three years old boy with polyresistant TB. Chest X-ray before therapy.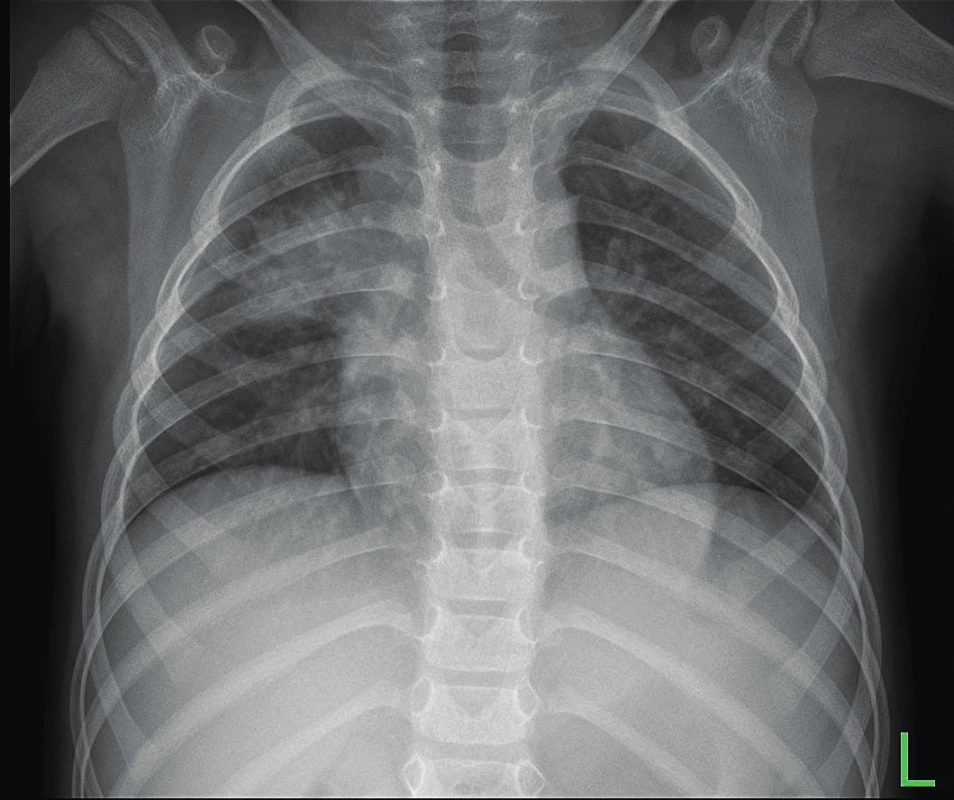
Empiricky byla zahájena terapie nejprve penicilinem, pak klarithromycinem, oboje bez efektu. Tuberkulinový test byl významně pozitivní (16 mm), proto byl chlapec přeložen na naši kliniku. Epidemiologická anamnéza byla negativní, matka výskyt TB v rodině negovala. Do předchozího roku rodina žila ve Velké Británii. Na naší klinice jsme doplnili následující vyšetření: Quantiferon Gold®, který byl pozitivní, dále mikrobiologické odběry, z nichž kultivačně vyšla pozitivita Mycobacterium tuberculosis ze žaludeční laváže.
Chlapce jsme začali léčit trojkombinací AT (INH + RMP + EMB). V mezidobí bylo prováděno vyšetření rodinných kontaktů. Tuberkulózní proces byl zjištěn u chlapcova otce, který do té doby neuváděl žádné obtíže. Po měsíci léčby jsme u chlapce provedli kontrolní SKG hrudníku, kde byl nález zcela neměnný, proto jsme terapii rozšířili na čtyřkombinaci AT (INH + RMP + EMB + PZA). Po dalším měsíci léčby se SKG opět vůbec nezměnil. V té době se potvrdilo naše podezření na lékovou rezistenci. Národní referenční laboratoř pro Mycobacteria potvrdila polyrezistentní formu onemocnění (tab. 1) s rezistencí na INH, STM a ethionamid. Podle WHO protokolu pro léčbu INH rezistentní tuberkulózy jsme INH nahradili fluorochinolony (tab. 2). Na této léčbě se rentgenový obraz jen velmi pomalu vylepšoval (obr. 1b).
Obr. 1b. SKG hrudníku po 9 měsících AT léčby.
Fig. 1b. Chest X-ray after 9 months of antituberculous therapy.
Tab. 1. Druhy rezistence. 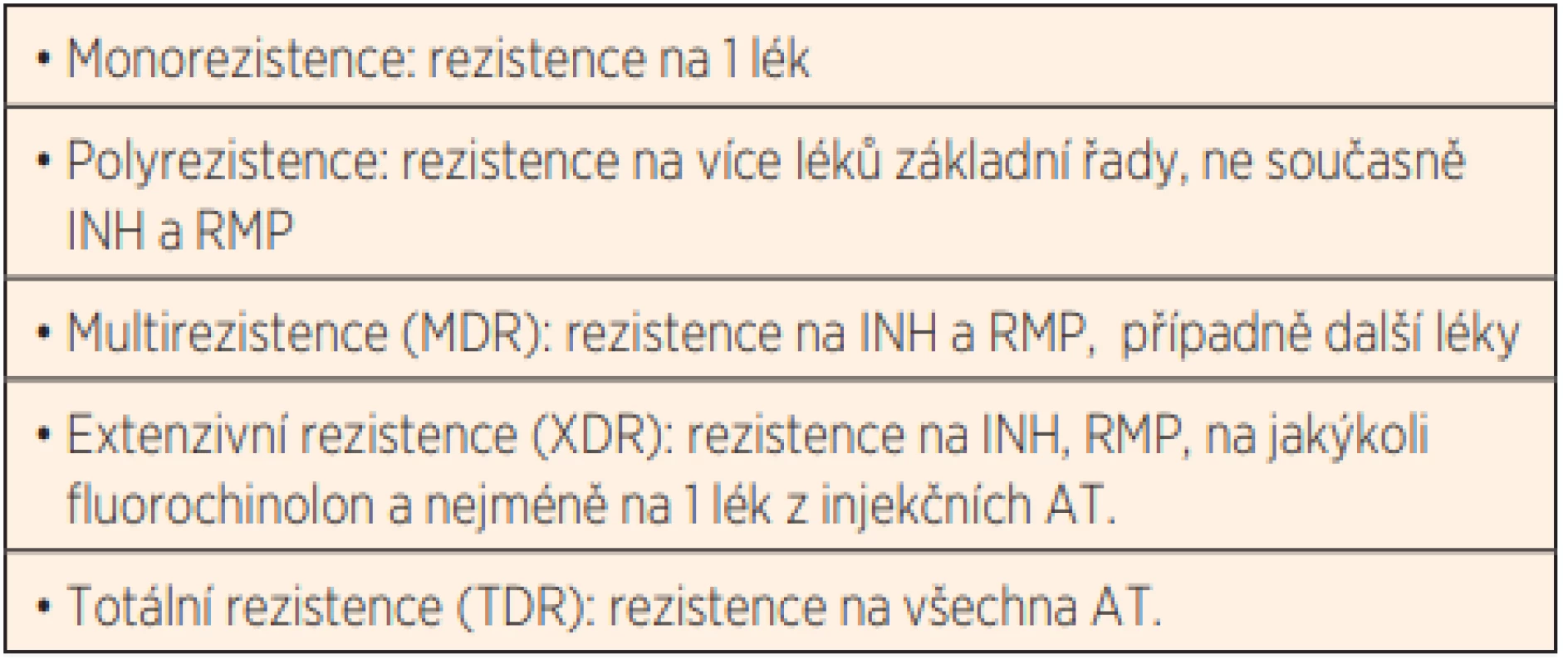
INH – isoniazid, RMP – rifampicin Tab. 2. Léčebné režimy pro mono- a polyrezistentní formu TB. 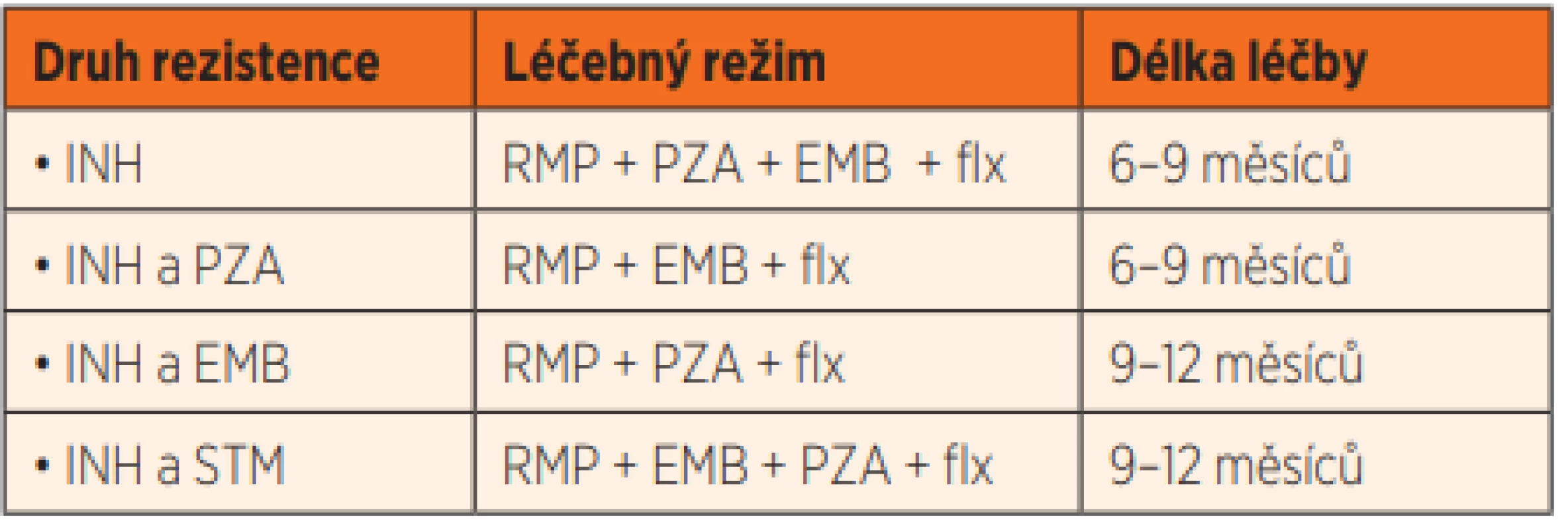
TB – tuberkulóza, INH – isoniazid, RMP – rifampicin, PZA – pyrazinamid, EMB – etambutol, STM – streptomycin, flx – fluorochinolony Stejný průběh onemocnění byl i u chlapcova otce. Ten se patrně nakazil polyrezistentní formou onemocnění ve Velké Británii, kde pracoval jako pomocná síla v kuchyni společně s mnoha národnostními menšinami z celého světa.
Tohoto času jsou otec i syn v ambulantním sledování, jejich klinický stav byl po celou dobu zcela bez subjektivních i objektivních projevů onemocnění. Nález na skiagramu hrudníku ustupuje jen velmi pomalu.
Případ druhý
Jaterní selhání u mladé matky, aneb 2 v 1
Jako dva v jednom by se dal označit případ druhý, kdy jsme hospitalizovali mladou maminku s dítětem, oba s tuberkulózou. Stejně jako u prvního případu, i u této 17leté romské pacientky jsme na její onemocnění přišli přes jejího syna (9 měsíců). Ten měl být plánovaně kalmetizován, protože splňoval kritéria k Dotazníku k definici rizika tuberkulózy [(3]) – TB v rodině.
Matka (17 let) se s ním tedy dostavila v 9 měsících k provedení tuberkulinového testu. Ke kalmetizaci nedošlo, protože test byl významně pozitivní (17 mm). Ve spádové PNE ambulanci zareagovali pohotově a hned udělali SKG matce, která dítě přivedla. Vlevo apikálně bylo rozsáhlé zastření (obr. 2). Dívka negovala kašel, hubnutí i pocení. V době přijetí na kliniku vážila 39 kg. Z dalších výsledků se potvrdil pozitivní tuberkulinový test, pozitivní Quantiferon Gold®a pozitivní kultivace M. tuberculosis ze sputa.
Obr. 2. SKG hrudníku 17leté dívky. TB pneumonie vpravo, forma pneumonická mikroskopicky negativní, kultivačně pozitivní.
Fig. 2. Chest X-ray of 17 years old girl with pulmonary TB.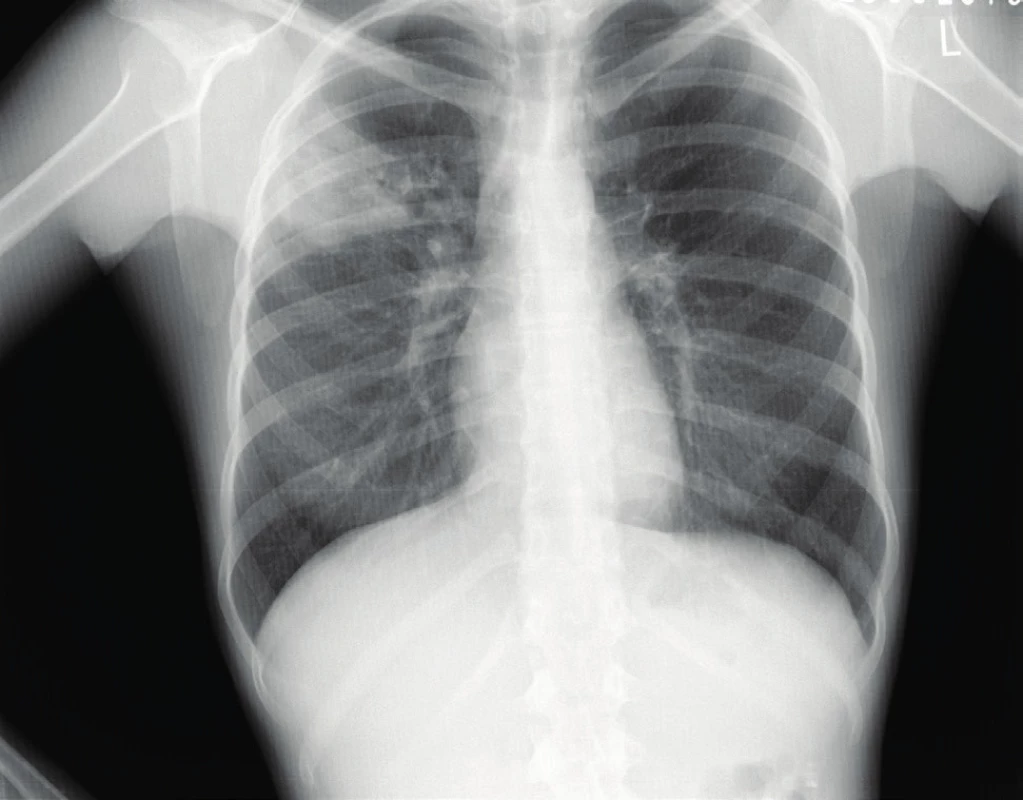
Matku jsme začali léčit čtyřkombinací (INH + RMP + PZA + EMB). U jejího syna bylo kulovité zastření apikálně vpravo (obr. 3), pozitivní tuberkulinový test, negativní Quantiferon, kultivační nález M. tuberculosis ze žaludeční laváže. Chlapce jsme úspěšně léčili trojkombinací AT (INH + RMP + PZA) s dobrým efektem léčby. Chlapec byl po celou dobu ve výborném stavu, neměl poslechový nález, hmotnostně prospíval a patologický nález na SKG zcela regredoval už po prvním měsíci léčby.
Obr. 3. SKG hrudníku u 9měsíčního chlapce s TB plic vlevo, forma infiltrativní, mikroskopicky negativní, kultivačně pozitivní.
Fig. 3. Chest X-ray of 9 months old boy with pulmonary TB.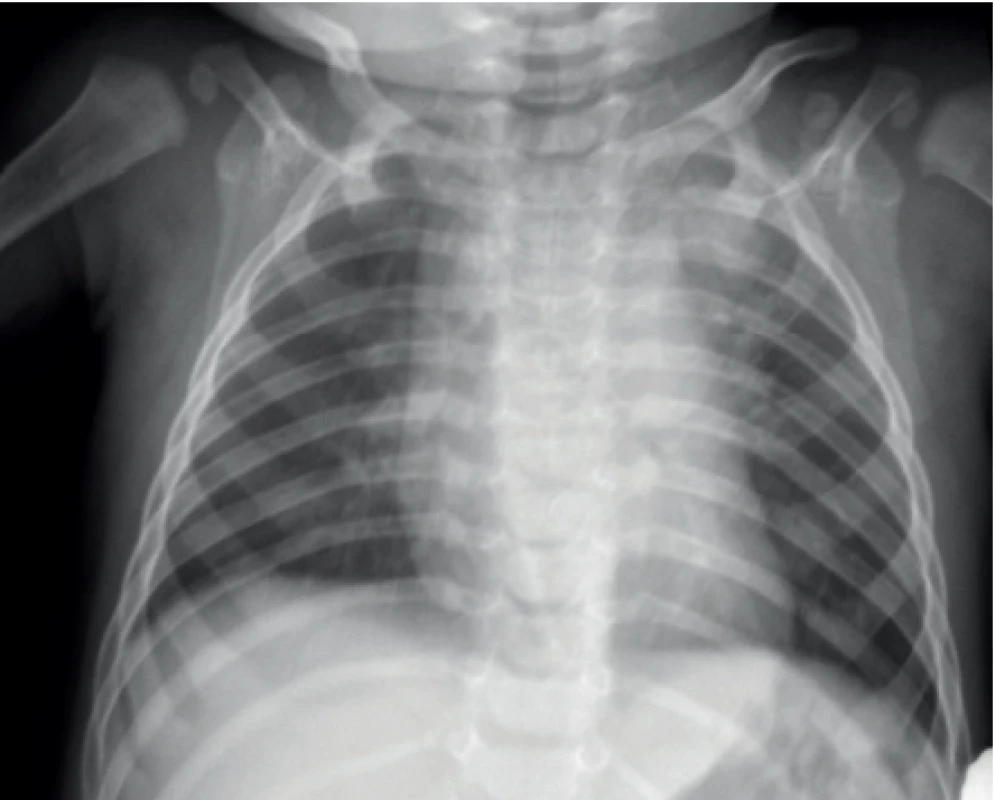
U jeho maminky byl průběh výrazně komplikovanější. Po týdnu léčby čtyřkombinací AT se u ní objevila nevolnost, zvracení a nechutenství. Laboratorně byly trojnásobně zvýšené transaminázy, které v následujících 24 hodinách extrémně nastoupaly až na 50násobek normy. Po vysazení antituberkulotik a hormonální kontracepce a nasazení hepatoprotektiv se hodnoty začaly postupně upravovat (graf 1). Po 4denní pauze bez antituberkulotik jsme začali dávat léky, které nemají hepatotoxické působení, streptomycin a etambutol, ty pacientka dobře snášela. Poté jsme postupně přidali rifampicin a po další pauze izoniazid, po kterém znovu následovalo zvracení, tlak v epigastriu a lehký nárůst transamináz. V léčbě jsme tedy postupovali v režimu STM + EMB + RMP + chinolony v obdenním podání po dobu dvou měsíců [4]. Rentgenový snímek se upravil do normy, laboratoř včetně zánětlivých parametrů a jaterních testů také. Somatické obtíže nadále neměla, přibrala 6 kg.
Graf 1. Vývoj hodnot transamináz v čase u pacientky s těžkým polékovým postižením jater. 
AT – antituberkulotika, INH – isoniazid Dívka ústavní léčbu snášela velmi špatně, přes zákaz kouřila cigarety, z propustky se vrátila až v doprovodu policie. Propuštění do domácí péče bylo velkou úlevou jak pro mladou matku s dítětem, tak pro celý ošetřovatelský personál.
Smutnou tečkou bylo, že při ambulantní kontrole po dvou měsících, na kterou se dostavila až po opakovaných telefonátech PLDD a OSPOD, nám oznámila, že je znovu gravidní. A to i přes všechna naše upozornění na možný teratogenní efekt chinolonů na vyvíjející se plod.
Případ třetí
Chlapec, který kašlal krev, aneb netypicky typické
Ve třetím případě jde o 16letého vietnamského chlapce, který od narození žije v Česku. Kalmetizován byl po porodu. Byl dlouhodobě zdráv, s ničím se neléčil, studuje 2. ročník elektrotechnické průmyslovky.
Na naši kliniku byl přijat pro náhle vzniklou hemoptýzu. Kontakt s TB negoval, v rodině se TB nevyskytovala. Podezření vzbuzovala cestovatelská anamnéza, protože v létě pobýval 20 dní ve Vietnamu, kde je incidence TB významně vyšší než u nás (174/100 000) [6].
Chlapec asi 5 měsíců kašlal, ale negoval hubnutí a pocení. SKG hrudníku byl velmi suspektní ze specifického procesu s nálezem kulovitého ložiska pod levým klíčkem, rozsáhlým zastřením parakardiálně vlevo a pod ním drobným tečkováním, které vypadalo jako typický bronchogenní rozptyl (obr. 4). Chlapec byl v době přijetí febrilní a měl poslechový nález trubicového dýchání vlevo. Parametry zánětu byly středně zvýšené, v krevním obraze byla mikrocytární anémie.
Obr. 4. SKG hrudníku 16letého chlapce s hemoptýzou. Mikroskopicky a kultivačně pozitivní tuberkulóza vlevo, forma TB pneumonie, forma bronchopneumonická.
Fig. 4. Chest X-ray of 16 years old boy with hemoptysis.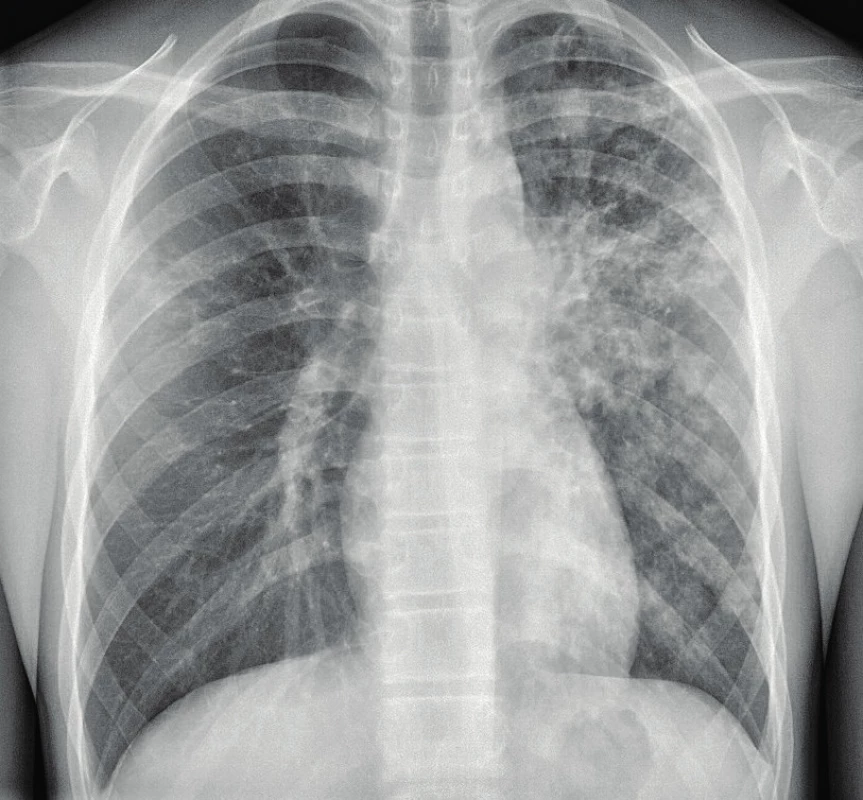
Co je na tomto případu neobvyklé? Přestože hemoptýza je první příznak, který většinu laické ale i lékařské veřejnosti napadne pod pojmem tuberkulóza, v pediatrii se s ním setkáváme velmi vzácně a až u velmi rozsáhlých nálezů. Navíc chlapec zcela negoval typické příznaky: subfebrilie, noční pocení, váhový úbytek, únavu. Do obvyklého obrazu navíc nezapadaly febrilie a typický pneumonický poslechový nález. Většina našich pacientů bývá maximálně subfebrilní a poslechový nález bývá i u rozsáhlých rentgenových nálezů negativní.
Naše rozpaky ukončil mikroskopický nález acidorezistentních tyčí ve sputu, potvrzený i pozitivním BACTEC MGIT a kultivací. Dále výrazně pozitivní tuberkulinový test a pozitivní Quantiferon Gold®. Diagnóza zněla: mikroskopicky pozitivní, kultivačně pozitivní TBC pneumonie, forma bronchopneumonická. Léčba čtyřkombinací AT vedla k rychlému zlepšení klinického stavu a vylepšení nálezu na SKG hrudníku.
DISKUSE
Na Pediatrické klinice 1. LF UK v Thomayerově nemocnici v Praze 4-Krči se dětská tuberkulóza léčí již od 50. let minulého století. V současné době se počet dětských pacientů pohybuje do 10 případů ročně. Tři případy, které jsou v tomto kazuistickém sdělení prezentovány, byly něčím neobvyklé.
V prvním případě se jednalo o lékovou rezistenci na základní antituberkulotika. Ta je častá v zemích bývalého SSSR, v Číně, v Asii a Africe [8]. V České republice jsme zatím evidovali jediný případ v dorostovém věku – mongolskou dívku s XDR TBC v roce 2001 [9]. U dospělých pacientů je MDR a XDR TBC častější, jednoznačně převažují cizinci. Jedním z důvodů dobré citlivosti mykobakterií je povinná ústavní léčba v iniciální fázi terapie, kdy jsou léky podávány pravidelně, ve správné dávce pod dohledem zdravotnického personálu (tab. 3). Pro rezistentní formy TB se používají alternativní léčebná schémata, délka léčby je delší.
Ve starých učebnicích tuberkulózy stálo: „Dítě z tuberkulózní rodiny má mnohem větší šanci onemocnět tuberkulózou než dítě z rodiny netuberkulózní. Kdyby nebylo tuberkulózy dospělých, nebylo by tuberkulózy dětí“ [2]. To platí i zde, kdy zdrojem tuberkulózy pro našeho pacienta byl jeho otec. Obvykle však onemocnění u dítěte zjistíme až při vyšetření kontaktů s dospělou osobou, zde to bylo naopak. Takže, zda byla první slepice nebo vejce, se nám zjistit nepodařilo, ale díky včasné diagnóze u syna a následně tomu i otce, jsme zahájili léčbu ještě před začátkem klinických obtíží.
Ve druhém případě se u dívky objevilo těžké polékové poškození jater. U dětských pacientů je toto raritní a s takto extrémně vysokými hodnotami transamináz jsme se dosud nesetkali. U dospělých pacientů je polékové poškození častější v návaznosti na preexistující jaterní onemocnění a jinou medikaci. První tři léky z klasické čtyřkombinace AT (INH, RMP, PZA) mohou způsobit polékové jaterní postižení (tab. 4). INH a PZA častěji způsobí polékové postižení než RMP.
Tab. 4. Nejčastější nežádoucí účinky základních antituberkulotik. 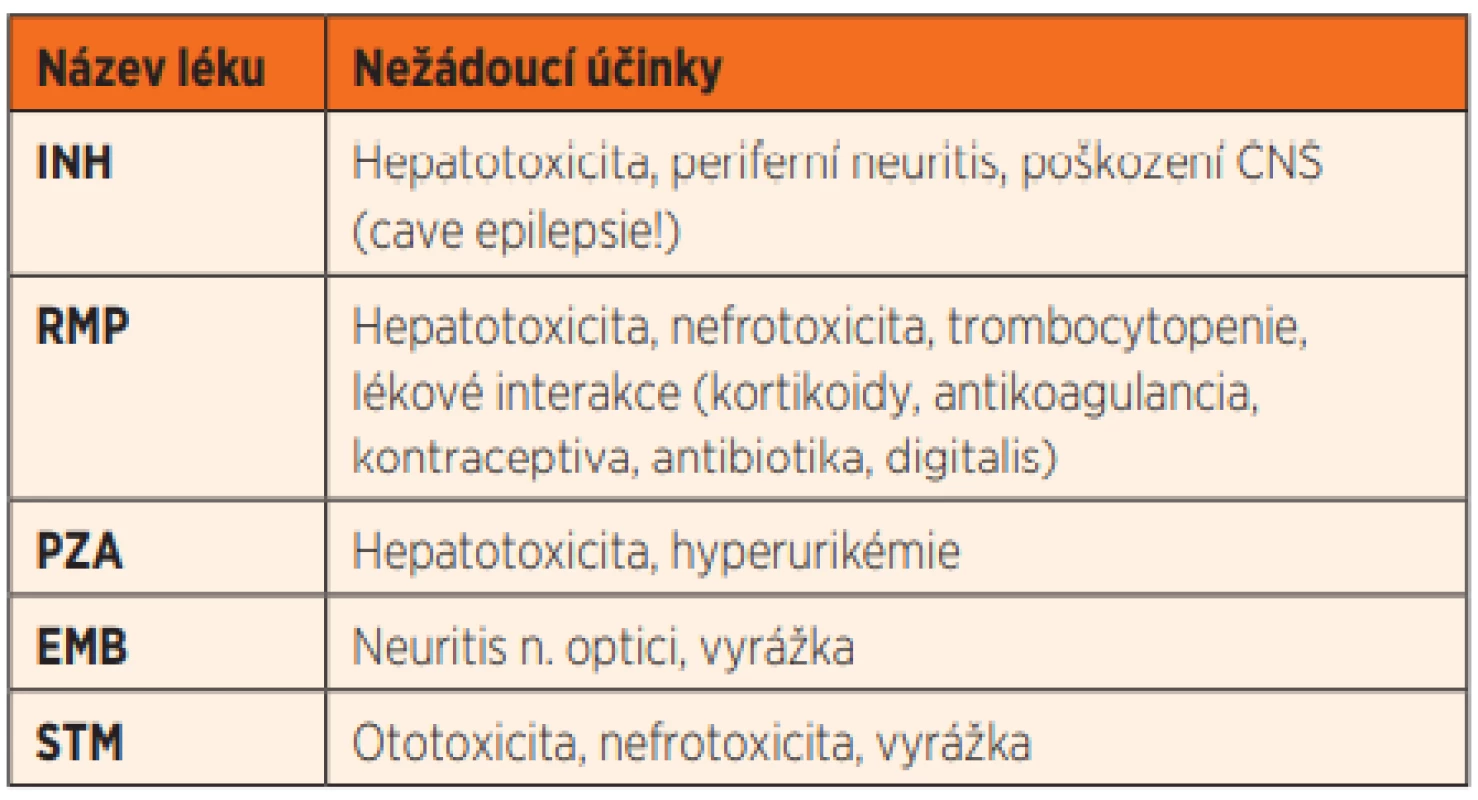
INH – isoniazid, RMP – rifampicin, PZA – pyrazinamid, EMB – etambutol, STM – streptomycin Kontroly jaterních testů je potřeba provádět v začátku terapie po 14 dnech, poté rutinně každých 6 týdnů po dobu terapie. Pokud se hladina transamináz zvýší jen mírně (ne více než trojnásobně při nepřítomnosti obtíží pacienta), léčba se nepřerušuje, pouze se přidávají hepatoprotektiva. Za mírnou toxicitu se považuje hladina AST a ALT trojnásobně vyšší a symptomatický pacient (nauzea, zvracení, bolest břicha), nebo hladina AST a ALT alespoň pětinásobně vyšší při nepřítomnosti příznaků. Za středně závažnou toxicitu se považuje zvýšení transamináz 5–10násobně a za těžkou toxicitu více než 10násobně. Souběžné zvýšení hodnot transamináz, bilirubinu a ALP, které je vzácnější, bývá ve vazbě na RMP. Při projevech hepatotoxického působení antituberkulotik je nutné INH, RMP a PZA z léčby vynechat a pokračovat jen v terapii EMB, fluorochinolony a parenterálně podávanými AT (streptomycin nebo amikacin). Jaterní testy se kontrolují minimálně každý týden až do upravení hodnot transamináz do normy. Jakmile se hodnoty jaterních testů upraví do normy, je možné se začít navracet k původnímu schématu léčby. Většinou se léky navrací postupně, aby se zjistilo, který z nich způsobil jaterní postižení. Nicméně je též možné vrátit všechny léky v plné dávce najednou zvlášť u pacientů s rozsáhlým bilaterálním plicním postižením [5]. Po dobu podávání AT léčby by se neměl konzumovat alkohol, je nutné vysadit hormonální antikoncepci a další léky, které mohou negativní vliv na játra prohlubovat. U pacientů s již existujícím zhoršením jaterních funkcí nebo hepatopatií navazující na AT léčbu je nutné použít alternativní léčebné schéma bez izoniazidu a pyrazinamidu.
Ve třetím případě onemocněl 16letý chlapec. Dorostenci mívají příznaky jako dospělí – subfebrilní teploty, kašel, hubnutí a pocení. Rychle u nich vznikají rozpadové kavity a mají velkou intenzitu kašle, proto mohou být velmi nakažliví [5]. Hemoptýza je příznak raritní, který vídáme až u rozsáhlých rozpadových forem onemocnění.
Mezi tři základní pilíře diagnostiky TB patří: 1/ epidemiologická souvislost (zde nejednoznačná, ale patrně se chlapec nakazil ve Vietnamu), 2/ suspektní SKG hrudníku (zde bronchogenní rozptyl) a 3/ pozitivní tuberkulinový kožní test a IGRA test (zde oboje pozitivní) [7].
Dorostenci tvoří druhou nejpočetnější skupinu pediatrických pacientů s TB. Největší skupinou dětských tuberkulózních pacientů jsou, od doby celoplošného zrušení kalmetizace v roce 2010, nekalmetizované děti do 5 let. Tyto děti nejčastěji onemocní při pravidelném blízkém kontaktu s dospělou osobou nakaženou TB. Většina těchto dětí nemá obtíže – nekašlou, nepotí se a nehubnou. Onemocnění se zjistí v rámci vyšetření kontaktů. Výjimkou je akutní miliární tuberkulóza, u které bývají horečky, dušnost, tachypnoe a zchvácenost. Dále bazilární meningitida, u které bývají neprospívání, subfebrilie, obrna okohybných nervů a příznaky nitrolební hypertenze.
Hlavně u dětí pocházejících ze zemí s vysokou incidencí tuberkulózy musíme na tuto diagnózu myslet při typických příznacích (kašel, hubnutí, noční pocení), při vyšetřování asymptomatických zastínění na SKG hrudníku a při nespecifických příznacích (únava, subfebrilie).
ZÁVĚR
I přes velmi příznivou a dlouhodobě klesající incidenci tuberkulózy v České republice kolem 10 dětí ročně touto chorobou onemocní. Vzhledem k nepřítomnosti klinických příznaků u malých dětí je nutná podrobná depistáž kontaktů s TB.
Léčba TB patří na specializované dětské oddělení, naprostá většina dětí je léčena v Praze na Pediatrické klinice Thomayerovy nemocnice, výjimečně též na Klinice infekčních chorob Fakultní nemocnice Brno.
Zkratky:
TB – tuberkulóza
INH – isoniazid
RMP – rifampicin
PZA – pyrazinamid
EMB – etambutol
STM – streptomycin
Flx – fluorochinolony
SKG – skiagram hrudníku
AT – antituberkulotika
IGRA – interferon gamma release assays (obvykle Quantiferon Gold®)
Podpořeno MZ ČR RVO (Thomayerova nemocnice TN, 00064190)
MUDr. Karolína Doležalová
Pediatrická klinika 1. LF UK
a Thomayerovy nemocnice
Vídeňská 800
140 59 Praha 4
e-mail: karolina.dolezalova@ftn.cz
Zdroje
1. Základní přehled epidemiologické situace ve výskytu tuberkulózy v České republice v roce 2018. Praha: Ústav zdravotnických informací a statistiky ČR, 16. 11. 2019. www.uzis.cz.
2. Vojtek V. Dětská tuberkulosa. 2. přepracované a doplněné vyd. Praha: Státní zdravotnické nakladatelství, 1954 : 1–336.
3. www.mzcr.cz/metodika k provádění pravidelného očkování proti tuberkulóze v ČR. 4. aktualizované znění ze dne 1. 10. 2015, citace ze dne 16. 11. 2019
4. Ho CC1. Safety of fluoroquinolone use in patients with hepatotoxicity induced by anti-tuberculosis regimens. Clin Infect Dis 2009 Jun 1; 48 (11): 1526–1533. doi: 10.1086/598929.
5. Starke JR. Handbook of Child and Adolescent Tuberculosis. New York: Oxford University Press, 2016 : 1–448.
6. https://www.who.int/tb/country/data/profiles/en/, citace ze dne 15. 11. 2019.
7. Pohunek P, Koťátko P, Tuková J, et al. Dětská pneumologie. Praha: Mladá fronta, 2018. Edice postgraduální medicíny. ISBN 978-80-204-4912-2.
8. https://www.who.int/tb/areas-of-work/drug-resistant-tb/global-situation/en/, citace ze dne 16. 11. 2019
9. Křepela K, Pohl J, Kašpar P. Prvý případ dětské tuberkulózy v České republice vyvolaný multirezistentním kmenem mykobakteria tuberkulózy. Kazuistiky v pneumologii. Praha: nakladatelství GEUM, 2005; 2 (1): 4–8. ISSN: 1214-6404.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článek Pediatrické centrum v Krči
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2020 Číslo 6- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficitmi v reálnej praxi
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
-
Všetky články tohto čísla
- Pediatrické centrum v Krči
- Kostní zdraví u dospívajících dívek s mentální anorexií – pilotní studie
- Extrémní hypokalémie u familiární periodické paralýzy – kazuistika
- Novorozenecká hyperbilirubinémie u vietnamského dítěte – kazuistika
- Mozkový absces u dětí – souhrnný článek a dvě kazuistiky
- Těžký kombinovaný imunodeficit s atypickým fenotypem – kazuistika
- Vaskulitida jako vzácný projev infekce Sarcoptes scabiei – kazuistika
- Škrkavka jako vzácná příčina nočních bolestí břicha u dětí – kazuistika
- Tři neobvyklé případy tuberkulózy z poslední doby – kazuistiky
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Extrémní hypokalémie u familiární periodické paralýzy – kazuistika
- Škrkavka jako vzácná příčina nočních bolestí břicha u dětí – kazuistika
- Mozkový absces u dětí – souhrnný článek a dvě kazuistiky
- Vaskulitida jako vzácný projev infekce Sarcoptes scabiei – kazuistika
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy




