-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Nejčastější endovaskulární výkony pro léčbu iCMP – část 2: Mechanická trombektomie
Autoři: MUDr. Lacman Jiří, Ph.D. 1; prof. MUDr. Roček Miloslav, CSc. 2; MUDr. Vrána Jiří, Ph.D. 1; doc. MUDr. Charvát František, Ph.D. 3
Působiště autorů: Radiodiagnostické oddělení ÚVN Praha 1; Klinika zobrazovacích metod 2. LF UK a FN Motol 2; Komplexní cerebrovaskulární centrum ÚVN Praha 3
Vyšlo v časopise: CMP jour., 2, 2019, č. 1, s. 16-20
Problematiku endovaskulárních výkonů při ischemické cévní mozkové příhodě (iCMP) jsme rozdělili do dvou částí. V minulém čísle CMP Journalu jsme se věnovali léčbě karotických stenóz, následující text se pak zaměří na problematiku mechanické trombektomie.
Ischemická cévní mozková příhoda je velmi závažné onemocnění, které je zatíženo velkým procentem invalidity a smrti. Snaha o co nejčasnější a nejefektivnější léčbu vedla zpočátku přes konzervativní léčbu a vznik iktových center až k současnosti, k podávání systémové trombolytické intravenózní léčby pomocí rekombinantního aktivátoru plazminogenu – tPA (Actilyse, Boehringer Ingelheim, Německo), vzniku center s vysoce specializovanou cerebrovaskulární péčí a možností intraarteriální intervence, zejména mechanické trombektomii.
Intravenózní podání trombolytika je standardní a stále platnou metodou léčby akutního iktu u pacientů do 4,5 hodiny od vzniku příznaků. Výhody této léčby, oproti konzervativnímu postupu, byly ověřeny na mnoha studiích, které opakovaně prokázaly lepší klinické výsledky u pacientů s podaným trombolytikem (1, 2). Nicméně i přes prokázané výhody podání trombolytika, zůstává u této léčby mnoho limitací. Jsou jimi jednak úzké terapeutické okno (do 4,5 hodiny od známého vzniku příznaků) a dále známé kontraindikace jako například čerstvý chirurgický zákrok, poruchy koagulace nebo proběhlé intracerebrální krvácení v minulosti. Je též ověřeno, že intravenózní trombolytická léčba je mnohem méně efektivní u pacientů s okluzí velké intrakraniální tepny – distální ACI či M1 úseku střední mozkové tepny. U takových pacientů je tato léčba úspěšná asi jen v 1/3 případů a nedokáže úspěšně zprůchodnit tepnu s trombem delším než 8 mm (3). I z těchto důvodů byla snaha zasáhnout co nejblíže k trombu.
Lokální léčba uzávěru velkých mozkových tepen začala intraarteriální aplikací trombolytika (4). Studie PROACT II s použitím urokinázy a angiograficky diagnostikovaným uzávěrem střední mozkové tepny prokázala lepší klinický výsledek u pacientů s i. a. aplikovaným trombolytikem oproti kontrolní skupině (5). Pozdější studie však nepotvrdily výraznější klinický benefit, a to ani při současném použití mechanických extraktorů první generace. Z těchto studií však vyvstala nutnost přesnější diagnostiky uzávěru mozkové tepny, rozsahu postižené oblasti (core vs. penumbra) a nutnost rychlé a bezpečné rekanalizace.
Současný stav
Novou strategií pro léčbu akutního uzávěru mozkové tepny se stalo používání mechanických extraktorů – samoexpandibilních stažitelných stentů nebo aspiračních katétrů.
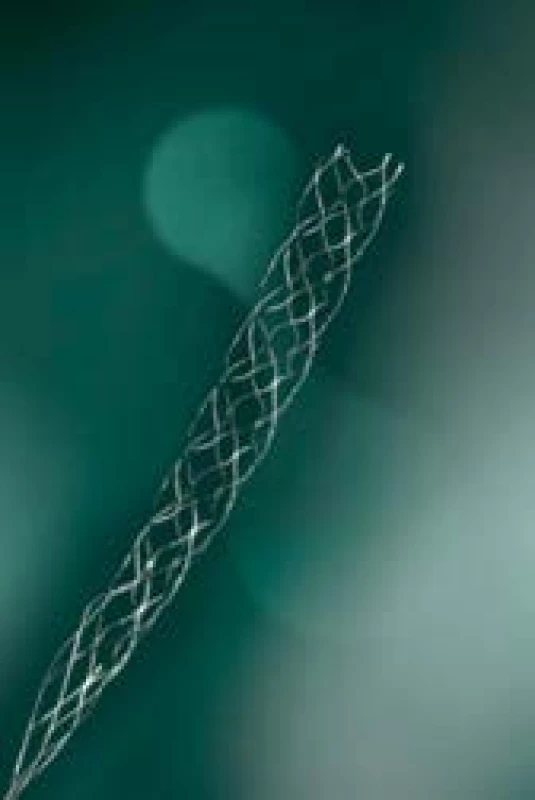
Samotný endovaskulární výkon spočívá v zavedení vodicího katétru či okluzivního balónkového katétru (obr. 1) do vnitřní karotidy a v koaxiálním zavedení mikrokatétru po tenkém vodiči až za obliterující embolus. Po odstranění vodiče je luminem mikrokatétru zaveden stent-retriever (obr. 2–4), který se po uvolnění z mikrokatétru roztáhne do požadované šíře (nejčastěji 2–6 mm) a délky (2–4 cm). Stent je pevně připoután na vodicím drátu a ten je spolu s rozevřeným stentem stažen z mozkové tepny. Design stentu a jeho výplet dokáže velmi úspěšně a rychle zachytit a stáhnout embolus a bezpečně tak tepnu zprůchodnit (obr. 5–7).
Obr. 1. Okluzivní balónkový katétr Cello se zavedeným mikrokatétrem a částečně otevřeným stent-retrieverem 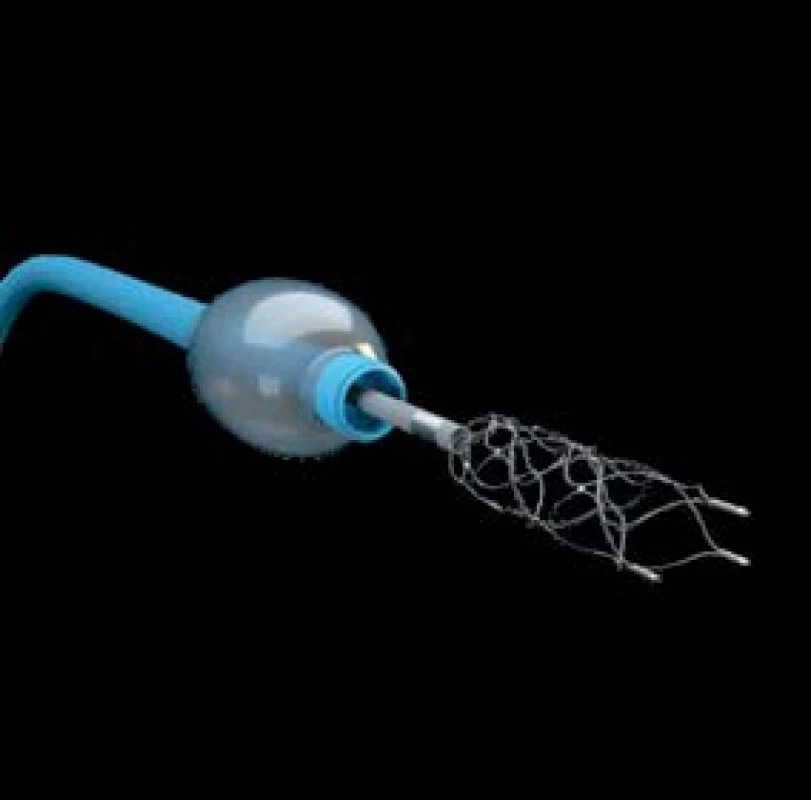
Obr. 2. Stent-retriever Solitaire 
Obr. 4. Stent-retriever pREset 
Obr. 5. DSA pravé ACI v AP projekci s akutním uzávěrem celé a. cerebri media (ACM) (šipka) 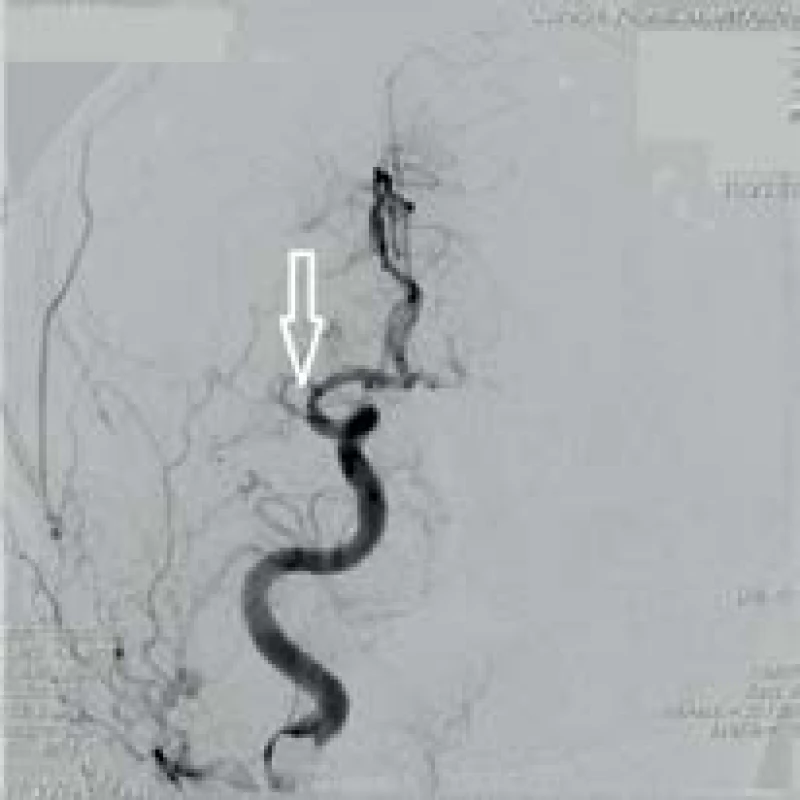
Obr. 6. DSA pravé ACI v AP projekci u stejného pacienta po odstranění trombu a zprůchodnění, dobře se plní všechny větve ACM. 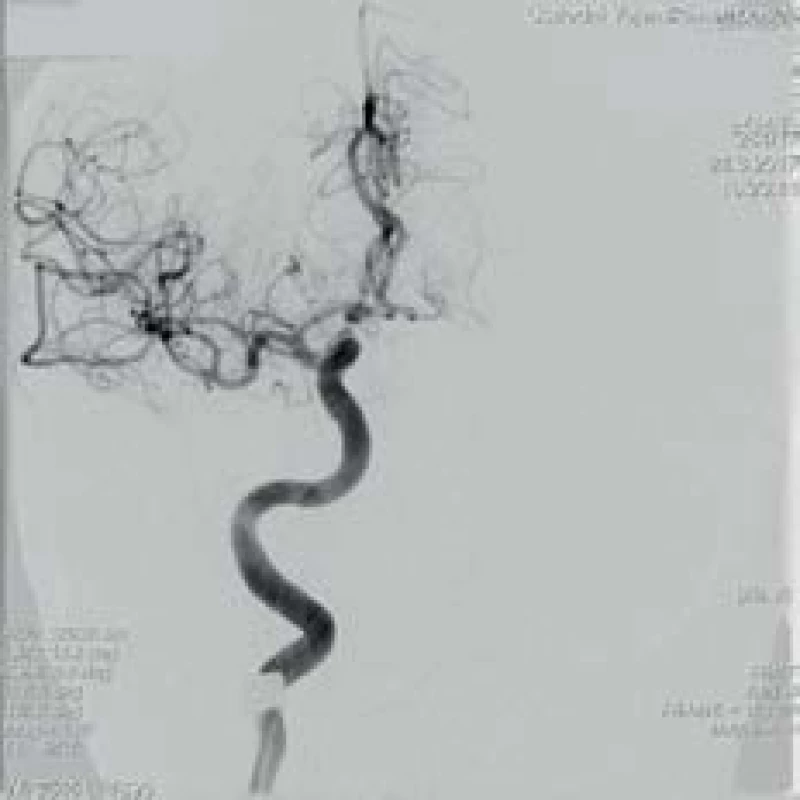
Obr. 7. Odstraněný trombus z ACM o délce přes 2 cm 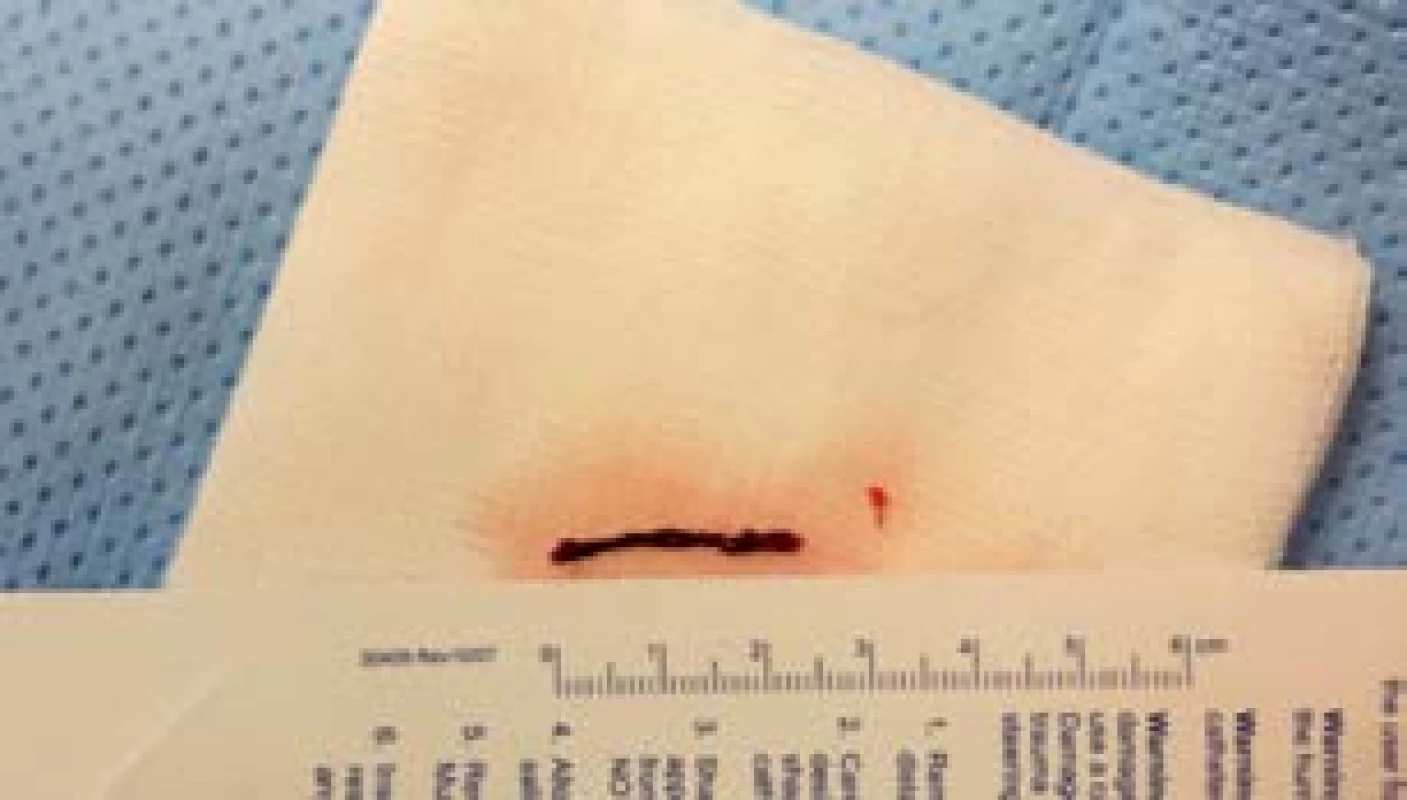
Při velmi vinuté anatomii tepen na krku a v mozku nám může výrazně pomoci stabilizovat celý systém podpůrný mikrokatétr o širším luminu – tzv. distal access catheter (DAC) (obr. 8). Novou možností je i použití aspiračních katétrů (obr. 9), které lze zavést až do intrakraniálního řečiště. Tímto širokým katétrem je možno embolus nasát a odstranit.
Obr. 8. Distal access catheter (DAC) s vnitřním průměrem lumina 0,044 palce (1,11 mm) 
Obr. 9. Reperfuzní aspirační katétr ACE 64 s vnitřním průměrem lumina 0,064 palce (1,62 mm) 
Výsledky recentních studií
Od roku 2014 do současnosti byla publikována řada randomizovaných studií s využitím mechanických extraktorů (stent-retrieverů), které opakovaně prokázaly efektivitu a lepší klinické výsledky při použití u pacientů s okluzí velké mozkové tepny oproti standardní iktové péči.
Důležitou změnou v těchto studiích je prodloužení terapeutického okna pro mechanickou intervenci při dodržení určitých diagnostických a klinických podmínek z původních 6 hodin až na 12–24 hodin od známého vzniku neurologických potíží.
EXTEND-IA
Australská a novozélandská studie prokázala lepší klinický výsledek u pacientů s iktem v předním povodí při kombinaci i. v. trombolytika se stent-retrieverem Solitaire oproti skupině kde bylo podáno pouze trombolytikum. Podmínkou léčby byla přítomnost malé core léze menší než 70 ml, prokázané na CT perfuzním vyšetření (6).
MR CLEAN
Nizozemská studie prokázala u pacientů s akutním iktem a uzávěrem tepny v přední cirkulaci větší benefit a lepší klinické výsledky při použití mechanických extraktorů do 6 hodin od vzniku obtíží. Léčba vedla k vyšší funkční nezávislosti v denním životě za 3 měsíce, bez zvýšené mortality (7).
SWIFT PRIME
Mezinárodní multicentrická prospektivní randomizovaná studie s použitím stent-retrieveru Solitaire u iktů v proximální části předního povodí prokázala benefit této léčby a lepší klinický výsledek ve 3 měsících ve skupině pacientů s kombinací mechanické trombektomie a předchozí aplikací i. v. trombolytika do 6 hodin od vzniku oproti skupině pacientů léčených pouze trombolytikem. I zde byla podmínkou k léčbě nepřítomnost rozsáhlé core léze (8).
REVASCAT
Španělská studie s použitím stent-retrieveru Solitaire prokázala výhody této léčby do 8 hodin od vzniku obtíží u nemocných s iktem v předním povodí a absencí velkého infarktu při diagnostickém CT či MRI. Takto léčení pacienti měli nižší procento invalidity a vyšší procento funkční nezávislosti (9).
ESCAPE
Mezinárodní randomizovaná studie prokázala výhody použití stent-retrieverů až do 12 hodin od začátku příznaků u nemocných s proximální intrakraniální okluzí v přední cirkulaci. Nutnou podmínkou k zařazení do studie bylo malé core a dobrý kolaterální oběh, prokázaný na vstupním CT a CT angiografii. U těchto pacientů léčba vedla ke snížení mortality a k rychlému zlepšení neurologických potíží (10).
DEFUSE 3
Čerstvě publikovaná americká multicentrická randomizovaná studie prokázala, že mechanická trombektomie spolu se standardní iktovou péčí má u pacientů s iktem v předním povodí lepší klinické výsledky i po 6–16 hodinách od známého vzniku iktu oproti skupině bez intraarteriální intervence. Do studie byli zařazeni jen pacienti s core lézí do 70 ml prokázanou na CT perfuzi nebo prostřednictvím MRI vyšetření (11).
DAWN
Taktéž čerstvě publikovaná americká multicentrická prospektivní randomizovaná studie prokázala, že mechanická trombektomie stent-retrieverem Trevo spolu se standardní iktovou péčí má u pacientů s iktem v předním povodí lepší klinické výsledky i v rozmezí 6–24 hodin od známého vzniku obtíží oproti skupině pacientů léčených bez intervence. I zde byla nutnou podmínkou zařazení do studie přítomnost malé core léze (12).
U iktů v zadním povodí lze, stejně jako v předním, využít pro léčbu i. v. podané trombolytikum do 4,5 hodiny od vzniku obtíží. Mechanická trombektomie je taktéž nedílnou součástí terapie, vzhledem k vysoké morbiditě a mortalitě při nezprůchodnění tohoto povodí je intraarteriální intervence doporučována až do 24 hodin od vzniku obtíží.
Tab. 1. Indikace k mechanické trombektomii (13) 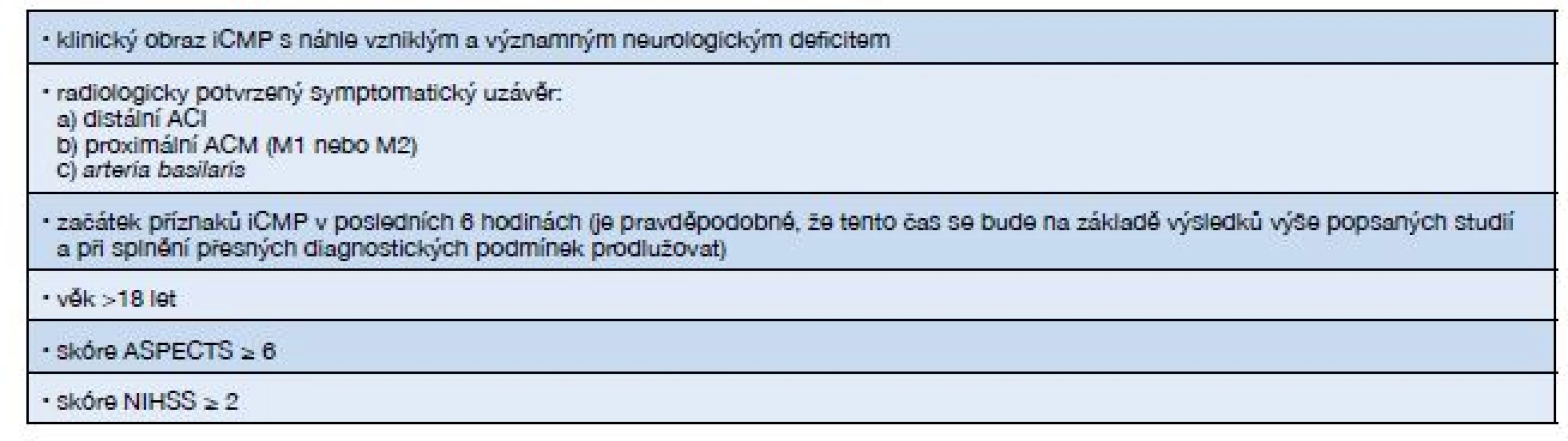
Tab. 2. Kontraindikace mechanické trombektomie 
Management pacientů a léčebná opatření při trombektomii
- Co nejdříve diagnostikovat případný uzávěr intrakraniální tepny, vyloučit krvácení a rozsáhlé ischemické změny.
- Zahájit trombektomii co nejdříve po potvrzení uzávěru.
- Podání IVT (intravenózní trombolýzy) by nemělo zdržet zahájení mechanické intervence.
- IVT lze provést současně s trombektomií.
- Délka intervalu od vzniku iktu k dosažení rekanalizace je významným nezávislým predátorem dobrého klinického výsledku.
Závěr
Mechanická trombektomie je v současné době standardní metodou léčby akutních iktů u pacientů se symptomatickým uzávěrem velké intrakraniální tepny. Je to metoda vyžadující nejen finančně náročné materiální vybavení, ale i značnou erudici zdravotnického personálu. Realizace těchto výkonů by měla příslušet pouze centrům vysoce specializované cerebrovaskulární péče (dříve KCC – komplexní cerebrovaskulární centra).
Velká nabídka extrakčních pomůcek spolu s rychlejší a přesnější diagnostikou na CT a MRI vedou při splnění určitých podmínek k prodloužení terapeutického okna a nabízejí tak léčbu většímu množství pacientů.
Zdroje
1. The National Institute of Neurological Disorders and Stroke rt-PA Stroke Study Group. Tissue plasminogen activator for acute ischemic stroke. N Engl J Med 1995; 333: 1581–1587.
2. Emberson J., Lees K. R., Lyden P. et al. Effect of treatment delay, age, and stroke severity on the effects of intravenous thrombolysis with alteplase for acute ischaemic stroke: a meta-analysis of individual patient data from randomised trials. Lancet 2014; 384: 1929–1935.
3. Riedel C. H., Zimmerman P., Jensen-Kondering U. et al. The importance of size successful recanalization by intravenous thrombolysis in acute anterior stroke depends on thrombus length. Stroke 2011; 42 : 1775–1777.
4. Zeumer H., Hacke W., Ringelstein E. B. Local intraarterial thrombolysis in vertebrobasilar thromboembolic disease. AJNR Am J Neuroradiol 1983; 4: 401–404.
5. Furlan A., Higashida R., Wechsler L. et al. Intra-arterial prourokinase for acute ischemic stroke – the PROACT II study: a randomized controlled trial. JAMA 1999; 282: 2003–2011.
6. Campbell B. C., Mitchell P. J., Kleinig T. J. et al. Endovascular therapy for ischemic stroke with perfusion-imaging selection. N Engl J Med 2015; 372 : 1009–1018.
7. Berkhemer O. A., Fransen P. S., Beumer D. et al. A randomized trial of intraarterial treatment for acute ischemic stroke. N Engl J Med 2015; 372 : 11–20.
8. Saver J. L., Goyal M., Bonafe A. et al. Stent-retriever thrombectomy after intravenous t-PA vs. t-PA alone in stroke. N Engl J Med 2015; 372 : 2285–2295.
9. Jovin T. G., Chamorro A., Cobo E. et al. Thrombectomy within 8 hours after symptom onset in ischemic stroke. N Engl J Med 2015; 372 : 2296–2306.
10. Goyal M., Demchuk A. M., Menon B. K. et al. Randomized assessment of rapid endovascular treatment of ischemic stroke. N Engl J Med 2015; 372 : 1019–1030.
11. Albers G. W., Marks M. P., Kemp S. et al. Thrombectomy for stroke at 6 to 16 hours with selection by perfusion imaging. N Engl J Med 2018; 378(8): 708–718.
12. Nogueira R. G., Jadhav A. P., Haussen D. C. et al. Thrombectomy 6 to 24 hours after stroke with a mismatch between deficit and infarct. N Engl J Med 2018; 378(8): 11–21.
13. Doporučení pro rekanalizační léčbu akutního mozkového infarktu – verze 2016. Česká a slovenská neurologie a neurochirurgie 2016; 79/112(2): 231–234.
Štítky
Interné lekárstvo Kardiológia Neurochirurgia Neurológia Rádiodiagnostika Urgentná medicína
Článek Editorial
Článok vyšiel v časopiseCMP journal
Najčítanejšie tento týždeň
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Fixní kombinace paracetamol/kodein nabízí synergické analgetické účinky
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
-
Všetky články tohto čísla
- Nejčastější endovaskulární výkony pro léčbu iCMP – část 2: Mechanická trombektomie
- KAZUISTIKA: 102letá seniorka s ischemickou cévní mozkovou příhodou aneb boření mýtu o věkovém limitu pro provedení intravenózní systémové trombolýzy (IVT)
- Editorial
- Epidemiologie a prognóza cévních mozkových příhod v ČR
- Diagnostika a léčba ischemických CMP ve vertebrobazilárním povodí
- CMP journal
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Epidemiologie a prognóza cévních mozkových příhod v ČR
- Diagnostika a léčba ischemických CMP ve vertebrobazilárním povodí
- KAZUISTIKA: 102letá seniorka s ischemickou cévní mozkovou příhodou aneb boření mýtu o věkovém limitu pro provedení intravenózní systémové trombolýzy (IVT)
- Nejčastější endovaskulární výkony pro léčbu iCMP – část 2: Mechanická trombektomie
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy