-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Nová kritéria pro diagnostiku malnutrice – co nám říkají?
New criteria for diagnosis of malnutrition – what do they say?
Correct diagnostics of malnutrition or insufficient nutrition is currently being given increased attention. Adequate intervention tailored to the patient with professionally diagnosed stage and ethology of malnutrition has an undeniable effect on the patient’s successful treatment and overall prognosis. The malnutrition diagnosis, however, is becoming difficult to assess in the current chaos of different criteria and approaches even for experts in the field. The concept of nutrition disorders itself according to the International Classification of Diseases (ICD-10) does not always correspond with modern concept and terminology of malnutrition commonly used in clinical practice and research. It is therefore appropriate to ask - can we correctly identify the patient’s diagnosis? Do we understand what “nutritional” diagnosis we actually determine and why are we deciding for it? The new Global Leadership Initiative on Malnutrition (GLIM) seeks to be the answer to these questions. GLIM brings a strong global consensus of malnutrition classification in clinical practice through a two-step model for malnutrition risk assessment and diagnosis. This is described according to the recommendation below.
Keywords:
malnutrition – nutritional screening – diagnostic criteria – nutrition assessment
Autoři: Mgr. Ing. Tereza Vágnerová
Působiště autorů: Geriatrická klinika 1. LF UK a VFN Praha Lůžka včasné rehabilitace iktového centra 1. LF UK a VFN Praha
Vyšlo v časopise: Geriatrie a Gerontologie 2019, 8, č. 1: 20-26
Kategorie: Přehledový článek
Souhrn
Správné diagnostice malnutrice, resp. podvýživy, je v současné době věnována zvýšená pozornost. Adekvátní intervence cílená pacientovi s odborně diagnostikovaným stupněm a etiologií podvýživy má nesporný vliv na úspěšnou léčbu a celkovou prognózu pacienta. Diagnostika podvýživy se však v nynějším zmatku různých kritérií a přístupů stává obtížně hodnotitelnou i pro odborníky v této oblasti. Samotná koncepce poruch výživy dle Mezinárodní klasifikace nemocí (MKN-10) ne vždy odpovídá modernímu pojetí a terminologii malnutrice běžně používané v klinické praxi a výzkumu. Je tedy na místě se ptát – umíme správně určit pacientovu diagnózu? Rozumíme tomu, jakou „nutriční“ diagnózu danému pacientovi vlastně přidělujeme a podle čeho se rozhodujeme zrovna pro ni? Nová kritéria The Global Leadership Initiative on Malnutrition (GLIM) se zdají být odpovědí na tyto otázky. GLIM totiž přináší silný celosvětový konsenzus klasifikace podvýživy v klinické praxi skrze dvoustupňový model pro hodnocení rizika podvýživy a její diagnostiku. Tato je popsána dle daného doporučení níže.
Klíčová slova:
podvýživa – nutriční screening – diagnostická kritéria – hodnocení nutričního stavu
Úvod do problematiky
Dobrý nutriční stav pacienta a adekvátně vedená nutriční podpora je klíčem k úspěšnosti léčby. I mírné zhoršení nutričního stavu (ve smyslu např. nezávažné ztráty tělesné hmotnosti) významně ovlivňuje odpověď na léčbu i délku dožití. Podvýživa v současné době není zdaleka problémem pouze rozvojových zemí. Prevalence malnutrice za hospitalizace u geriatrických pacientů dosahuje 23 %, v riziku malnutrice je pak klasifikováno až 46 % pacientů (1). Přestože je nutriční podpora jedním z finančně nejefektivnějších způsobů terapie ve zdravotním systému, do její prevence i léčby není dostatečně investováno. Náklady na léčbu z prodlení a možných komplikací mohou následně dalekosáhle překročit původní neuskutečněnou investici do prevence (2, 3, 4). Nutričních terapeutů/specialistů, kteří by měli být oním „detektorem“ nutričně rizikových pacientů, je v klinické praxi nedostatek a péče o takové pacienty pak zdaleka neodpovídá požadavkům.
Diagnostika poruch výživy v současné koncepci dle MKN-10 nereflektuje moderní pojetí klasifikace podvýživy a její diagnostika se kvůli nepřesně definovaným kritériím stává obtížně uchopitelnou. Podvýživa pak může zůstat opomenuta, kvůli nedostatku odborníků na výživu ve zdravotnictví nedetekována, a tedy i neléčena a neproplacena.
Pro lepší porozumění jsou v článku níže zprvu rozebrány jednotlivé diagnózy dle MKN-10 a následně podrobně popsána nová diagnostika podvýživy dle doporučení GLIM (The Global Leadership Initiative on Malnutrition).
Klasifikace podvýživy dle MKN-10
Současná koncepce poruch výživy dle MKN-10 (5) zahrnuje celkem 7 základních diagnóz (tab 1).
Tab. 1. Klasifikace podvýživy dle MKN-10 (5) 
Stupeň podvýživy je zde určován především podle údaje o dynamice hmotnosti a její standardní odchylky od střední hodnoty v dané populaci. Předpokladem pro určení správné diagnózy je dostupnost jednoho nebo více předchozích měření. V případě, že se vychází pouze z jednoho měření, je doporučováno použít další klinické a laboratorní testy, popř. vycházet z klinických zjištění (pokud není možné jinak určit pacientovu hmotnost). Čím více se hmotnost odchyluje od střední hodnoty v dané populaci, tím závažnější stupeň podvýživy můžeme dle MKN-10 diagnostikovat. Pokles o 1 až 2 standardní odchylky naznačuje přítomnost mírné podvýživy, o 2 až 3 středně těžkou podvýživu. Pokles o více než 3 standardní odchylky je vyhrazen pro těžkou podvýživu.
MKN-10 současně vyčleňuje 3 specifické subtypy těžké podvýživy Kwashiorkor (E40), Nutriční marasmus (E41), Marasmický kwashiorkor (E43) (5).
Kwashiorkor (E40)
Kwashiorkor je charakterizován jako těžká podvýživa s nutričním edémem a dyspigmentací kůže a vlasů. Klasickým příkladem kwashiorkorového typu podvýživy jsou malé děti pocházející z určitých oblastí Afriky s vypouklými bříšky a sarkopenickými končetinami. Kwashiorkor vzniká v důsledku převažujícího deficitu proteinů při jinak dostatečném celkovém energetickém příjmu a je příkladem malnutrice z hladovění bez nemoci (5, 6).
V klinické praxi se můžeme setkat s označením kwashiorkor-like malnutrice, tzv. stresové hladovění. Podle European Society for Clinical Nutrition (ESPEN) klasifikace z roku 2017 označované jako Disease-related malnutrition (DRM) with inflammation, tedy onemocněním podmíněná podvýživa spojená se zánětem (viz dále) (7).
Pojem stresová malnutrice či stresové hladovění je však obecně spojováno spíše s akutním onemocněním či poraněním projevujícím se značnou zánětlivou odpovědí (např. sepse, uzavřené úrazy hlavy či popáleniny) než onemocněním chronickým, ale i v tomto případě může být zánětlivá odpověď značná a dlouhotrvající.
Pacienti hospitalizovaní na lůžkách oddělení intenzivní péče vykazují typické prvky aktivace stresové osy s hormonální odpovědí ve smyslu zvýšených koncentrací katecholaminů, glukagonu a kortizolu. Vzestup koncentrace zmíněných hormonů poté způsobuje zvýšenou lipolýzu, glukoneogenezi a proteolýzu, ústí tedy v katabolismus. Prozánětlivé mediátory katabolismu (IL-6, IL-1, TNFα) společně se zvýšenou zánětlivou odpovědí (zvýšené CRP při současném snížení produkce albuminu a prealbuminu jako reaktantů akutní fáze) vedou u takto kriticky nemocných pacientů k progresivnímu úbytku svalové hmoty. Snížení celkového poolu bílkovin (včetně svalové hmoty) v organismu pak může vykazovat symptomy podobné kwarshiorkorovému typu malnutrice (proto kwasihorkor-like malnutrice) (8, 9).
Nutriční marasmus (E41) a Marasmický kwashiorkor (E42)
Dalšími subtypy podvýživy dle MKN-10 jsou nutriční marasmus a marasmický kwashiorkor. Nutriční marasmus je charakterizován dlouhodobou energetickou karencí (s úměrným poklesem v příjmu bílkovin k celkové energii), celkovou tělesnou zchátralostí a sešlostí. S tímto subtypem podvýživy se velmi často setkáváme u seniorů. Kumulace onemocnění, a tedy i přítomnost chronického zánětu ve vysokém věku však přesouvá tyto pacienty spíše do kategorie chronického stresového hladovění, lépe kachexie.
Na rozdíl od nutričního marasmu je projevem marasmického kwashiorkoru jak výrazný nedostatek energie, tak i těžký deficit bílkovin, tedy závažná protein-energetická podvýživa charakterizovaná jak kwashiorkorem, tak marasmem (5). Typickým příkladem tohoto typu podvýživy jsou v ČR restriktivní typy mentální anorexie.
Diagnózy E43–46
Dg. E43–44 jsou podle MKN-10 svou závažností stupňovány dle výše popsané směrodatné odchylky od střední hodnoty v dané populaci. Dg. E45-46 nejsou relevantní tomuto sdělení, proto jsou pouze pro přehled vypsány v tabulce 1 (5).
Pro klinickou praxi je tento systém klasifikace jednotlivých subtypů podvýživy z důvodu obdobné symptomatiky a nepřesně definovaných kritérií jen velmi těžko odlišitelný a obtížně uchopitelný i pro samotné odborníky. Diagnóza podvýživy tak často zůstává ve spektru ostatních chorob opomenuta, nezohledněna v systému DRG a tedy v rámci úhrady zdravotní péče adekvátně neproplacena.
Obtížnost interpretace jednotlivých subtypů podvýživy v klinické praxi a nejednotnost terminologie nutričních poruch dala v roce 2017 vzniknout konsenzuální skupině pro terminologii (Terminology Consensus Group) pod záštitou ESPEN, která vytvořila průvodce standardní nutriční terminologie se zaměřením na dospělé pacienty (7). O rok dříve, tedy v roce 2016, byla také poprvé svolána GLIM významnými klinickými nutričními společnostmi – American Society for Parenteral and Enteral Nutrition (ASPEN), Federacion Latino-americana de Terapia Nutricional, Nutricion Clinica y Metabolismmo (FELANPE), Parenteral and Enteral Nutrition Society of Asia (PENSA) a ESPEN s cílem vytvoření celosvětového konsenzu základních diagnostických kritérií podvýživy u dospělých v klinické praxi (10). Tento konsenzus byl publikován v září roku 2018. Jeho hlavní výstupy jsou podrobněji rozebrány níže.
Dvoustupňový model pro screening rizika a diagnostiku podvýživy podle GLIM
Prvním krokem v hodnocení nutričního stavu podle Global Leadership Initiative on Malnutrition (GLIM) je screening rizika malnutrice. Vhodné screeningové nástroje a doporučení včetně jejich hlavních diagnostických kritérií jsou podrobně vypsány v tabulce 2. Nejlépe validovaným screeningovým nástrojem pro hodnocení rizika podvýživy za hospitalizace v geriatrické populaci je Mini-Nutritional Assessment ve své krátké formě (MNA-SF) (16).
Tab. 2. Přehled screeningových nástrojů a doporučení s diagnostickými kritérii (15–23) 
NRS-2002 = Nutritional Risk Screening-2002, MNA-SF = Mini-Nutritional Assessment-Short Form, MUST = Malnutrition Universal Screening Tool, ESPEN = European Society for Clinical Nutrition and Metabolism, ASPEN = American Society of Parenteral and Enteral Nutrition, AND = Academy of Nutrition and Dietetics, SGA = Subjective Global Assessment, PEW = Protein Energy Wasting
a cílené na podvýživu
b určené pro geriatrické pacienty
c cílené na kachexii
d přizpůsobený pro pacienty s chronickým selháváním ledvin
Tab. 3. Mezní hodnoty pro množství svalové hmoty (10, 13) 
V případě, že pacient ve screeningovém testu vyjde jako nutričně rizikový („at risk“), následuje krok druhý – diagnostika a zhodnocení stupně závažnosti podvýživy (10).
Vybraná kritéria pro diagnostiku podvýživy
V rámci selekce diagnostických kritérií byly zohledněny stávající používané postupy při screeningu a hodnocení podvýživy. Těmito postupy bylo vyselektováno hlavních pět diagnostických kritérií, na kterých se shodla většina členů vedení GLIM a podpůrné pracovní skupiny (10):
- neúmyslný váhový úbytek,
- nízký BMI,
- snížené množství svalové hmoty,
- nízký příjem stravy nebo asimilace,
- závažnost onemocnění/infekce.
Neúmyslný váhový úbytek
Neúmyslný váhový úbytek byl v rámci GLIM klasifikace zahrnut jako fenotypové kritérium. Validita váhového úbytku jako diagnostického kritéria podvýživy je velmi silná. Mezní hodnoty (cut-offs) dané jednotlivými screeningovými nástroji pro diagnostiku malnutrice a kachexie jsou zobrazeny v tabulce 4 a 5. GLIM v rámci hodnocení dynamiky vývoje hmotnosti doporučuje u pacientů pravidelně kontrolovat hmotnost, aby bylo možné v klinické praxi identifikovat trajektorii hmotnosti, respektive její úbytek, stabilizaci či nárůst. Neméně důležité je i časové období (rychlost), za jakou k úbytku došlo, neboť mnoho (především geriatrických) pacientů ztratí značnou část své hmotnosti již před přijetím do zdravotnického zařízení (10).
Nízký BMI
Přestože existuje výrazná regionální variace v užívání nízkého BMI jako diagnostického kritéria podvýživy (např. v americké či asijské populaci), byl BMI v rámci GLIM klasifikace malnutrice využit. K využití BMI v asijské populaci jsou však nutné další výzkumy. Mezní hodnoty pro klasifikaci podvýživy (dle BMI) jsou uvedeny v tabulce 4 a 5.
Tab. 4. Fenotypová a etiologická kritéria pro diagnostiku malnutrice (10) 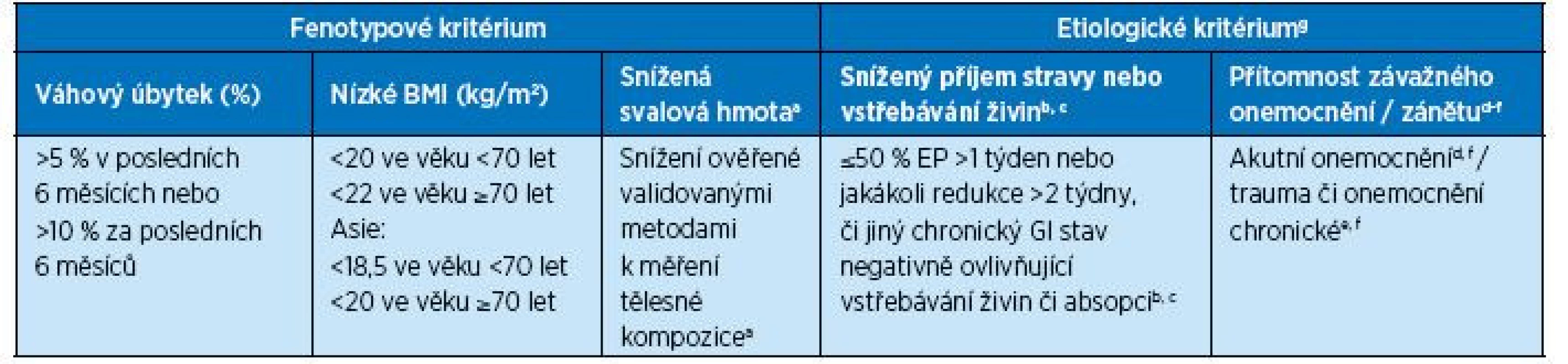
GI = gastrointestinální, EP = energetická potřeba
a Například index beztukové tělesné hmoty (FFMI, kg/m2) změřený pomocí duální energetické absorpciometrie (DEXA) či jinými validními metodami pro měření tělesného složení, jako je bioimpedanční analýza (BIA), CT nebo MRI. Pokud tyto nejsou k dispozici, je doporučováno využít standardní fyzikální či antropometrické hodnocení jako střední obvod svaloviny paže či obvod lýtka. Mezní hodnoty je nutné adjustovat s ohledem na rasu (Asie). Funkční měření svalové síly pomocí síly stisku ruky je doporučováno jako doplňková metoda.
b Přítomnost gastrointestinálních příznaků může být indikátorem sníženého příjmu stravy či absorpce živin – např. poruchy polykání, nevolnost, průjem, zvracení, zácpa nebo bolesti břicha. Zaznamenáváme intenzitu symptomů, frekvenci a délku trvání, které jsou nezbytné pro klinické zhodnocení závažnosti této poruchy.
c Snížená schopnost využití potravy/živin je spojena s malabsorpčními poruchami, jako jsou syndrom krátkého střeva, pankreatická nedostatečnost a stavy po bariatrických operacích. Také bývá přítomna u onemocnění, jako jsou striktury jícnu, gastroparéza a střevní pseudo-obstrukce. Malabsorpce se klinicky manifestuje jako chronický průjem nebo steatorhea. U pacientů se stomií se malabsorpce projevuje zvýšenými odpady. Sledování frekvence, trvání a množství objemu stolice nebo stomických odpadů či přítomnosti a kvantifikace steatorhey umožňuje zhodnotit míru závažnosti těchto poruch.
d Akutní onemocnění/trauma je spojeno s přítomností velmi intenzivní zánětlivé reakce zpravidla u těžších infekcí, popálenin, polytraumat či uzavřených poranění hlavy. Ostatní akutní onemocnění/traumata doprovází pouze lehčí nebo středně těžká zánětlivá reakce.
e Chronické zánětlivé onemocnění nebývá doprovázeno zánětlivou reakcí s vysokou intenzitou. Chronický mírný až středně intenzivní zánět zpravidla doprovází maligní nádorová onemocnění, chronickou obstrukční plicní nemoc, městnavé srdeční selhání, chronické selháním ledvin nebo další chronická či rekurentní zánětlivá onemocnění.
f C-reaktivní protein je možné využít jako podpůrný laboratorní ukazatel. gStanovení diagnózy malnutrice vyžaduje přítomnost současně alespoň jednoho fenotypového a jednoho etiologického kritéria.Tab. 5. Mezní hodnoty pro diagnostiku podvýživy (10) 
Rozsáhlá metaanalýza vztahu BMI a rizika úmrtí u seniorů ukázala, že ideální (protektivní) BMI ve vyšším věku se pohybuje v rozmezí 24,0–30,9 kg/m2, přičemž vůbec nejnižší mortality ve studiích dosahovali jedinci s BMI v pásmu 27,0–27,9 kg/m2 (11). Chenoff se s těmito výsledky ve své publikaci prakticky shoduje: 24,0–27,0 kg/m2 (12). Je tedy třeba mít na paměti, že mezní hodnoty dané diagnostickými kritérii GLIM (BMI 22 kg/m2) jsou hodnotami hraničními. V plánu nutriční péče u geriatrických pacientů v klinické praxi bychom tedy měli chtít navýšení indexu dále než jen za tuto hranici.
Snížení svalové hmoty
Dalším fenotypovým diagnostickým kritériem podloženým silnými evidence-based důkazy je snížené množství svalové hmoty. GLIM nicméně uvádí, že neexistuje konsenzus, jak nejlépe měřit/definovat snížené množství svalové hmoty v klinických podmínkách. GLIM proto doporučuje množství svalové hmoty měřit pomocí DEXA či BIA, CT, MRI nebo ultrazvukem. Tyto validní metody však v současné době nejsou plošně dostupné ve většině zdravotnických zařízení. Jako alternativu je možné dle GLIM využít fyzikální a antropometrické měření – obvod lýtka a obvod svaloviny paže (10).
Mezní hodnoty pro diagnostiku sarkopenie nachází GLIM v doporučení European Working Group od Sarcopenia in Older People (EWGSOP), The Foundation of National Institute of Health (FNIH) a Asian Working Group on Sarcopenia (AWGS). Příklady mezních hodnot pro množství svalové hmoty jsou uvedeny v tabulce 3 a 4 (GLIM upozorňuje, že tyto hodnoty mohou vyžadovat adjustaci pro rasu a pohlaví). Měření síly stisku ruky či jiná validovaná vyšetření jsou doporučené jako doplňkové metody.
V září loňského roku vydala EWGSOP revidovaný konsenzus definice a dg. kritérií pro diagnostiku sarkopenie – tato nová dg. kritéria je možné pro srovnání vyhledat v příslušné publikaci (13, 14).
GLIM poukazuje na fakt, že bez ohledu na etiologii, která způsobila signifikantní pokles svalové hmoty, má tento úbytek vliv na snížení svalové funkce. Tedy v situacích, kdy nejsme schopni objektivně definovat množství svalové hmoty, je namístě posoudit svalovou sílu (např. výše zmíněnou sílou stisku ruky pomocí dynamometru) (10).
Nízký příjem stravy nebo porucha vstřebávání živin
Snížený příjem stravy je dobře zavedeným diagnostickým kritériem, které je společným rysem většiny screeningových nástrojů pro hodnocení rizika malnutrice. Snížený příjem stravy může vznikat na podkladě multifaktoriální etiologie – GLIM uvádí např. špatné orální zdraví, nežádoucí účinky léků či poruchy polykání (tab. 4).
Redukované vstřebávání potravy/živin je spojeno s malabsorpcí typickou například pro syndrom krátkého střeva, pankreatickou nedostatečnost či stavy po bariatrické operaci, stejně jako se strikturami jícnu, gastroparézou, střevní pseudoobstrukcí či gastrointestinálními příznaky – poruchami polykání, nauzeou, zvracením, průjmem, zácpou a bolestmi břicha. Tyto příznaky by měly dle GLIM sloužit jako podpůrné ukazatele, které pomohou identifikovat etiologii nízkého příjmu stravy či porušené asimilace (10).
Závažnost onemocnění/infekce
Závažnost onemocnění / přítomnost infekce jsou v rámci diagnostiky podvýživy široce využívaným diagnostickým kritériem především v rámci screeningových nástrojů. Jako závažné klinické stavy označuje GLIM těžké infekce, popáleniny, traumata a uzavřená poranění hlavy. Indikátory zánětu mohou zahrnovat horečku, negativní dusíkovou bilanci a zvýšený klidový energetický výdej. Většina chronických či rekurentních onemocnění jsou dle GLIM spojeny se zánětem mírného až středního stupně, jedná se např. o městnavé srdeční selhání, chronické obstrukční plicní onemocnění, revmatoidní artritidu, chronické selhávání ledvin, onemocnění jater či různé typy rakoviny. Jako podpůrné indikátory závažnosti zánětu je možné využít laboratorní hodnoty C-reaktivního proteinu, albuminu či prealbuminu (10).
Přístup k využití kombinovaných fenotypových a etiologických kritérií k diagnostice podvýživy
GLIM ve vlastním přístupu v diagnostice podvýživy rozlišuje fenotypová kritéria – neúmyslný váhový úbytek, nízký BMI a sníženou svalovou hmotu a etiologická kritéria – snížený příjem stravy / vstřebávání živin a přítomnost závažného onemocnění/infekce. K diagnostice podvýživy je nutná kombinace alespoň jednoho fenotypového a jednoho etiologického kritéria. Vybrané mezní hodnoty diagnostických kritérií zobrazuje tabulka 5. Diagnostické schéma ke klasifikaci podvýživy z hlediska závažnosti je znázorněno níže (10).
Schéma 1 Diagnostické schéma klasifikace podvýživy založené na fenotypových kritériích (10) 
Schéma 2 Diagnostický strom klasifikace podvýživy založené na etiologických kritériích (7) 
Pomocí fenotypových kritérií tedy určujeme závažnost podvýživy, pro adekvátní nutriční intervenci a dosažení očekávaných výsledků však zůstává prioritou správné určení její etiologie. Klasifikace podvýživy pomocí etiologických diagnostických kritérií je ve stručnosti rozebrána níže vyobrazeným diagnostickým stromem a tabulkou 6. Podrobně jsou tato kritéria popsána ve výše zmíněném doporučení standardní nutriční terminologie se zaměřením na dospělé pacienty (7). Následná doporučení v další péči o geriatrické nutričně rizikové pacienty je možné vyhledat v ESPEN Guideline on Clinical Nutrition and Hydration in Geriatrics z roku 2018 (25).
Tab. 6. Charakteristiky jednotlivých subtypů podvýživy (7) 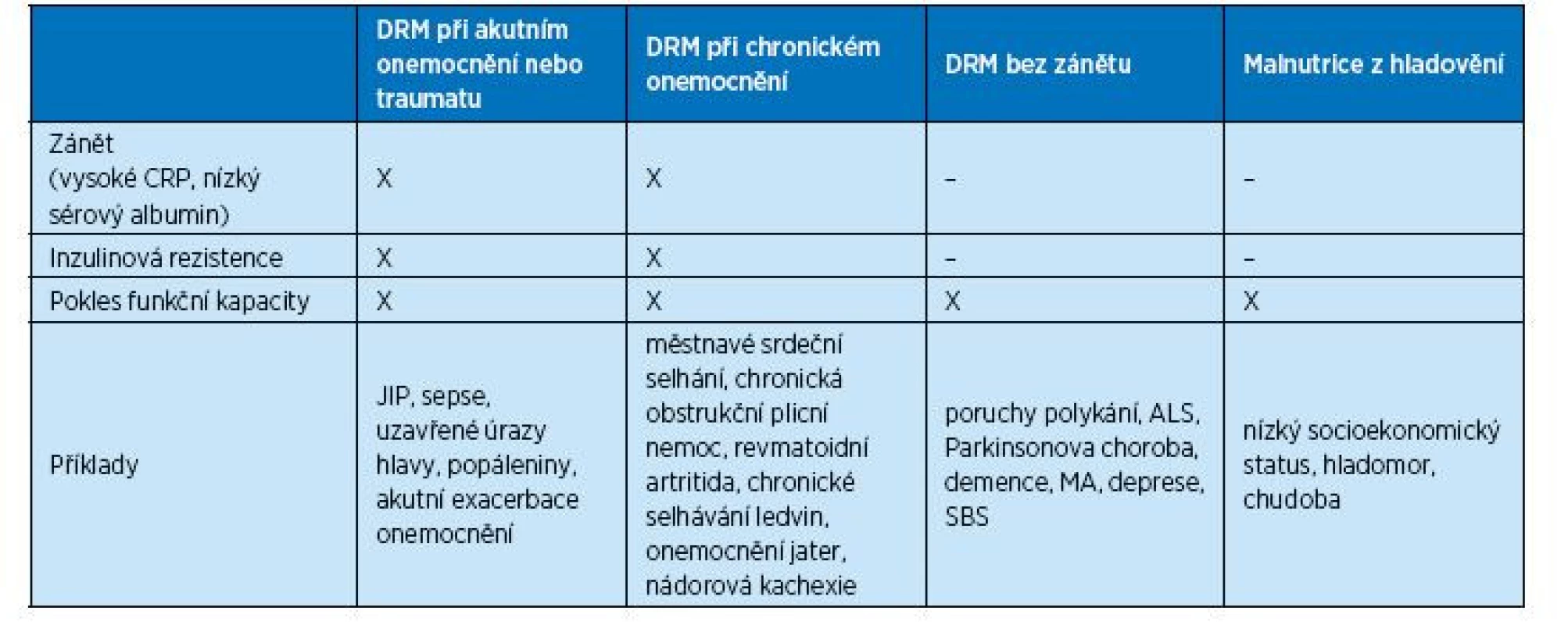
Závěr
Výše popsaná diagnostická kritéria malnutrice byla vytvořena iniciativou GLIM za účelem zformování konsenzu použitelného k porovnávání prevalence malnutrice, intervenčních zásahů a jejich vlivu na prognózu podvyživených pacientů po celém světě. Ucelená terminologie malnutrice je nezbytnou podmínkou pro rozvoj celosvětových standardů nutriční péče, které napomohou k jejímu zkvalitnění. Je tedy nezbytně nutné, aby tento silný konsenzus zahrnující fenotypová i etiologická kritéria využívalo co nejvíce kvalifikovaných odborníků včetně lékařů, nutričních terapeutů/specialistů v klinické praxi i ve výzkumu, tedy v prospektivních a retrospektivních kohortových studiích za účelem potvrzení využitelnosti diagnostiky pro klinickou nutriční péči. Konsenzuální kritéria by měla být obecně jednoduchá, plošně využitelná a zahrnovat metody dostupné ve většině zdravotnických zařízení. Pro jejich využití by mělo stačit pouze jednoduché zaučení – GLIM všechny tyto podmínky svým konsenzem splňuje. Vybraná kritéria pro diagnostiku podvýživy jsou silně relevantní a každé jedno z nich může být považováno za nezávislý prognostický faktor.
Plánem GLIM je též sdílení diagnostických kritérií se Světovou zdravotnickou organizací (WHO) v rámci procesu revize Mezinárodní klasifikace nemocí (MKN-10), neboť ta vede ve většině zemí světa k úhradě za danou diagnózu, respektive zdravotní péči. Revidována by měla být za 3–5 let.
Mgr. Ing. Tereza Vágnerová
Geriatrická klinika 1. LF UK a VFN Praha
Lůžka včasné rehabilitace iktového centra 1. LF UK a VFN Praha
Mgr. Ing. Tereza Vágnerová
e-mail: tereza.vagnerova@vfn.cz
Od roku 2013 je nutriční terapeutkou Geriatrické kliniky VFN a 1. LF UK, kde zároveň působí jako odborná asistentka a vyučuje v nelékařských studijních oborech i všeobecném lékařství. V roce 2015 absolvovala inženýrský studijní program v oboru Výživa a potraviny ČZU, o dva roky později v roce 2017 magisterský studijní program v oboru Nutriční specialista 1. LF UK. Na lékařské fakultě dále pokračuje v postgraduálním studijním programu Preventivní medicína s projektem zaměřeným na primární prevenci podvýživy při syndromu geriatrické křehkosti a sarkopenie. Byla jedním ze zakládajících členů České asociace nutričních terapeutů, z. s., v níž se dále angažuje jako členka výkonného výboru. Věnuje se výzkumu v oblasti výživy (SPRINTT), dietetiky a nutriční biochemie (InvestGAIT) na evropské i celosvětové úrovni.
Zdroje
1. Guigoz Y, et al. The Mini Nutritional Assessment (MNA) review of the literature-what does it tell us? Journal of Nutrition Health and Aging 2006; 10(6): 466.
2. Elia M. The cost of malnutrition in England and potential cost savings from nutritional interventions (full report). BAPEN report, 2015.
3. Müller M, et al. CEPTON-Studie: Mangelernährung in Deutschland. Erlangen: Bressler Druck 2007.
4. Freijer K, et al. The economic costs of disease related malnutrition. Clinical nutrition2013; 32(1): 136–141.
5. ÚZIS. Mezinárodní statistická klasifikace nemocí a přidružených zdravotních problémů: MKN-10: desátá revize: aktualizovaná druhá verze k 1. 1. 2009. 2., aktualiz. vyd. Praha: Bomton Agency 2008. Dostupné z: www.uzis.cz/cz/mkn/index.html.
6. Vokurka M, et al. Velký lékařský slovník. 6. vyd. Praha: Maxdorf 2009.
7. Cederholm T, et al. ESPEN guidelines on definitions and terminology of clinical nutrition. Clinical Nutrition 2017; 36(1): 49–64.
8. Singer P, et al. ESPEN guideline on clinical nutrition in the intensive care unit. Clinical Nutrition 2018, 37(5): 1–32.
9. Zadák Z. Výživa v intenzivní péči. 2. vyd. Praha: Grada 2009.
10. Cederholm T, et al. GLIM criteria for the diagnosis of malnutrition – A consensus report from the global clinical nutrition community. Clinical Nutrition 2018; 37(5): 1–9.
11. Winter JE, et al. BMI and all-cause mortality in older adults: a meta-analysis. The American Journal of Clinical Nutrition 2014; 99(4): 875–890.
12. Chernoff R. Geriatric nutrition: the health professional’s handbook. 4. vyd. Burlington, MA: Jones & Bartlett Learning 2014.
13. Cruz-Jentoft AJ. European Working Group on Sarcopenia in Older People: Sarcopenia: European consensus on definition and diagnosis. Report of the European Workign Group on Sarcopenia in Older People. Age Ageing 2010; 39 : 412–423.
14. Topinková E. Sarkopenie, revidovaná evropská diagnostická kritéria 2018. Geri a Gero 2019; 8(1): 14–19.
15. Kondrup J, et al. ESPEN guidelines for nutrition screening 2002. Clinical Nutrition, 2003; 22(4): 415–421.
16. Rubenstein LZ, et al. Screening for undernutrition in geriatric practice: developing the short-form mini-nutritional assessment (MNA-SF). The Journals of Gerontology Series A: Biological Sciences and Medical Sciences 2001; 56(6): 366–372.
17. Stratton RJ, et al. Malnutrition in hospital outpatients and inpatients: prevalence, concurrent validity and ease of use of the ‘malnutrition universal screening tool’(‘MUST’) for adults. British Journal of Nutrition 2004; 92(5): 799–808.
18. Cederholm T, et al. Diagnostic criteria for malnutrition – an ESPEN consensus statement. Clinical Nutrition 2015; 34(3): 335–340.
19. White JV, et al. Consensus statement: Academy of Nutrition and Dietetics and American Society for Parenteral and Enteral Nutrition: characteristics recommended for the identification and documentation of adult malnutrition (undernutrition). Journal of Parenteral and Enteral Nutrition 2012; 36(3): 275–283.
20. Detsky AS, et al. What is subjective global assessment of nutritional status? Journal of Parenteral and Enteral Nutrition 1987; 11(1): 8–13.
21. Evans WJ, et al. Cachexia: a new definition. Clinical Nutrition 2008; 27(6): 793–799.
22. Fouque D, et al. A proposed nomenclature and diagnostic criteria for protein-energy wasting in acute and chronic kidney disease. Kidney International 2008; 73(4): 391–398.
23. Fearon K, et al. Definition and classification of cancer cachexia: an international consensus. The Lancet Oncology 2011; 12(5): 489–495.
24. Jensen GL, et al. International Consensus Guideline Committee: Adult starvation and disease-related malnutrition: a proposal for etiology-based diagnosis in the clinical practice setting from the International Consensus Guideline Committee. JPEN J Parent Enteral Nutr 2010; 34(2): 156–159.
25. Volkert D, et al. ESPEN Guideline on Clinical Nutrition and Hydration in Geriatrics. Clinical Nutrition 2018; 37(3): 1–38.
Štítky
Geriatria a gerontológia Praktické lekárstvo pre dospelých Protetika
Článek EditorialČlánek Léčba bolesti u seniorů
Článok vyšiel v časopiseGeriatrie a Gerontologie
Najčítanejšie tento týždeň
2019 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
-
Všetky články tohto čísla
- Editorial
- Úskalí farmakoterapie osteoartrózy u seniorů
- Sarkopenie, revidovaná evropská diagnostická kritéria 2018
- Nová kritéria pro diagnostiku malnutrice – co nám říkají?
- Řetězení komplikací u 87leté ženy s herpes zoster
- Léčba statiny u osob vyššího věku
- Intravenózní aplikace vysokých dávek vitaminu C
- Podmínky pro získání specializované způsobilosti pro obor geriatrie Komentář k nové verzi vzdělávacího programu pro obor geriatrie 2018
- Léčba bolesti u seniorů
- Geriatrie a Gerontologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Intravenózní aplikace vysokých dávek vitaminu C
- Nová kritéria pro diagnostiku malnutrice – co nám říkají?
- Sarkopenie, revidovaná evropská diagnostická kritéria 2018
- Léčba bolesti u seniorů
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy




