-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Společné stanovisko českých odborných společností ke konsensu European Atherosclerosis Society a European Federation of Clinical Chemistry and Laboratory Medicine k vyšetřování krevních lipidů a k interpretaci jejich hodnot
Opinion of Czech expert societies to consensus of European Atherosclerosis Society and European Federation of Clinical Chemistry and Laboratory Medicine to determination of blood lipids and to interpretation of its values
The aim of this opinion is to summarize and to comment the consensus of the European Atherosclerosis Society and European Federation of Clinical Chemistry and Laboratory Medicine, which covers two main areas: 1) whether it is necessary/required to be fasting or non-fasting before blood sampling for lipids measurement, and what are the changes in the concentration of blood lipids during the day; 2) What decision limits (cut points value) of lipids and lipoproteins should be reported from laboratories and what is the recommended procedure for people with extreme / critical blood lipid values. Following parameters are discused: total cholesterol, LDL cholesterol, HDL cholesterol, non-HDL cholesterol, triglycerides, apolipoprotein A1, apolipoprotein B, lipoprotein(a). This opinion should be the object of interest both for professionals in clinical laboratories and for physicians in hospitals and out-patients departments.
Keywords:
blood collection, cut points limits, cholesterol, triglycerides, lipoprotein(a), apolipoproteins.
Autoři: V. Soška 1,2; J. Franeková 3; B. Friedecký 4,5; A. Jabor 3; P. Kraml 6; H. Rosolová 7; M. Vráblík 8*
Působiště autorů: Katedra laboratorních metod, Lékařská fakulta Masarykovy univerzity, Brno ; International Clinical Research Center, Fakultní nemocnice U sv. Anny v Brně ; Oddělení klinické biochemie 1; II. interní klinika 2; Pracoviště laboratorních metod IKEM Praha a 3. Lékařská fakulta Univerzity Karlovy v Praze 3; SEKK spol. s r. o., Pardubice 4; Ústav klinické biochemie a diagnostiky, Lékařská fakulta Univerzity Karlovy v Hradci Králové, Fakultní nemocnice Hradec Králové 5; Centrum pro výzkum diabetu, metabolizmu a výživy, 2. interní klinika 3. Lékařské fakulty Univerzity Karlovy a Fakultní nemocnice Královské Vinohrady, Praha 6; 2. Interní klinika Fakultní nemocnice v Plzni, Univerzita Karlova, Lékařská fakulta v Plzni 7; 3. interní klinika 1. lékařské fakulty a Všeobecné fakultní nemocnice v Praze 8
Vyšlo v časopise: Klin. Biochem. Metab., 25, 2017, No. 1, p. 36-42
Kategorie: Doporučení
Tato doporučení jsou dílem společné pracovní skupiny, kterou vytvořily Česká společnost pro aterosklerózu a Česká společnost klinické biochemie
*Pozn: za společnou pracovní skupinuSouhrn
Předmětem tohoto stanoviska je shrnutí informací ze společného konsensu společností European Atherosclerosis Society a European Federation of Clinical Chemistry and Laboratory Medicine, které se týká dvou hlavních oblastí: 1) zda je nutné/potřebné, aby byli pacienti před odběrem krve na krevní lipidy nalačno, nebo zda je výhodnější odběr krve bez lačnění, a také jaké jsou změny v koncentraci krevních lipidů v průběhu dne; 2) jaké by měly být uváděny rozhodovací limity (cut points) krevních lipidů na nálezových listech z laboratoří a jaký je doporučený postup u osob s extrémními/kritickými hodnotami krevních lipidů. Komentovány jsou následující parametry: celkový cholesterol, LDL cholesterol, HDL cholesterol, non-HDL cholesterol, triglyceridy, apolipoprotein A1, apolipoprotein B, lipoprotein(a). Toto stanovisko by mělo být předmětem zájmu jak pro pracovníky v klinických laboratořích, tak i pro lékaře na klinických odděleních a ambulancích.
Klíčová slova:
odběr krve, rozhodovací limity, cholesterol, triglyceridy, lipoprotein(a), apolipoproteiny.Úvod
V červenci 2016 byl publikován společný konsensus European Atherosclerosis Society a European Federation of Clinical Chemistry and Laboratory Medicine s názvem „Fasting is not routinely required for determination of a lipid profile: clinical and laboratory implications including flagging at desirable concentration cut-points“ [1]. Cílem tohoto komentáře je informovat odbornou veřejnost ve stručnosti o tom, co je nového, resp. co se změnilo v názorech na nutnost lačnění před odběrem krve na stanovení krevních lipidů, vliv jídla na hladinu krevních lipidů a doporučení pro hodnocení výsledků vyšetření krevních lipidů na nálezových listech z laboratoře. Tento komentář není překladem původního článku ani jej nenahrazuje a v některých podrobnostech na něj odkazuje.
Vlastní komentář
Úvodem textu je konstatováno, které parametry krevních lipidů a lipoproteinů mají být vyšetřeny. Standardem je (stejně jako v ČR) stanovení celkového cholesterolu (T-Ch), triglyceridů (Tg), HDL cholesterolu (HDL-Ch) a LDL cholesterolu (LDL-Ch), přičemž LDL-Ch může být přímo měřen nebo může být vypočten podle Friedewaldova vzorce, pokud hladina Tg nepřesahuje 4,5 mmol/l [2] (hodnoty ve vzorci jsou v mmol/l):
LDL cholesterol = celkový cholesterol - HDL cholesterol - triglyceridy/2,2.
Je konstatováno, že hodnoty LDL-Ch, získané výpočtem i přímým měřením, jsou srovnatelné, a to jak při odběru krve na lačno, tak i při odběru bez lačnění [3,4]. Výše zmíněné parametry je v laboratoři možné doplnit dalšími dvěma vypočtenými hodnotami: non-HDL cholesterol (non-HDL-Ch) a remnantní cholesterol (cholesterol, nesený v lipoproteinech bohatých Tg). Zatímco výpočet non-HDL cholesterolu (= celkový cholesterol – HDL cholesterol) již v ČR některé z laboratoří rutinně provádí, remnantní cholesterol je zatím málo známým parametrem, který lze vypočíst podle vzorce (hodnoty ve vzorci jsou v mmol/l):
remnantní cholesterol = celkový cholesterol – HDL cholesterol – LDL cholesterol
V klinických studiích bylo prokázáno, že jak non-HDL-Ch, tak i remnantní cholesterol dobře predikují riziko kardiovaskulárních (KV) příhod. Z praktického hlediska je však nutné konstatovat, že zatímco pro non-HDL-Ch jsou definovány v odborných doporučeních pro prevenci KV onemocnění cílové hodnoty [5-7], pro remnantní cholesterol odborná doporučení žádné „doporučené“ či „cílové“ hodnoty nezmiňují a klinická interpretace hodnoty remnantního cholesterolu je proto obtížná. Non-HDL-Ch je pro kliniky v ČR již poměrně známým pojmem, se kterým umí jistě pracovat přinejmenším specializované lipidové ambulance i někteří lékaři v ambulantní praxi. Non-HDL-Ch je také podle odborných doporučení vhodným cílem léčby místo LDL-Ch u osob se zvýšenými Tg a bylo by proto žádoucí, aby tento parametr laboratoře na nálezových zprávách uváděly. Non-HDL-Ch byl ostatně uveden jako vhodný cíl léčby již v doporučeních ČR z roku 2007 i 2013 [6,8]. Na druhé straně by asi bylo předčasné zavádět na nálezové listy hodnoty remnantního cholesterolu, protože je to pojem v klinické praxi zatím prakticky neznámý a hlavně parametr s obtížnou (nejasnou) interpretací (cílové či optimální hodnoty). Ani nejnovější doporučení pro prevenci KVO jej zatím nenavrhují ani k hodnocení rizika, ani jako cíl léčby [9].
Dalším analytem, důležitým pro odhad KV rizika, je lipoprotein(a) (dále jen Lp(a)). Ten stačí vyšetřit v průběhu života jen 1x právě za účelem odhadu KV rizika, při následných měřeních krevních lipidů již nemá být znovu vyšetřován (jeho koncentrace je geneticky determinována a kolísá jen minimálně). Nicméně je dobré si uvědomit, že koncentraci Lp(a) zohledňujeme, i když jej nevyšetříme, protože jeho koncentrace je zahrnuta v hodnotě T-C, non-HDL-C i LDL-C. V článku ale bohužel není žádná zmínka o výběru laboratorní metody pro stanovení Lp(a). Stanovení Lp(a) má zatím dosti daleko ke standardizaci a je také otázkou, zda je vhodnější měřit jeho koncentraci diagnostickými soupravami, které měří molární koncentraci Lp(a), než soupravami pro měření hmotnostní koncentrace. Novější práce porovnávající obě metody upřednostňují stanovení Lp(a) soupravami pro molární koncentraci, u kterých nejsou výsledky ovlivněny přítomností izoforem apo(a) [9,10]. V případě, že je k dispozici souprava pro zjištění molární koncentrace, je indikace k vyšetření více opodstatněná, jak pro přesnější posouzení protrombogenní situace pacienta, tak i vzhledem k novým možnostem terapeutického ovlivnění Lp(a) pomocí inhibitorů PCSK9 [11]. Výjimečně lze Lp(a) monitorovat v průběhu léčby aferézou u pacientů v extrémním riziku s vysokými koncentracemi Lp(a).
Lačnění a vyšetření krevních lipidů
Referenční meze krevních lipidů byly dosud standardizovány pro vyšetření nalačno. Lačnění bylo vyžadováno jako standardní procedura pro vyšetření krevních lipidů především s ohledem na to, že v průběhu dne se v závislosti na jídle zvyšuje hladina Tg. Ze stejného důvodu pak bylo lačnění požadováno pro výpočet LDL-Ch (výpočet zahrnuje i koncentraci Tg). Nicméně bylo prokázáno, že při „běžné stravě“ byly koncentrace vypočteného i přímo měřeného LDL-Ch podobné jak při odběru krve nalačno, tak i bez lačnění během dne [3,4]. Nutno ale podotknout, že pro konkrétního pa-cienta pojem „běžná strava“ může znamenat diametrálně odlišné stravovací zvyklosti. V textu je konstatováno, že výpočet podle Friedewalda lze použít i za situace, kdy krev nebyla odebrána nalačno. Je ale nutné myslet na to, že výpočet může podhodnotit koncentraci LDL-Ch, pokud jsou přítomny chylomikrony. Významné zvýšení Tg bývá po stravě, podobné zátěžovému testu s tukem (uveden příklad „fast food“ – burger, koktejl, hranolky). V obecné rovině je ale nutné konstatovat, že pro odhad KV rizika není nutný odběr krve na lačno, protože pro odhad rizika dle systému SCORE je z laboratorních vyšetření použit pouze T-Ch. To, že pro odhad KV rizika není nutné lačnit, je ostatně v souladu s českými doporučeními pro diagnostiku a léčbu dyslipidémií již z roku 2007 [8].
Vliv jídla na krevní lipidy
Některé studie prokázaly, že běžná strava má jen mírný vliv na hladinu krevních lipidů a lipoproteinů. Platí to sice pro většinu populace, ale u některých jedinců může být vliv stravy na krevní lipidy (především Tg) velmi výrazný. Jiné studie pak prokázaly, že za 1 až 3 hodiny po jídle dochází k významnému poklesu hladiny T-Ch a LDL-Ch (až o 0,6 mmol/l). Je to zřetelné zvláště u diabetiků, pro které to může být klinicky významné. Po adjustaci na koncentraci albuminu, jako markeru hemodiluce, již ale pokles koncentrace celkového a LDL-Ch po jídle nebyl signifikantní a je tedy zřejmé, že uvedený pokles nesouvisí s přívodem jídla, ale s hemodilucí (příjem vody). Podobné změny totiž mohou nastat i při odběru krve nalačno, pokud je před odběrem krve příjem vody zvýšen. V komentovaném článku je uvedeno, že v obecné rovině by proto před odběrem krve na stanovení krevních lipidů měl být omezen přívod tekutin bez ohledu na to, zda je odběr nalačno, nebo během dne. Průměrné změny krevních lipidů při odběru krve za 1 až 6 hodin po jídle podle výsledků Copenhagen General Population Study jsou uvedeny v Tabulce 1. Poněkud problematický je v této tabulce údaj o změně hladiny Tg – viz poznámka k této hodnotě pod tabulkou. Problémem této (ale i dalších) epidemiologických prací může být také fakt, že nejsou sledováni titíž pa-cienti v čase, ale skupiny různých pacientů v definovaném odstupu od posledního jídla.
Tab. 1. Maximal mean changes of blood lipids and lipoproteins 1- 6 hours after habitual food intake 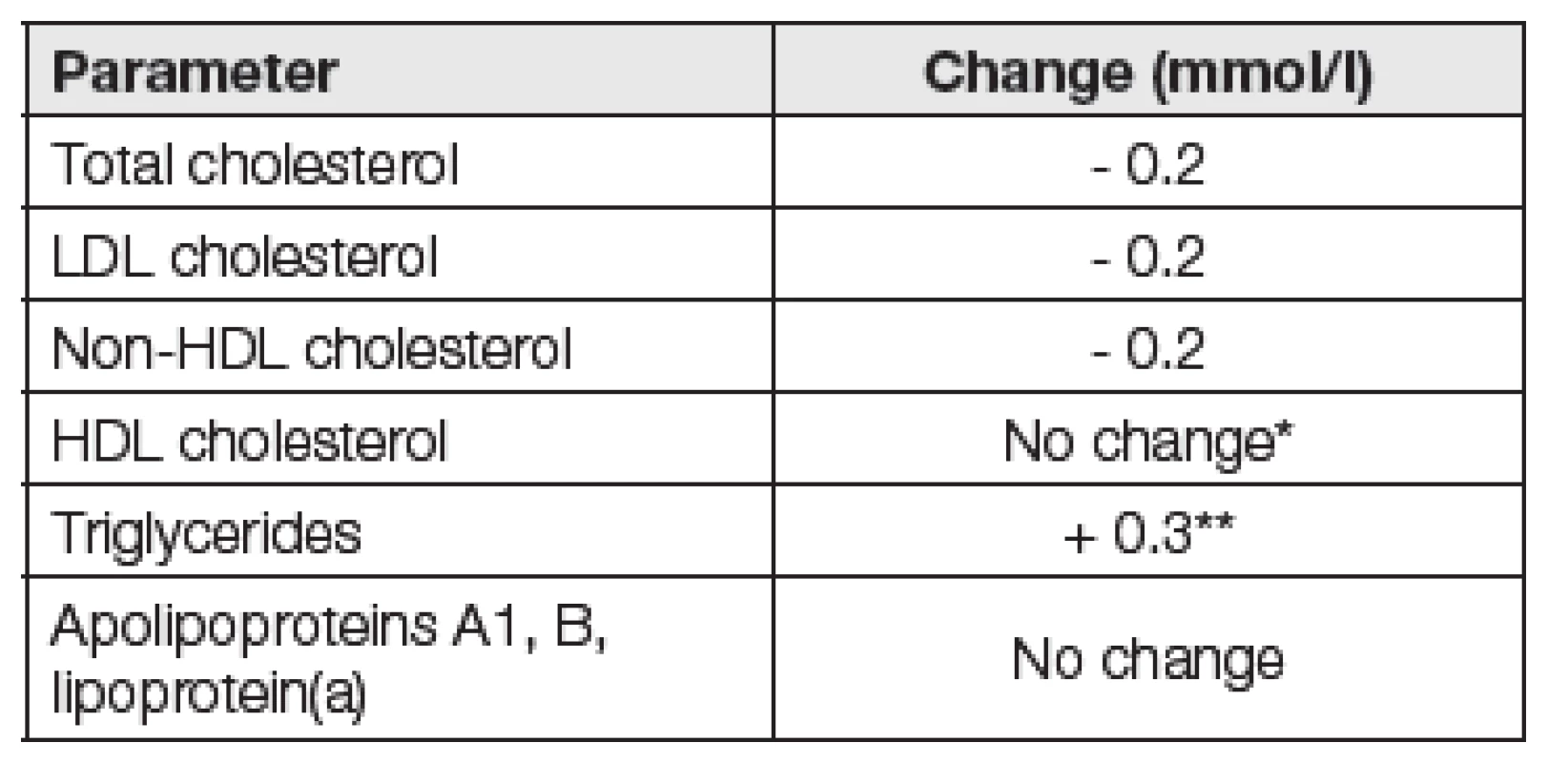
* In another work a decreased of -0.1 mmol/L [13] ** The value of 0.3 in the publication commented by these authors is given as the mean change in mmol/l, in graphical representation supplemented with standard error of the mean (S.E.M). Any value characterizing the range is missing Na závěr této části textu je ale nutné si položit otázku, co je to „běžná strava“. Stravovací zvyklosti se mohou lišit v závislosti na studované populaci a je otázkou, zda je „běžná“ strava obyvatel Kodaně z hlediska obsahu tuků (a alkoholu!) stejná, jako běžná strava v České republice, tedy zda lze změny krevních lipidů po jídle, zjištěné ve výše uvedené studii, aplikovat i pro ČR. Např. Franeková ve své práci prokázala, že v souboru osob bez hypolipidemické terapie došlo po zátěži standardní snídaní ke zvýšení Tg průměrně o 2,4 mmol/l (p<0,0001), přičemž u 25 % pacientů vzestup pře-sáhl 3,3 mmol/l [12]. Také restrikce vody před odběrem krve by měla být specifikována nejen z hlediska rizika hemodiluce, ale i z hlediska rizika dehydratace a tedy hemokoncentrace.
Vliv příjmu potravy na predikci KV rizika
Většinu času během dne nejsme nalačno, ale ve stavu postprandiálním, který může ovlivnit (zvyšovat) riziko KV onemocnění. Vztah mezi výskytem KV onemocnění a koncentrací krevních lipidů nalačno nebo bez lačnění, zkoumala celá řada studií. Ty prokázaly, že asociace mezi KV onemocněními a krevními lipidy měřenými bez lačnění je buď stejná, nebo dokonce lepší, než při měření krevních lipidů nalačno, a to včetně Tg. Metaanalýza 68 studií pak prokázala, že je lepší asociace mezi KV rizikem a LDL-Ch i non-HDL-Ch měřenými bez lačnění, než nalačno [14]. Autoři tuto část uzavírají s tím, že pro posuzování KV rizika je výhodnější měření krevních lipidů bez lačnění než nalačno.
Na tomto místě je ale třeba připomenout, že pro odhad KV rizika je v ČR i v celé Evropě doporučen systém SCORE, který nezohledňuje LDL-Ch, non-HDL-Ch ani Tg, ale pouze T-Ch, resp. jeho hodnotu zaokrouhlenou na celé mmol/l. Rozdíly mezi koncentrací T-Ch nalačno a po jídle jsou ale cca 0,2 mmol/l, což do výsledného rizika SCORE nemá prakticky žádný dopad. Z toho vyplývá, že pro odhad rizika KVO pomocí SCORE není mezi hodnotami získanými nalačno a bez lačnění významný rozdíl, a proto v přesnosti odhadu rizika pomocí tohoto systému není rozdíl podle toho, zda je vyšetření nalačno nebo postprandiálně.
Doporučení pro odběr krve na stanovení krevních lipidů bez lačnění
Autoři komentovaného článku doporučují pro většinu pacientů provádět odběr krve na vyšetření krevních lipidů bez lačnění s tím, že se tím zlepší compliance pacientů k tomuto vyšetření. Při Tg nad 5 mmol/l pak má být zvážen nový odběr krve nalačno. Uvedeny jsou následující argumenty pro odběr krve bez lačnění:
- nutnost lačnění vytváří bariéru pro populační screening
- odběr nalačno je nepopulární u dětí
- odběr nalačno je nevhodný pro diabetiky (riziko hypoglykémie)
- odběr nalačno brání využití POCT
- lačnění není nutné pro posouzení KV rizika
- odběr nalačno může zvyšovat náklady na vyšetření (zdůvodnění?)
Jako protiargumenty je uvedeno následující:
- po jídle se mírně snižuje T-Ch a LDL-Ch s rizikem chybné klasifikace KV rizika a chybného posouzení indikace k hypolipidemické terapii; toto riziko je ale velmi malé a týká se především diabetiků
- ztěžuje se tím diagnostika některých typů dyslipidémií, především hypertriglyceridémií
- ztěžuje se odlišení familiární hypercholesterolémie od některých dalších typů dyslipidémií
- u dětí mohou mít krevní lipidy velkou variaci
- pro přesnou diagnózu dyslipidémie, vyžadujících terapii, může být nutný druhý odběr krve nalačno.
Autoři uzavírají, že na vyšetření nalačno i bez lačnění je třeba se dívat jako na vyšetření vzájemně se doplňující, nikoliv vzájemně se vylučující s tím, že je nutno rozlišovat, za jakým účelem je vyšetření prováděno. Přehled situací, kdy je výhodnější vyšetření nalačno a kdy bez lačnění, je v Tabulce 2.
Většina důvodů pro odběr krve bez lačnění však v českých podmínkách není zcela zásadní (např. odběry diabetiků nalačno jsou běžnou součástí péče) a nepředstavují praktický důvod pro přechod k variantě laboratorního testování bez lačnění. Zdá se, že text je motivován snahou prosadit vyšetření v postprandiální situaci. Je zajímavé, že požadavek na lačnění je v textu uveden velmi benevolentně („can sometimes be required“, pravý sloupec tabulky 2), na rozdíl od více striktního požadavku v práci Drivera: „fasting required“ v případě geneticky podmíněné hyperlipidémie nebo předčasné aterosklerózy, a „fasting preferred“ například u pankreatitid, hodnocení reziduálního rizika u léčených pacientů a u diagnostiky hypertriglyceridémie [15]. Také v diskusi expertů na stránkách Clinical Chemistry hlavní autor prof. Nordestgaard na otázku „What are the situations for which a fasting sample is required?“ odpověděl lakonicky „I am not aware of any“. Ostatní dotázaní uvedli nejméně jednu situaci vyžadující lačnění. Tyto drobnosti mohou vést ke zpochybnění objektivity celého komentovaného textu.
Tab. 2. Examples of circumstances when fasting and non-fasting blood sampling for lipid measurement was used 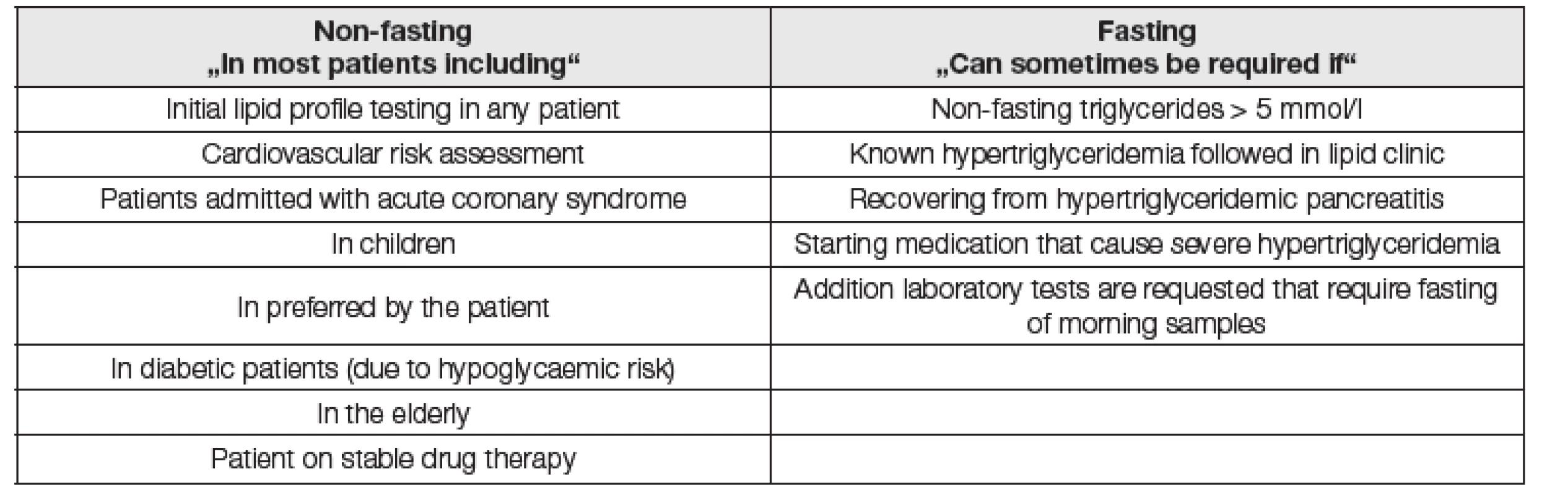
Potenciální rizika chybné klasifikace
V této části textu je uvedeno, že přechod z vyšetření nalačno na vyšetření bez lačnění může vést k chybnému odhadu KV rizika a rozhodnutí o zahájení terapie statiny. Toto riziko lze považovat za minimální, protože při odhadu individuálního rizika dle SCORE nehraje změna koncentrace T-Ch prakticky žádnou roli (jak již bylo zdůvodněno v předchozím textu) a pro rozhodnutí o zahájení terapie statiny (LDL-Ch) se může týkat jen minima pacientů. Protože je však LDL-Ch využíván i pro monitorování farmakoterapie, jeho mírně snížená koncentrace 1 až 6 hodin po jídle musí být brána v úvahu při rozhodování, zda je třeba dále titrovat dávku statinů nebo ne. Uvedena je dále situace v Dánsku, kde od r. 2009 přešla většina kliniků i laboratoří k vyšetřování krevních lipidů bez lačnění s tím, že při Tg nad 4 mmol/l je provedeno další vyšetření nalačno. Je uvedeno, že i ve skupině s Tg nad 4 mmol/l byly výsledky nalačno i bez lačnění velmi podobné.
Doporučení pro hodnocení krevních lipidů na nálezových zprávách z laboratoří
Tato část textu je věnována problematice referenčních mezí krevních lipidů. Je zde uvedeno, že by laboratoře neměly uvádět u krevních lipidů „referenční meze“, ale „cut-points“ hodnoty dle platných doporučení. Jsou uvedené cut-points hodnoty krevních lipidů pro vyšetření nalačno a bez lačnění (Tabulka 3, sloupce 2 a 3). Zde je nutné konstatovat, že Česká republika předstihla tento mezinárodní konsensus o šest let, protože již v roce 2010 jsme publikovali společné doporučení ČSKB a ČSAT ke sjednocení hodnotících mezí krevních lipidů a lipoproteinů pro dospělou populaci [16]. Námi doporučené rozhodovací hodnoty jsou v podstatě totožné s těmi, které jsou uvedeny v Tabulce 3 pro vyšetření nalačno. Naše doporučení z roku 2010 navíc uvádí nejen ony „cut-points“ hodnoty, ale i dolní meze (pro T-Ch, LDL-Ch, Tg, apo B) a horní meze (HDL-Ch, apoA1), vycházející z populačních údajů pro ČR. O těchto opačných mezích se tento konsensus EAS a EFCCLM vůbec nezmiňuje a není tedy jasné, jaké konkrétní rozmezí krevních lipidů mají vlastně laboratoře uvádět.
Tab. 3. „Cut-points“ values of blood lipids and lipoproteins that should be flagged in laboratory reports 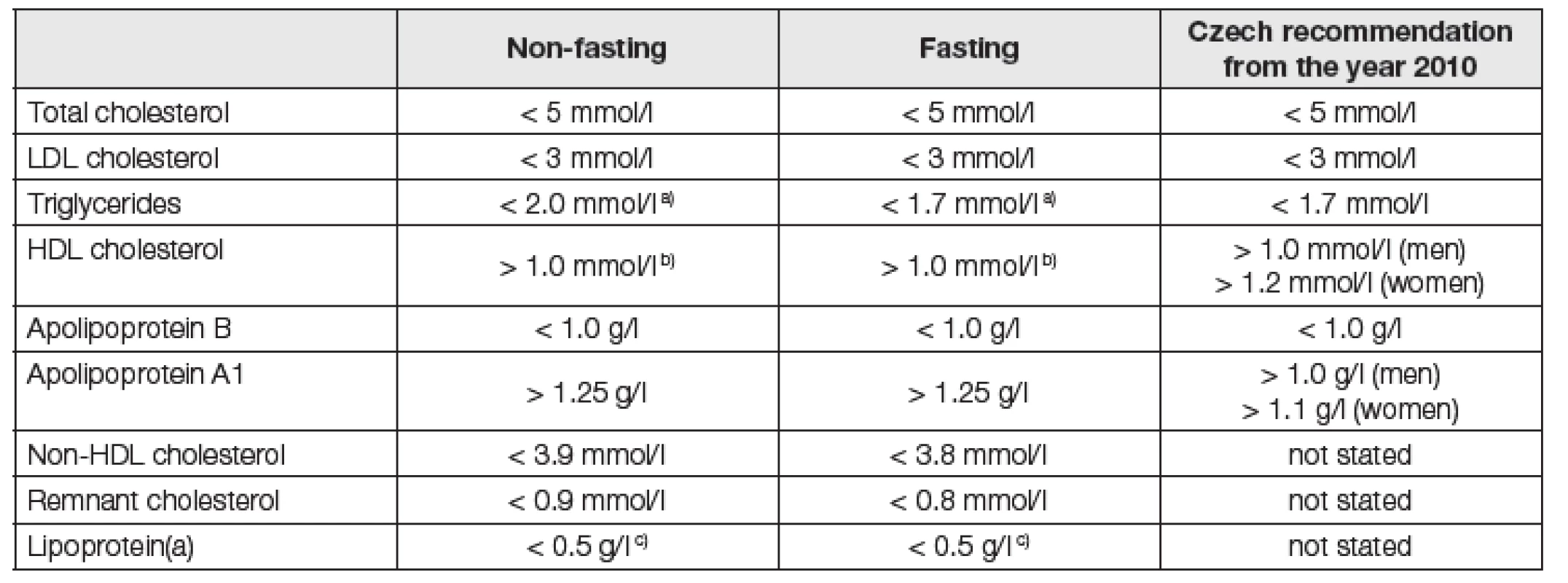
Legend: a)with correction for endogenous glycerol; b)sex-specific cut-points can be used; c)there is no consensus on which is cut-point value in nmol/l Z praktického hlediska je zajímavá poznámka a), týkající se požadavku na korekci hladiny Tg na endogenní glycerol s tím, že u výjimečných pacientů může být hodnota Tg falešně vysoká. U ambulantních pacientů je rozdíl jen výjimečně > 0,1 mmol/l; u hospitalizovaných pacientů může být vzácně přes 0,28 mmol/l (infuze lipidů, heparinu). Autoři tohoto Stanoviska se domnívají, že uvedená skutečnost není v běžné praxi důvodem k provádění korekce na endogenní glycerol při každém stanovení Tg.
„Život ohrožující“, resp. extrémní hodnoty krevních lipidů
V této části článku jsou uvedeny hodnoty krevních lipidů, při jejich nálezu by měl být pacient odeslán na specializované pracoviště, věnující se problematice dyslipidémií (Tabulka 4).
Tab. 4. Extreme and life-threatening concentrations of blood lipids and lipoproteins 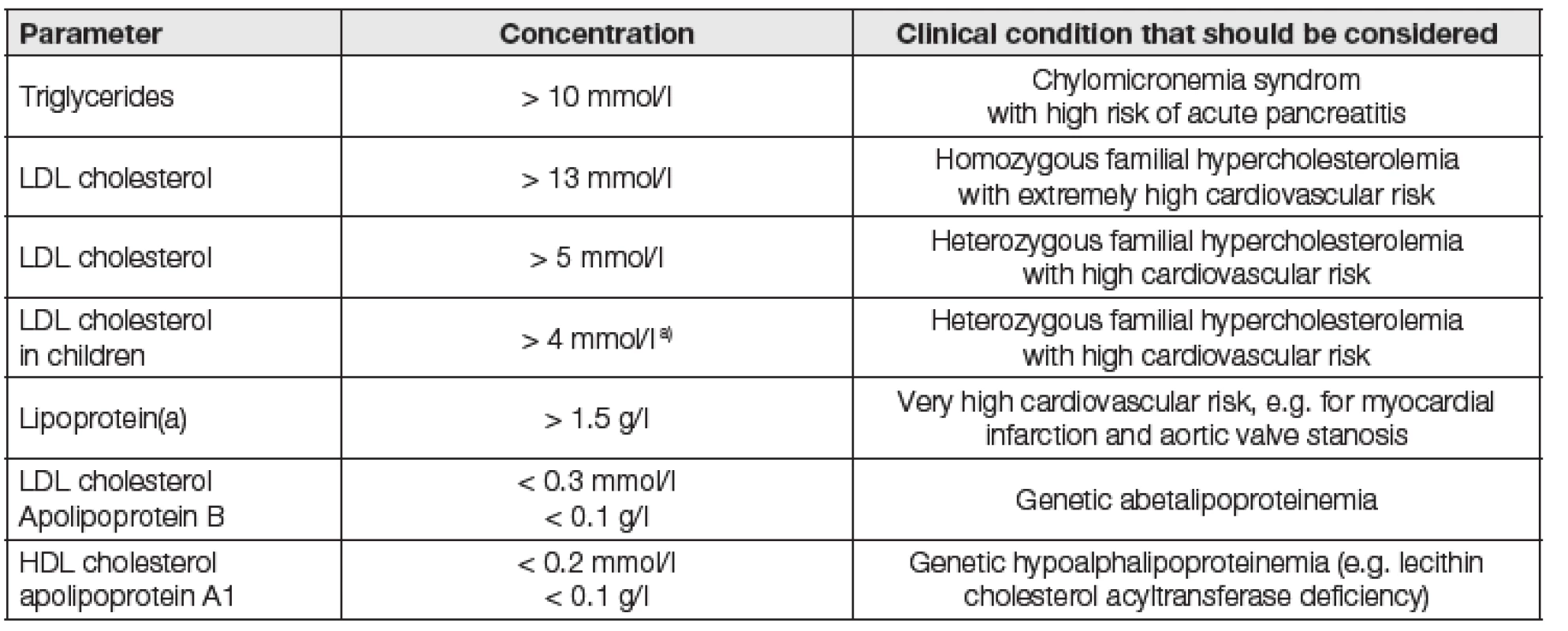
The commentary to Table 4: in Tg between 10 – 15nmol/l, the first reaction should be to repeat the examination after several days of omitting alcohol, a diet with limited all kinds of fats and simple sugars as well as the evaluation of all parameters (especially glycemia to eliminate diabetes decompensation) and only after that the patient should be sent to a specialized workplace. Implementace doporučení pro odběry krve bez lačnění
V této části textu je uvedeno, že každá země by si měla zvolit strategii pro implementaci doporučení pro vyšetřování krevních lipidů bez lačnění a pro vyznačování cut-points hodnot na nálezových listech z laboratoří místo tradičních referenčních intervalů. Implementace by měla začít v univerzitních nemocnicích, pokračovat přes odborné lékařské společnosti až do klinických laboratoří a lékařských ambulancí.
Souhrn komentáře ke stanovisku EAS a EFLF
Ačkoliv koncentrace krevních lipidů vyšetřených bez předchozího lačnění korelují s budoucím rizikem KV příhod většinou lépe než při odběru krve nalačno, pro odhad KV rizika podle systému SCORE (doporučenému v Evropských guidelines) je lhostejné, zda je pacient nalačno nebo po jídle: zohledňuje se pouze hodnota T-Ch zaokrouhlená na celé mmol/l. Přechod k výlučnému typu odběru krve bez lačnění má navíc řadu úskalí.
Velmi významnou je např. skutečnost, že pacient jen málokdy přichází na odběr krve pouze na vyšetření krevních lipidů; většinou jsou vyšetřovány i další analyty, ať již související s léčbou dyslipidémií („bezpečnostní“ parametry), nebo související se sledováním či léčbou přidružených onemocnění, či v rámci širšího screeningu při preventivních prohlídkách. Většina z těchto analytů má referenční meze vázané na vyšetření nalačno a také na odběr krve ráno (diurnální kolísání řady analytů), takže při vyšetření v průběhu dne bez lačnění by jejich referenční meze nebyly použitelné. Jsou zde ale i další problémy, které nejsou v diskutovaném dokumentu zmíněny: provoz lékařských a nemocničních ambulancí je nastaven na to, že odběr krve proběhne ráno (svoz krve do laboratoří), takže odběr krve bez lačnění v průběhu dne či odpoledne může vést k tomu, že krev nebude dopravena v požadované době do laboratoře, a tím může být ovlivněn výsledek celé řady vyšetřovaných analytů (glykémie, K, ….). Pacient by také musel být vždy individuálně informován o tom, zda má přijít na příští kontrolu bez lačnění (vyšetření pouze krevních lipidů) nebo nalačno (vyšetření všech ostatních laboratorních parametrů. To může negativně ovlivnit adherenci pacienta k léčbě i vyšetření. Navíc při léčbě statiny sledujeme u osob v prediabetu také hodnotu glykémie (mírný vzestup glykémie při terapii statiny), kdy je nutný odběr nalačno.
Laboratoře by také musely mít jiné cut-points hodnoty pro Tg na lačno a bez lačnění a musely by tedy v informačním systému zavést dvě samostatné metody pro vyšetření Tg: Tg nalačno a Tg bez lačnění. Tyto dvě metody by pak musely být i na laboratorní žádance a požadující lékař by musel vždy uvést, o jaký odběr krve se jedná. V současné době laboratoře přijmou krev na vyšetření krevních lipidů bez ohledu na to, zda pacient byl lačný, nebo ne a je na indikujícím lékaři, jak bude výsledky interpretovat.
Vyšetření krevních lipidů bez lačnění se v praxi děje běžně tam, kde to logicky vyplývá z aktuální situace: při screeningových akcích na vyšetření krevních lipidů v populaci jsou prováděny odběry krve v průběhu dne bez lačnění, k tomu není třeba žádný konsensus. Také pacienti přijatí pro akutní koronární syndrom jsou samozřejmě vyšetřeni ihned při přijetí bez lačnění (bylo by chybou vyšetření neprovést, přestože takoví nemocní mají být léčeni standardně vysokou dávku statinů bez ohledu na hodnoty krevních lipidů). Při vyšetření POCT je na volbě lékaře, zda zvolí vyšetření postprandiálně nebo na lačno. Opět doplňme, že hodnoty krevních lipidů získané vyšetřením na přístroji pro POCT je většinou nutno brát jako výsledky orientační, a proto je nepoužíváme ke stanovení rizika ani k vedení léčby. Vyšetření bez lačnění může být vhodné u dětí při rodinném screeningu geneticky podmíněných dyslipidémií (familiární hypercholesterolémie). Mohlo by být teoreticky výhodné i u některých diabetiků na inzulínu ke kontrole krevních lipidů při medikaci hypolipidemiky (lačnění = možné riziko hypoglykémie či nutnost pozdější aplikace inzulínu). Je zde ale třeba vzít v potaz i to, že současně s krevními lipidy bývá u diabetiků vyšetřována i lačná glykémie, která je ukazatelem aktuální kompenzace diabetu; dekompenzace diabetu je totiž příčinou sekundární hyperlipidémie a hodnotu lačné glykémie je proto důležité znát pro interpretaci výsledků krevních lipidů při zvažování zahájení či změny medikace hypolipidemiky. Odborná doporučení pro prevenci KV onemocnění navíc u diabetiků zohledňují lačné Tg pro zvážení kombinace statinu s fibrátem.
Poměrně realistický pohled na tuto problematiku je uveden v již výše citované práci Drivera [15] který konstatuje, že odpověď na otázku „zda odebírat krev nalačno nebo bez lačnění“ závisí na tom, na jakou konkrétní otázku odpovídáme - tedy v jaké klinické situaci odběr krve indikujeme (Tabulka 5).
Tab. 5. The necessity of fasting for lipid measurement depending on clinical condition [15] ![The necessity of fasting for lipid measurement depending on clinical condition [15]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/0e82197bdbf827422223e38281c7e14d.png)
* Remarks of authors of this commentary: one of the basic criteria of metabolic syndrome in the values of glycemia on an empty stomach; blood sampling without fasting is unusable form this point of view Co se týče vyznačení patologických hodnot krevních lipidů na nálezových listech, většina laboratoří v ČR již několik let používá rozhodovací hodnoty tak, jak byly publikovány v roce 2010 [16] v konsensu ČSKB a ČSAT. Bude ale určitě užitečné toto společné doporučení inovovat (doplnit o hodnoty pro non-HDL-Ch a o informaci o tom, že tento důležitý parametr by měly laboratoře standardně dopočítávat a uvádět na nálezovém listu) a znovu publikovat.
Závěr
Vyšetření sérových lipidů bez předchozího lačnění je možnou variantou, která nevýznamně ovlivní výsledek koncentrace T-Ch i LDL-Ch, zatímco hladina Tg může být postprandiálně ovlivněna významně. Pro stanovení individuálního rizika zatím nejsou stanoveny postprandiální hodnoty sérových lipidů a lipoproteinů, které by byly výhodnější, nežli standardně doporučené hodnoty získané měřením nalačno. Navíc při hodnocení úspěšnosti terapie dosahováním cílových hodnot LDL-Ch je pro výpočet LDL-Ch přece jen vhodnější odběr nalačno. Odběr krve ke zhodnocení hladin sérových lipidů a lipoproteinů bez předchozího lačnění nepovažujeme v současnosti za opodstatněný, ačkoli může být použit v některých vyjmenovaných případech (např. jednoznačná preference pacienta, akutní stav apod.). Tento náš názor je i v souladu s nejnovějším doporučením EAS pro léčbu dyslipidémií, publikovaným v srpnu 2016 [7].
Výborem ČSKB schváleno 7. 9. 2016
Adresa pro korespondenci:
Prof. MUDr. Vladimír Soška, CSc.
OKB, FN u sv. Anny v Brně,
Pekařská 53,
656 91 Brno
tel. 543 183 177, fax: 543 183 198
www.fnusa.cz
e-mail: vladimir.soska@fnusa.cz
Zdroje
1. Nordestgaard, B. G., Langsted, A., Mora, S. et al. Fasting is not routinely required for determination of a lipid profile: clinical and laboratory implications inclu-ding flagging at desirable concentration cut-points-a joint consensus statement from the European Atherosclerosis Society and European Federation of Clinical Chemistry and Laboratory Medicine. Eur Heart. J., 2016, 37, p. 1944-1958.
2. Friedewald, W. T., Levy, R. I., Fredrickson, D. S. Estimation of the concentration of low-density lipoprotein cholesterol in plasma, without use of the preparative ultracentrifuge. Clin. Chem., 1972, 18, p. 499-502.
3. Mora, S., Rifai, N., Buring, J. E. et al. Comparison of LDL cholesterol concentrations by Friedewald calculation and direct measurement in relation to cardiovascular events in 27,331 women. Clin. Chem., 2009, 55, p. 888-894.
4. Tanno, K., Okamura, T., Ohsawa, M. et al. Comparison of low-density lipoprotein cholesterol concentrations measured by a direct homogeneous assay and by the Friedewald formula in a large community population. Clin. Chim. Acta, 2010, 411, p. 1774-1780.
5. Piepoli, M. F., Hoes, A. W., Agewall, S. et al. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts): Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J 2016.
6. Soska, V., Vaverkova, H., Vrablik, M. et al. [Opi-nion of the Czech Atherosclerosis Society’s committee (CSAT) on the ESC/EAS guidelines related to the dia-gnostics and treatment of dyslipidemias issued in 2011]. Vnitr. Lek., 2013, 59, p. 120-126.
7. Catapano, A. L., Graham, I., De Backer, G. et al. ESC/EAS 2016 guidelines for the management of dyslipidemias. European Heart Journal 2016; doi:10.1093/eurheartj/ehw272.
8. Vaverková, H., Soška, V., Rosolová, H. et al. [Czech Atherosclerosis Society Guidelines for the diagnosis and treatment of dyslipidemias in adults]. Vnitr. Lek., 2007, 53, p. 181-187.
9. Guadagno, P. A., Summers Bellin, E. G., Harris, W. S. et al. Validation of a lipoprotein(a) particle concentration assay by quantitative lipoprotein immunofixation electrophoresis. Clin. Chim. Acta, 2015, 439, p. 219-224.
10. McConnell, J. P., Guadagno, P. A., Dayspring, T. D. et al. Lipoprotein(a) mass: a massively misunderstood metric. J Clin. Lipidol., 2014, 8, p. 550-553.
11. Raal, F. J., Giugliano, R. P., Sabatine, M. S. et al. Reduction in lipoprotein(a) with PCSK9 monoclonal antibody evolocumab (AMG 145): a pooled analysis of more than 1,300 patients in 4 phase II trials. J Am. Coll. Cardiol., 2014, 63, p. 1278-1288.
12. Franeková, J., Jabor, A., Soška, V. Vliv standardní zátěže tukem na koncentrace triacylglycerolů a HDL-cholesterolu. FONS 2016, 26, p. 22-24.
13. Langsted, A., Freiberg, J. J., Nordestgaard, B.G. Fasting and nonfasting lipid levels: influence of normal food intake on lipids, lipoproteins, apolipoproteins, and cardiovascular risk prediction. Circulation, 2008, 118, p. 2047-2056.
14. Emerging Risk Factors C, Di Angelantonio, E., Sarwar, N. et al. Major lipids, apolipoproteins, and risk of vascular disease. JAMA 2009, 302, p. 1993-2000.
15. Driver, S. L., Martin, S. S., Gluckman, T. J. et al. Fasting or Nonfasting Lipid Measurements: It Depends on the Question. J Am. Coll. Cardiol., 2016, 67, p. 1227-1234.
16. Soška, V., Zima, T., Friedecký, B. et al. Společné doporučení České společnosti klinické biochemie ČLS JEP a České společnosti pro aterosklerózu ČLS JEP ke sjednocení hodnotících mezí krevních lipidů a lipoproteinů pro dospělou populaci. Klin. Biochem. Metab., 2010, 18, p. 45-46.
Štítky
Biochémia Nukleárna medicína Nutričný terapeut
Článek EditorialČlánek Výživa a kostní metabolismus
Článok vyšiel v časopiseKlinická biochemie a metabolismus
Najčítanejšie tento týždeň
2017 Číslo 1
-
Všetky články tohto čísla
- Srovnání sérových hladin párů těžkých/lehkých řetězců imunoglobulinu (Hevylite™) a analýza parametrů kostního metabolismu u nemocných s mnohočetným myelomem
- Mírné hyperhomocysteinémie z deficitu MTHFR (C677T a C1298A) u dospělých a adolescentů v metabolické ambulanci. Je třeba je diferencovat a léčit?
- Vztah mezi zimním plaváním a zvýšením hladiny kardiálních markerů: pilotní studie
- Editorial
- Otrava etylenglykolem a falešně vysoká hladina laktátu
- Společné stanovisko českých odborných společností ke konsensu European Atherosclerosis Society a European Federation of Clinical Chemistry and Laboratory Medicine k vyšetřování krevních lipidů a k interpretaci jejich hodnot
- Výživa a kostní metabolismus
- Doporučení k vyšetřování mozkomíšního moku
- Doporučení k vyšetřování mozkomíšního moku
- Klinická biochemie a metabolismus
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Mírné hyperhomocysteinémie z deficitu MTHFR (C677T a C1298A) u dospělých a adolescentů v metabolické ambulanci. Je třeba je diferencovat a léčit?
- Doporučení k vyšetřování mozkomíšního moku
- Otrava etylenglykolem a falešně vysoká hladina laktátu
- Výživa a kostní metabolismus
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



