-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Extraezofageální reflux (2. část) ORL manifestace a léčba
Extraesophageal Reflux (Part 2) ORL Manifestation and Therapy
Extraesophageal reflux (EER) has been implicated in the pathogenesis of several otolaryngological disorders, including posterior laryngitis, vocald fold nodules, paroxysmal laryngospasm, Reinke’s edema, vocal folds ulcers and granuloma, globus pharyngeus, subglotic and laryngotracheal stenosis, chronic rhinosinusitis, chronic ear complaints, snoring and laryngopharyngeal carcinoma. These patients, due to different pathophysiology, usually do not suffer from the typical symptoms of gastroesophageal reflux disease, such as heartburn, regurgitation or esophagitis. Gastroesophageal reflux disease and EER are two independent clinical entities and can be present simultaneously as well as fully independently from each other. We should consider EER in all patients with reccurent or chronic inflammation, which do not respond to standard treatment. Diagnosis is usually done by 24hour pH–metry with proximal sensor placed above the level of upper esophageal sphincter. Best treatment outcomes are achieved with twice daily proton pump inhibitors therapy.
Key words:
gastroesophageal reflux, extraesophageal reflux, otolaryngologic manifestation, reflux symptom index, reflux finding score.
Autori: Karol Zeleník 1
; Pavel Komínek 1
; I. Stárek 2; E. Machytka 3
Pôsobisko autorov: Otorinolaryngologická klinika FN Ostrava ; přednosta doc. MUDr. P. Komínek, PhD., MBA Otorinolaryngologická klinika LF UP a FN, Olomouc 1; přednosta prof. MUDr. I. Stárek, CSc. Interní klinika FN Ostrava 2; přednosta doc. MUDr. A. Martínek, CSc. 3
Vyšlo v časopise: Otorinolaryngol Foniatr, 57, 2008, No. 3, pp. 151-158.
Kategória: Souborné referáty
Súhrn
Extraezofageální reflux (EER) je dáván do souvislosti s mnoha nemocemi ORL oblasti jako zadní laryngitida, hlasivkové uzlíky, paroxyzmální laryngospasmus, Reinkeho edém, granulomy hlasivek, globus pharyngeus, subglotická a tracheální stenóza, chronická rinosinusitida, chronický středoušní zánět, chrápání a laryngofaryngeální karcinom. Tito pacienti obyčejně nemají typické příznaky refluxní nemoci jícnu jako je pálení žáhy, regurgitace nebo ezofagitida, což je způsobeno odlišnou patofyziologií EER a refluxní nemocí jícnu. Refluxní nemoc jícnu a EER jsou dvě odlišné klinické jednotky, které se mohou vyskytovat současně nebo zcela nezávisle. Na přítomnost EER by mělo být pomýšleno hlavně u pacientů s recidivujícími či chronickými záněty v ORL oblasti, kteří dostatečně nereagují na standardní léčbu. K prokázání EER je vhodné provést 24hodinovou dvoukanálovou pH–metrii s umístěním proximálního senzoru nad úroveň horního jícnového svěrače. Nejlepších léčebných výsledků bývá dosaženo podáváním inhibitorů protonové pumpy 2x denně.
Klíčová slova:
gastroezofageální reflux, extraezofageální reflux, ORL manifestace, Index symptomů refluxu, skóre příznaků refluxu.1. ÚVOD
Předpokládá se, že v oblasti horních dýchacích a polykacích cest může extraezofageální reflux (EER) vyvolat, spolupodílet se nebo udržovat celu řadu symptomů a nemocí (tab. 2 v článku Extraezofageální reflux 1. část). Prokazování zjevné souvislosti mezi EER a danou klinickou jednotkou však není jednoduché, a proto zatím chybí dostatek dvojitě slepých placebem kontrolovaných randomizovaných studií. Pacienti s ORL projevy EER obyčejně nemají typické příznaky gastroezofageální refluxní nemoci (GERD) jako je pálení žáhy, regurgitace nebo ezofagitida. Tento fakt je způsoben odlišnými patofyziologickými procesy a potvrdila jej řada autorů (Ossakow, Sataloff a další) (41). V úvodu části o klinické manifestaci EER je proto důležité připomenout, že GERD a příznaky EER jsou dvě odlišné klinické jednotky, které se mohou vyskytovat současně nebo zcela nezávisle.
2. OTORINOLARYNGOLOGICKÉ MANIFESTACE EXTRAEZOFAGEÁLNÍHO REFLUXU
2.1 EER a nemoci hrtanu
Velmi těsný vztah mezi jícnem a hrtanem je příčinou toho, že právě hrtan je ve vztahu k EER nejdéle a nejvíce studovaným orgánem. EER je dáván do souvislosti s celou řadou funkčních i organických nemocí hrtanu. Podle Belafského patří k nejčastějším příznakům EER v hrtanu (v sestupném pořadí): trvalá či přechodná dysfonie, hlasová únava, vypadávání hlasu, chronické odkašlávání a výrazná tvorba hlenů (4). Shaw a Hickson udávají jako nejčastější symptom časté odkašlávání za účelem čištění krku (88 %, resp. 85 % pacientů), zatímco Koufman chrapot (71 % pacientů) (12). K popsání symptomů a nálezů vyskytujících se u EER slouží:
- Index symptomů refluxu (reflux symptom index – RSI byl vypracován Belafskym a kol. pro objektivnější hodnocení laryngeálních příznaků (tab. 1). Podle autorů je u pacientů s RSI > 10 velká pravděpodobnost, že obtíže jsou způsobeny EER. Dále udávají, že RSI vykazuje vysokou míru opakovatelnosti a doporučují jej k porovnání obtíží pacienta před a po léčbě (4).
- Skóre nálezů refluxu (reflux finding score-RFS) je považováno za nejvhodnější prostředek pro posouzení pravděpodobnosti postižení hrtanu EER a bylo vypracováno Belafským a kol. (tab. 2). I když jde o hodnocení subjektivní, autoři udávají vysokou míru reprodukovatelnosti. Jednotlivé položky RFS mají samy o sobě jen malou prediktivní hodnotu a jednotlivé nálezy jsou poměrně často přítomny i u asymptomatických pacientů (jejich průměrné RFS je 5,2). Proto je nutné vždy hodnotit celkové RFS. Pokud je RFS větší než 7, můžeme si být podle Belafského na 95 % jisti, že nález v hrtanu je způsoben EER (5). Další výhodou RFS je, že stejně jako u RSI lze hodnocení opakovat a tak sledovat úspěšnost léčby (4, 5).
Tab. 1. Dotazník pro pacienta ke zjištění Indexu symptomů refluxu (Reflux symptom index - RSI) podle Belafskeho. Pacient má za úlohu k jednotlivým problémům přiradit číslo 0–5 podle toho, jak moc jej jednotlivé problémy obtěžovaly v posledních měsících. Pokud je RSI (tj. součet bodového ohodnocení jednotlivých položek) větší než 10, je podle Belafského velká pravděpodobnost, že obtíže jsou způsobeny extraezofageálním refluxem 
Tab. 2. Skóre nálezů refluxu (Reflux findings score - RFS) podle Belafskeho. Jednotlivé nálezy se hodnotí při videolaryngoskopickém vyšetření. Pokud je celkové RFS větší než 7, můžeme si být podle Belafského na 95 % jisti, že nález v hrtanu je způsoben EER. 
2.1.1 Některé projevy EER v oblasti hrtanu
Zadní laryngitida
Stejně tak jako příznaky EER jsou i změny v hrtanu nekonstantní a málo specifické. Nejznámějším a v literatuře nejvíce popisovaným nálezem dávaným do souvislosti s EER je zadní laryngitida (syn. refluxní laryngitida), popsaná Delahuntym již v roce 1972 (4). Zahrnuje nález pachydermie, zarudnutí a otoku arytenoidních hrbolů a zadní komisury. Tyto změny jsou však značně nespecifické, jejich hodnocení je subjektivní, a proto se těžko standardizují. Podle Aviva je například otok zadní komisury více charakteristický znak EER, než její zarudnutí (2).
Pseudosulcus vocalis
Nejvýznamnějším samostatným prediktivním faktorem postižení hrtanu EER se 70% senzitivitou a 77% specificitou je podle Hicksona a Belafského tzv. „pseudosulcus vocalis (seu laryngis)“ (12). Jedná se o subglotický otok, který vzniká drážděním sliznice refluxátem a vytváří obraz zářezu mezi hlasivkou a vlastním subglotickým otokem připomínající „částečně otevřený rohlík hot-dogu“ (obr. 1). Tento obraz vzniká, protože těsně pod hlasivkou je jenom nepatrná vrstva submukózního prostoru, což v této oblasti limituje rozsah zánětlivých změn. Pseudosulcus vocalis se rozprostírá od přední komisury až k zadní stěně hrtanu. Tím se liší od pravého sulcus vocalis (seu vergeture), který vzniká přijizvením epitelu hlasivky k hlasivkovému vazu a je proto lokalizovaný jenom v délce hlasivky (4, 12).
Obr. 1. Schematické znázornění pseudosulcus vocalis. Jedná se o zářez (3), který vzniká mezi subglotickým otokem vznikajícím po podráždění sliznice refluxátem (2) a vlastní hlasivkou (1). Celkový obraz připomíná „částečně otevřený rohlík hot-dogu“. 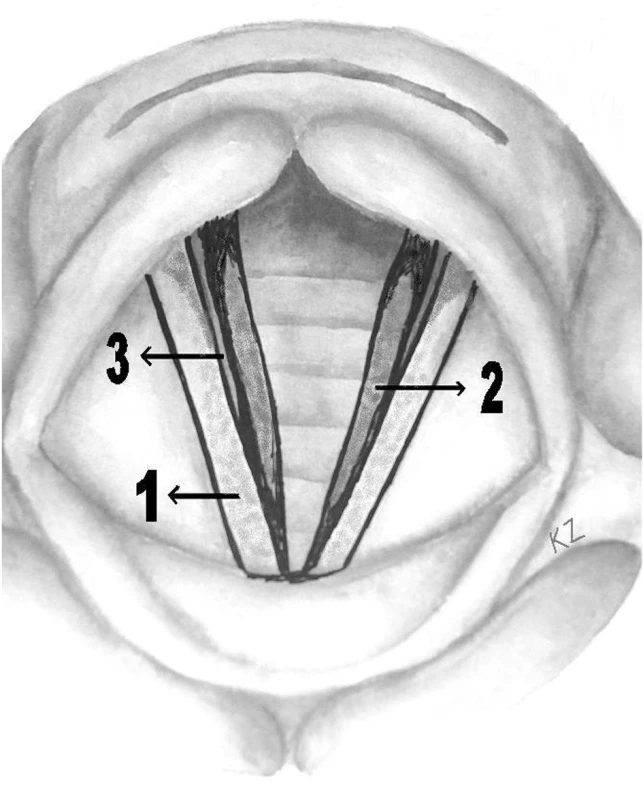
Subglotická stenóza
Souvislost mezi EER a vznikem subglotických stenóz je známa již od roku 1985, kdy Little a kol. demonstrovali tento vztah na psím modelu (23). Walner a kol. zaznamenali pomocí pH-metrie vysokou incidenci GERD a EER u pacientů se subglotickou stenózou (49). Významný efekt agresivní antirefluxní léčby na zlepšení pooperačních výsledků tracheoplastiky popsal Gray (10). Účinkem antirefluxní léčby na regresi subglotických stenóz a zlepšení pooperačních výsledků se zabývají i další práce. Například Halstead uvádí, že po antirefluxní léčbě se obešlo bez chirurgické intervence 35 % pacientů se subglotickou stenózou a k selhání endoskopické léčby došlo u výrazně menšího počtu pacientů (11). Na druhé straně ale existují i práce, které efekt antirefluxní léčby na výsledky chirurgicky léčených subglotických stenóz nezaznamenaly (53).
Karcinom hrtanu
Je obecně známo, že GERD zvyšuje riziko vzniku adenokarcinomu a dlaždicobuněčného karcinomu jícnu. Obdobná souvislost se předpokládá i mezi EER a karcinomem hrtanu. Koufman a Burke zjistili EER u 66 % pacientů s časným glotickým karcinomem (13). K podobným závěrům dospěl i Lewin a kol, kteří zjistili EER u 85 % pacientů s dysplázií a s časným glotickým karcinomem hrtanu (22). Tyto studie však nebraly do úvahy další rizikové faktory (kouření, alkohol a jiné), které mohou být pro pacienty s EER a karcinomem hrtanu společné. Na určení přesnějšího vztahu mezi EER a karcinomem hrtanu by proto bylo nutné pH-metricky vyšetřit pacienty bez typických rizikových faktorů jako kouření a nadměrná konzumace alkoholu.
2.2 EER, globus pharyngeus a dysfagia
Globus pharyngeus
Globus pharyngeus je definovaný jako pocit cizího tělesa („knedlíku“) v krku bez dysfagie či odynofagie. Jeho incidence mezi pacienty, kteří navštíví ORL ambulanci, je 0,7–4,1% (19). Může být kolísající intenzity, přechodný, nebo trvalý. U většiny pacientů nedochází po polknutí slin k jeho vymizení, zatímco při jídle nebo pití ano. Globus pharyngeus byl dlouho považován za psychogenní problém (globus hystericus), ale studie nepotvrdily rozdíly v duševním rozpoložení pacientů s globus pharyngeus a kontrolní skupinou, a stále více prací potvrzuje jeho souvislost s EER (44). Smit pomocí dvoukanálové pH-metrie zaznamenal kyselý EER u 30 % pacientů s globus pharyngeus a u 72 % pacientů, kteří udávali globus pharyngeus a chrapot současně (44). Jiní autoři udávají incidenci EER u pacientů s globus pharyngeus v rozmezí 30-90 % (Koufman, Woo, Jecker) (13). Proto by se mělo u každého pacienta s globus pharyngeus myslet v diferenciální diagnostice i na EER. Většina těchto pacientů dobře reaguje na léčbu inhibitory protonové pumpy. Pokud ani adekvátní léčba inhibitorem protonové pumpy příznaky globus pharyngeus nezlepšuje, důvodem může být „ne-kyselý“ reflux. Ne-kyselý reflux byl prokázán měřením vícekanálové nitrojícnové impedance u 64,7 % pacientů s přetrvávajícím globus pharyngeus i přes vysokou dávku inhibitoru protonové pumpy (1). Léčba těchto pacientů inhibitory protonové pumpy nemá efekt a do úvahy by připadala léčba prokinetiky nebo chirurgická léčba (1). Rozsáhlejší studie však zatím chybí.
Dysfagie
Dysfagie znamená obtížné polykání a subjektivně je pociťovaná jako uváznutí sousta během jeho cesty z úst do žaludku. Může být způsobena celým spektrem nemocí a její příčinou může být i GERD (udává ji asi 40 % pacientů) a/nebo EER. Zatímco GERD způsobuje jícnovou (dolní) dysfagii, EER může přispívat k orofaryngeální (horní) dysfagii. U pacientů s GERD je příčinou dysfagie ezofagitida se zúžením jícnového lumen. V časných stadiích je zúžení způsobeno zánětlivým edémem, později dochází k fibróze a strikturám. U pacientů s EER se na orofaryngeální dysfagii podílí chronické dráždění sliznice hypofaryngu refluxátem, porucha motility horního jícnového svěrače a (mikro)aspirace způsobené snížením citlivosti reflexu addukce hlasivek.
2.3 EER a chronická sekretorická otitida
Pro souvislost mezi EER a chronickou sekretorickou otitidou svědčí nález pepsinu/pepsinogenu ve středoušním výpotku. Tasker a kol. prokázali pepsin/pepsinogen u 91 % vzorků středoušní tekutiny odebrané dětem se sekretorickou otitidou v průběhu zavádění tlak vyrovnávajících trubiček (46). Zároveň zjistili, že průměrná koncentrace pepsinu/pepsinogenu ve středoušním výpotku je 1000násobně vyšší než jejich sérové hladiny, čímž dokázali, že pepsin/pepsinogen se do středouší může dostat jenom refluxem (46). Crapko a kol. zjistili pepsin u 60 % pacientů se sekretorickou otitidou. Kromě toho upozorňují, že pepsin zůstává stabilní až do pH 8,0. Opakovanými menšími refluxními epizodami se pepsin ve středouší postupně hromadí, přičemž k poškození sliznic nemusí dojít, pokud je pH středouší nad 6,0 (aktivita pepsinu nad 6,0 je minimální). Při další větší refluxní epizodě a poklesu pH dochází k aktivaci pepsinu a následnému poškození sliznice, otoku a poruše ventilace (8). Zatím existuje jen několik prací, které se zabývaly průkazem refluxu u pacientů se sekretorickou otitidou pomocí 24hodinové pH-metrie (18, 34, 40, 47). I když tyto studie zkoumaly malý soubor pacientů, shodují se v tom, že incidence refluxů je u pacientů se sekretorickou otitidou vyšší.
2.4 EER a chronická rinosinusitida
Je známo, že u části pacientů s chronickou rinosinusitidou dojde po endoskopické endonazální operaci k časné recidivě nemoci. Uvažuje se o několika faktorech, které by mohly být za „neúspěch“ operace odpovědné, přičemž EER je jedním z nich. EER může k chronickým změnám v nosní dutině a paranazálních dutinách přispívat několika způsoby. Za nejdůležitější se považuje přímá expozice sliznice nosu a paranazálních dutin refluxátu, při které dochází k morfologickým změnám respiračního epitelu a k porušení ciliární motility. Tento přímý EER do nosohltanu, nazývaný taky „nazofaryngeální reflux“, lze vyšetřit pomocí tříkanálové pH-metrie s nejproximálnějším senzorem umístněným v nosohltanu. Phipps prokázal GERD u 63 % dětských pacientů s chronickou rinosinusitidou, přičemž 32 % z nich mělo také nazofaryngeální reflux. Po adekvátní léčbě došlo u 79 % pacientů ke zmírnění obtíží (32). DelGaudio zjistil, že dospělí pacienti s refrakterní či recidivující chronickou rinosinusitidou mají signifikantně více nazofaryngeálních refluxů než ti, kteří jsou po chirurgické léčbě bez příznaků (9). Potvrdil tak, že nazofaryngeální reflux je negativní prognostický faktor z hlediska recidivy chronické rinosinusitidy po endoskopickém endonazálním výkonu a doporučuje jako součást léčby u pacientů s refrakterní chronickou rinosinusitidou agresivní antirefluxní terapii. Stejný názor zastává i Pincus, který ve své studii potvrdil dobrý efekt inhibitorů protonové pumpy v léčbě těchto pacientů (33).
Dalším předmětem výzkumu je úloha Helicobacter pylori v udržování chronických zánětlivých změn v nose a paranazálních dutinách. Ve dvou nedávných studiích (29, 30) byl Helicobacter pylori prokázán pomocí polymerázové řetězové reakce ve 3 z 19, resp. ve 4 z 12 vzorků odebraných pacientům s chronickou rinosinusitidou při endonazální endoskopické operaci. Jeho úloha je však zatím nejasná.
2.5 EER a obstrukční sleep apnoe syndrom
Několik studií souhlasně potvrdilo, že GERD je poměrně častým nálezem u pacientů s obstrukčním sleep apnoe syndromem (OSAS) (Ing a kol., Senior a kol, Valipour a kol.) a podobný vztah se předpokládá i mezi EER a OSAS (13). Mamede a kol. pozorovali hypertrofii kořene jazyka (překryté glosoepiglotické valekuly) u pacientů s laryngeálními příznaky EER i bez nich, přičemž u prvně uvedených zaznamenali hypertrofii kořene jazyka signifikantně častěji (26). Payne a kol. zaznamenali u pacientů s OSAS (apnoe - hypopnoe index ≥ 15) signifikantně vyšší RFS a snížení reflexu addukce hlasivek (31). Wise a kol. prokázali pomocí dvoukanálové pH-metrie EER u 60,7 % pacientů s OSAS (50). Několik dalších studií z nedávné doby potvrdilo zlepšení dechových parametrů při medikamentózní léčbě EER, a naopak používání „nasal continuous positive airway pressure“ snížilo výskyt EER (50). Výsledky výše uvedených studii lze interpretovat několika způsoby:
- EER může zhoršovat OSAS: Hypertrofie kořene jazyka je jednou z příčin OSAS, chronické dráždění kořene jazyka EER a jeho následná hypertrofie by mohly být jednou z podpůrných příčin vzniku OSAS.
- OSAS může zhoršovat EER: Je prokázané, že v průběhu apnoických příhod dochází ke snížení nitrohrudního tlaku do negativních hodnot, a tím se zvyšuje riziko refluxu.
- Častý vzájemný výskyt EER a OSAS může být i koexistencí dvou samostatných klinických jednotek s podobnými rizikovými faktory bez další vzájemné souvislosti.
3. LÉČBA EER
Dříve než se začne s léčbou EER, je nutné vyloučit závažnější příčiny pacientových obtíží, které se mohou projevovat úplně stejně jako EER (například u dysfonie je nutné vyloučit tumor, u dysfagie divertikl či stenózu atd.). Protože diagnostika EER a průkaz kauzální souvislosti s obtížemi pacienta jsou obtížné, různí se i názory na jeho léčbu. Na jedné straně existují autoři, kteří význam EER v patofyziologii nemocí horních dýchacích a polykacích cest nadhodnocují, na druhé straně stojí autoři, kteří se pro nedostatek dvojitě-slepých placebem kontrolovaných randomizovaných studií staví k léčbě rezervovaně. Většina odborníků, kteří se diagnostikou a léčbou EER zabývají, se shoduje na tom, že u pacientů s EER je nutná včasná, agresivní a dostatečně dlouhá léčba. Obecně platné schéma léčby neexistuje.
- Antacida, dietní opatření a úprava životního stylu mají u pacientů s EER (na rozdíl od pacientů s klasickými příznaky GERD) jenom minimální efekt. Léčba blokátory H2 receptorů byla účinná u méně než poloviny pacientů. U některých pacientů s mírnými příznaky EER mohou přesto být režimová opatření (tab. 3) a/nebo blokátory H2 receptorů prospěšná (37).
Tab. 3. Dietní a režimová opatření u pacientů s GERD a EER. 
- Inhibitory protonové pumpy: V současnosti jsou nejlepší léčebné výsledky dosahovány pomocí inhibitorů protonové pumpy. Mechanismus jejich působení spočívá ve snížení kyselé expozice sliznic a nepřímo i ve snížení aktivity pepsinu. Jako iniciální léčba se nejčastěji používá omeprazol 20 mg nebo lansoprazol 30 mg 2x denně před jídlem po dobu 3-6 měsíců. Až 90 % pacientů s kyselým EER reaguje dobře na tuto iniciální léčbu, přičemž subjektivní obtíže pacienta obvykle vymizí dříve než klinické známky (např. erytém či otok hrtanu) EER. Častou chybou je, že léčba inhibitory protonové pumpy není dostatečně dlouhá a ukončí se po 2–3 měsících s tím, že je neúčinná. Pokud obtíže pacienta vymizí, je možné vyzkoušet léčbu postupně vysadit. Rekurence obtíží jsou však poměrně časté, a proto se léčba vysazuje jenom zřídka.
- Pokud úleva od symptomů po iniciální léčbě inhibitory protonové pumpy není dostatečná, existuje několik možností. Někteří autoři doporučují zvýšit dávku inhibitoru protonové pumpy (např. 40 mg omeprazolu 2x denně), zatímco jiní doporučují do léčby přidat blokátor H2 receptorů před spaním (např. ranitidin). Další možností je podání antacid nebo prokinetik (cisaprid 10-20 mg 4x denně). Exaktnějším přístupem u pacientů, kteří nedosáhli dostatečné úlevy při iniciální léčbě inhibitory protonové pumpy, je vyšetřit pacienty užívající inhibitory protonové pumpy pomocí dvoukanálové pH-metrie. Tím se zjistí, jestli je suprese HCl dostatečná a předejde se zbytečnému zvyšování dávky či kombinaci léků.
- U pacientů se vzdorujícími symptomy i přes dostatečné potlačení žaludeční sekrece HCl je nutné myslet i na možnost ne-kyselého duodeno-gastro-faryngeálního refluxu. Tito pacienti mohou profitovat z léčby prokinetiky a cholestyraminem (váže žlučové kyseliny). Prokinetika jsou zvlášť vhodná u pacientů s opožděnou evakuací žaludku.
- Chirurgická léčba představuje poslední možnosti ovlivnění EER. Jsou k ní indikováni zvláště:
- a) pacienti s výraznými symptomy nereagujícími na konzervativní léčbu (např. pacienti se subglotickou stenózou, opakovanými laryngospasmy atd.),
- b) mladí pacienti s nutností dlouhodobé agresivní medikamentózní léčby,
- c) pacienti netolerující medikamentózní léčbu.
Nejrozšířenější operační metodou je Nissenova fundoplikace, která se v dnešní době provádí převážně laparoskopicky. Další chirurgické metody, včetně endoskopických, se používají jenom zřídka. Diagnostický a léčebný algoritmus pacientů se suspektním EER shrnuje obrázek 2 a základní léčebná opatření shrnuje tabulka 4 (24, 37, 39, 41).
Obr. 2. Algoritmus pro diagnostiku a léčbu obtíží spojených s EER (EER–extraezofageální reflux, GERD–refluxní nemoc jícnu, IPP–inhibitor protonové pumpy, MII–multichannel intraluminal impedance-monitorování nitrojicnové impendance). 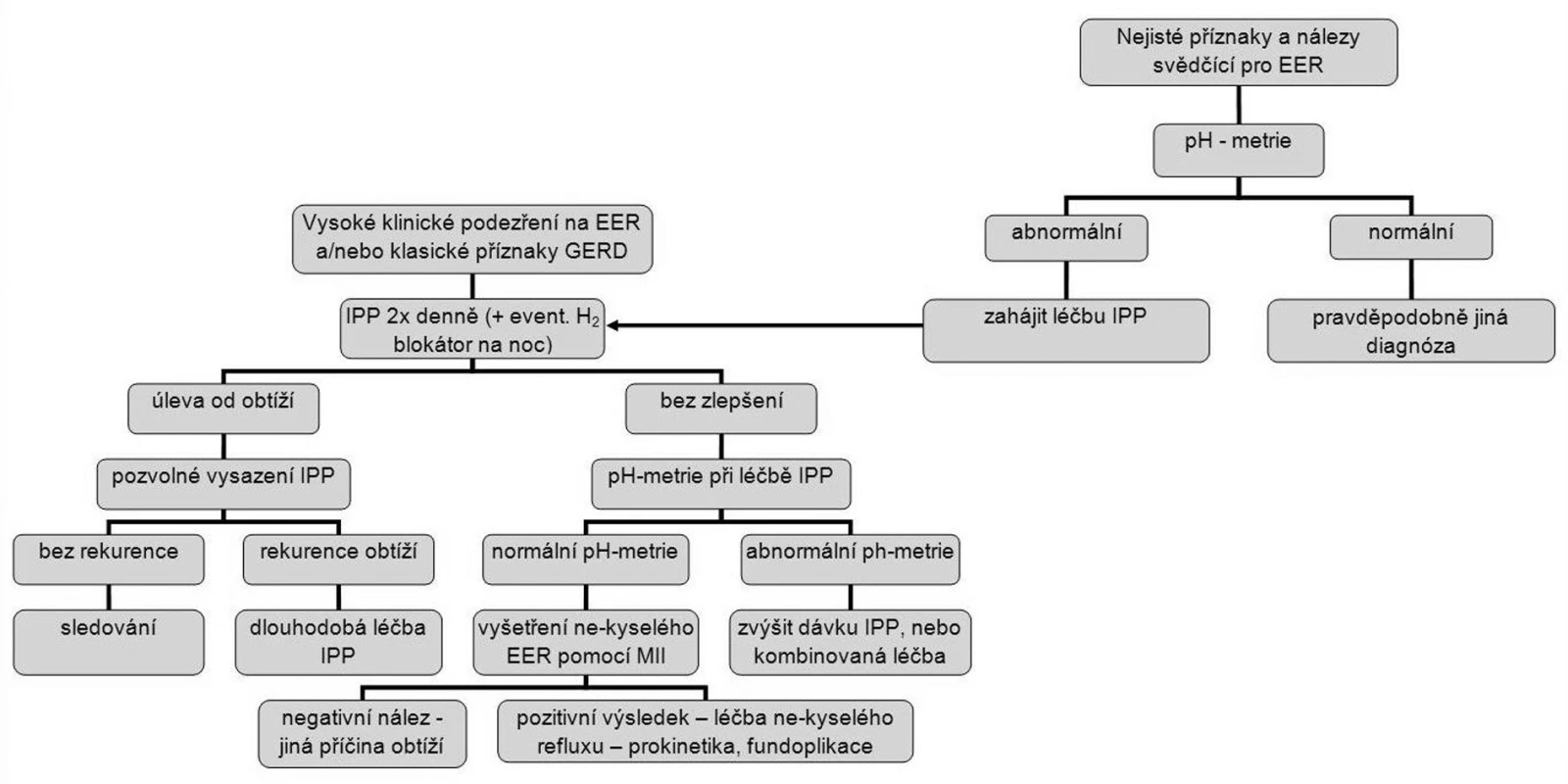
Tab. 4. Základní léčebná opatření u pacientů s extraezofageálním refluxem. 
4. KVALITA ŽIVOTA PACIENTŮ S EER
Kvalitu života pacientů s EER můžeme měřit pomocí různých standardizovaných dotazníků, přičemž k nejčastěji používaným patří: voice handicap index, hospital anxiety and depression scale, disability in social activities a well-being in general (43). Siupsinskiene a kol. zjistili signifikantně horší kvalitu u pacientů s EER v porovnání s kontrolní skupinou ve všech výše zmíněných parametrech, přičemž po 3měsíční léčbě inhibitory protonové pumpy došlo k jejich výraznému zlepšení (43).
5. ZÁVĚR
Většina výzkumů z poslední doby zabývajících se patofyziologií a vzájemným vztahem EER a ORL nemocí popsaných v článku prokázala, že EER se u těchto pacientů vyskytuje častěji v porovnání s kontrolním souborem. Jeho podíl na obtížích pacienta je však obtížné kvantifikovat pro neexistenci spolehlivého diagnostického nástroje. Na přítomnost EER by se mělo myslet hlavně u pacientů s recidivujícími či chronickými záněty v ORL oblasti, kteří dostatečně nereagují na standardní léčbu, přičemž pálení žáhy se většinou u těchto pacientů nevyskytuje. K prokázání EER je vhodné provést 24hodinovou dvoukanálovou pH–metrii s umístěním proximálního senzoru nad úroveň horního jícnového svěrače. Nejlepších léčebných výsledků bývá dosaženo podáváním inhibitorů protonové pumpy 2x denně.
Došlo 9. 4. 2008 MUDr. Karol Zeleník
ORL klinika FN Ostrava
17. listopadu 1790
708 00 Ostrava
e-mail: karol.zelenik@fnspo.cz
Zdroje
1. Anandasabapathy, S., Jaffin, B. W.: Multichannel intraluminal impedance in the evaluation of patients with persisistent globus on proton pump inhibitor terapy. The Annals of Otology, Rhinology & Laryngology, 115, 2006, 8, s. 563-570.
2. Aviv, E. J., Liu, H., Parides, M. et al.: Laryngopharyngeal sensory deficits in patients with laryngopharyngeal reflux and dysphagia. Ann. Otol. Rhinol. Laryngál., 109, 2000, s. 1000-1006.
3. Axford, S. E., Sharp, N., Ross, P. E. et al.: Cell biology of laryngeal epithelial defenses in health and disease: preliminary studies. The Annals of Otology, Rhinology & Laryngology, 110, 2001, 12, s. 1099-1108.
4. Belafsky, C. P., Postma, G. N., Amin, R. M., Koufman J. M.: Symptoms and findings of laryngopharyngeal reflux. Ear, Nose & Throat Journal, 81, 2002, 9, s. 10-13.
5. Belafsky, C. P., Postma, G. N., Koufman J. M.: The validity and reliability of the reflux finding score. Laryngoscope, 111, 201, s. 1313-1317.
6. Cherry, J., Margulies, S. I.: Contact ulcers of the larynx. Laryngoscope, 78, 1968, s. 1937-1940.
7. Cook, I. J.: Clinical disorders of the upper esophageal sphincter. GI Motility online [online]. c2006, [cit. 2008-02-11]. Dostupné z <http://www.nature.com/gimo/contents/-/pt1/full/gimo37.html> .
8. Crapko, M., Kerschner, J. E., Syring, M., Johnston, N.: Role of extra-esophageal reflux in chronic otitis media with effusion. Laryngoscope, 117, 2007, s. 1419-1423.
9. DelGaudio, J. M.: Direct nasopharyngeal reflux of gastric acid is a contributing factor in refractory chronic rhinosinusitis. Laryngoscope, 115, 2005, s. 946-957.
10. Gray, S., Miller, R., Meyer, C. M. et al.: Adjunctive measures for successful laryngotracheal reconstruction. Ann. Otol. Rhinol. Laryngál., 96, 1987, s. 509-513.
11. Halstead, L. A.: Gastroesophageal reflux: a critical factor in pediatric subglotic stenosis. Otolaryngol Head Neck Surg., 120, 1999, s. 683-688.
12. Hickson, Ch., Simpson, C. B., Falcon, R.: Laryngeal pseudosulcus as a predictor of laryngopharyngeal reflux. Laryngoscope, 111, 2001, s. 1742-1745.
13. Jecker, P., Orloff, L. A., Mann, W. J.: Extraesophageal reflux and upper aerodigestive tract diseases. ORL, 67, 2005, s. 185-191.
14. Johnston, N., Bulmer, D., Gill, G. A. et al.: Cell biology of laryngeal epithelial defenses in health and disease: further studies. The Annals of Otology, Rhinology & Laryngology, 112, 2003, 6, s. 481-491.
15. Johnston, N., Dettmar, P. W., Bishwokarma, B. et al.: Activity/stability of human pepsin: implications for reflux attributed laryngeal disease. Laryngoscope, 117, 2007, s. 1036-1039.
16. Johnston, N., Dettmar, P. W., Lively, M. O. et al.: Effect of pepsin on laryngeal stress protein (Sep70, Sep53, and Hsp70) response: role in laryngopharyngeal reflux disease. The Annals of Otology, Rhinology & Laryngology, 115, 2006, 1, s. 47-58.
17. Johnson, N., Knight, J., Dettmar, P. W. et al.: Pepsin and carbonic anhydrase isoenzyme III as diagnostic markers for laryngopharyngeal reflux disease. Laryngoscope, 114, 2004, s. 2129-2134.
18. Keles, B., Öztürk, K., Günel, E. et al.: Pharyngeal refluxin children with chronic otitis media with effusion. Acta Otolaryngol, 124, 2004, s. 1178-1181.
19. Klinkenberg-Knol, E. C.: Otolaryngologic manifestations of gastro-oesophageal reflux disease. Scand. J. Gastroenterol, 33, 1998, Suppl. 225, s. 24-28.
20. Koufman J. A.: Laryngopharyngeal reflux 2002: A new paradigm of airway disease. Ear, Nose & Throat Journal, 81, 2002, 9, s. 2-6.
21. Koufman J. A.: Laryngopharyngeal reflux is different from classic gastroesophageal reflux disease. Ear, Nose & Throat Journal, 81, 2002, 9, s. 7-9.
22. Lewin, J. S., Gillenwater, A. M., Garrett, J. D. et al.: Characterization of laryngopharyngeal reflux in patients with premalignant or early carcinomas of the larynx. Cancer, 97, 2003, s. 1010-1014.
23. Little, F. B., Koufman, J. A., Kohut, R. I. et al.: Effect of gastric acid on the pathogenesis of subglotic stenosis. Ann.Otol. Rhinol. Laryngál., 94, 1985, s. 516-519.
24. Lukáš, K. a kol.: Refluxní choroba jícnu. Druhé vydání. Nakladatelství Karolinum, Praha, 2003, 209 s.
25. Lukáš, K., Mareček, P.: Etiopatogeneze refluxní choroby jícnu. Časopis lékařů českých, 139, 2000, 15, s. 455-459.
26. Mamede, R. C. M., De Mello-Filho, F. V., Vigário, C. L. et al.: Effect of gastroesophageal reflux on hypertrophy of the base of the tongue. Otolaryngol Head Neck Surg., 122, 2000, s. 607-610.
27. McMurray, S. J., Gerber, M., Stern, Y. et al.: Role of Laryngoscopy, dual pH probe monitoring, and laryngeal mucosal biopsy in the diagnosis of pharyngolaryngeal reflux. The Annals of Otology, Rhinology & Laryngology, 110, 2001, 4, s. 299-304.
28. Milstein, C. F., Charbel, S., Hicks, D. M. et al.: Prevalence of laryngeal irritation signs associated with reflux in asymptomatic volunteers: impact of endoscopic technique (rigid vs. flexible laryngoscope). Laryngoscope, 115, 2005, s. 2256-2261.
29. Morinaka, S., Ichimiya, M., Nakamura, H.: Detection of Helicobacter pylori in nasal and maxilary sinus specimen from patients with chronic sinusitis. Laryngoscope, 113, 2003, 113, s. 1557–1663.
30. Ozdek, A., Cirak, M. Y., Samin, E. et al.: A possible role of Helicobacter pylori in chronic rhinosinusitis: a preliminary report. Laryngoscope, 113, 2003, s. 679-682.
31. Payne, R. J., Kost, K. M., Frenkiel, S. et al. Laryngeal inflammtion assessed using the reflux finding score in obstructive sleep apnea. Otolaryngol Head Neck Surg., 134, 2006, s. 836-842.
32. Phipps, C. D., Wood, W. E., Gibson, W. S. et al.: Gastroesophageal reflux contributing to chronic sinus disease in children. Arch Otolaryngol Head Neck Surg., 126, 2000, s. 831-836.
33. Pincus, R. L., Kim, H. H., Silvers, S. et al.: A study of the link between gastric reflux and chronic sinusitis in adults. Ear, Nose & Throat Journal, 85, 2006, 3, s. 174-178.
34. Poelmans, J., Tack, J., Feenstra, L.: Prospective study on the incidence of chronic ear comlaints related to gastroesophageal reflux and on the outcome of atireflux therapy. The Annals of Otology, Rhinology & Laryngology, 111, 2002, s. 933-938.
35. Postma, G. N.: Ambulatory pH monitoring methodology. The Annals of Otology, Rhinology & Laryngology, 109, 2000, 10, s. 10-14.
36. Postma, G. N., Belafsky, P. C., Aviv, J. E., Koufman J. A.: Laryngopharyngeal reflux testing. Ear, Nose & Throat Journal, 81, 2002, 9, s. 14-18.
37. Postma, G. N., Johnson, J. F., Koufman J. A.: Treatment of laryngopharyngeal reflux. Ear, Nose & Throat Journal, 81, 2002, 9, s. 24-26.
38. Postma, G. N., Tomek, M. S., Belafsky, P. C., Koufman, J. A.: Esophageal motor function in laryngopharyngeal reflux is superior to that in classic gastroesophageal reflux disease. The Annals of Otology, Rhinology & Laryngology, 110, 2001, 12, s. 1116-1116.
39. Richter, J. E.: Review article: extraesophageal manifestation of gastro-oesophageal reflux disease. Aliment Pharmacol Ther, 22, 2005, (Suppl. 1), s. 70-80.
40. Rožmanic, V., Velepic, M., Ahel, V. et al.: Prolonged esophagealpH monitoring in the evaluation of gastroesophageal reflux in childrenwith chronic tubotympanal disorders. Journal of Pediatric Gastroenterology and Nutrition, 34, 2002, s. 278-280.
41. Sataloff, R. T., Castell, D. O., Katz, P. O., Sataloff, D. M.: Reflux laryngitis and related disorders. Third edition. Plural Publishing, 2006, 171 s.
42. Shay, S. S., Johnson, L. F., Richter, J. E.: Acid rereflux: A review, emphasizing detection by impedance, manometry, and scintigraphy, and the immpact on acid clearing pathofysiology as well as interpreting the pH record. Digestive Diseases and Sciences, 48, 2003, s. 1-9.
43. Siupsinskiene, N., Adamonis, K, Toolhil, R. J. et al.: Quality of life in laryngopharyngeal reflux patient. Laryngoscope, 117, 2007, s. 480-484.
44. Smit, C. F., van Leeuwen, J. M. A., Mathus-Vliegen L. H. M. et al.: Gastropharyngeal and gastroesophageal reflux in globus an hoarseness. Arch. Otolaryngol Head Neck Surg., 126, 2000, s. 827-830.
45. Suskind, D. L., Thomson, D. M., Gulati, M. et al.: Improved infant swallowing after gastroesophageal reflux disease treatment: a function of improved laryngeal sensation? Laryngoscope, 116, 2006, s. 1397-1403.
46. Tasker, A., Dettmar, P. W., Panetti, M. et al.: Is gastric reflux a cause of otitis media with effusion in children? Laryngoscope, 112, 2002, s. 1930-1934.
47. Velepic, M. M., Velepic, S. M., Starcevic, R. et al.: Gastroesophageal reflux and sequelae of chronic tubotympanal disorders in children. Acta Otolaryngol, 124, 2004, s. 914-917.
48. Vincent, D. A., Garrett, J. D., Radionof, S. L. et al.: The proximal probe in esophageal pH monitoring: development of a normaive database. J. Voice, 14, 2000, s. 247-254.
49. Walner, D. L., Stern, Y., Gerber, M. E. et al.: Gastroesophageal reflux in patient with subglotic stenosis. Arch. Otolaryngol Head Neck Surg., 124, 1998, s. 551-555.
50. Wise, S. K., Wise, J. C., DelGaudio, J. M.: Gastroesophageal reflux and laryngopharyngeal reflux in patients with sleep-disordered breathing. Otolaryngol Head Neck Surg., 135, 2006, s. 253-257.
51. Ylitalo, R., Baugh, A., Li, W., Thibeault, S.: Effect of acid and pepsin on gene expression in laryngeal fibroblasts. The Annals of Otology, Rhinology & Laryngology, 113, 2004, 11, s. 866-871.
52. Ylitalo, R., Thibeault, S. L.: Relationship between time of exposure of laryngopharyngeal reflux and gene expression in laryngeal fibroblast. The Annals of Otology, Rhinology & Laryngology, 115, 2006, 10, s. 775-778.
53. Zalzal, G. H., Choi, S. S., Patel, K. M.: The effect of gastroesophageal reflux on laryngotracheal reconstruction. Arch Otolaryngol Head Neck Surg., 122, 1996, s. 297-300.
54. Loveček, M., Maňásková, E.: Možnosti 24hodinové pH-metrie horního jícnu v diagnostice ezofagofaryngeálního refluxu. Otorinolaryng. a Foniat. /Prague/, 55, 2006, č. 4, s. 193-198.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2008 Číslo 3- Subkutánne vs. intravenózne imunoglobulíny u pacientov s CLL
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Sekundárna imunodeficiencia z pohľadu hematoonkológa
-
Všetky články tohto čísla
- Záněty vnitřního ucha na podkladě chronického hnisavého středoušního zánětu s cholesteatomem (Histologická studie)
- Srovnání kvality hlasu, života a stroboskopických parametrů po chirurgické léčbě CO2 laserem a radioterapií
- Příspěvek k využití videostroboskopie v otorinolaryngologii
- Extraezofageální reflux (1. část) Epidemiologie, patofyziologie a diagnostika
- Recenze knihy
- Extraezofageální reflux (2. část) ORL manifestace a léčba
- Recenze knihy
- Role chemoterapie v léčbě karcinomů hlavy a krku
- Auditory neuropathy
- Recenze knihy
- Spontánne subserózne faryngolaryngeálne krvácanie
- Zapomenutá osobnost opavského lékaře prof. MUDr. Cornelia Veitse
- Prof. MUDr. Miroslav Novotný, CSc. – vyznamenán (Tato – Claussen Award)
- Složení výboru, revizní komise a sekcí České společnosti otorinolaryngologie a chirurgie hlavy a krku
- Vzpomínka na as. MUDr. Jana Tesaříka, CSc.
- Kurz sanační a rekonstrukční chirurgie středního ucha
- Studijní pobyt na ORL klinice v Grazu
- XIX. celostátní foniatrické dny Evy Sedláčkové 6. česko-slovenský foniatrický kongres
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Extraezofageální reflux (2. část) ORL manifestace a léčba
- Záněty vnitřního ucha na podkladě chronického hnisavého středoušního zánětu s cholesteatomem (Histologická studie)
- Extraezofageální reflux (1. část) Epidemiologie, patofyziologie a diagnostika
- Auditory neuropathy
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



