-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
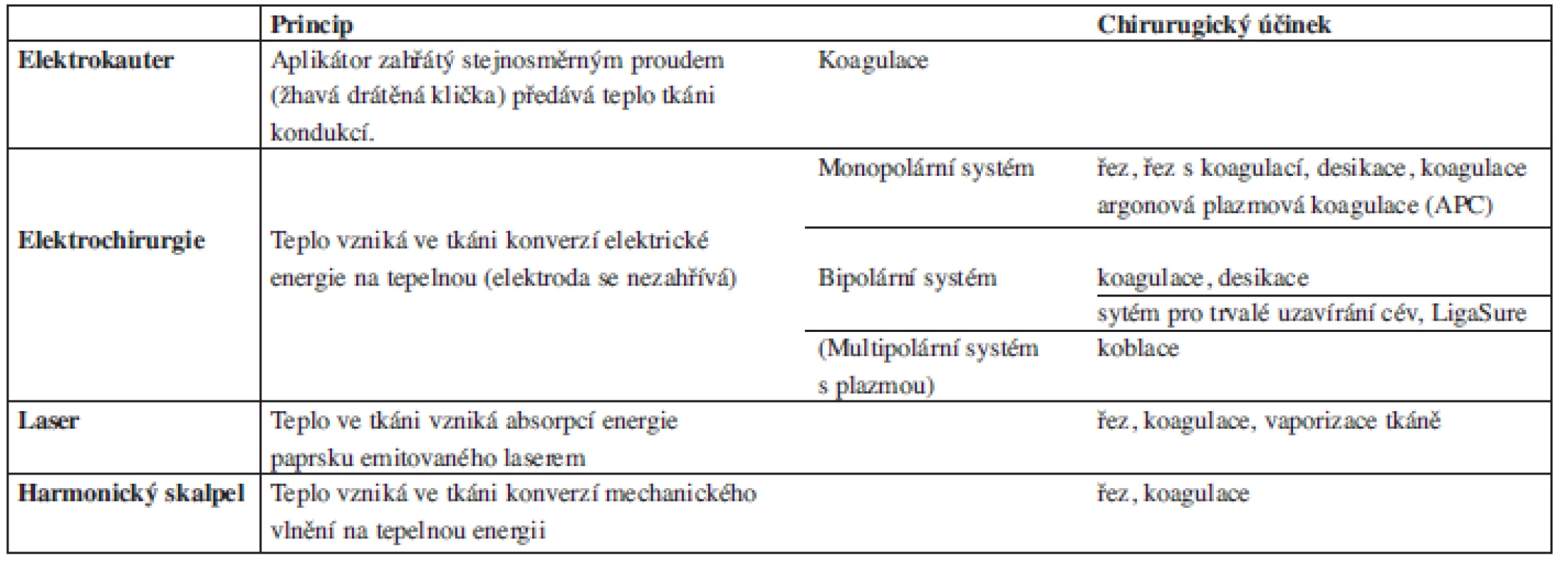
Základy radiofrekvenční elektrochirurgie
Fundamentals of Radiofrequency Electrosurgery
Electrosurgery was introduced in 1926 the H. Cushing, a neurosurgeon, and W. T. Bovie, a physicist. Since then, the application has been extended to become a commonly used method nowadays. Electrosurgical tools are also routinely used by otolaryngology specialists in many applications.
In spite of the routine use of electrosurgery, hardly any surgeon knows its basic principles. There are errors in the application and complete possibilities of electrosurgery are almost never exploited.
The contribution outlines the historical development. Basic principles of electrosurgery are described as well as physical properties of the histological effect and technological advancement. This knowledge is decisive for successful and safe application of electrosurgery in otolaryngology and other branches of medicine.Key words:
electrosurgery, tissue effect, cut, coagulation, dessication, fulguration, coblation.
Autoři: K. Matler 1; P. Klečka 1; I. Janík 2; Pavel Komínek 3
Působiště autorů: ORL oddělení Nemocnice ve Frýdku-Místku, p. o, Frýdek Místek, primář MUDr. P. Klečka 1; Laserové léčebné centrum, Ostrava, primář MUDr. I. Janík, Ph. D. 2; Otorinolaryngologická klinika FN Ostrava, přednosta doc. MUDr. P. Komínek, Ph. D., MBA 3
Vyšlo v časopise: Otorinolaryngol Foniatr, 59, 2010, No. 3, pp. 156-163.
Kategorie: Souborné referáty
Souhrn
Elektrochirurgie byla zavedena do praxe v r. 1926 neurochirurgem H. Cuschingem a fyzikem W. T. Boviem. Od té doby se její použití rok od roku rozšiřovalo a dnes je běžně používanou metodou. V mnoha aplikacích jsou elektrochirurgické nástroje rovněž rutinně užívány otorinolaryngology .
Přestože je elektrochirurgie používána rutinně, málokterý chirurg zná její základní principy. Dochází k chybám při jejím používání a úplné možnosti elektrochirurgie proto nejsou téměř nikdy využity.
V tomto článku je zmíněn historický vývoj. Jsou zde popsány základní principy elektrochirurgie, fyzikální vlastnosti histologického efektu a technologický pokrok. Tyto znalosti jsou rozhodující pro úspěšné a bezpečné používání elektrochirurgie nejen v otorinolaryngologii.Klíčová slova:
elektrochirurgie, tkáňový efekt, řez, koagulace, desikace, fulgurace, koblace.ÚVOD
Elektrochirurgie využívá princip konverze elektrické energie procházející tkání na tepelnou. Tepelným účinkem ve tkáni je pak dosaženo požadovaného chirurgického efektu.
Elektrochirurgie byla zavedena do praxe v r. 1926 neurochirurgem H. Cushingem a fyzikem W. T. Boviem, který sestrojil první elektrochirurgický přístroj. Od té doby se její použití rok od roku rozšiřovalo a dnes je v chirurgii běžně používanou metodou. Rozvoj elektrochirugie v posledních desetiletích umožnil pokroky v chirurgii otevřených, laparoskopických a endoskopických operačních technik.
Elektrochirurgické přístroje dosahují při řezu účinnou hemostázu, šetří čas, který by jinak byl potřebný k ligaci cév. Snižují incidenci vzniku pooperačních hematomů a séromů. Umožňují také dosáhnout požadovaného tkáňového efektu, kterého nemůže být dosaženo klasickým skalpelem, včetně vaporizace, fulgurace a desikace povrchově nebo hluboko uložené tkáně (26).
Rutinně je elektrochirurgie také aplikována v mnoha oblastech otorinolaryngologie. V tomto článku jsou popsány základní aspekty elektrochirurgie, které jsou důležité pro její úspěšné a bezpečné použití v praxi.
HISTORIE
Tepelného účinku na tkáně (kauterizace - vypalování nebo hemokoagulace - zastavení krvácení) je užíváno již několik tisíciletí. Již 3000 let před Kristem používali Egypťané tepelného účinku k léčbě tumorů (9). Starověcí lékaři ošetřovali válečná zranění zahřátými kameny či kovovými předměty a kauterizovali kožní vředy a nádory. Hippokrates (460–370 př. n. l. vypaloval rány, aby zabránil hnisání a zastavil krvácení.
V 16. století William Gilbert prováděl experimenty s elektřinou a magnetismem, včetně aplikace elektrického proudu do těla bez způsobení šoku. Jeho práce položila základy dalšího rozvoje v této oblasti a Gilbert je považován za otce elektroterapie (16). Kauterizace byla poprvé spojena s elektrickým proudem v 19. století s vynálezem elektrokauterizačního přístroje. Elektrickým proudem je zahříván aplikátor (drátěná klička), proud neprochází tělem pacienta. Teplo je přenášeno do tkání kondukcí.
V 80. letech 19. století dęArsonval zkonstruoval přístroj, který byl schopný produkovat jiskry až 15 mm dlouhé použitím vysokofrekvenčního střídavého proudu. V roce 1893 jako první použil elektrického proudu procházejícího tělem k produkci tepla ve tkáních (5, 6).
Vynález elektrochirurgického přístroje je spojen se jménem fyzika Williama T. Bovieho (1882–1958). Do praxe zavedl tento přístroj H. Cushing (1869–1939) v r. 1926 při neurochirurgické operaci (19, 23). Publikovali své výsledky s důrazem na tří různé efekty elektrochirurgie: řezání, koagulaci a desikaci (4). V následujících letech Harris P. Mosher (1867–1954) použil toto zařízení na poli otorinolaryngologie ke koagulaci krvácejících míst v nose (12). Bipolární elektrokoagulaci poprvé použil Greenwood v roce 1937 (10).
Od roku 1968 se používají současné elektrochirurgické přístroje s tzv. cirkulujícím prouděním, u kterých proud vycházející z generátoru prochází aktivní elektrodou, pacientem a cestou disperzní elektrody se vrací zpět do generátoru. Od roku 1994 jsou u radiofrekvenčních přístrojů vyžadovány monitorovací systémy kontaktu disperzních elektrod (1). Od poloviny 90. let jsou také doporučovány systémy pro odsávání par vznikajících při elektrokoagulaci (8, 13, 21).
PRINCIP ELEKTROCHIRURGIE
Elektrická energie procházející tkání je díky elektrickému odporu tkání konvertována v tepelnou. Standardní elektrický proud alteruje s frekvencí 60 Hz. Při průchodu proudu o frekvenci 60 Hz tělem dochází k excesivní neuromuskulární stimulaci, což může vést až ke smrti. Nervová a muskulární dráždivost klesá s rostoucí frekvencí proudu asi u 100 kHz.
Elektrochirurgický generátor přijímá proud z běžné elektrické sítě o frekvenci 60 Hz a zvyšuje jeho frekvenci nad 200 kHz. Elektrický proud o této frekvenci již může procházet tkáněmi pacienta, aniž dochází k neuromuskulární stimulaci, tedy bez rizika elektrické smrti (17). Elektrochirurgické generátory obvykle pracují s výstupní frekvencí proudu k zahřátí tkáně mezi 200 kHz a 5 MHz (rádiové vlnění je střídavé vlnění s frekvencí 150 kHz–300 MHz, proto se o elektrochirurgii v pásmu těchto kmitočtů hovoří jako o radiofrekvenční) (schéma 1).
Schéma 1. Elektromagnetické spektrum. 
Elektrochirurgická zařízení fungují na přeměně elektrické energie v tepelnou na úrovni tkáně podle Jouleova zákona: Q = I2 x R x t (Q - energie, I - intenzita proudu, R – odpor tkáně, t – čas; intenzita proudu „I“ je dána poměrem proudu a plochou průřezu = I/S).
Elektrický proud prochází tkáněmi cestou iontů obsažených ve tkáňových tekutinách. Díky elektrickému odporu tkání nabité částice kolidují a jejich kinetická energie se mění v tepelnou. Samotná elektroda zahřívána není.
Teplo může být vytvořeno nebo přenášeno třemi cestami: kondukcí, radiací nebo konvekcí.
- Kondukce je tok tepelné energie látkou jako výsledek molekulární kolize. Pokud ponecháme tepelný zdroj působit na tkáň delší dobu, může dojít k nechtěnému přenosu tepla do přilehlé tkáně a jejímu poškození.
- Radiace zahrnuje vedení tepla elektromagnetickým vlněním (světlo, elektřina).
- Konvekce zahrnuje přenos tepla plyny a tekutinami. V elektrochirurgii je důležitá tím, že tenký obal páry, vznikající v incizi mezi tkání a elektrodou, rozptyluje teplo a zabraňuje tak nežádoucí kondukci hlouběji do tkáně.
Výsledný tepelný účinek na tkáň je ovlivněn množstvím energie odevzdané tkáni, dobou, po kterou dochází k přeměně energie, velikostí plochy, na které dochází k přeměně energie a odporem tkáně. V závislosti na dosažené teplotě pak dochází ve tkáních k různým změnám (tab.1).
Tab. 1. Histologické změny v tkáních v závislosti na teplotě. 
Pro požadovaný chirurgický účinek je kromě energie doručené do tkáně důležitým faktorem tvar vlnové křivky proudu (přerušovaná nebo kontinuální sinusová) a velikost napětí. Tyto faktory ovlivňují rychlost vzniku tepla a jeho šíření tkání (tab. 2).
Tab. 2. Faktory ovlivňující tvorbu tepla v tkáni. 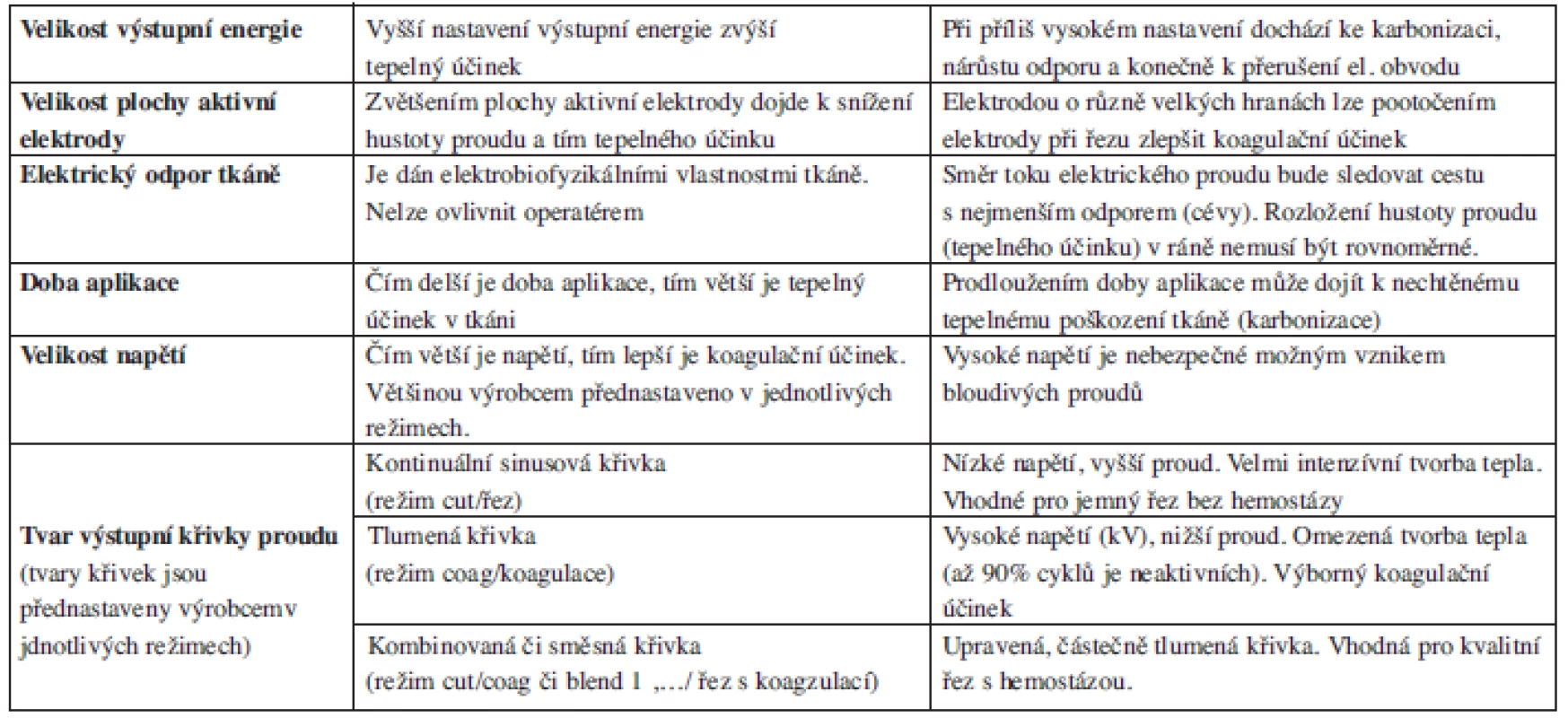
V závislosti na použité vlnové křivce může proud lépe řezat, koagulovat nebo řezat se simultánní koagulací. Proud s vyšším napětím má větší koagulační účinek. Typy vlnové křivky mohou být obecně děleny na tři druhy: netlumená kontinuální sinusová křivka, tlumená křivka a směsná křivka.
- Kontinuální sinusová křivka je nejefektivnější pro řez. Jedná se o kontinuální sinusovou křivku s nízkým napětím (obr. 1). Teplo vzniká velmi rychle v oblasti hrotu elektrody. Nitrobuněčná tekutina se rychle odpařuje, dochází k ruptuře buněčných membrán. Tepelná energie je z místa aplikace odváděna konvekcí odpařenou vodní párou. Zóna termálního poškození je minimální. Řez bude precizní, ale bez hemostázy, hojení rány bude rychlé (obr. 2A).
- Tlumená křivka je nejvhodnější pro koagulaci. Jedná se o přerušovanou křivku s vyšším napětím (až několik kV). Proud je do tkáně aplikován v pulzech, kdy aktivních je 6–10 % času a zbylých 90–94 % času je pasivních (obr. 3). Teplo vzniká pomaleji, šíří se kondukcí do okolní tkáně. Zóna termálního poškození je větší. Hojení rány je pomalejší (obr. 2C).
- Kombinovaná křivka – současné elektrochirurgické generátory produkují obě tyto křivky a jejich kombinace. Kombinací obou křivek vytvářejí tzv. směsný proud, který je vhodný pro řez se simultánní koagulací (obr. 4). Řez je méně precizní s variabilním poškozením laterálních okrajů při dostatečné hemostáze (24) (obr. 2B).
Obr. 1. Netlumená křivka řezacího proudu. Kontinuální sinusová křivka s nízkým napětím. Teplo v tkáni bude vznikat velmi intenzivně. 
Obr. 2. Řez tkání v základních režimech. A–řez v režimu cut. Precizní řez bez hemostázy. B–řez v režimu cut/coag (blend). Méně precizní řez s variabilním poškozením laterálních okrajů při dostatečné hemostáze. C–řez v režimu coag. Řez se značným termálním poškozením okrajů. 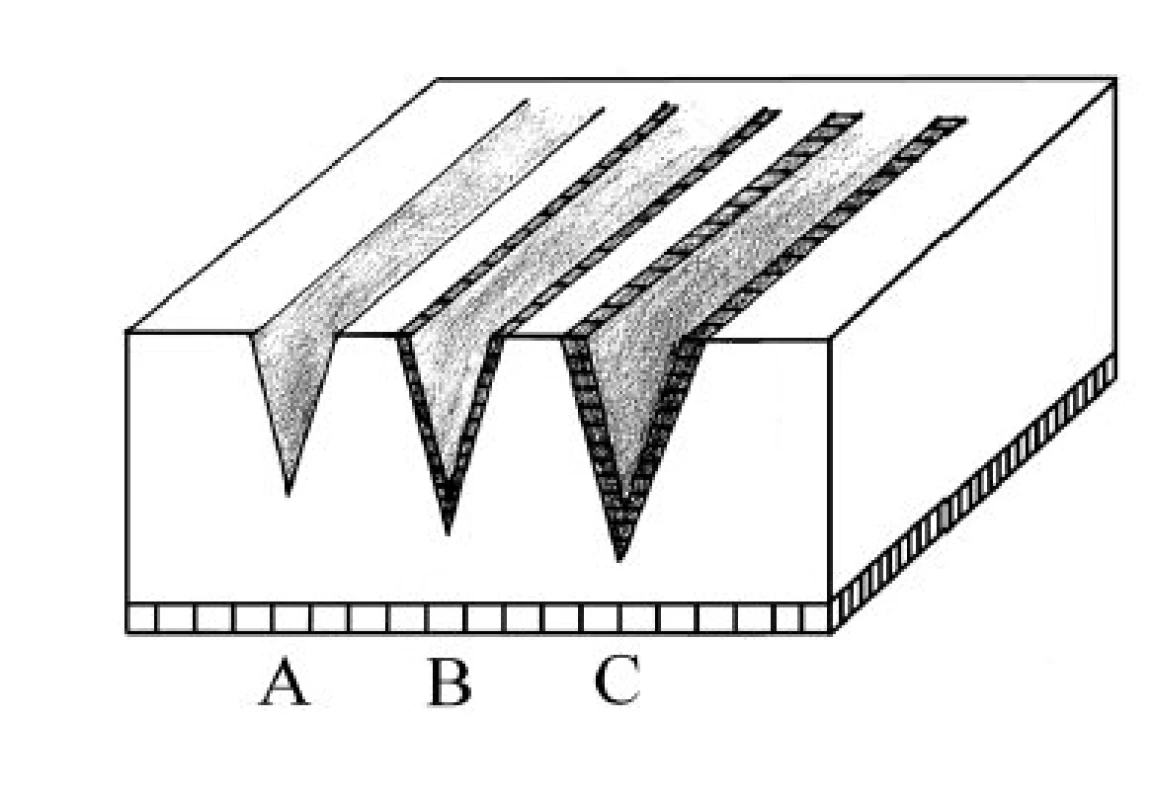
Obr. 3. Tlumená křivka koagulačního proudu. Přerušovaná křivka s vyšším napětím (až několik kV). Proud je do tkáně aplikován v pulzech. Aktivních je 6–10 % času, zbylých 90–94 % času je pasivních. 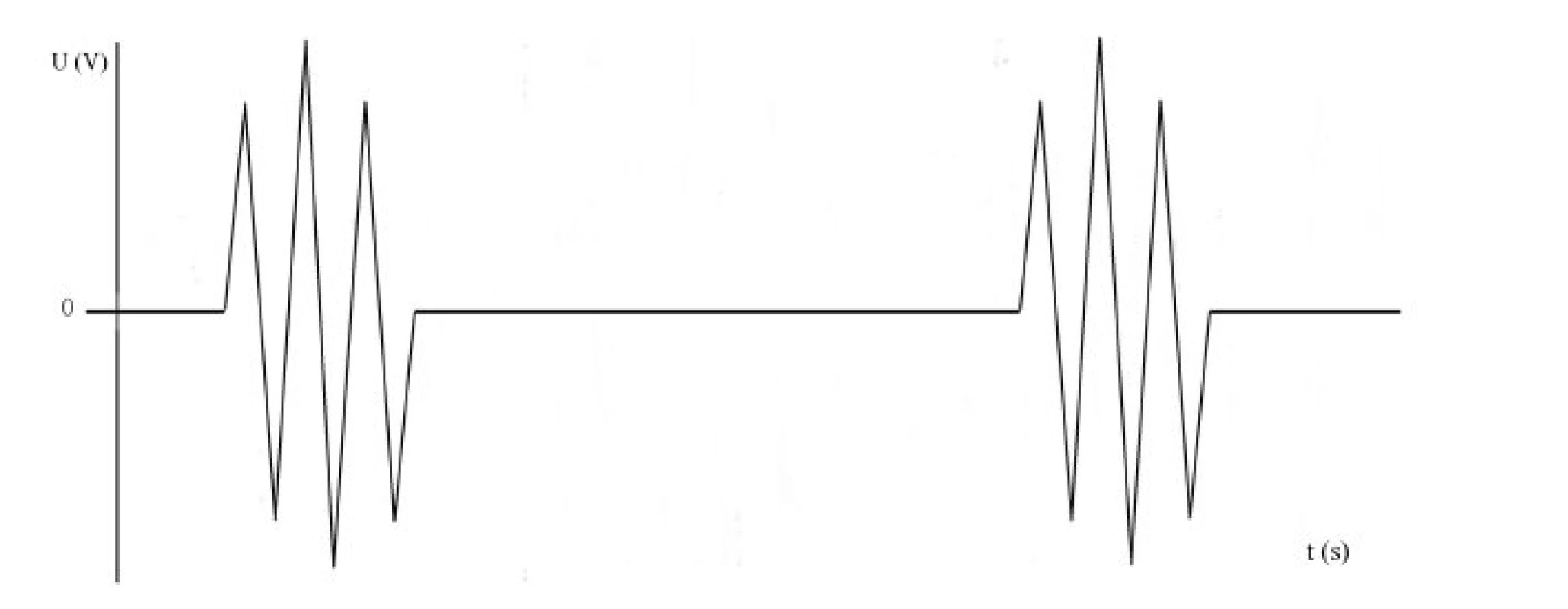
Obr. 4. Křivka směsného proudu. Nejedná se o směs předchozích křivek. Křivka je částečně tlumená s vrcholy vyššího napětí. Řez je méně precizní s variabilním poškozením laterálních okrajů při dostatečné hemostáze. 
Mezi elektrochirurgickými jednotkami neexistuje standardní kalibrace. Výstupní energie mezi jednotlivými jednotkami varíruje a identické nastavení se u jednotlivých přístrojů může lišit. Každá elektrochirurgická jednotka je jedinečná.
V elektrochirurgické praxi se užívají nejčastěji dva systémy: monopolární a bipolární:
- Monopolární
systém je tvořen generátorem radiofrekvenčního proudu,
malou aktivní elektrodou, která je součástí chirurgického nástroje
v operační ráně, a disperzní elektrodou, která je v kontaktu
s tělem pacienta na jiném místě. Proud vychází z generátoru, prochází
mezi nástrojem, pacientem, disperzní elektrodou a vrací se zpět do
generátoru (obr. 5). Proud na hrotu aktivní elektrody je koncentrován na velice
malé ploše. To má za následek vysokou hustotu proudu.
Obr. 5. Monopolární systém. Proud vychází z generátoru, prochází mezi nástrojem, pacientem, disperzní elektrodou a vrací se zpět do generátoru. Na hrotu elektrody je hustota proudu největší, zde je nejintenzivnější tvorba tepla. Elektrický proud se vrací do elektrochirurgické jednotky přes disperzní elektrodu s relativně velkým povrchem, který umožní proudu vrátit se o nízké hustotě bez signifikantního tepelného účinku. A–aktivní elektroda, B–disperzní (vratná) elektroda, C–elektrochirurgická jednotka, → – směr pohybu elektronů 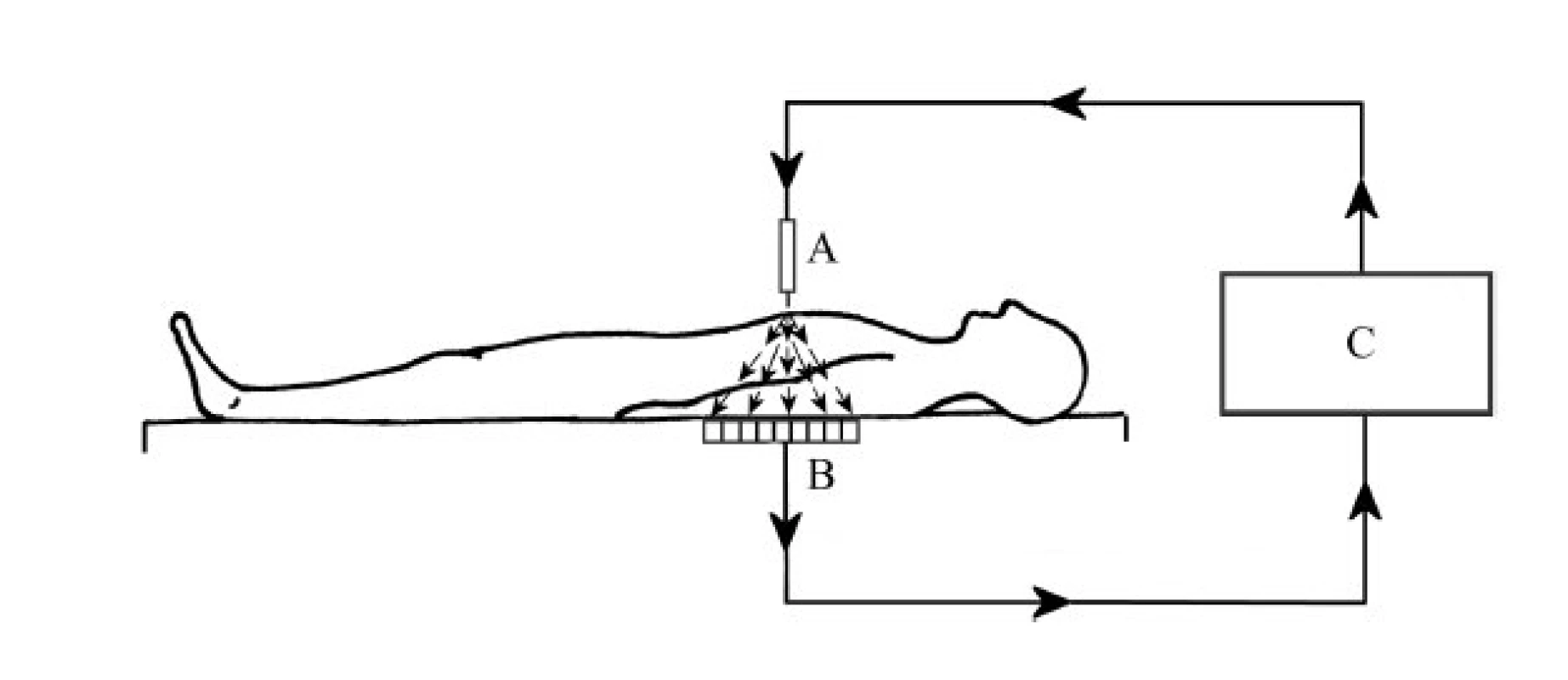
Vysoká hustota proudu v kombinaci s elektrickým odporem tkáně produkuje teplo, které vytváří požadovaný chirurgický účinek. Elektrická energie se při prostupu tělem rozptyluje velkou plochou tělesných tkání. Efektivní hustota proudu a odpor klesá a teplo již nevzniká. Elektrický proud se vrací do elektrochirurgické jednotky přes disperzní elektrodu. Ve srovnání s aktivní elektrodou v rukojeti nástroje má disperzní elektroda relativně velký povrch, který je v kontaktu s tělem pacienta. Umožní proudu vrátit se o nízké hustotě s nízkou intenzitou bez signifikantního tepelného účinku (popálení) (20).
V monopolárním systému lze pracovat v různých nastavitelných režimech v závislosti na očekávaném chirurgickém účinku. Jednotlivé režimy mají přednastaven tvar křivky a poměr napětí (V) a proudu (I) při stejné výstupní energii (Energie = VxI). Základními režimy jsou řez a koagulace. V režimu řez lze často nastavit podrežimy čistý řez a řez s koagulací. V režimu koagulace lze nastavit podrežimy koagulace, fulgurace (jiskření). Chirurgický efekt je dosažen zvoleným režimem, zvolenou výstupní energií, velikostí a tvarem elektrody a technikou, jakou bude elektroda aplikována (14). - Bipolární systém je charakterizován tím, že obě elektrody jsou součástí
pracovního nástroje. Proud prochází pouze malým množstvím tkáně mezi nimi. Je
bezpečnější, protože proud neprochází celým tělem pacienta. Používá se proud
s nízkým napětím (10) (obr. 6). Bipolární systém se užívá nejčastěji
k hemostáze pečetěním drobných cév ne větších než 2-3 mm.
Obr. 6. Bipolární systém. Obě elektrody jsou součástí pracovního nástroje. Proud prochází pouze malým množstvím tkáně mezi nimi. Je bezpečnější, protože proud neprochází celým tělem pacienta. A, A´–bipolární elektroda, B–elektrochirurgická jednotka, → – směr pohybu elektronů 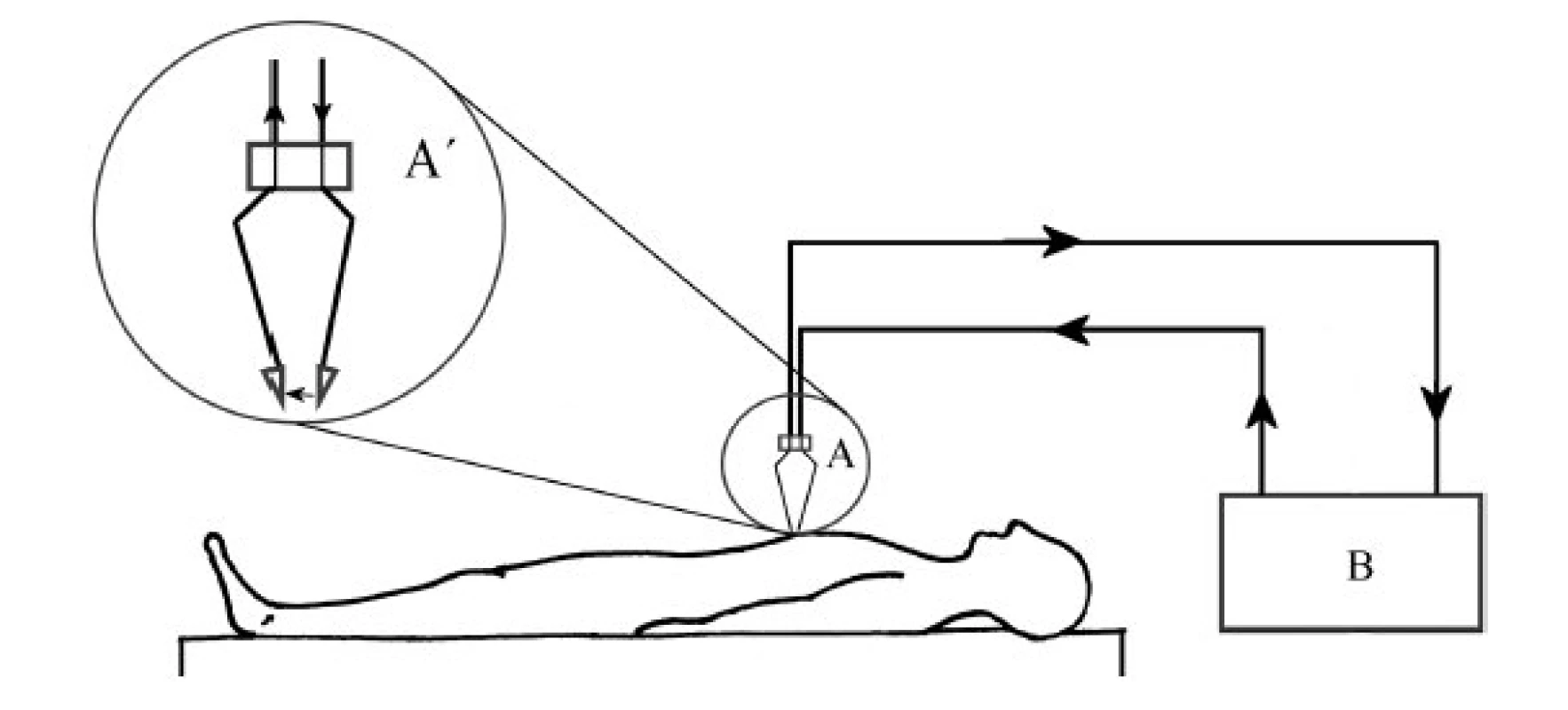
V současné době existují bipolární nástroje, které dokáží uzavřít cévy do průměru až 7 mm technologií trvalého uzávěru cév, electrosurgicalvessel sealing system (BiClamp, ERBE; LigaSure, Valleylab). Tyto technologie mohou zároveň sloužit i k řezu. Používají se zejména při laparoskopických a endoskopických operacích, ale také u otevřených chirurgických výkonů. Princip technologie spočívá v současné aplikaci mechanického tlaku a zahřátí tkáně radiofrekvenčním proudem na teplotu 70-95 °C. Při této teplotě se kolagen a elastin mění na želatinu. Jak želatina chladne při současné kompresi, dochází k pevnému trvalému uzávěru. - Multipolární systém je v podstatě bipolární systém, ve kterém je součástí hrotu pracovního nástroje více elektrod. Elektrický proud prochází mezi elektrodami kapalným nebo plynným médiem (nejčastěji fyziologický roztok), v němž dochází k excitaci částic, tzv. plazmě. Chirurgický účinek vzniká usměrněním energie do tkání plazmou. Energie je předávána tkáním excitovanými částicemi. Dochází k rozrušení buněčných vazeb za nízkých teplot kolem 40 °C. Tento účinek na tkáň je nazýván koblace.
Hemostatického účinku lze kromě radiofrekvenční elektrochirurgie dosáhnout elektrokauterem, ultrazvukovým skalpelem nebo laserem (tab. 3).
Elektrokauter je zařízení, které stejnosměrným proudem zahřívá aplikátor. Zahřátý aplikátor (rozžhavená drátěná klička) předává teplo tkáním kondukcí.
Ultrazvukový skalpel zahřívá tkáň mechanickým kmitáním o frekvenci vyšší než 20 kHz (55,5 kHz). Při práci s ultrazvukovým skalpelem se ve tkáních vytváří teplota od 50 do 100 °C. Tepelná energie ultrazvukového skalpelu se šíří do okolí aplikace minimálně, čímž se eliminuje tepelné poškození živých tkání a odpadá reflexní dráždění nervů. Dokáže uzavírat cévy do průměru 5 mm (Ethicon Harmonic Scalpel, Johnson & Johnson).
Laser je zařízení, které emituje úzký světelný paprsek, který je monochromatický a koherentní. Jedná se o elektromagnetické vlnění, jehož nosnou jednotkou je foton. Princip je založen na tepelném účinku, který vzniká absorpcí světelného paprsku tkání. Různé tkáně absorbují paprsky o různé vlnové délce.
KOMPLIKACE ELEKTROCHIRURGIE
Elektrochirurgické nástroje jsou potenciálně destruktivní. Celková incidence rozpoznaných poranění elektrickým proudem při elektrochirurgii je mezi jedním až třemi pacienty na 1000 operací (11, 23). Nechtěná poranění elektrickým proudem mohou být způsobena aktivní elektrodou i pasivní elektrodou.
Poranění aktivní elektrodou vznikají chybným nastavením přístroje se vznikem nežádoucího účinku v ráně (řez v koagulačním režimu, selhání aktivačního signálu, nadměrně nastavená výstupní energie). Nežádoucí, nechtěná aktivace elektrody může poranit pacienta, instrumentační sestru či způsobit požár (elektroda je v kontaktu s necílovou tkání, elektroda uložená na pacientovi, na hořlavém materiálu instrumentačního stolku). K zapálení či explozi hořlavého materiálu může dojít vnikem nechtěného elektrického oblouku nebo jiskřením při řezu či fulguraci (dezinfekční roztoky, chirurgické roušky, střevní plyn, kyslíkem obohacená atmosféra, anesteziologické plyny). Poranění necílové tkáně mohou vzniknout únikem proudu poškozenou izolací (opakovaná sterilizace, pořezání, poškrábání, abraze materiálu instrumentáriem), kapacitní vazbou (působením elektrického proudu indukovaného kapacitací na jiný instrument nebo tkáň přes neporušenou izolaci (častější při endoskopických výkonech).
Poranění pasivní vratnou elektrodou je způsobena vysokou koncentrací elektrického proudu v místě kontaktu elektrody s kůží. Důsledkem je popálení kůže. Nejčastější příčiny jsou nedostatečný kontakt povrchu elektrody s kůží (manipulace s pacientem nebo elektrodou během operace), efekt hrany (malá vzdálenost vratné elektrody od aktivní elektrody s koncentrací proudu na bližší hraně vratné elektrody), vysoká hodnota elektrochirurgického proudu a dlouhá doba aplikace, aplikace elektrody v místě, kde je pod kůží kost, tkáň s vysokým odporem (koleno). Dochází k nárůstu odporu s nárůstem napětí, zvýšenou tvorbou tepla a popálením kůže (18). Riziko kožního popálení bylo sníženo u moderních elektrochirurgických jednotek, které mají integrovánu vratnou elektrodu s kontrolou kvality kontaktu. Pokud je tato elektroda ve špatném kontaktu s kůží pacienta, elektrochirurgická jednotka zastaví tok elektrického proudu.
Může také dojít k popálení v místě nechtěného úniku elektrického proudu. Pokud se proud nevrací z pacienta cestou disperzní elektrody, ale uniká do země nebo do cizích vodivých částí (konstrukce operačního stolu, elektrody EKG monitoringu…), jedná se o tzv. svodový proud. V místě úniku proudu z těla pacienta o vysoké hustotě, dojde ke vzniku tepla s možností popálení (7). Popálení přes použité EKG elektrody byly v minulosti popsány (3).
Kouř vznikající při elektrochirurgii může vážně poškodit personál operačních sálů. Závažná je zejména expozice personálu kancerogenním látkám obsažených v párách vznikajících odpařováním tkáně (8, 13, 21, 25). Bylo prokázáno, že spektrum (pára a částice) obsažené v kouři způsobeného laserem a elektrochirurgií, je podobný. Kouř obsahuje vodu, karbonizované částice, intaktní buňky, bakterie, viry a potenciálně toxické a kancerogenní plyny (2, 25). K poklesu rizika virového přenosu jsou doporučovány odsávače kouře. Bakterie a viry v tomto kouři mohou být pozorovány až 72 hodin. Je doporučováno, aby byla provedena vhodná opatření, aby se zabránilo expozici kůže, očí a sliznic těmto částicím (25).
Interference (elektromagnetické emise – EMI, electromagnetic interference) mohou být také možnou komplikací elektrochirurgie. Všechna elektrická zařízení vyzařují elektromagnetické emise. Je to záření, které je vedlejším produktem elektrické nebo magnetické aktivity. Emise z jednoho zařízení může kolidovat s jinými zařízeními a způsobit potenciální problémy. Interference může vést ke ztrátě dat, degradaci kvality obrazu na monitorech, vyvolat problémy s počítačem nebo problémy s dalšími zařízeními. Tyto potíže jsou obecně kategorizované jako elektromagnetické rušení (7). Vysokofrekvenční elektrochirurgický proud může interferovat se srdečními kardiostimulátory a zapříčinit tak arytmie a přechodně znemožnit přístrojový EKG monitoring (15, 22).
Komplikacím se může předejít, pokud uživatel elektrochirurgie rozumí její fyzice, mechanismu, jakým pracuje, a při používání těchto nástrojů uplatňuje vhodná preventivní opatření.
NORMATIVNÍ DOKUMENTY
Z hlediska bezpečnosti a nezbytné funkčnosti platí pro radiofrekvenční chirurgické přístroje soubor technických norem ČSN EN. Tyto dokumenty jsou v souladu s evropskou směrnicí 93/42/EEC. Pro vysokofrekvenční chirurgické přístroje existují i technické normy, které jsou určeny přímo pro zdravotnická pracoviště (ČSN IEC 1289). Další normativní dokumenty jsou obecnějšího charakteru pro zkoušení přístrojů (ČSN EN 62353) a pro informování administrativního a zdravotnického personálu (ČSN IEC 930, ČSN IEC 1258).
ZÁVĚR
Znalosti historického vývoje, fyzikálních jevů, histologického účinku a technologického pokroku jsou nezbytné pro úplné a bezpečné využití této metody. Protože elektrochirurgické přístroje využívají elektrický proud a produkují teplo, mohou být spojeny s rizikem popálení nebo jiným poškozením elektrickým proudem. Komplikacím se může předejít, pokud uživatel elektrochirurgie rozumí její fyzice, mechanismu jakým pracuje, a při používání těchto nástrojů uplatňuje vhodná preventivní opatření.
MUDr. Karel Matler
ORL oddělení Nemocnice ve Frýdku-Místku, p.o.
E. Krásnohorské 321
738 18 Frýdek-Místek
e-mail: k.matler@centrum.cz
Zdroje
1. American National Standard for Electrosurgical Devices. HF18, 1994, American National Standards Institute.
2. Baggish, M.: Presence of human immunodeficency virus DNA in laser smoke. Lasers Surg. Med., 11,1991, s 197-203.
3. Bond, W. H.: Electrical hazards of disposable monitoring electrodes. Lancet, 1, 1975, s. 852-863.
4. Cushing, H.: Electrosurgery as an aid to the removal of intracranial tumors. Surg. Gynecol. Obstet, 47,1928, s. 751-784.
5. D’Arsonval, A.: Action physiologique des courants alternatifs. A grande frequence. Arch. Physiol. Norm. Pathol., 5, 1893, s. 401-408.
6. D’Arsonval, A.: Action physiologique des courants alternatifs. J. C. R. Soc. Biol. (Paris), 43, 1891, s. 283-286.
7. De Marco, M., Maggi, S.: Evaluation of stray radiofrequency radiation emitted by electrosurgical devices, Phys. Med. Biol., 51, 2006, s. 3347-3358.
8. Gatti, J. E., Byrnat C. J., Barrett, Noone, R., Murphy, J. B.: The mutagenicity of electrosurgical smoke. Plast. Reconst. Surg., 89, 1992, 5, s. 781-784.
9. Glover, J. L., Bendick, P. L., Link, W. J.: The use of the termal knifes in surgery: electrosurgery, lasers, plasmascalpel. Curr. Probl. Surg., 15, 1978, s. 1-78.
10. Greenwood, J. Jr.: Two point coagulation. A new principle and instrument for applying coagulation current in neurosurgery. Am. J. Surg., 50, 1940, s. 267-270.
11. Helfman, S. M., Berry, A. J.: Review of electrical safety and electrosurgery in the operating room. Am. J. Anesthesiol, 26, 1999, s. 313-320.
12. Hill, F. T.: Haris Peyton Mosher.Historical vignette. Arch. Otolaryngol, 47, 1966, s. 751-784.
13. Hoglan, M.: Potential hazards from electrocautery plume. Canadian Operating Room Nurs J., 13, 1995, 4, s. 10-16.
14. Hoglan, M.: Potential hazards from electrocautery plume. Canadian Operating Room Nurs J., 13, 1995, 4, s. 10-16.
15. Honig, N. M.: The mechanism of cutting in electrosurgery. IEEE Trans Biomed. Eng., 22, 1975, s. 58-62.
16. Hungerbuhler, R. F., Scope, J. F., Reves, J. G.: Ventricular fibrillation associated with use of electrocautery. A case report. JAMA, 230,1974, s. 432-435.
17. Krusen, F. H.: William Gilbert the father of electro-therapy. Arch. Phys. Ther X-ray Radium, 12, 1931, s. 737-743.
18. LaCourse, J. R., Miller, W. T., Vogt, M., Selikowitz, S. M.: Effect of high frquency current on nerve and muscle tissue. IEEE Trans. Biomed. Eng., 32, 985, 1, s. 82-86.
19. Litt, L., Ehrenwerth, J.: Electrical safety in the operating room: important old wine, disguised new bottles. Anesth. Analg., 78,1994, s. 417-419.
20. O’Connor, J. L., Bloom, D. A., William, T.: Bovie and electrosurgery. Surgery, 119, 1996, s. 390-396.
21. Pearce, J.: Current electrosurgical practice: hazards. J. Med. Eng. Technol., 9, 1985, s. 107-111.
22. Sagar, P. M., Meagher, A., Sobczak, S., Wolff, B. G.: Chemical composition and potential hazards of electrosurgery smoke. Br. J. Surg., 83, 1996, 12, s. 1792.
23. Sebben, J. E.: Electrosurgery and cardiac pacemakers. J. Am. Acad. Dermatol, 9, 1981, s. 457-463.
24. Smith, T. L., Smith, J. M.: Electrosurgery in otolaryngology-head and neck surgery: Principles, advances and complications. Laryngoscope, 111, 2001, 5, s. 769-780.
25. Sobben J. E.: Cutaneus electrosurgery. Chicago, Year Book Medical Publishers, 33, 1989, 43, s. 139-175.
26. Winstin, C.: The efect of smoke plume generated during laser and electrosurgical procedures. Minim Invasiv Surg. Nurs, 8, 1994, s. 99-102.
27. Wu, M. P., Ou, C. S., Chen, S. L, Yen, E. Y., Rowbotham, R.: Complications and recommendation practices for electrosurgery in laparoscopy. Am. J. Surg., 179, 2000, s. 67-73.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2010 Číslo 3- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Sekundárna imunodeficiencia z pohľadu hematoonkológa
-
Všetky články tohto čísla
- Srovnání výsledků chirurgické a nechirurgické léčby nádorů hrtanu
- Záchovný protokol u nádorů orofaryngu
- Pepsin a slabě kyselý extraezofageální reflux
- Imunohistochemická exprese C-kit onkoproteinu u karcinomů slinných žláz (Pilotní studie)
- Šetrná dekongestiva a šetrné podání dekongestiv
- Vestibulárne evokované myogénne potenciály (VEMP) v diagnostike vestibulopatií
- Česká verze dotazníku kvality života pro pacienty s chronickou rinosinusitidou SNOT-22 (Sino-nasal outcome test)
- Psychologický pohled na plastiku boltců
- Základy radiofrekvenční elektrochirurgie
-
Půl života v Československu a půl ve Švýcarsku
K 80. narozeninám prof. MUDr. Karla Vrtičky, CSc. -
11. mezinárodní konference o kochleárních implantátech a ostatních implantabilních sluchových technologiích
(Švédsko, Stockholm, 30. června – 3. července 2010)
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Šetrná dekongestiva a šetrné podání dekongestiv
- Pepsin a slabě kyselý extraezofageální reflux
- Česká verze dotazníku kvality života pro pacienty s chronickou rinosinusitidou SNOT-22 (Sino-nasal outcome test)
- Vestibulárne evokované myogénne potenciály (VEMP) v diagnostike vestibulopatií
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy