-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Vestibulárne evokované myogénne potenciály – VEMP: štandardizácia metódy
Vestibular Evoked Myogenic Potentials – VEMP: Method Standardization
Vestibular evoked myogenic potentials –VEMP – represent an objective method of examination, a single method making it possible to evaluate the function of n. vestibularis inferior.
The authors deal with the method standardization in a group of 60 healthy individuals. Basic parameters such as latency, difference in latencies, amplitude, difference in amplitudes and intra-aural difference in single-channel and double-channel measurement are evaluated.
The method implication and the ability of correct interpretation of the results contributes to extended possibilities of diagnostics in inner ear diseases.Key words:
vestibular apparatus, evoked potentials.
Autoři: S. Krempaská; J. Kovaľ
Působiště autorů: Klinika ORL a chirurgie hlavy a krku LF UPJŠ, Košice prednosta prof. MUDr. J. Kovaľ CSc.
Vyšlo v časopise: Otorinolaryngol Foniatr, 59, 2010, No. 4, pp. 209-213.
Kategorie: Původní práce
Souhrn
Vestibulárne evokované myogénne potenciály–VEMP–je objektívna vyšetrovacia metóda, ktorá ako jediná umožňuje objektívne posúdiť funkciu n. vestibularis inferior.
V práci sa zaoberáme štandardizáciou metodiky vyšetrenia u 60-člennej skupiny zdravých jedincov. Hodnotíme základné parametre ako latencia, rozdiel latencií, amplitúda, rozdiel amplitúd a interaurálny rozdiel pri jednokanálovom a pri dvojkanálovom meraní.
Osvojenie si metodiky a schopnosť správnej interpretácie výsledkov prispieva k rozšíreniu možností diagnostiky chorôb vnútorného ucha.Kľúčové slová :
vestibulárny aparát, evokované potenciály.ÚVOD
Vnútorným zvukovodom prechádzajú 4 nervy – n. facialis, nervus cochlearis , n. vestibularis sup. a n. vestibularis inf.. Objektívne vyšetrovacie metódy ako elektroneuronogragia, kmeňové sluchové evokované potenciály, elektronystagmografia či postulografia nám umožňujú vyšetriť funkcie n. facialis, n. cochlearis, a n.vestibularis sup.. Objektívne vyšetrenie funkcie n. vestibularis inf. dlho nebolo možné.
Colebatch a Halmagyi (8) zaviedli test vyšetrenia vestibulárne evokovaných myogénnych potenciálov - VEMP. Základom tejto vyšetrovacej metódy je poznanie, že otolitové receptory makúl sakula môžu byť stimulované nízkofrekvenčnými silnými zvukovými podnetmi. Prenos stimulu (obr. 1) je zabezpečený cez n. vestibularis inf. do nucleus vestibularis lat. (Deiters) a ďalej cez tractus vestibulospinalis k motoneurónom m. sternocleidomastoideus (5, 6, 7).
Obr. 1. Schéma vestibulokolického reflexu. 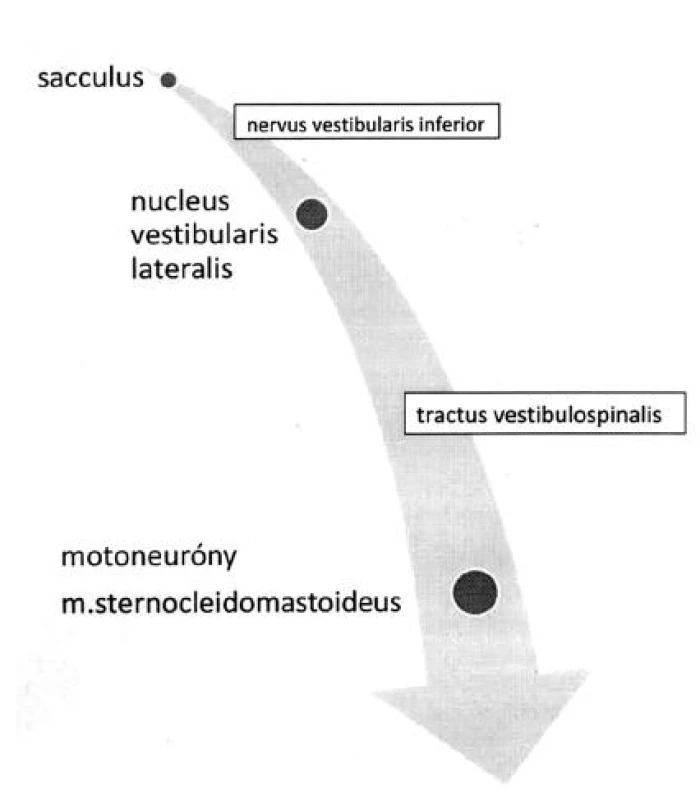
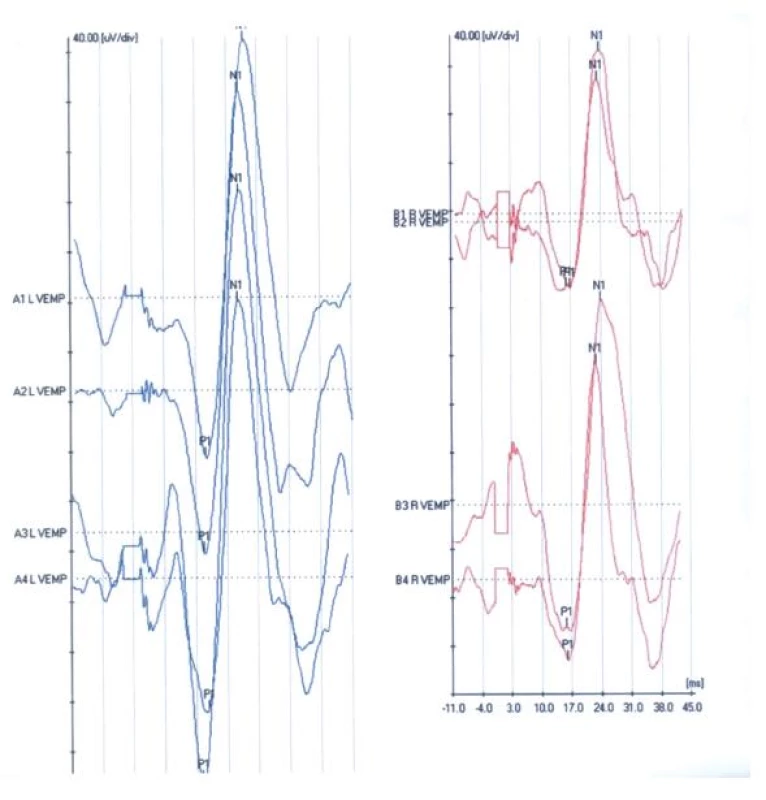
Výsledkom stimulácie je krivka VEMP zaznamenaná ako inhibičný myogénny potenciál krátkej latencie, nameraný ipsilaterálne z kontrahujúceho sa kývača (1, 3).
Cieľom práce je štandardizovať túto vyšetrovaciu metódu v našich podmienkach a po analýze výsledkov diskutovať o ich správnej interpretácii.
MATERIÁL A METODIKA
Súbor pozostáva zo skupiny 60 zdravých mladých ľudí (39 žien a 21 mužov) vo veku od 22 do 26 rokov, s vekovým priemerom 23,85 roka. Všetci boli bez prejavu choroby v strednom a vnútornom uchu a bez symptómov neurologickej choroby. U všetkých sme vykonali otomikroskopické vyšetrenie, tónovú prahovú audiometriu, tympanometriu a vyšetrenie strmienkového reflexu. Všetci splnili kritéria pre probantov, ktorí mali zdravé stredné ucho a sluch v norme.
Akustická stimulácia
Vyšetrenie sme realizovali na prístroji Navigator PRO system ABR (Bio-logic systems Corp., Mundelein, IL). Používali sme zvukovú stimuláciu prerušovaným nízkofrekvenčným tónom v 200ms intervaloch (stimulačná rýchlosť 5/s) s intenzitou 100 dB a frekvenciou 1000 Hz. Akustická stimulácia bola vždy monoaurálna pomocou slúchadiel typu Telephonics 296 D 000-2 TDH 39P.
Zapojenie elektród
U pacientov sme použili dva spôsoby merania potenciálov, a to: jednokanálové (1 CH) a dvojkanálové (2 CH). Pri dvojkanálovom meraní je svalová aktivita z kývača snímaná pomocou dvoch aktívnych elektród uložených symetricky na najviac prominujúcu časť kývača, približne v strednej časti medzi hrotom hlávkového výbežku a sternom. Uzemňovacia elektróda je uložená na čelo pacienta. Referenčná elektróda je umiestnená na sternum.
Pri jednokanálovom zapojení sa aktívna elektróda umiestňuje na sval, z ktorého sa meria aktivita. Referenčná elektróda je zapojená na kontralaterálnej strane a uzemňovacia elektróda sa umiestni na sternum.
Pacientov sme vyšetrovali v ležiacej polohe, pričom hlava zvierala s horizontálou uhol asi 30°. Po spustení zvukového stimulu pacient nadvihol hlavu nad podložku a mierne ju rotoval od stimulovaného ucha.
EMG záznam bol zosilnený a filtrovaný (10-1500 Hz). Výsledok vznikol sumáciou a spriemerňovaním 200 odpovedí pri jednom vyšetrení. Vyšetrenie sa vždy vykonávalo v dvoch za sebou idúcich sekvenciách.
Hodnotenie VEMP
Odpoveď sa zobrazí ako pozitívna a negatívna vlna, ktorej vrcholy sa označujú p13 a n23 (obr. 2). Druhý komplex vĺn sa znázorňuje ako negatívna a pozitívna vlna, označované n34 a p44. Hodnotí sa latencia vĺn p13 a n23 a rozdiel latencií (peak to peak latency) p13-n23. Ďalej sa hodnotí amplitúda vĺn p13 a n23, rozdiel amplitúd p13-n23, no najmä interaurálny rozdiel amplitúd. Na výpočet interaurálneho rozdielu latencií a amplitúd sme v našej štúdii využili štandardnú schému:
Pomer symetrie: 100x(amplitúda vľavo - amplitúda vpravo)/(amplitúda vľavo + amplitúda vpravo).
VÝSLEDKY
Zo 60 vyšetrených sme VEMP zaznamenali v 59 prípadoch. U 15 % vyšetrených bola prítomná odpoveď iba na jednej strane. Pri opakovanom vyšetrení sme u všetkých probantov zachytili normálnu odpoveď. Prvý vlnový komplex prezentovaný vlnami p13 a n23 bol prítomný u 59 jedincov, kým druhý vlnový komplex bol prítomný iba u 44 jedincov, čo predstavuje 74,5 %.
Jednokanálové meranie: Vpravo - latencia vlny p13 bola v priemere 13.51ms s minimálnou hodnotou 11.5ms a maximálnou 17.0ms, latencia vlny n23 bola v priemere 20,86ms s minimálnou hodnotou 16,7ms a maximálnou 28,9ms (graf 1). Vľavo - priemerná latencia vlny p13 bola 15,30ms s minimálnou hodnotou 11,3ms a maximálnou 18,3ms a priemerná latencia vlny n23 bola 23,45ms s minimálnou hodnotou 17ms a maximálnou hodnotou 30,2ms (graf 2). Rozdiel latencií p13-p23 vpravo bol v priemere 7,34 (minimálny 4,78 a maximálny 10,9). Rozdiel latencií vľavo bol v priemere 7,73 (minimálny 3,8 a maximálny 11,9).
Graf 1. Latencie vĺn vpravo. 1. Rozsah latencií vlny p13 pri 1CH meraní; 2. Rozsah latencií vlny p13 pri 2CH meraní; 3. Rozsah latencií vlny n23 pri 1CH meraní; 4. Rozsah latencií vlny n23 pri 2CH meraní. 
Graf 2. Latencie vĺn vľavo. 1. Rozsah latencií vlny p13 pri 1CH meraní; 2. Rozsah latencií vlny p13 pri 2Chmeraní; 3. Rozsah latencií vlny n23 pri 1CH meraní; 4. Rozsah latencií vlny n23 pri 2CH meraní. 
Priemerná amplitúda vlny p13 bola vpravo 49,55uV (minimálna 21uV a maximálna 180uV), vľavo bola priemerná amplitúda 93,59uV ( minimálna 23uV a maximálna 243,0uV). Priemerná amplitúda vlny n23 bola vpravo 77,8uV (minimálna 42uV a maximálna 237,0uV), vľavo bola priemerná amplitúda 123,4uV (minimálna 31uV a maximálna 261,3uV) (graf 3, graf 4). Rozdiel amplitúd bol v priemere vpravo 28,24 a vľavo 29,8. Interaurálny rozdiel amplitúd (IAD) bol v priemere 9,4.
Graf 3. Amplitúdy vĺn vpravo. 1. Rozsah amplitúd vlny p13 pri 1CH meraní; 2. Rozsah amplitúd vlny p13 pri 2CH meraní; 3. Rozsah amplitúd vlny n23 pri 1CH meraní; 4. Rozsah amplitúd vlny n23 pri 2CH meraní. 
Graf 4. Amplitúdy vĺn vľavo. 1. Rozsah amplitúd vlny p13 pri 1CH meraní; 2. Rozsah amplitúd vlny p13 pri 2CH meraní; 3. Rozsah amplitúd vlny n23 pri 1CH meraní; 4. Rozsah amplitúd vlny n23 pri 2CH meraní. 
Dvojkanálové meranie: Vpravo - latencia vlny p13 bola v priemere 15,576 ms s minimálnou hodnotou 12,7ms a maximálnou hodnotou 21,0ms. Latencia vlny n23 bola v priemere 22,97ms s minimálnou hodnotou 19,67ms a maximálnou hodnotou 27,0ms (graf 1). Vľavo – latencia vlny p13 bola v priemere 14,9ms s minimálnou hodnotu 11,9ms a maximálnou hodnotou 18,3 ms, latencia vlny n23 bola v priemere 23,09ms s minimálnou hodnotou 18,7 ms a maximálnou 30,4ms. Rozdiel latencií p13-p23 vpravo bol 7,4 (minimálny 4,4 a maximálny 10,5). Rozdiel latencií vľavo bol v priemere 8,12 (minimálny 5,0, maximálny 11,4).
Priemerná amplitúda vlny p13 bola vpravo 103,175uV (minimálna 34uV a maximálna 240uV), vľavo bola priemerná amplitúda 92,5uV (minimálna 25uV a maximálna 197uV). Priemerná amplitúda vlny n23 bola vpravo 146,04 uV (minimálna 37uV a maximálna 435uV), vľavo 132,22uV (minimálna 27uV a maximálna 333,1uV) (graf 3, graf 4). Rozdiel amplitúd bol v priemere vpravo 51,2 a vľavo 35,33. Interaurálny rozdiel amplitúd (IAD) bol v priemere 8,89.
DISKUSIA
Vyšetrenie VEMP sa v klinickej praxi využíva už viac ako desať rokov. Počas tohto obdobia sa jednotlivé pracoviská venovali metodike vyšetrenia, štandardizácii hodnotenia a interpretáci výsledkov ako aj možnostiam jeho využitia v otolaryngológii (1, 2, 3, 4, 5, 6, 7, 8, 9, 10).
V našej odbornej literatúre podľa našich vedomostí doteraz nebola o tejto vyšetrovacej metóde publikovaná práca.
Na našom pracovisku vykonávame vyšetrenie VEMP od novembra 2008. Cieľom tejto práce bolo poskytnúť informácie o metodikách vyšetrenia VEMP, ich štandardizácii v našich podmienkach na kontrolnej skupine 60 zdravých mladých jedincov.
Všetci mali normálny nález fyzikálneho otorinolaryngologického vyšetrenia a sluchový prah do 20 dB. V 15 % prípadov sme pri prvom vyšetrení potenciály nezachytili. Pri opakovanom vyšetrení odpoveď nebola prítomná už iba u jedného pacienta.
Hodnotili sme prvý vlnový komplex zložený z pozitívnej p13 a negatívnej n23 vlny. Druhý vlnový komplex (vlny n34 a p44) sa síce vyskytuje u väčšiny zdravej populácie, no v literatúre sa mu venuje málo pozornosti (10). Najväčším dôvodom je pravdepodobne jeho obmedzené klinické využitie, keďže až v 40 % prípadoch v zdravej populácie tento komplex chýba. Na rozdiel od prvého vestibulárneho komplexu má tento kochleárny pôvod. Nedávne štúdie ale upozorňujú na potrebu vyššej stimulačnej intenzity pri jeho vyšetrení. Pri stimulácii 105 dB bol komplex prítomný u 75 – 85 % vyšetrených (3). U našich vyšetrených sme pri hraničnej akustickej stimulácii jednoznačne mohli zachytiť druhý vlnový komplex v 74,5 %.
Zamerali sme sa na meranie latencií vlny p13, n23, rozdielu latencií p13-n23. Rovnako nás zaujímali amplitúdy vĺn p13 a n23, rozdiel amplitúd p13-n23 a interaurálny rozdiel. Porovnávali sme výsledky pri jednokanálovom a pri dvojkanálovom meraní.
Pri jednokanálovom meraní bola latencia vlny p13 vpravo v priemere 13,51ms, pri dvojkanálovom 15,3ms. Latencia vlny n23 pri jednokanálovom meraní bola vpravo v priemere 20,86 ms a pri dvojkanálovom 22,97ms. Rozdiel latencií bol vpravo pri 1CH meraní 7,34 a pri 2CH meraní 7,4. Vľavo pri 1CH meraní boli namerané latencie vlny p13 v priemere 15,3ms, kým pri 2CH meraní 14,9ms. Latencie vlny n23 boli pri 1CH meraní v priemere 23,45ms, kým pri 2CH 23,09ms. Rozdiel latencií pri 1CH meraní bol 7,73, pri 2CH meraní 8,12.
Homogénnu skupinu pacientov sme vybrali aj pre známe informácie o vplyve veku na latencie vĺn (4). Zapala a Brey zistili predĺžené latencie vĺn p13 a n23 so stúpajúcim vekom. Namerali priemerné predĺženie latencie pre vlnu p13 o 0,023-0,05ms za rok a pre vlnu n23 o 0,016-0,03ms za rovnaké obdobie. Predpokladá sa, že dôvodom predlžovania latencií je alterácia prenosu signálu z otolitov centrálnym nervovým systémom. Signifikantný vplyv zhoršenia funkcie periférneho vestibulárneho aparátu sa nepotvrdil. Významne k tejto skutočnosti prispieva aj faktor poklesu počtu myelinizovaných vlákien vestibulárneho nervu zodpovedných za zhoršenie prenosu signálu (2).
Pri hodnotení amplitúd vpravo sme pri 1CH zapojení namerali u vlny p13 v priemere 49,55uV a pri 2CH 93,59uV. Amplitúdu vlny n23 sme namerali pri 1CH v priemere 77,8uV a pri 2 CH meraní 146uV. Pri meraní amplitúd vľavo sme pri 1CH meraní vlny p13 vľavo získali hodnoty v priemere 93,59uV a pri 2CH meraní hodnoty v priemere 92,5uV. Amplitúda vlny n23 bola pri 1CH meraní v priemere 123,4uV, kým pri 2CH 132uV. Rozdiel amplitúd bol pri 1 CH meraní vpravo 28,24, vľavo 29,8. Pri 2 CH meraní bol rozdiel vpravo 51,2uV, vľavo 35,33uV. Interaurálny rozdiel bol v priemere pri 1CH meraní 9,4 a pri 2CH meraní 8,89.
V literatúre sa udáva výraznejší interpersonálny rozdiel v hodnotách nameraných amplitúd v porovnaní s latenciou. Jednotlivé štúdie potvrdzujú až 20% pokles amplitúdy pre jednotlivé dekády. Uvažuje sa o viacerých príčinách zodpovedných za tento pokles. Predpokladá sa, že prvou príčinou je rýchlejší úbytok tých vestibulárnych vláskových buniek, ktoré sú potrebné pre správnu funkciu reflexného oblúka. Druhým dôvodom je väčšia pravdepodobnosť poškodenia aj ďalších štruktúr, ako napr. stredného ucha či citlivých senzorických a neurálnych buniek u ľudí vo vyššom veku. Rosenhall zistil stratu vláskových buniek o 6 % za dekádu medzi 40. a 90. rokom života a Bergstrom zaznamenal pokles počtu vestibulárnych nervových vlákien o 5,5 % počas daného obdobia života (2).
Je známe, že amplitúda jednoznačne a najvýraznejšie závisí od kontrakcie m. sternocleidomastoideus (9). Štúdie zaoberajúce sa fyziologickými zmenami EMG ale nezistili významný korelát poklesu svalového napätia so stúpajúcim vekom. Významné sú však interpersonálne rozdiely v každej vekovej kategórii. Ďalšie faktory ovplyvňujúce amplitúdu sú: intenzita stimulu, anatómia svalstva, množstvo podkožného tuku, impedancia kože, umiestnenie elektród (6).
Výsledky, ktoré sme zaznamenali (tab. 1), sú porovnateľné s výsledkami udávanými v rôznych štúdiách, ktoré sa venujú metodike tohto vyšetrenia. Pri porovnaní výsledkov pri jednokanálovom a dvojkanálovom meraní sa zistili zdanlivo nepodstatné rozdiely. Pri 1 CH meraní sa zistili na pravej strane mierne nižšie priemerné latencie vlny n13. Práve takáto včasná odpoveď môže byť príčinou diagnostického omylu. Záznam zobrazí kontrakciu m. auricularis post. a takúto odpoveď môžeme mylne považovať za krivku VEMP. Práve pre tieto chyby pri zázname na pravej strane sme museli vyšetrenie u spomínaných 9 pacientov opakovať. Ostatné hodnoty boli porovnateľné pri oboch meraniach.
Tab. 1. Celkový prehľad nameraných priemerných hodnôt latencií, rozdielu latencií, amplitúd a rozdielu amplitúd. 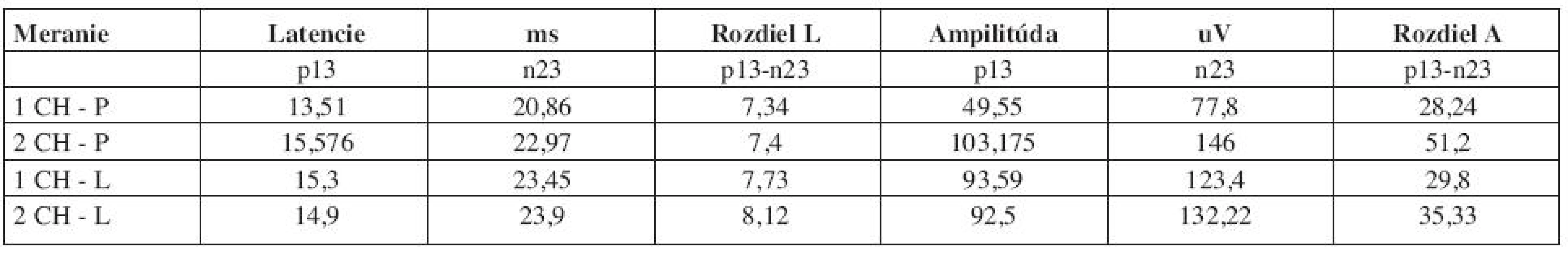
Najviac chýb sa robí nezvládnutím metodiky vyšetrenia, no i samotným vyšetrovacím postupom, ktorý vyžaduje, aby vyšetrovaný podržal hlavu nad podložkou dlhšie ako minútu. Problémom sa tak stáva skupina starších ľudí, pacientov s vertebrogénnymi chorobami a malých deti.
ZÁVER
Vyšetrenie funkcie vestibulokolického reflexu pomocou VEMP sa dnes stalo súčasťou širokej palety objektívnych vyšetrovacích metód. Zvládnutie metodiky je nevyhnutné pre dosiahnutie validných výsledkov a ich správnej interpretácie. Táto podmienka je nevyhnutá pre rozšírenie využitia výsledkov vyšetrení v klinickej praxi. Jednoznačne prispieva k rozšíreniu možností diagnostiky chorôb vnútorného ucha, o čom budeme referovať v ďalšej práci.
MUDr. Silvia Krempaská
Klinika ORL a chirurgie hlavy a krku
LF UPJŠ a FNLP
SNP 1
040 01 Košice
Slovenská republika
Zdroje
1. Beyea, J. A., Zeitouni,A. G.: Vestibular evoked myogenic potentials in healthy control subjects using the head rotation method. J. Otolaryngol Head Neck Surg., roč. 37, 2008, č. 4, s. 522-527.
2. Brantberg, K., Granath, K., Schart, N.: Age-related changes in vestibular evoked myogenic potentials. Audiol Neurotol, 12, 27, s. 247-253.
3. Eleftheriadou A., Defterreos, S. N., Zarikas, V. et al.: Vestibular myogenic potential eliciting in normal subjects: comparison of four different metods. J. Otolaryngol Head Neck Surg., roč. 37, č. 3, s. 704-711.
4. Chen, CH. N., Wang, S. J., Wang, CH. T. et al.: Vestibular evoked myogenic potentials in newborns. Audiol Neurotol, 12, 2007, s. 59-63.
5. Ito, K., Karina, S., Murofushi, T.: Effect of head position on vestibular evoked myogenic potentials with toneburst stimuli. Acta Otolaryngol, 107, 2007, s. 57-61.
6. Lee, K. J., Kim, M. S., Son, E. J. et al.: The usefulness of rectified VEMP. Clinic Experim Otolaryng, roč. 1, 2008, č. 3, s. 143-147.
7. Murofushi,T., Ochiai, A., Ozeki, H., Iwasaki, S.: Laterality of vestibular evoked myogenic potentials. Int. J. Audiol, 43, 2004, s. 66-68.
8. Tai, D., Hershkovitz, D., Kaminski, G., Bar, R.: Vestibular evoked myogenic potential threshold and seasickness susceptibility. J. Vestib. Res., 16, 2006, s. 273-278.
9. Vanspauwen, R., Wuyts, F. L., Van de Heyning, P. H.: Improving vestibular evoked myogenic potential reliability by using a blood pressure manometer. Laryngoscope, 116, 2006, s. 131-135.
10. Young, Y. H.:Vestibular evoked myogenic potentials: optimal stimulation and clinical application. J. Biomed. Science, 13, 2006, s. 745-751.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2010 Číslo 4- Subkutánne vs. intravenózne imunoglobulíny u pacientov s CLL
- Sekundárna imunodeficiencia z pohľadu hematoonkológa
- Protilátkové imunodeficiencie
- Detekcia a diagnostika primárnych imunodeficiencií v teréne - praktický prehľad v kocke
-
Všetky články tohto čísla
- Ototoxicita indukovaná cisplatinou - klinické sledování a stanovení individuální senzitivity
-
Obstrukční spánková apnoe – význam septoplastiky a turbinoplastiky
Část I (teoretická část) -
Obstrukční spánková apnoe – význam septoplastiky a turbinoplastiky
Část II (praktická část) - Hodnocení kvality závěru glottis
- PFAPA syndrom v ORL oblasti a jeho indikace k tonzilektomii
- Kawasakiho syndrom – možná příčina krční lymfonoditidy u dětí
- Vestibulárne evokované myogénne potenciály – VEMP: štandardizácia metódy
- Přehled metodických postupů subjektivního popisu vlastností hlasových projevů v oblasti poruch, patologie a terapie hlasu
- Endoskopická autofluorescencia v diagnostike nádorov hrtana
- Kostný vibrátor ukotvený do lebky (BAHA) - naše skúsenosti
- Současné možnosti léčby recidivující papilomatózy hrtanu
- Prof. MUDr. Jiří Hubáček, DrSc., osmdesátníkem
-
9. česko-německé ORL dny
(SRN, Bad Salzungen, 8. – 9. října 2010) -
Sympozium poruch polykání
(Pardubice, 22. – 23. října 2010) -
4. kurz fonochirurgie a rekonstrukční chirurgie hrtanu
(SRN, Würzburg, 14. – 17. července 2010) - Autorský a věcný rejstřík
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- PFAPA syndrom v ORL oblasti a jeho indikace k tonzilektomii
- Kawasakiho syndrom – možná příčina krční lymfonoditidy u dětí
- Vestibulárne evokované myogénne potenciály – VEMP: štandardizácia metódy
-
Obstrukční spánková apnoe – význam septoplastiky a turbinoplastiky
Část II (praktická část)
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy