-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Anomálie první žaberní štěrbiny
(cysty, fistuly, sinusy)
Anomaly of the First Branchial Cleft
(Cysts, Fistulas, Sinuses)Anomalies of the first branchial cleft are a group of inborn developmental defects of external ear which includes aplasias, atresia, stenoses, and external auditory duct duplicates. External auditory canal duplicates, also called cervical aural cysts (fistulas) can be divided in two basic types which differ from each other by histological structure, particularly in relation to the original auditory canal, parotid gland and facial nerve. The incidence of cervical aural fistulas is low and forms only 8% of all branchiogenic inborn developmental defects. An insufficient knowledge of the disease often results in a wrong diagnosis and subsequent therapy as demonstrated in our documentation of five patients hospitalized with this diagnosis at our clinic during a period of four years.
Keywords:
cyst, sinus, fistula, first branchial cleft, anomaly
Autoři: K. Sobotková
Působiště autorů: Lékařská fakulta Masarykovy Univerzity, Brno ; KDORL LF MU a FN Brno
Vyšlo v časopise: Otorinolaryngol Foniatr, 63, 2014, No. 4, pp. 232-238.
Kategorie: Kazuistiky
Souhrn
Anomálie 1. žaberní štěrbiny jsou skupinou vrozených vývojových vad zevního ucha, do kterých spadají aplázie, atrézie, stenózy a duplikatury zvukovodu. Duplikatury zevního zvukovodu, nazývané také cervikoaurální (colloaurální) cysty/píštěle, rozdělujeme do dvou základních typů, které se od sebe odlišují histologickou strukturou, především však vztahem k původnímu zvukovodu, příušní žláze a lícnímu nervu. Výskyt cervikoaurálních píštělí je nízký, jen asi 8 % všech branchiogenních vrozených vývojových vad. Nedostatečná znalost onemocnění vede často k chybné diagnóze a následné terapii, jak se snažíme dokumentovat u pěti pacientů hospitalizovaných s touto diagnózou během 4letého období na naší klinice.
KLÍČOVÁ SLOVA:
cysta, sinus, fistula, 1. žaberní štěrbina, anomálieÚVOD
Anomálie první žaberní štěrbiny spadají do skupiny vrozených vývojových vad branchiálního aparátu. Branchiální systém se zakládá v oblasti primitivního faryngu od 4. týdne embryonálního vývoje. Ve stáří 5 týdnů je tvořen 6 páry mezodermálních oblouků, ležících v transverzální rovině zevního krku, kterým odpovídá stejný počet oblouků na laterální stěně střeva. Oblouky jsou číslovány v kraniokaudálním směru, 5. a 6. oblouk je rudimentární, ostatní se významně podílejí na vývoji krku a obličeje. Každý oblouk je zprvu tvořen sloupcem mezenchymu (pochází z ektomezenchymových buněk neurální lišty), oddělených od sebe ektodermálními vkleslinami (branchiální štěrbiny) a entodermem faryngu (faryngeální výchlipky). Do mezenchymu oblouků prorůstá materiál paraaxiálního mezodermu, který tvoří svaly žaberních oblouků. Z ektomezenchymu se diferencuje vazivo, chrupavky a skelet žaberních oblouků. Do každého oblouku vrůstá příslušný hlavový nerv a tepna s žílou. Některé struktury (jazyk, štítná žláza, larynx, trachea) vznikají z ventrálně uloženého entodermu. Většina svalů krku je formována z mezenchymu žaberních oblouků.
První žaberní štěrbina, oddělující 1. (mandibulární)a 2. (hyoidní) žaberní oblouk, jako jediná ze čtyř původních perzistuje a dává vznik zevnímu zvukovodu, bubínku a části boltce (concha auriculae). Původně tvoří jakousi prohlubeň, tzv. primární zevní zvukovod (16). Z jejího dna pak ve 2. měsíci fetálního vývoje vrůstá do hloubky mezodermu epiteliální čep směrem k primitivní bubínkové dutině. Postupnou kanalizací solidního epitelového pruhu vzniká definitivní zvukovod, jehož dno je zevní vrstvou tympanické membrány. Zadní část původní žaberní štěrbiny vytvoří vchod zevního zvukovodu, střední se formuje v cavum conchae a přední oblast zaniká. Z mandibulárního a hyoidního oblouku vzniká 6 hrbolků, jejichž spojením se kolem konchy formuje boltec.
Ostatní žaberní štěrbiny a 3. a 4. žaberní oblouk jsou překryty 2. žaberním obloukem. Vznikne tak sinus cervicalis, který postupně zaniká (obr. 1, tab. 1)
Obr. 1. Grafický přehled derivátů branchiálního systému. 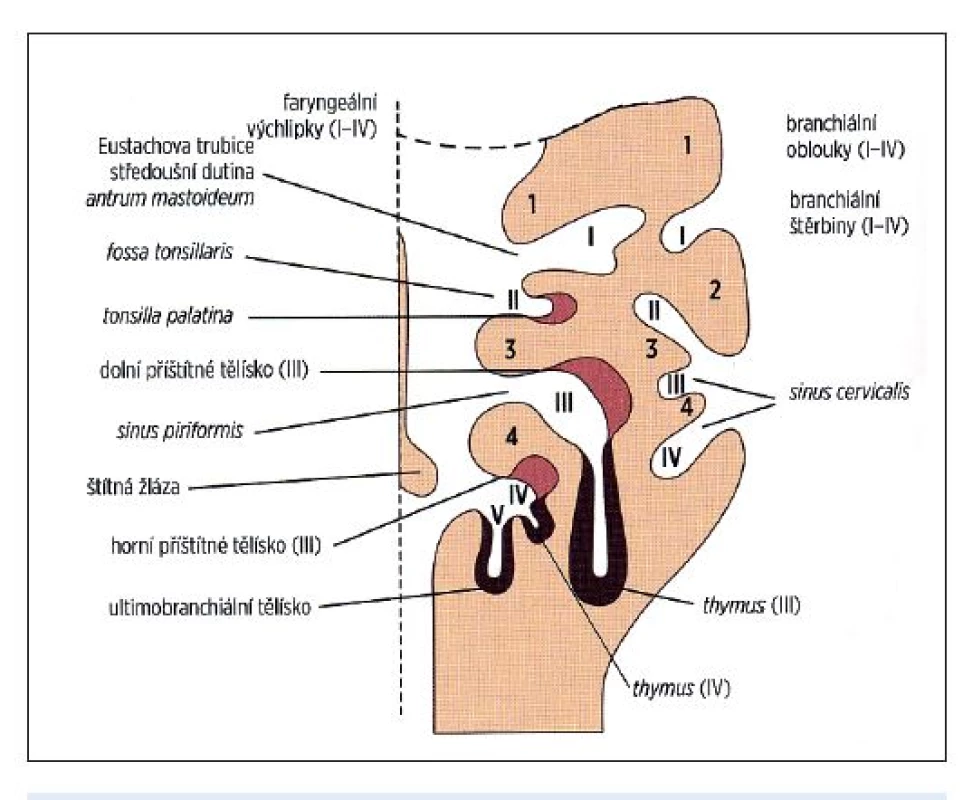
Tab. 1. Deriváty branchiálního systému. 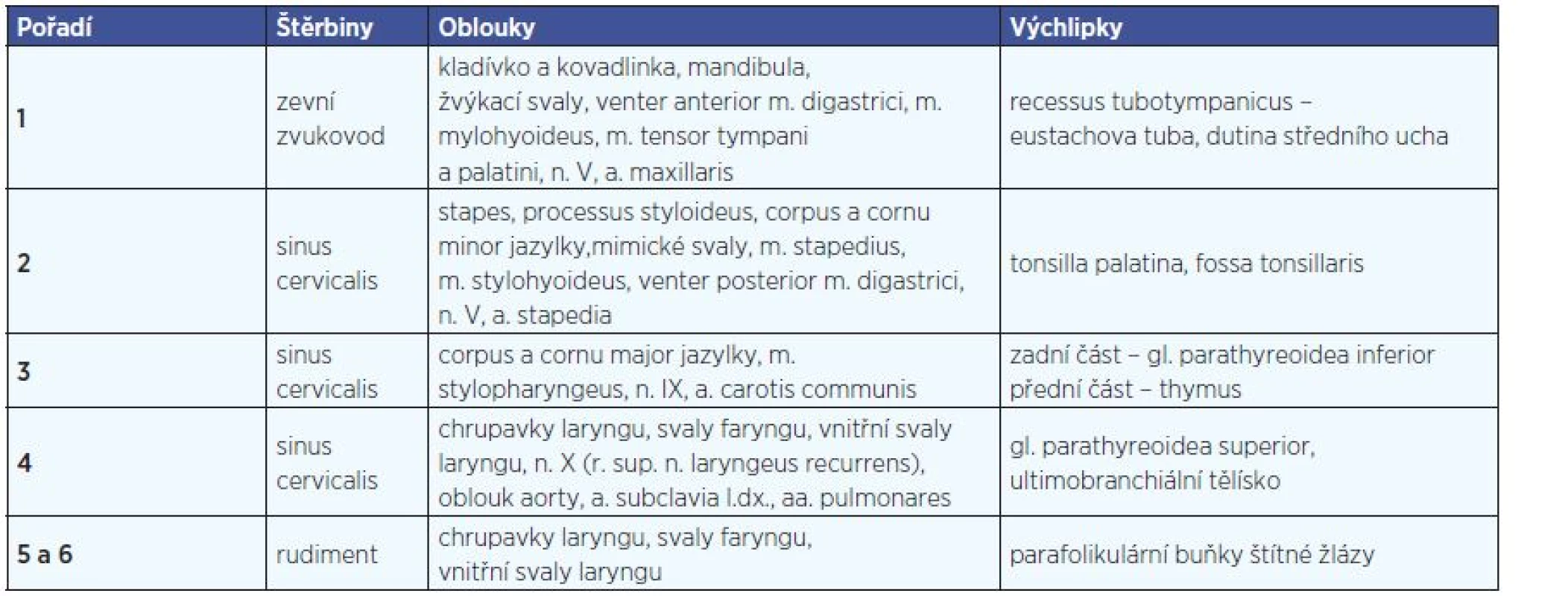
a. arteria, gl. glandula, l.dx. lateralis dextra, m. musculus, n. nervus, r. sup. ramus superior Anomálie branchiálních štěrbin vznikají při selhání jejich obliterace v období embryogeneze, a to ve formě cyst, sinusů nebo fistul (píštělí). Cysty jsou kulovité nebo oválné útvary bez zjevného ústí, bývají patrné na laterální straně krku v průběhu m. sternocleidomastoideus (dále m. scm). Ústí se však může sekundárně vytvořit při zánětu v oblasti cysty, její ruptuře a drenáži obsahu na povrch. Sinusy mají vytvořeno jen jedno ústí a jsou zakončeny slepě, často v podobě vakovitého rozšíření (jedná se vlastně o neúplné píštěle). Fistuly (úplné píštěle) mají dvě ústí, přičemž zevní je patrné podél předního okraje m. scm. a umístění druhého závisí na tom, ze které štěrbiny anomálie pochází (tab. 2). Asi 80 % anomálií z branchiálních štěrbin tvoří cysty/píštěle 2. branchiální štěrbiny (zvané také laterální), 8 % z 1. štěrbiny,z 3. a 4. štěrbiny jsou vzácné.
Tab. 2. Lokalizace vnitřních ústí fistul jednotlivých žaberních štěrbin. 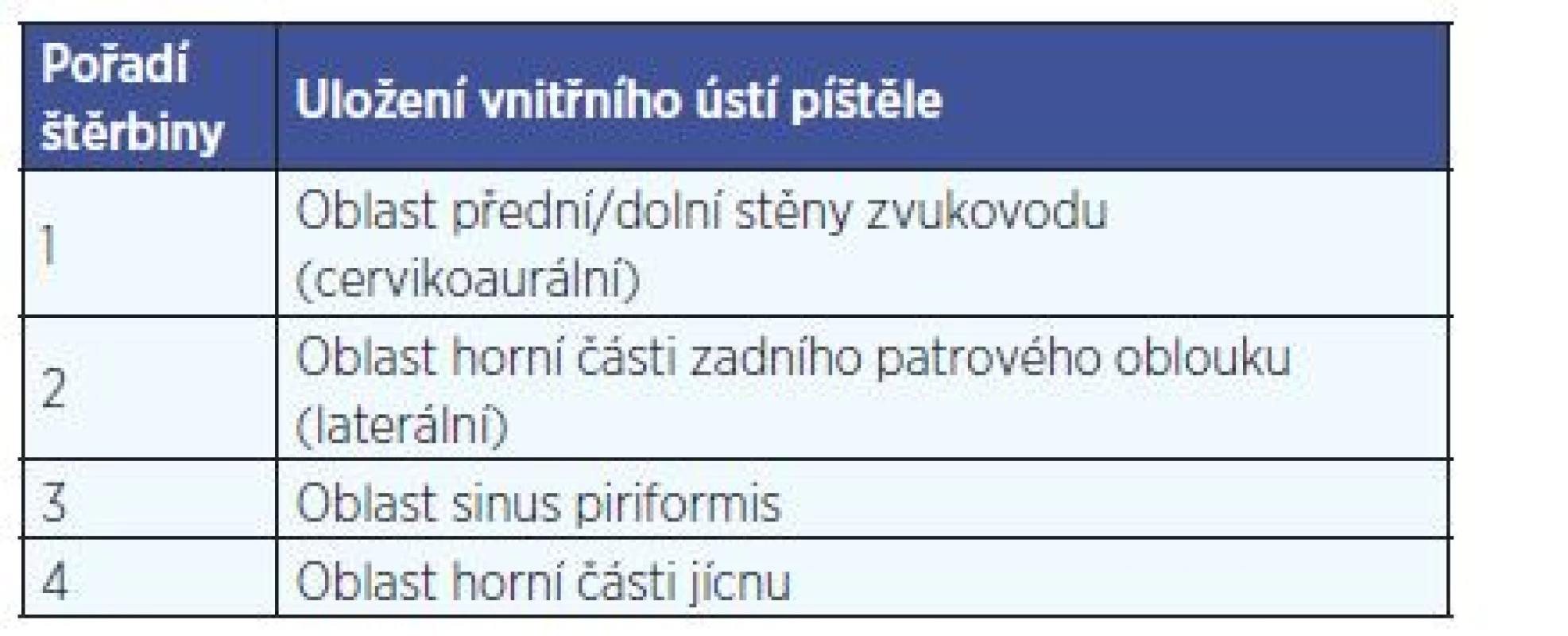
K anomáliím první žaberní štěrbiny řadíme aplázii (chybění celého nebo jen kostěného zvukovodu), atrézii (kompletní uzavření zvukovodu kostěnou nebo membranozní tkání), stenózu (zúžení zvukovodu) a duplikaturu zvukovodu (4). Článek je věnován poslední skupině zmíněných vad, kdy dochází k poruše obliterace 1. žaberní štěrbiny za vzniku cyst, sinusů nebo fistul. V literatuře jsou tyto vady mnohdy označovány různými pojmy, nejčastěji jako cervikoaurální, colloaurikulární nebo colloaurální cysty/píštěle. Mohou mít velmi blízký a variabilní vztah k příušní žláze a především k průběhu lícního nervu.
KAZUISTIKY
Relativně nízký výskyt těchto anomálií, neznalost základů embryologie a nedostatečně důsledné vyšetření pacienta vede mnohdy k omylům v diagnostice a následné terapii. V následujícím textu uvádíme několik případů colloaurálních píštělí, se kterými jsme se v rozmezí 4 let na naší klinice setkali.
Případ 1.
Osmiměsíční dívenka měla od narození patrné ústí píštěle v oblasti úhlu mandibuly vpravo. V anamnéze dominovala zánětlivá zduření v místě ústí, která byla na ORL v místě bydliště řešena opakovanými incizemi a antibiotickou (dále ATB) terapií. V době přijetí na naši kliniku s diagnózou laterální krční píštěle byla ve zmiňované oblasti patrná měkká rezistence kolem ústí 1,5 cm v průměru. Při otoskopickém vyšetření jsme nalezli granulace naléhající na přední kvadranty pravého bubínku, který byl ztluštělý, povleklý. Mikrobiologické vyšetření výtěru z ucha bylo negativní, odběry, interní vyšetření a sluch (vzhledem k věku použity otoakustické emise – OAE) v normě. Při fistulografii se nepodařilo instilovat kontrastní látku, na následné sonografii bylo prokázáno prosáknutí měkkých tkání kolem ústí a dále rozšíření směřující k mastoidnímu výběžku. Vzhledem k dřívějšímu nálezu zlatého stafylokoka ze stěru z rány a již dříve použitým ATB (cefalosporiny s alergickou reakcí, potencované aminopeniciliny), byla nasazena makrolidová antibiotika a po zklidnění zánětu v jedné době v celkové anestezii (dále CA) provedena otomikroskopie, odstraněna granulace vycházející z dolní přední stěny zvukovodu před bubínkem, tímto odkryto drobné vnitřní ústí píštěle před bubínkem. Dále byl veden obkružující řez kolem zevního ústí, postupnou preparací obnažen rozšiřující se vazivový pruh píštěle, směřující ke zvukovodu, v krátkém úseku podbíhající větev z r. cervicofacialis lícního nervu. Vazivový pruh píštěle byl za použití neuromonitoringu postupně uvolněn od okolních struktur, odstraněn in toto, včetně vnitřního ústí. Bubínek zůstal neporušen, štěrbinovitá ranka po excizi vnitřního ústí nevyžadovala překrytí. Histologicky se jednalo o cysticky dilatované lumen fistuly s rohovějící epidermoidní výstelkou, s přiléhajícími adnexy, ploténkami hyalinní chrupavky. Pooperační průběh byl zpočátku bez komplikací, třetí den po zákroku se objevil izolovaný pokles pravého ústního koutku (II. stupeň dle House – Brackmanna) s dobrou odezvou na rehabilitační péči. Pacientka byla propuštěna do domácí péče, doporučeny kontroly do úplného zhojení v místě bydliště.
Případ 2.
Tříletá dívenka, od narození s ústím fistuly v oblasti úhlu mandibuly vlevo, byla na naše oddělení odeslána z periferní ORL ambulance pro několik dní trvající zduření s hnisavou sekrecí z ústí bez výrazné reakce na antibiotickou léčbu (5. den potencované aminopeniciliny). Otoskopický nález, orientační sluchová zkouška, odběry a interní nález byly zcela v normě. Nasazená antibiotika jsme ponechali do 10. dne a po zklidnění zánětu provedli fistulografii, kdy se po aplikaci kontrastní látky (dále KL) zobrazil v podkoží nepravidelný útvar 20x10 mm s drobnou vláskovitou prominencí při kraniodorzálním okraji (obr. 2). Peroperačně bylo nasondováno ústí píštěle, proveden vřetenovitý řez kolem ústí, vypreparováno abscedující ložisko a pruh píštěle laterálně od lícního nervu jdoucí směrem k dolní stěně zvukovodu, na které byl kanál slepě ukončen. Fistula (resp. sinus) odstraněna in toto. Chrupavka dolní stěny zvukovodu zůstala neporušena. Histologicky byla popsána fistula s epidermoidní keratinizující výstelkou, prokrvácenou stěnou s granulační tkání a mikroabscesovými kolikvacemi a lumen vyplněným keratohyalinním materiálem. Pooperační období probíhalo bez komplikací. Týden po zákroku byla pacientka propuštěna do domácího ošetřování, kontroly během rekonvalescence probíhaly v místě bydliště.
Obr. 2a, b Fistulografie u 3leté pacientky: cervikoaurální píštěl vlevo 
Případ 3.
Jedenáctiletou dívku odeslali z ORL ambulance k řešení kombinované vrozené vady levého zevního ucha: deformita dolní části levého boltce, píštěl v oblasti boltce (ústí na laterální straně boltce na hraně helixu) a na krku (ústí v oblasti úhlu mandibuly vlevo). Pacientka udávala opakované mírné zánětlivé změny v oblasti dolního ústí fistuly s intermitentním serózním výtokem. Fistulografie zobrazila průběh dolní píštěle asi 2 mm široké, směřující od úhlu mandibuly kraniálním směrem k mastoidnímu výběžku s mírným stočením dorzálně a slepým zakončením. Otoskopický nález a vyšetření sluchu v normě. I přes antibiotickou terapii (potencované aminopeniciliny empiricky) přetrvávala indurace okolí dolního ústí, zákrok tak byl naplánován do dvou kroků. V první fázi proběhla korekce boltce (odstranění duplicitní chrupavky) a exstirpace píštěle na boltci, směřující z oblasti helixu po mediální straně boltce se slepým zakončením na planum mastoideum. Fistula byla odstraněna in toto, histologicky se jednalo o neúplnou píštěl s výstelkou tvořenou keratinizujícím epidermoidním epitelem s četnými kožními adnexy. Pooperační hojení probíhalo bez komplikací, pacientka byla propuštěna do domácího ošetřování, na plánovaný druhý zákrok (exstirpaci colloaurální píštěle) se však dostavila až s odstupem 4 let, opět s probíhajícími zánětlivými změnami v oblasti ústí na krku, které vyvrcholilo spontánní rupturou abscesového ložiska v tomto místě. Po zklidnění zánětu (cefalosporiny II. generace empiricky) se při fistulografii zobrazilo pozánětlivé rozšíření podkoží, pokračující píštělí vedoucí do dorzální části ušního lalůčku, zakončenou slepě, nedosahující stěny zvukovodu (obr. 3). Peroperačně jsme po excizi ústí píštěle postupně vypreparovali vazivový pruh jdoucí laterálně od lícního nervu ke spodině zevního zvukovodu se ztenčeným okrskem chrupavky. Fistula odstraněna in toto s vytvořením malého defektu na stěně zvukovodu, bez nutnosti překrytí. Histologicky se jednalo o fistulu s epidermoidní výstelkou, adnexy a přiléhajícími lamelami hyalinní chrupavky. Hojení proběhlo bez komplikací, bez poruchy mimických funkcí. Týden po zákroku pacientka propuštěna do domácího ošetřování, doporučeny kontroly v místě bydliště do zhojení, dívka je bez recidivy onemocnění.
Obr. 3a, b Fistulografie u 11leté pacientky: cervikoaurální píštěl vlevo. 
Případ 4.
Pětiletý chlapec odeslán ze soukromé ORL ambulance s diagnózou fistula branchiogenes vlevo. Od narození bylo v levém úhlu mandibuly pacienta patrné ústí píštěle s intermitentními zánětlivými změnami a hnisavou sekrecí, které byly vždy přeléčeny antibiotiky, bez dalšího vyšetření a terapie. Chlapec odeslán na naši kliniku k došetření, event. operačnímu řešení. Při přijetí byly otoskopický nález a vyšetření sluchu v normě. Fistulografie zobrazila pruh v délce 20 mm, zakončený slepě kyjovitým rozšířením. Peroperačně byla z řezu kolem ústí vypreparována fistula v horní části vakovitě rozšířená s pevnou adhezí ke chrupavce zvukovodu, bez kontaktu s lícním nervem. Píštěl byla vypreparována in toto, bez porušení integrity zvukovodu. Histologicky popsán kožní sinus s epidermis a adnexy. Pacient byl v dobrém stavu propuštěn sedmý pooperační den do domácího ošetřování, během rekonvalescence dispenzarizován v místě bydliště, bez recidivy.
Případ 5.
Dvouletá holčička byla odeslána na naši kliniku z jiného nemocničního ORL pracoviště. Od narození před úhlem mandibuly vlevo bylo patrné drobné ústí píštěle, ojediněle při expresi s hustým výtokem, v anamnéze bez zánětlivých komplikací. Tři měsíce před přijetím na naše pracoviště holčička upadla na topení levou stranou dolní čelisti s následným vytvořením fluktuující rezistence v oblasti ústí píštěle, se zarudnutím a otokem přilehlých měkkých tkání. Děvčátko bylo ošetřeno v místě bydliště opakovanými incizemi, drénováním rány a suturami, poté po třech měsících prolongovaného hojení (granulace, sekrece, rozpad sutur) odesláno na naši kliniku. V době přijetí byla v oblasti před úhlem mandibuly vytvořena 4 cm dlouhá zející rána se zhnisanými okraji, zbytky stehů a sanguinózní sekrecí při expresi. Interní, otoskopické vyšetření a vyšetření sluchu v normě, kultivací stěru z rány byl prokázán Staphylococcus aureus (cíleně nasazeny potencované aminopeniciliny), v odběrech jen mírné zvýšení leukocytů. 7. den hospitalizace s lokálním ošetřováním provedena v CA revize rány otomi-kroskopie bez nálezu patologie v oblasti zvukovodu a bubínku. První řez veden kolem granulací a ústí, postupnou preparací podkoží obnažena píštěl vedoucí k zevnímu zvukovodu. Druhý řez veden před tragem, za použití neuromonitoringu vypreparován kmen lícního nervu, píštěl byla od zvukovodu ostře odloučena s lamelou chrupavky, bez porušení integrity zvukovodu, a podvlečena pod lícním nervem. Histologicky byl popsán sinus vystlaný dlaždicovým epitelem, vlasovými folikuly, s ostrůvky hyalinní chrupavky. Pooperační hojení probíhalo zpočátku bez komplikací, čtvrtý den po zákroku se objevil izolovaný mírný pokles levého ústního koutku (II. stupeň dle House – Brackmanna). Po odstranění stehů pacientka propuštěna do domácího ošetřování, s doporučením rehabilitační péče v místě bydliště. Mimika obličeje se upravila během 3 týdnů, pacientka je nadále bez potíží.
DISKUSE
V r. 1972 rozdělil Work vrozené duplikatury zvukovodu na 2 typy dle histologické stavby (7, 14, 19). I. typ je duplikaturou původu pouze ektodermálního, stěna je tvořena kůží s adnexy. Klinicky může mít vzhled dvou užších kožních vchodů do zvukovodu, nebo je patrné cystické vyklenutí ve zvukovodu či za boltcem s původním vnějším ústím na dolní nebo zadní stěně zvukovodu. Tento typ leží nad rovinou průběhu lícního nervu. II. typ je původu ektodermálního (složka epiteliální - kůže) i mezodermového (složka mezenchymální - chrupavka), obsahuje tedy materiál z 1. a 2. žaberního oblouku. Tyto duplikatury mají velmi těsný vztah k lícnímu nervu, mohou procházet příušní žlázou, často sledují průběh zadního bříška musculus digastricus z laterální strany (obr. 4). Vzhled a průběh může být variabilní, kanál píštěle může směřovat nad, pod nebo mezi větvemi lícního nervu. Klinicky je patrné cystické ložisko před boltcem, pod boltcem nebo na krku nad úrovní jazylky. Pokud je vytvořen kanál, může být zakončen slepě nebo otvorem v oblasti přední stěny zvukovodu.
Obr. 4a, b I. a II. typ cervikoaurálních píštělí (klasifikace dle Worka). 
V r. 1971 rozdělil Arnot anomálie na 1. typ (výskyt v oblasti příušní žlázy, projevuje se v dospělém věku) a 2. typ (defekt v předním krčním trojúhelníku pokračující kanálem k zevnímu zvukovodu, projevuje se v dětství) (1). Olsen a kol. v r. 1981 rozčlenili anomálie na cysty, sinusy a fistuly (13). Jsou však popsány i případy nespadající do uvedeného dělení (4), kdy píštěl ústí do středoušní dutiny (11), nebo jako vazivový pruh přechází ze zvukovodu na membránu bubínku (3). Parida a kol. popsali ojedinělý případ duplikatury, která se v horní části dělila na 2 kanály směřující k zevnímu zvukovodu a do retroaurikulární oblasti (15).
Anomálie 1. branchiální štěrbiny reprezentují 8-10 % (6, 7) všech vad branchiálních štěrbin. Častěji jsou jednostranné, ale mohou se vyskytnout i bilaterálně (10), tyto jsou častěji sdruženy i s jinými branchiogenními vadami nebo poruchami ve vývoji boltce (mikrocie, aurikulární píštěle) (16). Tzv. Branchio-oto-renální syndrom je autozomálně dominantní onemocnění (incidence 1 na 40000 nar.), charakterizované malformacemi zevního, středního nebo vnitřního ucha, branchiálními malformacemi a ledvinovými anomáliemi, s výrazně variabilní expresivitou klinického obrazu (12). Postižení mívají různě vyjádřenou nedoslýchavost, malformace ušního boltce, zvukovodu a cysty či píštěle v oblasti 1. nebo 2. žaberní štěrbiny. Také anomálie ledvin mohou být různého stupně (hypoplázie až ageneze), nebo může být funkce ledvin plně zachována (tzv. Branchio-otický syndrom) (17). Zaznamenán byl také případ duplikatury zvukovodu, spojený s cholesteatomem a atrézií zevního zvukovodu (20).
V rámci diagnostiky nesmí chybět pečlivě odebraná anamnéza, včetně rodinné, vzhledem k možnému familiárnímu výskytu anomálií a syndromů. U cyst dominují opakovaná zduření nejasného původu, často se první potíže objeví až v období puberty či v dospělosti. Sinusy a fistuly bývají díky patrnému zevnímu ústí zřejmé od narození. Zánětlivé změny jsou často spojeny s katarem horních dýchacích cest. Na tyto vývojové anomálie je nutno pomýšlet při nálezu ústí fistuly v oblasti zmiňovaného úhlu mandibuly nebo rezistence v oblasti periaurikulární, nálezu otvoru nebo kožní řasy ve zvukovodu, rekurentních infekcích (zánětlivá zduření v oblasti úhlu mandibuly, kolem zevního ucha, ve zvukovodu). V anamnéze bývají často uváděny opakované incize krčních nebo periaurikulárních rezistencí, mnohdy s častými recidivami nebo prolongovaným hojením. Při těchto příznacích je vždy nutné provést otomikroskopické vyšetření, u nespolupracujících dětí nebo nepříznivých anatomických poměrech (nedostatečně přehledný zvukovod v celé délce apod.) nejlépe v CA. Pátráme po dehiscencích, duplikaturách zvukovodu, event. patologiích na bubínku.
Zobrazovací metodou první volby je sonografie jako rychlá a dostupná metoda, která dokáže zobrazit cystická ložiska, sinusy, event. rozšířený kanál fistuly, či odlišit jinou příčinu krční rezistence. Zároveň dokáže podat informace o možné patologii ledvin při abdomino-pelvickém vyšetření. RTG fistulografie dodá bližší informace o rozsahu a průběhu anomálie. Výsledek vyšetření však může být zkreslen přechodným zúžením nebo uzavřením píštěle. Názory na využití dalších zobrazovacích metod jsou nejednotné, studie o jejich výpovědní hodnotě ve většině případů naráží na problém malého počtu pacientů v souboru. Magnetická rezonance (MRI) s použitím kontrastní látky aplikované do lumen píštěle (vysoká intenzita signálu v T2 váženém obrazu) dokáže kvalitně zobrazit průběh anomálie a především její vztah k příušní žláze, event. k větvím lícního nervu (2, 8). Počítačová tomografie (CT) lépe zobrazí spánkovou kost a vztah anomálie k zevnímu zvukovodu (14). Tzv. CT fistulogram získáme po aplikaci kontrastní látky do fistuly pomocí angiokatetru, zhotovení koronárních a axiálních skenů a jejich rekonstrukci (15).
V diferenciální diagnostice pomýšlíme na možnost zkolikvované uzliny nebo dermoidní cysty nebo jiných vrozených vad zevního ucha. Jako kongenitální aurikulární píštěle jsou označovány slepě končící úzké chodbičky (jamky), u kterých nacházíme otvory v oblasti boltce s predilekcí v oblasti ascendentní části helixu a mezi helixem a lalůčkem (preaurikulární píštěle), event. v méně častých oblastech (crus helicis, descendentní část helixu, retroaurikulárně, na lalůčku ad.). V tomto případě se jedná o vývojové vady boltce, ne zevního zvukovodu. Chirurgický zákrok je nutný v případě zánětlivých změn. Tzv. preaurikulární apendixy jsou akcesorní přívěsky boltce, které mají tvar hrbolků nebo lalůčků, někdy s krátkou stopkou. Vyskytují se častěji jednostranně, nejčastěji v oblasti mezi tragem a ascendentní částí helixu.
Terapeuticky je jednoznačně správným řešením exstirpace anomálie.
Chirurgické řešení cervikoaurálních vad je lépe provést co nejdříve po dokončení diagnózy. Často je bohužel oddáleno zánětlivými změnami v místě cysty nebo fistuly, které je potřeba nejprve zklidnit ATB nasazenými empiricky, nebo cíleně dle výsledků kultivace biologického materiálu odebraného ze zánětlivého ložiska. Chirurgická exstirpace může být provedena v jedné době nebo s určitým časovým odstupem, ale vždy tak, aby nedošlo k dalším zánětlivým komplikacím, které mohou výrazně zhoršit šance na exstirpaci píštěle in toto bez poškození okolních struktur. Na druhou stranu, pokud je anomálie diagnostikována u novorozence nebo v kojeneckém věku a nejsou přítomné zánětlivé změny, je vhodné s chirurgickým výkonem vyčkat v průměru do 5 let věku dítěte. Pacient by však měl být dispenzarizován s pravidelnými kontrolami v průměru každé 3 měsíce.
Nejčastěji doporučovaným postupem u fistuly II. typu je provedení superficiální parotidektomie z přístupu modifikované Blairovy incize (obr. 5), která usnadní sledování a monitoraci průběhu lícního nervu (5). Chen a kol. publikují metodu, kdy vypreparují ústí píštěle, s následným longitudinálním nářezem, ozřejmí tak vnitřní skvamózní charakteristický povrch fistuly, která je jim vodítkem pro postupnou mikroskopickou preparaci (6). Pokud je vytvořeno ústí ve zvukovodu, odstraňujeme společně s píštělí. Defekt stěny zvukovodu může být překryt volným kožním štěpem k zabránění vzniku stenóz, menší defekty se většinou spontánně vyhojí (11).
Obr. 2. Modifikovaná Blairova incize. 
V průběhu 4 let jsme na našem pracovišti hospitalizovali 5 pa-cientů s fistulou první branchiální štěrbiny. Incidence odpovídá jiným publikovaným pracím (6, 9, 18). U našich pacientů se jednalo vždy o anomálii II. typu dle Worka, v jednom případě o fistulu úplnou (pravá strana), ve zbylých případech neúplnou, tzv. sinus (vždy levá strana), se zevním ústím při úhlu mandibuly. V jednom případě byla vada kombinovaná s vývojovými anomáliemi boltce. U všech pacientů bylo ambulantně provedeno vyšetření otoskopické nebo otomikroskopické. Klasická sluchová zkouška u spolupracujících pacientů byla doplněna o audiometrické vyšetření, u menších dětí jsme použili otoakustické emise. Patologie středouší a sluchu nebyla ani v jednom případě prokázána. U všech pacientů jsme sonografickým vyšetřením vyloučili jiné možné příčiny rezistence na krku a potvrdili rozšíření kanálu píštěle. Fistulografie byla provedena u 3 pacientů, u zbylých dvou se nepodařilo vpravit kontrastní látku přes ústí pro velké zánětlivé změny v distální části fistuly. Vyšetření nefrologické se na naší klinice u této diagnózy rutinně neprovádělo, v rodinné anamnéze ani u jednoho z dětí nefiguroval v rodině výskyt podobných vrozených vad. V dnešní době již je sonografie abdomino-pelvické oblasti součástí algoritmu vyšetřování a diagnostiky u všech pacientů s branchiálními anomáliemi, spojenými s jinými vadami zevního ucha nebo zjištěnou poruchou sluchu. MRI ani CT u uvedených případů nebylo využito. Pokud je v podobných případech vyšetření indikováno, volíme MRI (zobrazení měkkých tkání, odpadá radiační zátěž pacienta a riziko alergické reakce na jodovou kontrastní látku).
V případě zánětlivých změn byli pacienti hospitalizováni a léčeni intravenózně nasazenými ATB, které po zlepšení stavu převádíme na perorální formu. Antibiotika byla volena s ohledem na předchozí léčbu, výsledky kultivace, nebo naslepo, nejčastěji protistafylokoková. V současnosti dáváme přednost linkosamidům a cefalosporinům I. generace, které mají velmi dobrý průnik do tkání a jejich terapeutické spektrum nejvíce odpovídá původcům zánětlivých změn měkkých tkání krku. Problémem u těchto ATB skupin je absence lékových forem pro děti, které nepolknou tablety, zde volíme nejčastěji cefalosporiny II. generace nebo potencované aminopeniciliny. Exstirpace rezistence byla plánována po zklidnění zánětu v rámci jedné hospitalizace, což bylo u uvedených případů v průměru 7 dní po započaté léčbě. Volili jsme řez obkružující vnější ústí píštěle s následnou preparací jejího kanálu za použití neuromonitoringu, a v případě nutnosti druhý řez před tragem s vyhledáním kmene lícního nervu a kontaktu píštěle se stěnou zvukovodu. Píštěl byla postupně uvolněna, protažením odstraněna, do rány zaveden rukavicový drén, rána suturována po vrstvách, kůže intradermálním stehem. Celistvost zvukovodu byla narušena ve dvou případech, bez nutnosti plastiky, s následným spontánním vyhojením bez stenóz. V pooperačním období byly denně prováděny převazy, drény jsme odstranili vždy druhý až třetí pooperační den, stehy týden po zákroku. Antibiotika jsme ponechali v průměru do desátého až dvanáctého dne od nasazení, čili přibližně do 5. pooperačního dne. Poškození funkce lícního nervu jsme sledovali u dvou pacientů, jednalo se o dočasný mírný pokles ústního koutku na operované straně, další mimika byla zachována. V obou případech došlo do měsíce od zahájení rehabilitace k úplné nápravě. Nezaznamenali jsme žádné komplikace v hojení rány, pacienti byli průměrně dva měsíce sledováni na našem pracovišti nebo v místě bydliště, všichni bez recidivy.
ZÁVĚR
Colloaurální píštěle jsou skupinou vrozených vývojových vad 1. žaberní štěrbiny. Vzhledem k relativně nízké incidenci dochází často k chybám v diagnostice a terapii tohoto onemocnění. Klinicky důležitý je nález rezistence, většinou jednostranné, v oblasti periaurikulární, ve zvukovodu, event. v oblasti úhlu mandibuly, dále nález ústí na dolní nebo přední stěně zvukovodu či za dolní čelistí. Rezistence nebo ústí mají tendenci k častým zánětlivým změnám (zarudnutí a zvětšení zduření, výtok z ucha). Anamnesticky často zjišťujeme opakované incize, které ovšem nevedou k vyléčení. Nezapomeneme na řádné vyšetření, včetně otoskopie (lépe však otomikroskopie), a vyšetření sluchu. V případě sdružených vad, zevního ucha, branchiálního aparátu a sluchu, doplňujeme sonografii ledvin. Základním krokem v terapii je pak chirurgická exstirpace s dodržením hlavních zásad:1. odstranění píštěle v co nejbližší době s cílem předejít zánětlivým komplikacím, které by mohly exstirpaci zkomplikovat; 2. u malých dětí snaha o oddálení zákroku do předškolního věku (menší zátěž pro organismus, lepší anatomické poměry);
3. odstranění struktury in toto, avšak opatrnou preparací s ohledem na její možný blízký vztah k příušní žláze a hlavně průběhu lícního nervu.
Podpora FN Brno, podpořeno MZ ČR – RVO (FNB, 65269705).
Adresa ke korespondenci:
MUDr. Kateřina Sobotková
KDORL FN Brno
Černopolní 9
613 00 Brno
e-mail: k.sobotkova@email.cz
Zdroje
1. Arnot, R. S.: Defects of the first branchial cleft. South African Journal of Surgery, 9, 1971, 2, s. 93-98.
2. Black, C. J., O‘Hara, J. T., Berry, J., Robson, A. K.: Magnetic resonance imaging of branchial cleft abnormalities: Illustrated cases and literature review. The Journal of Laryngology and Otology, 124, 2010, 2, s. 213-215.
3. Ebelhar, A. J., Potts, K.: An unusual otoscopic finding associated with a type II first branchial cleft anomaly. The Journal of Laryngology and Otology, 126, 2012, 3, s.. 316-318.
4. Gabriel, R. J.: An undescribed first branchial cleft anomaly. The Journal of Laryngology and Otology, 117, 2003, s.. 508-510.
5. http://archotol.jamanetwork.com/article.aspx?articleid=483774
6. Chen, Z.,Wang, Z., Dai, Ch.: An effective surgical technique for the excision of first branchial cleft fistula: make-inside-exposed method by tract incision. Eur. Arch. Otorhinolaryngol, 2010, s. 267-271.
7. Jakubíková, J.: Vrozené anomálie hlavy a krku. Grada Publishing, a.s., Praha, 2012.
8. Joice, P., Sudarshan, T., Hussain, S. S. M.: First branchial arch abnormality: Diagnostic dilemma and excision with facial nerve preservation. The Journal of Laryngology and Otology, 126, 2012, 9, s. 918-922.
9. Kabelka, Z., Fajstavr, J.: Píštěle a cysty z první žaberní štěrbiny. Otorinolaryng. a Foniat. /Prague/, 54, 2005, 1, s. 23-26.
10. Lapeña, J., Florencio, F., Jimena, G. L. M.: Coexisting first and bilateral second branchial fistulas in a child with nonfamilial branchio-otic syndrome. Ear, Nose & Throat Journal, 92, 2013, 7, s. 304-309.
11. Machač, J., Lejska, V. L., Dezort, J., Bednaříková, L., Uherková E.: Tři případy cervikoaurálních píštělí. Čs. Otolaryng., 37, 1988, 3, s. 146-148.
12. Mhaske, S., Kothari, R. B., Deokate, S., Sethi, R., Suryawanshi, P., Patil, N., Nair, S.: Brachio-otic syndrome. Indian Journal of Genetics and Molecular Research, 1, 2012, 2, s. 71-74.
13. Olsen, K. D., Maragos, N. E., Weiland, L.H.: First branchial cleft anomalies. Laryngoscope, 90, 1980, 3, s. 423-436.
14. Ozdemir, S., Gorgulu, O., Akbas, Y., Selcuk, T., Donmez, G.: A rare extension of first branchial cleft fistula to the external auditory canal. The Journal of International Advanced Otology, 8, 2012, 2, s. 325-328.
15. Parida, P. K., Alexander, A., Raja, K., Surianarayanan, G., Ganeshan, S.: First branchial cleft malformation with duplication of external auditory canal. Case Reports in Otolaryngology, 2013, doi:http://dx.doi.org/10.1155/2013/578091.
16. Pellant, A.: Vývojové vady v otorhinolaryngologii. Academia, Praha, 1976.
17. Školoudik, L., Kalfeřt, D., Růžička J., Kopřiva, J.: Branchio-oto-renální syndrom. Otorinolaryng. a Foniat. /Prague/, 60, 2011, 2, s. 99-102.
18. Triglia, J. M., Nicollas, R., Ducroz, V., Koltai, P. J., Garabedian, E. N.: First branchial cleft anomalies: a study of 39 cases and a review of the literature. Arch. Otolaryngol. Head Neck Surg., 124, 1998, 3, s. 291-295.
19. Work, W.P.: Newer concepts of first branchial cleft defects. Laryngoscope, 82, 1972, 9, s.. 1581-1593.
20. Yalcin, S., Karlidag, T., Kaygusuz, I. et al.: First branchial cleftsinus presenting with cholesteatoma and external auditory canal atresia. Int. J. Pediatr. Otorhinolaryngol., 67, 2003, s. 811-814.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článek Leiomyosarkom hrtanuČlánek 53. otologický denČlánek II. brněnský ORL denČlánek Charitativní štafetaČlánek Střešovické dnyČlánek Rejstříky
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2014 Číslo 4- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Sekundárna imunodeficiencia z pohľadu hematoonkológa
-
Všetky články tohto čísla
- ÚVODNÍ SLOVO VEDOUCÍHO REDAKTORA
- Skríning sluchu dětí prvních tříd základních škol v Hradci Králové
- Kvalita života u nemocných s akutní rinosinusitidou: dotazník MARS
- Úloha sialoendoskopie v miniinvazivní léčbě sialolitiázy
- Možnosti chirurgického využití Thulium laseru v otorinolaryngologii u dětských pacientů
-
Anomálie první žaberní štěrbiny
(cysty, fistuly, sinusy) - Slizniční pemfigoid - úskalí diagnostiky
- Leiomyosarkom hrtanu
- Castlemanova choroba – Mimicking a malignant lymphoma
- Český překlad Glasgowského dotazníku přínosu lékařského zákroku
- Hodnocení dotazníku spokojenosti účastníků ORL kongresu v Ostravě
- Šestileté zkušenosti s robotickým systémem daVinci
- 53. otologický den
- II. brněnský ORL den
- Charitativní štafeta
-
23. otoneurologický kongres a 41. zasedání Světové otoneurologické společnosti
(Neurootologic and Equilibriometric Society) - 76. kongres České společnosti otorinolaryngologie a chirurgie hlavy a krku
- Kongres „2. česko americké ORL dny - Advances in Otolaryngology“
- 1st International TransOral Robot Surgery (TORS) Conference
- Střešovické dny
- Kurz neuromonitoringu v onkologické chirurgii krku
- K sedmdesátinám doc. MUDr. Josefa Plcha, CSc., mladšího
- Prim. MUDr. Ivan Pár oslavil 50 roků
- Rejstříky
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle-
Anomálie první žaberní štěrbiny
(cysty, fistuly, sinusy) - Slizniční pemfigoid - úskalí diagnostiky
- Úloha sialoendoskopie v miniinvazivní léčbě sialolitiázy
- Prim. MUDr. Ivan Pár oslavil 50 roků
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



