-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Orbitální absces - možná komplikace akutní rinosinusitidy i při důsledné konzervativní terapii
Orbitocellulitis - Potential Complication of Acute Rhinosinusitis Even with Proper Conservative Therapy
Orbitocellulitis is the most common complication of acute bacterial rhinosinusitis. The patient is in high risk of loss of sight and in case of intracranial spreading it could be fatal. The paper presents the case of a 15 - year old patient with bacterial acute rhinosinusitis, who despite the prompt and targeted conservative therapy suffered on the seventh day of hospitalization progress of intraorbital abscess, which must have been dealt with surgery. The aim of this paper is to point out the importance of careful patient observation and well-timed indication of the right imaging method and subsequently also the choice of therapy. It also emphasizes the importance of the cooperation amongst the otorhinolaryngologists, ophtalmologists and radiologists.
Keywords:
orbitocellulitis, bacterial rhinosinusitis, intraorbital abscess
Autoři: M. Masná 1; R. Katra 2
Působiště autorů: ORL oddělení, Thomayerova nemocnice, Praha 1; Klinika ušní, nosní, krční 2. LF UK a FN v Motole, Praha 2
Vyšlo v časopise: Otorinolaryngol Foniatr, 65, 2016, No. 3, pp. 196-200.
Kategorie: Kazuistika
Souhrn
Orbitocelulitida je nejčastější komplikací akutních bakteriálních zánětů paranazálních dutin. Pacienta ohrožuje ztrátou zraku a při intrakraniálním rozšíření i úmrtím. V práci je prezentována kazuistika 15letého pacienta s akutní bakteriální rinosinusitidou, u něhož i přes včasnou a cílenou konzervativní terapii došlo 7. den hospitalizace k rozvoji orbitálního abscesu, který musel být řešen chirurgickým zásahem. Cílem práce je upozornit na důležitost pečlivého sledování vývoje klinického stavu pacienta a včasné indikace správného zobrazovacího vyšetření a následně i volbě terapeutického přístupu. Neméně důležitá je pak i spolupráce mezi otorinolaryngology, oftalmology a radiology.
Klíčová slova:
orbitocelulitida, bakteriální rinosinusitida, orbitální abscesÚVOD
Záněty nosu a paranazálních dutin - rinosinusitidy (RS) - patří mezi nejčastější onemocnění dětského věku. Většina z nich je virového původu (rhinovirus, adenovirus, virus influenzy aj.) a odezní symptomatickou léčbou (anemizační nosní kapky, analgetika). U části pacientů může dojít k bakteriální infekci a je nutné nasadit ATB. Zánět však může progredovat i přes včasné zahájení ATB terapie a intenzivní lokální léčbu a může se rozšířit i mimo vlastní paranazální dutinu. Komplikace RS, ať už akutních či chronických recidivujících, se dělí na lokální a vzdálené. Mezi lokální patří komplikace i) od kostěného ohraničení, ii) očnicové a iii) nitrolební. Ze vzdálených lze zmínit zejména postižení dolních dýchacích cest (tzv. sinobronchiální syndrom). Místem nejčastějšího rozvoje komplikací je ovšem očnice. Přestože lze v současnosti pozorovat pokles jak mortality tak morbidity rinogenních zánětů očnice (5, 10), můžeme se s nimi setkat i dnes, ať už v ordinacích praktických lékařů nebo ambulantních otorinolaryngologů. V příspěvku je prezentována kazuistika 15letého chlapce s akutní pansinusitidou a následným rozvojem orbitálního abscesu a je diskutována klasifikace, diagnostika a způsob léčby tohoto potenciálně zrak a život ohrožujícího onemocnění.
KAZUISTIKA
15letý chlapec byl přijat na Pediatrickou kliniku IPVZ 1. lékařské fakulty Univerzity Karlovy a Thomayerovy nemocnice pro febrilie, cefaleu a vomitus. Pacient při vstupním vyšetření obtíže jako rýmu, nosní obstrukci, kašel či bolesti v krku negoval. Přijímajícím pediatrem bylo diagnostikována zatékání hlenů z nosohltanu, ostatní somatický nález byl v normě a bylo doporučeno vyšetření neurologem a ORL lékařem. Z komplementárních vyšetření byl pozitivní Streptest a elevovány zánětlivé parametry (CRP 85,0; PCT 0,4; WBC 14,1). Vyšetření dětským neurologem, včetně lumbální punkce, bylo bez patologického nálezu. Ošetřujícím dětským lékařem byl nasazen G-PNC i.v. dávce dle hmotnosti pacienta pro pozitivní Streptest a nejasný infekční fokus.
2. den hospitalizace bylo provedeno první ORL vyšetření. Pro nespolupráci pacienta při těžkém febrilním stavu na lůžku dětské JIP nebylo možné provést diagnostickou epifaryngoskopii, při přední rinoskopii byl patrný otok, zarudnutí sliznic nosní dutiny, bez patologické sekrece. V orofaryngu byl na zadní stěně hltanu patrný hlenohnisavý sekret zatékající z nosohltanu. Ostatní ORL nález, včetně RTG VDN, byl bez pozoruhodností. Vzhledem k dalšímu vzestupu zánětlivých parametrů (CRP 159,9; PCT 0,92;), přetrvávající cefalee a febriliím byla změněna ATB na amoxicilin s klavulanátem i.v. a bylo doplněno CT hlavy pro stále neznámý infekční fokus. Na CT byl popsán patologický denzní obsah v etmoidálních sinech a hladina v sinu sfenoidálním (obr. 1).
3. den hospitalizace došlo k další progresi klinického stavu pacienta – rozvinul se otok a zarudnutí víček pravého oka, došlo k uzávěru oční štěrbiny. Dle oftalmologa byla objektivní motilita pravého bulbu volná, chemóza ani protruze bulbu přítomny nebyly, sám pacient udával bolestivost při pohybu okem a v krajních polohách ve všech směrech diplopii. Cestou ORL lékaře byly zahájeny 2x denně lokální anemizace a odsávání pod tlakem z VDN, dále byl odebrán stěr z odsávací cévky a terapie byla doplněna o intravenózní kortikoidy, mukolytika, intranazální dekongestiva, antihistaminika. V hemokultuře odebrané již při příjmu byl zachycen Staphylococcus aureus citlivý na podávaná ATB. Pro další vzestup zánětlivých parametrů (CRP 239,7; PCT 1,79) byl po domluvě s ATB centrem přidán clindamycin i.v.
Od 4. dne hospitalizace byl pacient afebrilní, bolesti hlavy ustoupily. Došlo ke zlepšení jak laboratorního (CRP 121,8; WBC 7,10) tak klinického nálezu (zmírnění otoku i zarudnutí víček pravého oka, oční štěrbina již částečně rozevřená, vizus byl v normě). Přesto bylo preventivně ORL lékařem pokračováno 2x denně v anemizacích a odsávání.
6. den hospitalizace byl při ORL kontrole konstatován identický nález jako předchozí den, a proto bylo vysloveno podezření na možnou progresi intraorbitální komplikace. Bylo provedeno kontrolní oční vyšetření, kde byl vízus i motilita bulbu v normě a oční nerv bez známek edému.
7. den hospitalizace bylo pro stále stacionární nález na doporučení ORL lékaře provedeno kontrolní CT VDN k vyloučení progrese nitroočnicové komplikace. Zde byl popsán nově rozsáhlý orbitální absces zasahující i retrobulbárně vpravo podél lamina papyracea s deviací m. rectus oculi medialis a lehkou deviací i n. opticus l.dx., exoftalmus l.dx. Nově byla diagnostikována abscesová kolekce i v pravém maxilárním sinu pod spodinou pravé orbity, viditelné zánětlivé komplikace intrakraniálně však popsány nebyly (obr. 2a –2d). Pacient byl ihned přeložen na pracoviště vyššího typu – Klinika ušní, nosní, krční 2. lékařské fakulty Univerzity Karlovy a Fakultní nemocnice Motol – k chirurgickému řešení. Vzhledem k lokalizaci abscesu (zasahoval dosti apikálně v očnici) byl proveden zevní přístup – modifikovaná laterální rhinotomie l. dx s evakuací abscesu očnice, byl zaveden drén z pravého nosního průchodu do vrcholu očnice. Zavedená ATB medikace – amoxicilin s klavulanátem i.v. a clindamycin i.v. - byla ponechána a opět doplněna o terapii kortikoidy (3x denně Dexametazon i. v.). Ve stěrech z punktátu získaných peroperačně z oblasti orbity byl s odstupem dvou dní potvrzen Staphylococcus aureus.
13. den hospitalizace a 6. den po výkonu bylo provedeno kontrolní MRI mozku a orbity s nálezem jen nepatrného residua abscesu, resp. pooperačního otoku velikosti do 11 mm, bez ložiskových změn na CNS.
Pacient byl propuštěn 15. den hospitalizace do domácí péče. Perorální terapie clindamycinem a amoxicilinem s klavulanátem byla ponechána, stejně jako fixovaný trubicový drén v pravém nosním průchodu. Při kontrolním ambulantním vyšetření s odstupem 10 dní od dimise byl pacient subjektivně bez obtíží, objektivní nález byl také v normě, jizva byla klidná. Bylo provedeno odstranění drénu a ukončena antibiotická terapie.
Obr. 1. CT VDN – 2. den hospitalizace: patologický denzní obsah v etmoidálních sinech a hladina v sinu sfenoidálním. 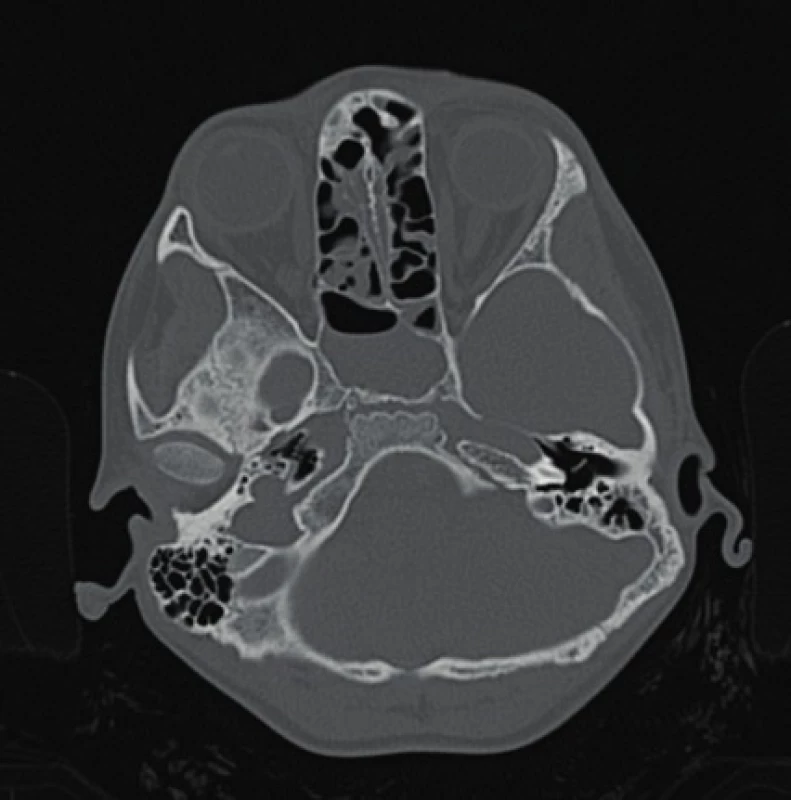
Obr. 2a–2d CT VDN – 7. den hospitalizace: orbitální absces vpravo zasahující retrobulbárně podél lamina papyracea, deviace m. rectus oculi medialis a lehká deviace n. opticus, exoftalmus, abscesová kolekce v pravém maxilárním sinu pod spodinou pravé orbity. 
DISKUSE
Jak už bylo zmíněno v úvodu, je místem nejčastějšího rozvoje komplikací RS očnice, a to v 74–85 % u dospělé populace (9) a dokonce až v 91 % v dětském věku (8). I přes těsný vztah očnice ke všem vedlejším nosním dutinám hrají etmoidální sklípky a jejich souvislost s lamina papyracea hlavní roli v rozvoji zánětlivého postižení měkkých tkání očnice, neboli orbitocelulitidy.
Etmoidální sklípky mají výjimečné postavení nejen v rozvoji očnicových komplikací, ale i v patologii samotných zánětů všech vedlejších dutin. Během embryonálního vývoje totiž v základu pro nosní dutinu vzniká z etmoidálního výběžku horní a střední skořepa a paleosinus, který se dále rozvíjí v početné sklípky budoucí pneumatizace kostry celého obličeje. Proto jsou vývody všech dutin anatomicky soustředěny pod a nad střední skořepu, a proto také čichové sklípky sehrávají tak důležitou roli v patologii RS (7).
Mezi nejčastější původce orbitocelulitidy jsou obdobně jako u patogenů bakteriální RS udáváni Streptococcus pneumoniae, Stafylococcus spec., Haemophilus influenzae skup.B, Moraxella catarrhalis a Streptococcus pyogenes (10).
V roce 1970 vytvořil Chandler (4) na základě patogeneze pětistupňovou klasifikaci komplikací zánětů paranazálních dutin, která je zásadní při volbě terapeutického postupu (tab. 1, obr. 3).
Tab. 1. Klasifikace dle Chandlera (1970) a její korelace s fyzikálním nálezem dle Šuchaně (2014). 
Původní klasifikace se od té doby stala nejvíce používanou klasifikací na světě, i navzdory tomu, že se jí od té doby dostalo několika modifikací. Například v roce 1998 ji upravili Chrobok s Vokurkou (5). Ti rozdělili rinogenní zánětlivé komplikace orbity podle anatomických poměrů a klinických projevů na 2 stadia. Hranicí mezi oběma fázemi je periost očnice - periorbita (tab. 2). V roce 2007 se Cruz a kol. (6) pokusili o další modernizaci a zjednodušení dělení orbitocelulitid, tentokrát na základě CT zobrazení (tab. 3).
Tab. 2. Klasifikace dle Cruze (2007). 
Tab. 3. Modifikovaná klasifikace dle Chroboka a Vokurky (1998). 
Mezi první symptomy tohoto onemocnění patří otok a zarudnutí víček s mediální predominancí, zúžení oční štěrbiny, bolest, horečka. Průběh orbitocelulitidy a s ním spojený i způsob léčby je do jisté míry ovlivněn věkem. U dětí předškolního věku si většinou vystačíme s konzervativní terapií, kdežto u dětí nad 6 let, a zejména u adolescentů, musíme častěji volit i přístup chirurgický (5, 10). Zcela zásadní pro diagnostiku a s ní spojenou správnou volbu léčby je kombinace klinických příznaků, zobrazovacích vyšetření a laboratorních nálezů.
U nekomplikované akutní RS jsou pro diagnózu postačující symptomy a rinoendoskopické vyšetření. Zobrazovací metody (CT a MRI) jsou pak metodou volby při podezření na komplikaci a v rámci plánování operačního zákroku. Skiagrafie VDN se dnes v rámci diagnostiky užívá výjimečně.
Jak udávají Šuchaň a kol. (11) lze na základě fyzikálního očního nálezu do jisté míry usoudit o které stadium (dle Chandlera) se v daném případě jedná (tab. 1), a proto je v diferenciální diagnóze a hodnocení progrese onemocnění vyšetření oftalmologem nepostradatelné.
Důležitými ukazateli jsou přítomnost exoftalmu, porucha hybnosti bulbu a porucha vizu (5).
Základem při léčbě orbitocelulitidy kteréhokoliv stupně je nasazení širokospektrých ATB (5). Jako nejvhodnější se vzhledem k nejčastěji uváděným původcům jeví peniciliny s rozšířeným spektrem účinku, nejlépe pak v kombinaci s klavulanátem. Pro pokrytí anaerobní flory dále někteří autoři doporučují přidat metronidazol či clindamycin (2). V České republice je na specializovaných pracovištích zvykem děti s překrvením a edémem víček či periorbitální flegmonou hospitalizovat a nasadit ATB léčbu parenterálně (10). Nezastupitelnou roli má i symptomatická a lokální terapie - mukolytika, dekongestiva, kortikosteroidy, antihistaminika, anemizace s odsáváním (5, 11). Další modalitou je operační řešení.
Při včasné identifikaci počátečních orbitálních komplikací – tedy stadium I. a II. dle Chandlera (či stadium I dle Cruze) – může být konzervativní terapie dostačující. V případě, že dojde k progresi místních i celkových příznaků při adekvátní konzervativní terapii delší než 24 hodiny, nebo při chybění ústupu lokálního nálezu po 48 hodinách ATB terapie, je nutno přistoupit k chirurgické intervenci (5). Před operačním řešením je CT VDN (či MRI) zcela jistě indikováno (1).
V našich podmínkách při ošetření VDN jednoznačně převládá technika FESS (functional endoscopic sinus surgery), která lépe splňuje požadavky na zajištění ventilace a drenáže VDN a umožňuje rehabilitaci patologicky změněné sliznice. Pro ošetření abscesové kolekce v oblasti očnice je doporučován zevní přístup. Jen malé epiperiorbitální (subperiostální) abscesy je možné zkušeným chirurgem vydrénovat transnazálním přistupem, nicméně nevýhodou je hůře přehledné operační pole a větší nároky kladené na erudici operatéra (3, 5). Rozsáhlé epirobitální či orbitální abscesy je nutno řešit zevní cestou – mediální orbitotomií (1, 5).
ZÁVĚR
Orbitocelulitida je závažnou komplikací rinosinusitidy především u dětí. Mezi první příznaky patří otok a zarudnutí víček oka, bolest a zúžení oční štěrbiny. Pro počáteční stadia je konzervativní terapie složená z parenterálního podávání antibiotik a lokální aplikace dekongestiv metodou první volby. Při nepříznivém průběhu a rozvoji abscesové kolekce v očnici, v jejíž diagnostice hraje nezastupitelnou roli CT, je nutno přistoupit k chirurgické drenáži. V současné době je doporučován kombinovaný přistup metodou FESS a zevní cestou.
Adresa ke korespondenci:
MUDr. Markéta Masná
ORL oddělení, Thomayerova nemocnice
Vídeňská 800
140 59 Praha 4
e-mail: masna.marketa@seznam.cz
Zdroje
1. Bednaříková, Z., Šlapák, I.: Orbitocelulitida v dětském věku. Otorhinolaryngology & Phoniatrics/Otorinolaryngologie a Foniatrie, 62, 2, 2013,
2. Brook, I.: Microbiology and antimicrobial treatment of orbital and intracranial complications of sinusitis in children and their management. International Journal of Pediatric Otorhinolaryngology, 73, 2009, 9, s. 1183-1186.
3. Čelakovský, P. et al.: Řešení očnicových komplikací sinusitid v dětském věku. Choroby hlavy a krku, 2003, 1, s. 33-37.
4. Chandler, J. R., Langenbrunner, D. J., Stevens, E. R.: The pathogenesis of orbital complications in acute sinusitis. The Laryngoscope, 80, 1970, 9, s. 1414.
5. Chrobok, V., Vokurka, J.: Příspěvek ke klinické anatomii, patofyziologii a léčbě rinogenních zánětů očnice. Otorinolaryngologie a foniatrie, 47, 1998, s. 3-8.
6. Cruz, A. A. V. et al.: Orbital complications of acute rhinosinusitis: a new classification. Revista Brasileira de Otorrinolaringologia, 73, 2007, 5, s. 684-688.
7. Hybášek, I. : Otorinolaryngologie, verze I., 2014.
8. Oxford - Lance E., McClay, J.: Complications of acute sinusitis in children. Otolaryngology-Head and Neck Surgery, 133, 2005, 1, s. 32-37.
9. Schramm, V. L., Myers, E. N., Kennerdell, J. S.: Orbital complications of acute sinusitis: evaluation, management, and outcome. Otolaryngology, 86, 1977, 2, s. 221-230.
10. Sýba, J., Groh, D., Fajstavr, J.: Orbitocelullitis and its therapy at the child age. Otorinolaryngologie a Foniatrie, 60, 2011, 4, s. 224-224.
11. Šuchaň, M. et al.: Orbital complications of sinusitis. Česká a slovenská oftalmologie, 70, 2014, 6, s. 234.
12. Rubin, F. et al.: Drainage of subperiosteal orbital abscesses complicating pediatric ethmoiditis: Comparison between external and transnasal approaches. International journal of pediatric otorhinolaryngology, 77, 2013, 5, 796-802.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2016 Číslo 3- Subkutánne vs. intravenózne imunoglobulíny u pacientov s CLL
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
-
Všetky články tohto čísla
- Změny hladin vybraných cytokinů Th1, Th2 a Treg v séru u chronických infekcí (vč. H. pylori) v orofaryngu v závislosti na podání DHA a EPA a/nebo tonzilektomii – pilotní studie
- Endoskopická ušní chirurgie: první zkušenosti
- Role zobrazovacích metod v diagnostickém a terapeutickém postupu u cholesteatomu spánkové kosti
- Nanočástice, nanotoxikologie, nanomedicína: definice pojmů, perspektivy v otorinolaryngologii
- Endoskopická ušní chirurgie: shrnutí problematiky
- Sekreční karcinom slinných žláz
- Ganglioneurom, raritní příčina nádoru měkkých tkání krku v dospělosti
- Orbitální absces - možná komplikace akutní rinosinusitidy i při důsledné konzervativní terapii
-
78. kongres České společnosti otorinolaryngologie a chirurgie hlavy a krku ČLS JEP
(Karlovy Vary, 1. – 3. června 2016) -
KUTVIRTOVA CENA 2015
Cena České společnosti otorinolaryngologie a chirurgie hlavy a krku ČLS JEP za práce publikované v r. 2015 – výsledky soutěže.
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Nanočástice, nanotoxikologie, nanomedicína: definice pojmů, perspektivy v otorinolaryngologii
- Orbitální absces - možná komplikace akutní rinosinusitidy i při důsledné konzervativní terapii
- Sekreční karcinom slinných žláz
- Ganglioneurom, raritní příčina nádoru měkkých tkání krku v dospělosti
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



