-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Výskyt centrální kyslíkové toxicity při hyperbarické terapii v závislosti na režimu dýchání kyslíku
Central nervous toxicity incidence during hyperbaric oxygen therapy depending on the scheme of breathing oxygen
The central nervous oxygen toxicity is probably the most dramatic complication of hyperbaric medicine. Fully developed it is manifested especially by a loss of consciousness and tonic-clonic seizures of the character of the epileptic grand-mal seizures. The incidence is estimated at approximately 1 fully developed form on 10,000 expositions (for the treatment of 250 kPa, 90 min., 100% O2). Although there is no evidence that it is harmful in the long run, it is certainly an unwelcome part of hyperbaric practice. In case of loss of consciousness and seizures in an enclosed space there is an increased risk of secondary injury and the risk of non-standard situations which may bring another complications both for the patient as well as for the healthcare provider. Preventing and minimizing the risk of this phenomenon is therefore a general request for the hyperbaric practice. The aim of this paper is to compare the incidence of the central oxygen toxicity and possible prodromal stages in different treatment schemes in our department. The main difference is the inclusion of the so-called air break during treatment and thus interrupting otherwise continuous oxygen breathing. The incidence of reported adverse effects associated with the subsequent interruption of the patient's ongoing treatment was reduced.
Keywords:
hyperbaric medicine – central oxygen toxicity
Autori: Oniščenko Boris
Pôsobisko autorov: Ústav leteckého zdravotnictví Praha, Oddělení bezpečnosti letů, vedoucí pracoviště MUDr. Petr Došel
Vyšlo v časopise: Pracov. Lék., 66, 2014, No. 4, s. 133-136.
Kategória: Původní práce
Súhrn
Centrální kyslíková toxicita je asi nejdramatičtější komplikací hyperbarické medicíny. Při plném rozvinutí se projevuje zejména ztrátou vědomí a tonicko-klonickými záškuby celého těla charakteru epileptických projevů typu grand mal. Četnost výskytu se odhaduje na přibližně 1 plně rozvinutou formu na 10 000 sezení (při léčbě 250 kPa, 90 min., 100% O2). I když není prokázáno, že by z dlouhodobého hlediska poškozovala zdraví, je jistě nevítanou součástí hyperbarické praxe. Při ztrátě vědomí a křečích v uzavřeném prostoru se výrazně zvyšuje riziko sekundárního poranění pacienta a vzniká nestandardní riziková situace, při které vznikají další možné komplikace jak na straně pacienta, tak na straně poskytovatele zdravotní péče. Prevence a minimalizace rizika vzniku tohoto jevu je tedy obecným požadavkem kvalitní hyperbarické praxe. Cílem tohoto sdělení je srovnání výskytu rozvinuté centrální kyslíkové toxicity a možných prodromálních stadií v různých léčebných režimech na našem pracovišti. Zásadní změnou je zařazení tzv. vzduchové pauzy do léčebného sezení, tj. přerušované dýchání hyperbarického kyslíku. Výskyt hlášených nežádoucích účinků spojených s následným vysazením pacienta z probíhající léčby se tím radikálně snížil.
Klíčová slova:
hyperbarická medicína – centrální kyslíková toxicitaÚVOD
Hyperbarická medicína je považována za velmi bezpečnou, s minimem nežádoucích účinků a komplikací. Jejich spektrum může být podle základního onemocnění léčeného pacienta velmi rozdílné. V případě těžkých stavů, při využití intenzivní terapie, je léčba v přetlaku náročná a má množství fyziologických a technických specifik. Dále je nutno vzít v úvahu i typ komory (jednomístné oproti vícemístné), délku léčby, technické parametry přetlaku a další. Podle těchto kritérií se způsob přístupu k pacientovi, management komplikací a význam možných rizik zásadně liší. Toto pojednání vychází z léčby ve vícemístné komoře u pacientů v dobrém celkovém zdravotním stavu, léčených zejména pro poruchy vnitřního ucha (ztráta sluchu, tinnitus, Meniérova nemoc), poruchy periferního prokrvení – vředy dolních končetin (při ischemické chorobě dolních končetin, diabetické noze), ale i ortopedické indikace a léčba postradiačního poškození po ozařování. Léčba je na našem pracovišti velmi dobře tolerovaná, bez zásadnějších komplikací. Běžně se vyskytují barofunkční potíže při kompresi, neklid, respektive klaustrofobní problémy v průběhu terapie, případně je uváděn nižší léčebný komfort (nepohodlné sezení, dýchací maska, využití času). Tyto komplikace terapie jsou většinou nezávažné a velmi dobře řešitelné. Při delší léčbě je také nutné vzít v úvahu chronickou iritaci plic kyslíkem (efekt Lorraine-Smith). Dramatický průběh kyslíkové toxicity na centrální nervový systém je proto velmi nežádoucím jevem.
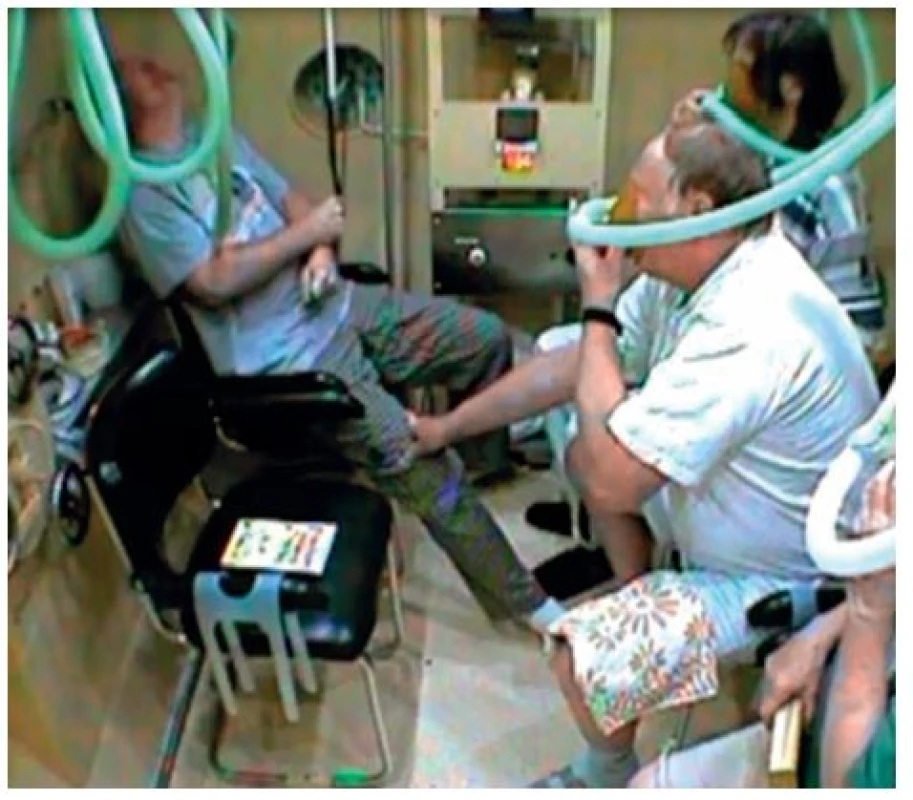
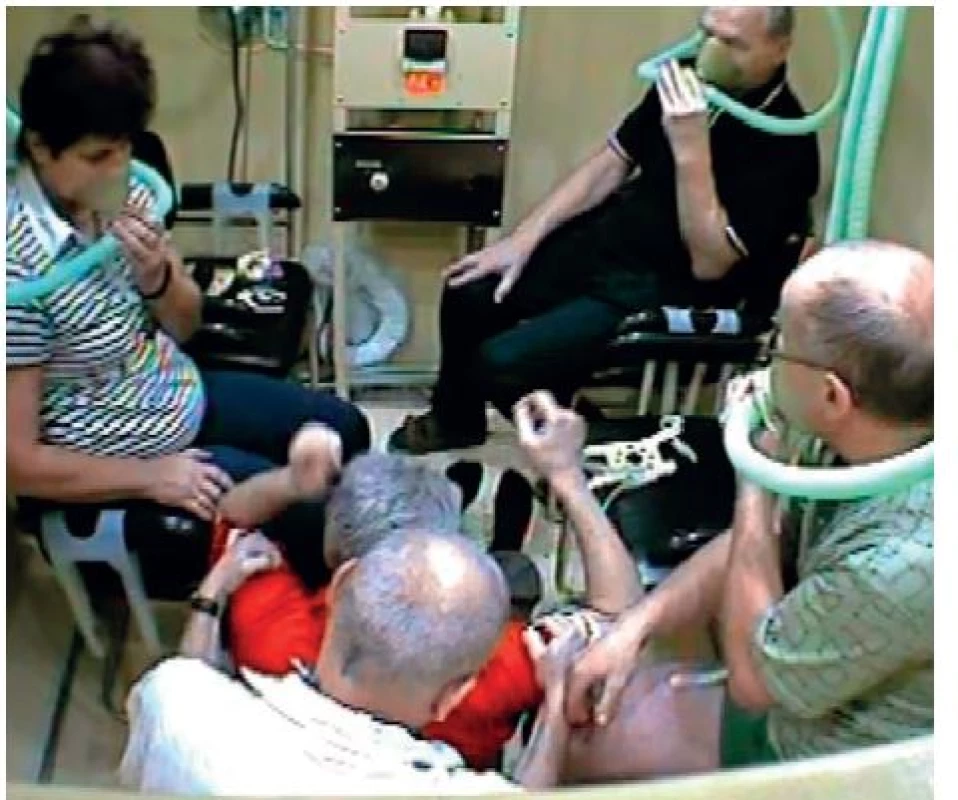
Centrální kyslíková toxicita byla poprvé popsána Paulem Bertem (proto název Paul-Bert effect) v roce 1878 [1]. Jedná se o důsledek dýchání kyslíku pod vyšším parciálním tlakem než atmosférickým. Toxicita se projevuje náhlým vznikem tzv. kyslíkových křečí. Ty můžeme charakterizovat jako tonicko-klonické křeče, nápadně podobné epileptickým křečím typu grand mal. Stav začíná tonickou fází (obr. 1), která je charakterizována ztrátou vědomí a ztuhlostí. Po několika desítkách vteřin dochází k rozvoji generalizovaných záškubů (klonická fáze). Po jejich skončení je pacient různě dlouhou dobu v bezvědomí, případně dochází ke kvalitativní poruše spojené s agitací až agresivitou (obr. 2), rytmickými pohyby, nebo naopak klidným průběhem (vlastní pozorování).
Prodromální příznaky jsou nekonstantní, různé [2] a velmi často pouze velmi krátkého trvání před samotným nástupem tonické fáze. Pro prevenci mají proto omezený význam. Kyslíková toxicita podle dostupných zdrojů nenechává žádné reziduální poškození [3, 4]. V průběhu záchvatu, respektive v postkonvulzní fázi s kvalitativní poruchou vědomí, je však zvýšené riziko poranění pacienta. Dalším potenciálním rizikem je nesprávný management vzniklé situace ve smyslu zahájení dekomprese v tonické fázi s následným barotraumatem plic. Z vlastní zkušenosti je problematické také následné vyšetření neurologem, kdy v případě nesprávné interpretace a vědomosti o etiologii křečí může dojít k podezření na primární epilepsii se závažnými praktickými důsledky (ohrožení způsobilosti držitele řidičskému průkazu).
Zásadními faktory pro vznik centrální kyslíkové toxicity jsou absolutní tlak při hyperbarické expozici a čas [5]. Zvýšené riziko ve vztahu k tlaku je pak limitující zejména při hyperbarické expozici potápěčů, kde je ztráta vědomí prakticky letální komplikací následkem utonutí. Doporučený je proto limit pro dýchání kyslíku pod vodou 0,14 MPa (odpovídá 4 m vodního sloupce) [6]. Mechanismus vzniku není zcela objasněný. Předpokládá se vliv volných kyslíkových radikálů na blokádu vedení vzruchu, membránový transport, neurotransmitery a další [7]. V každém případě se však jev považuje za multifaktoriální a víceúrovňový [8].
Výskyt centrální kyslíkové toxicity je v hyperbarické praxi naštěstí nízký. Podle různých zdrojů se uvádí výskyt od 1 : 6 704 [9] až k 1 : 40 339 [10]. Uvedené hodnoty vychází z velkých souborů (100 000 a 80 000 pacientů), incidence se však může radikálně lišit podle léčebného profilu (absolutní tlak), počtu sezení, zařazování pacientů s rizikovými faktory, ale také přítomností vzduchové pauzy v dýchání kyslíku [11]. V naší praxi došlo k zavedení vzduchových přestávek začátkem roku 2014, předmětem článku je srovnání výskytu kyslíkových křečí před a po tomto datu.
METODIKA
Pro účely přehledu byla pomocí parametrických výběrů prostudována počítačová databáze pacientů ošetřených na našem pracovišti za období od 1. 1. 2009 do 30. 9. 2014. Interpretace dřívějších údajů je problematická z důvodu zavádění elektronické dokumentace a ne zcela standardního ustálení její formy. Dále v roce 2008 došlo ke změně profilů léčby ve smyslu snížení atmosférického tlaku v komoře z 280 kPa na 250 kPa, což je zásadní pro hodnocení výskytu kyslíkové toxicity. Od roku 2009 lze soubor považovat za spolehlivý a homogenní z hlediska elektronického vyhledávání údajů. Podle jednotlivých let byl zaznamenán počet pacientů, sezení, plně rozvinutých křečí se ztrátou vědomí a možných prodromálních příznaků CNS toxicity. Pro kategorii rozvinuté CNS toxicity byla považována za rozhodující ztráta vědomí a přítomnost svalových záškubů, respektive křečí. Do kategorie možných prodromálních příznaků byly zařazeny všechny hlášené nežádoucí účinky, které se vyskytly v průběhu léčby a byly řešeny vysazením pacienta před komorou v izokompresní fázi. Nebyly tedy započítané barofunkční problémy při kompresi, a ani sdělení pacientů o jakýchkoliv problémech, po kterých pak pokračovali v dýchání kyslíku a ukončili sezení standardním způsobem. Do roku 2014 probíhala terapie v profilu komprese, 90 minut izokomprese při 250 kPa (tj. přetlak uvnitř komory 150 kPa) s nepřetržitým dýcháním 100% O2 maskou, poté dekomprese. Délka komprese se může mírně lišit v závislosti na toleranci barometrických změn pacienty v komoře, trvá cca 15 minut (stejně jako závěrečná dekomprese). Od 1. 1. 2014 jsou do izokompresní fáze zařazeny dvě 5minutové pauzy (vždy po 30 minutách dýchání kyslíku), kdy pacient sejme masku a dýchá vzduch v komoře.
VÝSLEDKY
Celkem byla prohledána dokumentace 1 643 pacientů, kteří absolvovali 15 112 sezení. Meziroční počty pacientů a sezení jsou znázorněné na grafu 1. Byly zastoupeny všechny věkové kategorie od nezletilých po seniory (11–81 let). Podrobně bylo zkoumáno 84 chorobopisů. V období do 2014 bylo evidováno 6 rozvinutých forem CNS toxicity a 13 suspektních prodromálních stadií, což odpovídá 1,2 rozvinuté toxicity na rok, respektive 1 na 2 152 sezení. Suspektní příznaky vyžadující přerušení léčby se vyskytly v poměru 1 na 993 sezení. V roce 2014 k datu 6. 10. evidujeme pouze jedno vysazení z komory při mírném nárůstu počtu pacientů za ekvivalentní období. Celkový výskyt stavů vedoucích k přerušení léčby v komoře se tedy snížil 3,2krát (z 1 na 679 sezení na 1 na 2 198, graf 2). Hlášené nežádoucí účinky ukazuje graf 3. Od jednoho pacienta se započítávalo i více symptomů.
Graf 1. Výskyt výsadků a komplikací HBO léčby 
Graf 2. Počet pacientů a HB expozic 
Graf 3. Hlášené nežádoucí účinky 
DISKUSE
Přesto, že léčba v tlakových komorách je v evropských podmínkách ustálená a poskytována v intencích evidence-based medicine, každé pracoviště má svá specifika. Výskyt kyslíkových křečí se na různých pracovištích výrazně liší. Roli může hrát zastoupení léčených diagnóz (a s tím související profil léčby, počet expozic, celkový stav léčených atd.), odmítání komplikovaných, případně rizikových pacientů anebo zařazení vzduchových pauz a přerušované dýchání kyslíku. Na našem pracovišti byl v průběhu let výskyt komplikací ustálen, což dokládá graf, ale i osobní zkušenost zaměstnanců. Výjimkou je rok 2009, kde bylo celkové množství komplikací nižší. To může být způsobeno nižším výskytem, ale také technickými problémy při vyhledávání, respektive v zápisu v elektronické dokumentaci. V našem hodnocení vychází, že zařazení vzduchové pauzy má nezanedbatelný efekt na výskyt komplikací. Od začátku 2014 došlo ke snížení počtu výsadků pacientů pro komplikace léčby a zatím se nevyskytla ani jedna rozvinutá forma CNS toxicity. K prodromálním stadiím je nutno uvést, že se nemusí jednat pouze o počáteční stadium kyslíkových křečí, ale i o jiné stavy. Diferenciálnědiagnosticky se nabízí zejména častá hyperventilace, na kterou může poukazovat přehled nežádoucích účinků podle počtu. Nezvyklé pocity v periferii ve smyslu mravenčení, které je pro hyperventilaci typické, hlásila polovina z vysazených pacientů. Zařazení vzduchové pauzy má však vliv i na snížení dechové zátěže, ale i psychický komfort pacienta (s možností komunikace). To může poté redukovat i výskyt jiných stavů, které v minulosti mohly vést k nutnosti přerušit terapii. Zvyšuje se tím compliance pacientů k této léčbě a snižuje se množství nestandardních situací, což má vliv na prevenci s tím souvisejících problémů.
ZÁVĚR
Zavedení vzduchových pauz do izokompresní fáze léčby kyslíkem v přetlakové komoře vede ke snížení výskytu rozvinutých forem nervové toxicity, ale i celkové redukci předčasného ukončování léčby pacientů pro jiné komplikace. Zvyšuje se tak bezpečnost léčby a compliance pacientů. Zásadní význam bude mít sledování vývoje v dalších letech.
Do redakce došlo dne 15. 10. 2014.
Do tisku přijato dne 22. 10. 2014.
Adresa pro korespondenci:
MUDr. Boris Oniščenko
Ústav leteckého zdravotnictví Praha
Generála Píky 1
160 60 Praha 6-Dejvice
e-mail: boris.oniscenko@gmail.com
Zdroje
1. Bert, P. Barometric pressure: research in experimental physiology. Columbus: College book company, 1943.
2. Bitterman, N. CNS oxygen toxicity. Undersea Hyperbar. Med., 2004, 31, s. 63–72.
3. Kindwall, E. P. Hyperbaric medicine practice. Best Publishing Company, 2008, 75 s., ISBN 9-780941332-78-1.
4. Lambertsen, C. J. Effects of oxygen at high partial pressure. In Fenn W. O., Rahn H. Handbook of physiology. Bethesda, 1965, s. 1027–1046.
5. Butler, F. K., Thalmann, E. D. Central nervous system oxygen toxicity in closed circuit scuba divers II. Undersea Biomed., 2008, 13., s. 193–223.
6. Novomeský, F. Potápěčská medicína. Martin: Osveta, 2013, s. 139, ISBN 978-80-8063-397-4.
7. Mathieu, D. Handbook on hyperbaric medicine. Dodrecht: Springer, 2006, s. 747, ISBN 1-4020-4376-7.
8. Novomeský, F. Potápěčská medicína. Martin: Osveta, 2013, s. 137, ISBN 978-80-8063-397-4.
9. Welslau W., Almeling, M. Incidence of oxygen intoxication to the central nervous system in hyperbaric oxygen therapy. In A. Marroni, G. Oriani, and F. Wattle, eds., Proc. of the Intl. Joint Meeting od hyperbaric and underwater medicine. EUBS Milan 1996, s. 211–216.
10. Yildiz, S., Aktas, S., Cimsit, M., Ay, H., Togrol, E. Seizure incidence in 80000 patient treatments with hyperbaric oxygen. Aviat Space Environ Med., 2004, 75, s. 992–994.
11. Piantadosi, C. A. A mini-forum on air breaks and O2 toxicity in clinical HBO therapy. Undersea Hyperbaric Med., 2004, 31, s. 185–202.
Štítky
Hygiena a epidemiológia Hyperbarická medicína Pracovné lekárstvo
Článek Rejstříky
Článok vyšiel v časopisePracovní lékařství
Najčítanejšie tento týždeň
2014 Číslo 4- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- V ČR chybí specializovaná péče o pacienty s nervosvalovým onemocněním
-
Všetky články tohto čísla
- VII. kongres nemocí z povolání s mezinárodní účastí, Luhačovice 16.–17. 10. 2014
- Výskyt centrální kyslíkové toxicity při hyperbarické terapii v závislosti na režimu dýchání kyslíku
- Ochrana zdravia pri práci v sieti dialyzačných pracovísk*
- Zabezpečenie zdravotného dohľadu u zamestnancov poskytujúcich dialyzačné služby z hľadiska profesionálnych infekcií*
- Vakuově kompresivní terapie v pracovním lékařství
- VII. kongres nemocí z povolání s mezinárodní účastí
- MUDr. František Jaroš, CSc., rodom z Osady nad Oravou
- Rejstříky
- Pracovní lékařství
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Vakuově kompresivní terapie v pracovním lékařství
- Výskyt centrální kyslíkové toxicity při hyperbarické terapii v závislosti na režimu dýchání kyslíku
- Zabezpečenie zdravotného dohľadu u zamestnancov poskytujúcich dialyzačné služby z hľadiska profesionálnych infekcií*
- Ochrana zdravia pri práci v sieti dialyzačných pracovísk*
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy