-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Chlorochinová retinopatie: kazuistika a doporučení pro screening
Chloroquine retinopathy: case report and recommendations for screening
Long-term usage of the antimalarial drugs chloroquine and hydroxychloroquine has a retinotoxic effect. Toxicity is mainly dependent on the cumulative dose of medication and may persist even after treatment has been concluded. Eye examination comprising dilated fundus evaluation, testing the central 10 degrees of the visual field, spectral domain optical coherence tomography, fundus autofluorescence and multifocal electroretinography help with early detection of functional changes. Immediate discontinuation of these medications may reduce the risk of visual impairment. Regular ophthalmologic evaluation, interdisciplinary cooperation and patient education are important to prevent late ocular complications.
Keywords:
chloroquine – hydroxychloroquine – retinopathy – screening
Autoři: B. Kousal; Z. Dubská 1; A. Beňová 1; P. Diblík 1; H. Langrová 1; B. Kalvodová 2 1
Působiště autorů: Univerzita Karlova v Praze, 1. lékařská fakulta a Všeobecná fakultní nemocnice v Praze, Oční klinikaPřednostka: doc. MUDr. Bohdana Kalvodová, CSc. 1; Univerzita Karlova v Praze, Lékařská fakulta v Hradci Králové, Oční klinikaPřednosta: prof. MUDr. Pavel Rozsíval, CSc., FEBO 2
Vyšlo v časopise: Prakt. Lék. 2013; 93(4): 181-185
Kategorie: Kazuistika
Souhrn
Antimalarika chlorochin a hydroxychlorochin jsou při dlouhodobém užívání toxická pro sítnici. Toxicita je závislá zejména na dosažené kumulativní dávce léčiva a může přetrvávat i po ukončení léčby. Senzitivní a specifická vyšetření očního pozadí v mydriáze, vyšetření centrální oblasti zorného pole do 10°, optická koherenční tomografie se spektrální doménou, autofluorescence fundu a multifokální elektroretinografie slouží k časnému rozpoznání funkčních změn. Okamžité přerušení léčby může snížit riziko poruchy vidění. Klíčová jsou pravidelná screeningová oční vyšetření, spolupráce revmatologa či jiného ošetřujícího lékaře s oftalmologem, stejně tak edukace pacienta.
Klíčová slova:
chlorochin – hydroxychlorochin – retinopatie – screeningÚVOD
Sítnicová toxicita chlorochinu a jeho analoga hydroxychlorochinu byla rozpoznána již před mnoha lety. Chlorochin (Delagil) a hydroxychlorochin (Plaquenil) patří do skupiny chinolinů. Při stejných klinických indikacích mají různé terapeutické dávkování a různou toxicitu.
Zpočátku byl chlorochin používán k profylaxi a léčbě malárie, později do indikací přibyly revmatoidní artritida, systémová, diskoidní a kožní forma lupus erythematodes a jiné nemoci nejen pojivové tkáně. Dlouhodobé používání léku u chronických onemocnění, někdy s vysokými denními dávkami, vedlo k podstatnému zvýšení dávek kumulativních.
První zprávy o sítnicové toxicitě chlorochinu se objevily koncem padesátých let 20. století. V roce 1957 Cambiaggi poprvé popsal pigmentové změny na sítnici pacienta, u kterého byl léčen systémový lupus erytematodes chlorochinem. Hobbs (1959) referoval o vztahu mezi dlouhodobým užíváním chlorochinu a následným vznikem sítnicové patologie. Roku 1962 Smith označil nález v centru sítnice termínem makulopatie vzhledu býčího oka (11). Podstatou moderního přístupu k problematice chlorochinové retinopatie jsou screeningová oční vyšetření. Jejich cílem je rozpoznání toxicity a funkčních změn předtím, než vzniknou morfologické změny patrné na očním pozadí s minimalizací rizika poruchy vidění (8).
VLASTNÍ POZOROVÁNÍ
Pacientka ve věku 75 let byla odeslána na Oční kliniku 1. LF UK a VFN v Praze pro šedou skvrnu ve tvaru prstence, kterou 2 roky vnímala okolo centra zorného pole pravého oka, nově popisovala obdobnou poruchu vidění okem levým. Z osobní anamnézy byla významná porucha srdečního rytmu, chlopenní vada, revmatoidní artritida a hyperlipoproteinémie. Uvedená onemocnění v době vyšetření léčila antiarytmiky, salicyláty a hypolipidemiky. Dále užívala potravinové doplňky s luteinem a zeaxanthinem.
Zraková ostrost byla vyšetřena pomocí ETDRS optotypů (logaritmická vyšetřovací tabule podle studie Early Treatment Diabetic Retinopathy Study) a vyšetření vidění do blízka bylo provedeno pomocí Jägerových tabulek. Kontrastní citlivost byla zjišťována na Pelli-Robsonových tabulkách (HS Clement Clarke International, Velká Británie) a barvocit Lanthonyho desaturovaným panel D-15 testem. Zorné pole bylo hodnoceno pomocí statického automatického perimetru (M-700, Medmont International Pty Ltd., Austrálie). Fundus byl vyšetřen biomikroskopicky v mydriáze a nález na fundu byl fotograficky i angiograficky dokumentován (FF 450 plus IR Fundus Camera, Carl Zeiss Meditec AG, Německo). Oční pozadí bylo vyšetřeno i metodou autofluorescence (Visucam 200, Carl Zeiss Meditec AG, Německo), která využívá fluorescenční schopnosti lipofuscinu k odlišení poškozených receptorů sítnice a poškozeného retinálního pigmentového epitelu (RPE). Lipofuscin se hromadí v buňkách RPE, je produktem oxidace nenasycených mastných kyselin a rizikovým faktorem rozvoje degenerativních změn. Dále bylo provedeno vyšetření optickou koherenční tomografií se spektrální doménou (SD-OCT, Spectral OCT/SLO, OTI Ophthalmic Technologies Inc., Kanada) s axiálním rozlišením 6 µm a rychlostí 16 snímků/s. Přístroj je kombinací OCT a skenovacího laserového oftalmoskopu a využívá Fourierovu transformaci spojitého signálu k výstupu ve formě řezů sítnicí. Elektrofyziologické hodnocení funkce sítnice bylo provedeno pomocí klasické zábleskové a multifokální elektroretinografie (ERG, RETI-port plus mfERG system, Roland Consult GmbH, Německo) podle standardního protokolu Mezinárodní společnosti pro klinickou elektrofyziologii zraku. Multifokální ERG poskytla 61 lokálních odpovědí v centrálních 30o zorného pole, zatímco hlavní složkou klasického zábleskového ERG záznamu byly odpovědi z periferie sítnice.
Při našem vyšetření byla nejlepší zraková ostrost na oku pravém 0,63 a na oku levém 0,8 se slabou hypermetropickou korekcí. Z Jägerových tabulek pacientka četla pravým okem číslo 2, levým okem číslo 1. Na Amslerově mřížce byly oboustranně paracentrálně chybějící části a tmavé plochy. Kontrastní citlivost byla na obou očích fyziologická, barvocit obou očí normální. Vyšetření zorného pole prokázalo oboustranně centrální výpad (obr. 1a). Rohovka byla čirá, bez depozit, na očním pozadí jsme v makulách nalezli prstenec zašednutí s centrálním projasněním v místě zachované fovey, na oku pravém temporálně v makule ještě ložisko depigmentace, biomikroskopický nález napodoboval makulární díru (obr. 1b,c). Při fluorescenční angiografii byla přítomna jen velmi mírná porucha pigmentace s výjimkou ložiskového „window“ defektu v makule pravého oka (obr. 2a,b). Okolo fovey jsme nalezli prstenec mírně zvýšené intenzity autofluorescence s akumulací lipofuscinu, zevně pak ohraničené ložisko atrofie RPE bez autofluorescence (obr. 3). Nález na SD‑OCT ale odhalil intaktní foveu a snížení výšky sítnice v mezikruží okolo centra (obr. 4a). Klasická záblesková ERG prokázala oboustranně normální amplitudy skotopických i fotopických odpovědí. Multifokální ERG odhalila oboustranně nízkou foveolární odpověď (60 % normy), pokles parafoveolární aktivity (50 % normy), zevně byly odpovědi v normě (obr. 5a,b), pro srovnání obrázky 5c a 5d zobrazují normální nález jednotlivých místních odpovědí i trojrozměrného obrazu s maximem v oblasti žluté skvrny, místa nejostřejšího vidění, a směrem do periferie postupně klesající aktivitu.
Obr. 1. Statická automatická perimetrie pravého oka a) s centrálním výpadem zorného pole (označen šipkou) z pohledu pacienta. Fotografie očního pozadí pravého oka z pohledu lékaře dokumentuje b) prstenec zašednutí okolo normální fovey, temporálně přítomno ložisko depigmentace, c) stejný nález na bezčerveném snímku 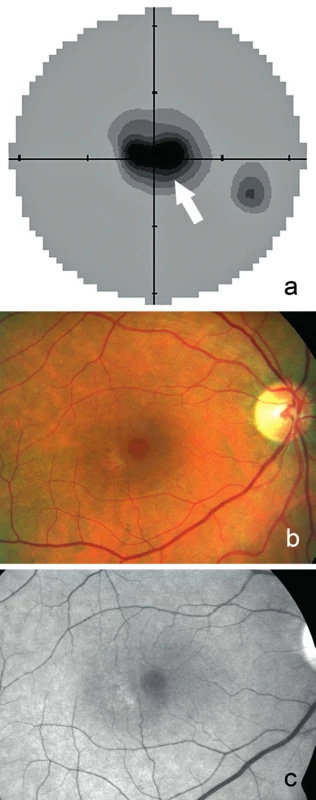
Obr. 2. Fluorescenční angiografie s mírnou poruchou pigmentace okolo centra a ložiskovým „window“ defektem v makule pravého oka a) ve 42. vteřině, b) v 7. minutě 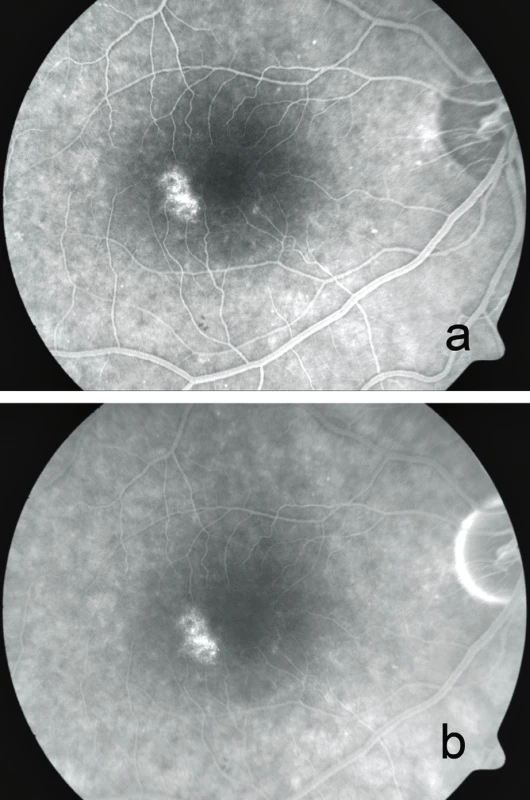
Obr. 3. Autofluorescence lipofuscinu s prstencem mírně zvýšené intenzity okolo fovey, ložisko atrofie RPE bez autofluorescence 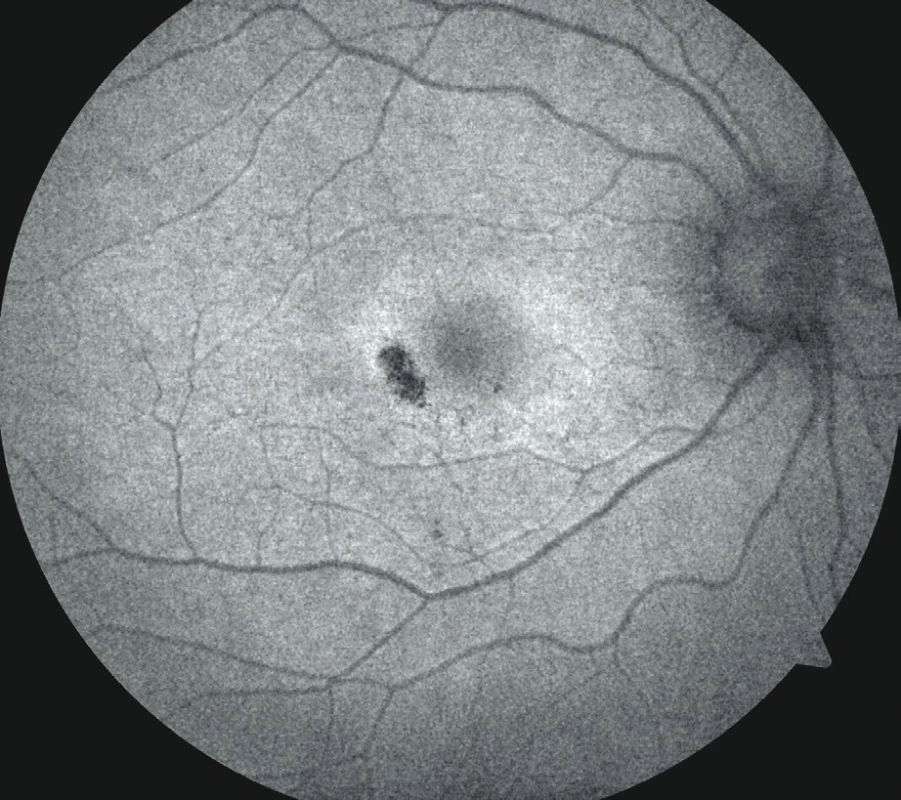
Obr. 4. Optická koherenční tomografie se spektrální doménou prokazuje a) pokles výšky zevních vrstev sítnice v mezikruží okolo normální fovey a ztrátu hyperreflexivní linie spojení vnitřních a zevních segmentů fotoreceptorů (označeno šipkami), b) pro srovnání normální SD‑OCT scan makuly 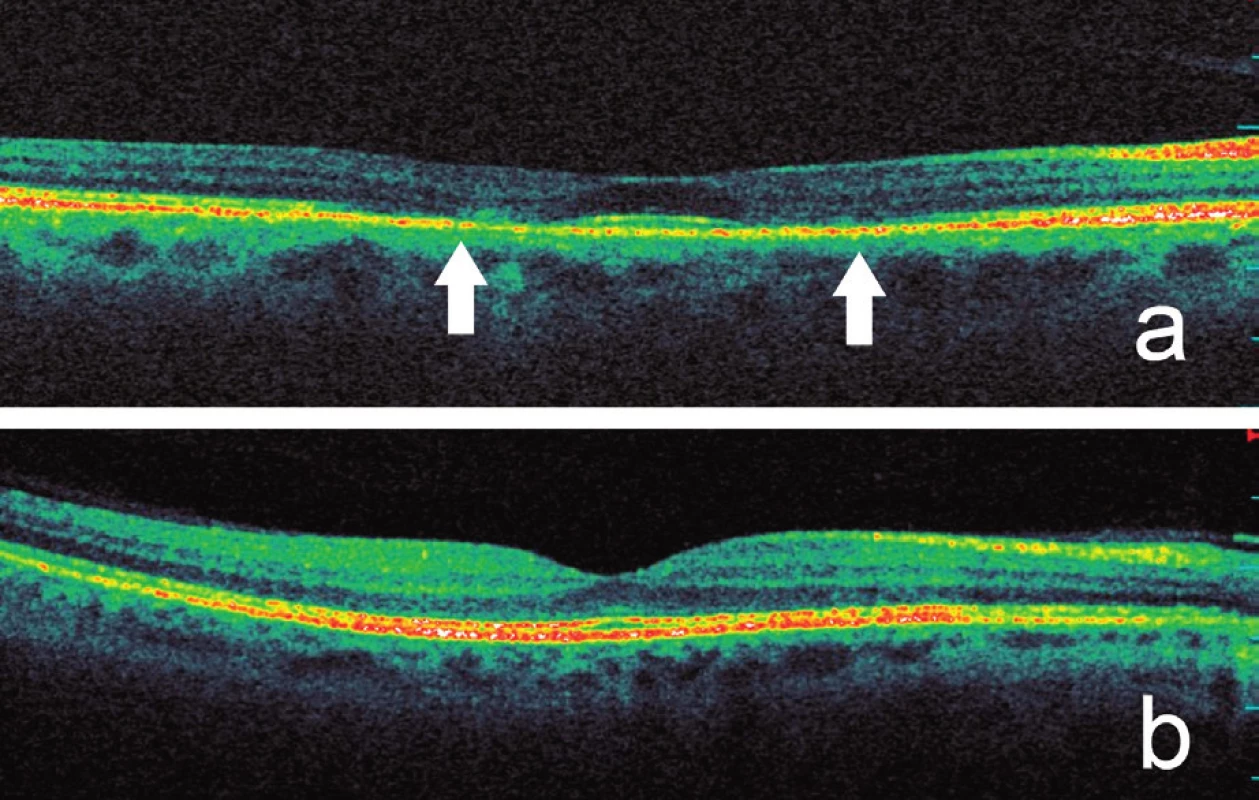
Obr. 5. Multifokální ERG a) s poklesem amplitud parafoveolárně a b) na trojrozměrném obraze, pro srovnání normální nález c) místních odpovědí i d) trojrozměrného obrazu s maximem v oblasti místa nejostřejšího vidění a směrem do periferie postupně klesající aktivitou 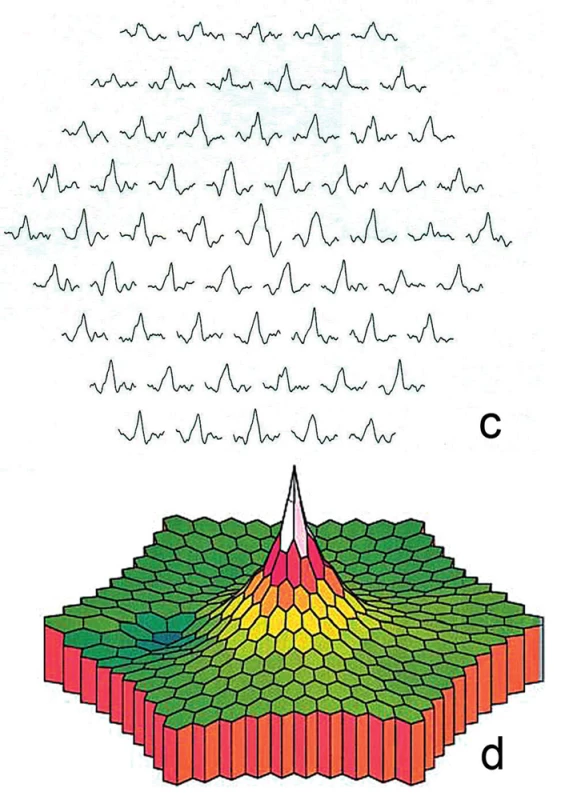
Provedené oční vyšetření potvrdilo nález charakteristický pro chlorochinovou retinopatii. Pacientka na cílený dotaz doplnila, že 10 let občas užívala Delagil (chlorochin), poslední dávku užila před 4 lety, kumulativní dávka byla vypočítána na 450 g.
DISKUZE
Chlorochin a jeho analoga jsou toxická pro sítnici. Toxické účinky přetrvávají i po skončení léčby, kdy již nedochází k žádné nebo jen malé úpravě zrakové ostrosti. Někdy zraková ostrost dále klesá. Proto je nezbytné, aby si nejen oftalmologové, ale i indikující lékaři byli vědomi možných nežádoucích účinků této léčby. Většina autorů se shoduje na screeningu časné toxicity (8).
V úvodu léčby chlorochinem a hydroxychlorochinem je nutno oční pozadí vyšetřit z důvodu vyloučení přítomnosti jiných sítnicových patologií, které mohou mít vliv na odlišení toxicity chlorochinu a podobných přípravků. Pacient by měl být srozumitelně poučen, že screening slouží k časnému rozpoznání funkčních či anatomických změn a minimalizaci rizika poruchy vidění.
Mechanismus toxicity chlorochinu a hydroxychlorochinu není dosud jednoznačně objasněn. Léky mají přímý vliv na metabolismus sítnicových buněk včetně fotoreceptorů. Obě látky se vážou na melanin v RPE, kde se koncentrují a toxicky působí. Porucha funkce lysozomů má za následek hromadění lipofuscinu s úbytkem buněk RPE a následnou degenerací fotoreceptorů. Soudí se, že uvedenému procesu ještě předchází ovlivnění gangliových buněk (3) a nervových vláken sítnice (1). Anatomické změny RPE ale neodpovídají rozsahu biomikroskopicky patrného nálezu na sítnici postiženého oka.
Základním klinickým nálezem při fluorescenční angiografii je oboustranná makulopatie vzhledu býčího oka s prstencem depigmentace RPE okolo ostrůvku se zachovanou foveou. I když centrální zraková ostrost může být normální, vnímaví pacienti popisují paracentrální skotomy a stěžují si na potíže se čtením. Funkční obtíže často předcházejí změnám patrným biomikroskopicky. Pokud pokračuje užívání léku, funkční porucha se prohlubuje, rozvíjí se atrofie RPE a degenerace pak může postihnout celý fundus s odpovídajícím poklesem vidění. Předpokládá se, že u velmi časných změn může okamžité ukončení užívání léku navodit ústup makulopatie.
Při zjištění makulopatie vzhledu býčího oka se již klinický nález signifikantně nezlepší. Depigmentace v makule s funkčním postižením pokračuje ještě několik let po ukončení léčby chlorochinem, který může ve tkáních přetrvávat měsíce až roky.
Reverzibilní rohovkové změny s intraepiteliálními spirálovitými depozity chlorochinu a jeho analog nejsou přímým ukazatelem poškození sítnice, jsou pouze příznačné pro ukládání léku v organismu a nemusí korelovat se sítnicovým nálezem (8).
Obecně je prevalence sítnicové toxicity chlorochinu a jemu podobných látek nízká (jednotky na 1000 pacientů), závisí více na celkové době užívání léku a dosažené kumulativní dávce než na denní dávce (5, 6, 12). Výrazně se zvyšuje mezi 5. až 7. rokem užívání (cca na 1 %) a pak dále stoupá. Toxická kumulativní dávka chlorochinu 460 g je při doporučené účinné denní dávce 250 mg dosažena za 5 let užívání, u hydroxychlorochinu je toxické kumulativní dávky 1000 g dosaženo za 7 let při užívání 400 mg léku za den. Chlorochin a hydroxychlorochin se nehromadí v tukové tkáni, proto obézní pacienti mohou být při výpočtu dávky vzhledem k hmotnosti předávkováni a denní dávka by měla být vztažena k jejich výšce. U starších lidí a pacientů s již přítomným onemocněním makuly je hodnocení toxicity obtížnější z důvodu postupné ztráty pigmentu z RPE a makulopatie obecně je považována za kontraindikaci nasazení chlorochinu a hydroxychlorochinu (tab. 1). Z hlediska vzniku retinopatie je hydroxychlorochin bezpečnější než chlorochin (7, 8, 10).
Tab. 1. Rizikové faktory pro vznik chlorochinové a hydroxychlorochinové retinopatie 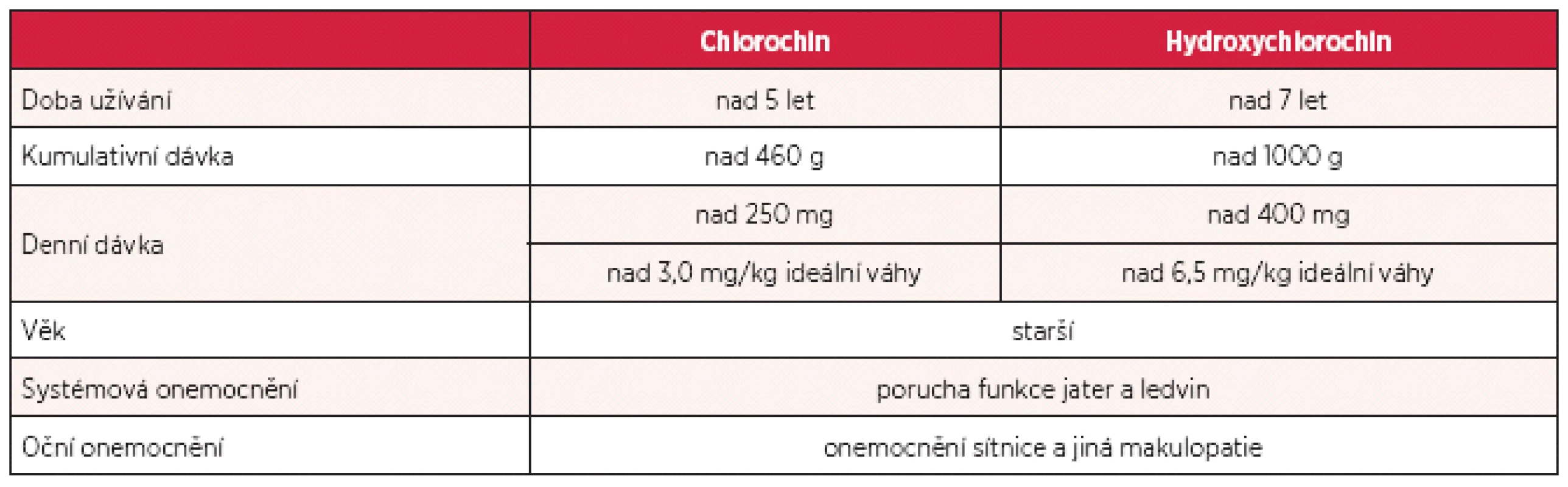
Mezi hlavní screeningové testy patří vyšetření centrální zrakové ostrosti, vyšetření předního segmentu oka, biomikroskopie fundu v mydriáze, perimetrie, SD-OCT, autofluorescence fundu a multifokální ERG (8). Při vyšetření zorného pole je nejdůležitější záchyt paracentrálních výpadů. Při postižení parafoveolárním lze v oblasti do 10° zachytit výpady relativní i absolutní. Na SD-OCT scanech jsou patrné abnormality zevních vrstev sítnice, jejich ztenčení a porucha spojení zevních a vnitřních segmentů fotoreceptorů okolo zachované fovey v časných stadiích (2, 4, 9). Neinvazivní vyšetření autofluorescence fundu může odhalit defekty RPE a časné poškození fotoreceptorů. Okolo centra sítnice bývá nejprve prstenec zvýšené intenzity s akumulací lipofuscinu, později skvrnité snížení i zvýšení intenzity autofluorescence. Multifokální ERG detekuje sníženou paracentrální aktivitu sítnice již u počínající retinopatie (9). Nedostatkem může být v současné době omezená dostupnost vyšetření SD-OCT, autofluorescence fundu a multifokální ERG včetně absence rozsáhlé normativní databáze v některých laboratořích (2).
Mezi vyšetření, která nejsou vhodná pro screening vzhledem k jejich nízké senzitivitě, patří fotografická dokumentace fundu, fluorescenční angiografie, klasická záblesková ERG, která není dostatečně specifická pro zjištění změn aktivity v makule. Dále je to elektrookulografie, vyšetření na Amslerově mřížce, jehož výsledek závisí na koncentraci a spolupráci pacienta, a také vyšetření barvocitu, protože porucha vnímání barev není pro chlorochinovou retinopatii specifická (tab. 2) (8).
Tab. 2. Screeningová vyšetření časné toxicity chlorochinu a hydroxychlorochinu (8) 
SD-OCT – optická koherenční tomografie se spektrální doménou TD-OCT – optická koherenční tomografie s časovou doménou Každý pacient užívající chlorochin a hydroxychlorochin by měl absolvovat v prvním roce léčby oční vyšetření s dokumentací nálezu. Pravidelné sledování by pak mělo začít do 5 let od zahájení léčby. Pro screening je vhodné zvolit individuální intervaly a rozsah vyšetření podle možností lékaře, přítomnosti rizikových faktorů a kumulativní dávky, obvykle 1krát ročně (8).
ZÁVĚR
Chlorochin a hydroxychlorochin jsou léky účinné a při dodržení intervalů screeningu retinopatie, jejíž prevalence závisí zejména na dosažené celkové dávce, jsou také léky bezpečné. Důležitá je spolupráce ošetřujícího lékaře s oftalmologem. Doporučená vyšetření očního pozadí v mydriáze, vyšetření centrální oblasti zorného pole do 10°, SD-OCT, autofluorescence fundu a multifokální ERG mohou odhalit časné známky makulopatie a okamžitým přerušením léčby chlorochinem a hydroxychlorochinem lze snížit riziko poruchy vidění na minimum. Z očního hlediska je vhodná maximální dávka chlorochinu do 3,0 mg/kg ideální váhy/den a hydroxychlorochinu do 6,5 mg/kg ideální váhy/den. Při zahájení léčby chlorochinem a hydroxychlorochinem je nezbytné vyšetření očního pozadí z důvodu vyloučení přítomnosti jiných sítnicových patologií. Pravidelný oční screening by pak měl u nerizikových pacientů začít za pět let od zahájení léčby.
ADRESA PRO KORESPONDENCI:
MUDr. Bohdan Kousal
Oční klinika 1. LF UK a VFN
U Nemocnice 2, 128 08 Praha 2
e-mail: bohdan.kousal@vfn.cz
Zdroje
1. Bonanomi MTBC, Dantas NC, Medeiros FA. Retinal nerve fibre layer thickness measurements in patients using chloroquine. Clin Experiment Ophthalmol 2006; 34 : 130–136.
2. Farrell DF. Retinal toxicity to antimalarial drugs: chloroquine and hydroxychloroquine: a neurophysiologic study. Clin Ophthalmol 2012; 6 : 377–383.
3. Hallberg A, Naeser P, Andersson A. Effects of long-term chloroquine exposure on the phospholipid metabolism in retina and pigment epithelium of the mouse. Acta Ophthalmol (Copenh) 1990; 68 : 125–130.
4. Chen E, Brown DM, Benz MS, et al. Spectral domain optical coherence tomography as an effective screening test for hydroxychloroquine retinopathy (the “flying saucer” sign). Clin Ophthalmol 2010; 4 : 1151–1158.
5. Ingster-Moati I, Crochet M, Manchon E, et al. Analysis of 925 patients on long-term hydroxychloroquine or chloroquine treatment: results of ophthalmological screening. J Fr Ophtalmol 2004; 27 : 367–373.
6. Lyons JS, Severns ML. Using multifocal ERG ring ratios to detect and follow Plaquenil retinal toxicity: a review: Review of mfERG ring ratios in Plaquenil toxicity. Doc Ophthalmol 2009; 118 : 29–36.
7. Maksymowych W, Russel AS. Antimalarials in rheumatology: efficacy and safety. Sem Arthritis Rheum 1987; 16 : 206–221.
8. Marmor MF, Kellner U, Lai TYY, et al. Revised recommendations on screening for chloroquine and hydroxychloroquine retinopathy. Ophthalmology 2011; 118 : 415–422.
9. Michaelides M, Stover BN, Francis PJ, et al. Retinal toxicity associated with hydroxychloroquine and chloroquine. Arch Ophthalmol 2011; 129(1): 30–39.
10. Pavelka K. Farmakoterapie revmatických onemocnění. Praha: Grada Publishing 2005; 65–74.
11. Smith JL. Chloroquine macular degeneration. Arch Ophthalmol 1962; 68(2): 186–190.
12. Wolfe F, Marmor MF. Rates and predictors of hydroxychloroquine retinal toxicity in patients with rheumatoid arthritis and systemic lupus erythematosus. Arthritis Care Res (Hoboken) 2010; 62 : 775–784.
Štítky
Praktické lekárstvo pre deti a dorast Praktické lekárstvo pre dospelých
Článok vyšiel v časopisePraktický lékař
Najčítanejšie tento týždeň
2013 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Ženský a mužský mozek
- XXI. BRNĚNSKÉ DNY PRAKTICKÉHO LÉKAŘSTVÍ
- Využití nepřímé radionuklidové uroflowmetrie
- Nutriční imunologie: modulace imunity složkami nutrice
- Horečka dengue
- Plánované akce složek ČLS JEP
-
Personalizovaná medicína chronické obstrukční plicní nemoci
Souhrn nového doporučeného postupu České pneumologické a ftizeologické společnosti - Vybrané údaje o dlouhodobé péči a sociálních službách
- Chlorochinová retinopatie: kazuistika a doporučení pro screening
- MUDr. Vladislav Vančura – spisovatel padlý v boji za svobodu
- Evžen Ponča
- Víte o vzniku Centra zdravotní ekonomie a managementu?
- 55. Purkyňův den v Libochovicích
- Jubilanti
- Praktický lékař
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Chlorochinová retinopatie: kazuistika a doporučení pro screening
- Ženský a mužský mozek
- Horečka dengue
- Jubilanti
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy




