-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
HALLUX VALGUS Z POHLEDU FYZIOTERAPEUTA aneb JE HALLUX VALGUS POUZE DEFORMITA PALCE?
Hallux Valgus from the Physiotherapist Standpoint or Is Hallux Valgus Just a Hallux Deformity?
Hallux valgus is a complex progressive triplanar forefoot deformity, it characterise by valgus deviation of the big toe, higher varus of the first metatarsus and a medial prominence on its head. The development of this deformity is subsequent. Its risk factors include biomechanical and structural anomalies, systemic diseases, hereditary predispositions, footwear, etc. The hallux and first metatarsophalangeal joint play the main role in a load transmission during walking. The valgus deformity of the big toe is typical first ray dynamic stabilization failure and loss of contact between the first metatarsophalangeal joint surfaces and sesamoid bones. The centralization and stabilization failure of the first metatarsophalangeal joint in the case of hallux valgus deformity does not enable to perform heel-off and toe-off optimally. It could negatively project especially at the end of a pre-swing phase during walking. The clinical examination and early diagnosis play key role in successful therapy. The aim of kinesiotherapy is to recover a hallux and foot function and their submission to function of proximal segments of lower extremities.
Key words:
hallux valgus, gait, diagnosis, kinesiotherapy
Autoři: J. Kozáková 1
; M. Janura 1,2; A. Gregorková 3; Z. Svoboda 1
Působiště autorů: Katedra biomechaniky a technické kybernetiky, Fakulta tělesné kultury UP, Olomouc 1; Katedra rehabilitace, Fakulta zdravotnických studií, Ostravská univerzita, Ostrava 2; Fakultní nemocnice Ostrava - Poruba 3
Vyšlo v časopise: Rehabil. fyz. Lék., 17, 2010, No. 2, pp. 71-77.
Kategorie: Původní práce
Souhrn
Hallux valgus je komplexní progredující trojrozměrná deformita přednoží, charakterizovaná valgózním postavením palce, zvýšenou varozitou I. metatarzu a mediální prominencí jeho hlavice. Rozvíjí se postupně na základě spolupůsobení biomechanických faktorů, strukturálních anomálií, systémových onemocnění, dědičných predispozic, nošení nevhodné obuvi. Předpokladem správné funkce nohy je funkční stabilizace I. paprsku. Valgózní deformita palce se vyznačuje narušením dynamické stabilizace I. paprsku a kontaktu kloubních ploch I. MTP kloubu se sezamskými kůstkami. Porucha centrace a stabilizace metatarzofalangeálního kloubu palce u valgózního palce neumožňuje optimální provedení odrazu nohy a odlepení paty. To se může negativně promítnout zejména v závěru stojné fáze v průběhu krokového cyklu. Základem úspěšné terapie je klinické vyšetření a včasná diagnostika. Cílem kinezioterapie je obnovit funkci palce a celé nohy a zařadit je do funkce proximálních segmentů dolní končetiny.
Klíčová slova:
hallux valgus, chůze, diagnostika, kinezioterapieÚVOD
Hallux valgus (dále HV) je komplexní progredující trojrozměrná deformita přednoží, charakterizovaná valgózním postavením palce, zvýšenou varozitou I. metatarzu a mediální prominencí jeho hlavice (5, 26). Terminologicky přesnější je označení hallux abducto valgus, v ortopedické a pediatrické literatuře se ale běžně užívá termín „hallux valgus“. Valgózní deformitu v interfalangeálním kloubu palce vymezuje pojem hallux interphalangeus (11).
Klinický obraz této deformity zahrnuje laterální vychýlení palce v metatarzofalangeálním (dále MTP) kloubu, mediální vychýlení I. metatarzu (metatarsus primus varus), progredující snížení či úplnou ztrátu kontaktu kloubních ploch v oblasti I. MTP kloubu a sezamských kůstek, instabilitu I. paprsku, případně patologické změny struktury a měkkých tkání v oblasti I. MTP kloubu a celého přednoží (26). Celý palec je rotován nehtovou ploténkou mediálně. Velikost intermetatarzálního úhlu se za fyziologických podmínek pohybuje v rozmezí 0–14°, přičemž úhel valgozity palce nepřevyšuje 16° (obr. 1). Za mírnou deformitu je považována valgozita mezi 17–25°. Valgozitu mezi 26–35° hodnotíme jako závažnou, a překročí-li 35°, bývá sdružena se subluxací I. MTP kloubu (obr. 2) (5). Valgózní deformita palce souvisí s dalšími změnami podle etiologie, délky trvání a závažnosti dislokace. Vyskytuje se spolu s narušením příčné klenby, které se projeví rozšířením v oblasti hlaviček metatarzů, kladívkovitými prsty a změnami v distribuci tlaku pod hlavičkami metatarzů, které mohou vést k metatarzalgiím (10, 43).
Obr. 1. Hodnocení úhlu I. paprsku nohy. Legenda: A – úhel valgozity palce, B – intermetatarzální úhel, C – úhel mezi osou diafýzy a hlavičky I. metatarzu (DMAA) (upraveno podle Robinsona, Limberse, 2005) 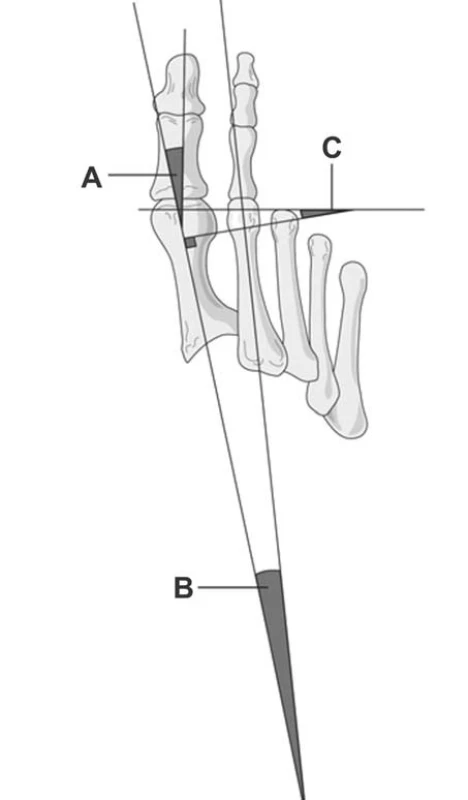
Obr. 2. Hodnocení kongruence kloubních ploch MTP kloubu palce. Legenda: A – kongruentní kloub, B – deviace kloubu, C – subluxace kloubu (upraveno podle Franka, 2009). 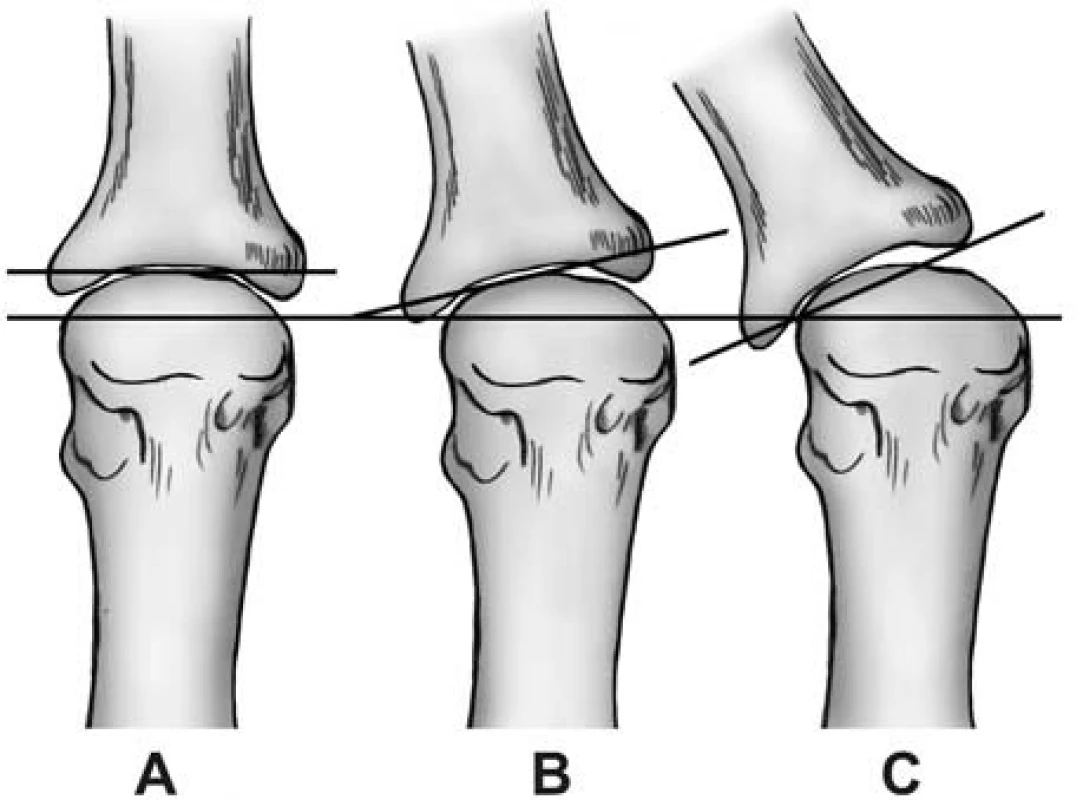
ETIOLOGIE A PATOGENEZE
„Everything is the sum of the past and nothing is comprehensible except through its history”(4).
Halux valgus se rozvíjí postupně na základě spolupůsobení biomechanických faktorů, strukturálních anomálií, systémových onemocnění, dědičných predispozic, nošení nevhodné obuvi.
Tvar hlavičky a délka I. metatarzu
Významným rizikovým faktorem je kulovitý tvar hlavičky I. metatarzu, který byl zaznamenán u 91 % nohou s HV. Naproti tomu plochá hlavička I. metatarzu byla nalezena u 80 % nohou bez deformity. Pro pacienty s HV je také typický delší nebo stejně dlouhý I. metatarz v porovnání s délkou II. metatarzu (10, 14, 41). Z pohledu typologie se jedná o egyptský typ nohy. U všech nohou s HV a delším metatarzem byl identifikován kulovitý tvar hlavičky I. metatarzu (29).
Velikost 1-2 intermetatarzálníhu (IM) úhlu versus metatarzus primus varus (MPV)
Metatarsus primus varus je abnormální mediální odchylka prvního metatarzu vzhledem k přednoží, kdy velikost úhlu je větší než 10°. Je v těsném vztahu se zvětšením IM úhlu (43). Velikost IM úhlu souvisí s velikostí úhlu HV (obr. 1), v mnoha případech se zvětší ještě před rozvojem deformity (14). Juvenilní forma hallux valgus může být přítomna i bez zvětšeného IM úhlu, výrazná deformita s fyziologickým IM úhlem je ale nepravděpodobná (33). S rostoucí velikostí IM úhlu se zvětšuje i míra pronace I. metatarzu a rozsah dorzální flexe prvního paprsku (6, 7, 12).
Distal metatarsal angle (DMMA)
Jedná se o úhel mezi kloubní plochou hlavičky prvního metatarzu a jeho diafýzou (obr. 1). U juvenilní formy HV bylo zaznamenáno zvětšení tohoto úhlu (3). Zvětšení DMAA ale nemusí vždy korelovat s valgozitou palce (35).
Pronace přednoží
V anatomické studii 20 probandů Alvareze a kol.(1) zaznamenali, že přítomnost pronace přednoží při běžném zatížení při chůzi napíná lig. collaterale mediale a kapsulární struktury a tlačí hallux do valgózního postavení.
Pes planus
Eustace a kol.(7) prokázali souvislost mezi pronací I. metatarzu, kterou shledali v 84 % nohou s HV a výškou podélné klenby. Progrese kontraktury Achillovy šlachy u pacientů s pes planovalgus zvyšuje napětí na mediální straně nohy. S rostoucí pronací je hallux, především v průběhu odrazu prstů, tažen do valgozity (31).
Posun sezamských kůstek
Sezamské kůstky a proximální článek palce, propojené lig. intersesamoideum, tvoří jednu strukturální jednotku. Hardy a Clapham (14) nalezli laterální posun sezamských kůstek u 88 % nohou s HV a pouze u 10 % nohou z kontrolní skupiny. S rozvojem deformity se zvýrazní laterální posun sezamských kůstek a může dojít k jejich subluxaci. Poloha sezamských kůstek ve vztahu k II. metatarzu zůstává ve většině případů nedotčena (13, 38).
Svalová dysbalance
U jedinců s HV byla pozorována nižší abdukční aktivita m. abductor hallucis v porovnání s kontrolní skupinou (18). M. abductor hallucis provádí nejen abdukci palce, účastní se také flexe a supinace I. metatarzu, inverze kalkanea, zevní rotace tibie a funguje také jako dynamický elevátor klenby nohy (48). Dle Myersona a Edwardse (31) narušení funkce m. abductor hallucis způsobí laterální posun šlach extenzorové a flexorové skupiny palce, palec je tažen do valgozity a první metatarz do varozity. Progresi deformity zpočátku zabraňují mediální struktury, zahrnující ligg. collateralia a kloubní pouzdro. Působení valgózních sil ale postupně zeslabuje tyto mediální kapsuloligamentózní struktury, dochází k narušení stability I. MTP kloubu. Následuje mediální posun a rotace hlavičky I. metatarzu, laterální posun mediální sezamské kůstky a dorzální posun laterální sezamské kůstky.
Eustace a kol.(8) pomocí magnetické rezonance nalezli u pacientů s hallux valgus významný plantární posun šlachy m. abductor hallucis a „tětivový efekt“ šlach m. flexor a extenzor hallucis. Flexe palce proti odporu u pacientů s HV vyvolá zvětšení valgozity palce a rozšíření přednoží v porovnání s opačným výsledkem u kontrolní skupiny (37). S progredující rotací se palec postupně stáčí fibulárním směrem. Svým tlakem postupně vytlačí i ostatní prsty. U závažnějších forem deformity palec často podsune druhý prst, tím způsobí kladívkovité postavení druhého prstu nebo digitus supraductus. Ve výjimečných případech nacházíme palec nad II. prstem (5).
Ligamentózní aparát
Významnou roli v rozvoji HV a metatarzus primus varus může hrát nadměrná laxicita vazivového aparátu. U jedinců s HV byla nalezena nejen zvýšená sagitální nestabilita mediálního sloupce nohy (22), ale i celková laxicita vazivového aparátu (2). Přispět k rozvoji HV může i odlišná kolagenová struktura a složení mediálního kolaterálního vazu (MCL) I. MTP kloubu. Abnormální mechanické vlastnosti MCL u nohou s HV mohou souviset s odlišnostmi v uspořádání vláken kolagenu I a III; kolagenová vlákna MCL na noze s HV mají více vlnité uspořádání v porovnání s vlákny zdravých nohou (45).
Obuv
U populace používající obuv byl shledán výrazně vyšší výskyt HV, metarsus primus varus a hypermobility prvního paprsku v porovnání s jedinci, kteří obuv nenosí (39, 40). Nevhodná obuv zřejmě není primární příčinou, ale podporuje rozvoj zánětlivého procesu (21, 28). Deformující vliv může mít i úzká ponožka z nepoddajného a nekvalitního materiálu (5).
Dědičné faktory
Hardy a Clapham (14) nalezli valgózní deformitu palce v 77 % případů u matky a Piqué-Vidal a kol. (34) v 90 % případů minimálně u dvou členů rodiny. HV je pravděpodobně dedičná autozomálně dominantním přenosem.
Pohlaví
Deformita je podstatně častější u žen, nezávisle na používání obuvi (39, 40). Pique-Vidal a kol. (34) uvádějí až 14krát častější výskyt u žen, příčina nárůstu hallux valgus není jasná. Může zde hrát roli pohlavím determinovaná větší laxicita ligamentózního aparátu, nebo volba úzké obuvi na vysokém podpatku.
Vliv jiných onemocnění
Důležitým faktorem je také přítomnost revmatických a metabolických onemocnění, neuromuskulárních poruch či následky traumatu (9, 26).
Myerson a Edwards (31) rozdělili populaci podle náchylnosti k rozvoji valgózní deformity palce na tři skupiny. První skupina zahrnuje jedince, u nichž se HV rozvine bez ohledu na obuv v případě neoptimálního postavení prvního paprsku. Primární příčinu představuje metatarsus primus varus. MTP kloub palce zůstává kongruentní až do pokročilého stadia deformity, DMAA je zvětšený. K rozvoji deformity u druhé početnější skupiny osob je třeba spolupůsobení dalších faktorů, včetně obuvi. U třetí skupiny se HV rozvine jen v případě závažné poruchy stability palce, např. následkem traumatického narušení struktury vazivového aparátu či zánětlivého onemocnění. U 50 % dospělých s HV se deformita rozvíjí v období dospívání, u 40 % dospívajících pacientů se deformita rozvíjí před dosažením věku 10,5 let (14, 33).
CHŮZE U OSOB S HALLUX VALGUS
Předpokladem správné funkce nohy je funkční stabilizace I. paprsku. Valgózní deformita palce se vyznačuje narušením dynamické stabilizace I. paprsku a kontaktu kloubních ploch I. MTP kloubu se sezamskými kůstkami (26). Palec a I. MTP kloub spolu s plantární aponeurózou hrají největší roli v přenosu zatížení při chůzi. Hlavní funkcí plantární aponeurózy je stabilizace podélné klenby. Její narušení vede k nadměrné pronaci nohy (15, 48). Pronace při chůzi umožňuje absorpci reakční síly z podložky. Nadměrná pronace má za následek zvýšený rozsah pohybu středonoží, který snižuje stabilitu a brání resupinaci a vytvoření rigidní páky, což může narušit propulzi. Provedení propulze vyžaduje přibližně 65° dorzální flexi v I. MTP kloubu. Rozsah dorzální flexe palce je však pouze 20 až 30°. K získání zbylých 40° pohybu je nezbytná plantární flexe I. metatarzu. V důsledku nadměrné pronace chybí potřebných 65° dorzální flexe a na I. MTP kloub působí intenzivní síly, které vedou k rozvoji HV. Je-li přítomna hypermobilita v oblasti nohy, dojde v důsledku nadměrné pronace k vychýlení I. metatarzu mediálně a palce laterálně a k rozvoji HV (9).
Z pohledu posturální ontogeneze souvisí HV s problémem funkční centrace, resp. decentrace kloubu (23). Porucha centrace a stabilizace MTP kloubu palce u valgózního palce neumožňuje optimální provedení odrazu nohy a odlepení paty. To se může negativně promítnout zejména v závěru stojné fáze v průběhu krokového cyklu. Decentrace jednoho kloubu vyvolá poruchy centrace ostatních kloubů. Z hlediska kauzality je možný disto-proximální efekt decentrované periferie na vývoj decentrace proximálně, anebo opačný vývoj od centra k periferii, zejména v období růstu organismu (23). Valgózní deformita palce může mít negativní vliv na provedení pohybu segmentů dolní končetiny a pánve, které může vést k přetížení vybraných oblastí.
V dostupné literatuře existuje velmi málo studií, zabývajících se vzájemnými dynamickými a kinematickými vztahy jednotlivých kloubních struktur nohy. Hallux valgus byl doposud vnímán pouze jako „statická“ deformita nohy. Menz a Lord (30) nalezli významně nižší rychlost chůze a délku kroku a také menší zrychlení u probandů s valgózní deformitou palce v porovnání s jedinci bez deformity či s mírnou deformitou. 3D analýza pohybu multisegmentového modelu nohy ukázala, že pacienti s valgózní deformitou palce využívají menší rozsah plantární a dorzální flexe především v závěru stojné fáze (17).
Výsledky analýzy chůze u osob s juvenilní formou valgózní deformity palce, provedené na Katedře biomechaniky a technické kybernetiky FTK UP Olomouc, ukázaly, že i mírný stupeň valgózní deformity palce ovlivní provedení krokového cyklu chůze. Byla naměřena větší flexe v kyčelním kloubu, větší úhlový rozsah flexe v kolenním kloubu v průběhu švihové fáze a zároveň menší úhlový rozsah extenze v kolenním kloubu. Ve fázi počátečního kontaktu se pohyb v hlezenním kloubu vyznačuje výraznější plantární flexí (20).
KOMPLEXNÍ PŘÍSTUP Z POHLEDU FYZIOTERAPEUTA
Základem úspěšné terapie je klinické vyšetření a diagnostika. Diagnostika poruch funkce je subjektivní záležitostí, vyžadující individuální přístup a zapojení všech smyslů fyzioterapeuta. V rámci diagnostiky poruch funkce nohy bychom neměli vyšetřit pouze akrum dolní končetiny.
Kineziologické vyšetření
Anamnéza
Komplexní kineziologické vyšetření by měla zahájit pečlivě odebraná anamnéza, zahrnující věk, zaměstnání, druh a míru fyzické aktivity, obvyklou obuv, lokalizaci a délku trvání obtíží. Je třeba vyloučit (či potvrdit) vliv neurologického, kardiovaskulárního, revmatického onemocnění nebo traumatické události. Důležitou roli v patogenezi HV mohou hrát dle Thomase a Barringtona (42) zánětlivé změny MTP kloubu palce, doprovázející revmatoidní artritidu či neuropatické komplikace u diabetes mellitus. V rámci rodinné anamnézy zjišťujeme výskyt valgózní deformity palce, oběhových poruch, nebo narušeného čití v rodině.
Aspekce stoje
Stoj představuje završení posturálního vývoje. Klidný vyvážený stoj vyžaduje aktivitu svalů nohy, m. soleus, ischiokrurálních svalů, m. rectus femoris. Jakékoli vychýlení aktivuje větší množství svalů dolních končetin a trupu k obnovení a udržení stability (32, 47).
Aspekcí stoje sledujeme, ve vztahu k proximálním segmentům, postavení palce a ostatních prstů, konfiguraci a reakci nohy na zatížení. Pohledem zezadu lze odhalit valgózní či varózní postavení paty, otok v oblasti Achillovy šlachy, atrofii lýtka apod.(5). Drobnější odchylky se projeví v balančně náročnější situaci, především ve stoji na špičkách, na jedné DK či použitím jakékoli balanční plochy. Mnohdy stačí jen zúžit opěrnou bázi nebo vyřadit zrakovou kontrolu. Dále pak nesmíme opomenout zhodnocení postavení a konfiguraci proximálních segmentů dolních končetin a osového orgánu, které mohou hrát roli v etiologii a patogenezi deformity.
Aspekce chůze
Při vyšetření chůze si všímáme její rychlosti, délky kroku a rovnoměrnosti zatížení obou dolních končetin. V průběhu krokového cyklu sledujeme postavení chodidla na konci švihové fáze před úderem paty, jeho reakci při úderu paty, adaptaci na postupné převzetí a přenos zatížení v průběhu stojné fáze. U pacientů s HV bychom měli detailně vyšetřit především provedení odrazu v předšvihové fázi.
U pacientů s poruchou funkce nohy, včetně HV, noha v mnoha případech funguje jako pouhá „pasivní opěrná plocha“. Adaptace na zatížení a jeho přenos při chůzi probíhá na úrovni kyčelního kloubu a pánve. Dle Hermachové (16) se jedná o proximální typ chůze.
Pro objektivní zhodnocení pohybového chování jednotlivých segmentů při chůzi u osob s valgózní deformitou palce lze využít kinematickou analýzu. Ta by mohla tvořit součást komplexní diagnostiky poruch funkce nohy. Její cílená aplikace může napomoci určit nejvhodnější typ konzervativní či operativní terapie a posoudit její efekt.
Vyšetření nohy
Nejprve aspekcí zhodnotíme konfiguraci a postavení segmentů nohy v odlehčení. Dle Thomase a Barringtona (42) hodnotíme především míru laterálního vychýlení a pronace palce spolu s přítomností exostózy nebo kladívkovité deformity druhého prstu. Dále pak vyšetříme tvar kleneb, průběh os, barvu kůže, distribuci otlaků a zrohovatělé tkáně. Neměli bychom přehlédnout deformity ostatních prstů (kladívkovité prsty, exostózu pátého prstu či interdigitální neurom), valgozitu kalkaneu a s tím související možnost korekce. Nesprávná diagnostika přidružených poruch nohy by totiž mohla negativně ovlivnit volbu terapie.
Palpačně vyšetříme stav pokožky, především její teplotu, kvalitu, elasticitu a posunlivost oproti dalším vrstvám. Přejdeme k posouzení stavu myoskeletálního systému, určíme přítomnost reflexních změn a blokád. V neposlední řadě je nutné posoudit stav neurovaskulárního aparátu. Další důležitou součást kineziologického vyšetření tvoří zhodnocení rozsahu pohybu palce a ostatních segmentů nohy, a to jak pasivní, tak aktivní. V případě MTP kloubu palce nás zajímá i přítomnost krepitu a posouzení kongruence. Při vyšetřování rozsahu pohybu v jednotlivých kloubech musíme zohlednit věk a celkový zdravotní stav pacienta. Flexibilita, rozsah pasivní a aktivní hybnosti nohy se v průběhu života mění.
Nakonec stanovíme anatomický a především funkční typ nohy. Analýza plosky nohy by neměla sledovat pouze anatomické ukazatele. Z diagnostického a terapeutického hlediska má mnohem větší význam zhodnocení funkčního stavu chodidla, a to nejen v odlehčení, ale především v zatížení. Z důvodu individuality každého jedince je třeba vždy vyšetřit obě nohy a výsledky vzájemně porovnat.
Cennou výpovědní hodnotu má také kontrola obuvi. Všímáme si druhu a vzhledu obuvi, sešlapání podrážky a podpatku i deformace svršku obuvi (5). Dle Kučery (24) hodnotíme lateralitu (dominantní končetinu), typ lokomoce (patní, špičková, abdukční, event. vyrovnávací při bolestivých podmětech), velikost opěrné plochy (srovnání obou končetin) a reliéf sumy dotyků (tvar plantogramu).
Kinezioterapie
Volba i průběh terapie se odvíjí od stadia deformity, míry a charakteru obtíží pacienta. Klíčovou roli hraje přesná a především včasná diagnostika, rozpoznající riziko poruchy funkce nejlépe před jejím vznikem. Nejlepším terapeutickým prostředkem je prevence.
Pomocí cílené kinezioterapie lze obnovit fyziologický pohybový program a následně zlepšit provedení pohybu a zmírnit míru subjektivních obtíží. Cílenou kinezioterapii valgózní deformity palce zahajuje myofasciální ošetření měkkých tkání a kloubních struktur I. paprsku a ostatních segmentů nohy. Zahrnuje trakci, obnovení kloubní hry a centraci kloubů nohy. Optimální je funkčně centrované postavení všech segmentů nohy, s lehkou abdukcí a flexí prstů (Hermachová, osobní sdělení, 2007). Decentrace kloubu, provázená nerovnoměrnou distribucí zatížení a asymetrickým svalovým napětím, způsobí přetížení struktur a dysfunkci nejen příslušného segmentu, ale i sousedních segmentů. Dysfunkce jednoho segmentu se v důsledku zřetězení funkčních poruch promítne do provedení pohybového stereotypu (24, 46). V další fázi je nutné se zaměřit na obnovu dynamické stabilizace nohy. Tvar a funkce nohy hraje významnou roli v posturální dynamice. Pro zajištění posturální stability pohybového aparátu je důležitá aference z oblasti chodidla, pánve a subokcipitálních svalů, která výrazně ovlivňuje svalové napětí a stabilizaci pohybového aparátu (16, 19, 25). Klíčovou součást tvoří reedukace chůze, zaměřená především na odraz a použití palce v závěru stojné fáze. Cílem kinezioterapie je obnovit funkci palce a celé nohy a zařadit je do funkce proximálních segmentů dolní končetiny a osového orgánu.
ZÁVĚR
Valgózní deformita palce úzce souvisí s poruchou funkce nohy, tzn. s narušením bazální opory ve stoji, s absorpcí a přenosem zatížení při chůzi. Tato deformita nemusí mít žádné následky ani působit obtíže. V mnoha případech si ale pacienti s HV stěžují na úporné bolesti v oblasti I. paprsku, obtíže při chůzi, problémy s výběrem obuvi v důsledku rozšíření přednoží a často bolestivé exostózy v oblasti MTP kloubu palce. Odborníka, bohužel, mnohdy vyhledají až v pokročilém stadiu deformity, kdy jsou možnosti konzervativní intervence značně omezené. V těchto případech zpravidla nezbývá jiná alternativa něž přistoupit k operativní korekci. I po úspěšně provedeném zákroku však často dochází k recidivě deformity se současným nefyziologickým zatížením nohy.
Pro možnost kvantifikace těchto změn lze využít vybrané biomechanické metody (kinematická a dynamická analýza), které jsou aplikovány při vyšetření zatížení nohy a průběhu pohybu dalších segmentů těla. V současné době se jedná o dostupné metody, které lze použít v rámci komplexní diagnostiky poruch funkce nohy. Získané informace mohou usnadnit volbu terapie a pomoci při zhodnocení jejího efektu.
Poděkování
Článek vznikl za podpory výzkumného záměru MŠMT, ID MSM 61989221 „Pohybová aktivita a inaktivita obyvatel České republiky v kontextu behaviorálních změn“.
Mgr. Jitka Kozáková
Katedra biomechaniky a technické kybernetiky FTK UP
Tř. Míru 115
771 00 Olomouc
Zdroje
1. ALVAREZ, R., HADDAD, R. J., GOULD, N., TREVINO, S.: The simple bunion: anatomy at the metatarsophalangeal joint of the great toe. Foot Ankle, 4, 1984, s. 229.
2. CARL, A., ROSS, S., EVANSKI, P., WAUGH, T.: Hypermobility in hallux valgus. Foot Ankle, 8, 1988, s. 264.
3. COUGHLIN, M. J.: Juvenile hallux valgus: etiology and treatment. Foot Ankle Int, 16, 1995, s. 682.
4. DE CHARDIN, T. P.: The future of man. New York, Doubleday, 1959.
5. DUNGL, P.: Ortopedie. Praha, Grada Publishing, 2005.
6. EUSTACE, S., BYRNE, J. O., STACK, J., STEPHENS, M. M.: Radiographic features that enable assessment of first metatarsal rotation: The role of pronation in hallux valgus. Skeletal Radiology, 22, 1993, 3, s. 153-156.
7. EUSTACE, S., BYRNE, J. O., BEAUSANG, O., CODD, M., STACK, J., STEPHENS, M. M.: Hallux valgus, first metatarsal pronation and collapse of the medial longitudinal arch - a radiological correlation. Skeletal Radiology, 23, 1994, 3, s. 191-194.
8. EUSTACE, S., WILLIAMSON, D., WILSON, M., O’BYRNE, J., BUSSOLARI, L., THOMAS, M., STEPHENS, M., STACK, J., WEISSMAN, B.: Tendon shift in hallux valgus: observations at MR imaging. Skeletal Radiology, 25, 1996, 6, s. 519-524.
9. FRANK, C. J., SATAKE, N., ROBINSON, D. E., GENTCHOS, C. E.: Hallux valgus [online]. Available from: http://emedicine.medscape.com/article/1232902-overview. Updated: Sep. 30, 2009.
10. GAINES, S. S., HALEBIAN, J. D.: Juvenile hallux valgus. The Journal of Foot Surgery, 22, 1983, 4, s. 290-293.
11. GARROW, A. P., PAPAGEORGIOU, A., SILMAN, A. J., THOMAS, E., JAYSON, M. I. V., MACFARLANE, G. J.: The grading of hallux valgus, the Manchester Scale. Journal of the Američan Podiatric Medical Association, 91, 2001, 2, s. 74-78.
12. GLASOE, W. M., ALLEN, M. K., SALTZMAN, C. L.: First ray dorsal mobility in relation to hallux valgus deformity and first intermetatarsal angle. Foot and Ankle International, 22, 2001, 2, s. 98-101.
13. HAINES, R. W., MCDOUGALL, A.: The anatomy of hallux valgus. J. Bone Joint Surg., 36, 1954, s. 272.
14. HARDY, R. H., CLAPHAM, J. C. R.: Observations on hallux valgus based on a controlled series. J. Bone Joint Surg., 33, 1951, s. 376.
15. HUANG, C. K., KITAOKA, H. B.: Biomechanical evaluation of the longitudinal arch stability. Foot Ankle Int., 14, 1999, s. 353-357.
16. HERMACHOVÁ, H.: Jaké boty? Rehabilitace a fyzikální lékařství, 1998, 1, s. 29-31.
17. HWANG, S. J., CHOI, H. S., LEE, K. T., KIM, Y. H.: 3D motion analysis on the hallux valgus by using a multi-segment foot model. Key Engineering Materials, 326-328, 2006, s. 988-991.
18. INCEL, N. A., GENC, H., ERDEM, H. R., YORGANCIOGLU, Z. R.: Muscle imbalance in hallux valgus - An electromyographic study. Am. J. Phys. Med. Rehabil., 82, 2003, 5, s. 345-349.
19. JANDA, V., VÁVROVÁ, M.: Senzomotorická stimulace. Rehabilitácia, 25, 1992, 3, s. 14-34.
20. JANURA, M., CABELL, L., SVOBODA, Z., KOZÁKOVÁ, J., GREGORKOVÁ. A.: Kinematic analysis of gait in patients with juvenile hallux valgus deformity. Journal of Biomechanical Science and Engineering, 2 (Suppl. 1), 36, 2007.
21. KILMARTIN, T. E., WALLACE, W. A.: The significance of pes planus in juvenile hallux valgus. Foot Ankle, 13, 1992, 53.
22. KLAUE, K., HANSEN, S. T., MASQUELET, A. C.: Clinical, quantitative assessment of first tarsometatarsal mobility in the sagittal plane and its relation to hallux valgus deformity. Foot Ankle Int, 15, 1994, 9.
23. KOLÁŘ, P.: Systematizace svalových dysbalancí z pohledu vývojové kineziologie. Rehabilitace a fyzikální lékařství, 8, 2001, s. 152-164.
24. KUČERA, M., KORBELÁŘ, P, KOLÁŘ, P., LINZ, R.: Noha – jeden z limitujících faktorů výkonnosti. Med. Sport. Boh. Slov., 3, 1994, s. 114-119.
25. LEWIT, K.: Manipulační léčba. 4. vyd. Heidelberg-Leipzig: J. A. Barth Verlag, 1996. s. 11–17.
26. LORIMER, D. L., FRENCH, G., O‘DONNELL, M., BURROW, J. G., WALL, B. (Eds.): Neale‘s disorders of the foot 7th Ed). Churchill Livingstone Edinburgh, 2005.
27. MACLENNAN, R.: Prevalence of hallux valgus in a neolithic New Guinea population. Lancet, 25, 1966, 1, s. 1398-1400.
28. MAFART, B.: Hallux valgus in a historical French population: Paleopathological study of 605 first metatarsal bones. Joint Bone Spine, 74, 2007, 2, s. 166-170.
29. MANCUSO, J. E., ABRAMOW, S. P., LANDSMAN, M. J., WALDMAN, M., CARIOSCIA, M.: The zero-plus first metatarsal and its relationship to bunion deformity. J. Foot Ankle Surg., 42, 2003, 6, s. 319-326.
30. MENZ, H. B., LORD, S. R.: Gait instability in older people with hallux valgus. Foot Ankle Int., 26, 2005, 6, s. 483-489.
31. MYERSON, M. S., EDWARDS, W. H. B.: The etiology and pathogenesis of hallux valgus. Foot Ankle Clin., 2, 2007, s. 583-598.
32. NASHNER, L. M., CORDO, P. J.: Relation of postural responses and reaction-time voluntary movements in human leg muscles. Exp. Brain Res., 44, 1981, s. 395-405.
33. PIGGOTT, H.: The natural history of hallux valgus in adolescence and early adult life. J. Bone Joint Surg., 42B, 1960, s. 749.
34. PIQUÉ-VIDAL, C., SOLÉ, M. T., ANTICH, J.: Hallux valgus inheritance: Pedigree research in 350 patients with bunion deformity. J. Foot Ankle Surg., 46, 2007, 3, s. 149-154.
35. RICHARDSON, E. G., GRAVES, S. C., MCCLURE, J. T., BOONE, R. T.: First metatarsal head-shaft angle: a method of determination. Foot Ankle, 14, 1993, s. 181.
36. ROBINSON, A. H., LIMBERS, J. P.: Modern concepts in the treatment of hallux valgus. J. Bone Joint Surg. Br., 87, 2005, s. 1038-1045.
37. SANDERS, A. P., SNIJDERS, C. J., VAN LINGE, B.: Medial deviation of the first metatarsal head as a result of flexion forces in hallux valgus. Foot Ankle, 13, 1992, s. 515.
38. SARAGAS, N. P., BECKER, P. J.: Comparative radiographic analysis of parameters in feet with and without hallux valgus. Foot Ankle Int., 16, 1995, s. 139.
39. SHRINE, I. B.: Incidence of hallux valgus in a partially shoe-wearing community. Br. Med. J., 1, 1965, s. 1648.
40. SIM-FOOK, L., HODGSON, A. R.: A comparison of foot forms among the non-shoe and shoe-wearing Chinese population. J. Bone Joint Surg., 40A, 1958, s. 1058.
41. TANAKA, Y., TAKAKURA, Y., KUMAI, T., SAMOTO, N., TAMAI, S.: Radiographic analysis of hallux valgus. A two-dimensional coordinate system. J. Bone Joint Surg., 77A, 1995, s. 205.
42. THOMAS, S., BARRINGTON, R.: Hallux valgus. Current Orthopaedics, 17, 2003, 4, s. 299-307.
43. TORKKI, M.: Surgery for hallux valgus. 2005. [online]. [cit.2009-11-25]. The World Wide. Dostupné z WWW: http://ethesis.helsinki.fi/julkaisut//aa/kliin/vk/torkki/ surgeryf.pdf.
44. TRUSLOW, W.: Metatarsus primus varus or hallux valgus? J. Bone Joint Surg., 7, 1925, s. 98.
45. UCHIYAMA, E., KITAOKA, H. B., LUO, Z. P., GRANDE, J. P., KURA, H., AN, K. N.: Pathomechanics of hallux valgus: Biomechanical and immunohistochemical study. Foot Ankle Int., 26, 2005, 9, s. 732-738.
46. VAŘEKA, I., VAŘEKOVÁ, R.: Klinická typologie nohy. Rehabilitace a fyzikální lékařství, 2003, 3, s. 94-102.
47. VÉLE, F.: Kineziologie pro klinickou praxi. 1. vyd., Praha, Grada Publishing, 1997. ISBN 80-85424-98-7.
48. WALDECKER, U.: Pedographic analysis of hallux valgus deformity. Foot Ankle Surg., 2004, 10, s. 121-124.
49. WONG, Y. S.: Influence of the abductor hallucis muscle on the medial arch of the foot: A kinematic and anatomical cadaver study. Foot Ankle Int., 28, 2007, 5, s. 617-620.
Štítky
Fyzioterapia Rehabilitácia Telovýchovné lekárstvo
Článek RECENZE KNIHYČlánek VZDĚLÁVACÍ AKCE IPVZ
Článok vyšiel v časopiseRehabilitace a fyzikální lékařství
Najčítanejšie tento týždeň
2010 Číslo 2- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Hluboká stimulace globus pallidus zlepšila klinické příznaky u pacientky s refrakterním parkinsonismem a genetickou mutací
- V ČR chybí specializovaná péče o pacienty s nervosvalovým onemocněním
-
Všetky články tohto čísla
- ORGANIZACE REHABILITACE PŘI POUŽITÍ MKF (MEZINÁRODNÍ KLASIFIKACE FUNKČNÍCH SCHOPNOSTÍ, DISABILITY A ZDRAVÍ WHO) A STANOVENÍ STUPNĚ FUNKČNÍHO POSTIŽENÍ (DISABILITY) PODLE KVALIFIKÁTORŮ MKF
- HODNOCENÍ ZAPOJOVÁNÍ SVALŮ PŘI CHŮZI S PODKOLENNÍ PROTÉZOU – ROZDÍLY MEZI KLASICKÝM A DYNAMICKÝM TYPEM CHODIDLA
- VLIV TERAPIE BIOSYNCHRON 500 NA MOTORICKÉ A NON-MOTORICKÉ PŘÍZNAKY U PACIENTŮ S PARKINSONOVOU NEMOCÍ – VÝSLEDKY RANDOMIZOVANÉ STUDIE
- VÝSLEDKY FYZIOTERAPIE DLE „OSTRAVSKÉHO KONCEPTU“ U PACIENTEK S MOČOVOU INKONTINENCÍ
- HODNOCENÍ MOTORICKÉHO POSTIŽENÍ V DĚTSKÉM VĚKU
- HALLUX VALGUS Z POHLEDU FYZIOTERAPEUTA aneb JE HALLUX VALGUS POUZE DEFORMITA PALCE?
- Konsenzuální návrh České lékařské společnosti J. E. Purkyně na novelizaci vyhlášky 185/2009 Sb., o specializačním vzdělávání lékařů
- VZDĚLÁVACÍ AKCE IPVZ
- RECENZE KNIHY
- Rehabilitace a fyzikální lékařství
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- HALLUX VALGUS Z POHLEDU FYZIOTERAPEUTA aneb JE HALLUX VALGUS POUZE DEFORMITA PALCE?
- HODNOCENÍ MOTORICKÉHO POSTIŽENÍ V DĚTSKÉM VĚKU
- VLIV TERAPIE BIOSYNCHRON 500 NA MOTORICKÉ A NON-MOTORICKÉ PŘÍZNAKY U PACIENTŮ S PARKINSONOVOU NEMOCÍ – VÝSLEDKY RANDOMIZOVANÉ STUDIE
- ORGANIZACE REHABILITACE PŘI POUŽITÍ MKF (MEZINÁRODNÍ KLASIFIKACE FUNKČNÍCH SCHOPNOSTÍ, DISABILITY A ZDRAVÍ WHO) A STANOVENÍ STUPNĚ FUNKČNÍHO POSTIŽENÍ (DISABILITY) PODLE KVALIFIKÁTORŮ MKF
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



