-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Co by měl fyzioterapeut vědět o karpálních nestabilitách?
What Should Physiotherapist Know about Carpal Instability?
Carpal instability represents a heterogenic group of wrist injuries considering the extent of the injury, degree of damage and variability of symptomatology. They can be often unrecognited at the beginning – e.g. in the therapy of simultaneous fracture of distant end of radius. It is often the physiotherapist who primarily draws attention to complaints that become manifest in the course of the patient’s rehabilitation after fracture of the distal radius, secaphoid, or treated for vague diagnosis of the wrist distortion which are caused by wrist instability. The establishment of diagnosis may be based on clinical tests, radiologic examination including stress images, magnetic resonance or wrist arthroscopy. An early and precise classification of the injury makes it possible to select a suitable therapeutic procedure and accordingly improve the chance for favorable clinical results.
Keywords:
carpal instability, scapholunate ligament, lunotriquetral ligament, injury classification, clinical tests
Autoři: P. Dráč; P. Maňák
Působiště autorů: Katedra fyzioterapie FTK UP Olomouc vedoucí prof. MUDr. J. Opavský, CSc. ; Traumatologické oddělení FN Olomouc primář doc. MUDr. I. Čižmář, Ph. D.
Vyšlo v časopise: Rehabil. fyz. Lék., 20, 2013, No. 2, pp. 58-63.
Kategorie: Původní práce
Souhrn
Karpální nestability představují heterogenní skupinu poranění zápěstí s ohledem na rozsah poranění, stupeň poškození i variabilitou své symptomatologie. Často mohou být primárně nerozpoznány – například při léčbě současné zlomeniny distálního konce vřetenní kosti. Často to může být i fyzioterapeut, který první upozorní na potíže manifestující se v průběhu rehabilitace pacientů po zlomenině distálního radia, člunkové kosti nebo léčených pro vágní diagnózu „distorze zápěstí“, které jsou způsobeny nestabilitou zápěstí. Pro diagnostiku je možné využít klinické testy, radiologické vyšetření, včetně stresových snímků, magnetickou rezonanci nebo artroskopii zápěstí. Časný záchyt a přesná klasifikace poranění nám umožní zvolit vhodný léčebný postup, a tím zvýšit šanci na příznivý klinický výsledek.
Klíčová slova:
karpální nestabilita, skafolunátní vaz, lunotriquetrální vaz, klasifikace poranění, klinické testyÚvod
Zlomeniny distálního konce radia představují 10 % všech zlomenin lidského těla a jsou vůbec nejčastějším skeletárním poraněním horní končetiny. Vznikají nejčastěji pádem na extendované zápěstí, kdy mechanismus úrazu může současně vyvolat i poranění karpálních ligament a/nebo kostí karpu. Pechlaner a spol. (8) v experimentu na 63 kadaverózních končetinách prokázali, že násilí, které způsobilo zlomeninu distálního konce radia, mělo u 63 % končetin za následek další doprovodné poranění: poškození triangulárního fibrokartilaginozního komplexu (TFCC) (43 %), rupturu skafolunátního (SL) vazu (32 %) nebo lunotriquetrálního (LT) vazu (18 %). Peicha a spol. (9) při artroskopicky asistovaném ošetření intraartikulární zlomeniny distálního radia nalezli u 40 % nemocných poranění SL ligamenta.
Podobný mechanismus, který vede ke zlomenině distálního radia, může být také příčinou zlomeniny člunkové kosti. Také tyto zlomeniny mohou být sdruženy s poraněním ligament. Podle literárních údajů (5) byla u 44 % zlomenin skafoidea artroskopicky prokázána ruptura SL vazu, z toho téměř u jedné čtvrtiny kompletní a u 20 % poranění LT vazu. Podobné zkušenosti uvádí i Jones (2), Wong a spol. (14) a další.
Při primárním rentgenovém vyšetření je většinou diagnostikována zlomenina, nikoliv poranění vazů. Ty se mohou projevit teprve po zhojení zlomenin nestabilitou, často spojenou s narůstáním potíží v průběhu rehabilitace. Kostně-ligamentózní nestabilita karpu při zlomeninách distálního radia nebo člunkové kosti je jen jednou skupinou poranění. Karpální nestability vznikají z větší části i bez prokázaných zlomenin. Ať již jde o poranění izolovaná nebo sdružená s poraněním skeletu, nejsou-li včas diagnostikována a správně léčena, dochází, především při zátěži zápěstí, k přetížení jednotlivých kloubů a postupnému vzniku degenerativních změn. Literární prameny uvádějí, že karpální nestabilita je zodpovědná za vznik až 75 % (13) artróz zápěstního kloubu. U rozvinutých degenerativních změn již rekonstrukce poraněných struktur nedokáže výrazněji ovlivnit funkci zápěstí a je-li medikamentózní a fyzikální léčba neúspěšná, je možné obtíže nemocného zmírnit již jen provedením paliativních operačních výkonů – denervací, artroplastikou nebo artrodézou.
Z praxe i z výše uvedeného vyplývá, že je to často teprve fyzioterapeut, který může upozornit na potíže, které se manifestují v průběhu rehabilitace pacientů po zlomenině distálního radia, člunkové kosti, nebo léčených pro vágní diagnózou „distorze zápěstí“, a které jsou způsobeny nestabilitou zápěstí. Proto je cílem tohoto sdělení seznámit širší odbornou veřejnost především s diagnostikou a možnostmi léčby nejčastějších typů karpálních nestabilit – poranění skafolunátního a lunotriquetrálního vazu.
Záměrně se nezmiňujeme o nestabilních zlomeninách člunkové kosti a perilunátních luxačních poraněních, která patří také mezi karpální nestability, ale byla v našem písemnictví již opakovaně zmíněna (1, 7).
Anatomie a biomechanika karpu
Skelet karpu tvoří osm kostí uspořádáných do dvou řad. V proximální řadě to jsou os scafoideum, os lunatum a os triquetrum, distální řadu tvoří os trapezium, os trapezoideum, os capitatum a os hamatum (obr. 1). Os pisiforme, které topograficky patří k proximální řadě, je mnoha autory považována za kost sesamskou (10). Asi u 1,6 % populace (3) se vyskytují akcesorní zápěstní kůstky.
Obr. 1. Schéma zápěstního kloubu: S – os scaphoideum, L- os lunatum, Tq – os triquetrum, P – os pisiforme, Tr – os trapezium, Td – os trapezoideumm C – os capitatum, H- os hamatum, RC – radiokarpální kloub, MC – medikarpální kloub. 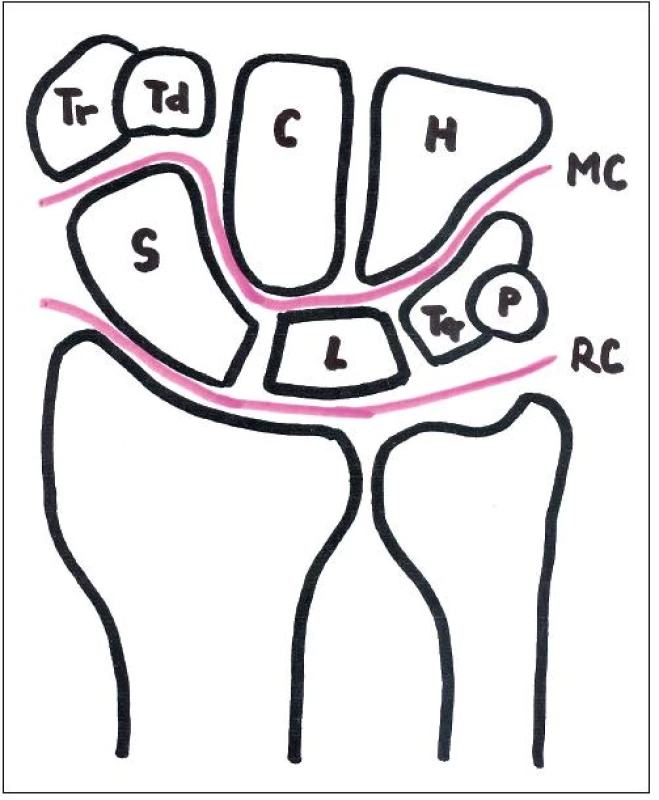
S ohledem na možnost vzniku karpální nestability si z karpálních kostí zaslouží největší pozornost skafoideum (kost člunková). Její zlomeniny tvoří 60-90 % zlomenin ze všech karpálních kostí. Je největší kostí proximální řady, ale zasahuje do úrovně distální řady, a tím jsou vysvětlovány její relativně časté zlomeniny.
Pohyb zápěstí se uskutečňuje v radiokarpálním a mediokarpálním kloubu (obr. 1). Malý rozsah pohybu je možný i mezi jednotlivými karpálními kostmi proximální řady, zatímco distální řada je prakticky nepohyblivá. Mimo interoseálních ligament je většina karpálních vazů součástí kloubního pouzdra zápěstí a pro četné anatomické variety se jejich literární popisy často odlišují. Zde uvádíme jen ty vazivové struktury, které jsou pro vznik karpálních nestabilit nejdůležitější.
Ligamentum radioscaphocapitatum (obr. 2) odstupuje z palmární hrany distálního radia a upíná se z části na palmární plochu skafoidea, ale především na palmární plochu kapitata. Při flexi v zápěstí dochází k rotaci člunkové kosti kolem tohoto vazu. Traumatická léze, stejně jako přerušení tohoto vazu bez jeho následného ošetření při osteosyntéze člunkové kosti, může vést k ulnární translokaci karpu (12).
Obr. 2. Některé funkčně významné vazy zápěstí (podhled zezadu): RSC – radioskafokapitátní vaz, SL – skafolunátní vaz, LT – lunotriquetrální vaz. 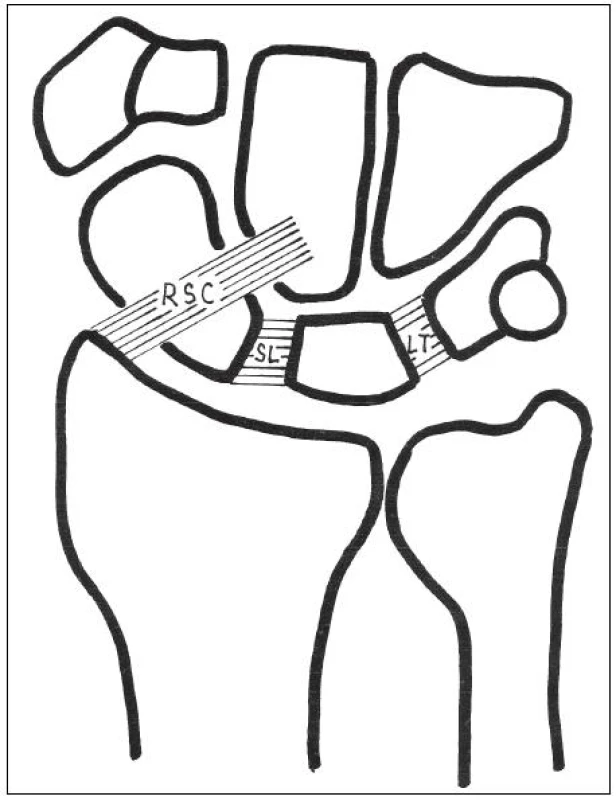
Z vazů interoseálních zde zmíníme především skafolunátní interoseální ligamentum (SL) (obr. 2). Tato struktura je tvořena dvěma skafolunátními vazy (palmárním a dorzálním) a proximální fibrokartilaginózní membránou kopírující oblouk proximálních hran člunkové a poloměsíčité kosti. Dorzální SL vaz má ve skafolunátní stabilitě klíčovou roli. Palmární SL vaz dovoluje při pohybu výraznou rotaci scaphoidea v sagitální rovině vůči lunatu, ale v karpální stabilitě hraje menší roli.
Obdobně lunotriquetrální interoseální ligamentum (LT) (obr. 2) je tvořeno palmárním a dorzálním vazem a proximální fibrokartilaginózní membránou. Na rozdíl od SL je u LT palmární vaz výrazně silnější než vaz dorzální. Navíc je celý systém LT vazů výrazně pevnější než SL, a proto je také vzájemný pohyb os lunatum a os triquetrum výrazněji omezen ve srovnání s kinematikou systému os scaphoideum a os lunatum.
Pro dobrou funkci zápěstí, umožňující především správný úchop, je nutná nejen dostatečná mobilita, ale při působení axiálních sil i dostatečná stabilita zápěstního kloubu. Průměrný rozsah flekčně extenčních pohybů v zápěstí je 120° (70-180°) a rozsah flexe je přibližně o 10° větší než extenze. U dukčních pohybů (průměrný rozsah 50°) připadá na ulnární dukci 35° a na radiální dukci 15°. Také podíl radiokarpálního a mediokarpálního kloubu na celkovém pohybu v zápěstí není stejný. Při volární flexi se 60 % pohybu odehrává v kloubu mediokarpálním, při extenzi se z větší části (66 %) podílí na pohybu kloub radiokarpální.
Jak již bylo zmíněno, je vzájemný pohyb mezi kostmi distální řady karpu minimální. To je dáno krátkými a silnými palmárními, dorzálními a interoseálními vazy, které tyto kosti vzájemně spojují. Distální řadu karpálních kostí tak můžeme považovat za funkční jednotku. Naproti tomu skafoideum, lunatum a triquetrum se sice pohybují synergisticky, ale existují významné rozdíly ve směru i velikosti rotace mezi nimi. Jejich vzájemný pohyb je umožněn morfologickou odlišností skafolunátních a lunotriquetrálních vazivových komplexů ve srovnání s krátkými a pevnými vazy distální řady.
Etiologie
Karpální nestability mohou být vyvolány přímým nebo nepřímým mechanismem. Při přímém mechanismu působí násilí přímo na oblast poranění (kost, vaz nebo jejich kombinaci). Takto vznikají například poranění průmyslová (lisovací stroje, výbuchy). Daleko častěji se však setkávám s pacienty, u kterých bylo poranění způsobeno mechanismem nepřímým, kdy traumatické násilí působilo na místo vzdálené od místa poranění. Většinou tak dochází k hyperextenzi zápěstí a ulnární dukci (pády z výše, pády při sportovních aktivitách, dopravní nehody) (3). Výjimkou však není ani nestabilita vznikající jako následek hyperflexe v zápěstí, jak popsal u některých zlomenin člunkové kosti Kozin (6).
Karpální nestability však mohou vznikat i opakovaným přetěžováním zápěstí bez jednoznačné anamnézy úrazu. Příkladem jsou nestability zápěstí u paraplegiků při dlouhodobém používání berlí.
Klasifikace karpálních nestabilit
Karpální nestability jsou heterogenní skupinou poranění, a proto nepřekvapuje ani existence více klasifikačních systémů. Z pohledu diagnostiky a následné léčby je důležité především dělení nestabilit podle toho, za jakých podmínek je nestabilita patrná:
- a) Predynamická - částečné poranění vazu, které se neprojeví subluxací ani při zátěži zápěstí – nejsou zjistitelné při rentgenovém vyšetření.
- b) Dynamická - kompletní ruptury, které se projeví jen při určité zátěži zápěstí – je možné je zobrazit jen při speciálních zátěžových rentgenových snímcích.
- c) Statická – kompletní ruptury s trvale přítomnou subluxací – dobře viditelná při standardním rentgenovém vyšetření.
Poranění skafolunátního ligamenta
Pacient s poraněním SL vazu může přicházet s různými symptomy nebo jejich kombinacemi: slabost stisku ruky, omezená hybnost, palpační citlivost na dorzu zápěstí v oblasti SL vazu a bolest zápěstí. Naopak otok není výrazný ani v akutní fázi poranění. Pohyb v zápěstí může být doprovázen pocitem přeskočení s akustickým fenoménem (angl. „click“). Někdy může být prvním příznakem SL nestability přítomnost ganglia.
Nejjednodušším diagnostickým testem je tlak distálně od Listerova hrbolku nad SL vazem, který při flektovaném zápěstí vyvolá výraznou bolest. Dalším je Watsonův test, někdy též nazývaný „scaphoid shift test“. Principem tohoto testu je zabránit flexi člunkové kosti při převádění zápěstí pomalu z ulnární do radiální dukce. U pacientů s kompletní lézí SL vazu způsobí tlak na člunkovou kost palcem z volární strany její subluxaci dorzálně, což je doprovázeno bolestí a po uvolnění palce dojde k přeskočení člunkové kost zpět, což může být opět provázeno akustickým fenoménem (obr. 3). U pacientů s částečnou lézí vazu jsou však tyto testy většinou negativní a k diagnostice je třeba doplnění zobrazovacích metod (rtg, MRI).
Obr. 3. Watsonův test – schéma (volně podle GARCIA-ELIAS, M.: Carpal instability. In: GREEN, D.P., HOTCHKISS, R.N., PEDERSON, W.C., WOLFE, S.W.: Green's operative hand surgery, 5th edition. Philadelphia, Churchill Livingstone, 2005, s. 535-604. 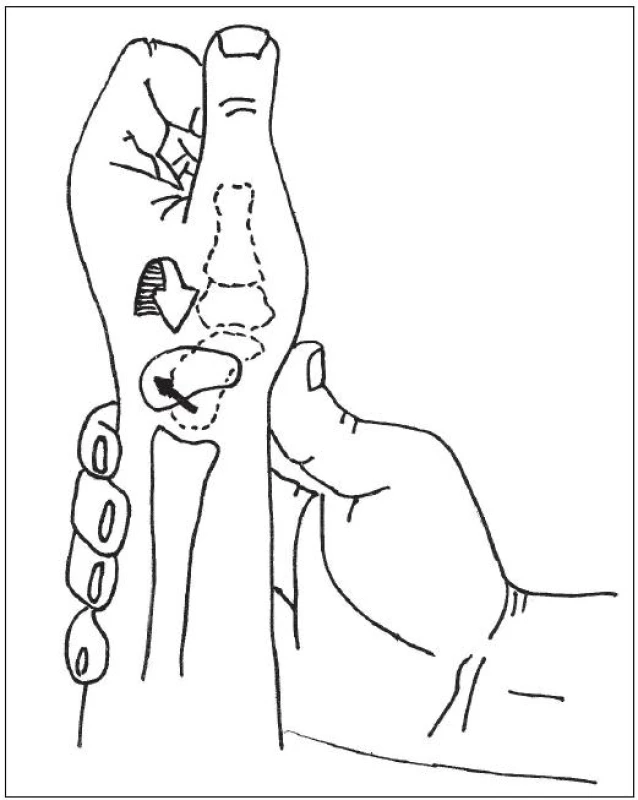
Při standardním radiografickém vyšetření nás na poranění SL vazu mohou upozornit následující změny:
- Rozšířený SL interval (obr. 4) – většinou se za pozitivní nález považuje rozšíření SL intervalu nad 3 mm; důležité je srovnání s druhostranným zápěstím k vyloučení hyperlaxicity vazů.
- Znamení kruhu –„ring sign“ – rotace člunkové kosti do flexe se projeví relativním zkrácením člunkové kosti v zadopřední rentgenové projekci a oblast tuberosity se promítá přes zbylé dvě třetiny člunkové kosti.
- Zvětšení SL úhlu (obr. 5) – na bočním snímku zápěstí svírají dlouhé osy lunata a skafoidea za fyziologického stavu úhel 45-60°; při poranění SL vazu se často tento úhel zvětšuje.
Obr. 4. Rozšířený SL interval na zadopředním snímku zápěstí. 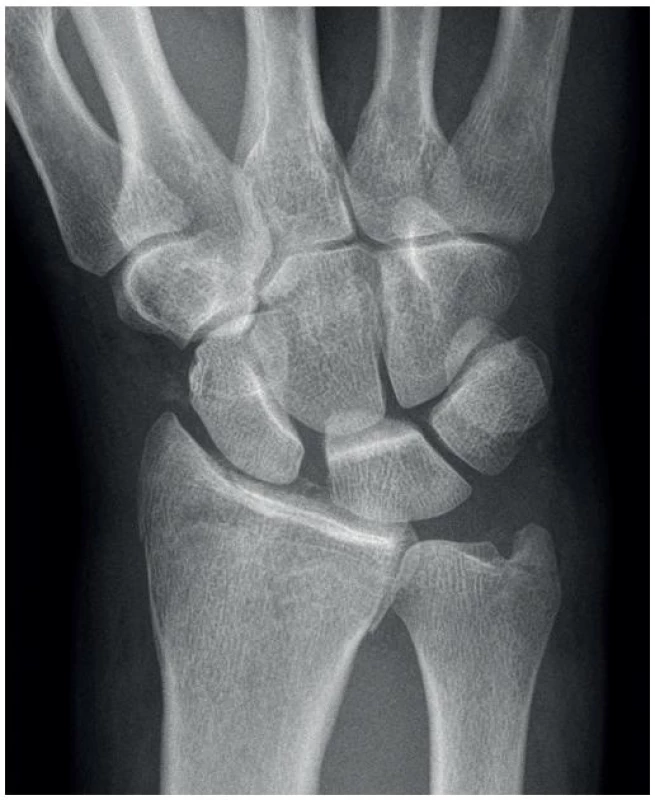
Obr. 5. Zvětšený SL úhel (schéma boční projekce zápěstí). 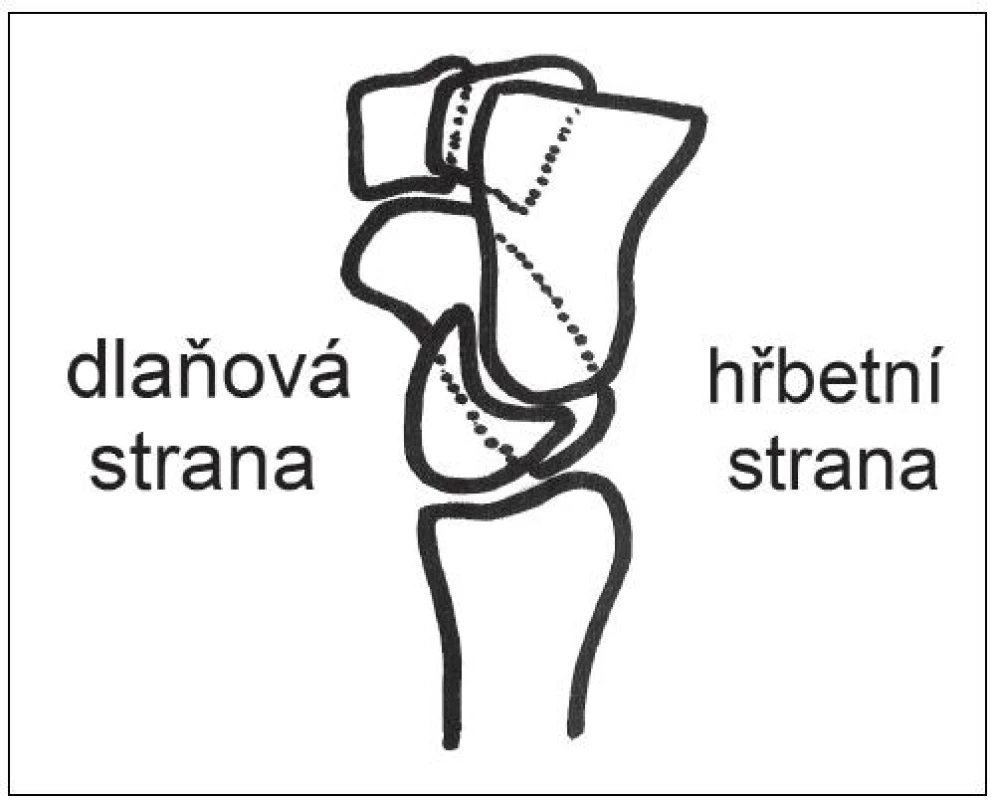
Při nejasném nálezu na standardních rentgenových snímcích může pomoci tzv. „stresový snímek“ – jedná se o zado-přední snímek zápěstí při prstech sevřených v pěst nebo svírajících malý míček. Takto je často diagnostikována dynamická nestabilita, která není na standardních snímcích viditelná.
Metodou, která kombinuje výhody diagnostiky a současně možnosti léčebného zásahu, je artroskopie zápěstí. Pro diagnostiku léze SL vazu se používá vizualizace z kloubu radiokarpálního i mediokarpálního. Mimo samotné zobrazení je možno si nástrojem (artroskopickým háčkem) i vaz „ohmatat“. Jedná se však již o invazivní metodu, s nutností anestezie a krátkodobé hospitalizace pacienta.
Výsledky léčby poranění SL vazu nejsou konstantní a často ani správná diagnostika a včasná terapie nezaručí dobrý výsledek. Velká část dynamických a většina predynamických nestabilit uniká naši pozornosti a poranění jsou zachycena často až v době, kdy jsou dobře viditelná na standardním rentgenovém snímku jako rozšíření SL intervalu.
U predynamických nestabilit má fyzioterapeut možnost využít reedukace propriocepce zápěstního kloubu a posílení dynamických stabilizátorů zápěstí – především šlachy flexor carpi radialis (4). Částečné nebo úplné ruptury lze léčit jen chirurgicky. Jedná-li o akutní parciální rupturu bez subluxačního postavení kostí karpu, je možné provést perkutánní fixaci SL kloubu pomocí Kirschnerových drátů a končetina je fixována v dlaze s doporučenou periodou fixace až 10 týdnů. Pro dynamické nestability s kompletní lézí SL vazu je vhodnou metodou otevřená repozice s reinzercí vazu – obvykle do člunkové kosti, ze které je vytrženo a transfixace Kirschnerovými dráty (obr. 6). Statická nestabilita poraněného SL vazu bez artrotických změn může být ošetřena pomocí šlachového štěpu ze šlachy m. palmaris longus nebo části šlachy flexor carpi radialis.
Obr. 6. Reinzerce SL vazu pomocí kotvičky a transfixace Kirschnerovými dráty. 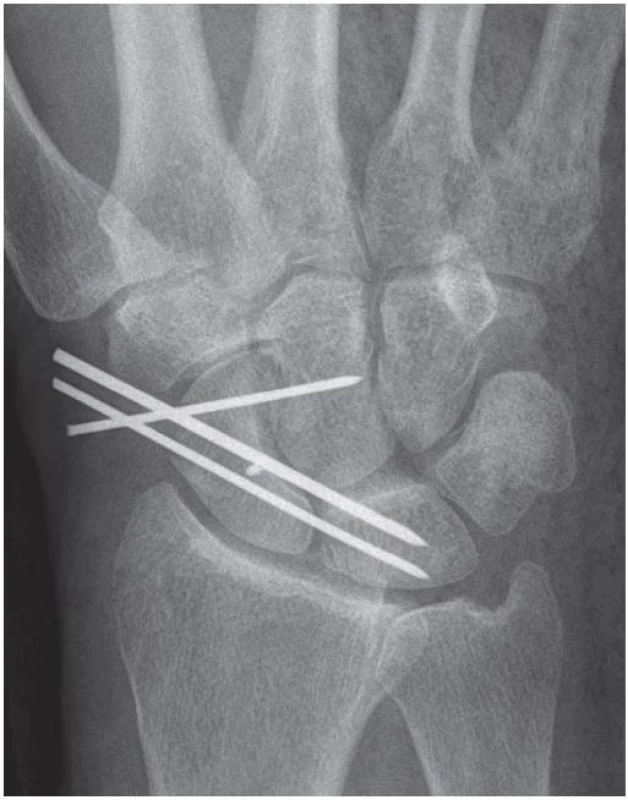
Poranění lunotriquetrálního ligamenta
Poranění lunotriquetrálního vazu je ve srovnání s poraněním SL diagnostikováno méně často. Nejčastějším klinickým projevem LT je bolest na ulnární straně zápěstí. Klinické rozpoznání je obtížné, protože podobně se projevují i poranění šlachy extensor carpi ulnaris, poranění TFCC (triangulárního fibrokartilaginózního komplexu), artróza pisohamátního skloubení nebo zlomeniny ulnární části karpu. Také standardní rentgenová diagnostika nerozpozná většinu izolovaných poranění LT vazu a diagnóza je většinou stanovena až po provedeném artroskopickém vyšetření. V případě kombinace poranění LT ligamenta a dalších vazivových struktur se může poranění projevit na bočním rentgenovém snímku volárním sklonem os lunatum a dorzálním sklonem os triquetrum. Operační léčba je obdobná jako u SL poranění. Akutní poranění je možné ošetřit reinzercí vazu a dočasnou transfixací Kirschnerovými dráty. U chronických stavů se osvědčuje ošetření pomocí šlachového štěpu, v tomto případě ze šlachy m. extensor carpi ulnaris (11).
Následky karpálních nestabilit
U neléčených nebo nedostatečně léčených karpálních nestabilit dochází, především při zátěži zápěstí, postupně k přetížení jednotlivých kloubů a vzniku degenerativních změn – artrózy. Jelikož jsou nejčastějším důvodem vzniku poúrazové artrózy karpu poranění SL vazu nebo paklouby člunkové kosti, označují se v anglické literatuře jako SLAC wrist (scapho-lunate advanced collapse), respektive SNAC wrist (scaphoid nonunion advanced collapse). Artrotické změny se nejprve objevují mezi os scaphoideum a processus styloideus radii (SLAC I), následně postihují celé radioskafoideální skloubení (SLAC II) a při dalším trvání nestability mohou zasáhnout i skloubení lunokapitátní (SLAC III) (obr. 7). Jedná se tedy o statické nestability s již vytvořenými degenerativními změnami a rekonstrukce vazu nevede ke zlepšení funkce zápěstí. Cílem operační léčby je zmírnění obtíží a eliminace nestability, a to většinou za cenu omezeného pohybu v zápěstí. Podle rozsahu artrotických změn je možno provést například resekci processus styloideus radii, proximální karpektomii, limitované dézy zápěstí, denervaci karpu nebo totální artrodézu zápěstí.
Obr. 7. SLAC wrist – barevně označen rozsah degenerativních změn. 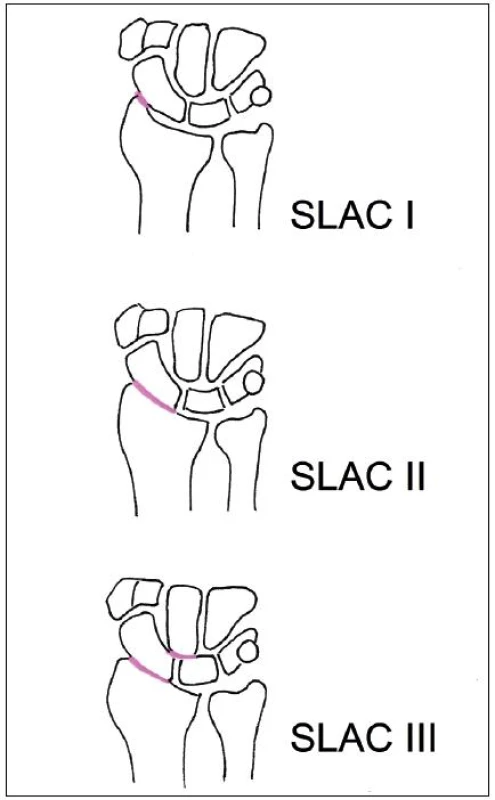
Závěr
Karpální nestability představují heterogenní skupinu poranění zápěstí s ohledem na rozsah poranění, stupeň poškození i variabilitou své symptomatologie. Často mohou být primárně nerozpoznány - například při léčbě současné zlomeniny distálního konce vřetenní kosti. Pro diagnostiku je možné využít klinické testy, radiologické vyšetření, včetně stresových snímků, magnetickou rezonanci nebo artroskopii zápěstí. Včasný záchyt a přesná klasifikace poranění nám umožní zvolit vhodný léčebný postup, a tím zvýšit šanci na příznivý klinický výsledek.
Adresa pro korespondenci:
MUDr. Pavel Dráč, Ph.D.
Traumatologické oddělení FN Olomouc
I. P. Pavlova 6
775 20 Olomouc
e-mail: dracpa@seznam.cz
Zdroje
1. DOSPĚL, I., DRÁČ, P., ČIŽMÁŘ, I.: Diagnostika a léčba perilunátních luxací. Prakt. Lék., roč. 87, 2007, s. 741-743.
2. JONES, W. A.: Beware the sprained wrist. The incidence and diagnosis of scapholunate instability. J. Bone Joint Surg., roč. 70B, 1988, č. 2, s. 293-297.
3. GARCIA-ELIAS, M.: Carpal instabilities and dislocations. In: GREEN, D. P., HOTCHKISS, R. N., PEDERSON, W. C.: Green's operative hand surgery, 4th edition. Philadelphia, Churchill Livingstone, 1999, s. 865-928.
4. GARCIA-ELIAS, M.: Carpal instability. In: GREEN, D. P., HOTCHKISS, R. N., PEDERSON, W. C., WOLFE, S. W.: Green's operative hand surgery, 5th edition. Philadelphia, Churchill Livingstone, 2005, s. 535-604.
5. HUGHES, T. B., BRAEBENDER, C.: Acute scaphoid fractures. Current Orthopaedic Practice, roč. 23, 2012, č. 4, s. 296-299.
6. KOZIN, S. H.: Incidence, mechanism, and natural history of scaphoid fractures. Hand Clin., roč. 17, 2001, s. 515-524.
7. MAŇÁK, P., DRÁČ, P.: Zlomeniny os scaphoideum. In: MAŇÁK, P., DRÁČ, P.: Osteosyntézy a artrodézy skeletu ruky. Praha, Grada Publishing, a.s., 2012, s. 35-46.
8. PECHLANER, S., KATHREIN, A., GABL, M., LUTZ, M., ANGERMANN, P. et al.: Distal radius fractures and concomitant injuries: experimental studies concerning pathomechanismus. J. Hand Surg., roč. 28B, č. 6, s. 609-616.
9. PEICHA, G., SEIFERT, F. J., FELLINGER, M., GRECHENIG, W.: Midterm results of arthroscopic treatment of scapholunate ligament lesions associated with intraarticular distal radius fractures. Knee Surg, Sports Traumatol, Arthrosc., roč. 7, 1999, s. 327-333.
10. PEVNY, T., RAYAN, G. M., EGLE, D.: Ligamentous and tendinous support of the pisiform, anatomic and biomechanical study. J. Hand Surg., roč. 20A, 1995, s. 299-304.
11. PILNÝ, J., ČIŽMÁŘ, I.: Nestability zápěstí. In:PILNÝ, J., SLODIČKA, R. (eds): Chirurgie ruky. Praha, Grada Publishing, a.s., 2011, s. 127-153.
12. SCHMITT, R., STAEBLER, A., KRIMMER, H.: Carpal instability. In: SCHMITT, R., LANZ, U. (eds.): Diagnostic imaging of the hand. 1st edition, Stuttgart – New York, Tyjeme, 2008, s. 269-292.
13. WATSON, H. K., BALLET, F. L.: The SLAC wrist: scapholunate advanced collapse pattern of degenerative arthritis. J. Hand Surg., roč. 9A, 1984, s. 358-365.
14. WONG, T. C., YIP, T. H., WU, W. C.: Carpal ligament injuries with acute scaphoid fractures – a combined wrist injury. J. Hand Surg. Eur., roč. 30, 2005, č. 4, s. 415-418.
Štítky
Fyzioterapia Rehabilitácia Telovýchovné lekárstvo
Článok vyšiel v časopiseRehabilitace a fyzikální lékařství
Najčítanejšie tento týždeň
2013 Číslo 2- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Hluboká stimulace globus pallidus zlepšila klinické příznaky u pacientky s refrakterním parkinsonismem a genetickou mutací
- V ČR chybí specializovaná péče o pacienty s nervosvalovým onemocněním
-
Všetky články tohto čísla
- Prof. MUDr. Vladimír Janda, DrSc. – 85. výročí narození
- Druhé vydání učebnice algeziologie
- Cvičení podle směrové preference nebo stabilizační cvičení u pacientů s chronickou bolestí beder: Randomizovaná kontrolovaná studie
- Co by měl fyzioterapeut vědět o karpálních nestabilitách?
- Využití expertního informačního systému Computer Kinesiology Profi Complex Start u diagnózy hernie disku
- Vztah valgozity paty, typologie a biomechaniky nohy u dětí
- Využití ortotických vložek v léčbě gonartrózy
- McKenzie metóda ako súčasť klasickej fyzioterapie u pacientov s chronickou bolesťou cervikálnej chrbtice
-
Poruchy polykání v dětském věku – mezioborová spolupráce fyzioterapeuta s klinickým logopedem
(2. část – terapie) - Kvantifikace vlivu vakuově-kompresní terapie na přímé zvýšení dodávky kyslíku léčené končetině
- Rehabilitace a fyzikální lékařství
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Vztah valgozity paty, typologie a biomechaniky nohy u dětí
- Co by měl fyzioterapeut vědět o karpálních nestabilitách?
- McKenzie metóda ako súčasť klasickej fyzioterapie u pacientov s chronickou bolesťou cervikálnej chrbtice
- Kvantifikace vlivu vakuově-kompresní terapie na přímé zvýšení dodávky kyslíku léčené končetině
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



