-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Spontánní trombóza pseudoaneuryzmatu slezinné tepny
Spontaneous Thrombosis of the Splenic Artery Pseudoaneurysms
The authors demonstrate relatively rare case of evolution and spontaneous thrombosis of the postpancreatitic pseudoaneurysm of the splenic artery, which developed from a pancreatic pseudocyst.
The miniinvasive therapeutic approach to the pancreatic pseudoaneurysms is discussed.Key words:
pancreatitis – pseudoanerysm – embolisation
Autori: J. Hájek 1; A. Krajina 1,2; R. Janoušek 1
Pôsobisko autorov: Krajská nemocnice Pardubice 1; Radiologická klinika FN a LF UK v Hradci Králové 2
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 5, s. 233-236.
Kategória: Monotematický speciál - Původní práce
Súhrn
Autoři dokumentují případ rozvoje a spontánní trombózy postpankreatitického pseudoaneuryzmatu slezinné tepny, které se vyvinulo z pankreatické pseudocysty.
Článek se zabývá významem miniinvazivního přístupu v terapii pozánětlivých pseudoaneuryzmat.Klíčová slova:
pankreatitida – pseudoaneuryzma – embolizacePseudoaneuryzma (PSA) lienální tepny je potenciálně život ohrožující komplikace nejčastěji pankreatitidy, ale i traumatu, a to i iatrogenního, a vzácně i peptického vředu. PSA při pankreatitidě vzniká buď přímým porušením tepenné stěny pankreatickými enzymy uvolněnými při intenzivním zánětu. Dalším mechanismem může být dlouhodobá přítomnost pseudocysty, kdy stěna tepny je poškozena enzymy z pseudocysty, jejím útlakem či ischemií [1, 2]. Průměrná velikost PSA lienální tepny byla 4,8 cm (v rozmezí 0,3–17 cm) na základě literárních údajů [3]. Současná přítomnost pseudocysty byla pozorována ve 41 % případů.
Krvácení z PSA může probíhat do pankreatického vývodu (wirsungoragie), volné peritorenální dutiny, retroperitonea, do okolních orgánů (žaludek, tračník) nebo do pseudocysty [1, 3]. PSA viscerálních tepen se mohou objevit zhruba u 10 % nemocných s pankreatitidou. PSA lienální tepny je vzácně asymptomatické (pouze v 2,5 %) [3]. Riziko ruptury PSA lienální tepny může být až 37 % s mortalitou až 90 %, pokud zůstane krvácející nemocný bez adekvátní léčby. Riziko ruptury nezávisí na velikosti PSA [3]. Časná diagnóza a léčba je tedy zásadní. Klinická diagnóza bývá u této skupiny nemocných obtížná, vzhledem k časté přítomnosti peptických vředů, gastritidy, akutní pankreatitidy, krvácení z gastroduodenálních varixů, které všechny mohou mít podobnou symptomatologii jako krvácení z PSA slezinné tepny.
V literatuře je publikováno několik kazuistik spontánní trombózy PSA slezinné tepny a to při pankreatitidě [4, 5, 6] či po traumatu [7, 8].
Cílem našeho sdělení je dokumentování rozvoje a spontánní trombózy postpankreatitického PSA slezinné tepny a upozornit na možnou nestabilitu tohoto uzávěru publikovanou ve světové literatuře.
KAZUISTIKA
V průběhu roku 2004 jsme na našem oddělení zaznamenali případ pacienta s komplikovanou exacerbací chronické pankreatitidy a následným rozvojem pozánětlivého PSA na lienální tepně a jeho následnou spontánní trombózou. Jednalo se o 62letého muže u kterého byla z anamnézy známa operace v roce 1986 podle Billrotha typ II. pro vředovou chorobu gastroduodenální a v roce 2002 reoperace pro krvácení v anastomóze při recidivě vředu. Nemocný byl letitý kuřák s chronickou kuřáckou bronchitidou a mnohaletý etylik s prokázanou jaterní cirhózou, sledovaný v hepatální poradně, v době vyšetření však bez známek klinické manifestace jaterního postižení. Tento muž v průběhu života prodělal několik exacerbací chronické pankreatitidy, tyto ataky byly podle klinické dokumentace až do poslední doby bez následných vážnějších komplikací. Poslední ataka krutých bolestí břicha s nutností opakované hospitalizace byla v dubnu 2004, tehdy klinicky diagnostikován a následně radiologicky verifikován, opakovaný záchvat akutní pankreatitidy s relativně nekomplikovaným průběhem během hospitalizace a následnou dimisí pacienta.
Podle provedeného kontrastního CT vyšetření byla pouze v oblasti kaudy pankreatu patrna asi 4,5 cm velká pseudocysta, jinak intraabdominálně bez průkazu patologie komplikující tuto ataku pankreatitidy (Obr. 1).
Obr. 1. Kontrastní CT sken zobrazující pseudocystu kaudy pankreatu v dubnu 2004 Fig. 1. Contrast CT scan depicting a pseudocyst of the pancreatic cauda, April 2004 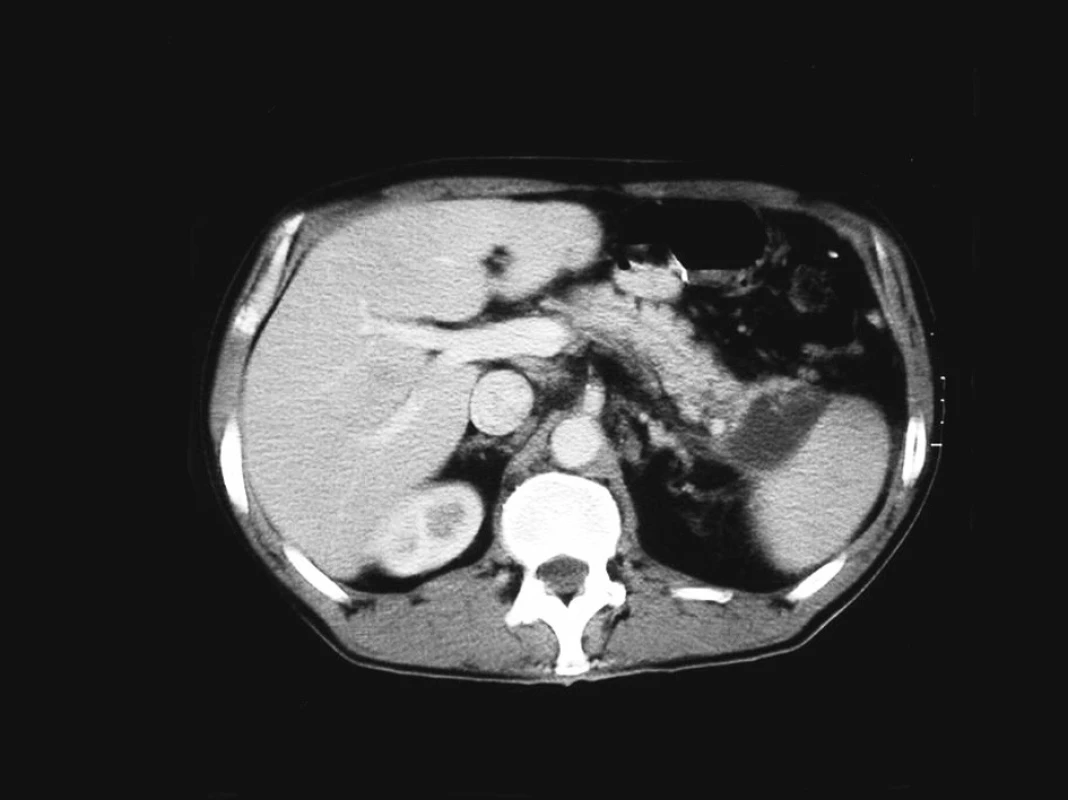
Pacient se vrací po několika měsících na chirurgickou ambulanci s bolestmi břicha a je odeslán k sonografickému vyšetření. Toto vyšetření bylo provedeno 10.12.2004 a sonografický nález vyslovil výraznou suspekci na promývané pseudoaneuryzma v oblasti kaudy pankreatu, tedy v oblasti minule popisované pozánětlivé pseudocysty kaudy pankreatu. Vzhledem k průměru popisované léze činící zhruba 5 cm, která byla popisována během vyšetření, bylo doplněno CT vyšetření s i.v. podáním kontrastní látky a potvrzena diagnóza promývaného PSA a. lienalis (Obr. 2). Jinak CT nález neprokazoval akutní krvácení do břišní dutiny, nebo jinou komplikaci, vyžadující urgentní chirurgickou revizi dutiny břišní. Pacient proto hospitalizován na chirurgické klinice a následně přeložen k provedení katetrizační angiografie s případným pokusem o endovaskulární vyřazení tohoto PSA.
Obr. 2. Kontrastní CT sken s průkazem promývaného pseudoaneuryzmatu po narušení slezinné tepny v prosinci 2004 Fig. 2. Contrast CT scan demonstrating a contrast-filled pseudoaneurysm resulting from the splenic artery invasion in December 2004 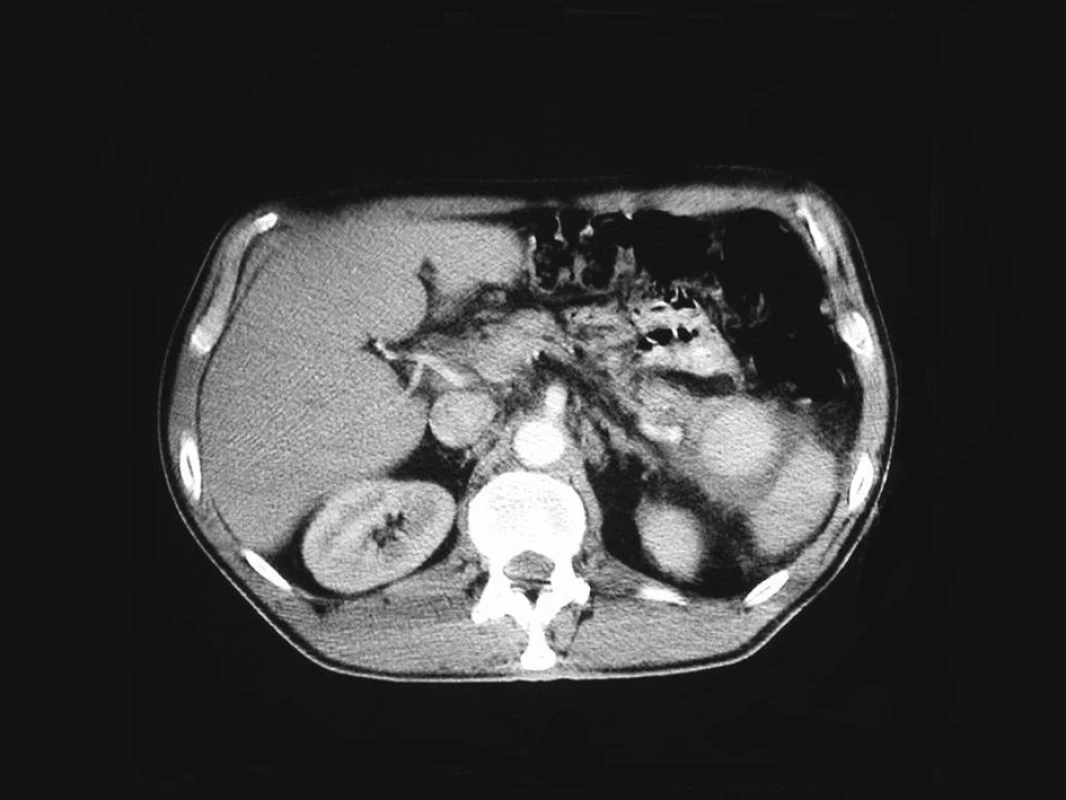
Katetrizační výkon proveden s odstupem týdne. Přístupem z pravého třísla sondována selektivně a. lienalis, kde se v několika projekcích nedaří prokázat promývané PSA, ani jinou angiograficky patrnou patologii (Obr. 3). Vzhledem k negativnímu nálezu na lienální tepně ještě doplněno angiografické vyšetření dalších viscerálních tepen k vyloučení přítomnosti PSA, taktéž však bez angiografického průkazu patologie. Následně provedeno kontrolní sonografické vyšetření na sále, které prokazuje v oblasti kaudy pankreatu patologickou, nehomogenně echogenní strukturu odpovídající pseudoaneuryzmatu, bez dopplerovsky detekovatelného toku, či přítomnosti volné tekutiny v jeho okolí (Obr. 4). Vyšetření tedy ukončeno se závěrem kompletní spontánní trombózy vaku PSA lienální tepny.
Obr. 3. Katetrizační angiografický obraz neprokazující promývané pseudoaneuryzma v době jeho spontánní trombózy Fig. 3. Cathetrization angiography not detecting the contrast-filled pseudoaneurysm at the time of its spontaneuos thrombosis 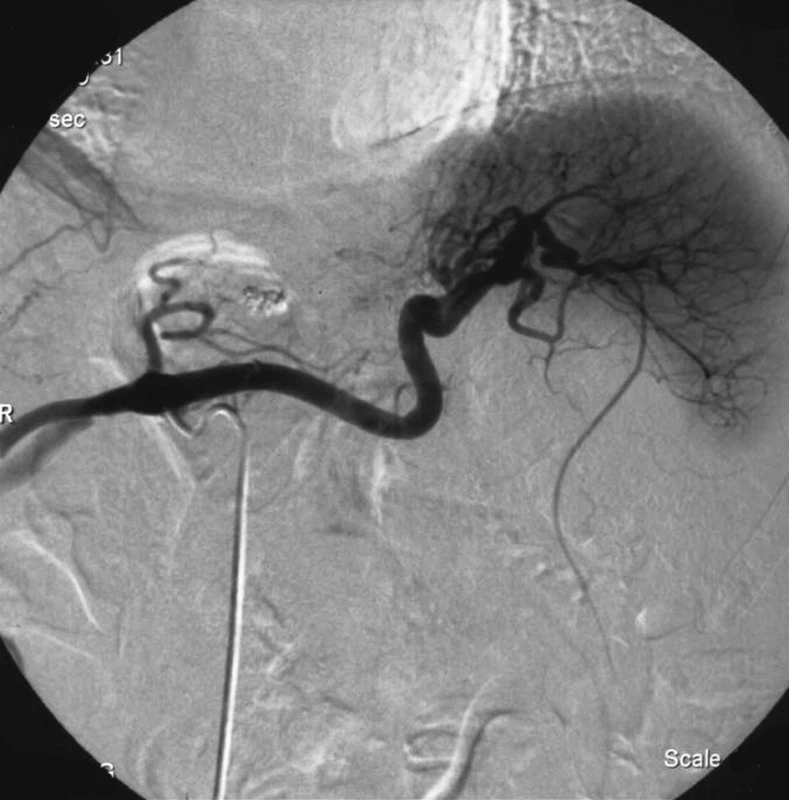
Obr. 4. Ultrasonografický obraz trombózovaného pseudo-aneuryzmatu tepny v oblasti kaudy pankreatu Fig. 4. Ultrasound view of the thrombotized arterial pseudoaneurysm within the pancreatic cauda 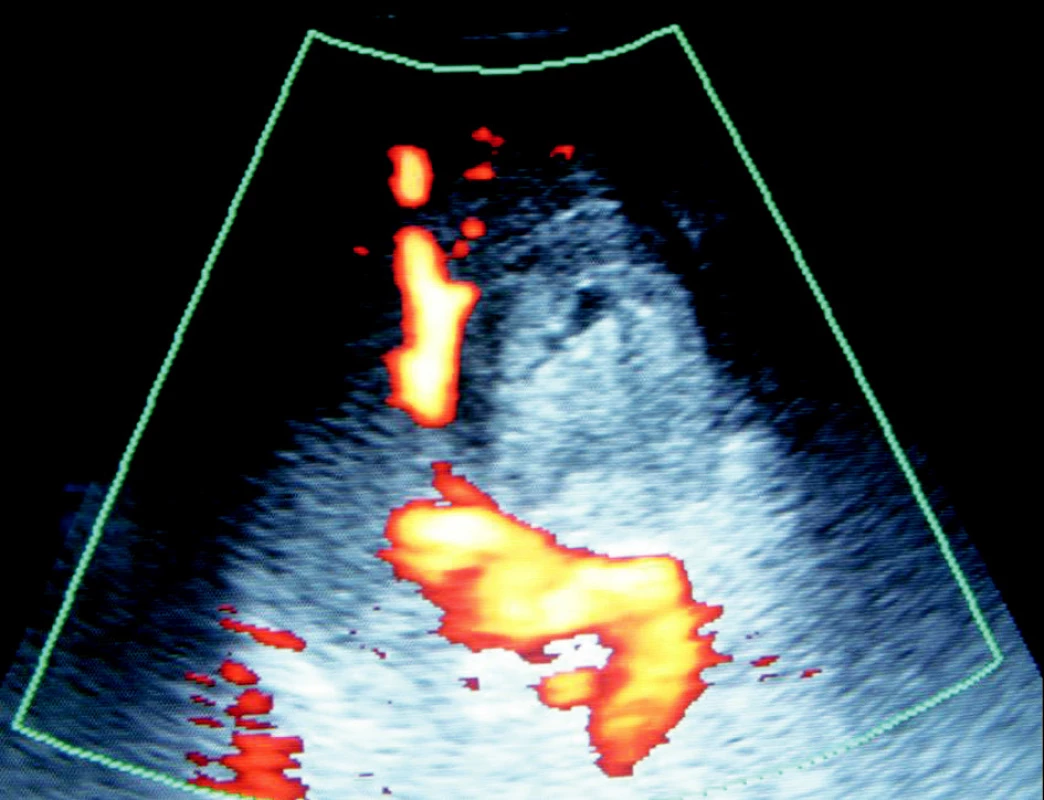
Pacient po několika dnech hospitalizace propuštěn v klinicky uspokojivém stavu domů. Do konce roku 2007, se nespolupracujícího pacienta nepodařilo přesvědčit o nutnosti kontrolního CT vyšetření. Z klinické dokumentace však vyplývá, že celkem 19 měsíců od stanovení diagnozy byl pacient bez nutnosti rehospitalizace v souvislosti s jaterním onemocněním, nebo výše zmiňovaným nálezem. Koncem roku 2007 nemocný náhle umírá na kardiovaskulární selhání doma. Provedená pitva prokazuje trombózovaný vak pseudoaneuryzmatu, bez přítomnosti hemoperitonea. Příčina smrti jednoznačně nesouvisela se základním onemocněním.
Náš případ ukazuje vývoj a průběh pozánětlivého PSA v oblasti pseudocysty kaudy pankreatu po proběhlé exacerbaci chronické pankreatitidy a jeho spontánní trombózu po dobu 3 let až do náhlého úmrtí nemocného.
DISKUSE
Pravá aneuryzmata lienální tepny jsou čtyřikrát častější u žen a třikrát častěji krvácí u žen než u mužů [9]. Pokud jsou asymptomatická, je doporučováno je léčit, pokud přesahují 2 cm a to s nízkým operačním rizikem a u nemocných s očekávanou délkou života delší než 2 roky [9]. Dále jsou indikovány mladí jedinci a především ženy ve fertilním věku. Endovaskulární léčba dosahuje sice nižší úspěšnost (okolo 85 % trvalých uzávěrů aneuryzmat) než léčba chirurgická, ale má významně nižší morbiditu [10].
Na rozdíl od aneuryzmat lienální tepny jsou PSA této tepny relativně vzácná. Mezi různé příčiny vzniku patří především pankreatitida.
Spontánní trombóza PSA slezinné tepny je popisována vzácně a velmi často bývá spojena s rekanalizací PSA, což potenciálně ohrožuje nemocného rupturou PSA a fatálním krvácením. Rekanalizace byla popsána i po perkutánní trombóze PSA lineálních a dalších tepen navozenou trombinem vstříknutým přímou punkcí pod CT či UZ [11].
Endovaskulární léčba je méně invazivní a u těchto většinou polymorbidních nemocných je všeobecně preferována. Je však třeba přísně kontrolovat nemocné pomocí spolehlivých zobrazovacích metod pro možnou recidivu PSA [11–15]. Další komplikací endovaskulární léčby je v dlouhodobém sledování migrace embolizačních spirál do trávicího ústrojí [16] a dokonce recidiva PSA s fatální rupturou [17]. Selektivní uzávěr dutiny aneuryzmat předpokládá relativně pevnou stěnu výdutě (např. s kalcifikacemi), což u PSA není splněno. Proto v těch případech, kde je tolerován uzávěr mateřské tepny, má být tento postup upřednostněn. Další příčinou recidivy PSA může být sesednutí spirál (tzv. kompakce spirál) [18]. Je pravděpodobné, že i angiograficky uzavřené PSA např. pomocí akrylátového lepidla může v krátké době recidivovat a krvácet [19]. Vzhledem k prakticky standardnímu uzávěru slezinné tepny při chirurgické léčbě PSA považujeme přerušení této tepny i při endovaskulární léčbě za bezpečné a nejstabilnější způsob léčby. Použití stentgraftů v ojedinělých kazuistikách [20] považují autoři za metodu relativně technicky náročnou (vysoká rigidita stentů, nutný přístup z axiální tepny) a zatím bez známé dlouhodobé stability uzávěru PSA.
ZÁVĚR
PSA slezinné tepny jsou relativně vzácně diagnostikována při pankreatitidě.Riziko jejich ruptury je vysoké (až 37 %) s mortalitou téměř 90 %.
Jednoznačným předpokladem ke snížení morbidity a mortality po jejich diagnostikování je časný terapeutický zákrok.
Původně velmi optimistické technické výsledky ošetření těchto nepravých výdutí endovaskulární cestou jsou dnes poněkud přehodnocovány a jako hlavním problémem se jeví dlouhodobý efekt této endovaskulární léčby, která je pro svoji nízkou peroperační morbiditu metodou preferovanou před chirurgickou léčbou. Nutným předpokladem kontroly dlouhodobého efektu tohoto způsobu léčby je však cílené a opakované sledování pacienta neinvazivními zobrazovacími metodami a předpokládaná spolupráce pacienta s ošetřujícím lékařem. Totéž platí i pro stavy po vzácné spontánní trombóze PSA.
MUDr. J. Hájek
Jilemnického 2214
530 02Pardubice-Dukla
e-mail: janhajek@nem.pce.cz
Zdroje
1. Flati, G., Andrén-Sandberg, A., La Pinta, M., Porowska, B., Carboni, M. Potentially fatal bleeding in acute pancreatitis: pathophysiology, prevention, and treatment. Pancreas, 2003; 26 (1): 8–14.
2. Carr, J. A., Cho, J. S., Shepard, A. D., et al. Visceral pseudo-aneurysms due to pancreatic pseudocysts: rare but lethal complications of pancreatitis. J. Vasc. Surg., 2000, 32, 722–730.
3. Tessier, D. J., Stone, W. M., Fowl, R. J., et al. Clinical features and management of splenic artery pseudoaneurysm: case series and cumulative review of literature. J. Vasc. Surg., 2003; 38 : 969–974.
4. van Langenhove, P., Defreyne, L., Kunnen, M. Spontaneous thrombosis of a pseudoaneurysm complicating pancreatitis. Abdom Imaging, 1999; 24 : 491–493.
5. Tang, L. J., Zipser, S., Kang, Y. S. Temporary spontaneous thrombosis of a splenic artery pseudoaneurysm in chronic pancreatitis during intravenous octreotide administration. J. Vasc. Interv. Radiol., 2005; 16 : 863–866.
6. de Ronde, T., van Beers, B., de Canniere, L., et al. Thrombosis of splenic artery pseudoaneurysm complicating pancreatitis. Gut, 1993; 34 : 1271–1273.
7. Dror, S., Dani, B. Z., Ur, M., Yoram, K. Spontaneous thrombosis of a splenic pseudoaneurysm after blunt abdominal trauma. J. Trauma, 2002; 53 : 383–385.
8. Raghavan, A., Wong, C. K., Lam, A., Stockton, V. Spontaneous occlusion of posttraumatic splenic pseudoaneurysm: report of two cases in children. Pediatr. Radiol., 2004; 34 : 355–357.
9. Abbas, M. A., Stone, W. M., Fowl, R. J., et al. Splenic artery aneurysms: two decades experience at Mayo clinic. Ann. Vasc. Surg., 2002; 16 : 442–449.
10. Dave, S. P., Reis, E. D., Hossain, A., Taub, P. J., Kerstein, M. D., Hollier, L. H. Splenic artery aneurysm in the 1990. Ann. Vasc. Surg., 2000; 14 : 223–229.
11. Nicholson, A. A., Patel, J., McPherson, S., Shaw, D. R., Kessel, D. Endovascular treatment of visceral aneurysms associated with pancreatitis and a suggested classification with therapeutic implications. J. Vasc. Interv. Radiol., 2006; 17 : 1279–1285.
12. Krueger, K., Zaehringer, M., Lackner, K. Percutaneous treatment of a splenic artery pseudoaneurysm by thrombin injection. J. Vasc. Interv. Radiol., 2005; 16 : 1023–1025.
13. Maleux, G., van Steenbergen, W., Stockx, L., Vanbeckevoort, D., Wilms, G., Marchal, G. Multiple small pseudoaneurysms complicating pancreatitis: angiographic diagnosis and transcatheter embolization. Eur. Radiol., 2000; 10 : 1127–1129.
14. Montgomery, M. L., Harisinghani, M. G., Norbash, A. M., Gervais, D. A., Kaufman, J. A., Mueller, P. R. CT and fluoroscopically guided percutaneous embolization treatment of a pseudoaneurysm associated with pancreatitis. J. Vasc. Interv. Radiol., 2005; 16 : 411–415.
15. Iwama, Y., Sugimoto, K., Zamora, C. A., et al. Transcatheter embolization of splenic artery pseudo-aneurysm rupturing into colon after post-operative pancreatitis. Cardiovasc. Intervent. Radiol., 2006; 29 : 133–136.
16. Shah, N. A., Akingboye, A., Haldipur, N., Mackinlay, J. Y., Jacob, G. Embolization coils migrating and being passed per rectum after embolization of a splenic artery pseudoaneurysm, „The migrating coil”: a case report. Cardiovasc. Intervent. Radiol., 2007; 30 : 1259–1262.
17. Dinter, D. J., Rexin, M., Kaehler, G., Neff, W. Fatal coil migration into the stomach 10 years after endovascular celiac aneurysm repair. J. Vasc. Interv. Radiol., 2007; 18 : 117–120.
18. Hamma, Y., Iwasaki, Y., Kaji, T., Hatsuse, K., Kusano, S. Coil compaction after embolization of the superior mesenteric artery pseudoaneurysm. Eur. Radiol., 2002, 12 : 189–191.
19. Krajina, A., Eliáš, P., Hlava, A. Endovaskulární léčba aneuryzmat viscerálních tepen. In Ferko A, Krajina A. Arteriální aneuryzmata. Základy endovaskulární a chirurgické léčby. ATD Hradec Králové 1999; 131–139.
20. Brountzos, E. N., Vagenas, K., Apostolopoulou, S. C., Panagiotou, I., Lymberopoulou, D., Kelekis, D. A. Pancreatitis-associated splenic artery pseudoaneurysm: endovascular treatment with self-expandable stent-grafts. Cardiovasc. Intervent. Radiol., 2003; 26 : 88–91.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2008 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinované preparáty s tramadolem a paracetamolem v léčbě bolesti
- Metamizol v terapii akutních bolestí hlavy
-
Všetky články tohto čísla
- Chirurgie a JIP
- Elektivní videotorakoskopie jako prevence vzniku primárního spontánního pneumotoraxu – ano či ne?
- Spontánní trombóza pseudoaneuryzmatu slezinné tepny
- Funkční změny kardioezofageální oblasti po laparoskopické fundoplikaci
- Výsledky chirurgické léčby karcinomu tračníku s uplatněním radikální lymfadenektomie
- Zevní fixace v léčbě syndromu diabetické nohy
- Léčba erektilní dysfunkce mužů po poranění míchy inhibitory fosfodiesterázy 5
- Syndróm AMS a jeho riešenia
- Cystadenom jater s ovariálním stromatem – kazuistika
- Primární retroperitoneální tumor – extraadrenální paragangliom – kazuistika
- Liečba trombotických komplikácií chirurgických infrainguinálnych revaskularizačných výkonov
- Český chirurg nejen v roce 2007
- Zápis z jednání schůze výboru ČCHS dne 14.02.2008
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Syndróm AMS a jeho riešenia
- Primární retroperitoneální tumor – extraadrenální paragangliom – kazuistika
- Funkční změny kardioezofageální oblasti po laparoskopické fundoplikaci
- Léčba erektilní dysfunkce mužů po poranění míchy inhibitory fosfodiesterázy 5
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



