-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Cystadenom jater s ovariálním stromatem – kazuistika
Liver Cystadenoma with Ovarian Stroma – A Case Review
Cystadenoma with ovarian type of stroma is a rare liver tumor. Authors discuss diagnostic difficulties and troublesome therapy with potential complications at unfavourable central localization in the liver of 46 years old woman.
Key words:
cystadenoma – ovarian stroma – liver surgery – biliary fistula
Autoři: A. Sutnar 1; T. Skalický 1; V. Třeška 1; O. Hess 2; H. Mírka 3; M. Michal 2; P. Novák 1; V. Liška 1
Působiště autorů: Chirurgická klinika FN Plzeň, přednosta: prof. MUDr. V. Třeška, DrSc. 1; Patologicko-anatomický ústav LF UK, FN Plzeň, přednosta: prof. MUDr. M. Michal 2; Radiodiagnostická klinika FN Plzeň, přednosta: doc. MUDr. B. Kreuzberg, CSc. 3
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 5, s. 259-262.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Cystadenom s ovariálním typem stromatu je poměrně vzácná afekce jater. Autoři popisují úskalí diagnostiky a léčby s možnými komplikacemi při nepříznivém uložením cystadenomu centrálně v játrech u 46leté ženy.
Klíčová slova:
cystadenom – ovariální stroma – biliární pištěl – jaterní chirurgieÚVOD
Cystické afekce jater patří ve valné většině případů mezi asymptomatická benigní onemocnění jater. Řadíme sem jak onemocnění neinfekční, jako jsou prosté jaterní cysty nebo potraumatické pseudocysty, tak onemocnění infekční, typu parazitárních cyst jater, způsobených echinokoky či amébami, které se mohou vyvinout až do stadia abscesu [1]. Jen malé procento cystických onemocnění jater je způsobeno nádorovými onemocněními (cystadenom, cystadenokarcinom). Cystadenom s ovariálním typem stromatu je poměrně vzácná afekce jater, která se může vyskytovat i v extrahepatálních žlučových cestách. Lze ji diagnostikovat rovněž v pankreatu, nejčastěji v hlavě, nebo v ledvinách [2, 3]. Histologicky je tvořen ovariálním stromatem, které lemuje cystické adenomatózní struktury tvořené epitelem podobným intrahepatálním žlučovým cestám [4].
KAZUISTIKA
V prezentované kazuistice autoři popisují průběh onemocnění, diagnostiku a léčbu tohoto onemocnění u 46leté ženy. Nemocnou jsme přijali na Chirurgickou kliniku FN Plzeň dne 28. 2. 2005 se čtyřdenní anamnézou kolikovitých bolestí břicha lokalizovaných v epigastriu a pravém podžebří, které se propagovaly do zad. Byly též přítomny známky akutní cholangoitidy. Podle ultrasonografie (USG) a počítačové tomografie (CT) jsme diagnostikovali rozsáhlou cystu, která vycházela z jater. Způsobovala tlakové změny v oblasti porta hepatis s útlakem samotné portální žíly, pravé a střední jaterní žíly, s rozšířením žlučovodů segmentů 5 a 6 a deviací dolní duté žíly (DDŽ) (Obr. 1, 2, 3). Byla v těsném kontaktu s duodenem i hlavou pankreatu. Zahájili jsme léčbu podáním antibiotik (ATB) vzhledem k akutní cholangoitidě a 3. 3. 2005 jsme provedli laparoskopickou fenestraci cysty s drenáží Redonovým drénem. Byla odsáta serózní tekutina, cca 1 000 ml. Histologicky byla ve stěně popsána cylindrická výstelka, kdy subepiteliálně bylo celulárnější vazivo, možná i kulatobuněčná zánětlivá celulizace. Zachycený cylindrický epitel napodoboval výstelku žlučovodu bez známek malignity. U nemocné přetrvávaly tlakové potíže v pravém podžebří a objevila se žlučová sekrece z drénu. Pátý pooperační den byla provedena cholangiopankreatikografie pomocí magnetické rezonance (MRCP), která odhalila pouze znovudoplnění cysty. K tomuto stavu došlo pravděpodobně ze dvou důvodů. Prvním bylo nepříznivé uložení cysty, druhým pak vlastní drenáž, kterou jsme založili z dolní strany jater, a tím pádem mohlo dojít k jejímu útlaku. Proto jsme provedli 6. pooperační den laparoskopickou revizi s redrenáží Penrouse drénem (trubicovým drénem) a rozsáhlejší fenestrací. Histologický nález odpovídal získané cystě reprezentující retenční cystu žlučového duktulu. Sedmý pooperační den byla doplněna ještě endoskopická retrográdní cholangio-pankreatikografie s papilosfinkterotomií (ERCP s PST) s normálním nálezem na žlučových i pankreatických cestách. Stav nemocné se normalizoval, pouze přetrvávala žlučová sekrece drénem, 100–300 ml/den.
Obr. 1. CT břicha s kontrastní látkou i.v. v portální fázi. Objemný cystický útvar odtlačující a komprimující v. portae a DDŽ. Fig. 1. Contrast abdominal CT scan with the i.v. contrast matter in the portal phase. Major cystic body displacing and compessing the portal vein and the inferior vena cava (DDŽ). 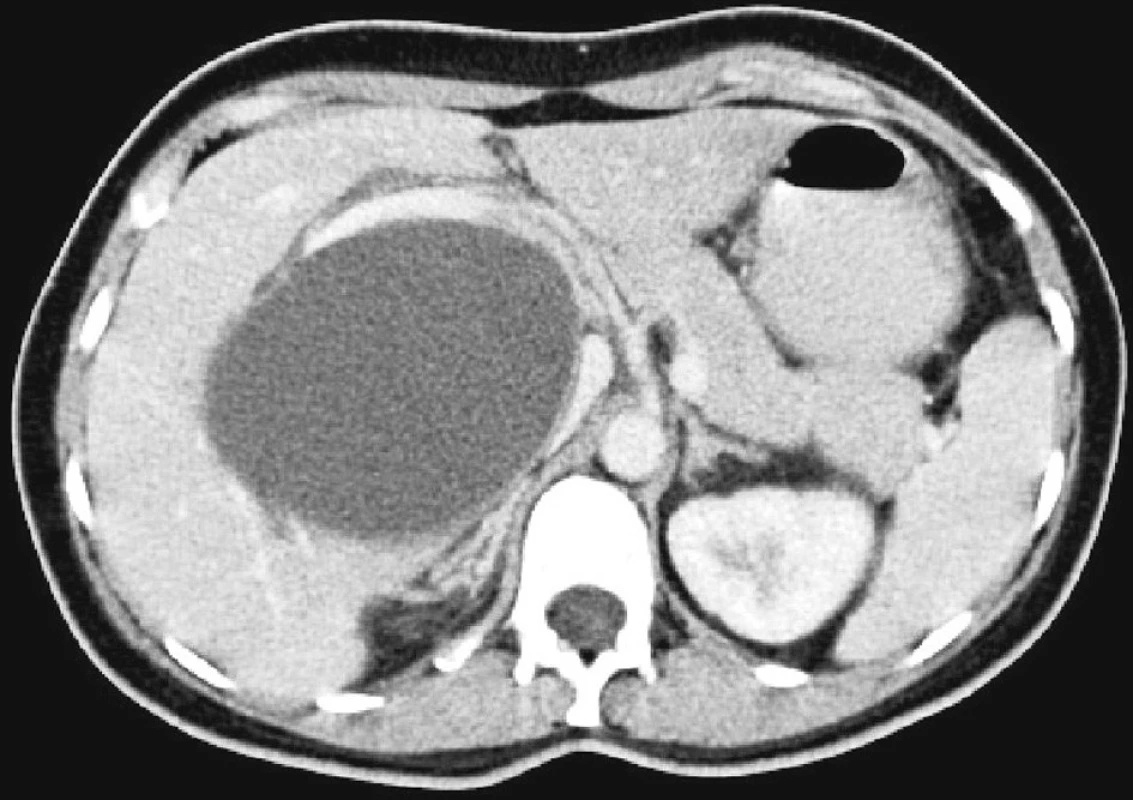
Obr. 2. CT břicha s kontrastní látkou i.v. v portální fázi, koronární rekonstrukce. Rozšíření žlučovodu v pravém jaterním laloku periferně od ložiska. Fig. 2. Contrast abdominal CT scan with the i.v. contrast matter in the portal phase, coronary reconstruction. Biliary ducts dilatation in the right liver lobe located laterally to the focus. 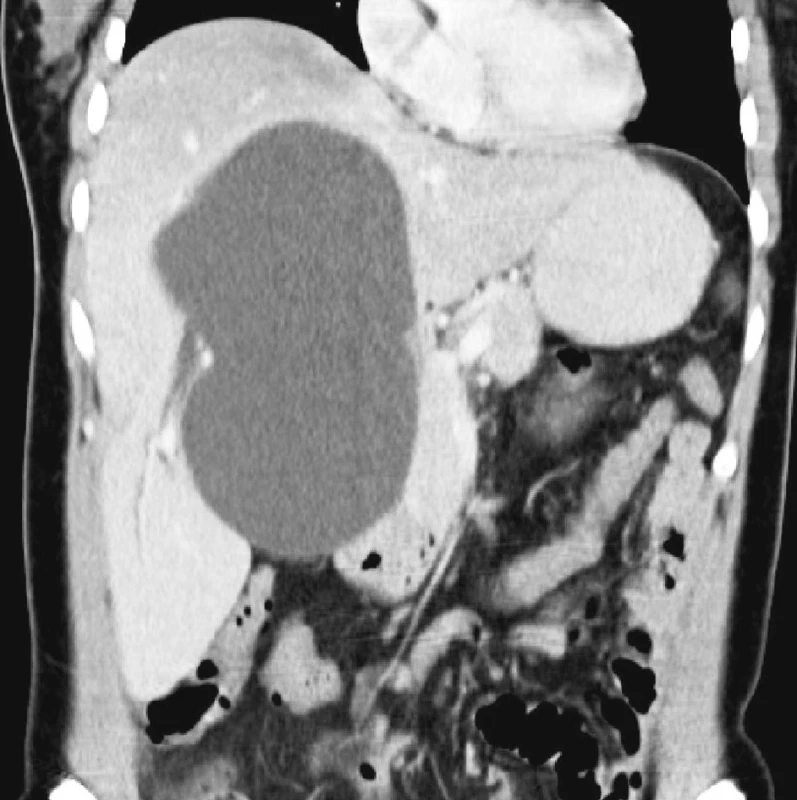
Obr. 3. MR jater, T2-vážený obraz v koronární rovině. Je patrný vztah ložiska k portální žíle a jejím větvím. Fig. 3. Liver MRI, T2-weighted view, coronary plane. Relation between the focus and the portal vein and its branches is detectable. 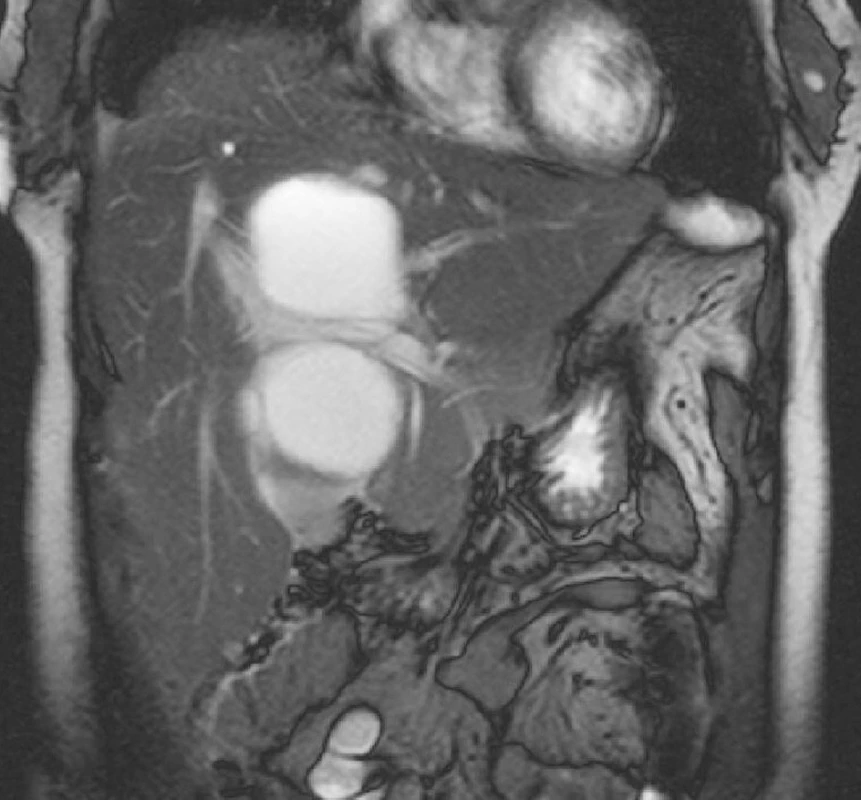
Pro přetrvávání žlučové sekrece při normálním nálezu na ERCP jsme 10. 4. 2005 provedli parciální resekci cysty s ošetřením zbytku Argonovou koagulací a plombáží omentem s drenáží Penrouse drénem. Již v této době jsme zvažovali pravostrannou hepatektomii, ale vzhledem k úzkému vztahu cysty k dolní duté žíle, portální žíle a možnosti peroperačních i pooperačních komplikací jsme provedli výkon menšího rozsahu. Tentokrát byl z preparátu histologicky popsán poměrně vzácný tumor, který měl jednak mucinózní epitel, identický s cervikálním epitelem a dále stroma, které bylo identické s ovariálním stromatem. Jednalo se o tzv. cystadenom s ovariálním stromatem. Jeho struktura byla popsána v tomto případě jako zcela benigní. Dne 22. 4. 2005 byla nemocná propouštěna v dobrém stavu bez elevace jaterních testů či známek zánětu. Drén jsme odstranili 10 dnů po propuštění. Vzhledem k histologickému nálezu zde hrozilo reálné riziko rozvoje možné recidivy, proto jsme nemocnou kontrolovali pravidelně po 3 měsících pomocí USG a CT. V místě původní cysty byl popsán na kontrolních vyšetřeních laločnatý útvar tvořený omentem, který se více než rok neměnil. Dne 24. 8. 2006 byla popsána na CT jater recidiva cystadenomu v jaterním hilu velikosti 59x48x48 mm. Žlučové cesty nebyly dilatované, nemocná byla stále bez obtíží s normálním laboratorním nálezem.
Dne 5. 10. 2006 jsme nemocnou opět přijali se známkami obstrukce žlučových cest a známkami akutní cholangoitidy. Důvodem byla další progrese cystadenomu, který opět utlačoval žlučové cesty. Po nasazení ATB a krátkodobé přípravě jsme nemocné provedli 9. 10. 2006 pravostrannou hepatektomii. Jednalo se o komplikovaný výkon pro velmi intimní vztah cystadenomu k DDŽ a jaternímu hilu. Vlastní histologický nález popsal benigní mucinózní cystadenom s ovariálním stromatem. Známky maligní transformace nebyly nalezeny. Útvar byl obklopen tenkou tukovou tkání a nedosahoval do resekčního okraje.
Devátý pooperační den došlo k rozvoji subfrenického abscesu, který byl řešen nejprve drenáží pod CT kontrolou. Následně bylo třeba přistoupit k chirurgické revizi, a to 12. pooperační den, neboť drenáž pod CT nebyla dostatečná. Dvacátý pooperační den bylo na kontrolním CT již jen malé reziduum po abscesu. Nově byla diagnostikována trombóza v. portae a v. mesenterica superior. Tento stav jsme řešili podáváním léčebných dávek nízkomolekulárního heparinu. V pooperačním období jsme provedli celkem 3x evakuaci pravostranného fluidotoraxu, který se tvořil jako reaktivní při sufbrenickém abscesu.
Dne 11. 12. 2006 byla nemocná opět hospitalizována pro recidivu subfrenického abscesu, který se již podařilo vyřešit drenáží pod CT kontrolou a podáním ATB. Na CT byla patrná částečně rekanalizovaná vena portae. Opět jsme byli nuceni provést 3x evakuaci pravostranného fluidotoraxu. Dne 22. 12. 2006 byla nemocná propuštěna do domácího ošetřování, převedena na warfarin. Warfarin byl podáván po dobu 6 měsíců, na kontrolním USG již byla zcela rekanalizovaná vena portae, vena mesenterica superior byla bez známek trombózy. Při poslední kontrole 21. 11. 2007 byla nemocná zcela bez potíží, v dobré fyzické kondici s normálními hodnotami jaterních testů, bez známek recidivy cystadenomu.
DISKUSE
Cystadenom jater s ovariálním stromatem byl poprvé popsán Wheelerem a Edmondsonem v roce 1985 [5]. Vyskytuje se téměř výhradně u žen ve středním věku a vzniká nejspíše na hormonálním pozadí. Tvoří méně než 5 % z cystických lézí jater. Patogeneze cystadenomu není zcela objasněna. Prováděná vyšetření nasvědčují tomu, že tento typ nádoru, který se vyskytuje v játrech a pankreatu, vychází ze stejných epiteliálních buněk jako gonády embrya, které jsou v této lokalizaci před sestupem do pánve [6]. Zajímavým faktem je, že velmi podobný nádor s ovariálním stromatem se vyskytuje u perimenopauzálních žen v ledvinách, kde je označován jako smíšený epiteliální a stromální tumor ledviny. V převážné většině případů je benigní [7].
Poměrně obtížná je předoperační diagnostika cystadenomu. Ve vysokém procentu je diagnóza stanovena až z histologického preparátu. V našem případě pro ni nesvědčilo ani histologické vyšetření po fenestraci jaterní cysty, kdy byl ze stěny odebírán dvakrát vzorek. Až teprve třetí histologické vyšetření popsalo cystadenom s ovariálním stromatem. Je pravděpodobné, že vzorky odebrané při laparoskopii byly malé a vlastní cystadenom nepostihoval celou stěnu cystického útvaru. Běžně používaná vyšetření jako USG a CT prokazují většinou v játrech pouze cystické útvary, které mohou být ve srovnání s prostou jaterní cystou multilokulární. Při takovém nálezu je na cystadenom nutné pomýšlet. Může se však rovněž jednat o maligní biliární cystické tumory, které komunikují se žlučovým stromem, typu cystadenokarcinomu [8]. Pokud je však cystický útvar bez sept, je odlišení obtížné. Ani samotná magnetická rezonance (MR) není schopna tento nádor odlišit [9]. V literatuře je popisováno, že MR s kontrastem v kombinaci s MRCP má poměrně dobré výsledky a je možné se podle těchto vyšetření řídit [10]. V našem případě však tato vyšetření průkazná nebyla. Laboratorní vyšetření nám kromě známek cholestázy a akutní cholangoitidy v diferenciální diagnostice rovněž nápomocná nebyla. Z nádorových markerů je v souvislosti s cystadenomem či cystadenokarcinomem zmiňován CA 19-9, jehož hladina bývá zvýšena a pomocí kterého se monitoruje případná recidiva [11, 12]. V našem případě byla hladina CA 19-9 v normě.
Klinicky se cystadenom většinou projeví tupou bolestí v pravém podžebří nebo může způsobit ikterus či akutní cholangoitidu, jak tomu bylo i ve zmíněném případu. Může být také asymptomatický a diagnostikuje se při vyšetření jater, které bylo indikováno z jiného důvodu.
Léčba cystadenomu je kauzální. Vzhledem k tomu, že určité procento cystadenomů je zatíženo maligním zvratem v cystadenokarcinom, je indikována resekční léčba se snahou odstranit nádor kompletně. Rozsah resekce závisí na uložení a velikosti. Jedná se o výkony od neanatomické resekce až po rozšířenou hepatektomii [11, 13]. U centrálně uložených tumorů je možné použít prostou enukleaci. Zde je však v případě cystadenokarcinomu radikalita sporná a prognóza nemocných bývá špatná. Pokud je u cystadenomu provedena pouze punkce, fenestrace či parciální resekce je velmi pravděpodobná recidiva nádoru [11]. Tak tomu bylo i u naší nemocné. Po parciální resekci, ošetření zbytku cysty Argonovou koagulací a plombáží omentem se zdál stav během jednoho roku stacionární a vyřešený. K recidivě došlo po 15 měsících. Provedená pravostranná hepatektomie se neobešla bez komplikací. Trombózu portální žíly, která je popisována hlavně po transplantaci jater s incidencí 1–2 % u dospělých, kdy vede většinou ke ztrátě štěpu a úmrtí nemocného [14], jsme zaznamenali za posledních 10 let na naší klinice po resekci jater pouze v tomto ojedinělém případě. Proč k této komplikaci došlo, nebylo vůbec jasné. Během výkonu jsme sice použili intermitentně uzavření průtoku hepatoduodenálním ligamentem, ale čas, po který byl průtok uzavřen, se nikterak nelišil od běžné klampáže u rozsáhlejších resekčních výkonů na játrech. Svoji roli mohl také sehrát subfrenický absces, který se vytvořil v pooperačním období v místě resekční plochy. Trombózu v. portae se podařilo zvládnout podáváním nízkomolekulárního heparinu s následným převedením nemocné na warfarin. Recidivující subfrenický absces s reaktivním pleurálním výpotkem je po opakovaných resekcích jater komplikací častější. Tento stav byl řešen standardním způsobem pomocí ATB a drenáže a rovněž se podařil zvládnout.
Po odstranění cystadenomu jsou nemocní kontrolováni pomocí USG jater za 3 měsíce po výkonu a dále za 9, 15 a 24 měsíců. V nejasných případech je indikována kontrola s CT či MR vyšetřením. Přínosem může být ve stejné periodě, jako jsou grafická vyšetření, stanovit CA 19-9.
ZÁVĚR
Cystadenom jater s ovariálním stromatem je vzácné onemocnění jater s obtížnou předoperační diagnostikou. Pokud je parciálně resekován, nemusí být zcela průkazné ani histologické vyšetření. Při léčbě cystadenomu je důležité jeho kompletní odstranění, jinak je možná recidiva onemocnění a malignizace rezidua tumoru.
Tento článek vznikl díky podpoře grantové studie – IGA MZ NR/8860-3 a díky výzkumnému záměru MSM 0021620819.
MUDr. A. Sutnar
Chirurgická klinika FN
Alej Svobody 80
304 00 Plzeň
e-mail: sutnar@fnplzen.cz
Zdroje
1. Skalický, T., Třeška, V., Šnajdauf, J., a kol. Chirurgie jater. 2004, Praha-Maxdorf.
2. Murakami, Y., Uemura, K., Morifuji, M., Hayashidani, Y., Sudo, T., Sueda, T. Mucinous cystic neoplasm of the pancreas with ovarian-type stroma arising in the head of the pancreas: case report and review of the literature. Dig. Dis. Sci., 2006, Mar; 51(3): 629–632.
3. Mardi, K., Sharma, J., Mahajan, P. Mucinous cystadenoma of the renal pelvis with malignant transformation: a case report. Indian J. Pathol. Microbiol., 2006, Oct; 49(4): 595–596.
4. Gourley, W. K., Kumar, D., Bouton, M. S., Fish, J. C., Nealon, W. Cystadenoma and cystadenocarcinoma with mesenchymal stroma of the liver. Immunohistochemical analysis. Arch. Pathol. Lab. Med., 1992, 116, 1047–1050.
5. Wheeler, D. A., Edmondson, H. A. Cystadenoma with mesenchymal stroma (CMS) in the liver and bile ducts. A clinicopathologic study of 17 cases, 4 with malignant change. Cancer, 1985, Sep. 15; 56(6): 1434–1445.
6. Erdogan, D., Lamers, W. H., Offerhaus, G. J., Busch, O. R., Gouma, D. J., van Gulik, T. M. Cystadenomas with ovarian stroma in liver and pancreas: an evolving concept. Dig. Surg., 2006; 23(3): 186–191. Epub 2006 Jul 11.
7. Eble, J. N., Sauter, G., Epstein, J. I., Sesterhenn, I. A. WHO Classification of tumours. Tumours of the urinary system and male genital organs. Pathology and genetics. IARC Press, Lyon, 2004, 359 s.
8. Zen, Y., Fujii, T., Itatsu, K., Nakamura, K., Konishi, F., Masuda, S., Mitsumi, T., Asada, Y., Miura, S., Miyayama, S., Uehara, T., Katsuyama, T., Ohta, T., Minuto, H., Nakanuma, Y. Biliary cystic tumors with bile duct communication: a cystic variant of intraductal papillary neoplasm of the bile duct. Mod. Pathol., 2006, Sep; 19(9): 1243–1254. Epub 2006 Jun 2.
9. Baudin, G., Novellas, S., Buratti, M. S., Saint-Paul, M. C., Chevallier, P., Gugenheim, J., Bruneton, J. N. Atypical MRI features of a biliary cystadenoma revealed by jaundice. Clin. Imaging, 2006, Nov-Dec; 30(6): 413–415.
10. Lewin, M., Mourra, N., Honigman, I., Fléjou, J. F., Parc, R., Arrivé, L., Tubiana, J. M. Assessment of MRI and MRCP in diagnosis of biliary cystadenoma and cystadenocarcinoma. Eur. Radiol., 2006, Feb; 16(2): 407-413. Epub 2005 Jun 28.
11. Beuran, M., Venter, M. D., Dumitru, L. Large mucinous biliary cystadenoma with „ovarian-like“ stroma: a case report. World J. Gastroenterol., 2006, Jun, 21; 12(23): 3779–3781.
12. Ramírez Plaza, C. P., Ruiz López, M., Santoyo Santoyo, J., Iaria, M., Suárez MuĖoz, M. A., Jiménez Hernández, M., Pérez Daga, J. A., Fernández Aguilar, J. L., Bondía Navarro, J. A., de la Fuente Perucho, A. Biliary cystadenoma with mesenchymal stroma „ovarian-like“ and high levels of CA19.9. Rev. Esp. Enferm. Dig., 2004, Aug; 96(8): 588–589.
13. Yamashita, K., Shinozaki, K., Kunitake, N., Matsumoto, S., Matsuura, H., Nakashima, A. Cystadenoma of the liver with ovarian-like stroma: case report. Abdom. Imaging, 2005, Nov-Dec; 30(6): 741–743. Epub 2005 Oct 26.
14. Gladysz-Polak, A., Polak, W. G., Jazwiec, P., Chudoba, P. J., Halon, A., Patrzalek, D., Szyber, P. Favorable resolution of hepatic infarctions in transplanted liver after portal vein thrombosis treated by surgical thrombectomy: a case report. Transplant Proc., 2006, Nov; 38(9): 3135–3137.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2008 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Chirurgie a JIP
- Elektivní videotorakoskopie jako prevence vzniku primárního spontánního pneumotoraxu – ano či ne?
- Spontánní trombóza pseudoaneuryzmatu slezinné tepny
- Funkční změny kardioezofageální oblasti po laparoskopické fundoplikaci
- Výsledky chirurgické léčby karcinomu tračníku s uplatněním radikální lymfadenektomie
- Zevní fixace v léčbě syndromu diabetické nohy
- Léčba erektilní dysfunkce mužů po poranění míchy inhibitory fosfodiesterázy 5
- Syndróm AMS a jeho riešenia
- Cystadenom jater s ovariálním stromatem – kazuistika
- Primární retroperitoneální tumor – extraadrenální paragangliom – kazuistika
- Liečba trombotických komplikácií chirurgických infrainguinálnych revaskularizačných výkonov
- Český chirurg nejen v roce 2007
- Zápis z jednání schůze výboru ČCHS dne 14.02.2008
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Syndróm AMS a jeho riešenia
- Primární retroperitoneální tumor – extraadrenální paragangliom – kazuistika
- Funkční změny kardioezofageální oblasti po laparoskopické fundoplikaci
- Léčba erektilní dysfunkce mužů po poranění míchy inhibitory fosfodiesterázy 5
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



