-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Traumatická ruptura hrudní aorty
Traumatic rupture of thoracic aorta
Introduction:
Thoracic aortic injury (TAI) is burdened with high mortality (80–90%). The diagnostic and therapeutic algorithm has changed radically over the last couple of years. The authors present their experience with diagnosis and treatment of TAI at the University Hospital Trauma Centre.Material and methods:
24 TAIs were evaluated in a retrospective study, in 20 (83.3%) cases they were part of a polytrauma. The average age of the patients was 39.4 years (20–67). Traffic accidents formed the majority of TAIs (87.5%). Multi-detector computed tomography was used as a basic examination to detect TAI. Thoracic endovascular aortic repair (TEVAR) was the treatment of choice in 21 and open surgery in 3 injured patients.Results:
The 30-day postoperative mortality was 12.5%, in one case it was associated with TEVAR. 30-day morbidity was 37.5% (circulatory instability, respiratory insufficiency, bronchopneumonia, type I endoleak).Conclusion:
MDCT and TEVAR are currently the methods of first choice in the diagnosis and treatment of TAI. TAI requires a highly specialized multidisciplinary approach within Trauma Centres providing complex cardiovascular services.Key words:
thoracic aortic injury – diagnosis – treatment
Autoři: V. Třeška 1,3; F. Šlauf 2,3; B. Čertík 1,3; R. Šulc 1,3; M. Čechura 1,3; J. Moláček 1,3; T. Hájek 3,4; K. Houdek 1,3
Působiště autorů: Chirurgická klinika LFUK a FN v Plzni 1; Radiodiagnostická klinika LFUK a FN v Plzni 2; Traumatologické centrum LFUK a FN v Plzni 3; Kardiochirurgické oddělení LFUK a FN v Plzni 4
Vyšlo v časopise: Rozhl. Chir., 2012, roč. 91, č. 10, s. 535-538.
Kategorie: Původní práce
Práce podpořena Výzkumným projektem P 36 Univerzity Karlovy.
Souhrn
Úvod:
Traumatická ruptura hrudní aorty je zatížena vysokou (80–90 %) mortalitou. V posledních letech zaznamenal diagnosticko-léčebný algoritmus zásadních změn. Autoři prezentují zkušenosti Traumatologického centra s diagnostikou a léčbou tohoto závažného poranění.Materiál a metodika:
Jedná se o retrospektivní studii 24 poranění hrudní aorty, ve 20 (83,3 %) případech jako součást polytraumatu. Průměrný věk nemocných byl 39,4 roku (20–67). Ve většině případů (87,5 %) se jednalo o dopravní úrazy. Multidetektorová celotělová výpočetní tomografie (MDCT) byla základním vyšetřením. 21krát byl stav řešen pomocí endograftu (TEVAR), ve 3 případech pak otevřenou operací.Výsledky:
Do 30 dní po operaci zemřeli 3 nemocní (12,5 %), 1krát v souvislosti s TEVAR. Morbidita byla 37,5% (oběhová nestabilita, respirační insuficience, bronchopneumonie, endoleak I. typu).Závěr:
MDCT a TEVAR jsou v současnosti metody první volby v diagnostice a léčbě poranění hrudní aorty. Tato poranění vyžadují vysoce specializovaný multidisciplinární přístup v rámci Traumatologických center s kompletním kardiovaskulárním servisem.Klíčová slova:
poranění hrudní aorty – diagnostika – léčbaÚvod
Poranění hrudní aorty (thoracic aortic injury – TAI) je poranění s vysokou mortalitou, která se pohybuje mezi 80–90 %. Jedná se o druhé nejčastější poranění po kraniocerebrálním poranění s následkem smrti. Je často součástí polytraumat s kraniocerebrálním traumatem, poraněním hrudníku, břicha a končetin. Hlavní příčinou tohoto vysoce závažného poranění jsou silniční nehody a pády z vysoké výšky. V současné době je základní diagnostickou metodou multidetektorová výpočetní tomografie (MDCT) doplněná event. jícnovou echokardiografií. Z léčebných možností pak má zásadní význam aplikace hrudního stentgraftu (thoracic endovascular aortic repair – TEVAR).
Materiál a metodika
Od 1. 1. 2005 do 31. 12. 2011 jsme v Traumatologickém centru LFUK a FN v Plzni řešili celkem 24 poranění hrudní aorty. Průměrný věk zraněných byl 39,4 roku (20–67). V 21 případech (87,5 %) se jednalo o dopravní úrazy, ve 3 případech o pád z výše. Ve 20 případech (83,3 %) bylo poranění hrudní aorty v rámci polytraumatu. Poměr muži:ženy byl 3 : 1. Nemocní byli přijati na Emergency, kde bylo provedeno celotělové MDCT s průkazem poranění hrudní aorty (Obr. 1). Byla zahájena léčba beta blokátory, vasodilatanciemi a dle stavu nemocného omezen objem infuzní léčby tak, aby systolický krevní tlak byl do 100 mmHg. Pokud nebyly známky oběhové nestability, řešili jsme nejprve ostatní závažná poranění a odloženě pak TAI. Při oběhové nestabilitě s nálezem hematomu kolem hrudní aorty, hemothoraxu, extravazací kontrastní látky jsme ihned v celkové anestezii implantovali stentgraft, nebo provedli torakotomii. Celkem jsme v 21 (87,5 %) případech stav řešili pomocí TEVAR, jen ve 3 (12,5 %) případech torakotomií s přímou rekonstrukcí aorty (2krát cévní náhrada, 1krát cévní záplata) – Tab. 1. Technika TEVAR je všeobecně známa a na tomto místě ji proto neuvádíme. Jako hrudní stentgrafty jsme použili: Zenith TX2 (COOK) a Valiant Thoracic „free flow“ systém s nekrytým prvým segmentem stentgraftu (Medtronic). Po umístění a rozvinutí stentgraftu jsme provedli jeho fixaci a následně kontrolní digitální subtrakční angiografii (DSA) – Obr. 2. Před propuštěním nemocných z hospitalizace provádíme Rtg snímek hrudníku (Obr. 3) a dále v intervalech 3, 6, 12 měsíců a 1krát ročně Rtg snímek hrudníku a CT AG (Obr. 4).
Obr. 1. Poranění hrudní aorty v isthmické části Fig. 1: Thoracic aortic injury in the isthmic area 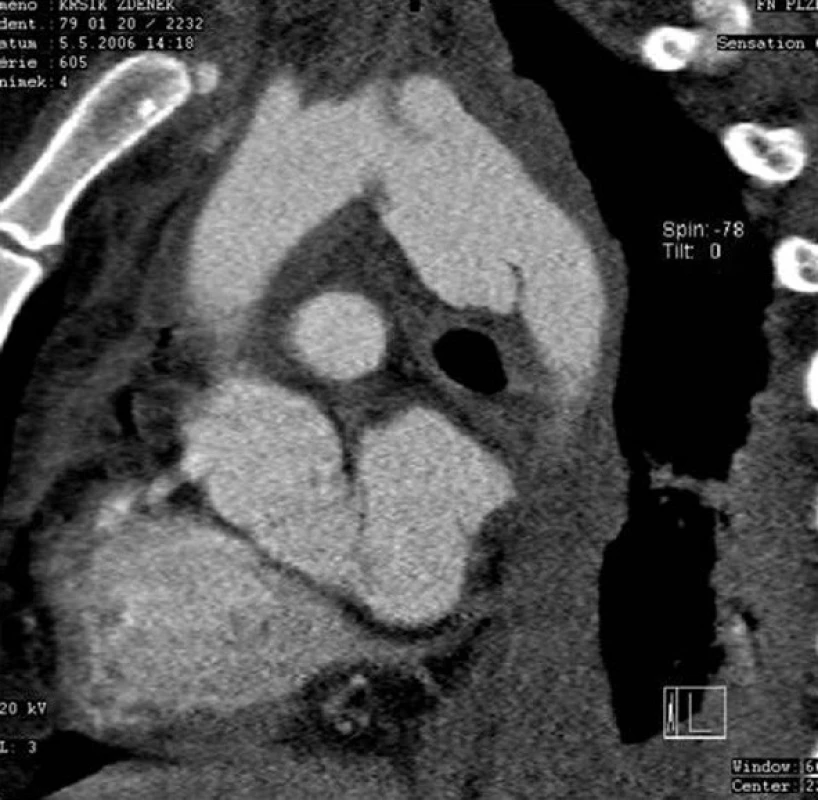
Tab. 1. Soubor nemocných 1. 1. 2005 – 31. 12. 2012 Tab. 1: Patient cohort 1 January 2005 – 31 December 2012 
Obr. 2. Digitální subtrakční arteriografie- finální uložení endograftu Fig. 2: Digital subtraction angiography – the final endograft position 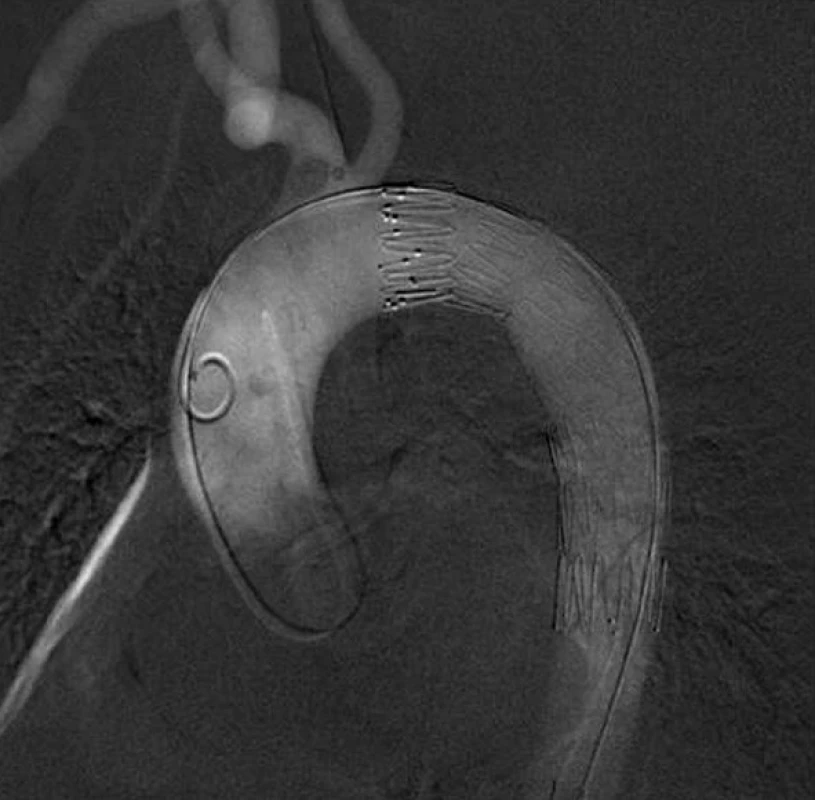
Obr. 3. Kontrolní snímek 3 měsíce po implantaci stentgraftu Fig. 3: Control X-ray picture 3 months after stent graft implantation 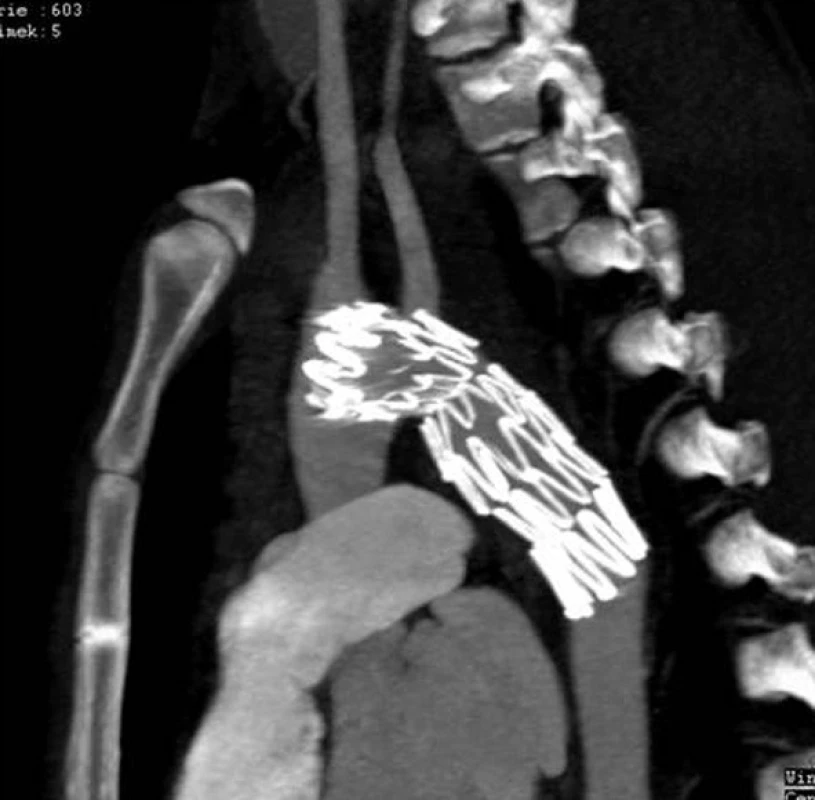
Obr. 4. CT AG s dobrou pozicí stentgraftu Fig. 4: CT AG with a good position of the stent graft 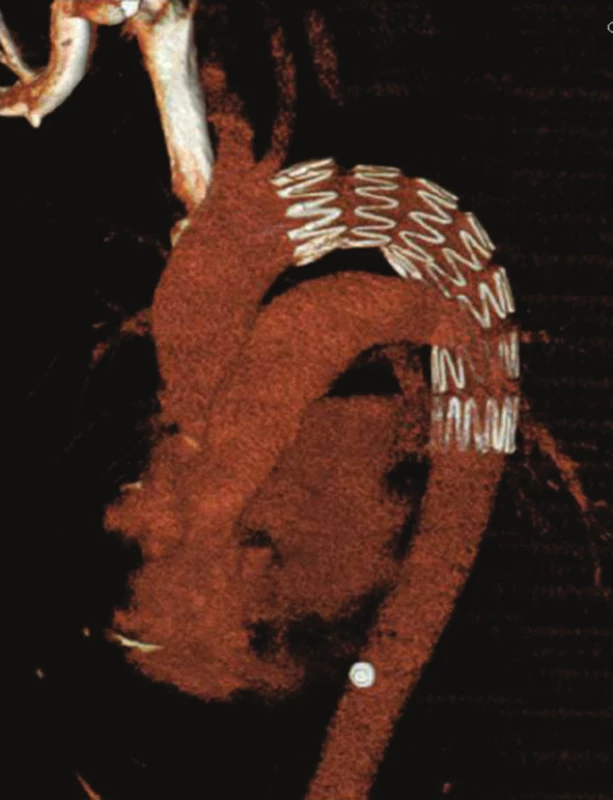
Výsledky
Hodnotili jsme celou skupinu nemocných dohromady bez ohledu na výkon z důvodů malých čísel z hlediska bezprostřední úspěšnosti léčebného postupu. Do 30 dní po výkonu zemřeli 3 nemocní (12,5 %) vesměs po TEVAR. Jedenkrát to bylo v souvislosti se zavedeným stentgraftem (endoleak I. typu s kompresí stentgraftu, následnou neúspěšnou reoperací), u zbývajících pak na komplikující poranění u polytraumatu. 30denní morbidita v celé skupině byla 37,5 % (N=9) – oběhová nestabilita, respirační insuficience, bronchopneumonie, močová infekce, endoleak I. typu, uzávěr a. carotis communis sin. bez neurologického deficitu (Tab. 2). Nezaznamenali jsme výskyt paraplegie dolních končetin ani klaudikační problémy levé horní končetiny při překrytí odstupu levé podklíčkové tepny stentgraftem.
Tab. 2. Výsledky léčby (N=24) Tab. 2: Results of treatment (N 24) 
Diskuze
Úmrtnost na TAI je velmi vysoká a v řadě statistik dosahuje 90 %. Přitom více než 80 % nemocných zemře na místě úrazu. Přibližně 30 % zraněných zemře během prvních 6 hodin hospitalizace a 50 % těchto nemocných nepřežije prvních 24 hodin [1, 2].
TAI vzniká kombinací deceleračního mechanismu a trakce v oblasti relativně nepohyblivého isthmu, tedy v místě spojení pohyblivého aortálního oblouku a nepohyblivé descendentní hrudní aorty.
TAI dělíme dle typu poranění na otevřené, končící okamžitou smrtí a tupé, nejčastější. Z hlediska poranění stěny hrudní aorty pak rozlišujeme kompletní přerušení aorty, částečnou rupturu stěny, intramurální hematom, disekci a nepravé aneuryzma.
Poranění hrudní aorty je velmi častou součástí dalších závažných systémových poranění v komplexu polytraumat, která dále zvyšují již tak vysokou mortalitu zraněných.
V současnosti je diagnostickou metodou volby u polytraumat multidetektorová celotělová výpočetní tomografie (MDCT) s možností 3D zobrazení, které je dostačující k diagnostice TAI. Jícnová echokardiografie může být využita u oběhově stabilních nemocných v rámci diferenciální diagnostiky TAI.
Léčba TAI zaznamenala v posledních několika letech zcela zásadní posun od otevřených operačních výkonů, které jsou zatíženy vysokou mortalitou (15–30 %) a morbiditou (až 50 %), přitom samotná závažná komplikace, jakou je paraplegie, se vyskytuje u 3–25 % případů [3, 4]. Nevýhodou otevřených operací je rozsáhlý výkon u již velmi často hemodynamicky nestabilního nemocného, systémová heparinizace pak může vést k dalšímu krvácení u polytraumatizovaného nemocného s velkým nebezpečím intrakraniálního krvácení. Otevřený přístup vyžaduje jednostrannou plicní ventilaci, kardiopulmonální bypass nebo levo-levý bypass či zástavu oběhu a řízenou hypotermii.
Zavedení endovaskulárních náhrad do řešení TAI přineslo zásadní obrat v číslech mortality a morbidity [5, 6]. Mortalita se pohybuje mezi 5–13 %, pooperační výskyt paraplegie pak klesl na hodnoty 0–3 % ve většině pracovišť zabývajících se TEVAR. Nespornou výhodou endovaskulární léčby je krátký operační čas, minimální krevní ztráty, nízká kardiopulmonální zátěž a poloha na zádech, která je důležitá zejména u současného poranění páteře. K nevýhodám TEVAR patří výskyt endoleaků (až v 15 %), které se ve většině případů řeší endovaskulárně pomocí extenzí. Endoleaky jsou způsobeny zejména nepříhodnou konfigurací hrudní aorty a aortálního oblouku, což může způsobit nedostatečnou fixaci endovaskulární náhrady s nebezpečím jejího kolapsu či distální migrace se všemi závažnými, život ohrožujícími následky. Ostrý úhel mezi obloukem aorty a descendentní aortou je nebezpečný z tzv. „birdęs beak“ fenoménu vedoucího k elevaci proximální části endograftu s nebezpečím jeho migrace či kolapsu. Další nevýhodou TEVAR může být gracilní, sklerotické nebo vinuté přístupové řečiště pro implantaci stentgraftu v oblasti stehenních a pánevních tepen s rizikem jejich poranění při zavádění stentgraftu [7, 8]. V řadě případů namísto společné femorální tepny lze využít jako přístupového řečiště zevní pánevní tepny nebo našitou cévní protézu na výše uvedené tepny sloužící pro lepší vstup endograftu. Důležité z hlediska správného ukotvení stentgraftu je jeho „oversizing“ o 15–20 % v porovnání k průměru hrudní aorty. Heparin lze podat jak systémově, tak místně u polytraumat. Během otevírání stentgraftu je důležitá systémová hypotenze na MAP< 65 mmHg. Proximální fixační zóna má být > 20 mm, přičemž překrytí levé podklíčkové tepny není ve většině případů (s výjimkou dominantní a. vertebralis sin. nebo koronárního bypassu s využitím a. mammaria) nebezpečné a při potížích nemocného lze ve druhé době založit karotikosubklaviální bypass. V našem souboru jsme nezaznamenali tento problém. Pokud je výjimečně nutné využít k fixaci stentgraftu oblast a. carotis communis (zóna 1–2), pak před jeho založením je nutné provést karotikokarotický bypass. Komplikace z embolizace do povodí karotických tepen jsou výjimečné [9, 10]. V současnosti dochází k dalšímu posunu v oblasti TEVAR s vývojem fenestrovaných a tzv. „branch“ endograftů s fixační zónou v oblasti oblouku aorty v místech odstupů jeho větví [11].
Úloha konzervativní léčby v současnosti spočívá v řízené hypotenzi, podávání beta-blokátorů u oběhově stabilních nemocných, kde především v rámci polytraumat jsou pro život zraněného závažná další systémová poranění a kde řešení TAI je možné ponechat na druhou léčebnou dobu. Udržení hypotenze je rovněž nutné jak během TEVAR, tak při otevřené chirurgické léčbě TAI.
Závěr
TAI jsou poranění s vysokou mortalitou. Velice důležité pro šanci zraněného přežít toto závažné poranění je jeho transport do specializovaného traumatologického centra s vysoce kvalitním kardiovaskulárním multidisciplinárním týmem. TEVAR je v současnosti metodou první volby při řešení poranění hrudní aorty.
Prof. MUDr. Vladislav Třeška, DrSc.
U Českého dvora 11
326 00 Plzeň
e-mail: treska@fnplzen.cz
Zdroje
1. Lebl DR, Dicker RA, Spain DA, Brundage SI. Dramatic shift in the primary management of traumatic thoracic aortic rupture. Arch Surg 2006;141 : 177–180.
2. Urgnani F, Lerut P, Da Rocha M, Adriani D, Leon F, Riambau V. Endovascular treatment of acute traumatic thoracic aortic injuries: A retrospective analysis of 20 cases. J Thorac Cardiovasc Surg 2009;138 : 1129–1138.
3. Botta L, Russo V, Savini C, Buttazzi K, Pacini D, Lovato L, La Palombara C, Parlapiano M, Di Bartolomeo R, Fattori R. Endovascular treatment for acute traumatic transection of the descending aorta: Focus on operative timing and left subclavian artery management. J Thorac Cardiovasc Surg 2008;136 : 1558–1563.
4. Feezor RJ, Hess PJ, Martin TD, Klodell ChT, Beaver TM, Lottenberg L, Martin LC, Lee WA. Endovascular treatment of traumatic thoracic aortic injuries. J Am Coll Surg 2009;208 : 510–516.
5. Go MR, Barbato JE, Dillavou ED, Gupta N, Rhee RY, Makaroun MS, Cho JS. Thoracic endovascular aortic repair for traumatic aortic transection. J Vasc Surg 2007;46 : 928–933.
6. Demetriades D, Velmahos GC, Scalea TM, Jurkovich GJ, Karmy-Jones R, Teixeira PG, Hemmila MR, OęConnor JV, McKenney MO. Operative repair or endovascular stent graft in blunt traumatic thoracic aortic injuries: Results of an American association for the Surgery of trauma multicenter study. J Trauma 2008;64 : 561–571.
7. Bent CL, Matson MB, Sobeh M, Renfrew I, Uppal R, Walsh M, Brohi K, Kyriakides C. Endovascular management of acute blunt traumatic thoracic aortic injury: A single center experience. J Vasc Surg 2007;46 : 920–927.
8. Reed AB, Thompson JK, Crafton ChJ, Delvecchio C, Giglia JS. Timing of endovascular repair of blunt traumatic thoracic aortic transections. J Vasc Surg 2006;43 : 684–688.
9. Kato M, Yatsu S, Sato H, Kyo S. Endovascular stent-graft treatment for blunt aortic injury Circ J 2004;68 : 553–557.
10. Buz S, Zipfel B, Mulahasanovic S, Pasic M, Weng Y, Hetzer R. Conventional surgical repair and endovascular treatment of acute traumatic aortic rupture. Eur J Cardioth Surg 2008;33 : 143–151.
11. Kurimoto Y, Asai Y, Nara S, Mori K, Hase M, Ohori S, Ito T, BabaT, Kawaharada N, Higami T. Fenestrated stent-graft facilitates emergency endovascular therapy for blunt aortic injury. J Trauma 2009;66(4):974–8;discussion 978–9.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Práce je hodně, lidí máloČlánek Hrudní chirurgie
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2012 Číslo 10- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Práce je hodně, lidí málo
- History of thoracic surgery: From the beginnings to the end of the 19th century
- Blahopřání k životnímu jubileu primáři Františku Čížkovi
- Traumatická ruptura hrudní aorty
- Idiopatické střevní záněty – vývoj chirurgické léčby
- Protein S-100b v diferenciální diagnostice komoce mozkové a povrchního poranění hlavy u pacientů v ebrietě
- Anaplastický karcinom štítné žlázy
- Katameniální pneumotorax – kazuistiky z vlastního pracoviště v období 10 let
- Raritní vnitřní kýla v ligmentum falciforme hepatis jako vzácná příčina náhlé příhody břišní
- Hrudní chirurgie
- Chirurgická léčba plicních metastáz
- Současné postupy při řešení karcinomu jícnu
- Karcinom plic z pohledu chirurga
- Empyém hrudníku – současný diagnosticko-léčebný algoritmus
- Významná monografie z oboru ortopedie
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Empyém hrudníku – současný diagnosticko-léčebný algoritmus
- Traumatická ruptura hrudní aorty
- Anaplastický karcinom štítné žlázy
- Karcinom plic z pohledu chirurga
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



