-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Miniinvazivní videoasistované operace srdečních vad
Minimally invasive video-assisted operations for heart disease
Introduction:
Minimally invasive surgical access for the treatment of mitral and tricuspid valves has become an alternative method to the conventional approach via median sternotomy. The aim of this paper is to evaluate our experience and results with minimally invasive approach in cardiac surgery at our institution.Material and methods:
A total of 52 patients underwent minimally invasive cardiac surgery between November 2011 and March 2013. Right lateral minithoracotomy and femoral vessels cannulation for cardiopulmonary bypass was used. Follow-up data was collected in a prospective database and analysed retrospectively.Results:
The mean age of patients was 60.9 ± 11.6 years (female patients accounted for 63.5%). The procedures performed included mitral valve repair in 44 (85%) patients and tricuspid valve repair in 25 (48%). Atrial septal defect closure was performed in 8 (15%) patients and cryoablation of atrial fibrillation in 26 (50%) patients. There were 75% combined procedures. The median duration of the operation was 235 (155–315) minutes. The median length of cardiopulmonary bypass and crossclamp time was 139 (89–225) and 92 (51–168) minutes, respectively. The median duration of postoperative hospital stay was 12.5 (6–34) days. Hospital and 30-day mortality was 0%. At follow-up (121.3 ± 32.72 days), two patients (3.8%) required reoperation (1 for right haemothorax, 1 for aortic valve insufficiency).Conclusion:
Minimally invasive access has been adopted as a routine method for the therapy of valve disease. The minithoracotomy approach is a safe and feasible technique with comparable mortality and in-hospital morbidity.Key words:
minimally invasive cardiac surgery – video-assisted approach – minithoracotomy
Autori: M. Pojar 1; J. Vojáček 1; J. Harrer 1; Z. Turek 2; J. Samek 2; N. Omran 1; M. Volt 1
Pôsobisko autorov: Kardiochirurgická klinika LF UK a FN v Hradci Králové, přednosta: Prof. MUDr. J. Harrer, CSc. 1; Klinika anesteziologie, resuscitace a intenzivní medicíny LF UK a FN v Hradci Králové přednosta: Prof. MUDr. V. Černý, Ph. D., FCCM 2
Vyšlo v časopise: Rozhl. Chir., 2013, roč. 92, č. 11, s. 644-649.
Kategória: Původní práce
Súhrn
Úvod:
Miniinvazivní videoasistovaný přístup v chirurgické léčbě některých srdečních vad představuje alternativu klasického přístupu ze sternotomie. Cílem práce je zhodnotit zkušenosti a výsledky s miniinvazivním chirurgickým přístupem v kardiocentru Hradec Králové.Materiál a metodika:
V období listopad 2011 až březen 2013 bylo na Kardiochirurgické klinice v Hradci Králové odoperováno celkem 52 nemocných videoasistovaným přístupem z pravostranné minitorakotomie. Kanyly mimotělního oběhu byly zavedeny cestou femorálních cév.Výsledky:
Průměrný věk nemocných v souboru byl 60,9 ± 11,6 roku (ženy 63,5 %). U 44 (85 %) nemocných byla provedena plastika mitrální chlopně, u 25 (48 %) plastika trikuspidální chlopně. Uzávěr defektu septa síní byl proveden u 8 (15 %) nemocných. Konkomitantní MAZE procedura pomocí kryoenergie byla provedena u 26 nemocných (50 %). Kombinovaných výkonů bylo 39 (75 %). Střední délka operace byla 235 minut (155–315), délka mimotělního oběhu 139 minut (89–225) a délka srdeční zástavy 92 minut (51–168). Střední délka pooperační hospitalizace byla 12,5 dne (6–34). Časná revize pro krvácení byla provedena u 1 nemocného (2 %). Cévní mozková příhoda nebo tranzitorní ischemická ataka byla zaznamenána u 2 nemocných (3,8 %). V našem souboru byla 30denní mortalita 0 %. Průměrná délka follow-up je 121,3 ± 32,72 dne. Reoperace byla provedena u 2 nemocných (3,8 %) (1krát hemotorax, 1krát aortální vada).Závěr:
Miniinvazivní přístup z pravostranné minitorakotomie představuje bezpečný přístup s reprodukovatelnými výsledky. Naše výsledky jsou srovnatelné s údaji publikovanými v zahraniční literatuře.Klíčová slova:
miniinvazivní kardiochirurgie – videoasistovaný přístup – minitorakotomieÚVOD
Kardiochirurgie v posledních letech prochází změnami v operování ve prospěch méně invazivních metod. Narůstající zájem o endoskopické operace v jiných chirurgických oborech podnítil kardiochirurgy ve využití endoskopie také v léčbě některých srdečních vad. Rozvoj miniinvazivních metod v kardiochirurgii byl také umožněn technickým zdokonalení systému mimotělního oběhu v posledních letech.
Důvodem pro zavedení miniinvazivních metod do klinické praxe je snaha o snížení závažných peroperačních a pooperačních komplikací, které se mohou vyskytnout při klasicky vedené srdeční operaci ze sternotomie. Především je to snížení rizika dehiscence sterna a mediastinitidy, které jsou závažnou komplikací kardiochirurgických výkonů s vysokou morbiditou a zvýšenými ekonomickými náklady na léčbu. Dalšími důvody pro využití méně invazivních operací v kardiochirurgii byla snaha o snížení výskytu ranných infekčních komplikací, pooperační bolestivosti, zkrácení pooperační hospitalizace, rychlejší zapojení nemocných do běžných denních činností a výrazně lepší kosmetický efekt [1].
Miniinvazivní srdeční operace, tedy operace bez použití mimotělního oběhu nebo bez použití sternotomie, se v zahraniční literatuře označují jako Minimally Invasive Cardiac Surgery, často označované zkratkou MICS. Zcela specifickou skupinou miniinvazivních srdečních operací představují videoasistované operace mitrální, případně trikuspidální chlopně prováděné v mimotělním oběhu z malé pravostranné torakotomie. Takto prováděné operace se označující jako MIMVS (Minimally Invasive Mitral Valve Surgery) nebo MIVS (Minimally Invasive Valve Surgery) [2,3].
Poprvé byla operace tohoto typu provedena prof. Carpentierem v roce 1996 [4]. Operace byla původně určena k výkonům na mitrální chlopni. Postupem času se začala využívat pro další typy výkonů. Především k léčbě patologií pravé a levé srdeční síně, mezisíňového septa a léčbě vad atrioventrikulárních chlopní (AV chlopně).
Cílem práce je seznámit čtenáře se zkušenostmi a výsledky videoasistovaných operací na srdci v kardiocentru Hradec Králové.
MATERIÁL A METODIKA
Od listopadu 2011 do března 2013 jsme na Kardiochirurgické klinice v Hradci Králové odoperovali celkem 52 nemocných videoasistovaným způsobem z malé pravostranné torakotomie. Tuto techniku jsme použili k výkonům na mitrální chlopni, trikuspidální chlopni, uzávěru defektu septa síní a k léčbě fibrilace síní.
Předoperační příprava byla shodná jako u každé jiné srdeční operace. U některých nemocných jsme provedli předoperační angioCT vzestupné aorty a pánevních tepen k vyloučení aterosklerotického procesu (přítomny rizikové faktory aterosklerózy, klaudikace). Poloha nemocného byla na zádech s podložením pod pravou lopatkou a nalepovacími zevními defibrilačními elektrodami. Anesteziolog provedl standardní kanylaci centrálního žilního katétru a zavedení katétru do arteria radialis. Následně anesteziolog ve spolupráci s chirurgem zavedl punkčně jednu žilní kanylu (Fem-FlexII, Edwards Lifesciences Inc., Irvine, CA, USA) mimotělního oběhu do horní duté žíly cestou vena jugularis.
Z malého řezu v třísle (3 cm) jsme vypreparovali femorální tepnu a žílu (Obr. 1). Seldingerovou technikou jsme pod ultrazvukovou kontrolou zavedli dlouhou vícestupňovou žilní kanylu (QuickDraw, Edwards Lifesciences Inc., Irvine, CA, USA) do pravé síně, event. až do horní duté žíly, a arteriální kanylu (Fem-FlexII, Edwards Lifesciences Inc., Irvine, CA, USA) do femorální tepny.
Obr. 1. Pohled na operační pole – pravostranná minitorakotomie Kanyly mimotělního oběhu zavedené cestou femorálních cév (pravé tříslo). Fig. 1: View on the operating field – right minithoracotomy Arterial and venous cannula of the extracorporeal circulation inserted in the femoral vessels (right groin). 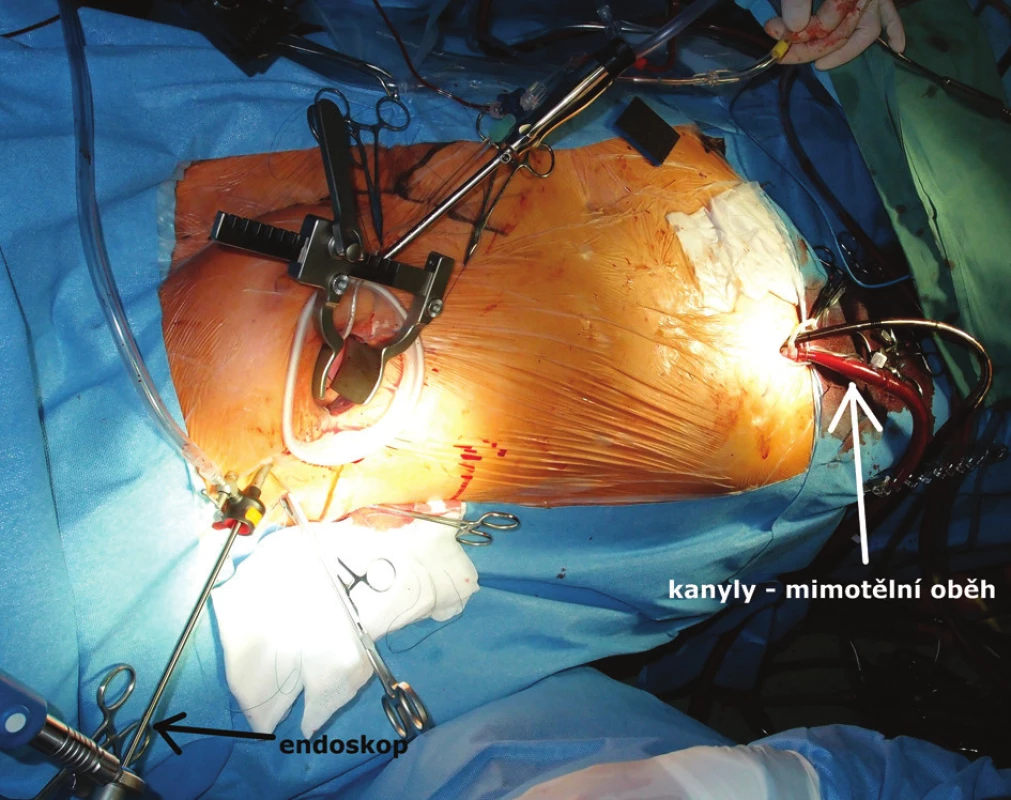
Následovalo provedení pravostranné minitorakotomie cca 6–8 cm dlouhé ve 4. mezižebří (Obr. 2). K ochraně a retrakci měkkých tkání jsme použili tzv. soft tissue retraktor (ValveGate Soft Tissue Retractor, Geister, Tuttlingen, Germany). K částečnému roztažení žeber jsme použili malý kovový retraktor.
Obr. 2. Pravostranná minitorakotomie Pohled na plastiku mitrální chlopně (implantovaný prstenec). Fig. 2: Right minithoracotomy Intraoperative view on the mitral valve plasty using prosthetic ring. 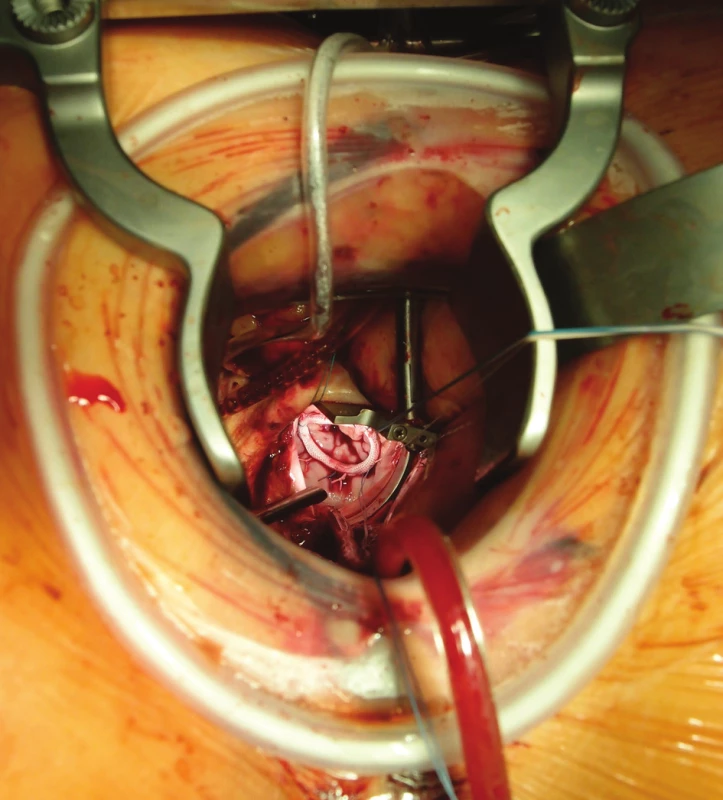
V této fázi byl spuštěn mimotělní oběh a provedena deflace obou plic. Port pro endoskop (5 mm, 30° optika) (Aesculap, Tuttlingen, Germany) byl zaveden ve 3. mezižebří ve střední axilární čáře. Perikardiotomii jsme provedli cca 2–3 cm paralelně s nervus frenikus (ventrálně). Do kořene vzestupné aorty byl zaveden vent k aplikaci plegického roztoku a ventování v průběhu operace. K zástavě srdce byl použit studený krystaloidní roztok – Custodiol (Dr. Franz Köhler Chemie, Bensheim, Germany). Ten zajišťuje diastolickou srdeční zástavu po relativně dlouhou dobu bez nutnosti opakování (interval až 120 minut). Vzestupná aorta byla uzavřena pomocí transtorakální „Chitwoodovy“ svorky (Geister, Tuttlingen, Germany). Do pravé pleurální dutiny byl v průběhu operace insuflován CO2 jako prevence vzduchové embolizace.
Incize pravé nebo levé srdeční síně byla provedena v obvyklém místě jako u klasického přístupu. Ke zpřístupnění srdečních dutin byl použit speciální „síňový“ retraktor.
Vlastní výkon na srdci pak probíhal podle stejných pravidel jako u přístupu klasického ze sternotomie. Výkon na srdci probíhal pod přímou zrakovou kontrolou chirurga za videoasistence optické kamery.
Na konci operace se odvzdušnily srdeční dutiny jako jedna z možných příčin vzduchové embolizace. Ultrazvuková kontrola výsledku operace, funkce srdce a odvzdušnění dutin byla standardní součástí operace. Operace byla zakončena suturou perikardu a drenáží pravé pleurální dutiny.
VÝSLEDKY
Soubor nemocných operovaných videoasistovaným způsobem tvoří 52 nemocných. Průměrný věk nemocných byl 60,9±11,6 roku. V souboru bylo 33 žen (63,5 %) a 19 mužů (36,5 %). Předoperační charakteristiky souboru shrnuje Tab. 1.
Tab. 1. Předoperační charakteristiky Tab. 1: Preoperative characteristics 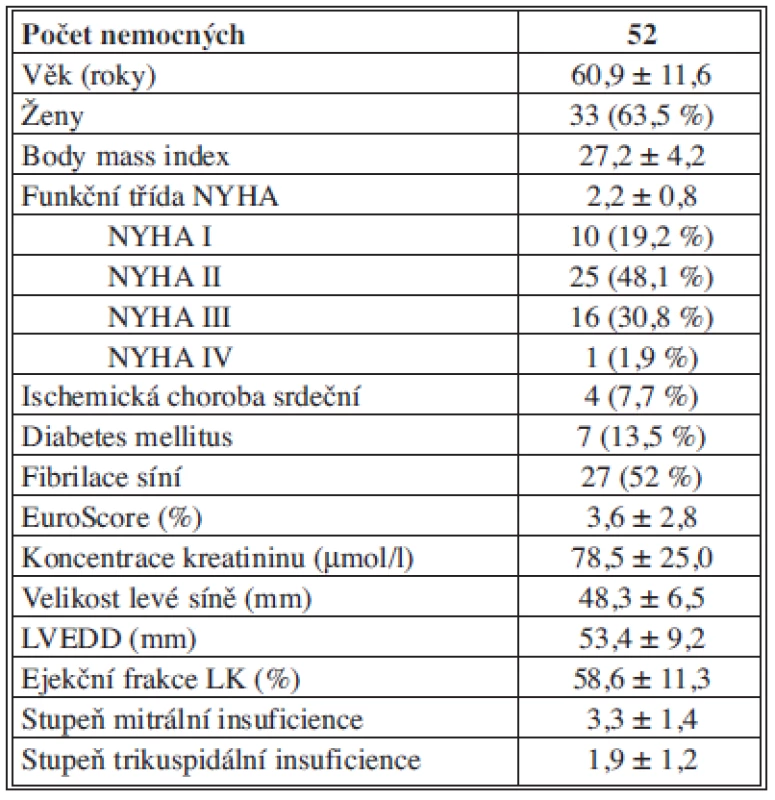
Vysvětlivky: EuroScore – predikovaná mortalita, LVEDD – end-diastolický rozměr levé komory, LK – levá komora U 44 (85 %) nemocných jsme provedli plastiku mitrální chlopně anuloplastickým prstencem. U 11 (21 %) nemocných byla k plastice mitrální chlopně navíc použita náročná plastika pomocí arteficiálních goretexových šlašinek, tzv. neochord. Plastika trikuspidální chlopně pomocí anuloplastického prstence byla provedena u 25 (48 %) nemocných. Uzávěr defektu septa síní byl proveden u 8 (15 %) nemocných. U 26 (50 %) nemocných byla jako konkomitantní výkon provedena MAZE procedura pomocí kryoenergie. Kombinovaných výkonů bylo 39 (75 %).
Střední délka operace byla 235 minut (155–315). Délka mimotělního oběhu 139 minut (89–225) a délka srdeční zástavy 92 minut (51–168). Střední délka pooperační hospitalizace byla 12,5 dne (6–34).
Časná pooperační revize pro krvácení byla provedena u jednoho nemocného (2 %). V našem souboru byla 30denní mortalita 0 %. Tab. 2 shrnuje per - a pooperační výsledky.
Tab. 2. Peroperační a pooperační charakteristika souboru Tab. 2: Peroperative and postoperative characteristics 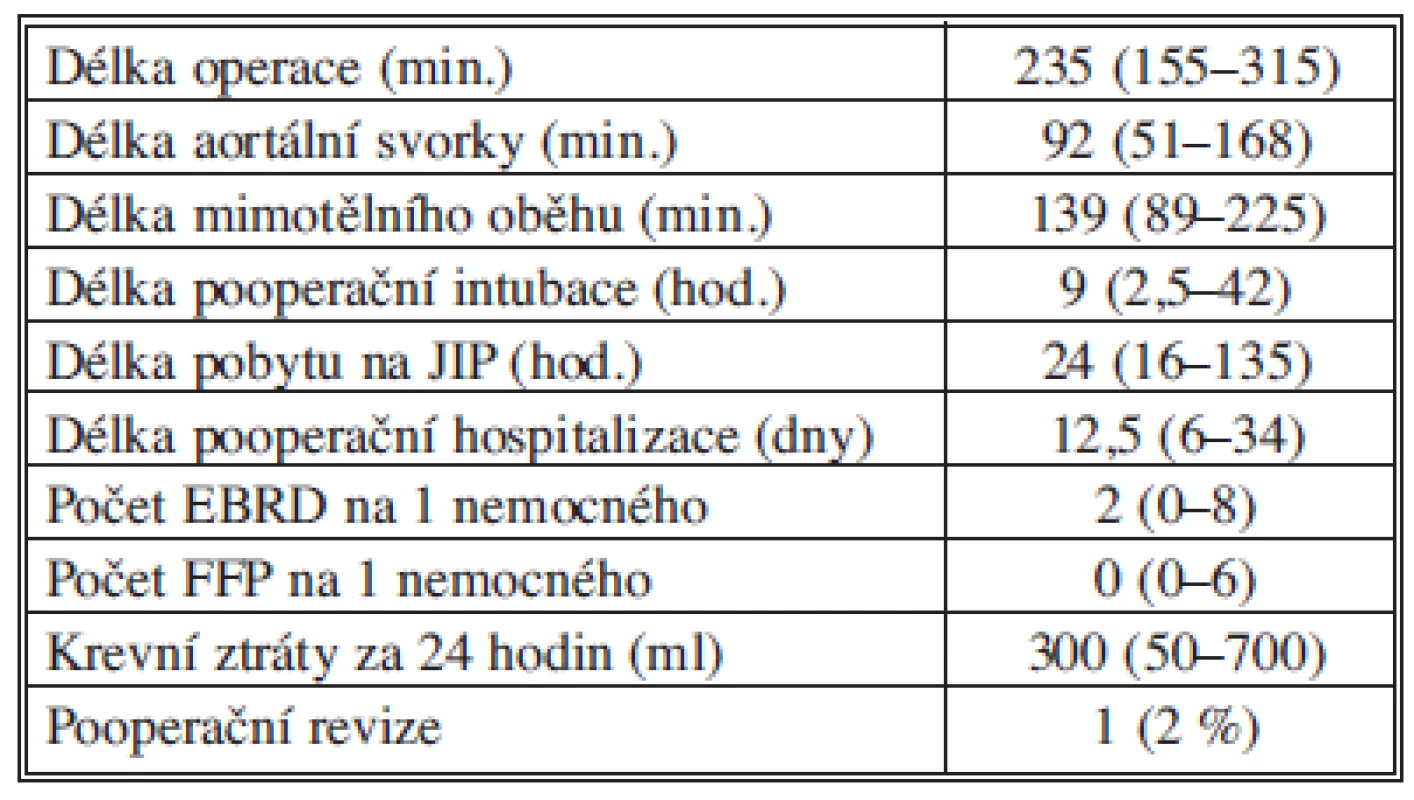
Vysvětlivky JIP – jednotka intenzivní péče, EBRD – transfuze erytrocytů, FFP – transfuze plazmy Ze závažných cévních komplikací jsme u 2 nemocných zaznamenali CMP/TIA (3,8 %). V našem souboru jsme nezaznamenali IM, aortální disekci, tromboembolii nebo ischemii. V pooperačním období jsme provedli u 12 nemocných (23 %) punkci pleurálního výpotku vpravo. U 8 (15 %) nemocných se vyskytl pooperačně amentní stav, u 4 (8 %) nemocných se vytvořila v pravém třísle lymfokéla, která byla vyřešena punkcí a tlakovou bandáží. U 2 nemocných (3,8 %) bylo nutné v pooperačním období provést implantaci kardiostimulátoru, 2 pacienti (3,8 %) prodělali pooperační pneumonii a u 1 nemocného (2 %) jsme zaznamenali pooperační parézu pravé bránice, která již při ambulantní kontrole nebyla zaznamenána.
Průměrná délka follow-up je 121,3 ± 32,72 dne. Ve sledovaném období byla provedena ambulantní kontrola u 47 nemocných (90,4 %). Reoperace pro závažný pravostranný hemotorax byla provedena u 1 nemocného 16 dnů po primooperaci. Další průběh byl již nekomplikovaný. Jeden nemocný podstoupil ve sledovaném období náhradu aortální chlopně pro významnou aortální insuficienci.
V době sledování neměl žádný nemocný mitrální insuficienci 3. nebo 4. stupně. Trikuspidální insuficienci 3. stupně měl ve sledovém období 1 nemocný (2,1 %), u kterého nebyla indikována plastika chlopně. Bylo dosaženo dobrých výsledků plastik u všech nemocných a také u nemocných s defektem septa síní nebyl zaznamenán zkrat na úrovni srdečních síní. Celková úspěšnost obnovy sinusového rytmu u nemocných, kteří podstoupili kryoMAZE proceduru, byla 75 % (na základě vyhodnocení 24hodinového EKG Holteru).
DISKUZE
Cílem moderní kardiochirurgie je minimalizovat vznik závažných peroperačních a pooperačních komplikací, které mohou vzniknout v souvislosti se sternotomií nebo použitím mimotělního oběhu. V chirurgické léčbě některých srdečních vad se uplatňují méně invazivní přístupy. Již v roce 1996 Honěk a spol. publikovali zkušenosti s pravostrannou torakotomií při uzávěru defektu septa síní v České republice [5]. Další minimalizaci přístupu umožnil rozvoj endoskopické techniky. První zkušenosti s videoasistovaným přístupem v léčbě mitrálních vad a uzávěru defektu septa síní v České republice publikoval Branny a spol. [6].
Videoasistovaný přístup v chirurgické léčbě některých srdečních onemocnění se tak stává běžnou praxí na mnoha kardiochirurgických pracovištích. Bezpečnost této techniky byla potvrzena již některými studiemi při současném zachování efektivity zákroku na chlopni [7]. Také dlouhodobé výsledky zůstávají velmi dobré, tak jak je to známo u klasického přístupu. Na základě metaanalýzy International Society of Minimally Invasive Cardiothoracic Surgery (ISMICS) může být miniinvazivní přístup alternativou klasického přístupu v léčbě mitrálních vad (doporučení třídy IIb dle klasifikace American Heart Association/American College of Cardiology [8,9].
Přístup z pravostranné minitorakotomie je vhodný především pro operace AV chlopní (plastika nebo náhrada mitrální a trikuspidální chlopně), výkony na mezisíňovém septu (uzávěr defektu septa síní záplatou), MAZE procedura v pravé a levé srdeční síni a odstranění patologických útvarů z levé nebo pravé srdeční síně (tumory, tromby). Lze tak provést i náročné rekonstrukční výkony na cípech mitrální chlopně [10,11]. Indikace k operaci se u přístupu z pravostranné minitorakotomie neliší od klasického přístupu ze sternotomie.
V roce 2010 byly publikovány výsledky rozsáhlé metaanalýzy International Society of Minimally Invasive Cardiothoracic Surgery [8,9]. Cílem této práce bylo zhodnotit zkušenosti a výsledky operací mitrální chlopně z miniinvazivního přístupu z malé torakotomie a porovnat je s klasicky prováděnými operacemi ze sternotomie. Důležitým výsledkem této metaanalýzy bylo především zjištění statisticky srovnatelné 30denní perioperační mortality u obou operačních technik (hodnoty dále uvedeny pro MIMVS techniku versus sternotomie). Hodnota perioperační mortality byla 1,2 % vs. 1,5 %. Jedná se tedy o první práci, která popisuje bezpečnost techniky MIMVS pro nemocné podstupující srdeční operaci.
Z dalších sledovaných parametrů nebyl zjištěn statisticky významný rozdíl mezi přístupem MIMVS a sternotomie v následujících parametrech: srovnatelné riziko pooperačních komplikací (ledvinné, plicní, kardiální, gastrointestinální) nebo frekvence opětovné hospitalizace, srovnatelná frekvence reoperace nebo přežití po 1 roce a 8 letech. Na základě metaanalýzy byl zjištěn statisticky významně menší počet podaných krevních derivátů ve skupině MIMVS (1,5 vs. 3,5 transfuzní jednotky červených krvinek). Také množství pooperačních krevních ztrát bylo významně menší ve skupině MIMVS v průměru o 300 ml. Z dalších parametrů, které byly významně rozdílné ve prospěch techniky MIMVS, je nutné uvést: nižší incidence pooperační fibrilace síní (18 % vs. 22 %), kratší délka pooperační ventilace (13 vs. 20 hodin), kratší délka pobytu na JIP (1,6 vs. 2,4 dnů) nebo kratší délka pooperační hospitalizace (7 vs. 9 dnů). Návrat do běžné denní aktivity byl kratší ve skupině MIMVS (6 vs. 12 týdnů).
V některých parametrech byl zjištěn významný rozdíl v neprospěch miniinvazivního přístupu. Jedná se především o některá peroperační data. Významně delší čas operace ve skupině MIMVS (4,5 vs. 3,7 hodiny), delší čas trvání mimotělního oběhu (144 vs. 112 minut) a srdeční zástavy (95 vs. 74 minut). Významně vyšší výskyt cévních mozkových příhod byl zjištěn ve skupině MIMVS (2,1 % vs. 1,2 %).
Možnými důvody zvýšené frekvence cévní mozkové příhody u miniinvazivního přístupu jsou především nekompletní odvzdušnění srdečních dutin, retrográdní krevní tok v sestupné aortě při periferní kanylaci (retrográdní embolizace z descendentní aorty), delší čas srdeční zástavy a mimotělního oběhu a nemožnost přímé palpace vzestupné aorty.
Naše prvotní zkušenosti a výsledky s miniinvazivním videoasistovaným přístupem odpovídají údajům publikovaným v zahraniční literatuře a výsledkům metaanalýzy ISMICS [1,9]. Zaznamenali jsme pouze vyšší výskyt CMP/TIA (3,8 %). Vzhledem k relativně malému počtu nemocných nelze hodnotit statistický význam. Také Branny a spol. uvádějí vyšší výskyt cévní mozkové příhody (4,08 %) [6].
Obávanou komplikací v kardiochirurgii je dehiscence sterna u klasického přístupu. Rizikoví jsou především nemocní s chronickou obstruktivní plicní nemocí a obézní nemocní. Santana a spol. [12] retrospektivně analyzují výsledky operace miniinvazivní a klasickou technikou u nemocných s chronickou obstruktivní plicní nemocí. U nemocných operovaných miniinvazivně byla nižší hospitalizační mortalita (1% vs. 5 %) a významně nižší výskyt všech pooperačních komplikací (30 % vs. 54 %, p=0,002). Kratší délka pobytu na jednotce intenzivní péče (47 vs. 73 hodin) a kratší délka pooperační hospitalizace (6 vs. 9 dnů) hovoří ve prospěch operace miniinvazivní technikou.
Porovnání miniinvazivního výkonu a klasického přístupu u obézních nemocných (BMI nad 30) podstupujících chlopenní operaci provedl Santana a spol. [13]. Více pooperačních komplikací bylo zaznamenáno u klasického přístupu. Především vyšší incidence akutního renálního selhání, delší intubace, častější reintubace nebo vyšší incidence ranných komplikací.
Dobré zkušenosti s MIMVS přístupem při reoperacích popisuje Casselman a spol. z pracoviště prof. Vannermana [14]. Operační mortalita byla 3,8 %.
Miniinvazivní přístup a specifika této metody v zavedení mimotělního oběhu s sebou nesou i jistá omezení. Pro některé nemocné je tato metoda nevhodná. Jedná se o nemocné s významným aterosklerotickým postižením pánevních a femorálních tepen. U těchto nemocných není možné bezpečně zavést arteriální kanylu mimotělního oběhu do femorální tepny. Alternativním přístupem pak může být centrální kanylace ascendentní aorty nebo axilární tepny [15].
Také jiné patologie v tříselné oblasti mohou představovat kontraindikaci pro přístup MIMVS (pseudoaneuryzma, zánětlivé změny v inguinální oblasti, pooperační změny, stavy po cévních rekonstrukcích apod.).
Aterosklerotický proces v oblasti vzestupné aorty (kalcifikované pláty, porcelánová aorta) vylučuje bezpečné naložení aortální svorky. K uzavření vzestupné aorty (před aplikací plegického roztoku) lze použít metodu vnitřního uzávěru ascendentní aorty pomocí nafukovatelného balonu (tzv. endo-clamp, port-access přístup) [16,17]. Tato technika je výhodná u reoperací.
Z výše uvedených důvodů někteří autoři doporučují u všech nemocných plánovaných k operaci technikou MIMVS provést angioCT aorty a pánevních tepen k detekci patologických změn cévní stěny a patologie samotných cév. Autoři tohoto článku provádějí předoperační angioCT aorty a pánevních tepen jen u vysoce rizikových nemocných na základě vyhodnocení individuálních rizikových faktorů pro každého nemocného (vysoký věk, klaudikace, rizikové faktory aterosklerózy).
Další kontraindikaci představuje významná aortální regurgitace (regurgitace ≥ 2. stupně), významné aterosklerotické postižení koronárních tepen, stav po hrudní operaci nebo stav po traumatu hrudní stěny.
ZÁVĚR
Miniinvazivní videoasistovaný přístup v chirurgické léčbě srdečních onemocnění se stává běžnou praxí na mnoha kardiochirurgických pracovištích. Bezpečnost této techniky byla potvrzena některými studiemi při současném zachování efektivity zákroku na chlopni. Méně invazivní přístup z minitorakotomie je spojen s kratší délkou pooperační hospitalizace, kratším pobytem na jednotce intenzivní péče a kratší délkou pooperační ventilace. Miniinvazivní přístup snižuje riziko pooperačních ranných komplikací, snižuje množství krevních ztrát a množství podaných krevních derivátů. Důležitý je také rychlejší návrat k běžné denní aktivitě a výrazně lepší kosmetický efekt (Obr. 3).
Obr. 3. Výsledný kosmetický efekt Minitorakotomie a rána v třísle. Fig. 3: Postoperative aesthetic appearance Minithoracotomy and the wound in the groin. 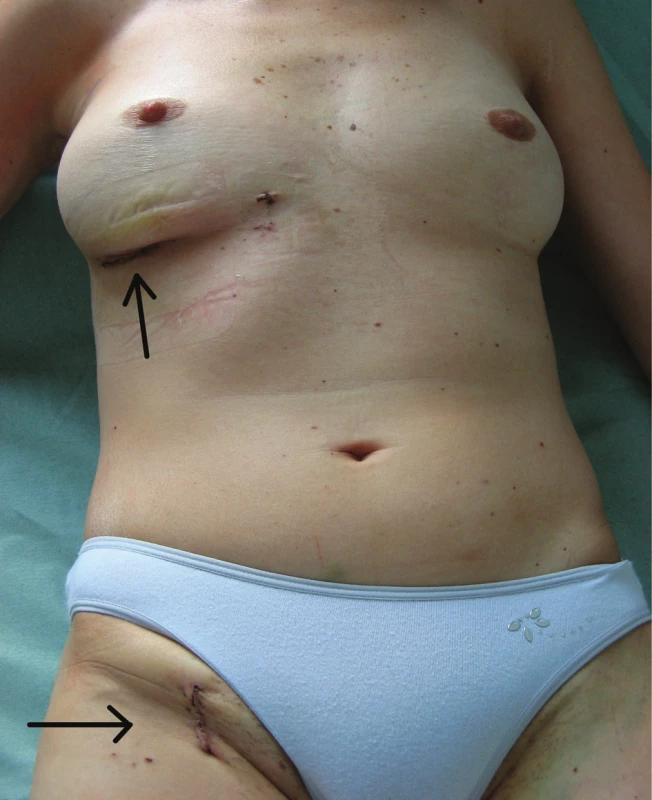
Zcela odlišný přístup v chirurgické technice, ve způsobu zavedení a vedení mimotělního oběhu, je spojen s některými specifickými riziky a komplikacemi. Zcela zásadní je zavádění kanyl mimotělního oběhu Seldingerovou metodou pod ultrazvukovou kontrolou.
Miniinvazivní přístup umožňuje provedení i vysoce náročných rekonstrukčních operací na mitrální chlopni. Na pracovištích s největšími zkušenostmi se jedná o rutinní metodu a dá se říci, že se stala metodou první volby. Na některých zahraničních pracovištích došlo již k posunu z videoasistovaného přístupu k plně endoskopickému přístupu nebo dokonce k výkonům roboticky asistovaným [18].
U nemocných, kteří splňují indikační kritéria k chirurgické léčbě dané vady a zároveň nemají kontraindikace k miniinvazivnímu přístupu, se tato metoda stává první volbou. Jedná se o bezpečný přístup s reprodukovatelnými výsledky.
Seznam zkratek:
AV – atrioventrikulární
CMP – cévní mozková příhoda
CT – počítačová tomografie
IM – infarkt myokardu
JIP – jednotka intenzivní péče
MAZE – chirurgická léčba fibrilace síní
MICS – minimally invasive cardiac surgery
MIMVS – minimally invasive mitral valve surgery
MIVS – minimally invasive valve surgery
NYHA – New York Heart Association klasifikace
TIA – tranzitorní ischemická ataka
Vs. – versus
Podpořeno programem PRVOUK: P37/04
MUDr. Marek Pojar
Pitkova 593
517 73 Opočno
e-mail: marek.pojar@centrum.cz
Zdroje
1. Modi P, Rodriguez E, Hargrove 3rd WC, et al. Minimally invasive video-assisted mitral valve surgery: a 12-year, 2-center experience in 1178 patients. J Thorac Cardiovasc Surg 2009;137 : 1481–1487.
2. Cuadrado DG, Leacche M, Byrne JG. Minimally invasive surgery for valvular heart disease. Curr Treat Options Cardiovasc Med 2012;14 : 584–593.
3. Iribarne A, Easterwood R, Chan EY, et al. The golden age of minimally invasive cardiothoracic surgery: current and future perspectives. Future Cardiol 2011;7 : 333–346.
4. Carpentier A, Loulmet D, Carpentier A, et al. Open heart operation under videosurgery and minithoracotomy. First case (mitral valvuloplasty) operated with success. C R Acad Sci III 1996;319 : 219–223.
5. Honěk T, Spatenka J, Hájek T, et al. Minithoracotomy in cardiac surgery. Initial experience with closure of an atrial septal defect with a minithoracotomy. Rozhl Chir 1996;75 : 286–289.
6. Branny P, Janík M, Holek B, et al. Videoasistované výkony na otevřeném srdci – naše zkušenosti. CorVasa 2010;52 : 597–599.
7. Casselman FP, Van Slycke S, Wellens F, et al. Mitral valve surgery can now routinely be performed endoscopically. Circulation 2003;108 (Suppl 1):48–54.
8. Cheng DC, Martin J, Lal A, et al. Minimally invasive versus conventional open mitral valve surgery: a meta-analysis and systematic review. Innovations 2011;6 : 84–103.
9. Falk V, Cheng DC, Martin J, et al. Minimally invasive versus open mitral valve surgery: a consensus statement of the international society of minimally invasive coronary surgery (ISMICS) 2010. Innovations 2011;6 : 66–76.
10. Lapenna E, Torracca L, De Bonis M, et al. Minimally invasive mitral valve repair in the context of Barlow‘s disease. Ann Thorac Surg 2005;79 : 1496–1499.
11. Seeburger J, Borger MA, Doll N, et al. Comparison of outcomes of minimally invasive mitral valve surgery for posterior, anterior and bileaflet prolapse. Eur J Cardiothorac Surg 2009;36 : 532–538.
12. Santana O, Reyna J, Benjo AM, et al. Outcomes of minimally invasive valve surgery in patients with chronic obstructive pulmonary disease. Eur J Cardiothorac Surg 2012;42 : 648–652.
13. Santana O, Reyna J, Grana R, et al. Outcomes of minimally invasive valve surgery versus standard sternotomy in obese patients undergoing isolated valve surgery. Ann Thorac Surg 2011;91 : 406–410.
14. Casselman FP, La Meir M, Jeanmart H, et al. Endoscopic mitral and tricuspid valve surgery after previous cardiac surgery. Circulation 2007;116(Suppl):1270–1275.
15. Chan EY, Lumbao DM, Iribarne A, et al. Evolution of cannulation techniques for minimally invasive cardiac surgery: a 10-year journey. Innovations 2012;7 : 9–14.
16. Mohr FW, Falk V, Diegeler A, et al. Minimally invasive port-access mitral valve surgery. J Thorac Cardiovasc Surg 1998;115 : 567–574.
17. Vanermen H, Farhat F, Wellens F, et al. Minimally invasive video-assisted mitral valve surgery: from Port-Access towards a totally endoscopic procedure. J Card Surg 2000;15 : 51–60.
18. Nifong LW, Rodriguez E, Chitwood Jr.WR. 540 consecutive robotic mitral valve repairs including concomitant atrial fibrillation cryoablation. Ann Thorac Surg 2012;94 : 38–42.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2013 Číslo 11- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Potřebujeme ještě stále NOTES?
- Syndrom mnohočetné endokrinní neoplázie typu 1 se zvláštním důrazem na tumory pankreatoduodenální oblasti – rozbor vlastní kazuistiky
- Laparoskopická laváž a drenáž v léčbě akutní divertikulitidy: Je čas na změnu?
- Rekonstrukce rozsáhlých defektů stěny břišní metodou separace komponentů
- Miniinvazivní videoasistované operace srdečních vad
- Heparinem indukovaná trombocytopenie u pacientky s akutní trombózou a disekcí břišní aorty a ALI DKK
- Obtížná diferenciální diagnostika maligního melanomu – kazuistiky
- Odešla profesorka Radana Königová – jedna z největších postav naší soudobé medicíny
- Hrudní drenáž – fyziologické a patofyziologické poznámky a indikace
- Metodika hrudní drenáže
- Hrudní drenážní systémy a komplikace s drenáží spojené
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Hrudní drenážní systémy a komplikace s drenáží spojené
- Metodika hrudní drenáže
- Hrudní drenáž – fyziologické a patofyziologické poznámky a indikace
- Rekonstrukce rozsáhlých defektů stěny břišní metodou separace komponentů
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



