-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Vývoj techniky resekcí trachey – naše zkušenosti
Development of tracheal resection technique – our experience
Introduction:
Tracheal resections are very frequent interventions on the trachea in general. In borderline cases where the tracheal resection length is too high, the situation can be resolved by inserting a stent or Montgomery’s T cannula. Tracheal stenoses are of benign origin in 94%, and malignant in 6% of cases. We present a summary of tracheal resection interventions for the last 21 years.Method:
235 tracheal resections were performed at the authors’ institution in 1993–2013. In total 221 benign stenosis cases (85 % developed after tracheostomy, 15% developed after intubation) and 14 malignant cases were treated. The patients were divided into two groups: A − resection in years 1993−2002 and B – resection in years 2003−2013. The comparison of these two time periods is presented with focus on surgical procedures development and recommendations based on experienced complications.Results:
Restenosis (early or late) is the most common complication during the process of tracheal resection treatment. Tiny fistulas in the suture can be diagnosed easily by minor air leaking and are treated conservatively without intervention. Fortunately, suture insufficiency is relatively rare. In some cases the restenoses can be resected or treated by stent application or by Montgomery’s T-cannula application. Complications were observed in 2% of the treated patients, which is a number presented also by international studies.Conclusion:
Tracheal resection is definitely an optimal solution for patients suffering from tracheal stenosis. As presented in our study, in the hands of experienced thoracic surgeons tracheal resections is a safe and final solution of tracheal stenosis.Key words:
trachea – stenosis − resection
Autoři: J. Schützner; J. Šimonek; A. Stolz; J. Kolařík; J. Pozniak; V. Bobek; P. Pafko; R. Lischke
Působiště autorů: Laryngotracheální centrum FN Motol, Praha vedoucí: prof. MUDr. R. Lischke, PhD. ; III. chirurgická klinika 1. LF Univerzity Karlovy a FN Motol, Praha přednosta: prof. MUDr. R. Lischke, PhD.
Vyšlo v časopise: Rozhl. Chir., 2016, roč. 95, č. 1, s. 19-24.
Kategorie: Původní práce
Souhrn
Úvod:
K nejčastějším výkonům na průdušnici (mimo tracheostomie) patří resekce trachey. Hraniční případy, kdy délka resekce je příliš rozsáhlá, je možné řešit zavedením stentu nebo zavedením Montgomeryho T kanyly. Stenózy jsou nejčastěji benigního původu (94 %), maligní stenózy jsou poměrně málo časté (6 %). V tomto sdělení hodnotíme naše výsledky za posledních 21 let.Metoda:
V letech 1993–2013 bylo na pracovišti autorů provedeno 235 resekcí trachey. Benigních stenóz bylo 221, z toho 85 % posttracheostomických, 15 % postintubačních. Maligních stenóz bylo 14. Autoři rozdělili resekce na dvě skupiny, A – v letech 1993–2002, skupinu B − resekce v letech 2003–2013. Srovnávají vývoj techniky v těchto dvou obdobích a zabývají se zkušenostmi s touto problematikou, doporučují nejvhodnější postup operace.Výsledky:
Ke komplikacím tohoto výkonu patří restenóza, která může být včasná či pozdní. Drobné píštěle v sutuře, projevující se malým únikem vzduchu, se většinou zhojí spontánně, úplné selhání sutury je naštěstí vzácné. Restenózy v některých případech je možné reresekovat, nebo ošetřit zavedením stentu či Montgomeryho T kanyly. Komplikace v publikovaném souboru byly do 2 %, což odpovídá literárním údajům.Závěr:
Resekce trachey je optimálním řešením tracheálních stenóz. V rukou zkušeného hrudního chirurga je tato metoda bezpečnou metodou a definitivním řešením tracheálních stenóz.Klíčová slova:
trachea − stenóza − resekceÚVOD
Tracheální chirurgie patří k velmi zajímavým, delikátním a pro pacienty velmi významným a život zachraňujícím operacím. Hrudní chirurgie se vyvíjí ve 20. až 30. letech 20. století. Pokud se podíváme do historie prvních výkonů na průdušnici, zjišťujeme, že již v 70. letech 19. století jsou popisovány pokusy o dilataci stenóz trachey, Gluck a Zeller v r. 1881 poprvé provedli experimentální resekci trachey u psa, Küster v r. 1884 poprvé provedl resekci trachey u člověka. První pokusy v té době samozřejmě byly spojené s téměř stoprocentní mortalitou. Do 60. let 20. století byly resekce trachey prováděny jen v omezené míře s vysokou morbiditou [1], s restenózami, což bylo dáno i typem užitého šicího materiálu. Za zakladatele moderní tracheální chirurgie jsou považováni Grillo a Pearson. Prof. Dr. Hermes C. Grillo (1923−2006) byl vedoucím General Thoracic Surgery, Boston, Massachusetts. V r. 2004 vydal krásnou a vyčerpávající monografii o tracheální chirurgii [2], z které čerpá informace a učí se většina hrudní chirurgů. Dr. F. Griffith Pearson (narozený 1926) vedl oddělení hrudní chirurgie Toronto General Hospital. Je hlavním editorem objemné monografie Textbook of thoracic surgery [3]. Velkou část své chirurgické praxe věnoval problematice tracheálních resekcí. Další významnou osobností podílející se na rozvoji tracheální chirurgie byl prof. Mikhail Perelman (Moskva).
Hlavní indikací k resekci trachey jsou její stenózy.
Většina stenóz je benigních po déledobé intubaci či tracheotomii (Obr. 1). Maligní stenózy jsou méně časté, k primárním nádorům trachey patří epidermoidní karcinom, či ACC tumory (adenoid cystic cancer). Sekundárně může být trachea postižená vrůstem maligního nádoru z okolí (karcinom štítné žlázy, karcinom jícnu).
Obr. 1. Stenózy trachey Fig. 1: Types of tracheal stenoses 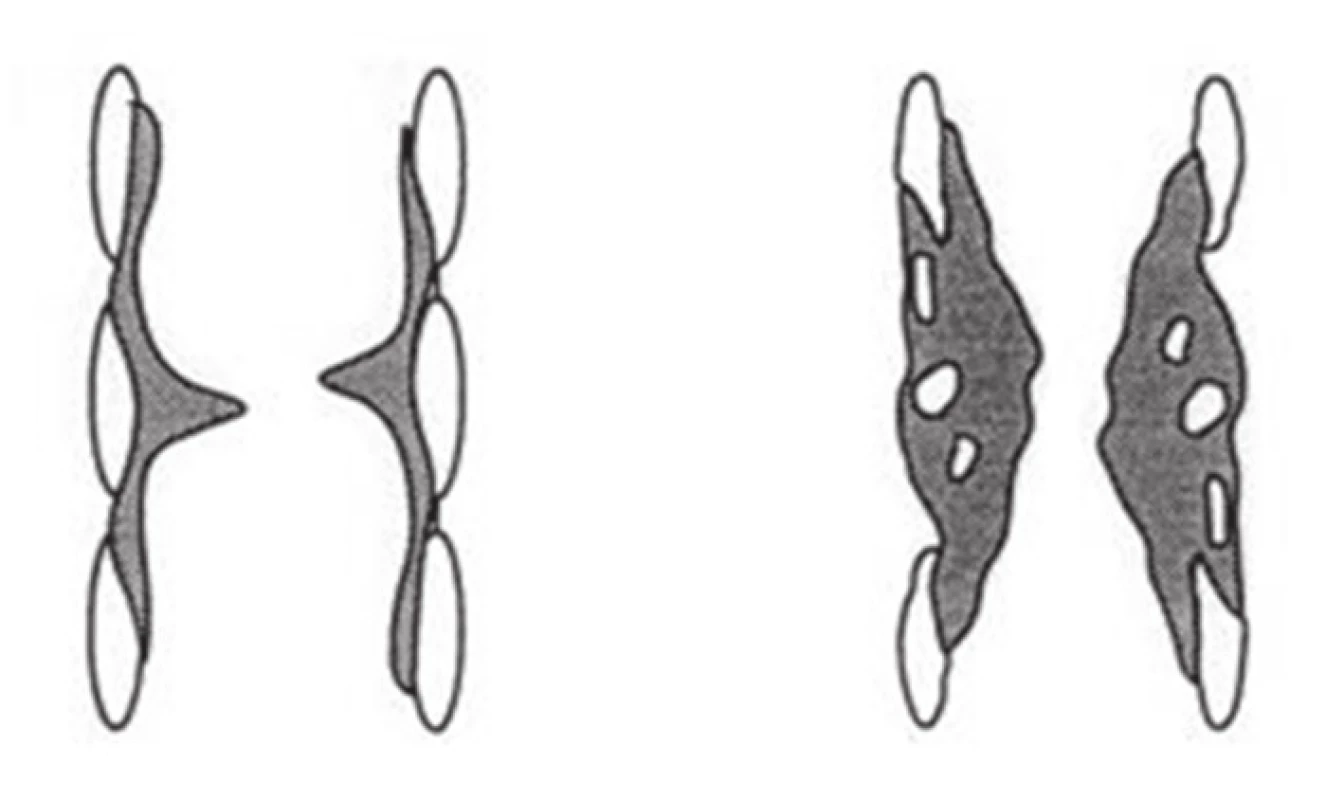
Posttracheostomické benigní stenózy jsou nejčastější případ benigních stenóz (Obr. 2). Příčina může být ve špatně provedené tracheotomie v důsledku špatné chirurgické techniky, přefouknutý balonek tracheostomické kanyly může vyvolat stenózu v místě balonku v důsledku tlakové nekrózy stěny a následným jizvením, pokud se špička tracheostomické kanyly opírá o stěnu trachey ( nevhodné připojení k ventilátoru), i zde může vzniknout stenóza (Obr. 3).
Obr. 2. Ukázky bronchoskopických nálezů stenóz trachey Fig. 2: Illustrations of bronchoscopic findings in tracheal stenoses 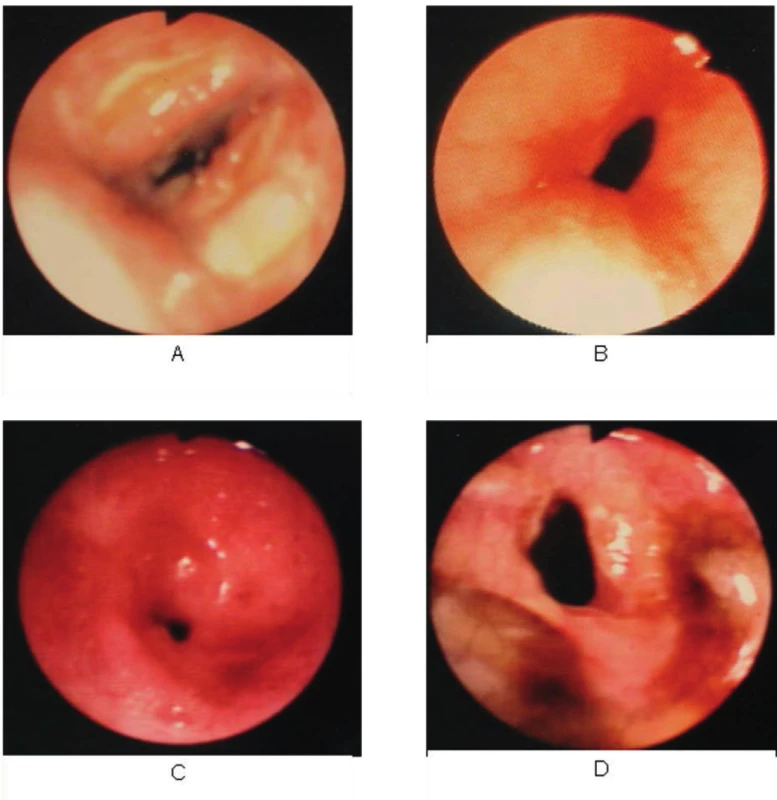
Obr. 3. Příčiny benigních stenóz Fig. 3: Causes of benign stenoses 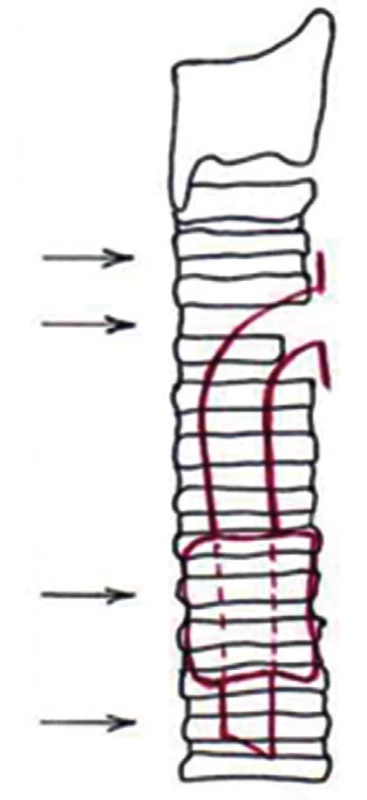
METODA
III. chirurgická klinika 1. LF UK, FN Motol Praha patří k centrům, která se specializují na hrudní chirurgii. Je jediným pracovištěm 2. typu dle akreditačního řádu, kde se provádí celá škála všech hrudních výkonů včetně transplantací. V tomto sdělení bychom se rádi podělili o naše zkušenosti s problematikou resekcí trachey.
Resekce trachey je specializovaný výkon prováděný hrudním chirurgem, event. specializovaným otolaryngologem, který řeší zejména vysoké stenózy zasahující do glotis. Výkon vyžaduje zkušenost nejen chirurga, ale i anesteziologa, spolupráci s invazivním bronchologem, který může řešit stenózu v případě neresekability, významnou roli má i diagnostika (CT) a adekvátní pooperační péče.
V letech 1993–2013 bylo na III. chirurgické klinice provedeno 235 resekcí trachey (Tab. 1, Graf 1). Benigních stenóz bylo 221, z toho 85 % posttracheostomických, 15 % postintubačních. Maligních stenóz bylo 14. Celou skupinu resekovaných jsme rozdělili na dvě skupiny, A – v letech 1993–2002, skupinu B − resekce v letech 2003–2013 (Graf 2).
Tab. 1. Resekce trachey na III. chirurgické klinice 1. LF UK, Praha 1993–2013 (21 let) Tab. 1: Tracheal resections at the Department of Surgery III of the 1st Faculty of Medicine, Charles University in Prague, 1993–2013 (21 years) 
Graf 1. Počet resekcí trachey 1993−2013, celkem 235 resekcí (průměr 11,2/rok) Graph 1: Number of tracheal resections in 1993−2013; in total: 235 resections (mean: 11.2/year) 
Graf 2. Počty resekcí ve dvou obdobích Graph 2: Number of resections in two periods 
Pro zdárný výsledek je velmi důležité zvolit optimální operační přístup. K základním předoperačním vyšetřením patří bronchoskopie a CT, kde předoperačně lokalizujeme stenózu, její délku, její začátek, tj. vzdálenost mezi vazy hlasovými a horním okrajem stenózy, důležitý je údaj o průsvitu, tedy nejmenším průměru stenotického úseku. Stenózy, které jsou volně prostupné pro fibrobronchoskop, většinou neohrožují pacienta na životě udušením. Ale tam, kde je průsvit pod 5 mm, nedoporučujeme provádět bronchoskopii s cílem projít stenózou za každou cenu, ale bronchoskopovat jen na pracovišti, kde je možnost rigidním bronchoskopem provést dilataci a rekanalizaci stenotického úseku [4]. Po dilataci chirurg může resekci provést elektivně, během několika dnů. Riziko dilatací je v tom, že opět dochází k restenózám, není vhodné dilatace a rekanalizace provádět opakovaně, ale nejlépe již po prvé rekanalizaci kontaktovat hrudního chirurga s indikací k resekci, pokud je k tomu pacient po interní stránce únosný, stenóza je resekabilní a očekáváme spolupráci pacienta po operaci ve smyslu dechové rehabilitace a expektorace.
Volba přístupu záleží na posouzení bronchoskopie a CT. Stenózy, které na CT jdou do úrovně jugula, jsou řešitelné většinou z krčního přístupu. Stenózy od jugula k hornímu okraji oblouku aorty řešíme z krčního přístupu zkombinovaného s parciální sternotomií. Stenózy pod obloukem aorty, tedy na distální trachey, se řeší z pravostranné torakotomie (stejně jako výkony na bifurkaci) [5]. V našem souboru 235 resekcí bylo 193 resekcí řešeno z krčního přístupu, u 36 pacientů jsme provedli parciální sternotomii a jen 6x pravostrannou torakotomii (Graf 3, Tab. 2). Při preparaci stenotického úseku je s výhodou mít v jícnu zavedenou sondu, abychom předešli jeho eventuálnímu poranění.
Graf 3. Operační přístupy Grapf 3: Surgical approaches (cervical, sternotomy, thoracotomy) 
Tab. 2. Přístupy k resekci trachey na III. chirurgické klinice 1. LF UK, Praha 1993–2013 (21 let) Tab 2: Surgical approaches to tracheal resections at the Department of Surgery III of the 1st Faculty of Medicine, Charles University in Prague, 1993–2013 (21 years) 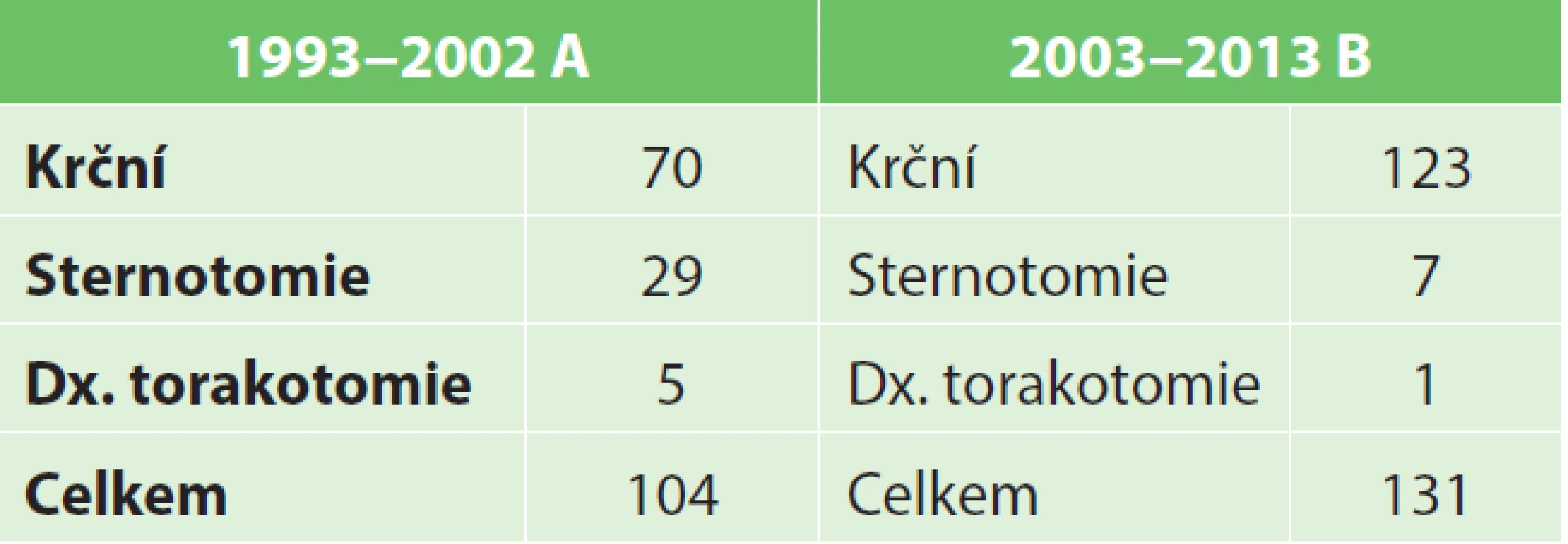
Vysvětlivky: sternotomie – jugulum horní okraj oblouku aorty, torakotomie l.dx. – pod oblouk aorty Během let došlo k posunu a určitému vylepšení techniky, což mělo i příznivý vývoj na hojení anastomóz a zkrácení pooperačního pobytu. Srovnali jsme výsledky a vývoj techniky v těchto dvou obdobích. Podle našich zkušeností uvádíme optimální postup techniky resekce.
VÝSLEDKY
Cílem naší práce bylo zhodnotit vývoj postupu a techniky při resekcích trachey na našem pracovišti. Celkový počet resekcí (235) jsme rozdělili na skupinu A v období 1993–2002 (104 resekcí) a skupinu B v letech 2003–2013 (131 resekcí). Obecně musíme zdůraznit, že při těchto operacích je velmi důležitá spolupráce zkušeného anesteziologa, intervenčního bronchologa a hrudního chirurga. U pacientů ze skupiny A (Tab. 3) jsme k peroperační ventilaci užívali většinou tenkou ET kanylu, zavedenou pod stenózu. V některých případech jsme peroperačně užívali i jet ventilaci. Invazivní broncholog byl vždy přítomen na operačním sále, po vypreparování přední plochy trachey v místě zúžení, jsme při bronchoskopické kontrole lokalizovali rozsah stenózy, její proximální a distální konec. Tenkou jehlou zavedenou do lumen trachey jsme si za přímé bronchoskopické kontroly označili okraje stenózy a teprve pak pokračovali v mobilizaci stenotického úseku tak, aby resekční úsek byl co nejkratší, ale již ve zdravé tkáni. Důležité je nepreparovat tracheu proximálně ani distálně od místa resekce, abychom nedevitalizovali její stěnu a nezhoršili tak podmínky ke zdárnému hojení anastomózy. Vlastní anastomózu jsme prováděli jednotlivými stehy PDS 4/0 tak, že zadní obvod jsme uzlili dovnitř, do lumen trachey. Na rozdíl od pracoviště hrudní chirurgie v Bratislavě, kde stehy uzlí vždy zevně, jsme neměli nikdy problém s tím, že by uvnitř uzlené stehy tvořily překážku pro expektoraci, stejně se do 3 měsíců stehy uvolní a vnitřní lumen trachey je pak zcela volné. Tento postup se nám zdál jednodušší, než rotovat tracheu a uzlit za ní tam, kde nemáme již dobrý vizuální přehled. Po dokončení anastomózy na konci operace jsme ještě fixovali bradu na prsa dvěma silnými fixačními stehy, aby pacient nemohl provést záklon hlavy, který by mohl ohrozit hojení anastomózy. V této skupině jsme měli také více přístupů s parciální stereotomií.
Tab. 3. Vývoj techniky resekcí trachey Tab 3: Development of the tracheal resection technique 
Ve skupině B z let 2003–2013 jsme k ventilaci používali vždy laryngeální masku (LAMA). Jet ventilaci jsme zcela opustili, jednak více vysušovala sliznici trachey a navíc jsme odstranili riziko aerosolu z kapének krve, které se při tomto způsobu ventilace dostávaly do okolí. Začali jsme používat videobronchoskop, bronchoskopii jsme si prováděli již sami − hrudní chirurgové nebo anesteziolog. Intervenčního bronchologa jsme zvali jen tehdy, kde vzhledem k většímu rozsahu hrozilo, že resekce nebude možná a budeme ji muset řešit buď zavedením stentu, nebo Montgomeryho kanyly. Po označení proximálního a distálního okraje stenózy resekujeme distální konec, do distální trachey zavedeme tenkou ET kanylu a ventilujeme z operačního pole. Změnili jsme i techniku šití vlastní anatomózy. Nejvhodnější se nám jeví sutura PDS 3/0, pokračující steh na celou anastomózu, vlákno se 2 jehlami, nejprve zadní a pak přední část sutury obvodu trachey, postupně z pravé i levé strany. K dotažení pokračujícího stehu je nutný háček na dotahování stehů (Obr. 4), bez něj by hrozilo riziko, že sutura bude volná a nebude vzduchotěsná. Při šití přední části obvodu buď posouváme ET kanylu tak, že máme dost místa k provedení sutury, nebo využíváme i apnoické pauzy, zejména k dokončení přední části obvodu, kdy by nám kanyla vadila. Po předchozím prodýchání 100 % O2 mohou být apnoické pauzy i delší, ani minuta či dvě nemusejí vést k poklesu saturace. Fixační stehy na bradu nyní nepoužíváme, vlákno 3/0 je dostatečné pevné, a stejně se vždy snažíme, aby anastomóza nebyla pod tahem, což je největší riziko jejího selhání. Na konci operace ještě jednou provedeme bronchoskopii za účelem kontroly vnitřního lumen trachey, zda je anastomóza dostatečně široká, bez zúžení, a současně odsajeme zbytky zateklé krve a bronchiální retenci. Důležité je tedy odhadnout, jakou délku ještě můžeme bezpečně resekovat, a nesmíme se pustit do resekce, kdy bychom nebyli schopni konce trachey k sobě spolehlivě sblížit. Zde padá v úvahu stent, který zavede broncholog, či chirurg Montgomeryho kanylu. Vhodná je spolupráce chirurga i bronchologa, který je přínosem ke správnému uložení Montgomeryho T kanyly, tak, aby vnitřní lumen bylo dostatečné bez zalomení či „ nakrabacení“uvnitř. Ve skupině B jsme díky větším zkušenostem naprostou většinu stenóz řešili z krčního přístupu.
Obr. 4. Laryngální maska - LAMA, užívané vlákno PDS 3/0, háček na dotahování stehů Fig. 4: Laryngeal mask – LAMA, PDS 3/0 suture; hook used to tighten the suture 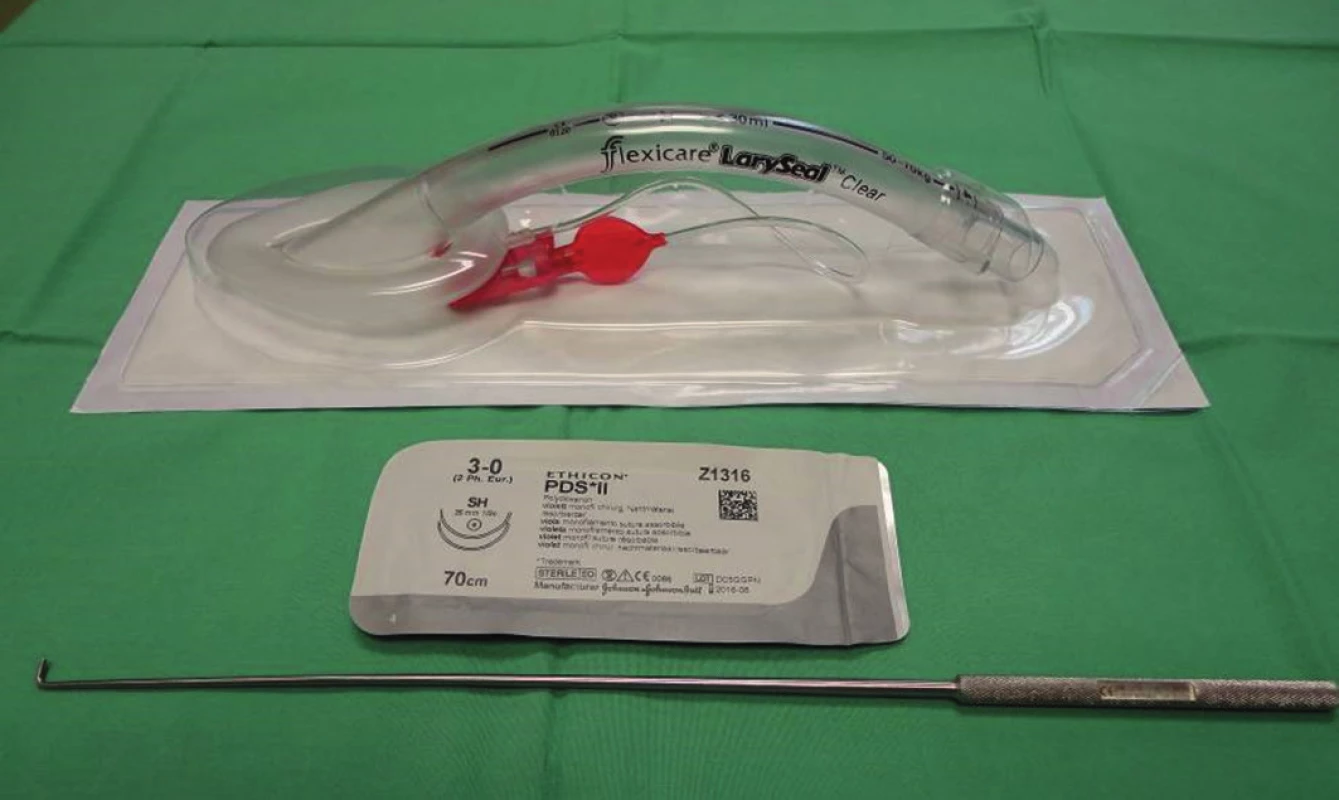
Každá metoda má své komplikace. Ke komplikacím tohoto výkonu patří restenóza, která může být včasná či pozdní. Drobné píštěle v sutuře projevující se malým únikem vzduchu se většinou zhojí spontánně, úplné selhání sutury je naštěstí vzácné. Komplikace v publikovaném souboru byly 2 %, což odpovídá literárním údajům [6,7,8]. V souboru A jsme měli 3 restenózy, jedna byla řešena reresekcí, dvě zavedením stentu. Ve skupině B jsme měli jednu restenózu, byla řešena stentem Novatech. Dále se jedna drobná píštěl zhojila spontánně, 1x jsme museli revidovat pro krvácení, 2x se vyskytla u pacienta fibrilace síní v pooperačním období.
DISKUZE
Průměrná délka trachey je 12–14 cm. Je to velmi sofistikovaná trubice ventrálně vyztužená prstenci chrupavek, dorzálně je elastická pars membranacea, zevnitř je kryta cylindrickým řasinkovým epitelem, který umožňuje expektoraci. Pro tracheu platí, že ji prakticky nelze ničím nahradit, jen resekovat a tím zkrátit. Transplantace trachey není zatím běžným výkonem, jde spíše o operace ve fázi klinického experimentu. K základním hrudně chirurgickým výkonům (mimo tracheostomii) na průdušnici patří její resekce, dále operace tracheoezofageálních píštělí, různé typy tracheoplastik. Operace vrozených vad, stenóz, tracheoezofageálních píštělí patří do repertoáru dětského hrudního chirurga. Podle literárních údajů lze resekovat až polovinu délky trachey, tj. 6−7 cm, podle našich zkušeností ale jen v extrémně příznivých případech (Tab. 4). Krátké stenózy (do 2 cm) většinou nečiní při resekci velké problémy. Středně dlouhé stenózy (2–5 cm) jsou již obtížnější, před resekcí vždy musíme vědět, zda okraje trachey přiblížíme k sobě bez velkého napětí. Anastomózy pod tahem vedou k restenózám. U dlouhých, či extrémně dlouhých stenotických úseků (5−6 cm) si musíme dobře rozmyslet, je-li resekce vůbec možná, či je nutné užít jinou metodu, aplikaci stentu nebo Montgomeryho T kanylu. Naštěstí většina stenóz jsou krátké, či středně dlouhé, postihující krční úsek trachey, tedy jsou řešitelné z krčního přístupu. Většina benigních stenóz je posttracheostomická. Tyto jsou technicky trochu obtížnější, bývá větší jizvení v místě preparace. Postintubační stenózy jsou z tohoto pohledu příznivější, je méně jizvení a snadnější preparace. Spontánní ventilace pacienta po operaci je předpokladem úspěšného hojení, pokud jde vše bez komplikací, pacient je schopen brzké dimise či překladu na plicní oddělení. Ideální je zrušení LAMA či ET ventilace na konci operace, dále spontánní ventilace pacienta, překlad na JIP, kde po krátkém pobytu a pokud je vše bez komplikací, překlad na standardní oddělení a brzká dimise (3. až 4. den), či pacienta můžeme přeložit zpět na plicní oddělení, pokud vyžaduje další péči.
Tab. 4. Délka resekce Tab. 4: Length of resection 
ZÁVĚR
Úspěšnost výkonů na trachey vyžaduje multioborovou spolupráci odborníků (hrudních chirurgů, anesteziologů, intervenčních bronchologů), kteří se touto problematikou zabývají, a centralizaci pacientů tam, kde jsou optimální podmínky k úspěšné léčbě (Tab. 5). Z důvodů nutnosti řešit některé komplikované stavy tracheální patologie bylo v únoru 2015 založeno ve FN Motol laryngotracheální centrum, kde jsou zastoupeny všechny odbornosti, které se na této problematice podílejí. Operační výkony na průdušnici jsou mnohdy život zachraňující. Vyžadují zkušený multioborový tým, pak mohou být výsledky velmi dobré, s minimální morbiditou a mortalitou. Resekce trachey je optimálním řešením tracheálních stenóz. V rukou zkušeného hrudního chirurga je tato metoda bezpečným a definitivním řešením tracheálních stenóz.
Tab. 5. Taktika resekcí trachey Tab. 5: Tactics of tracheal resection 
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
Prof. MUDr. Jan Schützner, CSc.
III. chirurgická klinika 1. LF UK, FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: jan.schutzner@fnmotol.cz
Zdroje
1. Shields TW. General Thoracic Surgery, vol., 7th ed. I. Philadelphia, W. Kluver/Lippincott WaW 2009.
2. Grillo HC. Surgery of the trachea and bronchi. London, BC Decker 2004.
3. Pearson FG, Deslauriers J, Ginsberg RJ, et al. Thoracic surgery, 1st ed. New York: Churchill Livingstone 1995.
4. Farahnak MR, Moghimi MR. Rigid bronchoscopy and tracheostomy compared to repeated dilatation of tracheal stenosis prior to tracheal resection and anastomosis; a pilot study. Pol Przegl Chir 2014;86 : 122−5.
5. Pafko P, Haruštiak S, et al. Praktická chirurgie trachey. Praha, Galén 2001.
6. Bibas BJ, Terra RM, Oliveira AL Jr, et al. Predictors for postoperative complications after tracheal resection. Ann Thorac Surg 2014;98 : 277−82.
7. Ahn HY, Su Cho J, Kim YD, et al. Surgical outcomes of post intubational or post tracheostomy tracheal stenosis: Report of 18 cases in single institution. Ann Thorac Cardiovasc Surg 2015;21 : 14-7. doi: 10.5761/atcs.oa.13-00335. Epub 2014 Apr 18.
8. Hájek M, Drábková J, Haruštiak S, et al. Kritická onemocnění průdušnice a jejich léčení. Praha, Grada – Avicenum 2000.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2016 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Kolorektální karcinom ve stáří
- Videokazuistiky z laparoskopie
- Vývoj techniky resekcí trachey – naše zkušenosti
- Krátkodobé výsledky minimálne invazívnej korekcie pectus excavatum u dospelých pacientov
- Transanální endoskopická mikrochirurgie (TEM) − naše zkušenosti
- Laparoskopické simulátory a jejich současný přínos pro chirurga
- Granulomatózní záněty v diferenciální diagnostice malignit hepatobiliárního traktu – kazuistiky
- Extragenitální maligní Müllerianský karcinosarkom infiltrující dolní dutou žílu – kazuistika
- Zápis z jednání schůze Redakční rady časopisu Rozhledy v Chirurgii konané dne 16. 12. 2015
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Granulomatózní záněty v diferenciální diagnostice malignit hepatobiliárního traktu – kazuistiky
- Transanální endoskopická mikrochirurgie (TEM) − naše zkušenosti
- Extragenitální maligní Müllerianský karcinosarkom infiltrující dolní dutou žílu – kazuistika
- Vývoj techniky resekcí trachey – naše zkušenosti
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



