Použitie podtlakovej terapie pri fixácii meshovaných voľných kožných transplantátov
The use of negative pressure wound therapy in the fixation of split-thickness skin grafts
Introduction:
Negative pressure wound therapy is one of the latest methods of dealing with complicated healing wounds. It promotes granulation, mechanically attracts the edges of the wound, removes secretions, reduces the number of bacteria in the wound and reduces swelling. In addition to its use to start and enhance the healing process, this method is also important in the fixation of split-thickness skin grafts in non-ideal conditions. The goal of this article is to establish basic indications for negative pressure fixation of meshed split-thickness skin grafts in non-ideal conditions in the wound and to assess the impact of contamination of wounds on engraftment using vacuum therapy. Additional goals are to verify the use of this method of fixation in defects of various etiologies (trauma, ischemia), to optimize and determine the advantages and disadvantages of fixation of grafts using this method in clinical practice, and to evaluate the effectiveness of fixation of meshed split-thickness skin grafts.
Methods:
Set of 89 operated patients of both sexes, various ages, etiologies of defects, in non-ideal conditions; statistical evaluation of the percentage of engraftment, depending on the etiology of the defect, microbial contamination and location of the defect. Measured in vivo using a centimeter measure at the point of maximum length and width.
Results:
Our set of 100% engraftments of StSG included 68 persons, 65 males and 24 females, in the following age groups: up to 30 years 11 persons; 30−50 years 19 persons; 50−70 years 38 persons; and above 70 years 21 persons, with negative microbial contamination of the defect in 20 cases, contamination with one germ in 33 cases, contamination with two germs in 22 cases and contamination with three germs in 14 cases. We obtained 100% engraftment in 68 cases, 90−99% engraftment in 7 cases, 80−89% engraftment in 5 cases, 70−79% engraftment in 7 cases, and the 60−69% and 50−59% sets of engraftment were combined because of the low number of patients in this set. 51 of the patients had a traumatic origin of their defect, 22 had an ischemic origin of their defect and 16 had a different origin of their defect. We found a significant relationship between contamination and the percentage of engraftment, as well as dependence between patient age and the percentage of engraftment.
Conclusion:
Negative pressure fixation of meshed split-thickness skin grafts seems to be a convenient method of fixation in patients with defects of various origins in non-ideal conditions; this method increases the percentage of engraftment and apparently reduces the time required for fixation of the graft and the length of hospitalisation. We obtained 100% engraftment of StSG using negative pressure fixation. We concluded that traumatic origin had no effect on the percentage of engraftment, while ischemic origin had a significant effect on engraftment. Also, negative contamination of the defect had a positive effect on StSG engraftment, and contamination wit three microbial germs had a significant negative effect on the percentage of StSG engraftment using negative pressure fixation.
Key words:
negative pressure therapy – NPWT − plastic surgery − skin grafts − complicated wounds
Autori:
J. Ulianko 1; J. Janek 2; Ľ. Laca 3
Pôsobisko autorov:
Klinika plastickej chirurgie SZU FNsP FDR Banská Bystrica
primár: MUDr. J. Ulianko
1; Oddelenie cievnej chirurgie FNsP FDR Banská Bystrica
primár: MUDr. J. Janek
2; Chirurgická klinika a transplantačné centrum UNM Martin
prednosta: prof. MUDr. Ľ. Laca, PhD.
3
Vyšlo v časopise:
Rozhl. Chir., 2017, roč. 96, č. 1, s. 18-24.
Kategória:
Původní práce
Súhrn
Úvod:
Podtlaková terapia patrí medzi najnovšie metódy riešenia komplikovane hojacich sa rán. Podporuje granuláciu, mechanicky sťahuje okraje rany, odstraňuje sekréty, znižuje kvantitatívne množstvo baktérií v rane a redukuje opuch. Okrem jej použitia na naštartovanie hojenia, je významné jej použitie pri fixácii meshovaných voľných kožných transplantátov v neideálnych podmienkach. Cieľom práce je potvrdenie základných indikácií fixácie transplantátov podtlakom v neideálnych podmienkach, stanovenie vplyvu kontaminácie defektu na prihojenie transplantátov s použitím podtlaku. Overenie použitia tejto fixácie v prípade defektov rôznej etiológie (trauma, ischémia). Optimalizovanie a určenie výhod a nevýhod tejto fixácie transplantátov v klinickej praxi a overenie efektivity fixácie meshovaných voľných kožných transplantátov.
Metódy:
Súbor 89 pacientov rôzneho pohlavia, veku, etiológie defektu v neideálnych podmienkach, štatistické vyhodnotenie percenta prihojenia v závislosti od etiológie, mikrobiálnej kontaminácie a lokalizácie defektu. Merané in vivo v mieste maximálnej dĺžky a šírky centimetrovým meradlom.
Výsledky:
V súbore 100% prihojenia transplantátu sme mali 68 pacientov, 65 mužov a 24 žien, vo vekových skupinách do 30 rokov 11 pacientov, 30−50 rokov 19 pacientov, 50−70 rokov 38 pacientov a nad 70 rokov 21 pacientov, s negatívnou mikrobiálnou kontamináciou v 20 prípadoch, kontamináciou jedným kmeňom v 33 prípadoch, kontamináciou dvoma kmeňmi v 22 prípadoch a kontamináciou troma kmeňmi v 14 prípadoch. Dosiahli sme 100% prihojenie v 68 prípadoch, 90−99% prihojenie v 7 prípadoch, 80−89% prihojenie v 5 prípadoch, 70−79% prihojenie v 7 prípadoch a súbory 60−69% a 50−59% prihojenia sme zlúčili, kvôli nízkemu počtu pacientov v týchto skupinách. 51 pacientov malo traumatický pôvod defektu, 22 malo ischemický pôvod defektu a 16 pacientov malo iný pôvod defektu. Zistili sme signifikantný vzťah medzi kontamináciou defektu a percentom prihojenia, ako aj závislosť veku pacienta a percentom prihojenia transplantátu.
Záver:
Fixácia meshovaných voľných kožných transplantátov podtlakom sa zdá byť výhodnou metódou fixácie u pacientov s defektami rôznej etiológie v neideálnych podmienkach, zvyšuje percento prihojenia a znižuje čas fixácie transplantátu, čím skracuje dĺžku hospitalizácie u pacientov. Dosiahli sme 100% prihojenie transplantátov s použitím tejto metódy fixácie. Zistili sme, že traumatický pôvod defektu nemá vplyv na percento prihojenia, ale ischemický pôvod defektu má signifikantný vplyv na percento prihojenia transplantátu. Takisto aj negatívna kontaminácia defektu má pozitívny vplyv na prihojenie transplantátu. Podobne ako kontaminácia troma mikrobiálnymi kmeňmi má signifikantný negatívny vplyv na percento prihojenia kožného transplantátu fixovaného podtlakom.
Kľúčové slová:
podtlaková terapia – NPWT − plastická chirurgia − kožné transplantáty − nehojace sa rany
Úvod
V liečbe chronických rán má aplikácia voľných kožných transplantátov svoje nezastupiteľné miesto. Voľný kožný transplantát je jediný uznávaný spôsob trvalej náhrady kože a patrí medzi najbežnejšie spôsoby krytia defektov.
Hneď po naložení na ranu je transplantát vyživovaný plazmatickou imbibíciou, nasledovanou inoskuláciou, až pokiaľ sa neobjaví revaskularizácia. Okamžite po priložení transplantátu na defekt dochádza k produkcii fibrínových vlákien a k fixácii transplantátu. Prvých 48 hodín dochádza k jeho výžive difúziou plazmatických tekutín. Od dvoch do štyroch dní dochádza k prerastaniu kapilár z lôžka do transplantátu – inoskulácii. Revaskularizácia riadená angiogenetickými faktormi sa ukončuje na 5. až 7. deň [1]. Z uvedeného je jasné, že stabilná fixácia transplantátu je mimoriadne dôležitá, aby nedošlo k narušeniu procesu inoskulácie a revaskularizácie buď pohybom transplantátu oproti lôžku alebo interpozitom, najčastejšie tekutinovým, ktoré bráni prihojeniu transplantátu. Pre prihojenie je dôležitá aj kvalita lôžka, na ktoré sa nakladá. V poslednom čase sa ako optimálny spôsob fixácie v neideálnych podmienkach zdá byť použitie podtlaku, ktorý minimalizuje rizikové faktory brániace prihojeniu transplantátu.
Metódy
Objektom nášho skúmania je retrospektívna štúdia súboru 89 nami odoperovaných pacientov za obdobie piatich rokov na Klinike plastickej chirurgie SZU FnsP FDR v Banskej Bystrici na Chirurgickej klinike a Transplantačnom centre UN JLF v Martine. Indikovali sme pacientov s neideálnymi podmienkami fixácie, ako sú nehomogénne lôžko, slabšia perfúzia, slabšie granulačné tkanivo, zvýšená secernácia defektu, zvýšená kontaminácia defektu, stabilná fixácia inak nedosiahnuteľná, rozsiahle plochy defektu.
Operačný postup pozostával z predchádzajúcej prípravy podtlakom, potom bol urobený debridement defektu, jeho zmeranie v mieste maximálnej dĺžky a šírky centimetrovým meradlom. Uvedomujeme si značnú nepresnosť tohto spôsobu merania plochy defektu, ale považujeme ho za postačujúci na naše ciele, čo je stanovenie efektivity metódy. Nasledovalo odobratie voľného kožného transplantátu elektrodematómom v hrúbke 0,2−0,3 mm najčastejšie z laterálnej strany stehna a jeho nameshovanie ručne skalpelom s otvormi do 1 cm dĺžky. Ako kontaktnú vrstvu sme použili vazelínou, alebo časticami striebra napustenú gázu, alebo PVA penu, v závislosti od technických možností pracoviska. Prenos podtlaku sme realizovali PU alebo PVA penou, na komerčne dostupný generátor, ktorého hladina podtlaku bola na hodnote 80−100 mmHg podľa doporučenia výrobcu. Používali sme generátory dvoch výrobcov.
Za prihojené boli považované transplantáty s neprehojenými otvormi do 1 cm po meshovaní a na okrajoch rany, vzniknutých v dôsledku posunu transplantátu pri nakladaní peny. Väčšie defekty sme považovali za parciálne prihojenie a zmerali sme ich v mieste maximálnej dĺžky A1-B1 a šírky C1-D1 centimetrovým meradlom a vypočítali percento prihojenia transplantátu oproti celkovej ploche defektu získanej zmeraním v mieste maximálnej dĺžky A-B a šírky defektu C-D. Pomer týchto dvoch rozmerov, ktorý ako závislá premenná vstupuje do analýz, odráža úspešnosť hojenia rany pacienta. Takto upravené vstupné dáta umožnili vytvorenie počiatočného generalizovaného lineárneho modelu, obsahujúceho všetky numerické (veľkosť rany, vek pacienta) a kategorické (pohlavie pacienta, etiológia rany) premenné. Efekty všetkých uvedených premenných v tomto, tzv. full modeli (FM), boli hodnotené na hladine významnosti α=0.05. Hlavné efekty premenných alebo ich interakcií bez schopnosti vysvetliť variabilitu hojenia rán boli z modelu odstránené step-by-step procedúrou čím vznikol tzv. minimálny adekvátny model (MAM). Následná analýza parametrov tohto modelu pomocou dvojfaktorovej analýzy kovariancie (ANCOVA s predpokladaným logistickým modelom) umožnila konštrukciu grafu zachycujúceho percentuálnu veľkosť nezhojenej rany na základe veku a pohlavia pacienta. Predikčná sila tohto výsledného modelu bola vypočítaná z hodnôt nulovej a reziduálnej deviacie. Surové frekvencie počtov pacientov v kontingenčnej tabuľke boli testované pomocou Pearsonovho chi-kvadrátového testu (χ²) s cieľom zistiť vplyv troch premenných (veku pacienta, kontaminácie a etiológie rany) na mieru úspešnosti hojenia. Rozdielnosť veľkosti plochy rany podľa pohlavia bola testovaná asymptotickým Wilcoxon-Mann-Whitney testom a rozdielnosť podľa etiológie pomocou Kruskal-Wallisovej analýzy rozptylu (Kruskal-Wallis non-parametric ANOVA) s použitím post-hoc procedúry pre jednotlivé dvojice porovnávaných skupín. Na grafickú reprezentáciu analýz boli použité boxploty. Matematické modelovanie, odhady parametrov ako aj grafická vizualizácia analýz bola uskutočnená v užívateľskom prostredí programu R, verzia 3.22, za použitia knižníc coin [2] a pgirmess [3].
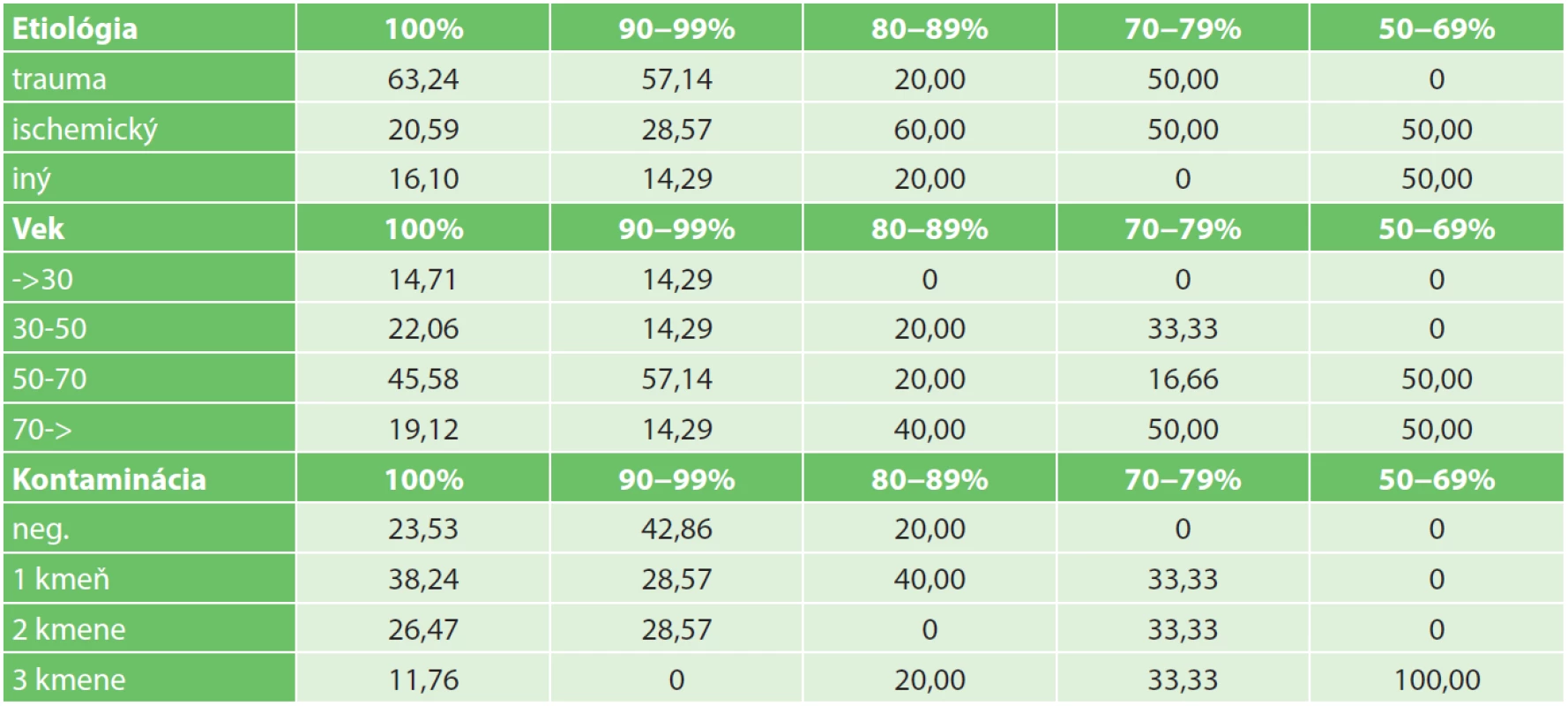
Súbor sme rozdelili do skupín podľa percenta prihojenia, na úplne neprihojené, prihojené na do 50 %, 50−60 %, 60−70 %, 70−80 %, 80−90 %, 90−99 % a úplne prihojené transplantáty.
Podľa etiológie defektu, sme súbor rozdelili na traumatické, ischemické a iné defekty.
Výsledky
V súbore bolo 89 pacientov, z toho 65 mužov, čo predstavuje 73,03 % pacientov súboru a 24 žien, čo predstavuje 26,97 % pacientov v súbore. Etiologicky bola najpočetnejšia skupina traumatických defektov v počte 51, čo predstavuje 57,30 % pacienta, Ischemický pôvod defektu malo 22 pacientov, čo je 24,72 % pacienta a Iný pôvod defektu malo 16 pacientov, čo je 17,98 % všetkých pacientov.
Vekové rozvrstvenie je nasledujúce. V skupine do 30 rokov je 11 pacientov, čiže 12,35 %. V skupine od 30−50 rokov je 19 pacientov , čo predstavuje 21,35 % celkového počtu pacientov. V skupine od 50−70 rokov , kde je 38 pacientov, čiže 42,70 % % počtu pacientov. V skupine nad 70 rokov je 21 pacientov, čiže 23,60 %.
V celom súbore nedošlo ani v jednom prípade ku kompletnej strate transplantátu. Najhorší výsledok bol v skupine 50−59% prihojenia v počte 1 pacient a v skupine 60−69% prihojenia takisto v počte 1 pacient. V 76,40 % sme dosiahli 100% prihojenie, 90−99% prihojenie bolo dosiahnuté v 7,87 % prípadov, 80−89% prihojenie v 5,62 % prípadov, 70−79% prihojenie v 7,87 % prípadov, 60−69% prihojenie v 1,12 % prípadov a rovnako 50−59% prihojenie v 1,12% prípadov.
Celkovo bol v 22,47 % prípadov negatívny kultivačný záchyt, v 37,08 % bol vykultivovaný jeden mikrobiálny kmeň, v 24,72 % prípadoch dva mikrobiálne kmene a v 15,73 % prípadoch tri mikrobiálne kmene (Tab. 1.).
V nasledujúcom grafe uvádzame konkrétne kmene mikroorganizmov vykultivovaných z defektov. Za zmienku stojí pomerne vysoký záchyt kmeňov Pseudomonas aeruginosa v 18 prípadoch a Staphylococcus aureus v 22 prípadoch. Bola zachytená aj fekálna flóra v podobe kmeňov Escherichia Coli v 6 prípadoch a Enterococcus faecalis v počte 11 prípadov. (Graf 1)

Diskusia
Bischoff a kol. publikovali vo svojej práci na súbore 478 voľných kožných transplantátov u pacientov z rokov 1994−2001 fixovaných podtlakom iba u 11 pacientov parciálne prihojenie ( u týchto pacientov bolo slabšie vaskularizované lôžko rany, napríklad s obnaženými šľachami) transplantátu. Ku kompletnej strate celého transplantátu došlo v troch prípadoch, kde u všetkých bola zistená pseudomonádová infekcia v rane. Vo väčšine prípadov použili transplantát odobratý z laterálnej strany stehien v hrúbke 0,3−0,4 mm meshovaný 1:3 s PVA bielou penou na R drenáži ako zdroji podtlaku, s podtlakom 60−80 kPa po dobu 5 dní [4].
Llanos a kol. v randomizovanej dvojito zaslepenej kontrolovanej štúdii u 60 pacientov s popáleninami, pri vylúčení polytraumatizovaných pacientov a pacientov so stratou kože z viac ako 20 % povrchu tela, kde jednej skupine naložili NPWT na 80 mmHg podtlaku a kontrolnej skupiny bez napojenia na podtlakový systém, pričom straty VTK hodnotili na štvrtý pooperačný deň, zistili stratu 0,0 cm2 voľného kožného transplantátu oproti 4,5 cm2 u kontrolnej skupiny. Došlo aj ku skráteniu hospitalizácie z 17 dní kontrolnej skupiny na 13,5 dňa v NPWT skupine. VTK aplikovali po chirurgickom debridemente, meshovaný bol skalpelom ručne, alebo v pomere 1:1,5 meshovacím zariadením, fixovaný stehmi a parafinom napustenou gázou cez fenestrovanú silikónovú kanylu v polyuretánovej pene, napojenú na centrálny odsávací systém s podtlakom 80 mmHg[5]. Naproti tomu Stone a kol. v svojej práci na 40 traumatologických pacientoch za január 2001 až január 2003, porovnávali prihojenie kožných transplantátov u pacientov s NPWT fixáciou a fixáciou bolusom gázy, z ktorých 21 rán bolo fixovaných NPWT a 23 klasickým bolusom gázy. Transplantáty odoberali elektrodermatómom a meshovali. Fixácia trvala 4,8 dňa u NPWT a 5,2 dňa u gázovej fixácie. K neprihojeniu došlo len v jednom prípade v kontrolnej skupine. Nepreukázal sa signifikantný rozdiel medzi NPWT a klasickou fixáciou transplantátu [6]. Azzopardi a kol. vo svojej práci analyzovali 220 štúdií z ktorých 38 splnilo EBM kritériá. Aktuálne najlepšie dôkazy podporujú 2 doplňujúce trendy vysvetľujúce mechanizmy, ktoré prispievajú k zlepšeniu prihojenia sa transplantátov. Aktívna stimulácia mitózy epitelu, NPWT vytvára mechanický ťah, ktorý stimuluje niekoľko signálnych dráh stimulujúcich rast a s mitózou spojené epiteliálne transkripčné faktory. Negatívny podtlak tiež podporuje mikrocirkuláciu, stimuluje angiogenézu a integritu bazálnej membrány (stupeň C). V prevencii komplikácií: výrazne znižuje nadvihnutie štepu edémom, exsudátom, hematóm pod transplantátom a znižuje strihový mechanizmus v porovnaní s tradičnými metódami fixácie (stupeň B). Negatívny podtlak podporuje významné kvalitatívne zlepšenie v štúdiách hodnotiacich konečný výsledok transplantácie (úroveň 1b). Úloha NPWT v prevencii infekcie je však nejednoznačná a je potrebný jej ďalší výskum. NPWT zvyšuje množstvo a kvalitu prihojenia tenkého voľného kožného transplantátu v porovnaní s tradičnými metódami fixácie. Výhody sú najmä u nepravidelne tvarovaných, technicky náročných rán a suboptimálnom recipientom lôžka rany, kde sa zdá, že je najlepšou metódou v súčasnej dobe k dispozícii [7].
Chong a kol. skúmal možnosť fixácie voľných kožných transplantátov pomocou NPWT na skupine 8 pacientov. Ich spoločným menovateľom bola nerovnomerná spodina defektu, s komplikovanou klasickou fixáciou transplantátu. Použil podtlak 100 mmHg z centrálneho odsávania na 5 dní s preväzom po prvých 3 dňoch. Dosiahol úspešnosť prihojenia 97 %. Popísal výhody NPWT fixácie, ako je spoľahlivá imobilizácia s nevytvorením serómov a hematómov pod transplantátom. Upozornil na to, že úroveň podtlaku pod hladinou 80 mmHg nepostačovala na stabilnú fixáciu transplantátu [8].
Scherer a kol. v retrospektívnej štúdii porovnával prihojenie NPWT fixovaných voľných kožných transplantátov a transplantátov fixovaných bolusom pri rekonštrukčných výkonoch u 61 pacientov. 27 pacientov liečených fixáciou bolusom gázy a 34 liečených NPWT fixáciou voľného kožného transplantátu. U 8 pacientov došlo k neprihojeniu a z toho 7 v skupine so štandardnou fixáciou bolusom gázy. Preukázal signifikantné zlepšenie prihojenia oproti klasickej metóde fixácie [9].
Vzhľadom na to, že sa jedná o metódu relatívne novú a doposiaľ existuje len málo štúdií skúmajúcich efektivitu podtlakovej fixácie voľných kožných transplantátov, je ťažké stanoviť závery spĺňajúce kriteriá evidence based medicine s veľkou výpovednou hodnotou. Poväčšine sa jedná o retrospektívne štúdie, klinické pozorovania a empirické závery na základe vlastnej skúsenosti. Z publikovaných prác jednoznačne vyplýva efektivita NPWT fixácie voľných kožných transplantátov, čo sa týka pevnosti a stability fixácie oproti spodine. Optimálne je ju používať v prípade nerovného a komplikovaného profilu spodiny lôžka rany. Hlavne u podmienok, kde je stabilná fixácia inak nedosiahnuteľná. Podobne je to aj v prípadoch secernujúcej, alebo kontaminovanej rany, kde NPWT poskytuje účinné a permanentné odstraňovanie serómu a hematómu v prevencii interpozita medzi lôžkom rany a transplantátom, čím výrazne prispieva k prihojeniu transplantátu na lôžko. Ako už bolo spomenuté štúdie popisujú znásobenie antiinfekčného pôsobenia povidon jódu v rane pri súčasnom použití NPWT [10], čím znižujú mikrobiálnu záťaž rany, zmenšujú množstvo baktérií mechanickým odsávaním baktérií samých, ale aj ich metabolitov, ako aj pri skladaní systému bránia strhnutiu transplantátu spolu s krytím. Tým sa znižuje pravdepodobnosť vytvorenia interpozita medzi transplantátom a lôžkom rany. V neposlednom rade NPWT fixácia bráni vysychaniu kožného transplantátu a udržuje optimálnu hladinu vlhkosti v rane, čím povzbudzuje imbibíciu a tým prihojenie transplantátu. V prípade ideálnych podmienok, u nízkokontaminovaných a nízkosecernujúcich rán na miestach ľahko fixovateľných však NPWT fixácia neposkytuje žiadny prínos oproti klasickej metóde fixácie bolusom gázy. Skôr zvyšuje náklady na liečbu u pacienta [11].
V súlade s hore uvedenými závermi sme dosiahli, že z celého súboru 87 pacientov sa nám prihojili všetky transplantáty. Dosiahli sme teda 100% prihojenie podtlakom fixovaných voľných kožných transplantátov. Parciálne prihojenie sa dosiahlo v 21 prípadoch, čo predstavuje 23,6 %, čo je mierne vyššia hodnota ako u predchádzajúcich prác, kde sa parciálne prihojenie vyskytlo zo 478 voľných kožných transplantátov, iba u 11 pacientov, čo je 2,30 % [4] u ktorého však došlo k neprihojeniu v 3 prípadoch infekcie Pseudomonas aeruginosa, alebo 95% a vyššie prihojenie u všetkých pacientov podľa Blackburna [12]. V Korberovej štúdii v NPWT fixovanej skupine sa dosiahla 92,9% pravdepodobnosť prihojenia transplantátu [13]. Z našej štúdie vyplýva, že NPWT fixácia vykazuje výrazne vysoké percento prihojenia transplantátu v neideálnych podmienkach 100 %. Keď vezmeme do úvahy aj relatívne vysoký počet pacientov 7, čo je 7,87 % všetkých pacientov nachádzajúci sa v skupine 90−99% prihojených, čo v klinickom ponímaní znamená takmer úplne prihojený, potom počet v skupine parciálne prihojených klesne na 14, čiže 15,73 %. Uvedené údaje demonštrujú v súlade s doteraz publikovanými závermi vysokú efektivitu podtlakovej fixácie v neideálnych podmienkach oproti spodine defektu.
Pacientov s traumatickým pôvodom defektu bolo 51, čo predstavuje 57,30 % všetkých pacientov. Ich vysoký počet súvisí so spoluprácou, ktorú máme s Oddelením traumatológie FnsP FDR BB. Ich percento prihojenia sa v prvých dvoch najlepších skupinách, a síce 100% a 90−100 % prihojených pohybuje od 63,24 po 57,14 % a následne klesá na 20 a 50 % v skupinách s 80−89% a 70−79% prihojením a klesá na 0 v poslednej kategórii, ktorá však obsahuje len dvoch pacientov a je málo reprezentatívna. Môžeme preto skonštatovať, že traumatický pôvod defektu nemá výraznejší vplyv na % prihojenia kožného transplantátu fixovaného podtlakom.
U pacientov s ischemickým pôvodom defektu sme dosiahli nasledujúce počty. Je ich 22, čo je 24,72 % pacientov. V skupine 100% prihojených a v skupine 90−99% prihojených transplantátov ich je 20,59 % a 28,57 %. V skupine 80−89% prihojenia počet stúpa na 60 % a v skupinách 70−79% prihojenia a 50−69% prihojenia na 50 %. Jedná sa o 2,1 a 2,9násobný nárast, čo nás oprávňuje k tvrdeniu, že ischemický pôvod defektu má súvis so zhoršením percenta prihojenia podtlakom fixovaných voľných kožných transplantátov.
U inej etiológie defektu je zastúpených 16 pacientov, čo predstavuje 17,98 % všetkých pacientov. Nakoľko predstavujú etiologicky veľmi nesúrodú skupinu pacientov, ich štatistické vyhodnotenie je len doplňujúce a nemá veľkú výpovednú hodnotu. V skupine 100% prihojených transplantátov je ich 16,10 %, v skupine 90−99% prihojených transplantátov je 14,29 %, skupina 80-89% prihojených ich obsahuje 20 %, v skupine 70−79% prihojených nie sú zastúpení a v skupine 50−69% prihojenia transplantátu ich je 50 %
Zaujímavejšie sa javí vzťah medzi vekom pacienta a percentom prihojenia defektu. Ako bolo spomenuté, bol súbor rozdelený na skupiny do 30 rokov, 30–50 rokov, 50 až 70 rokov a nad 70 rokov.
Pacienti prvej vekovej skupiny do 30 rokov sa nachádzali len u defektov so 100% a 90−99% prihojením vo výške 14,71 % a 14,29 %. V kategóriách so slabším prihojením 80−89 %, 70−79 % a 50−69 % sa nevyskytovali. Možno povedať, že pacienti vo veku do 30 rokov mali veľmi dobré prihojenie transplantátov fixovaných podtlakom a mladý vek pozitívne vplýva na % prihojenia.
Pacienti vekovej skupiny 30−50 ročných sa v kategórii 100% prihojených vyskytovali v 22,06 %, v kategórii 90−99% v 14,29 %, v kategórii 80−89% prihojených v 20 %, v kategórii 70−79% prihojenia v 33,33 % a v kategórii 50−69% prihojenia transplantátu pacienti uvedenej vekovej kategórie neboli. Rozdiely tak markantné v predchádzajúcej vekovej kategórii sa nám tu stierajú a rozdiely sú nesignifikantné.
Pacienti v skupine 50−70 ročných majú 100% prihojenie v 45,58 % prípadoch, v kategórii 90−99% prihojenie v 57,14 % prípadoch, nasleduje pokles na 20 % v kategórii 80−89% prihojenia a 16,66 % v kategórii 70−79% prihojenia a znova vzostup na 50 % v kategórii 50−69% prihojenia. Čiže pacienti uvedenej kategórie sa hoja buď veľmi dobre, alebo veľmi zle, v závislosti od iných podmienok.
Najjednoznačnejšia je skupina pacientov nad 70 rokov, ktorá má 21 pacientov, čo predstavuje 23,60 % pacientov. Pacienti tejto vekovej skupiny sú v kategórii 100% prihojených transplantátov zastúpení v 19,12 % a v kategórii 90−99% prihojených transplantátov v 14,29%. Nasleduje viac ako dvojnásobný vzostup v kategórii 80−89% prihojených na 40 % a v kategóriách 70−79% a 50−69% prihojených transplantátov na 50 % pacientov. Z uvedeného jednoznačne vyplýva, že vysoký vek nad 70 rokov značne zhoršuje percento prihojenia podtlakom fixovaných voľných kožných transplantátov.
Ďalej by sme rozobrali vzťah medzi prihojením podtlakom fixovaného voľného kožného transplantátu a kontamináciou defektu. Celý súbor bol rozdelený na 4 skupiny. Skupinu s negatívnym kultivačným záchytom, s vykultivovaným jedným kmeňom, dvoma kmeňmi , alebo troma kmeňmi.
Skupinu s negatívnou kultiváciou tvorí 20 pacientov, čo predstavuje 22,47 % všetkých pacientov. Títo pacienti boli v 22,53 % zastúpení v skupine 100% prihojených transplantátov, v 42,86 % v skupine 90−99% prihojených transplantátov a v 20 % v skupine 80−89% prihojených transplantátov. V ostatných skupinách s najhorším percentom prihojenia, 70−79% a 50−69% sa nevyskytovali. Preto z uvedených faktov vyplýva, že negatívny kultivačný záchyt ma priaznivý vplyv na percento prihojenia podtlakom fixovaných voľných kožných transplantátov.
Skupinu s vykultivovaným jedným kmeňom tvorí 33 pacientov, čo predstavuje 37,08 % všetkých pacientov. Títo pacienti boli v 38,24 % zastúpení v skupine 100% prihojených transplantátov, v 28,57 % v skupine 90−99% prihojených transplantátov a v 40 % v skupine 80−89% prihojených transplantátov. V skupine 70−79% prihojenia ich bolo 33,33 % a v skupine 50−69 % sa nevyskytovali. Rozdiely medzi jednotlivými skupinami sú minimálne a nejednoznačné.
Skupinu s vykultivovanými dvoma kmeňmi tvorí 22 pacientov, čo predstavuje 24,72 % všetkých pacientov. Títo pacienti boli v 26,47 % zastúpení v skupine 100% prihojených transplantátov, v 28,57 % v skupine 90−99% prihojených transplantátov a 0 % v skupine 80−89% prihojených transplantátov. V skupine 70−79% prihojenia ich bolo 33,33 % a v skupine 50−69% sa nevyskytovali. Rozdiely medzi jednotlivými skupinami sú aj v tomto prípade minimálne a nejednoznačné.
Skupinu s vykultivovanými troma kmeňmi tvorí 14 pacientov, čo predstavuje 15,73 % všetkých pacientov. Títo pacienti boli v 11,76 % zastúpení v skupine 100% prihojených transplantátov, a 0 % v skupine 90−99% prihojených transplantátov, v 20 % v skupine 80−89% prihojených transplantátov. V skupine 70−79% prihojenia ich bolo 33,33 % a v skupine 50−69% prihojených sa vyskytovali v 100 %. Absolútne číslo 100 % v prípade skupiny s najhorším prihojením transplantátu 50−69% a 20% a 33,33 % v skupinách s 80−89% a 70−79% prihojením transplantátu jednoznačne poukazuje na fakt, že kontaminácia tromi mikrobiálnymi kmeňmi zhoršuje percento prihojenia podtlakom fixovaných voľných kožných transplantátov.
Potvrdzuje sa nám záver, že kontaminácia defektu má vo všeobecnosti negatívny vplyv na percento prihojenia podtlakom fixovaných voľných kožných transplantátov. Prítomnosť výrazne patogénnych kmeňov, ako sú E.Coli, Staphylococcus aureus, Pseudomonas aeruginosa a Klebsiela pneumoniae vykultivovaných v skupine 50−69% prihojenia podtlakom fixovaných voľných kožných transplantátov, má podobný efekt a prispieva k zhoršeniu prihojenia. Ako už bolo spomenuté štúdie popisujú znásobenie antiinfekčného pôsobenia povidon jódu v rane pri súčasnom použití NPWT [10], čím znižujú mikrobiálnu záťaž rany, zmenšujú množstvo baktérií mechanickým odsávaním baktérií samých, ale aj ich metabolitov. Tento fakt nám potvrdzujú aj závery nášho výskumu. Napriek kontaminácii viacerými mikroorganizmami sme dosiahli prihojenie všetkých transplantátov , aj keď v rôznom rozsahu.
ZÁVER
Metóda fixácie VTKž podtlakom je alternatívou klasickej fixácie bolusom gázy. Po úvodnej eufórii z jej používania sa vyprofilovali indikácie, pri ktorých je jej použitie efektívne, aj vzhľadom na náklady s ňou spojené [14]. Existujú aj konsenzuálne dokumenty expertov majúce snahu o stanovenie indikácií a podmienok jej použitia. Táto metóda sa ukázala indikovaná na použitie v neideálnych podmienkach nakladania voľných kožných transplantátov [15,16,17]. Hlavne u pacientov s nehomogénnym lôžkom rany a stabilnou fixáciou inak nedosiahnuteľnou, ako aj u prípadov vysoko secernujúcich a viac kontaminovaných rán, u rán so slabšou spodinou v zmysle slabšieho granulačného tkaniva a u rozsiahlych defektov. Nevyžaduje imobilizáciu pacienta a umožňuje včasnú rehabilitáciu pacienta, čím urýchľuje a skracuje čas hospitalizácie [18].
V našom výzkume sme sledovali vplyv etiológie defektu, veku pacienta, kontamináciu mikroorganizmami na percentuálne prehojenie defektu a zistili sme signifikantnú závislosť percenta prihojenia od nasledujúcich faktorov.
So stúpajúcim vekom stúpa pravdepodobnosť, nekompletného prihojenia transplantátu, tj. rana zostáva nedoliečená, pričom je tento trend oveľa zreteľnejší u mužov ako u žien a takisto sme ďalej jednoznačne preukázali signifikantné vzťahy medzi prihojením a vekom pacienta, či kontamináciou a percentom prihojenia voľného kožného transplantátu. Štatisticky nepreukázateľný sa javí iba vplyv etiológie rany na jej hojenie. V týchto prípadoch sme boli schopní vysvetliť približne jednu pätinu variability hojenia. V tomto prípade má najhorší výsledok ischemický pôvod defektu.
Pri hodnotení tejto metódy fixácie treba vziať do úvahy aj benefity týkajúce sa zjednodušenia ošetrovateľskej starostlivosti o pacienta, pretože nevyžaduje tak časté preväzy a v neposlednom rade zlepšuje komfort pacienta a aj jeho okolia, vzhľadom na jeho bariérovú funkciu [19,20]. Treba však poznamenať, že v neindikovaných prípadoch nemá prínos k pravdepodobnosti prihojenia oproti klasickej metóde fixácie voľných kožných transplantátov.
Konflikt záujmov
Autori článku vyhlasujú, že nie sú v súvislosti so vznikom tohto článku v konflikte záujmov a že tento článok nebol publikovaný v žiadnom inom časopise.
MUDr. Jozef Ulianko
Nová 2890/13
962 21 Lieskovec
e-mail: jofo.ulianko@gmail.com
Zdroje
1. Seyhan T. Split-thickness skin grafts, skin grafts indications, applications and current research. On line, Available from: http://www.intechopen.com/books/skin-grafts-indications-applications-and-current-research/split-thickness-grafts.
2. Giraudoux P. Data analysis in ecology. R package version 1.6.4.2016; On-line, Available from: www: https://cran.r-project.org/ web/packages/ pgirmess/ pgirmess.pdf>
3. Hothorn T, Hornik K, Mark A, et al. Implementing a class of permutation tests: the coin package. J Stat Softw 2008;28:1−23.
4. Bischoff M, Maier D, Sarkar M, et al. Vacuum-sealing fixation of mesh grafts. Eur J Plast Surg 2003;26:186−90.
5. Llanos S, Danilla S, Barraza C, et al. Effectiveness of negative pressure closure in the integrationof split thickness skin grafts: a randomized, double-masked, controlled trial. Ann Surg 2006;244:700−5.
6. Stone P, Prigozen J, Hofeldt M, et al. Bolster versus negative pressure wound therapy for securing split-thickness skin grafts in trauma patients. Wounds Wounds. 2004;16:219–23
7. Azzopardi EA, Boyce DE, Dickson WA, et al. Application of topical negative pressure (vacuum-assisted closure) to split-thickness skin grafts: a structured evidence-based review. Ann Plast Surg 2013;70:23−9.
8. Chong SJ, Liang WH, Tan BK. Use of multiple VAC devices in the management of extensive burns: total body wrap concept. Burns 2010;36:e127−e129.
9. Scherer SS, Pietramagiori G, Mathews JC, et al. The mechanism of action of vacuum-assisted closure device. Plast Reconstr Surg 2008;122:786−97.
10. Ngo Q, Vickery K, Deva AK. PR24. Effects of combined topical negative pressure (TNP) and antiseptic instillation on pseudomonas biofilm. ANZ J Surg 2007;77(suppl 1):A67.
11. Thorne C, Grabb WC. Grabb and Smith‘s plastic surgery. 6th ed. Philadelphia, Wolters Kluwer/Lippincott Williams & Wilkins 2007.
12. Blackburn JH 2nd, Boemi L, Hall WW, et al. Negative-pressure dressings as a bolster for skin grafts. Ann Plast Surg 1998;40:453−7.
13. Körber A, Franckson T, Grabbe S, et al. Vacuum-assisted closure device improves the take of mesh grafts in chronic leg ulcer patients. Dermatology 2008;216:250−6.
14. Šimek M, Bém R. Podtlaková léčba ran. Praha, Maxdorf 2013.
15. Evangelista MS, Kim EK, Evans GR, et al. Management of skin grafts using negative pressure therapy: the effect of varied pressure on skin graft incorporation. Wounds 2013;25:89−93.
16. Fabian TS, Kaufman HJ, Lett ED, et al. The evaluation of subatmospheric pressure and hyperbaric oxygen in ischemic full-thickness wound healing. Am Surg 2000;66:1136–43.
17. Gabriel A, Shores J, Bernstein B, et al. A clinical review of infected wound treatment with Vacuum Assisted Closure (V.A.C.) therapy: experience and case series. Int Wound J 2009;6( suppl 2):1−25.
18. Vistnes LM. Grafting of skin. Surg clin North Am 1977;57:939–60.
19. Krtička M, Ira D, Nekuda V, et al. Primární aplikace podtlakové terapie u otevřených zlomenin III. Stupně a její vliv na vznik infekčních komplikací. Acta Chir Orthop Traumatol Čech 2016;839:117–22.
20. Krtička M, Mašek M. Využití podtlakové terapie v traumatologii. In Šimek M, Bém R. Podtlaková léčba ran. Praha, Maxdorf 2013:108–24.
21. Core R Team. R: A language and environment for statistical computing. R Foundation for Statistical Computing. Vienna 2016; on line, Available from www.R/project.org>. ISBN 3-900051-07-0.
22. Davydov IuA, Larichev AB, Abramov Aiu. [Wound healing after vacuum drainage. [rus] Khirurgiia 1992;21–6.
23. Jeffery SL. Advanced wound therapies in the management of severe military lower limb trauma: a new perspective. Eplasty 2009;9:e28.
24. Kiyokawa K, Takahashi N, Rikimaru H, et al. New continuous negative-pressure and irrigation treatment for infected wounds and intractable ulcers. Plast Reconstr Surg 2007;120:1257–65.
25. Malmsjö M, Ingemansson R, Martin R, et al. Negative-pressure wound therapy using gauze or open-cell polyurethane foam: similar early effects on pressure transduction and tissue contraction in an experimental porcine wound model. In Wound Repair Regen 2009;17:200–5.
26. Morykwas MJ, Faler BJ, Pearce DJ, et al. Effects of varying levels of subatmospheric pressure on the rate of granulation tissue formation in experimental wounds in swine. Ann Plast Surg 2001;47:547–51.
27. Kamolz LP, Andel H, Haslik W, et al. Use of subatmospheric pressure therapy to prevent burn wound progression in human: first experiences. Burns 2004;30:253–8.
28. Fraccalvieri M, Zingarelli E, Ruka E, et al. Negative pressure wound therapy using gauze and foam: histological, immunohistochemical and ultrasonography morphological analysis of the granulation tissue and scar tissue. Preliminary report of a clinical study. Int Wound J 2011;8:355–64.
29. Calderon, WL, Llanos S, Leniz P, et al. Double negative pressure for seroma treatment in trocanteric area. Ann plast surg 2009;63:659–60.
30. Hira M, Tajima S. Biochemical study on the process of skin graft take. Ann Plastic Surg 1992;29:47–54.
31. Walgenbach KJ, Starck JB. Induction of angiogenesis following vacuum sealing. Z Wundheil 2000;13:9–10.
32. Morykwas MJ, Argenta LC, Shelton-Brown EI, et al. Vacuum-assisted closure: a new method for wound control and treatment: animal studies and basic foundation. Ann Plast Surg 1997;38:553–62.
33. Mouës CM, Vos MC, van den Bemd GJ, et al. Bacterial load in relation to vacuum-assisted closure wound therapy: a prospective randomized trial. Wound Repair Regen 2004;12:11–7.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicínaČlánok vyšiel v časopise
Rozhledy v chirurgii

2017 Číslo 1
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- MUDr. Lenka Klimešová: Multiodborová vizita je kľúč k efektívnejšej perioperačnej liečbe chronickej bolesti
- Realita liečby bolesti v paliatívnej starostlivosti v Nemecku
Najčítanejšie v tomto čísle
- Vnitřní kýla jako příčina ileu tenkého střeva
- Kolorektální karcinom − význam lokalizace primárního nádoru
- Iatrogénne lézie žlčových ciest vyžadujúce chirurgickú rekonštrukciu − prezentácia a klasifikácia poranení, spôsob rekonštrukcie, hodnotenie výsledkov
- Skúsenosti s liečbou hepatoblastómu u najmenších detí – využitie predoperačnej 3D virtuálnej analýzy MeVis pri resekciách pečene
