-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Význam předoperačně zjištěné extramurální vaskulární invaze v léčbě karcinomu rekta
The importance of pre-operative MRI-detected extramural vascular invasion in the treatment of rectal carcinoma
Introduction:
Extramural vascular invasion (EMVI) is associated with a poor prognosis in patients with rectal carcinoma. Patients with proven vascular invasion have a shorter progression-free survival and overall survival. Until recently, vascular invasion had been identified primarily by pathologists. Currently, EMVI can be detected preoperatively by magnetic resonance imaging used for rectal cancer staging. Our study aimed at verifying the effect of pre-operative EMVI detection on PFS after resection and comparing this interval (PFS) to the group of patients with vascular invasion identified and confirmed by pathologists.Methods:
Patients who underwent surgery for rectal carcinoma at our Surgical Department in the years 2012−2016 were included in the group and were followed for local recurrence or systemic progression of the disease. The median follow-up was 36 months. In this group, we then retrospectively evaluated MR EMVI and at the same time the presence of tumor vascular invasion from the resected specimen. The relationship of both prognostic markers to PFS was compared.Results:
Tumor vascular invasion as well as positive extramural vascular invasion on MRI found preoperatively in our group had a statistically significant negative effect on the progression-free survival compared to the group without evidence of EMVI or vascular invasion.Conclusion:
Positive extramural vascular invasion found on MRI during rectal cancer staging is associated with a poor prognosis. It is one of the prognostically negative factors and referral of these patients for outpatient care should receive special attention because even after radical resection with a negative resection line there is a risk of early progression of the disease.Key words:
rectal carcinoma − extramural vascular invasion – progression-free survival
Autoři: B. Hemmelová 1; Š. Bohatá 2; J. Kyclová 3; Z. Kala 1
; I. Penka 1
Působiště autorů: Chirurgická klinika FN Brno Bohunice 1; Klinika Radiologie a nukleární medicíny FN Brno Bohunice 2; Ústav patologie FN Brno Bohunice 3
Vyšlo v časopise: Rozhl. Chir., 2018, roč. 97, č. 4, s. 172-175.
Kategorie: Původní práce
Souhrn
Úvod:
Extramurální vaskulární invaze (EMVI) je spojována s negativní prognózou pacientů s karcinomem rekta. Pacienti s prokázanou vaskulární invazí mají kratší dobu přežití i kratší dobu do progrese onemocnění (PFS). Dosud byla angioinvaze zjištěna především patology z resekátu, dnes je možné ji rozpoznat i při stagingovém vyšetření na magnetické rezonanci (MRI) již předoperačně. Naše studie měla za cíl ověřit vliv předoperačně prokázané EMVI na dobu do progrese onemocnění (PFS) po provedené resekci a porovnat tento interval (PFS) se skupinou pacientů s angioinvazí potvrzenou patology ve vyšetřeném resekátu.Metody:
Do souboru byli zařazeni pacienti operovaní na našem pracovišti s adenokarcinomem rekta v letech 2012−2016, u kterých byl po operaci sledován výskyt lokální recidivy či systémové progrese onemocnění. Medián doby sledování byl 36 měsíců. V tomto souboru jsme následně retrospektivně zhodnotili MR EMVI a současně byla zjišťována přítomnost nádorové vaskulární invaze z hodnocení resekátu. Byla porovnána souvislost obou těchto prognostických markerů s dobou do progrese onemocnění (PFS).Výsledky:
Angioinvaze zjištěná patology, stejně jako pozitivní extramurální vaskulární invaze zjištěná předoperačně měly v našem souboru statisticky významně negativní vliv na dobu do progrese onemocnění v porovnání se skupinou bez prokázané angioinvaze.Závěr:
Pozitivní extramurální vaskulární invaze zjištěná na MRI při stagingu karcinomu rekta je jedním z prognosticky negativních faktorů, tito pacienti by měli být pečlivě dispenzarizováni, protože i po provedené radikální resekci s negativní resekční linií je u nich riziko časné progrese onemocnění.Klíčová slova:
karcinom rekta − extramurální vaskulární invaze – doba do progreseÚVOD
Karcinom rekta je jednou z nejčastějších příčin mortality při onemocnění zhoubnými nádory. V České republice se na ní podílejí 4,4 % dle údajů NOR, přestože jeho incidence každoročně mírně klesá [1,2,3]. Základem indikace správného léčebného postupu je přesný staging a podle něj pak navazující léčba vztažená ke klinickému stadiu v době stanovení diagnózy. Radikální chirurgická resekce je jednou z podmínek úplného vyléčení. K posouzení radikality plánované resekce je právě přesný staging, který vychází především z klinického vyšetření a vyšetření transrektálním ultrazvukem v časných stadiích, v pokročilých pak vyšetřením na magnetické rezonanci s vysokým rozlišením (MRI).
Obraz získaný vyšetřením MRI se velmi blíží mikroskopickému vyšetření na úrovni histopatologického vyšetření resekátu [4]. Vyšetření tak zhodnotí lokální pokročilost nádoru T staging, ale také postižení lymfatických uzlin v oblasti mezorekta a v malé pánvi, zhodnotí radiální resekční linii a vzdálenost nádorových buněk od této linie. S vysokou senzitivitou a specificitou lze zjistit i prognostické markery, jako jsou extramurální vaskulární invaze (EMVI) a vzdálenost vitálních nádorových buněk do cirkulární resekční linie (CRM) [5,6].
Na základě těchto informací je možno zhodnotit riziko lokální recidivy, ale také vzdálené diseminace a stanovit optimální léčebný postup.
Extramurální vaskulární invaze (EMVI) je definována jako infiltrace cév nádorovými buňkami zevně od lamina muscularis propria, v resekátu je popisována jako infiltrace endotelu cév nádorovými buňkami, což vede k zesílení jejich stěny [7]. Extramurální nádorová invaze na MRI (mrEMVI) je tak definována jako shodná intenzita nádorového signálu s intenzitou v oblasti cév zasažených nádorovou infiltrací (Obr. 1). EMVI je důležitý prognostický faktor nezávislý na stadiu onemocnění a nezávislý na CRM pozitivitě [8]. Zatímco TNM klasifikace vychází z hloubky invaze vlastního nádoru a postižení lymfatických uzlin, 25–30 % pacientů umírá na metastatické postižení, což podtrhuje význam extramurální vaskulární invaze, je to nezávislý prognostický faktor lokální recidivy i vzdálené diseminace onemocnění.
Obr. 1. Ložisko extramurální vaskulární invaze (označeno šipkou) Fig. 1: A vein with eMVI on MRI image (see arrow) 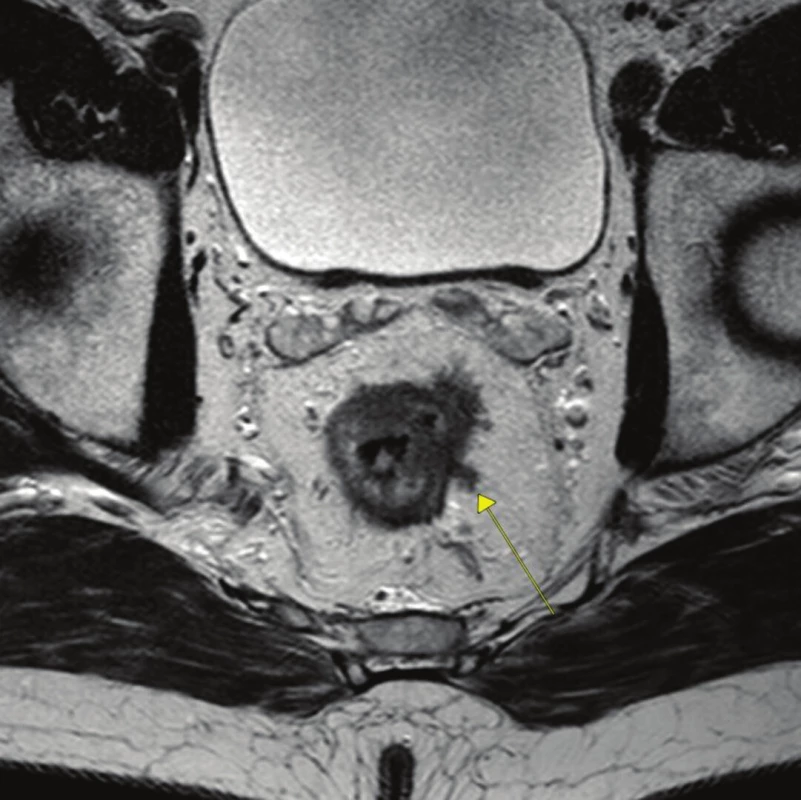
METODY
Soubor pacientů
Do souboru byli zařazeni pacienti léčení na Chirurgické klinice FN Brno pro karcinom rekta v letech 2012–2016, u kterých byl pooperačně sledován výskyt lokální recidivy či systémové progrese onemocnění. V tomto souboru pacientů byla vyhodnocena přítomnost angioinvaze v resekátu a retrospektivně vyhodnocena přítomnost EMVI dle vstupního MRI. V případě, že byla pacientům podána neoadjuvantní léčba, bylo hodnoceno vyšetření po proběhlé léčbě. V rámci dispenzarizace po operaci byl sledován výskyt lokální recidivy či systémové progrese onemocnění, medián doby sledování byl 36 měsíců. Porovnávána byla souvislost obou těchto prognostických markerů s dobou do progrese onemocnění PFS.
Do sledovaného souboru bylo zařazeno 120 pacientů, medián doby sledování v našem souboru byl 36 měsíců, minimum 6 měsíců, maximu 60 měsíců, šlo o pacienty ve II.–IV. klinickém stadiu onemocnění. Stručná charakteristika souboru je uvedena v Tab. 1.
Tab. 1. Charakteristika souboru Tab. 1: Characteristics of patient population 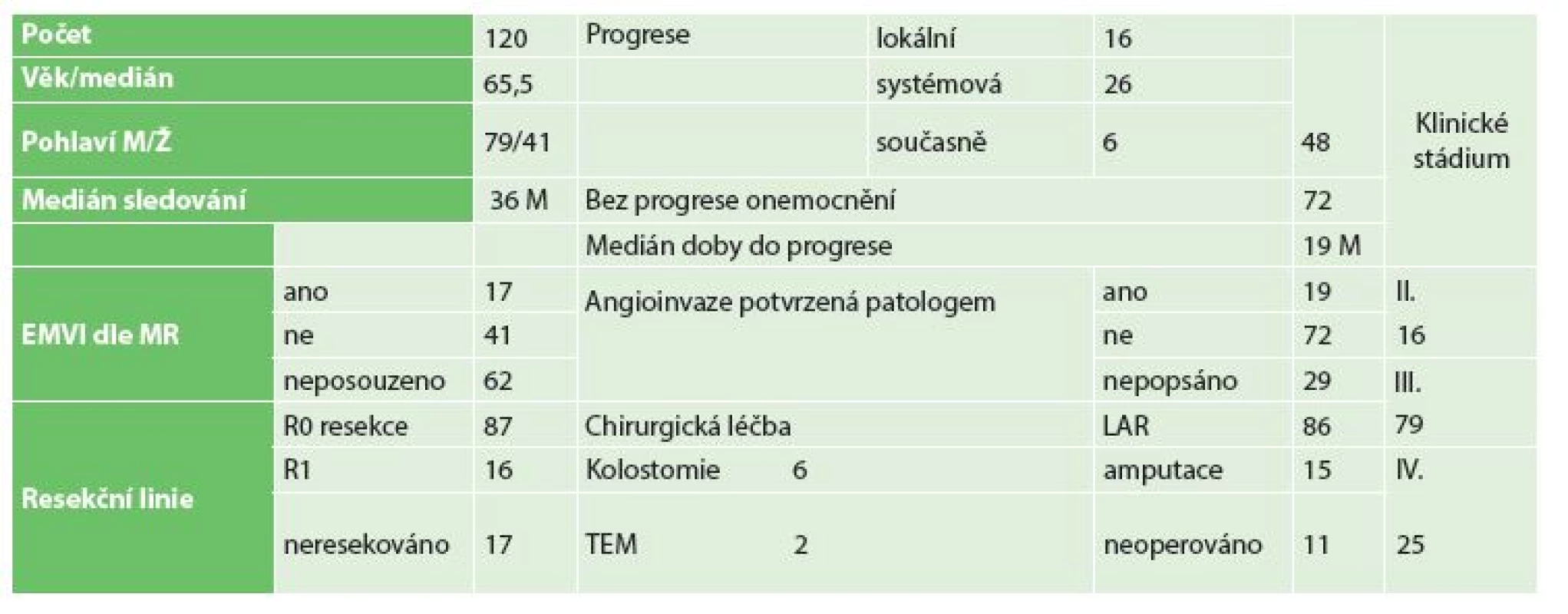
Nejčastější lokalizace tumoru byla do 5 cm od anu − 50 pacientů, v úrovni středního rekta – 42 pacientů a v orálním rektu − 28 pacientů. Bylo provedeno 101 radikálních chirurgických resekcí, 12x amputace rekta a 3x extralevátorová resekce. Celkem 48 % pacientů podstoupilo neoadjuvantní léčbu, 9 pacientů mělo primárně ošetřenu jaterní metastázu, 4x byla provedena radiofrekvenční ablace jaterní metastázy, 2x primárně resekce jaterní metastázy – liver first a 3x synchronní resekce rekta s resekcí metastázy.
Statistické hodnocení
K posouzení vlivu EMVI a angioinvaze stanovené patologem na progresi onemocnění jsme využili Kaplan-Mayerových křivek po dichotomizaci proměnných. Porovnávali jsme křivky doby přežití do progrese (Progression Free Survival, PFS). K výpočtu signifikancí rozdílů mezi křivkami jsme použili jak Mantel-Coxův test, tak Gehan-Breslow-Wilcoxonův test. Pro porovnání vzájemného vztahu proměnných jsme použili Fisherův exaktní test. Pro statistické výpočty jsme použili program GraphPad Prism, USA.
VÝSLEDKY
Angioinvaze byla v závěru patologů zhodnocena v 91 případech (76 %) našeho souboru. Pozitivní angioinvaze byla zaznamenána u 19 (21 %) pacientů. Předoperačně byla mrEMVI posouzena u 58 pacientů z našeho souboru, pozitivní EMVI byla u 17 (29 %) vyšetřených.
Průměrná doba do progrese onemocnění byla 24 měsíců. Lokální recidivu jsme zachytili v 16 případech, systémovou progresi onemocnění u 26 pacientů a současně lokální i systémovou progresi onemocnění v 6 případech. Zemřelo celkem 26 pacientů, 17 při progresi základního onemocnění, 6 z jiných příčin: kardiální, cévní mozková příhoda, renální selhání.
Pro posouzení prognostického vlivu angioinvaze a mrEMVI jsme využili statistického vyhodnocení s využitím Kaplan-Mayerových křivek po dichotomizaci proměnných. Statistické ověření vlivu EMVI na PFS: znázorněno v Grafu 1. Statistické ověření vlivu agioinvaze na PFS: znázorněno v Grafu 2.
Graf 1. Porovnání křivek PFS – vaskulární invaze mrEMVI Graph 1: Comparison of PFS curves – vascular invasion mrEMVI 
Graf 2. Porovnání křivek – patology zjištěné vaskulární invaze Graph 2: Comparison of PFS curves – vascular invasion 
Jak je vidět při porovnání jednotlivých křivek PFS, při pozitivní angioinvazi i pozitivní EMVI je doba do progrese onemocnění výrazně kratší, statisticky významný rozdíl byl prokázán na hladině významnosti p=0,008 v případě vaskulární invaze a p=0,016 při pozitivitě EMVI, přičemž medián doby do progrese onemocnění byl 19 měsíců, nejkratší doba do progrese onemocnění 2 měsíce, maximum 44 měsíců.
Provedli jsme také korelaci angioinvaze prokázané patology s EMVI ve vztahu k rekurenci onemocnění v jednotlivých stadiích onemocnění. Shoda prokázané angioinvaze v resekátu s následnou progresí onemocnění byla 67 %, průměrná shoda EMVI s progresí onemocnění byla 79 %. Viz Tab. 2.
Tab. 2. Hodnocení shody EMVI a vaskulární angioinvaze s progresí onemocnění Tab. 2: Evaluation of EMVI compliance and specimen vascular invasion with progression of the disease) 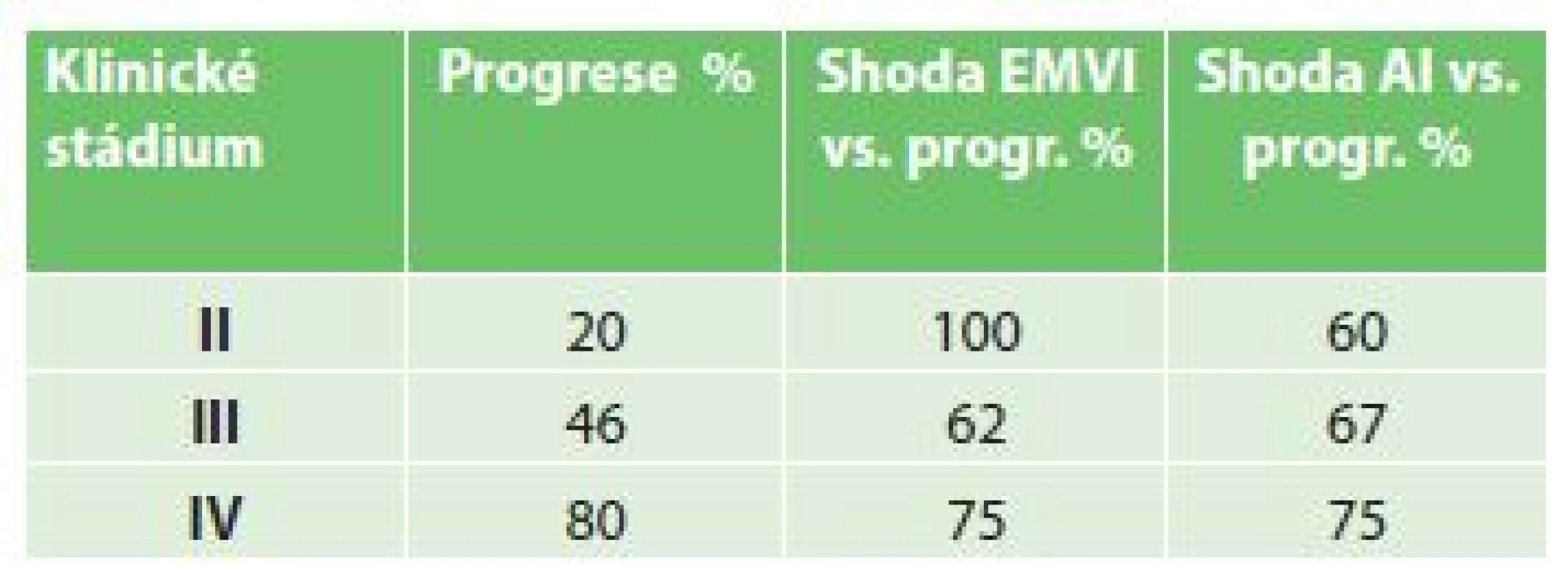
DISKUZE
Dle výsledků publikovaných studií je 5−15 % pacientů po resekci rekta s totální mezorektální excizí ohroženo vznikem lokální recidivy [9].
Hlavní příčinou lokální recidivy karcinomu rekta je pozitivní resekční linie (CRM), hranice ≤2 mm je spojena s rizikem lokální recidivy v 16 % oproti 5,8 % při CRM větší než 2 mm, (p<0,0001). Pacienti s resekční linií ≤1 mm mají navíc vyšší riziko vzniku metastáz (37,6 % vs. 12,7 % a také kratší interval přežití [10,11]. CRM je nezávislý prediktor rizika lokální recidivy bez ohledu na TNM stadium [6,12].
Lokální recidivu a systémovou progresi onemocnění můžeme zaznamenat ale i po provedení totální mezorekální excize při negativní CRM. Jednou z možných příčin jsou známky nádorové angioinvaze. V našem souboru pacientů se EMVI v 79 % shodovala s prokázanou progresí karcinomu rekta, ať už lokální či systémovou, je tedy zřejmé, že na průběh dalšího onemocnění má negativní vliv. Je udáváno, že pouze 30 % pacientů se vstupně popsanou extramurální vaskulární invazí dosáhne na PFS 36 měsíců [5], což odpovídá i průběhu naší křivky PFS s prokázanou EMVI. Podle tabulky shody EMVI a angioinvaze s progresí onemocnění v jednotlivých klinických stadiích je EMVI prognostickým faktorem nejen v pokročilých, ale i časných stadiích onemocnění, o to potřebnější je tedy záznam tohoto údaje při vstupním stagingovém vyšetření. Bohužel ne všichni pacienti měli vstupně provedeno MRI vyšetření, protože před 5 lety ještě nebylo vždy dostupné, stejně nebyla vždy hodnocena angioinvaze v popisu patologů, proto jsou nyní zavedena jednotná vyšetřovací schémata nejen pro patology, ale i pro radiology [6]. Angioinvaze však není jediný prognosticky negativní faktor, dalšími rizikovými faktory jsou nízký grading nádoru a pozitivní resekční linie. Je nutné v dalších studiích prozkoumat i tyto souvislosti ve vztahu k EMVI a průběhu onemocnění.
Přesto při prokázané EMVI při vstupním vyšetření je nutné na riziko lokální rekurence a časné progrese pomýšlet. Dnes je onkology při prokázané nádorové angioinvazi indikována adjuvantní léčba, na prokázanou EMVI bychom měli myslet ve všech stadiích onemocnění i při provedené RO resekci a negativní CRM.
ZÁVĚR
Pozitivní extramurální vaskulární invaze zjištěná na MRI při stagingu karcinomu rekta je jedním z prognosticky negativních faktorů, tito pacienti by měli být pečlivě dispenzarizováni, protože i po provedené radikální resekci s negativní resekční linií je u nich riziko časné progrese onemocnění bez ohledu na klinické stadium.
Podpořeno z programového projektu Ministerstva zdravotnictví ČR s reg. č. 16-31765A.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Beata Hemmelová
Chirurgická klinika, FN Brno Bohunice
Jihlavská 20
625 00 Brno
e-mail: hemmelova.beata@fnbrno.cz
Zdroje
1. SVOD. http://www.svod.cz/. Accessed September 23, 2017.
2. Kunovský L, Kala Z, Svatoň R, et al. Transanální minimálně invazivní resekce rekta s totální mezorektální excizí po endoskopické mukózní resekci. Gastroent Hepatol 2017;71 : 208−14.
3. Dušek T, Ferko A, Blaha M, et al. Současný stav strategie léčby karcinomu rekta v České republice s ohledem na výskyt kompletní patologické odpovědi při neadjuvantní léčbě – studie PATOD C0 2011–2012. Rozhl Chir 2015;94 : 276−82.
4. Brown G, Kirkham A, Williams GT, et al. High-resolution MRI of the anatomy important in total mesorectal excision of the Rectum. Am J Roentgenol 2004;182 : 431−9.
5. Chand M, Swift RI, Tekkis PP, et al. Extramural venous invasion is a potential imaging predictive biomarker of neoadjuvant treatment in rectal cancer. Br J Cancer 2014;110 : 19−25.
6. Hoch J, Ferko A, Blaha M, et al. Parametrické sledování kvality totální mezorektální excize a chirurgické léčby karcinomu rekta – výsledky multicentrické studie. Rozhl Chir 2016;95 : 262−71.
7. Talbot IC, Ritchie S, Leighton M, et al. Invasion of veins by carcinoma of rectum: method of detection, histological features and significance. Histopathology 1981;5 : 141−63.
8. McClelland D, Murray GI. A comprehensive study of extramural venous invasion in colorectal cancer. PLoS ONE 2015. Available from: doi:10.1371/journal.pone.0144987.
9. Dresen RC, Beets GL, Rutten HJT, et al. Locally advanced rectal cancer: MR imaging for restaging after neoadjuvant radiation therapy with concomitant chemotherapy part I. are we able to predict tumor confined to the rectal wall? Radiology 2009;252 : 71−80. Availeble from: doi:10.1148/radiol.2521081200.
10. Nagtegaal ID, Marijnen CAM, Kranenbarg EK, et al. Circumferential margin involvement is still an important predictor of local recurrence in rectal carcinoma: not one millimeter but two millimeters is the limit. Am J Surg Pathol 2002;26 : 350−7.
11. Ferko A, Orhalmi J, Dusek T, et al. Small carcinomas involving less than one-quarter of the rectal circumference: local excision is still associated with a high risk of nodal positivity. Colorectal Dis 2015; 17 : 876−881.
12. Bernstein TE, Endreseth BH, Romundstad P, et al. Norwegian Colorectal Cancer Group. Circumferential resection margin as a prognostic factor in rectal cancer. Br J Surg 2009;96 : 1348−57.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2018 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Multidisciplinární týmy: jak dál?
- Ocenění nejlepších článků 96. ročníku Rozhledů v chirurgii
- Chirurgie jater pro metastázy kolorektálního karcinomu
- Radioterapie v léčbě karcinomu rekta – čas na změnu?
- Umělý svěrač anu po deseti letech
- Technické aspekty fluorescenční angiografie pro peroperační hodnocení perfuze anastomózy v kolorektální chirurgii
- K životnímu jubileu profesora Vladimíra Krále
- Význam předoperačně zjištěné extramurální vaskulární invaze v léčbě karcinomu rekta
- Operační řešení zlomenin střední části klíční kosti pomocí nitrodřeňového hřebu
- Koincidencia akútnej cholecystitídy a akútnej apendicitídy
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Operační řešení zlomenin střední části klíční kosti pomocí nitrodřeňového hřebu
- Umělý svěrač anu po deseti letech
- Chirurgie jater pro metastázy kolorektálního karcinomu
- Radioterapie v léčbě karcinomu rekta – čas na změnu?
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



