-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
GUIDELINES EAU PRO BENIGNÍ HYPERPLAZII PROSTATY
Autori: J. De La Rosette; G. Alivizatos; S. Madersbacher; C. Rioja Sanz; J. Nordling; M. Emberton; S. Gravas; M. C. Michel; M. Oelke
Vyšlo v časopise: Urol List 2009; 7(3): 69-84
Kategória: Guidelines
OBSAH
- Úvod
- 1.1. Prevalence
-
1.2. Je BHP progresivním onemocněním?
- 1.2.1. Indikátory progrese
- 1.2.2. Závěr
- 1.2.3. Literatura
- RIZIKOVÉ FAKTORY
- 2.1. Pro vznik onemocnění
- 2.2. Pro operační řešení onemocnění
- 2.3. Literatura
- HODNOCENÍ
- 3.1. Symptom skóre
- 3.1.1. International Prostate Symptom Score (I-PPS)
- 3.1.2. Hodnocení kvality života pacienta
- 3.1.3. Symptom skóre jako nástroj pro volbu vhodné léčby
- 3.1.4. Symptom skóre jako predikátor výsledku léčby
- 3.1.5. Závěr
- 3.1.6. Doporučení
- 3.1.7. Literatura
- 3.2. Měření hladiny PSA (prostatického specifického antigenu)
- 3.2.1. Faktory ovlivňující hladinu PSA v séru
- 3.2.2. PSA a predikce objemu prostaty
- 3.2.3. PSA a pravděpodobnost rizika karcinomu prostaty
- 3.2.4. PSA a predikce výsledků souvisejících s BHP
- 3.2.5. Závěr
- 3.2.6. Doporučení
- 3.2.7. Literatura
- 3.3. Měření hladiny kreatininu
- 3.3.1. Závěr
- 3.3.2. Literatura
- 3.4. Rozbor moči
- 3.4.1. Doporučení
- 3.5. Digitální rektální vyšetření (DRE)
- 3.5.1. DRE a detekce karcinomu
- 3.5.2. DRE a hodnocení velikosti prostaty
- ; 3.5.3. Závěr a doporučení
- 3.5.4. Literatura
- 3.6. Zobrazovací vyšetření močového systému
- 3.6.1. Horní cesty močové
- 3.6.2. Dolní cesty močové
- 3.6.3. Močová trubice
- 3.6.4. Prostata
- 3.6.5. Literatura
- 3.7. Mikční diář (mikční tabulky)
- ; 3.7.1. Závěr
- 3.7.2. Literatura
- 3.8. Měření průtoku moči
- 3.8.1. Literatura
- 3.9. Post-mikční reziduální objem (PVR)
- 3.10. Urodynamické
studie
- 3.10.1. Výsledky
- 3.10.2. Závěr
- 3.10.3. Literatura
- 3.11. Endoskopie
- 3.11.1. LUTS vyvolané následkem obstrukce výtoku z močového měchýře
- 3.11.2. Morbidita při uretrocystoskopii
- 3.11.3. Souvislost mezi trabekulizací a nejvyšší rychlostí průtoku moči
- 3.11.4. Souvislost mezi trabekulizací a symptomy
- 3.11.5. Souvislost mezi trabekulizací a velikostí prostaty
- 3.11.6. Souvislost mezi trabekulizací a obstrukcí
- 3.11.7. Divertikl močového měchýře a obstrukce
- 3.11.8. Močové konkrementy a obstrukce
- 3.11.9. Intravesikální patologie
- 3.11.10. Závěr
- 3.11.11. Literatura
- 3.12. Doporučení pro hodnocení
- 3.1. Symptom skóre
1. ÚVOD
Benigní hyperplazie prostaty (BHP) je onemocnění související se stárnutím muže [1]. Ačkoliv toto onemocnění neohrožuje život pacienta, jeho klinická manifestace ve formě symptomů dolních cest močových (LUTS) snižuje kvalitu jeho života [2]. Obtěžující LUTS se mohou vyskytovat až u 30 % mužů starších 65 let [3].
1.1 Prevalence
Ačkoliv v uplynulých dvaceti letech byla uskutečněna řada epidemiologických klinických studií v celosvětovém měřítku, zůstává nadále obtížné určit skutečnou prevalenci klinické BHP. Doposud chybí standardizovaná klinická definice BHP, což značně znesnadňuje provedení adekvátních epidemiologických studií. Některé z dosud publikovaných epidemiologických studií uvádějí průzkum pravděpodobnosti výskytu onemocnění v národním měřítku, zatímco jiné předkládají náhodné vzorky respondentů stratifikovaných podle věku nebo zařazují mezi respondenty pacienty praktických lékařů, pacienty z nemocnic nebo respondenty ze selektivních screeningových programů. V těchto studiích se také projevuje nekonzistence v podobě různých způsobů stanovení BHP, používání rozdílných dotazníků a různých metod jejich aplikace.
Barry et al studovali histologickou prevalenci BHP na základě hodnocení pěti studií, které zkoumaly souvislost mezi věkem a histologickými nálezy u lidských prostatických žláz [4]. Histologická BHP nebyla zjištěna u mužů mladších 30 let, její incidence se však zvyšovala spolu s věkem a dosáhla svého vrcholu v devátém decenniu života pacienta. BHP byla zjištěna v 88 % histologických vzorků pacientů tohoto věku [4]. Hmatné zvětšení prostaty bylo přítomno až u 20 % mužů v šestém decenniu a u 43 % mužů v osmém decenniu [5]. Zvětšení prostaty však nemusí nutně souviset s klinickými symptomy [2].
Klinická BHP je onemocnění s vysokou prevalencí. U téměř 60 % pacientů ze studie Baltimore Longitudinal Study of Aging byl ve věku 60 let přítomen nějaký stupeň klinické BHP [6]. Výsledky průzkumu provedeného v okrese Olmsted v USA prokázaly, že u neselektovaného vzorku bělochů mužského pohlaví ve věku 40–79 let byly mírné až závažné symptomy přítomny u 13 % mužů ve věku 40–49 let a u 28 % mužů starších 70 let [1]. V kanadské studii byly mírné až závažné symptomy pozorovány u 23 % mužů testované kohorty [7]. Údaje týkající se prevalence LUTS v Evropě jsou podobné jako v USA. Ve Skotsku a v oblasti Maastrichtu (Nizozemí) se prevalence symptomů zvyšovala ze 14 % u populace mužů v šestém decenniu na 43 % u mužů v osmém decenniu [8–9]. V závislosti na vzorku populace se prevalence středně závažných až závažných symptomů pohybuje od 14 % ve Francii do 30 % v Nizozemí [10–11]. Procento mužů se středně závažnými až závažnými symptomy se s každou dekádou života zdvojnásobí [10]. Předběžné výsledky jedné z nejnovějších evropských epidemiologických studií zkoumajících prevalenci LUTS ukazují, že u přibližně 30 % německých mužů ve věku 50–80 let jsou přítomny středně závažné až závažné symptomy – hodnoceno podle International Prostate Symptom Score (I-PSS > 7) [12].
Multicentrická studie provedená v různých zemích Asie prokázala, že zde byl v mužské populaci stratifikované podle věku výskyt středně závažných až závažných symptomů procentuálně vyšší než v Americe [13–14]. Prevalence se pohybuje mezi 18 % u mužů ve čtvrtém decenniu a 56 % u mužů v sedmém decenniu [13]. Průměrná váha prostat u Japonců je zřejmě menší než u jejich amerických protějšků [15]. Přes metodologické rozdíly lze z výše zmíněných studií vyvodit některé závěry:
- u mužů ve věku ≥ 50 let je velmi častá prevalence mírných močových symptomů
- mírné symptomy jsou málo obtěžující, zatímco středně závažné a závažné symptomy jsou spojeny s větším výskytem obtíží a narušením běžných činností pacienta [16]
- stejné symptomy mohou vést k různým obtížím a rozdílnému narušení denních aktivit [17]
- souvislost mezi symptomy, velikostí prostaty a rychlostí průtoku moči je relativně malá [18]
Je třeba zdůraznit, že je nutné vytvořit epidemiologickou definici BHP a stanovit skutečnou incidenci tohoto onemocnění [19].
1.2 Je BHP progredujícím onemocněním?
Jelikož je téměř nemožné dosáhnout obecné shody v tom, co definuje LUTS/BHP, nelze progresi z hlediska přechodu od případů, v nichž se ještě o BHP nejedná, po případy, v nichž se už o BHP jedná, jasně definovat. Místo toho je nutné progresi stanovit na základě zhoršení jakéhokoliv počtu fyziologických proměnných, které jsou spojeny se syndromem LUTS/BHP. Tradičně se jedná o následující:
- pokles maximální rychlosti průtoku moči
- zvýšení reziduálního objemu
- zvětšení velikosti prostaty
- zhoršení (zvýšení) skóre symptomů
Dále se užívají definovatelné příhody, jako je výskyt akutní močové retence nebo operace prostaty. Malé procento autorů uvádí také změny urodynamických parametrů a zhoršení kvality života specifické pro dané onemocnění. Značný zájem se v současné době soustřeďuje na PSA. Zdá se, že tento parametr je stejně dobrým predikátorem progrese jako ostatní výše uvedené proměnné.
1.2.1 Indikátory progrese
Nejvýznamnější důkazy podporující přítomnost progrese pocházejí ze studie založené na běžné populaci (okres Olmsted) [21] a z placebo skupiny studie PLESS [21].
Tabulka 1 uvádí souhrn míry závažnosti důkazů pro jednotlivé parametry, které mohou sloužit jako indikátory progrese. Důkazy jsou klasifikovány jako silné, slabé nebo žádné. Skutečná rychlost progrese jednotlivých parametrů identifikovaných na základě údajů z hodnocených publikací je uvedena v tabulce 2. Tyto parametry by mohly být potenciálně využity při volbě léčby. U pacientů se známkami výraznější progrese onemocnění lze přistoupit k preventivním strategiím. Stejný postup lze uplatnit u pacientů, kteří mají zvýšené riziko progrese na základě zjištěných rizikových faktorů.
Tab. 1. Význam důkazů pro specifické parametry sloužící jako indikátory progrese benigní hyperplazie prostaty (BHP). 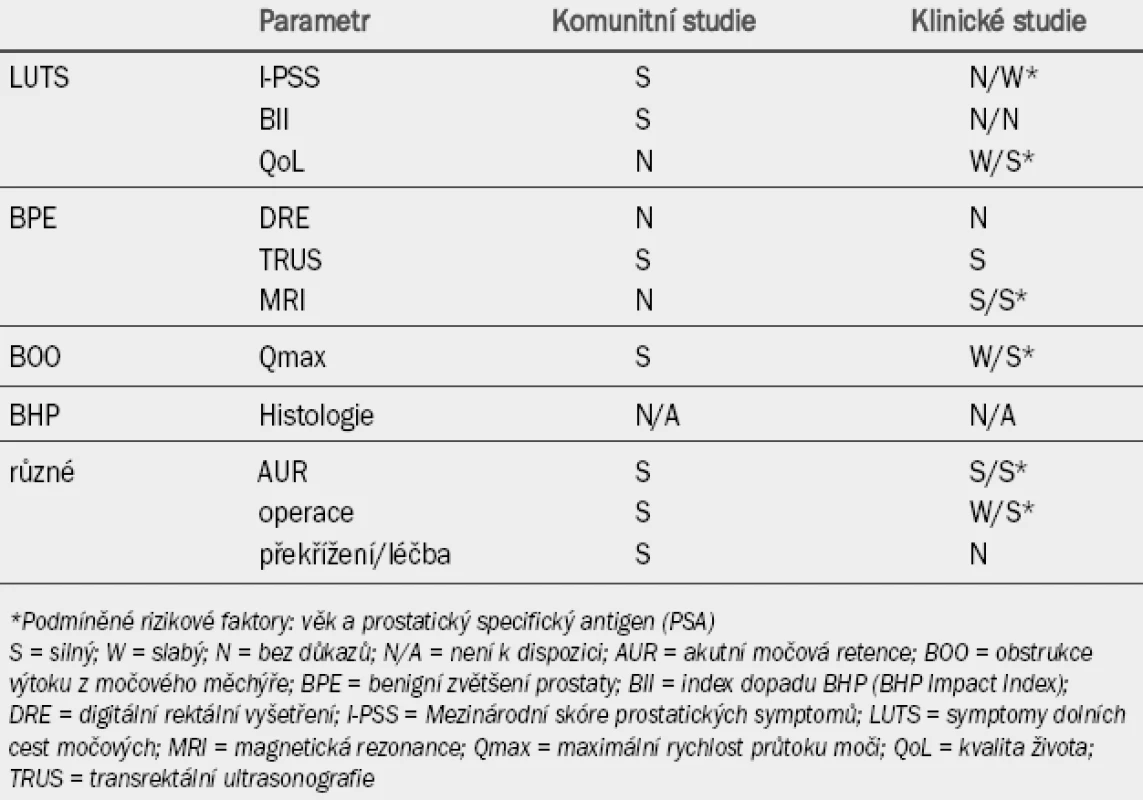
Tab. 2. Rychlost progrese jednotlivých parametrů BHP. 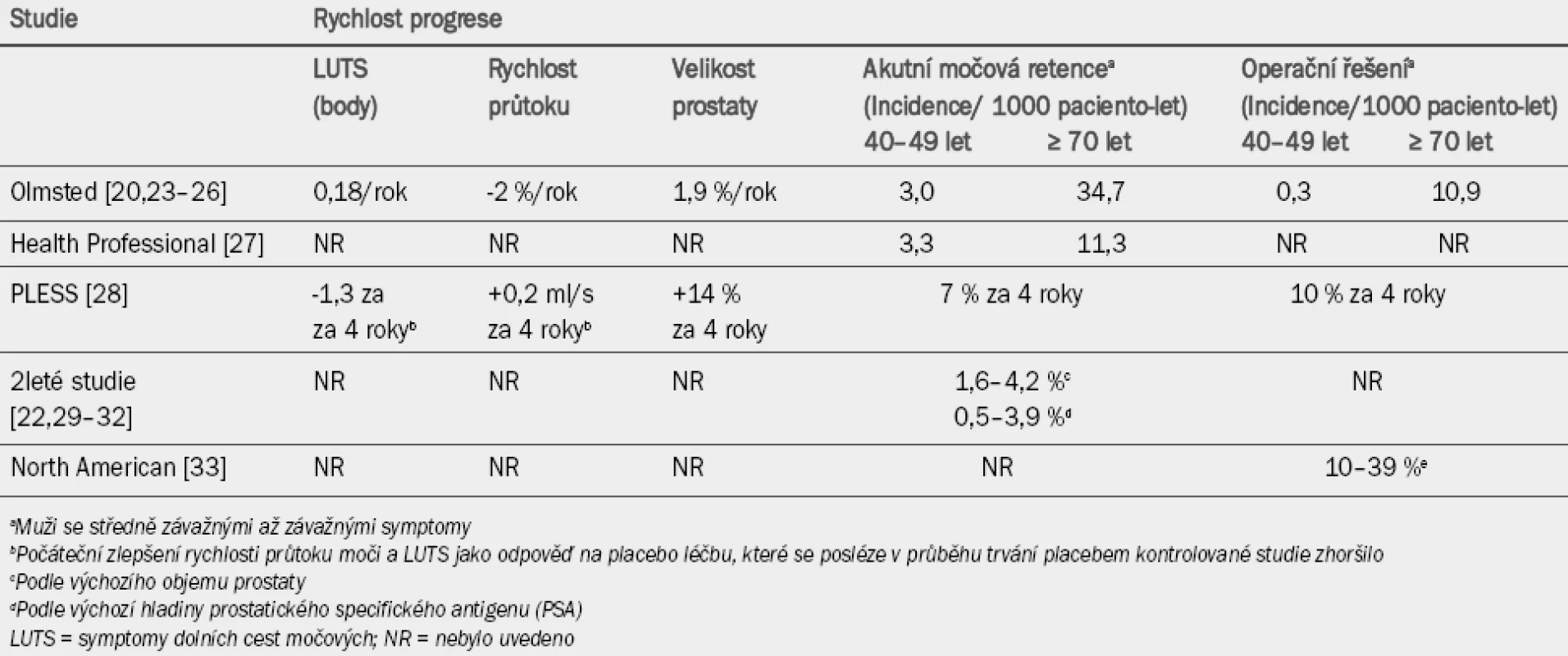
Mezi rizikové faktory progrese patří věk (okres Olmsted), PSA (PLESS) a objem prostaty (kombinovaná dvouletá analýza kontrolovaná placebo skupinou). Je možné užívat i další výchozí rizikové faktory, jako jsou závažnost symptomů a snížená rychlost průtoku moči, avšak údaje, které máme v současnosti k dispozici, nejsou natolik přesvědčivé, jako jsou data pro věk, hladinu PSA a objem prostaty.
S progresí BHP souvisí i několik dalších komplikací, jako je například zhoršení funkce ledvin nebo dysfunkce močového měchýře. Ačkoliv se jedná o významné komplikace, nemohly být tyto vzhledem ke svému vzácnému výskytu ve studiích vycházejících z běžné populace ani v klinických studiích přesně vyhodnoceny. Důkazy o progresi BHP byly shrnuty již v dřívějších publikacích [22].
1.2.2 Závěr
Na základě publikovaných údajů o důsledcích a komplikacích spojených s tímto onemocněním lze BHP považovat za progredující onemocnění. K dispozici máme však pouze malé množství informací z dlouhodobých studií. Klíčové důkazy podporující tento fakt pocházejí ze studií Olmsted County a PLESS. Na základě specifických rizikových faktorů, jako jsou věk, hladina PSA a objem prostaty, lze identifikovat pacienty se zvýšeným rizikem progrese. U těchto pacientů může být vhodné zahájit časnou preventivní léčbu.
1.2.3 Literatura
1. Chute CG, Panser LA, Girman CJ, Oesterling JE, Guess HA, Jacobsen SJ, Lieber MM. The prevalence of prostatism: a population based survey of urinary symptoms. J Urol 1993; 150(1): 85-9. http://www. ncbi.nlm.nih.gov/pubmed/7685427
2. Donovan JL, Kay HE, Peters TJ, Abrama P, Coast J, Matos-Ferreira A, Rentzhog L, Bosch JL, Nordling J, Gajewski JB, Barbalias G, Schick E, Silva MM, Nissenkorn I, de la Rosette JJ. Usány the ICSQoL to measure the impact of lower urinary tract symptoms on quality of life: evidence from the ICS-‘BPH’ study. International Continence Society - Benign Prostatic Hyperplasia. Br J Urol 1997; 80(5): 712-21. http://www.ncbi.nlm.nih.gov/pubmed/9393291
3. Chapple CR. BPH disease management. Eur Urol 1999; 36(Suppl 3): 1-6. http://content.karger.com/ ProdukteDB/produkte.asp?Aktion=ShowAbstract&ArtikelNr=52342&Ausgabe=227835&ProduktNr=224083
4. Berry SJ, Coffey DS, Walsh PC, Ewing LL. The development of human benign prostatic hyperplasia with age. J Urol 1984; 132(3): 474-9. http://www.ncbi.nlm. nih.gov/pubmed/6206240
5. Lytton B, Emery JM, Harvard BM. The incidence of benign prostatic obstruction. J Urol 1968; 99(5): 639-45. http://www.ncbi.nlm.nih.gov/pubmed/4171950
6. Arrighi HM, Metter EJ, Guess HA, Fozzard JL. Natural history of benign prostatic hyperplasia and risk of prostatectomy, the Baltimore Longitudinal Study of Aging. Urology 1991;35(Suppl):4-8. http://www.ncbi. nlm.nih.gov/pubmed/1714657
7. Norman RW, Nickel JC, Fish D, Pickett SN. Prostate-related symptoms in Canadian men 50 years of age or older: prevalence and relationships among symptoms. Br J Urol 1994; 74(5): 542-50. http://www.ncbi. nlm.nih.gov/pubmed/7530115
8. Garraway WM, Collins GN, Lee RJ. High prevalence of benign prostatic hypertrophy in the community. Lancet 1991; 338(8765): 469-71. http://www.ncbi. nlm.nih.gov/pubmed/1714529
9. Wolfs GG, Knottnerus JA, Janknegt RA. Prevalence and detection of micturition problems aminy 2,734 elderly men. J Urol 1994; 152(5 Pt 1): 1467-70. http://www.ncbi.nlm.nih.gov/pubmed/7933185
10. Sagnier PP, McFarlane G, Teillac P, Botto H, Richard F, Boyle P. Impact of symptoms of prostatism on level of bother and quality of life of men in the French community. J Urol 1995; 153(3 Pt 1): 669-73. http://www.ncbi.nlm.nih.gov/pubmed/7532230
11. Bosch JL, Hop WC, Kirkels WJ, Schröder FH. The international prostate symptom score in a community-based sample of men between fifty-five and seventy-four years of age. Prevalence and correla-tion of symptoms with age, prostate volume, flow rate and residual urine volume. Br J Urol 1995; 75(5): 622-30. http://www.ncbi.nlm.nih.gov/pubmed/ 7542132
12. Berges RR, Pientka L. Management of the BPH syndrome in Germany: who is treated and how? Eur Urol 1999; 36(Suppl 3): 21-7. http://www.ncbi.nlm. nih.gov/pubmed/10559627
13. Homma Y, Kawabe K, Tsukamoto T, Yamanaka H, Okada K, Okajima E, Yoshida O, Kumazawa J, Gu FL, Lee C, Hsu TC, dela Cruz RC, Tantiwang A, Lim PH, Sheikh MA, Bapat SD, Marshall VR, Tajima K, Aso Y. Epidemiologic survey of lower urinary tract symptoms in Asia and Australia using the International Prostate Symptom Score. Int Urol 1997; 4(4): 40-6. http:// www.ncbi.nlm.nih.gov/pubmed/9179665
14. Tsukamoto T, Kumamoto Y, Masumori N, Miyakr H, Rhodes T, Girman GJ, Guess HA, Jacobsen SJ, Lieber MM. Prevalence of prostatism in Japanese men in a community-based study with compa-rison to a similar American study. J Urol 1995; 154(2 Pt 1): 391-5. http://www.ncbi.nlm.nih.gov/pubmed/ 7541852
15. Masumori N, Tsukamoto T, Kumamoto Y, Miyake H, Rhodes T, Girman CJ, Guess HA, Jacobsen SJ, Lieber MM. Japanese men have smaller prostate volumes but comparable urinary flow rates relativeto American men: results of community based stu-dies in 2 countries. J Urol 1996; 155(4): 1324-7. http://www.ncbi.nlm.nih.gov/pubmed/8632564
16. G uess HA. Population-based studies of benign prostatic hyperplasia. In: Kirby R et al. eds. Textbook of Benign Prostatic Hyperplasia. Oxford: Isis Medical Media,1996, pp. 117-124. http://www.isismedical.com/
17. G uess HA, Chute CG, Garraway WM, Girman CJ, Panser LA, Lee RJ, Jacobsen SJ, McKelvie GB, Oesterling JE, Lieber MM. Similar levels of urological symptoms have similar impact on Scottish and American men although Scots report less symptoms. J Urol 1993; 150(5 Pt 2): 1701-5. http://www.ncbi.nlm.nih.gov/pubmed/7692105
18. Girman CJ, Jacobsen SJ, Guess HA, Oesterling JE, Chute CG, Panser LA, Lieber MM. Natural history of prostatism: relationship among symptoms, prostate volume and peak urinary flow. J Urol 1995; 153(5): 1510-5. http://www.ncbi.nlm.nih.gov/pubmed/7536258
19. Oishi K, Boyle P, Barry JM, et al. Epidemiology and natural history of benign prostatic hyperplasia. In: Denis L, Griffiths K, Khoury S et al, eds. Fourth International Consultation on BPH, Paris, July 1997. Plymouth: Health Publications, 1998, pp. 25-59. http://www.congress-urology.org/
20. Jacobsen SJ, Girman CJ, Guess HA, Rhodes T, Oesterling JE, Lieber MM. Natural history of prostatism: longitudinal changes in voiding symptoms in community dwelling men. J Urol 1996;155(2):595-600. http://www.ncbi.nlm.nih.gov/pubmed/8558668
21. McConnell JD, Bruskewitz R, Walsh P, Andriole G, Lieber M, Holtgrewe HL, Albertsen P, Roehrborn CG, Nickel JC, Wang DZ, Taylor AM, Waldstreicher J. The effect of finasteride on the risk of acute urinary retention and the need for surgical treatment among men with benign prostatic hyperplasia. New Engl J Med 1998; 338(9): 557-63. http://www.ncbi.nlm.nih.gov/pubmed/9475762
22. Anderson JB, Roehrborn CG, Schalken JA, Emberton M. The progression of benign prostatic hyperplasia: examining the evidence and determining the risk. Eur Urol 2001; 39(4): 390-9. http://www.ncbi.nlm.nih.gov/pubmed/11306876
23. Jacobsen SJ, Jacobson DJ, Girman CJ, Roberts RO, Rhodes T, Guess HA, Lieber MM. Natural history of prostatism: risk factors for acute urinary retention. J Urol 1997; 158(2): 481-7. http://www.ncbi.nlm.nih.gov/pubmed/9224329
24. Jacobsen SJ, Jacobson DJ, Girman CJ, Roberts RO, Rhodes T, Guess HA, Lieber MM. Treatment for benign prostatic hyperplasia among community dwelling men: the Olmsted County Study of urinary symptoms and health status. J Urol 1999; 162(4): 1301-6. http://www.ncbi.nlm.nih.gov/pubmed/10492184
25. Rhodes T, Girman CJ, Jacobsen DJ, Roberts RO, Lieber MM, Jacobsen SJ. Longitudinal prostate volume in a community-based sample: 7 year followup in the Olmsted County Study of urinary symptoms and health status among men. J Urol 2000; 163(Suppl 4): 249 abstr 1105.
26. Roberts RO, Jacobsen SJ, Jacobson DJ, Rhodes T, Girman CJ, Lieber MM. Longitudinal changes inpeak urinary flow rates in a community-based cohort. J Urol 2000;163(1):107-13. http://www.ncbi.nlm.nih.gov/pubmed/10604326
27. Meigs JB, Barry MJ, Giovannucci E, Rimm EB, Stampfer MJ, Kawachi I. Incidence rates and risk factors for acute urinary retention: the Health Professional Followup Study. J Urol 1999; 162(2): 376-82. http://www.ncbi.nlm.nih.gov/pubmed/10411042
28. McConnell JD, Bruskewitz R, Walsh P, Andriole G, Lieber M, Holtgrewe HL, Albertsen P, Roehrborn CG, Nickel JC, Wang DZ, Taylor AM, Waldstreicher J. The effect of finasteride on the risk of acute urinary retention and the need for surgical treatment among men with benign prostatic hyperplasia. Finasteride Long-Term Efficacy and Safety Study Group. New Engl J Med 1998; 338(9): 557-63. http://www.ncbi.nlm.nih.gov/pubmed/9475762
29. Arrighi HM, Guess HA, Metter EJ, Fozard JL. Symptoms and signs of prostatism as risk factors for prostatectomy. Prostate 1990; 16(3): 253-61. http://www.ncbi.nlm.nih.gov/pubmed/1691843
30. Roehrborn CG, Boyle P, Bergner D, Gray T, Gittelman M, Shown T, Melman A, Bracken RB, deVere White R, Taylor A, Wang D, Waldstreicher J. PLESS Study Group. Serum prostate-specific antigen and prostate volume predict long-term changes in symptoms and flow rate: results of a fouryear, randomized trial comparing finasteride versus placebo. PLESS Study Group. Urology 1999; 54(4): 662-9. http://www.ncbi.nlm.nih.gov/pubmed/10510925
31. Roehrborn CG, McConnell JD, Lieber M, Kaplan S, Geller J, Malek GH, Castellanos R, Coffield S, Saltzman B, Resnick M, Cook TJ, Waldstreicher J. PLESS Study Group. Serum prostate-specific antigen is a powerful predictor of acute urinary retention and the need for surgery in men with clinical benign prostatic hyperplasia. PLESS Study Group. Urology 1999; 53(3): 473-80. http://www.ncbi.nlm.nih.gov/pubmed/10096369
32. Roehrborn CG, McConnell JD, Bonilla J Rosenblatt S, Hudson PB, Malek GH, Schellhammer PF, Bruskewitz R, Matsumoto AM, Harrison LH, Fuselier HA, Walsh P, Roy J, Andriole G, Resnick M, Waldstreicher J. PROSCAR long term efficacy and safety group. Serum prostate-specific antigen is a strong predictor of future prostate growth in men with benign prostatic hyperplasia. PROSCAR longterm efficacy and safety study. J Urol 2000; 163(1): 13-20. http://www.ncbi.nlm.nih.gov/pubmed/10604304
33. Gormley GJ, Stoner E, Bruskowitz RC, Imperato-McKinley J, Walsh PC, McConnell JD, Adriole GL, Geller J, Bracken BR, Tenover JS et al. The effect of finasteride in men with benign prostatic hyperplasia. The Finasteride Study Group. New Engl J Med 1992 Oct 22; 327(17): 1185-91. http://www.ncbi.nlm.nih.gov/pubmed/1383816
2. RIZIKOVÉ FAKTORY
2.1 Pro vznik onemocnění
Etiologie BHP může být vyvolána celou řadou faktorů. V současné době neexistuje žádný přesvědčivý důkaz o tom, že by kouření, vazektomie, obezita nebo nadměrná konzumace alkoholu představovaly rizikové faktory pro vznik klinické BHP. Výsledky různých epidemiologických studií jsou rozporuplné pravděpodobně vzhledem k rozdílným postupům při odběru vzorků a rozdílným metodám analýzy. Ve většině případů mohou být stano-veny pouze nedostatečné marginální rozdíly [1].
Chronické stavy jako jsou hypertenze nebo diabetes mellitus byly dávány do souvislosti s klinickou BHP, avšak vzhledem k častému výskytu těchto chorob u stárnoucích mužů lze předpokládat tento společný výskyt u velké skupiny pacientů [2–3].
V nedávné době bylo zjištěno, že společný výskyt diabetes a BHP je častější, než bychom očekávali na základě pravděpodobnosti výskytu obou onemocnění samostatně. Ačkoliv se u diabetiků (i po přizpůsobení věkové kategorii) zřejmě vyskytují závažnější symptomy BHP (zvýšené I-PSS a postmikční reziduální objem), vede skutečnost, že se incidence obou chorob zvyšuje spolu s věkem a že obě choroby mohou vyvolávat obdobné mikční symptomy, ke vzniku významné předpojaté chyby [3].
Jedinými faktory, které skutečně souvisejí se vznikem onemocnění, jsou věk a hormonální stav pacienta [4]. Významná role varlat byla odhalena již před více než stoletím a současný výzkum se rozšířil do oblasti molekulární biologie [5]. Oba tyto rizikové faktory spadají v současné době mimo možnosti prevence.
2.2 Prooperační řešení onemocnění
Ačkoliv v posledním desetiletí došlo v USA i Evropě k poklesu počtu operačních zákroků BHP [6], představují tyto výkony u starších mužů stále druhou nejčastější velkou operaci [7]. 3 z 10 mužů nakonec podstoupí operační léčbu tohoto onemocnění [2].
Riziko operace závisí na věku pacienta a přítomnosti klinických symptomů. Při absenci klinických symptomů je pravděpodobnost chirurgické léčby asi 3 % [8–9]. Potřeba operačního řešení stoupá spolu se závažností symptomů a je dvakrát vyšší u mužů s vysokým počátečním skóre než u mužů s nízkým skóre [10]. U mužů s močovou retencí je kumulativní incidence prostatektomie 60% během prvního roku a 80% po sedmi letech [11]. Multivariátní analýza provedená u skupiny 16 219 mužů ve věku ≥ 40 let s průměrnou dobou sledování 12 let prokázala pozitivní vztah mezi operací a věkem, nízkým indexem tělesné hmotnosti, nekuřáctvím, pH moči > 5 a anamnézou RTG vyšetření ledvin a/nebo tuberkulózy, a to pro každý z pěti studovaných klinických močových symptomů [12].
Ve studii Veterans Normative Aging Study zahrnující 2 280 mužů byla jako hlavní predikátor operace prokázána přítomnost močových symptomů. Riziko nutnosti následné operace rovněž záviselo na věku, přičemž poměr šancí u mladých mužů (< 65 let) byl 1,8 pro nykturii a 4,3 pro dysurické močení. U starších mužů byla predikátorem operace pouze nykturie (poměr šancí 2,4) [13]. V Baltimorské studii patřily mezi prediktivní symptomy pro operaci změna velikosti a síly průtoku moči, pocit neúplného vyprázdnění a zvětšení prostaty při digitálním rektálním vyšetření. U mužů s pouze jediným faktorem byla kumulativní incidence operace 9%, s dvěma faktory 16% a u mužů se třemi faktory 37%. Nicméně i tato studie prokázala, že rostoucí věk byl převládajícím rizikovým faktorem pro operaci [8].
Z výše uvedených skutečností lze vyvodit závěr, že riziko nezbytnosti chirurgického řešení BHP se zvyšuje v závislosti na věku a stupni klinických symptomů na počátku léčby. Zřejmě nejdůležitějšími prediktivními symptomy jsou nykturie a změny průtoku moči.
2.3 Literatura
1. Oishi K, Boyle P, Barry JM et al. Epidemiology and natural history of benign prostatic hyperplasia. In: Denis L, Griffiths K, Khoury S et al. eds. Fourth International Consultation on BPH, Paris, July 1997. Plymouth: Health Publications, 1998, pp. 25-59. http://www.congress-urology.org/
2. Boyle P. Epidemiology of benign prostatic hyperplasia: risk factors and concomitance with
hypertension. Br J Clin Pract Suppl 1994; 74 : 18-22. http://www.ncbi.nlm.nih.gov/pubmed/7519437
3. Michel MC, Mehlburger L, Schumacher H, Bressel HU, Goepel M. Effect of diabetes on lower urinary tract symptoms in patients with benign prostatic hyperplasia. J Urol 2000; 163(6): 1725-9. http://www.ncbi.nlm.nih.gov/pubmed/10799169
4. Isaacs JT, Coffey DS. Etiology and disease process of benign prostatic hyperplasia. Prostate 1989;(Suppl 2): 33-50. http://www.ncbi.nlm.nih.gov/pubmed/2482772
5. Voller MC, Schalken JA. Molecular genetics of benign prostatic hyperplasia. In: Kirby R et al, eds. Textbook of Benign Prostatic Hyperplasia. Oxford: Isis Medical Media 1996, pp. 109-113. http://www.isismedical.com/
6. Holtgrewe HL, Ackermann R, Bay-Nielsen H et al. Report from the Committee on the Economics of BPH. In: Cockett ATK et al, eds. Third international consultation on benign prostatic hyperplasia (BPH). Jersey: Scientific Communication International 1996, pp. 51-70. http://www.congress-urology.org/
7. Meigs JB, Barry MJ. Natural history of benign prostatic hyperplasia. In: Kirby R et al, eds. Textbook of benign prostatic hyperplasia. Oxford: Isis Medical Media 1996, pp. 125-135. http://www.isismedical.com/
8. Arrighi HM, Metter EJ, Guess HA, Fozzard JL. Natural history of benign prostatic hyperplasia and risk of prostatectomy, the Baltimore Longitudinal Study of Aging. Urology 1991; 38(1 Suppl): 4-8. http://www.ncbi.nlm.nih.gov/pubmed/1714657
9. Diokno AC, Brown MB, Goldstein N, Herzog AR. Epidemiology of bladder emptying symptoms in elderly men. J Urol 1992; 148(6): 1817-21. http://www.ncbi.nlm.nih.gov/pubmed/1279223
10. Wasson JH, Reda DJ, Bruskewitz RC, Elinson J, Keller AM, Henderson WG. A comparison of transurethral surgery with watchful waiting for moderate symptoms of benign prostatic hyperplasia. The Veterans Affairs Cooperative Study Group on Transurethral Resection of the Prostate. N Engl J Med 1995; 332(2): 75-9. http://www.ncbi.nlm.nih.gov/pubmed/7527493
11. Craigen AA, Hickling JD, Saunders CR, Carpenter RS. Natural history of prostatic obstruction: a prospective survey. J R Coll Gen Pract 1969; 18(87): 226-32. http://www.ncbi.nlm.nih.gov/pubmed/4186545
12. Sidney S, Quesenberry C Jr, Sadler MC, Lydick EG, Guess HA, Cattolica EV. Risk factors for surgically treated benign prostatic hyperplasia in a prepaid health care plan. Urology 1991; 38(Suppl 1): 13-9. http://www.ncbi.nlm.nih.gov/pubmed/1714653
13. Epstein RS, Lydick E, deLabry L, Vokonas PS. Age-related differences in risk factors for
prostatectomy for benign prostatic hyperplasia: the VA Normative Aging Study. Urology 1991; 38(Suppl 1): 9-12. http://www.ncbi.nlm.nih.gov/pubmed/1714659
3. HODNOCENÍ
Diagnostická vyšetření lze rozdělit do následujících skupin:
- doporučená: existují důkazy podporující význam tohoto vyšetření
- volitelná: vyšetření se provádějí dle uvážení lékaře
- nedoporučená: neexistují důkazy podporující použití tohoto vyšetření
3.1 Symptom skóre
Pravděpodobně nejlepším způsobem hodnocení závažnosti symptomů je užití validovaného symptom skóre. Existuje celá řada nástrojů, s jejichž pomocí lze měřit závažnost symptomů, obtíže a kvalitu života [1]. Většina v současné době používaných nástrojů splňuje standardy validity, spolehlivosti a citlivosti – jinými slovy měří vybrané hodnoty, které jsou stabilní v průběhu času a jsou schopny odrážet klinicky významné změny [2].
3.1.1 International Prostate Symptom Score (I-PPS)
I-PSS se stalo mezinárodním standardem. Je odvozeno od skóre 7. Americké urologické asociace (American Urological Association – AUA), které navrhli Barry et al začátkem 90. let minulého století [3]. Přidáním skóre (se stejnou váhou) k základním otázkám se vytvoří souhrn neboli index skóre, který, jak bylo prokázáno, představuje přesný odraz celkových symptomů pacienta v předcházejícím měsíci [4]. Často bývá zpochybňován rozsah, jakým toto samohodnotící skóre odráží skutečné příhody. Nykturii uvádějí muži poměrně přesně, mají však sklon přehánět frekvenci mikce přes den. Souvislost mezi samohodnotícím skóre a přerušovaným močením nebo sílou průtoku byla slabá [5].
Významnou roli mohou hrát věk a kulturní faktory. I-PSS je zřejmě méně spolehlivé u mužů starších 65 let [6] a mimo angloamerické jazykové prostředí je před jeho použitím nutné provést pečlivou jazykovou validaci [7]. Řada autorů popsala nepatrnou souvislost mezi I-PSS a dalšími fyziologickými proměnnými. Mnohé publikace o závažnosti symptomů (vyjádřené pomocí I-PSS) uvádějí slabou korelaci s maximální rychlostí průtoku, průměrnou rychlostí průtoku, postmikčním reziduálním objemem, velikostí prostaty nebo vztahem tlak - průtok [1,8 – 10]. Absence této korelace znepokojuje řadu odborníků a zpochybňuje validitu I-PSS. S korelací obdobné závažnosti se setkáváme u mnohých jiných onemocnění, např. maximální respirační rychlost pouze slabě odpovídá údajům pacienta o závažnosti jeho astmatu. Absenci této korelace lze vysvětlit dvěma způsoby. Předně I-PSS a fyziologická měření hodnotí dvě rozdílné oblasti. Zadruhé může být slabá korelace zapříčiněna také statistickými problémy týkajícími se nakupení hodnot nebo datových bodů.
Validované symptom skóre hodnotí závažnost symptomů. Lze ho použít ke sledování změn symptomů v průběhu času nebo monitorování symptomů po zákroku.
3.1.2 Hodnocení kvality života pacienta
Dopad močových symptomů na kvalitu života se obvykle hodnotí pomocí osmé otázky I-PSS skóre. Tato otázka však spíše hodnotí míru, jak pacient snáší své symptomy, než jeho kvalitu života. Pro klinický výzkum se používá řada nástrojů pro posouzení kvality života souvisejících se zdravotním stavem pacienta. Jedním z nejznámějších způsobů je generické hodnocení – Medical Outcomes Study, krátký třicetišestipoložkový průzkum zdravotního stavu (SF-36) [14]. Tento dotazník, který pacient vyplňuje sám, se používá k hodnocení celkového zdravotního stavu a kvality života. Dotazník byl užit v řadě studií zabývajících se symptomy dolních cest močových u mužů. Poštovní průzkum zahrnující 217 mužů s LUTS ve věku ≥ 55 let prokázal, že v závislosti na aktivitě respondentů uvedlo 9–49 % mužů se středně závažnými až závažnými močovými symptomy narušení některé ze svých denních činností. Zvyšující se závažnost symptomů souvisela se zhoršením tělesného stavu, společenského života, vitality, duševního zdraví a vnímání celkového zdravotního stavu. Zhoršení „míry obtěžování LUTS“ bylo spojeno se zhoršením všech aspektů celkového zdravotního stavu a kvality života. Souvislost mezi výsledky této populační studie a stupněm „míry obtěžování LUTS“ byla významnější než u I-PSS.
3.1.3 Symptom skóre jako nástroj pro volbu vhodné léčby
Lze samotnou závažnost symptomů užít jako parametr pro volbu léčby? US Agency for Health Care Policy and Research Guidelines [1] se o to pokusila. Byly popsány tři kategorie závažnosti symptomů: mírné (0–7), středně závažné (8–19) a závažné (20–35). Autoři navrhli, že pro pacienty s mírnými symptomy je nejvhodnějším způsobem léčby pozorné sledování (watchful waiting). Pacienti se středně závažnými symptomy mohou mít benefit z farmakoterapie, zatímco u pacientů se závažnými symptomy je nejvhodnější prostatektomie. Ačkoli názory týkající se vhodnosti stratifikace jednotlivých kategorií jsou rozporuplné, zdá se, že navrhovaný postup je vhodný pro pacienty s mírnými symptomy. U mužů se středně závažnými až závažnými symptomy je však již méně spolehlivý [15].
3.1.4 Symptom skóre jako predikátor výsledku léčby
Symptom skóre může být jedním z nejvýznamnějších predikátorů výsledného stavu léčby [16]. Vzhledem k tomu, že u mužů s mírnými symptomy není mnoho prostoru pro zlepšení, není překvapující, že u těchto mužů nedochází po operaci k významnému zmírnění symptomů. Muži s předoperačním I-PSS ≥ 17 mají 87% šanci, že u nich po operaci dojde k podstatné úlevě symptomů [17]. Máme k dispozici jen malé množství důkazů o tom, že měření fyziologických parametrů zlepšuje šanci predikce příznivého výsledného stavu symptomů.
3.1.5 Závěr
Hodnocení závažnosti symptomů pomocí symptom skóre představuje důležitou součást úvodního vyšetření muže. Pomáhá při volbě vhodné léčby a při předpovědi a sledování odpovědi na léčbu.
3.1.6 Doporučení
Doporučená vyšetření:
- odebrání klinické anamnézy
- hodnocení symptomů
- fyzikální vyšetření
- užití validovaného symptom skóre, např. I-PSS
3.2 Měření hladiny PSA (prostatického specifického antigenu)
Před volbou vhodné terapie u mužů s LUTS provede každý urolog digitální rektální vyšetření a většina rovněž stanoví hodnotu PSA v séru.
3.2.1 Faktory ovlivňující hladinu PSA v séru
V případech, kdy je narušena vnitřní architektura prostatické žlázy, dochází k „úniku“ PSA do krevního oběhu. K tomu dochází u karcinomu prostaty, ale také u BHP, prostatitidy a po močové retenci. Z tohoto důvodu nelze PSA považovat za marker specifický pro karcinom prostaty, ale za orgánově specifický parametr. Mezi další známé příčiny zvýšení hladiny PSA v séru patří biopsie prostaty a ejakulace [1]. K malým a klinicky nevýznamným změnám dochází také po digitálním rektálním vyšetření.
Při hodnocení PSA u mužů s LUTS je nutné vzít v úvahu další dva důležité faktory, a to věk a rasu [2–3]. Afroameričané bez známek karcinomu prostaty mají po čtyřicátém věku života vyšší hodnotu PSA. Z tohoto důvodu je nutné rozmezí upravit na základě věku a výsledky interpretovat podle rasy a etnika [4]. V nedávné době provedená komunitní studie zahrnující afroamerické muže však popírá hypotézu o rozdílné hladině PSA u jednotlivých ras. Tato studie prokázala pouze nevýznamné rozdíly v rozmezí PSA [5].
3.2.2 PSA a predikce objemu prostaty
Stamey et al jako první provedli korelaci mezi hladinou PSA v séru a objemem prostatické tkáně [6]. Ve svých studiích z konce 80. let minulého století zjistili, že přírůstek PSA v séru u BHP byl 0,30 ng/mL na gram tkáně a 3,5 ng/mL na cm3 karcinomatózní tkáně. Roehrborn et al prokázali, že vztah mezi PSA a objemem prostaty je logaritmicko-lineární a závisí na věku a že PSA má dobrou prediktivní hodnotu při hodnocení objemu prostaty [7]. Vesely et al rovněž zjistili, že existuje významná korelace mezi objemem prostaty a hladinou PSA v séru, jejíž hodnota se zvyšuje spolu s věkem [8]. Predikce objemu prostaty může být taktéž založena na měření hladiny celkového a volného PSA. Bylo prokázáno, že na základě obou forem PSA lze u více než 90 % případů predikovat objem prostaty zjištěný při TRUS (±20 %) [9].
3.2.3 PSA a pravděpodobnost rizika karcinomu prostaty
Pravděpodobnost výskytu karcinomu prostaty úzce souvisí s hodnotou PSA v séru. Řadu let byla za horní hranici normální hladiny PSA považována hodnota 4 ng/mL [10]. V poslední době však bylo zjištěno, že snížení prahové hodnoty PSA, při níž se doporučuje provedení biopsie pros-taty u mladších mužů, mělo za následek zlepšení klinické hodnoty tohoto vyšetření [11].
Ve snaze vyhnout se zbytečnému provádění biopsie užili Potter et al [12] tři klinické parametry – věk, PSA a DRE (digitální rektální vyšetření) – pomocí nichž spočítali pravděpodobnost detekce karcinomu prostaty při sextantové biopsii pod kontrolou transrektálního ultrazvuku u 2 054 mužů.
Několik různých vědeckých skupin vyvinulo současně různé prediktivní nomogramy. Tyto nomogramy byly vytvořeny na základě proměnných jako jsou věk, rasa, rodinná anamnéza, DRE, PSA, denzita PSA a nálezy při TRUS [13–14].
3.2.4 PSA a predikce výsledků souvisejících s BHP
Roehrborn et al v sérii studií prokázali [15–16], že pomocí PSA a objemu prostaty lze stanovit riziko nutnosti operace nebo riziko vzniku akutní močové retence. Tyto parametry taktéž souvisely s dlouhodobými změnami symptom skóre a rychlosti průtoku moči. V nedávné době provedené epidemiologické studii bylo možné na základě zvýšené hladiny volného PSA předpovědět přítomnost klinické BHP, a to nezávisle na hladinách celkového PSA [17].
3.2.5 Závěr
- různé faktory (karcinom, BHP, infekce, trauma, věk) mohou ovlivňovat hladinu PSA v séru
- hladina PSA koreluje s objemem prostatické žlázy
- čím vyšší je hladina PSA, tím větší je pravděpodobnost, že má pacient karcinom prostaty
- na základě měření hladiny PSA lze předvídat přirozený průběh BHP
3.2.6 Doporučení
Měření hladiny PSA se doporučuje v případě, kdy diagnostikování karcinomu prostaty bude mít za následek změnu rozhodnutí týkajícího se volby terapie.
3.2.7 Literatura
1. Herschman JD, Smith DS, Catalona WJ. Effect of ejaculation on serum total and free prostate spe-cific antigen concentrations. Urology 1997; 50(2): 239-43. http://www.ncbi.nlm.nih.gov/pubmed/9255295
2. Oesterling JE, Jacobsen SJ, Chute CG, Guess HA, Girman CJ, Panser LA, Lieber MM. Serum prostate specific antigen in a community-based population of healthy men: establishment of age-specific reference ranges. JAMA 1993;270 : 860-4. http://www.ncbi.nlm.nih.gov/pubmed/7688054
3. Laguna P, Alivizatos G. Prostate specific antigen and benign prostatic hyperplasia. Curr Opin Urol 2000; 10(1): 3-8. http://www.ncbi.nlm.nih.gov/pubmed/10650506
4. Eastham JA, Sartor O, Richey W, Moparty B, Sullivan J. Racial variation in prostate specific antigen in a large cohort of men without prostate cancer. J La State Med Soc 2001;153(4):184-9. http://www.ncbi.nlm.nih.gov/pubmed/11394329
5. Cooney KA, Strawderman MS, Wojno KJ, Doerr KM, Taylor A, Alcser KH, Heeringa SG, Taylor JM, Wei JT, Montie JE, Schottenfeld D. Age-specific distribution of serum prostate-specific antigen in a community-based study of African-American men. Urology 2001; 57(1): 91-6. http://www.ncbi.nlm.nih.gov/pubmed/11164150
6. Stamey TA, Yang N, Hay AR, McNeal JE, Freiha FS, Redwine E. Prostate specific antigen as a serum marker for adenocarcinoma of the prostate. N Engl J Med 1987;317(15):909-16. http://www.ncbi.nlm.nih.gov/pubmed/2442609
7. Roehrborn CG, Boyle P, Gould AL, Waldstreicher J. Serum prostate specific antigen as a predictor of prostate volume in men with benign prostatic hyperplasia. Urology 1999; 53(3): 581-9. http://www.ncbi.nlm.nih.gov/pubmed/10096388
8. Vesely S, Knutson T, Damber JE, Dicuio M, Dahlstrand C. Relationship between age, prostate volume, prostate-specific antigen, symptom score and uroflowmetry in men with lower urinary tract symptoms. Scand J Urol Nephrol. 2003, 37(4): 322-8. http://www.ncbi.nlm.nih.gov/pubmed/12944191
9. Morote J, Encabo G, López M, de Torres IM. Prediction of prostate volume based on total and free serum prostate specific antigen: is it reliable? Eur Urol 2000; 38(1): 91-5. http://www.ncbi.nlm.nih.gov/pubmed/10859448
10. Barry MJ. Clinical practice. Prostate-specific-antigen testing for early diagnosis of prostate cancer. N Engl J Med 2001; 344(18): 1373-7. http://www.ncbi.nlm.nih.gov/pubmed/11333995
11. Punglia RS, D’ Amico AV, Catalona WJ, Roehl KA, Kuntz KM. Effect of verification bias on screening for prostate cancer by measurement of prostate-specific antigen. N Engl J Med. 2003; 349(3): 335-42. http://www.ncbi.nlm.nih.gov/pubmed/12878740
12. Potter SR, Horniger W, Tinzl M, Bartsch G, Partin AW. Age, prostate specific antigen and digital reptal examination as determinants of the probability of having prostate cancer. Urology 2001; 157(6): 1100-4. http://www.ncbi.nlm.nih.gov/pubmed/11377318
13. Kalra P, Togami J, Bansal BSG, Partin AW, Brawer MK, Babaian RJ, Ross LS, Niederberger CS. A neurocomputational model for prostate carcinoma detection. Cancer 2003; 98(9): 1849-54. http://www.ncbi.nlm.nih.gov/pubmed/14584066
14. Garzotto M, Hudson RG, Peters L, Hsieh YC, Barrera E, Mori M, Beer TM, Klein T. Predictive modelling for the presence of prostate carcinoma using clinical, laboratory, and ultrasound parameters in patients with prostate specific antigen levels</= 10 ng/mL. Cancer 2003; 98(7): 1417-22. http://www.ncbi.nlm.nih.gov/pubmed/14508828
15. Roehrborn CG, McConnell JD, Saltzman B, Bergner D, Gray T, Narayan P, Cook TJ, Johnson-Levonas AO, Quezada WA, Waldstreicher J. PLESS Study Group. Proscar Long-term Efficacy and Safety Study. Storage (irritative) and voiding (obstructive) symptoms as predictors of benign prostatic hyperplasia progression and related outcomes. Eur Urol 2002; 42(1): 1-6. http://www.ncbi.nlm.nih.gov/pubmed/12121721
16. Roehrborn CG, Malice MP, Cook TJ, Girman CJ. Clinical predictors of spontaneous acute urinary retention in men with LUTS and clinical BPH: A comprehensive analysis of the pooled placebo groups of several large clinical trials. Urology 2001; 58(2): 210-6. http://www.ncbi.nlm.nih.gov/pubmed/11489703
17. Meigs JB, Mohr B, Barry MJ, Collins MM, McKinlay JB. Risk factors for clinical benign prostatic hyperplasia in a community-based population of healthy aging men. J Clin Epidemiol 2001; 54(9): 935-44. http://www.ncbi.nlm.nih.gov/pubmed/11520654
3.3 Měření hladiny kreatininu
Je známým faktem, že obstrukce výtoku z močového měchýře způsobená BHP může vést ke vzniku hydronefrózy a selhání ledvin [1]. Již před deseti lety bylo prokázáno, že pacienti s BHP a renální nedostatečností mají 25% riziko vzniku pooperačních komplikací ve srovnání se 17 % u pacientů s normálně fungujícími ledvinami [2]. Dřívější studie rovněž prokázaly mnohem vyšší mortalitu u pacientů s BHP, kteří podstoupili operační léčbu, pokud v té době trpěli i renální insuficiencí [3–4].
Většina studií prokazuje, že incidence azotemie se u mužů s BHP pohybuje mezi 15–30 % [5–6]. Tyto údaje však mohou být nadhodnoceny vzhledem k tomu, že do studií byli zařazeni pacienti, kteří podstoupili chirurgickou léčbu (tj. pacienti se závažnými symptomy a s močovou retencí). V nedávné době provedené studii zahrnující 246 mužů se symptomy BHP bylo prokázáno, že přibližně 1 z 10 pacientů (11 %) měl renální insuficienci [7].
Dále bylo prokázáno, že u pacientů s BHP nemělo ani symptom skóre ani hodnocení kvality života souvislost s hladinou kreatininu v séru. Pokud byla přítomna dysfunkce ledvin, pak nejpravděpodobnější příčinou zvýšené hladiny kreatininu u této skupiny pacientů byly diabetes a hypertenze. V této studii bylo rovněž prokázáno, že pouze u velmi malého počtu pacientů je vysoká hladina kreatininu způsobena pouze obstrukcí výtoku z močového měchýře.
Comiter et al [8] publikovali studii, v níž se mikční porucha jiného původu než neurogenního nejevila jako rizikový faktor pro zvýšení BUN (hladiny močoviny/dusíku) a kreatininu. Také Bruskewitz et al [9] zjistili, že izolovaná hladina kreatininu v séru nemůže předpovědět výsledek po TURP měřený na základě zlepšení kvality života. Navzdory všem těmto zjištěním není pravděpodobně vhodné měření hladiny kreatininu u pacientů vyšetřovaných pro BHP, ve snaze minimalizovat náklady, vynechat. Koch et al [10] zkoumali roli ultrasonografického vyšetření ledvin při vyšetřování pacientů s BHP a dospěli k závěru, že toto vyšetření je nezbytné pouze u pacientů se zvýšenou hladinou kreatininu.
Ačkoliv v nedávné době publikované údaje ze studie MTOPS nasvědčují tomu, že měření hladiny kreatininu by nemuselo být nutně indikováno, domníváme se, že zmíněná studie nezkoumá problematiku dostatečně. Výsledky této studie nasvědčují tomu, že hladinu kreatininu v séru není nutné sledovat u pacientů s normální mikční funkcí.
3.3.1 Závěr
Vzhledem k tomu, že je obtížné vybrat mezi pacienty s BHP ty, kteří trpí renální nedostatečností, je pravděpodobně ekonomicky nejvýhodnější měřit hladinu kreatininu v séru u všech pacientů. Tímto způsobem je možné nabídnout správnou léčbu správným pacientům, a tak se vyhnout nákladům způsobeným dlouhodobým poškozením ledvin a pooperačními komplikacemi. Zejména tento fakt je nutné zdůraznit, protože užívání některých alfablokátorů může u mužů s insuficiencí ledvin způsobit další komplikace. Ve zprávě AHCPR [11] a v doporučeních Fourth International Consultation on BHP [12] se měření kreatininu v séru rozhodně doporučuje.
3.3.2 Literatura
1. Sacks SH, Aparicio SA, Bevan A, Oliver DO, Will EJ, Davison AM. Late renal failure due to prostatic outflow obstruction: a preventable disease. Br Med J 1989; 298(6667): 156-9. http://www.ncbi.nlm.nih.gov/pubmed/2466506
2. Mebust WK, Holtgrewe HL, Cockett AT, Peters PC. Transurethral prostatectomy: immediate and postoperative complications. A comparative study of 13 participating institutions evaluating 3,885 patients. J Urol 2002; 167(2 pt 2): 999-1003; discussion 1004. http://www.ncbi.nlm.nih.gov/pubmed/11908420
3. Holtgrewe HL, Valk WL. Factors influencing the mortality and morbidity of transurethral prostatectomy: a study of 2015 cases. J Urol 1962; 87 : 450-9. http://www.ncbi.nlm.nih.gov/pubmed/13908592
4. Melchior J, Valk WL, Foret JD, Mebust WK. Transurethral prostatectomy in the azotemic patient. J Urol 1974; 112(5): 643-6. http://www.ncbi.nlm.nih.gov/pubmed/4424347
5. Roehrborn CG. Initial diagnostic evaluation of men with lower urinary tract symptoms. In: Cockett AT et al., eds. Proceedings of the Third International Consultation on Benign Prostatic Hyperplasia (BPH). Channel Islands, Geneva: Scientific Communication International Jersey, 1996, pp. 167-254. http://www.congress-urology.org/
6. Mukamel E, Nissenkorn I, Boner G, Servadio C. Occult progressive renal damage in the elderly male due to benign prostatic hypertrophy. J Am Geriatr Soc 1979; 27(9): 403-6. http://www.ncbi.nlm.nih.gov/pubmed/89133
7. Gerber GS, Goldfisher ER, Karrison TG, Bales GT. Serum creatinine measurement in men with košer urinary tract symptoms secondary to benign prostatic hyperplasia. Urology 1997; 49(5): 697-702. http:/www.ncbi.nlm.nih.gov/pubmed/9145973
8. Comiter CV, Sullivan MP, Schacterle RS, Cohen LH, Valla SV. Urodynamic risk factors for renal dysfunction in men with obstructive and non-obstructive voiding dysfunction. J Urol 1997; 158(1): 181-5. http://www.ncbi.nlm.nih.gov/pubmed/9186351
9. Bruskewitz RC, Reda DJ, Wasson JH, Barrett L, Phelan M. Testing to predict outcome after transurethral resection of the prostate. J Urol 1997; 157(4): 1304-8. http://www.ncbi.nlm.nih.gov/pubmed/9120927
10. Koch WF, Ezz El Din K, de Wildt MJ, Debruyne FM, de la Rosette JJ. The outcome of renal ultrasound in the assessment of 556 consecutive patients with benign prostatic hyperplasia. J Urol 1996; 155(1): 186-9. http://www.ncbi.nlm.nih.gov/pubmed/7490828
11. McConnell JD, Barry MJ, Bruskewitz RC. Benign Prostatic Hyperplasia: Diagnosis and Treatment. In: Quick Reference Guide for Clinicians. Rockville, MD: Agency for Health Care Policy and Research, Public Health Service, US Department of Health and Human Services, 1994. AHCPR Publication 94-0583. http://www.ahrq.gov/clinic/medtep/bphguide.htm#bphimp
12. Koyanagi T, Artibani W, Correa R et al. In: Denis L, Griffiths K, Khoury S et al., eds. Proceedings of the Fourth International Consultation on BPH, Paris, July 1997. Plymouth: Health Publications, 1998, pp.179-265. http://www.congress-urology.org/
3.4 Rozbor moči
Vzhledem k tomu, že se LUTS nevyskytují pouze u pacientů s BHP, ale často také u mužů s infekcí močových cest (ať již mají souvislost s benigním zvětšením prostaty nebo nikoliv) a minimálně u 25 % mužů s karcinomem močového měchýře, bylo provedení analytického a mikroskopického vyšetření moči považováno za povinné. Mikroskopické vyšetření moči však není považováno za screeningový test vhodný pro včasnou detekci závažných urologických chorob jako jsou například maligní onemocnění. To je dáno zejména nízkou specifičností tohoto vysoce senzitivního vyšetření, což má za následek provádění dalších zbytečných vyšetření u velkého počtu pacientů. Závěrem lze říci, že tento cenově nenáročný test, který nevyžaduje složité technické vybavení, by měl být zařazen do primárního vyšetření každého pacienta s LUTS.
3.4.1 Doporučení
Při primárním vyšetření pacientů se doporučuje provedení rozboru moči. Je však třeba poznamenat, že na podporu tohoto závěru existuje v literatuře pouze málo důkazů.
3.5 Digitální rektální vyšetření (DRE)
U pacientů s LUTS je provedení DRE důležité ze dvou důvodů. Za prvé může pomoci detekovat současně se vyskytující karcinom prostaty. Za druhé zvyšuje schopnost odhadnout objem prostaty, a tak pomoci při volbě správné léčby, protože bylo prokázáno, že pro některé možnosti léčby je velikost prostaty určujícím faktorem.
3.5.1 DRE a detekce karcinomu
Pozitivní predikční hodnota (PPV) podezřelého nálezu DRE pro skutečné diagnostikování karcinomu prostaty se pohybuje v rozmezí 26–34 % [1]. Tyto údaje vyplývají ze screeningových studií a lze předpokládat, že u mužů s LUTS bude mít DRE vyšší PPV pro karcinom, protože tito pacienti jsou obvykle starší.
Potter et al užili k určení pravděpodobnosti výskytu karcinomu prostaty tři klinické parametry, a to věk, PSA a DRE. Na jejich základě vytvořili nomogram, který má pomoci v rozhodnutí, zda provést biopsii prostaty, či nikoliv. V této studii mělo DRE významný vliv na pravděpodobnost pozitivní biopsie u všech rozmezí PSA a věku [2].
Ve screeningových studiích „Quebec“ [3], „Innsbruck“ [4 ] a „Olmsted County“ [5] bylo při screeningovém procesu užito DRE. Ve screeningové studii Prostate, Lung, Colorectal and Ovarian (PLCO) screening trial a ve studii European Randomized study of Screening for Prostate Cancer (ERSPC) bylo toto vyšetření použito jako doplňkový screeningový nástroj. V roce 1997 bylo ve studii ERSPC od provádění DRE jako screeningového testu upuštěno [6]. Ve studii European Prostate Cancer Detection Study (EPCDS) zahrnující 1 051 mužů nepředstavovalo DRE významný predikátor karcinomu prostaty (p = 0,21) [7].
3.5.2 DRE a hodnocení velikosti prostaty
V současné době máme k dispozici celou řadu možností pro léčbu pacientů s BHP. Odpověď na určitý typ léčby, například na aplikaci finasteridu, závisí na skutečném objemu prostaty. U pacientů, u nichž je doporučena invazivní léčba (např. operační léčba), pomůže urologovi odhad objemu prostaty zvolit nejvhodnější formu terapie s nejnižšími náklady a nejlepším výsledkem. Správně odhadnout objem prostaty při DRE není snadný úkol, a proto investigátoři studie PLCO (Prostate,Lung, Colorectal and Ovarian Cancer) popsali metody pro kontrolu kvality DRE [8].
Bylo prokázáno, že TRUS dosahuje s ohledem na stanovení objemu prostaty přesnějších výsledků než DRE. Roehrborn analyzoval údaje čtyř studií srovnávajících odhad objemu prostaty stanovený pomocí DRE s výsledky získanými pomocí TRUS [9]. Ačkoliv byly ve všech čtyřech studiích použity různé metody a kritéria, autor dospěl k závěru, že podhodnocení při DRE se zvyšovalo s rostoucím objemem (podle TRUS) zejména pokud byl objem větší než 30 ml. Z tohoto důvodu Roehrborn vyvinul vizuální model umožňující urologům predikovat objem prostaty s přesnějším výsledkem [10]. Podobné modely pomáhající při nácviku DRE byly navrženy i jinými skupinami [11]. Frank et al srovnávali výsledky vyšetření prostaty v poloze vkleče na kolenou a loktech a na levém boku. Dospěli k závěru, že obě metody jsou, z hlediska úplnosti vyšetření, bolestivosti a pocitu trapnosti, srovnatelné [12].
3.5.3 Závěr a doporučení
- DRE bylo užito ve všech hlavních screeningových studiích, jeho skutečná role v rámci časné diagnostiky karcinomu prostaty je však diskutabilní.
- DRE je užitečné při hodnocení velikosti prostaty a rovněž slouží k vyloučení dalších patologií v pánevní oblasti. Toto vyšetření však vyžaduje důkladný trénink.
Doporučení: Digitální rektální vyšetření se u mužů s LUTS doporučuje.
3.5.4 Literatura
1. Resnick M, Ackerman R, Bosch J, Cidre J, Foo K, Frand I. Fifth International Consultation on BPH. In: Chatelain C, Denis L, Foo S, Khoury S, McConnell J eds. Benign prostatic hyperplasia. Plymbridge Distributions, 2000, pp. 169-188. http://www.congress-urology.org/
2. Potter SR, Horniger W, Tinzl M, Bartsch G, Partin AW. Age, prostate-specific antigen, and digital reptal examination as determinants of the probability of having prostate cancer. Urology 2001; 57(6): 1100-4. http://www.ncbi.nlm.nih.gov/pubmed/11377318
3. Labrie F, Candas B, Dupont A, Cusan L, Gomez JL, Suburu RE, Diamond P, Lévesque J, Belanger A. Screening decreases prostate cancer death: first analysis of the 1988 Quebec prospective randomized controlled trial. Prostate 1999, 38(2): 83-91. http://www.ncbi.nlm.nih.gov/pubmed/9973093
4. Bartsch G, Horninger W, Klocker H, Reissigl A, Oberaigner W, Schonitzer D, Severi G, Robertson C, Boyle P; Tyrol Prostate Cancer Screening Group. Prostate cancer mortality after introduction of prostate-specific antigen; mass screening in the Federal State of Tyrol, Austria. Urology 2001; 58(3): 417-24. http://www.ncbi.nlm.nih.gov/pubmed/11549491
5. Roberts RO, Bergstaralh EJ, Katusic SK, Lieber MM, Jacobsen SJ. Decline in prostate cancor mortality from 1980 to 1997, and an update on incidence trends in Olmsted County, Minnesota. J Urol 1999; 161(2): 529-33. http://www.ncbi.nlm.nih.gov/pubmed/9915441
6. Schröder FH.Screening for prostate cancer. Urol Clin N Am 2003; 30(2): 239-51. http://www.ncbi.nlm.nih.gov/pubmed/12735501
7. Djavan B, Zlotta AR, Remzi M, Ghawidel K, Basharkhah A, Schulman CC, Marberger M. Optimal predictors of prostate cancer in repeat prostate biopsy: a prospective study in 1,051 men. J Urol 2000, 163(4): 1144-8. http://www.ncbi.nlm.nih.gov/pubmed/10737484
8. Weissfeld JL, Fagerstrom RM, O’Brien B. Prostate, Lung, Colorectal and Ovarian Cancer Screening Trial Project Team. Quality control of cancer screening examination procedures in the Prostate, Lung, Colorectal and Ovarian (PLCO) Cancer Scree-ning Trial. Control Clin Trials 2000; 21(Suppl 6): S390-S399. http://www.ncbi.nlm.nih.gov/pubmed/111896909
9. Roehrborn CG. Accurate determination of prostate size via digital rectal examination and transrectal ultrasound. Urology 1998; 51(Suppl 4A): 19-22. http://www.ncbi.nlm.nih.gov/pubmed/9586592
10. Roehrborn CG, Sech S, Montoya J, Rhodes T, Girman CJ. Interexaminer reliability and validity of a three-dimensional model to assess prostate volume by digital rectal examination. Urology 2001; 57(6): 1087-92. http://www.ncbi.nlm.nih.gov/pubmed/11377314
11. Burdea G, Patounakis G, Popescu V, Weiss RE. Virtual reality-based training for the diagnosis of prostate cancer. IEEE Trans Biomed Eng 1999; 46(10):1253-60. http://www.ncbi.nlm.nih.gov/pubmed/10513131
12. Frank J, Thomas K, Oliver S, Andrews S, Choong S, Taylor R, Emberton M. Couch or crouch? Examining the prostate, a randomized study comparing the knee-elbow and the left-lateral position. BJU Int 2001; 87(4): 331-3. http://www.ncbi.nlm.nih.gov/pubmed/11251525
3.6 Zobrazovací vyšetření močového systému
Zobrazení celých cest močových (včetně horní části), zejména před operací prostaty, představuje v posledních desetiletích nedílnou součást diagnostického vyšetření starších mužů s LUTS způsobenými BHP [1–12]. Společně s endoskopií byla v posledních letech zpochybňována úloha rutinního provádění zobrazovacích vyšetření horních a dolních cest močových u všech pacientů s LUTS [5,6,9,13]. V ideálním případě by zobrazovací vyšetření u pacientů s LUTS mělo umožnit zobrazení močového systému a zároveň prokázat morfologické projevy patologického procesu (na prostatě) na zbývající část dolních a/nebo horních cest močových.
3.6.1 Horní cesty močové
V nedávné době provedený průzkum ve 24 urologických centrech ve Velké Británii prokázal, že v 21 z 24 center (79 %) se užívá buď intravenózní urografie (IVU) nebo sonografie a že v 16 z 24 center (67 %) se před prostatektomií rutinně provádí prostý RTG snímek [14]. Podobné výsledky, zejména vyšší podíl IVU, byly zaznamenány i v USA [15]. Nejčastějším argumentem ve prospěch rutinního provádění zobrazovacího vyšetření horních cest močových bylo „nic nezanedbat.“
Údaje z několika velkých studií vyvolaly pochybnosti týkající se role rutin-ního provádění zobrazovacích vyšetření u pacientů s LUTS. Wilkinson a Wild [12] u 175 pacientů s LUTS bez močové retence při ultrazvukovém vyšetření ledvin a IVU nezjistili žádné abnormality, které by vedly ke změně léčebného postupu. Srovnatelné údaje publikovali Koch et al, kteří prováděli ultrazvukové vyšetření ledvin u po sobě jdoucí série 556 starších mužů s LUTS - 14 pacientů (2,5 %) mělo hydronefrózu [13]. Hladina kreatininu v séru patrně souvisela s dilatací ledvinné pánvičky. Autoři dospěli k závěru, že ultrazvukové vyšetření ledvin je indikováno pouze u pacientů se zvýšenou hladinou kreatininu v séru a/nebo s postmikčním reziduálním objemem moči [13].
V nedávné době byla provedena analýza údajů týkajících se nálezů IVU z 25 publikovaných studií. Celkem do nich bylo zařazeno 6 131 mužů z 9 ultrazvukových studií včetně 778 pacientů s LUTS vyvolanými BHP. Průměrný věk pacientů v těchto studiích byl 68,4 let [16]. Celkem 74,3 % všech výsledků IVU a 70 % ultrazvukových vyšetření bylo normálních. Hydronefróza byla zjištěna u 7,6 % pacientů, kteří podstoupili IVU a u 6,8 % pacientů, kteří podstoupili vyšetření ultrazvukem; u 30 % pacientů byl přítomen měřitelný stupeň insuficience ledvin. Špatná nebo žádná funkce ledvin byla zjištěna u 12,3 % (IVU) a u 0,8 % (ultrazvuk) pacientů. Renální cysty byly přítomny u 4,5 % pacientů (IVU) a 15,3 % pacientů (ultrazvuk) a solidní tumor ledviny byl přítomen u 0,81 % pacientů vyšetřených pomocí IVU a u 0,51 % pacientů podstupujících ultrazvukové vyšetření.
Tyto údaje je nutné dát do souvislosti s incidencí karcinomu ledviny v běžné populaci. Na základě několika pitevních a epidemiologických studií lze odhadovat, že riziko vzniku karcinomu ledviny u starších mužů se pohybuje v rozmezí 0,18–0,56 %. Tyto údaje jsou srovnatelné s výsledky velkých studií zahrnujících starší muže s LUTS a nasvědčují tomu, že incidence karcinomu ledvin není u těchto pacientů zvýšena.
Mezi další malignity prokázané při běžném vyšetření močových cest patří karcinom močového měchýře a ureteru, který se obvykle vyskytuje asi v 1 % případů. Nicméně většina karcinomů, na které bylo podezření při zobrazovacím vyšetření, nebyla při endoskopickém vyšetření identifikována. Řada tumorů, které byly detekovány při endoskopickém vyšetření, byla naopak přehlédnuta při zobrazovacím vyšetření.
Nežádoucí příhody při IVU
Analýza 10 publikovaných studií, do nichž bylo zařazeno více než 2,1 mil. pacientů, prokázala výskyt nežádoucích účinků vyvolaných aplikací kontrastní látky u přibližně 6 % pacientů. Incidence závažných nežádoucích účinků byla 1 : 1 000 až 1 : 2 000 a riziko úmrtí následkem alergické reakce bylo 1 : 100 000 až 1 : 200 000 [17–18]. Průměrná dávka radiace je 1,58 rem. Aplikace nízkoosmolární kontrastní látky (LOCM) měla za následek šestinásobné zvýšení bezpečnosti (v porovnání s aplikací vysokoosmolární kontrastní látky) [18]. U pacientů s již přítomným selháním ledvin snižuje aplikace LOCM riziko nefrotoxicity [18].
IVU nebo ultrazvukové vyšetření ledvin
Provedení ultrazvukového vyšetření ledvin lze podpořit několika argumenty. Mezi nejdůležitějším patří:
- lepší identifikace ledvinných neoplazmat
- možnost vyšetření jater a retroperito-nea
- současné vyšetření močového měchýře, postmikčního reziduálního objemu moči a prostaty
- cena
- absence ozáření
- absence vedlejších účinků
3.6.2 Dolní cesty močové
Mikční cystouretrogram
Nevýhoda tohoto vyšetření spočívá v tom, že podává pouze nepřímé informace o dolních cestách močových a poskytuje přinejlepším pouze omezené urodynamické informace. Z tohoto důvodu se při běžném diagnostickém vyšetřování starších mužů s LUTS nedoporučuje. V nedávné době vzbudilo značný zájem měření tloušťky stěny močového měchýře pomocí transabdominálního ultrazvuku jako neinvazivní nástroj k hodnocení obstrukce odtoku moči z močového měchýře [19]. Manieri et al [20] dospěli k závěru, že tloušťka stěny močového měchýře představuje užitečný predikátor obstrukce výtoku z močového měchýře, jehož přínos převyšuje význam uroflowmetrie. Doposud však nemáme k dispozici žádné spolehlivé údaje o variabilitě výsledků (u jednoho i mezi různými vyšetřujícími) ani o reprodukovatelnosti tohoto vyšetření. Měření tloušťky stěny močového měchýře tedy v současné době není součástí doporučených diagnostických vyšetření pacientů s LUTS.
3.6.3 Močová trubice
Retrográdní uretrografie podává pouze nepřímé informace o dopadu benigního zvětšení prostaty (BPE) na přilehlé struktury.
3.6.4 Prostata
Zobrazovací vyšetření prostaty se provádí za účelem hodnocení:
- velikosti prostaty
- tvaru prostaty
- přítomnosti okultního karcinomu
- charakterizace tkáně
Volba zobrazovacích metod
Prostatu můžeme zobrazit pomocí:
- transabdominálního ultrazvukového vyšetření
- TRUS
- počítačové tomografie (CT) a magnetické rezonance (MRI) (včetně transrektální MRI)
V běžné praxi se však v současné době používá pouze TRUS, případně, pokud toto vyšetření není k dispozici, transabdominální ultrazvuk [21].
Velikost prostaty
Celá řada důkazů dokumentuje přesnost TRUS při výpočtu objemu prostaty [22–23]. TRUS je výrazně přesnější než cystoskopie, IVU, rektální vyšetření nebo profil uretrálního tlaku [24]. U prostaty o objemu > 40 ml způsobují DRE a endoskopie podhodnocení objemu [24]. Objem prostaty lze odhadnout pomocí sériové planimetrie, ortogonální roviny, rotačního tělesa (jednoduchá rovina, elipsoid) a pomocí trojrozměrných metod [23].
Tvar prostaty
Watanabe [25] zavedl koncept předpokládaného poměru kruhové oblasti (PCAR). Tento koncept je založen na trojúhelníkovém tvaru prostaty při absenci jejího benigního zvětšení. Při BPE se tvar prostaty mění následkem růstu přechodné zóny. Watanabe uvádí, že patologický reziduální objem moči je přítomen v případě, že je PCAR > 0,75 nebo < 75 a že BPE je velmi nepravděpodobnou příčinou postmikčního reziduálního objemu moči. Pravděpodobnější příčinou je karcinom močového měchýře nebo karcinom prostaty. Doposud však nemáme k dispozici validaci těchto údajů ostatními autory.
3.6.5 Literatura
1. Andersen JT, Jacobsen O, Standgaard L. The diagnostic value of intravenous pyelography in infravesical obstruction in males. Scand J Urol Nephrol 1977; 11(3): 225-30. http://www.ncbi.nlm.nih.gov/pubmed/74088
2. Bohne AW, Urwiller RD, Pantos TG. Routine intravenous urograms prior to prostatectomy. J Urol 1961; 86 : 1 71-2.
3. Bundrick TJ, Katz PG. Excretory urography in patients with prostatism. Am J Radiol 1986; 147(5): 957-9. http://www.ncbi.nlm.nih.gov/pubmed/2429536
4. Butler MR, Donnelly B, Komaranchat A. Intravenous urography in evaluation of acute retention. Urology 1978; 12(4): 464-6. http://www.ncbi.nlm.nih.gov/pubmed/715976
5. Christofferson I, Moller I. Excretory urography: a superfluous routine examination in patients with prostatic hypertrophy? Eur Urol 1981; 7: (2)65-7. http://www.ncbi.nlm.nih.gov/pubmed/6161822
6. DeLacey G, Johnson S, Mee D. Prostatism: how useful is routine imaging of the urinary tract?. Br Med J 1988; 296(6627): 965-7. http://www.ncbi.nlm.nih.gov/pubmed/2451969
7. Donker PJ, Kakiailatu F. Preoperative evaluation of patients with bladder outlet obstruction with particular regard to excretory urography. J Urol 1978; 120(6): 685-6. http://www.ncbi.nlm.nih.gov/pubmed/731806
8. Marshall V, Singh M, Blandy JP. Is urography necessary for patients with acute retention of urine before prostatectomy?. Br J Urol 1975; 47(1): 73-6. http://www.ncbi.nlm.nih.gov/pubmed/1131499
9. Morrison JD. Help or habit? Excretion urography before prostatectomy. Br J Clin Pract 1980; 34(8-9): 239-41. http://www.ncbi.nlm.nih.gov/pubmed/6158963
10. Pinck BD, Corrigan MJ, Jasper P. Pre-prostatectomy excretory urography: does it merit the expense? J Urol 1980; 123(3): 390-1. http://www.ncbi.nlm.nih.gov/pubmed/6767041
11. Wasserman NF, Lapointe S, Eckmann DR, Rosel PR. Assessment of prostatism: role of intravenous urography. Radiology 1987; 165(3): 831-5. http://www.ncbi.nlm.nih.gov/pubmed/2446348
12. Wilkinson AG, Wild SR. Is pre-operative imaging of the urinary tract worthwhile in the assessment of prostatism? Br J Urol 1992; 70(1): 53-7. http://www.ncbi.nlm.nih.gov/pubmed/1379105
13. Koch WF, Ezz el Din K, de Wildt MJ, Debruyne FM, de la Rosette JJ. The outcome of renal ultrasound in the assessment of 556 consecutive patients with benign prostatic hyperplasia. J Urol 1996; 155(1): 186-9. http://www.ncbi.nlm.nih.gov/pubmed/7490828
14. Wilkinson AG, Wild SR.Survey of urological centres and review of current practice in the pre-operative assessment of prostatism. Br J Urol 1992; 70(1): 43-5. http://www.ncbi.nlm.nih.gov/pubmed/1379104
15. Holtgrewe HL, Mebust WK, Dowd JB, Cockett AT, Peters PC, Proctor C. Transurethral prostatectomy: practice aspects of the dominant operation in American urology. J Urol 1989; 141(2): 248-53. http://www.ncbi.nlm.nih.gov/pubmed/2643720
16. Koyanagi T, Artibani W, Correa R et al. In: Denis L, Griffiths K, Khoury S, et al, eds. Proceedings of the Fourth International Consultation on BPH, Paris, July 1997. Plymouth: Health Publications, pp. 179-265. http://www.congress-urology.org/
17. Barrett BJ, Carlisle EJ. Meta-analysis of the relative nephrotoxicity of high - and low-osmolarity iodinated contrast media. Radiology 1993; 188(1): 171-8. http://www.ncbi.nlm.nih.gov/pubmed/8511292
18. Thomson HS, Dorph S. High-osmolar and low-osmolar contrast media. An update on frequency of adverse drug reactions. Acta Radiol 1993;34(3): 205-9. http://www.ncbi.nlm.nih.gov/pubmed/8489830
19. Kojima M, Inui E, Ochiai A, Naya Y, Ukimura O, Watanabe H. Noninvasive quantitative estimation of infravesical obstruction using ultrasonic measurement of bladder weight. J Urol 1997; 157(2): 476-9. http://www.ncbi.nlm.nih.gov/pubmed/8996337
20. Manieri C, Carter SS, Romano G, Trucchi A, Valenti M, Tubaro A. The diagnosis of bladder outlet obstruction in men by ultrasound measurement of bladder wall thickness. J Urol 1998; 159(3): 761-5. http://www.ncbi.nlm.nih.gov/pubmed/9474143
21. Scheckowitz EM, Resnick MI. Imaging of the prostate. Benign prostatic hyperplasia. Urol Clin North Am 1995; 22(2): 321-32. http://www.ncbi.nlm.nih.gov/pubmed/7539178
22. Aarnink RG, de la Rosette JJ, Debruyne FM, Wijkstra H. Reproducibility of prostate volume measurements from transrectal ultrasonography by an automated and a manual technique. Br J Urol 1996; 78(2): 219-23. http://www.ncbi.nlm.nih.gov/pubmed/8813917
23. Aarnink RG, Beerlage HP, de la Rosette JJ, Debruyne FM, Wijkstra H. Transrectal ultrasound of the prostate: innovations and future applications. J Urol 1998; 159(5): 1568-79. http://www.ncbi.nlm.nih.gov/pubmed/9554357
24. Roehrborn CG. Accurate determination of prostate size via digital rectal examination and transrectal ultrasound. Urology 1998; 51(Suppl 4A): 19-22. http://www.ncbi.nlm.nih.gov/pubmed/9586592
25. Watanabe H. New concept of BPH: PCAR theory. Prostate 1998;37(2):116-25. http://www.ncbi.nlm.nih.gov/pubmed/9759706
3.7 Mikční diář (mikční tabulky)
Mikční tabulky (diáře) se snadno vyplňují a mohou poskytnout užitečné a objektivní klinické informace [1–2]. Pro hodnocení frekvence a objemu mikce neexistuje žádná standardizovaná tabulka. Nejnovější údaje ukazují, že 24hodinová mikční tabulka představuje dostatečnou pomůcku a že delší měření poskytuje jen málo dodatečných informací [3]. Existuje úzká souvislost mezi LUTS (hodnocenými podle symptom skóre) a proměnnými z mikčního diáře, jako jsou frekvence a nykturie. Studie ICS BHP uvádí přesnou korelaci u 41 % počtu močení, 61 % pro čas mikce a 68 % pro příhody nykturie [2]. Mikční tabulky umožňují identifikovat například pacienty s noční polyurií, která je jednou z příčin nykturie u starších mužů [4–6].
3.7.1 Závěry
Zaznamenávání 24hodinové frekvence a objemu mikce v průběhu úvodního vyšetření se považuje za standardní postup. Mikční diář zaznamenávající frekvenci a objem mikce představuje neinvazivní levnou metodu, která poskytuje důležité informace o LUTS.
3.7.2 Literatura
1. Abrams P, Klevmark B. Frequency volume charts: an indispensable part of lower urinary tract assessment. Scand J Urol Nephrol Suppl 1996; 179 : 47-53. http://www.ncbi.nlm.nih.gov/pubmed/8908664
2. Reynard JM, Yang Q, Donovan JL, Peters TL, Schäfer W, de la Rosette JJ, Dabhoiwala NF, Osada D, Lim AT, Abrams P. The ICS-BPH study: uroflowmetry, lower urinary tract symptoms and bladder outlet obstruction. Br J Urol 1998; 82(5): 619-23. http://www.ncbi.nlm.nih.gov/pubmed/9839573
3. Gisolf KW, van Venrooij GE, Eckhardt MD, Boon TA. Analysis and reliability of data from 24-hour frequency-volume charts in men with lower urinary tract symptoms due to benign prostatic hyperplasia. Eur Urol 2000; 38(1): 45-52. http://www.ncbi.nlm.nih.gov/pubmed/10859441
4. Van Venrooij GE, Eckhardt MD, Gisholf KW, Boon TA. Data from frequency-volume charts versus symptom scores and quality of life score in men with lower urinary tract symptoms due to benign prostatic hyperplasia. Eur Urol 2001; 39(1): 42-7. http://www.ncbi.nlm.nih.gov/pubmed/11173938
5. Blanker MH, Bohnen AM, Groeneveld FP, Bernsen RM, Prins A, Bosch JL. Normal voiding patterns and determinants of increased diurnal and nocturnal voiding frequency in elderly men. J Urol 2000; 164(4): 1201-5. http://www.ncbi.nlm.nih.gov/pubmed/10992366
6. Matthiesen TB, Rittig S, Mortensen JT, Djurhuus JC. Nocturia and polyuria in men referred with lower urinary tract symptoms, assessed using a 7-day frequency-volume chart. BJU Int 1999; 83(9): 1017-22.
http://www.ncbi.nlm.nih.gov/pubmed/10368248
3.8 Měření průtoku moči
Uroflowmetrie se doporučuje jako diagnostický test pro vyšetření pacientů s LUTS a představuje povinné vyšetření před operačním zákrokem. Jedná se o snadné neinvazivní vyšetření, které nám pomůže odhalit abnormální mikci. Přístroje provádějící měření průtoku moči poskytují informace týkající se vymočeného objemu, maximální rychlosti průtoku (Qmax), průměrné rychlosti průtoku (Qav) a doby do dosažení Qmax. Tyto údaje by měly být interpretovány lékařem pro vyloučení artefaktů [1–3]. Ke stanovení reprezentativního průtoku se doporučuje sériové měření (2 nebo více) s objemem vymočené moči > 150 ml. BOO lze diagnostikovat pouze pomocí tlakově-průtokové studie (pQs) (viz. kapitola 3.10). Údaje týkající se rychlosti průtoku je nutné interpretovat obezřetně vzhledem k tomu, že u starších pacientů s LUTS dochází spolu s věkem k urodynamickým změnám [4]. Muži s Qmax < 10 ml/s mají větší pravděpodobnost výskytu BOO, a tedy větší pravděpodobnost zlepšení pomocí operační léčby. Muži s LUTS a normální Qmax mají větší pravděpodobnost, že příčina symptomů nebude vyvolána BHP.
3.8.1 Literatura
1. Rowan D, James ED, Kramer AE, Sterling AM, Suhel PF. Urodynamic equipment: Technical aspects produced by the International Continence Society Working Party on Urodynamic Equipment. J Med Eng Technol 1987; 11(2): 57-64. http://www.ncbi.nlm.nih.gov/pubmed/2956425
2. Grino PB, Bruskewitz R, Blaivas JG, Siroky MB, Andersen JT, Cook T, Stoner E. Maximum urinary flow rate by uroflowmetry: automatic or visual interpretation. J Urol 1993; 149(2): 339-41. http://www.ncbi.nlm.nih.gov/pubmed/7678870
3. Witjes WP, de la Rosette JJ, Zerbib M, Vignoli GC, Geffriaud C, Debruyne FM, Wijkstra H. Compute-rized artefact detection and correction of uroflow curves: Towards a more consistent quanti-tative assessment of maximum flow. Eur Urol 1998; 33(1): 54-63. http://www.ncbi.nlm.nih.gov/pubmed/9471041
4. Madersbacher S, Klingler HC, Schatzl G, Stulnig T, Schmidbauer CP, Marberger M. Age-related urodynamic changes in patients with benign prostatic hyperplasia. J Urol 1996; 156(5): 1662-7. http://www.ncbi.nlm.nih.gov/pubmed/8863566
3.9 Post-mikční reziduální objem (PVR)
Měření post-mikční reziduální moči (PVR) se doporučuje během úvodního vyšetření. PVR by měla být stanovena na základě výšky, šířky a délky močového měchýře (stanoveno pomocí transabdominální ultrasonografie). Měření PVR představuje snadnou, přesnou a neinvazivní metodu. Vysoká hodnota objemu PVR (> 200–300 ml) může indikovat dysfunkci močového měchýře a predikovat méně příznivou odpověď na léčbu. Přítomnost reziduální moči však nepředstavuje kontraindikaci pro pozorné vyčkávání nebo medikamentózní terapii. Vzhledem k vysoké variabilitě mezi výsledky opakovaných testů a absenci studií není možné stanovit hranici PVR pro volbu léčby.
3.10 Urodynamické studie
Tlakově-průtokové studie jsou považovány za doplňující diagnostický test a panel AUA pro léčbu benigní hyperplazie prostaty (2003) [1] a Fifth International Consultation on BHP je klasifikují jako nepovinné vyšetření [2]. Na základě měření průtoku moči lze stanovit pouze pravděpodobnost přítomnosti obstrukce, zatímco pomocí tlakově-průtokové studie lze klasifikovat stupeň obstrukce a identifikovat pacienty, u nichž může být malá rychlost průtoku způsobena nízkým tlakem kontrakce detruzoru. Měření průtoku může být limitováno zejména při predikci obstrukce za specifických situací, jako u starších pacientů, jedinců s malými objemem vymočené moči nebo mužů s malým Qmax > 10 ml/s a dále při přítomnosti neurologického onemocnění. Ačkoliv tlakově-průtokové studie představují jedinou přesnou metodu pro diagnostiku obstrukce, jejich role při predikci výsledků léčby je stále diskutabilní. V nedávné době provedené metodologické studie zabývající se intraindividuální variací ve výsledcích tlakově-průtokových studií stejně jako intra - a inter-individuální přesností vyšetřujícího při interpretaci křivky tlakově-průtokových studií prokázaly výrazné metodologické odchylky [3–6].
To znesnadňuje posuzování vlivu infravezikální obstrukce na symptomy dolních cest močových u pacientů s BHP. Z tohoto důvodu a také proto, že tlakově-průtokové studie jsou považovány za invazivní, zůstává toto vyšetření dobrovolné. U specifických podskupin pacientů je provedení tlakově-průtokových studií více opodstatnitelné.
Metodologie tlakově-průtokových studií již byla standardizovaná [7] a vyžaduje simultánní zaznamenávání intravezikálního i intraabdominálního tlaku. Z důvodu diagnostiky obstrukce je třeba změřit tlak detruzoru v bodě maximálního průtoku. Existují různé nomogramy, které umožňují klasifikaci pacientů do skupin podle stupně obstrukce. Nejčastěji se používají nomogramy, které vytvořili Schafer [8], Abrams a Griffiths [9] a Rollema a van Mastright (URA – Urethral Resistance Index) [10], které spolu úzce souvisí. V nedávné době byl za standardní přijat také nomogram ICS (International Continency Society) [11], který slouží jako pomůcka pro porovnání různých souborů údajů a měl by se používat v klinické praxi.
3.10.1 Výsledky
Tlakově-průtokové studie neumožňují predikovat odpověď na medikamentózní léčbu a v tomto kontextu nehrají žádnou roli. Je však známo, že nejlepších výsledků prostatektomie se dosahuje u pacientů, u nichž urodynamické vyšetření prokáže vysoký tlak a nízký průtok. U pacientů, u nichž urodynamické vyšetření prokáže nízký tlak a nízký průtok, je pravděpodobnost dobrého výsledku prostatektomie menší.
Většina studií zaměřujících se na tlakově-průtokové studie a léčbu LUTS vyvolaných BPO se týká TURP. Studie publikované Nealem et al [12–13], Abramsem et al [14], Jensenem [15], Robertsonem et al [16] a Langenem et al [17] uvádějí, že u pacientů, kteří trpěli před operací obstrukcí, došlo ke zlepšení výsledků (na základě tlakově-průtokových studií).
3.10.2 Závěr
Tlakově-průtokové studie zůstávají u nekomplikovaných případů, u kterých se vyskytují LUTS poprvé, nepovinným vyšetřením. Tyto studie představují nejužitečnější z možných vyšetření při predikci výsledků chirurgické léčby BHP. Pro standardizaci údajů pro srovnávací účely je vhodné při diagnostice obstrukce používat nomogram ICS.
3.10.3 Literatura
1. AUA practice guideline committee. AUA guidelines on management of benign prostatic hyperplasia (2003). Chapter 1: Diagnosis and treatment recommendations. J Urol 2003; 170(2 Pt 1): 530-47. http://www.ncbi.nlm.nih.gov/pubmed/12853821
2. Chatelain C, Denis L, Foo KT, Khoury S, McConnell J eds. Proceedings of the Fifth International Consultation on BPH, Paris, July 2000. Plymouth: Health Publications, 2001, p. 524. http://www.congress-urology.org/
3. Hansen F, Olsen L, Atan A, Nordling J. Pressure-flow studies: Short-time repeatability. Neurourol Urodyn 1999; 18(3): 205-14. http://www.ncbi.nlm.nih.gov/pubmed/10338441
4. Sonke GS, Kortmann BB, Verbeek AL, Kiemeney LA, Debruyne FM, de La Rossette JJ. Variability of pressure-flow studies in men with lower urinary tract symptoms. Neurourol Urodyn 2000;19(6):637-51. http://www.ncbi.nlm.nih.gov/pubmed/11071695
5. Eri LM, Wessel N, Berge V. Test-retest variation of pressure flow parameters in men with bladder outlet obstruction. J Urol 2001; 165(4): 1188-92. http://www.ncbi.nlm.nih.gov/pubmed/11257668
6. Kortmann BB, Sonke GS, Wijkstra H, Nordling J, Kallestrup E, Holm NR, de La Rosette JJ. Intra - and Inter-investigator variation in the analysis of pressure-flow studies in men with lower urinary tract symptoms. Neurourol Urodyn 2000; 19(3): 221-32. http://www.ncbi.nlm.nih.gov/pubmed/10797579
7. Rowan D, James ED, Kramer AE, Sterling AM, Suhel PF. Urodynamic equipment: technical aspects. Produced by the International Continence Society Working Party on Urodynamic Equipment. J Med Eng Technol 1987; 11(2): 57-64. http://www.ncbi.nlm.nih.gov/pubmed/2956425
8. Schafer W. A new concept for simple but specific grading of bladder outflow condition independent from detrusor function. J Urol 1993; 149(2): 574-7.
9. Abrams PH, Griffiths DJ. The assessment of prostatic obstruction from urodynamic measurements and from residual urine. Br J Urol 1979; 51(2): 129-34. http://www.ncbi.nlm.nih.gov/pubmed/465971
10. Rollema HJ, van Mastrigt R. Improved indication and follow-up in transurethral resection of the prostate using the computer program CLIM: a prospective study. J Urol 1992; 148(1): 111-5. http://www.ncbi.nlm.nih.gov/pubmed/1377287
11. Griffiths D, Hofner K, van Mastrigt R, Rollema HJ, Spångberg A, Gleason D. Standardization of terminology of lower urinary tract function: pressure-flow studies of voiding, urethral resistence and urethral obstruction. International Continence Society Subcommittee on Standardization of Terminology of Pressure-Flow Studies. Neurourol Urodyn 1997; 16(1): 1-18. http://www.ncbi.nlm.nih.gov/pubmed/9021786
12. Neal DE, Styles RA, Powell PH, Thong J, Ramsden PD. Relationship between voiding pressure, symptoms and urodynamic findings in 253 men undergoing prostatectomy. Br J Urol 1987; 60(6): 554-9. http://www.ncbi.nlm.nih.gov/pubmed/3427341
13. Neal DE, Ramsden PD, Sharples L, Smith A, Powell PH, Styles RA, Webb RJ. Outcome of elective prostatectomy. BMJ 1989; 299(6702): 762-7. http://www.ncbi.nlm.nih.gov/pubmed/2508914
14. Abrams PH, Farrar DJ, Turner-Warwick RT, Whiteside CG, Feneley RC. The results of prostatectomy: a symptomatic and urodynamic analysis of 152 patients. J Urol 1979; 121(5): 640-2. http://www.ncbi.nlm.nih.gov/pubmed/86617
15. Jensen KM-E. Clinical evaluation of routine urodynamic investigations in prostatism. Neurourol Urodynam 1989; 8 : 545-78.
16. Robertson AS, Griffiths C, Neal DE. Conventional urodynamics and ambulatory monitoring in the definition and management of bladder outflow obstruction. J Urol 1996; 155(2): 506-11. http://www.ncbi.nlm.nih.gov/pubmed/8558647
17. Langen PH, Schafer W, Jakse G. Urodynamic assessment in patients undergoing transurethral resection of the prostate: a prospective study. In: Jakse G, et al, eds. Benign Prostatic Hyperplasia. New York: Springer-Verlag, 1992, pp. 75-84
3.11 Endoskopie
Standardním diagnostickým endoskopickým vyšetřením dolních cest močových (močová trubice, prostata, hrdlo močového měchýře a močový měchýř) je uretrocystoskopie. Toto vyšetření umožňuje potvrdit případy obstrukce výtoku a zároveň vyloučit přítomnost intravezikální abnormality.
3.11.1 LUTS vyvolané následkem obstrukce výtoku z močového měchýře
Potíže s močením jsou u starších mužů nejčastěji způsobeny BHP, která vede ke vzniku benigní prostatické obstrukce. Tato obstrukce má významný dopad na změnu mikce a u některých pacientů vede k významným (patologickým) změnám v močovém systému, u jiných pacientů se projevuje pouze symptomy. Role BHP při mikční dysfunkci u starších mužů je však často nejasná [1]. Hyperplazie může souviset s nápadným zvětšením laterálního laloku, pokud však není stupeň obstrukce závažný, mohou být symptomy pouze nepatrné. BHP však může být přítomna i u pacientů s relativně malým objemem prostaty a závažnými obstrukčními symptomy, pokud vychází tkáň způsobující obstrukci výhradně z centrální zóny periuretrální oblasti žlázy [2].
Obecně lze říci, že terapie zacílená na odstranění obstrukce vede u většiny mužů k úlevě LUTS. U pacientů s BHP nebo jinými formami obstrukce výtoku z močového měchýře mohou být přítomny určité znaky viditelné při uretrocystoskopii, které ukazují na přítomnost této obstrukce. K těmto znakům patří:
- zvětšení prostatické žlázy s viditelnou obstrukcí močové trubice a hrdla močového měchýře
- obstrukce hrdla močového měchýře vysokou zadní bariérou hrdla močového měchýře
- hypertrofie svaloviny detruzoru, která se projevuje přítomností svalové trabekulizace a tvorbou komůrek a divertiklů
- tvorba konkrementů v močovém měchýři
- retence (postmikční reziduální) moči
Uretrocystoskopie tedy může poskytovat informace o příčině, velikosti a závažnosti obstrukce, průchodnosti hrdla močového měchýře, okluzi uretry prostatou a přibližné velikosti prostaty [3]. Tato problematika byla předmětem několika studií.
3.11.2 Morbidita uretrocystoskopie
Berge et al [4] na skupině 85 pacientů prokázali, že riziko vzniku klinicky významné infekce močových cest bylo po pouhém instrumentálním vyšetření močové trubice 2,4 %.
3.11.3 Souvislost mezi trabekulizací a nejvyšší rychlostí průtoku moči
Shoukry et al [5] hodnotili 122 pacientů s LUTS o průměrném věku 64 let, na základě tří pooperačních měření průtoku moči a na základě měření symptomů. U těchto pacientů byla také provedena uretrocystoskopie. Předoperační maximální rychlost průtoku byla normální u 25 % ze 60 pacientů, u kterých nebyla při cystoskopii zjištěna trabekulizace močového měchýře, u 21 % ze 73 pacientů s mírnou trabekulizací a u 12 % ze 40 pacientů s výraznou trabekulizací. Všech 21 pacientů, u nichž byly přítomny divertikly, mělo před operací „obstrukční“ maximální rychlost průtoku.
Anikwe [6] prokázal u 39 mužů s LUTS ve věku 53–83 let, že mezi stupněm trabekulizace (hodnocené od I do IV) a maximální předoperační rychlostí průtoku neexistuje významná korelace (p > 0,5). U mužů s vyššími stupni trabekulizace byl zaznamenán trend směrem k nižším maximálním rychlostem průtoku.
3.11.4 Souvislost mezi trabekulizací a symptomy
Simonsen et al [7] prokázali korelaci mezi přítomností trabekulizace a počtem obstrukčních symptomů. Po rozdělení pacientů do skupin podle věku bylo zjištěno, že trabekulizace významně rostla spolu se zvyšujícím se věkem (p < 0,5). V jiné studii neumožňovala trabekulizace predikci závažnosti symptomů, zatímco středně závažná až závažná trabekulizace byla prediktivní pro větší velikost prostaty a sníženou rychlost průtoku moči [8].
3.11.5 Souvislost mezi trabekulizací a velikostí prostaty
Anderson a Nordling [9] hodnotili korelaci mezi cystoskopickými nálezy a přítomností trabekulizace. Zatímco cystoskopicky odhadnutá hmotnost prostaty korelovala s přítomností trabekulizace (p = 0,003), korelace vzdálenosti mezi hrdlem močového měchýře a verumontanem a vzhledem okluze při cystoskopii nebyla významná (p > 0,5). Homma et al [10] prokázali, že pokud byla velikost prostaty > 30 ml nebo pokud byla při endoskopii zjištěna výrazná obstrukce zadní uretry, měli pacienti vysokou pravděpodobnost obstrukce výtoku z močového měchýře.
3.11.6 Souvislost mezi trabekulizací a obstrukcí
El Din et al [11] hodnotili uretroskopické nálezy a výsledky urodynamických studií u 492 starších mužů s LUTS. Zaznamenali jasné korelace mezi cystoskopickým nálezem (stupeň trabekulizace a stupeň obstrukce uretry) a urodynamickými parametry, nestabilitou detruzoru a nízkou kompliancí. Je však třeba poznamenat, že obstrukce výtoku z močového měchýře je přítomna přibližně u 15 % pacientů s normálním cystoskopickým nálezem, zatímco přibližně u 8 % pacientů není přítomna žádná obstrukce, dokonce i v případě závažné trabekulizace, což nasvědčuje tomu, že není vhodné vyvozovat u všech pacientů stejný závěr. Autoři se domnívají, že role uretrocystoskopie je omezená a její použití při diagnostice obstrukce výtoku z močového měchýře nedoporučují. Toto vyšetření by mělo být užíváno primárně k vyloučení patologie močového měchýře a při volbě intervenčního přístupu.
3.11.7 Divertikl močového měchýře a obstrukce
Detekce velkých divertiklů v močovém měchýři může mít terapeutický význam. Například na základě přítomnosti velkého divertiklu v močovém měchýři lze stanovit typ intervence. Je však zřejmé, že i jiné diagnostické metody jako je cystografie, intravenózní urografie (IVU) nebo transabdominální sonografie, jsou stejně citlivé, ne-li citlivější, při detekci velkých divertiklů v močovém měchýři, a to bez rizika spojeného s invazivní uretrocystoskopií. Doposud nemáme k dispozici žádné údaje, které by hodnotily citlivost nebo specificitu cystografie, IVU, cystoskopie nebo transabdominální sonografie při hodnocení velkých divertiklů v močovém měchýři.
Quirinia a Hoffmann [12] popsali 104 pacientů s BHP, z nichž u 51 % byly při cystografii detekovány divertikly. Přestože přítomnost divertiklů souvisela s věkem, dilatací horních cest močových, zvyšujícím se objemem reziduální moči a nestabilitou močového měchýře, nebyla prokázána žádná souvislost s kapacitou močového měchýře, maximální rychlostí průtoku ani velikostí prostaty.
V současné době nelze učinit žádné konečné rozhodnutí týkající se role cystoskopie při vyšetřování divertiklů močového měchýře. Podobně neprozkoumanou oblastí je vliv, který může mít přítomnost či absence divertiklů v močovém měchýři na výsledek operace prostaty.
3.11.8 Močové konkrementy a obstrukce
Není pochyb o tom, že přítomnost konkrementů v močovém měchýři lze přesně zhodnotit pomocí uretrocystoskopie. Přítomnost konkrementů v močovém měchýři je jasným indikátorem obstrukce výtoku z močového měchýře. Ačkoliv není vždy jasné, zda je obstrukce organické, anatomické nebo neurogenní povahy, přítomnost konkrementů v močovém měchýři ukazuje na abnormalitu v mechanizmu vyprazdňování močového měchýře. Tomuto stavu obvykle předchází přítomnost reziduální moči nebo recidivující infekce močových cest. Konkrementy v močovém měchýři lze stejně dobře detekovat pomocí IVU nebo neinvazivní transabdominální sonografie. Ve skutečnosti jsou konkrementy složené z rtg málo kontrastních nebo rtg nekontrastních materiálů při transabdominální sonografii velmi dobře viditelné, zatímco při ultrazvukovém vyšetření ledvin je lze přehlédnout.
Podstata problému spočívá v otázce, zda detekce konkrementů v močovém měchýři předurčuje volbu chirurgického výkonu či nikoliv. Je zřejmé, že přítomnost velkého konkrementu v močovém měchýři by měla operatéra vybízet spíše k provedení otevřeného výkonu než k indikaci zdlouhavé elektrohydraulické litotrypse. Většina konkrementů v močovém měchýři je však spíše malých rozměrů a lze je odstranit při TURP pomocí pochvy resektoskopu, nebo je dezintegrovat pomocí endoskopických nástrojů před jejich následným vyplachováním. Je tedy rozporuplné, zda před operací BHP provádět uretrocystoskopii ke zjištění přítomnosti nebo absence konkrementů v močovém měchýři, zejména když má většina pacientů s konkrementy v močovém měchýři mikroskopickou hematurii, kterou lze detekovat při běžném základním vyšetření.
3.11.9 Intravezikální patologie
Další patologické stavy (uretrální nebo intravezikální) lze lépe detekovat pomocí endoskopie než pomocí většiny dalších metod. Ezz El Din et al [13] provedli rozbor moči a cystoskopii u 750 po sobě jdoucích pacientů s BHP. Pouze u tří pacientů byl detekován tumor močového měchýře, zatímco u 49 pacientů byly přítomny močové konkrementy. Nebyla prokázána žádná korelace mezi jakýmikoliv klinickými parametry a nálezem mikroskopické hematurie. Autoři dospěli k závěru, že hematurie představuje častý nález při vyšetřování pacientů s BHP a že další vyšetření je třeba provádět pouze pokud je indikováno (např. v případě abnormálního výsledku cytologického vyšetření moči).
3.11.10 Závěr
Endoskopické vyšetření dolních močových cest lze považovat za nepovinný diagnostický test z následujících důvodů:
- výsledky intervence nejsou známy
- benefit nepřevažuje riziko poškození invazivním vyšetřením
- lze očekávat, že preference pacientů budou rozdílné
3.11.11 Literatura
1. Grayhack JT. Benign prostatic hyperplasia. The scope of the problem. Cancer 1992; 70(Suppl 1): 275-9. http://www.ncbi.nlm.nih.gov/pubmed/1376196
2. Bostwick DG. Pathology of benign prostatic hyperplasia. In: Textbook of Benign Prostatic Hyperplasia. Kirby R et al, eds. Oxford: Isis Medical Media, 1996, pp. 91-104. http://www.isismedical.com/
3. Larsen EH, Bruskewitz RC. Urodynamic evaluation of male outflow obstruction. Krane RJ, Siroky B, eds. Clinical Neurourol. New York 1991, pp 427-443.
4. Berge V, Eri LM, Tveter KJ. Complications of invasive, urodynamic examinations and prostate biopsie in patients with benign prostatic hyperplasia. Scand J Urol Nephrol Suppl 1995; 172 : 95-8. http://www.ncbi.nlm.nih.gov/pubmed/8578262
5. Shoukry I, Susset JG, Elhilali MM, Dutartre D. Role of uroflowmetry in the assessment of lower urinary tract obstruction in adult males. Br J Urol 1975; 47(5): 559-66. http://www.ncbi.nlm.nih.gov/pubmed/1191927
6. Anikwe RM. Correlations between clinical findings and urinary flow rate in benign prostatic hypertrophy. Int Surg 1976; 61(8): 392-4. http://www.ncbi.nlm.nih.gov/pubmed/61184
7. Simonsen O, Møller-Madsen B, Dørflinger T, Nørgaard JP, Jørgensen HS, Lundhus E. The significance of age on symptoms and urodynamic and cystoscopic findings in benign prostatic hypertrophy. Urol Res 1987; 15(6): 355-8. http://www.ncbi.nlm.nih.gov/pubmed/2448939
8. Barry MJ, Cockett AT, Holtgrewe HL, McConnell JD, Sihelnik SA, Winfield HN. Relationship of symptoms of prostatism to commonly used physiological and anatomical measures of the severity of benign prostatic hyperplasia. J Urol 1993; 150(2 Pt 1): 351-8. http://www.ncbi.nlm.nih.gov/pubmed/7686980
9. Andersen JT, Nordling J. Prostatism. II. The correlation between cysto-urethroscopic, cystometric and urodynamic findings. Scand J Urol Nephrol 1980; 14(1): 23-7. http://www.ncbi.nlm.nih.gov/pubmed/7375838
10. Homma Y, Gotoh M, Takei M, Kawabe K, Yamaguchi T. Predictability of conventional tests for the assessment of bladder outlet obstruction in benign prostatic hyperplasia. Int J Urol 1998; 5(1): 61-6. http://www.ncbi.nlm.nih.gov/pubmed/9535603
11. El Din KE, de Wildt MJ, Rosier PF, Wijkstra H, Debruyne FM, de la Rosette JJ. The correlation between urodynamic and cystoscopic findings in elderly men with voiding complaints. J Urol 1996; 155(3): 1018-22. http://www.ncbi.nlm.nih.gov/pubmed/8583551
12. Quirinia A, Hoffmann AL. Bladder diverticula in patients with prostatism. Int Urol Nephrol 1993; 25(3): 243-7. http://www.ncbi.nlm.nih.gov/pubmed/7693606
13. Ezz el Din K, Koch WF, de Wildt MJ, Debruyne FM, de la Rosette JJ. The predictive value of microscopic haematuria in patients with lower urinary tract symptoms and benign prostatic hyperplasia. Eur Urol 1996; 30(4): 409-13. http://www.ncbi.nlm.nih.gov/pubmed/8977059
3.12 Doporučení pro hodnocení
- Ze všech v současné době dostupných skóre mikčních symptomů se doporučuje IPSS, protože jeho užívání je rozšířeno na celém světě.
- U pacientů, kteří podstupují vyšetření LUTS, lze za minimální požadavek považovat hodnocení funkce horních močových cest na základě měření hladiny kreatininu nebo sonografického vyšetření. V rámci primárního vyšetření lze provést rozbor moči. Je však nutné poznamenat, že v literatuře je málo důkazů, které by podporovaly tento postup.
- Minimálním požadavkem při vyšetření pacientů s LUTS je DRE.
- Existuje konsenzus, že při provádění zobrazovacího vyšetření horních močových cest je metodou volby sonografie.
- Zobrazení horních močových cest se doporučuje
u pacientů s LUTS a jedním z následujících:
- anamnéza (nebo přítomnost) infekce močového systému
- anamnéza urolitiázy
- anamnéza operace močového systému
- anamnéza uroteliálního tumoru (včetně IVU)li>
- hematurie (včetně IVU)
- močová retence
- CT a MR se v současné době v rámci rutinních zobrazovacích vyšetření horního močového systému u starších mužů s LUTS nedoporučují.
- Rutinní provádění zobrazovacího vyšetření močového měchýře nelze doporučit jako diagnostický test při vyšetřování pacientů s LUTS. Ultrazvukové vyšetření močového měchýře je však cenným diagnostickým nástrojem pro detekci divertiklů nebo konkrementů v močovém měchýři.
- Rutinní zobrazení uretry se v rámci diagnostiky pacientů s LUTS nedoporučuje.
- Metodu volby pro určení objemu prostaty představuje ultrazvukové vyšetření, nejlépe transrektálním přístupem. Zobrazení prostaty transabdominálním ultrazvukovým vyšetřením a TRUS jsou však nepovinné.
- Zhodnocení velikosti prostaty je nutné před zahájením léčby finasteridem a také v případě, že zvažujeme otevřenou prostatektomii a TUIP.
- Pokud je vymočený objem < 150 ml nebo je Qmax > než 10 ml/s, je vhodné před operací zvážit provedení tlakově-průtokové studie, a to zejména u starších mužů.
- Měření reziduálního objemu moči se doporučuje při vyšetřování pacientů s LUTS, u nichž máme podezření na benigní prostatickou obstrukci.
- Měření průtoku moči se doporučuje při diagnostickém vyšetření pacientů s LUTS, případně jako nepovinné vyšetření před operačním zákrokem.
- Během počátečního vyšetření se doporučuje změřit post-mikční reziduální objem moči.
- V případě volby operační léčby doporučujeme provedení endoskopického vyšetření, což nám umožní vyloučit přítomnost jiné patologie a posoudit tvar a velikost prostaty, což může mít dopad na volbu léčebné modality.
- Provedení tlakově-průtokové studie bychom měli
zvážit před operací u následujících
podskupin pacientů:
- mladší muži (např. < 50 let)
- starší pacienti (tj. > 80 let)
- postmikční reziduální objem moči > 300 ml
- Qmax > 15 ml/s
- pacienti s podezřením na neurogenní dysfunkci močového měchýře
- pacienti po radikální operaci pánve
- pacienti po předchozí neúspěšné invazivní léčbě
ZKRATKY UŽITÉ V TEXTU
- AHCPR ‑ Agency for Health Care Policy and Research
- AUA ‑ Americká urologická asociace/American Urological Association
- AUR - akutní močová retence
- BII - Index dopadu BHP
- BOO ‑ obstrukce výtoku z močového měchýře
- BPE - benigní zvětšení prostaty
- BHP - benigní hyperplazie prostaty
- BUN - močovina v krvi/dusík
- DRE - digitální rektální vyšetření
- EPCDS ‑ European Prostate Cancer Detection Study
- ERSPC ‑ European Randomized Study of Screening for Prostate Cancer
- ICS ‑ International Continence Society
- I-PSS ‑ Mezinárodní skóre prostatických symptomů
- ILC ‑ intersticiální laserová koagulace
- IVU - intravenózní urografie
- LOCM ‑ kontrastní látka o nízké osmolaritě
- LUTS ‑ symptomy dolních cest močových
- MRI - magnetická rezonance
- PCAR ‑ předpokládaný poměr plochy kruhu
- PLESS ‑ Proscar Long-term Efficacy and Safety Study
- PLCO ‑ Prostate, Lung, Colorectal and Ovarian Cancer Screening Trial
- pQs - tlakově-průtoková studie
- PPV - prediktivní pozitivní hodnota
- PSA ‑ prostatický specifický antigen
- PVR ‑ post mikční reziduální objem moči
- Qav ‑ průměrná rychlost průtoku moči
- Qmax ‑ maximální rychlost průtoku moči
- QoL - kvalita života
- VLAP - vizuální laserová ablace
- Tdesc ‑ doba od Qmax do 95 % vymočeného objemu
- TRUS - transrektální ultrasonografie
- TUIP ‑ transuretrální incize prostaty
- TURP ‑ transuretrální resekce prostaty
- URA - index uretrální rezistence
Štítky
Detská urológia Urológia
Článek Kryoterapie – současný stavČlánek Záchranná kryoterapieČlánek Úvodní slovoČlánek Ze zahraničních periodik
Článok vyšiel v časopiseUrologické listy
Najčítanejšie tento týždeň
2009 Číslo 3- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- Terapeutické možnosti pro léčbu pokročilého karcinomu prostaty. Řešení lokálně pokročilého na androgenech dependentního karcinomu prostaty
- Kryoterapie – současný stav
- Záchranná kryoterapie
- Stanovení stadia a grade BPH u pacientů se symptomy dolních cest močových (LUTS): patofyziologická klasifikace pro další postup
- Úvodní slovo
- Využití holmium laseru při léčbě benigního zvětšení prostaty
- Fotoselektivní vaporizace prostaty (PVP) pomocí laseru GreenLight. Přístup, operační technika a výsledky dosažené v Mayo Clinic
- Postavení radikální prostatektomie v léčbě karcinomu prostaty lokalizovaného na prostatickou žlázu. Realita a mýty, pravda a fikce o roboticky asistované radikální prostatektomii
- Ze zahraničních periodik
- GUIDELINES EAU PRO BENIGNÍ HYPERPLAZII PROSTATY
- Urologické listy
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Využití holmium laseru při léčbě benigního zvětšení prostaty
- Fotoselektivní vaporizace prostaty (PVP) pomocí laseru GreenLight. Přístup, operační technika a výsledky dosažené v Mayo Clinic
- GUIDELINES EAU PRO BENIGNÍ HYPERPLAZII PROSTATY
- Kryoterapie – současný stav
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



