Funkční a onkologické výsledky po radikální cystektomii a vytvoření ortotopické neoveziky u žen
Functional and oncological outcomes after radical cystectomy and orthotopic neobladder in women
The trend over the last two decades was toward the use of continent urinary diversion after radical cystectomy in women. The encouraging results of orthotopic neobladder (ONB) in men and the proved oncological and functional safety in early studies in women were behind the application of ONB in women. Many articles have been published in the last two decades concerning the outcome of ONB in women. In this mini‑review, the results of all the available literature concerning this issue and the impact of this surgery on the quality of life are discussed. The results showed lower incidence of local urethral recurrence in women than in men with the same operation. Day- and night- time continence in women was achieved in 57– 100% and 27– 92%, respectively. Chronic urinary retention and the use of clean intermittent catheterization were much higher in female patients. Sexual function was less affected in women after ONB than those with other forms of urinary diversion. Therefore, ONB should be the first option for females with bladder cancer as long as there is no absolute indication of concomitant urethrectomy.
Key words:
radical cystectomy, orthotopic diversion, results and complications, sexual function
Autoři:
M. H. Zahran; B. Ali- el- dein
Vyšlo v časopise:
Urol List 2014; 12(2): 45-51
Souhrn
V uplynulých dvou desetiletích byl zaznamenán trend provádět u pacientek podstupujících radikální cystektomii kontinentní derivaci moči. Povzbudivé výsledky derivace moči s užitím ortotopické neoveziky (ON) u mužů a výsledky prvních studií prokazující onkologickou a funkční bezpečnost ON u žen byly impulzem pro zavedení této techniky i u žen. V uplynulých 20 letech byla uveřejněna celá řada článků popisujících výsledky derivace moči prostřednictvím ON u žen. Autoři tohoto minipřehledového článku hodnotí výsledky dostupných publikací, které se zabývají problematikou a dopadem této techniky na kvalitu života pacientů. Výsledky studií ukazují nižší incidenci lokální recidivy v močové trubici u žen než u mužů podstupujících stejný výkon. Plně kontinentních bylo 57– 100 % pacientek během dne a 27– 92 % pacientek i během noci. Výskyt chronické močové retence a potřeba provádět čistou intermitentní katetrizaci byly mnohem častější u žen. Porucha sexuální funkce byla méně častá u pacientek s ON než u pacientek podstupujících jiné formy derivace moči. V případě absence absolutní indikace pro současné provádění uretrektomie by tedy vytvoření ortotopické neoveziky mělo představovat u pacientek s karcinomem močového měchýře první volbu.
Klíčová slova:
radikální cystektomie, ortotopická derivace moči, výsledky a komplikace, sexuální funkce
Úvod
Radikální cystektomie (RC) spolu s derivací moči (DM) jsou stále považovány za zlatý standard při léčbě karcinomu močového měchýře. Existuje celá řada technik derivace moči, v uplynulých třech desetiletích převládal trend provádění kontinentní derivace moči zejména prostřednictvím ortotopické neoveziky (ON) [1]. Vhodný výběr pacientů a volba odpovídajícího typu derivace moči mají zásadní význam pro zlepšení kvality života pacienta související se zdravotním stavem (HRQOL) a redukci související morbidity a recidivy onemocnění po cystektomii [2].
Kvůli domněnce, že u žen nebude možné po ortotopické derivaci moči zachovat kontinenci, převládal názor, že ON je technika vhodná pouze pro pacienty mužského pohlaví. U žen byla navíc za nedílnou součást RC považována uretrektomie [3]. Díky studiím popisujícím techniku cystektomie se zachováním močové trubice a vytvoření ON u žen, lepšímu porozumění anatomii močové trubice u žen a zdokonalení operačních technik však vyšlo najevo, že pomocí ON lze u žen dosáhnout srovnatelných výsledků jako u pacientů mužského pohlaví [4,5].
V současné době představuje derivace formou ON u vybrané populace pacientek s karcinomem močového měchýře standardní postup po RC [6]. Odhaduje se, že ortotopická derivace bude možná u 80 % mužů a 65 % žen s karcinomem močového měchýře, kteří podstoupí RC [7].
Autoři tohoto článku provedli přehled publikací v anglickém jazyce v databázi Medline, které uvádějí funkční a onkologické výsledky u pacientek podstupujících RC s ortotopickou derivací moči v období až do července 2013.
Anatomické a funkční parametry ON u žen
Díky správnému porozumění anatomii ženské močové trubice a mechanizmu močové kontinence bylo možné zavádět techniku ortotopické derivace moči u žen podstupujících radikální cystektomii. Močovou kontinenci u žen zajišťuje několik faktorů, které udržují kontinenci v klidovém stavu a při zvýšeném intraabdominálním tlaku. Uzávěr močové trubice je zajišťován integritou uretrálních struktur, které vytváří elastický dynamický konduit se slizniční koaptací. Na uretrálním uzávěru se podílí rovněž okolní pojivová tkáň. Pubouretrální ligamenta poskytují stabilitu střední části močové trubice, zejména v případě zvýšení abdominálního tlaku. Ženský močový svěrač je tvořen několika vrstvami hladké svaloviny, která je inervována autonomními nervy, a příčně pruhovanou svalovinou, která obepíná kaudální polovinu močové trubice a je inervována somatickým nervem (pudendálním nervem). Příčně pruhovaná svalovina zajišťuje tonus močové trubice v klidové fázi, mimovolní reflexní kontrakce a zvyšuje koaptaci v reakci na zátěž. Volní kontrakce rovněž pomáhá zlepšením uretrálního uzávěru předcházet úniku moči. Aktivita pánevního dna při zvýšení intraabdominálního tlaku má zásadní význam pro zajištění kontinence [8].
Hrdlo močového měchýře i močová trubice jsou za normálních okolností uloženy vysoko v retropubickém prostoru vzhledem k bázi močového měchýře, který se nachází níže, díky čemuž vytváří chlopňovitý efekt. Podporu pro hrdlo močového měchýře a močovou trubici poskytuje muskulofasciální vrstva, pomocí níž jsou tyto struktury upevněny ke kosti stydké a bočním stěnám pánevním, a tak zabraňuje jejich sestupu při zvýšení intraabdominálního tlaku. Přímý přenos intraabdominálních sil směrem na proximální část močové trubice navíc zvyšuje její odpor a podporuje koaptaci [9].
Jakýkoli proces narušující tyto mechanizmy má za následek inkontinenci. Před nedávnem bylo prokázáno, že zachování autonomních nervů není zásadní podmínkou pro funkční mechanizmus kontinence [10,11].
Tato zjištění nasvědčují tomu, že zachování distálních dvou třetin močové trubice spolu s odpovídajícími somatickými nervy má zásadní roli pro zachování kontinence u žen. Na druhou stranu je možné bezpečně kompletně odstranit hrdlo močového měchýře a přerušit proximální část močové trubice přímo pod vezikouretrální junkcí, protože kontinence je zabezpečována především rhabdosfinkterem. Anteriorně podél pánevního dna je třeba provádět pouze minimální preparaci, aby zůstala zachována svalovina pánevního dna a pudendální nerv zajišťující nervové zásobení zevního močového svěrače (ZMS) [12]. Při dobře provedené RC je třeba dbát zvýšené pozornosti na pudendální inervaci, pánevní dno a muskulofasciální systém podpírající proximální část močové trubice.
Onkologické parametry ON u žen
U žen se uvádí incidence zasažení močové trubice ve vzorku odebraném při cystouretrektomii v rozmezí 1,4– 36 % [13– 17]. Mezi rizikovými faktory zasažení močové trubice a následné lokální recidivy se uvádí zasažení hrdla močového měchýře tumorem, což představuje nejvýznamnější rizikový faktor zasažení uretry tumorem u žen vůbec. Přibližně u poloviny žen s tumorem hrdla močového měchýře je zasažena i močová trubice [15,18]. Bylo zjištěno, že zasažení přední vaginální stěny představuje hlavní rizikový faktor současného zasažení močové trubice [15,17,18].
U dalších patologických parametrů, jako jsou stadium tumoru, patologický grade, větší počet ložisek, zasažení lymfatických uzlin a přítomnost karcinomu in situ, byla prokázána méně významná korelace se zasažením močové trubice tumorem [15,18].
Vzhledem k nízké incidenci zasažení močové trubice i recidivy uroteliálních tumorů u žen, krátkému úseku močové trubice, který je pokryt přechodným epitelem (u něhož může docházet k úbytku spolu s věkem), se onkologické limitace ortotopické derivace u žen zdají být neopodstatněné.
Pro provádění ortotopické derivace u žen je naprosto klíčová perfektní znalost zasažení močové trubice a recidivy tumoru v souvislosti s karcinomem močového měchýře. Nedostatečná znalost těchto skutečností může ohrozit úspěch radikální operace a být příčinou nepřijatelně vysoké míry lokální recidivy, protože ženská močová trubice je kratší než mužská a její okraj se nachází v těsné blízkosti močového měchýře [19].
Funkční výsledky ON u žen
1. Mikční funkce
Hlavním cílem ortotopické derivace moči je věrně napodobit funkci normálního močového měchýře. Pacientky s ON se naučí močit současným uvolněním svaloviny pánevního dna a zvýšením intraabdominálního tlaku pomocí Valsalvova manévru. Normální močení je ovlivněno adaptací parametrů rezervoáru (velká kapacita, nízký tlak) a odporem výtokové části z neoveziky (kontinenční mechanizmus), čehož lze v klinickém prostředí dosáhnout, pokud neovezika umožňuje močit 4– 6krát denně (každé 3– 4 hod) s kapacitou měchýře v rozmezí 400– 500 ml při nízkém tlaku [20].
K inkontinenci může po vytvoření ON dojít v důsledku některých parametrů rezervoáru, jako jsou např. menší kapacita nebo vyšší tlak. Předpokládá se, že na zhoršení kontinence během noci se u pacientů s ON částečně podílí rovněž absence aferentního signálu ze svaloviny detruzoru do centrálního nervového systému. Druhým faktorem, který se podílí na vzniku inkontinence, je narušení integrity zevního močového svěrače [11]. Jednou z příčin je pravděpodobně zhoršování funkce močového svěrače spolu s věkem. Jako další potenciální faktor, který přispívá ke vzniku močové inkontinence po RC a ON, se předpokládá snížená senzitivita močové trubice [21].
U žen s ON se uvádí míra kontinence během dne v rozmezí 57– 100 %, zatímco míra kontinence během noci činí 27– 92 % (tab. 1). Míra výskytu inkontinence (jak noční, tak denní) u žen může být o něco vyšší než u mužů [22,23]. Anderson et al uvádějí, že výskyt inkontinence během dne souvisí s dříve nebo současně s RC prováděnou hysterektomií a závažnost denní inkontinence koreluje s předoperační SUI, zatímco výskyt inkontinence během noci pravděpodobně souvisí s věkem pacientky [1].
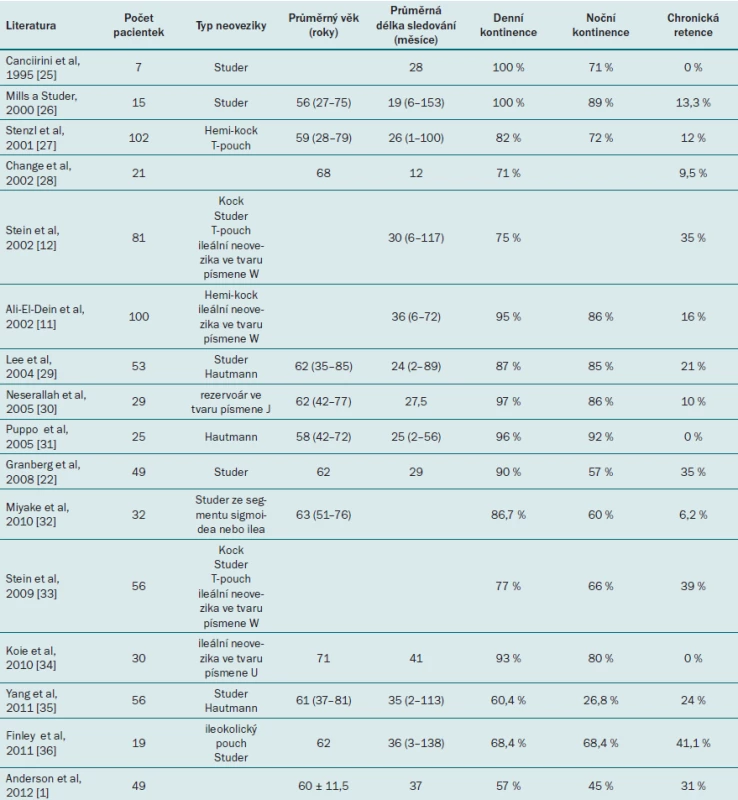
Další závažný problém představuje chronická retence moči, jejíž příčiny jsou sporné. Někteří autoři se domnívají, že hlavní příčinou může být rozsáhlá preparace v oblasti nervu. Rozsáhlá preparace může vést k prorůstání adrenergních neuronů přilehlých nervů do denervované hladké tkáně močové trubice. Komplikaci v podobě chronické močové retence by tedy bylo možné vyřešit šetřením nervových svazků během cystektomie a zachováním autonomního zásobení vnitřního svěrače, díky čemuž by nedošlo k narušení tonu hladké svaloviny [5]. Jiní autoři tuto neurogenní teorii odmítají vzhledem k důkazu, že chronická retence je zapříčiněna mechanickými faktory, jako jsou např. užití příliš dlouhého střevního segmentu, pokles rezervoáru v široké pánevní dutině, což vede k akutnímu ohnutí posteriorní části rezervoár-uretrální junkce a herniaci rezervoáru skrze pahýl vaginy. Tato mechanická teorie vychází z výsledků dynamické MRI pánevního dna, mikční radiografie a elektromyografie pánevního dna u pacientek s ON [11]. Míra výskytu chronické retence se však mezi centry, která provádějí nervy šetřící RC, a centry provádějícími techniku bez zachování nervových svazků nijak nelišila [5].
Incidence chronické retence moči u žen se uvádí v rozmezí 0– 41 % (tab. 1), což je více než incidence chronické močové retence u mužů, která se pohybuje v rozmezí 4– 33 % [24]. Tento rozdíl se doposud nepodařilo uspokojivě vysvětlit. Jedním z možných vysvětlení může být nedostatečná podpora posteriorní části neoveziky u žen (oproti mužům).
2. Sexuální funkce u žen s ON
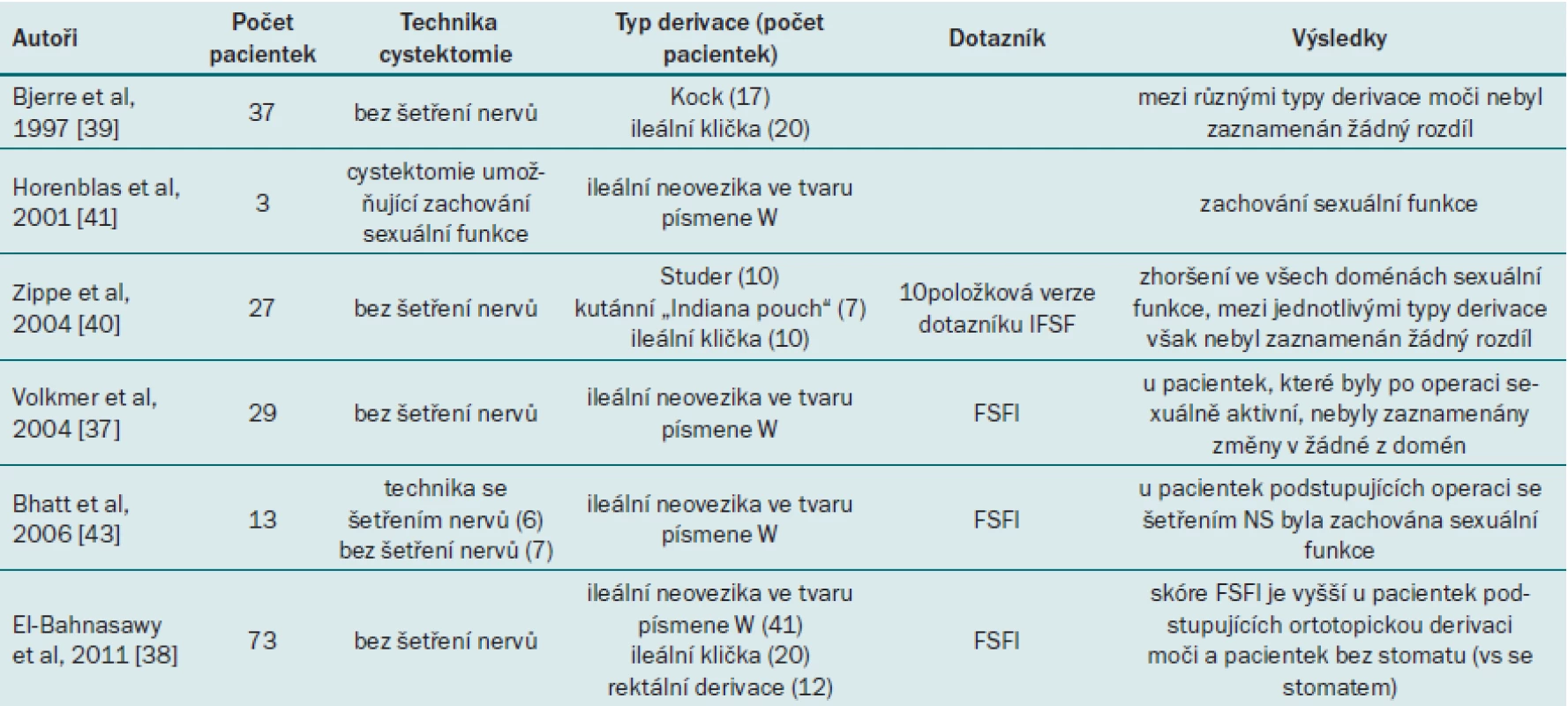
Sexuální dysfunkce je u žen častou komplikací rozsáhlých operací v pánvi. Operace nádorů v močopohlavních cestách jsou častou příčinou vzniku sexuální dysfunkce, jejíž závažnost se může pohybovat od mírné až po závažnou. Sexuální funkci pacientek po RC a ortotopické derivaci ovlivňuje nejen operační technika, ale rovněž další faktory, jako jsou vztah pacientky s partnerem, jeho potence, onkologický výsledek operace, současně se vyskytující onemocnění, močová kontinence a medikace [37]. Významný faktor u pacientek s konduitem z ileálního segmentu (zejména u méně vzdělané populace) může představovat psychologické trauma z přítomnosti stomatu [38].
U pacientek po RC a MD byla zaznamenána redukce sexuální aktivity ve všech doménách bez ohledu na to, zda pacientky podstoupily ON nebo jinou formu MD [39,40]. Obě studie uvádějí, že zachování přední vaginální stěny nepovede ke zlepšení sexuální funkce.
Naše pracovní skupina prokázala, že u pacientek po RC a MD došlo ve srovnání s normální populací k redukci sexuální aktivity [38]. U žen s ON však byla zaznamenána lepší sexuální funkce než u žen, které podstoupily jinou než ortotopickou derivaci (ileální klička a rektální derivace) [38].
Volkmer et al ve studii, jejímž cílem byla detekce faktorů potenciálně ovlivňujících sexuální funkci u pacientek s ON, prokázali, že následující faktory měly pozitivní dopad na sexualitu pacientky po výkonu: věk v době operace < 60 let, existence partnerského vztahu v době diagnostikování onemocnění, existence partnerského vztahu v současné době, benigní povaha onemocnění, sexuální aktivita během čtyř týdnů před cystektomií a sexuální aktivita v době vyplňování dotazníku. Naopak močová retence, stresová močová inkontinence, hormonální léčba, intersticiální cystitida a sledování > 5 let neměly žádný vliv na výslednou sexualitu [37].
Ve snaze o zachování sexuální funkce u pacientek po radikální cystektomii popisují Horenblas et al provedení cystektomie se zachováním vnitřních genitálií u tří pacientek. U všech pacientek zůstala zachována sexuální funkce a normální lubrikace vaginy [41]. Podobně Ali- El- Dein et al popisují časnou obnovu sexuální aktivity u žen po RC se zachováním pohlavních orgánů a ON. Tyto pacientky uváděly vyšší skóre v doméně sexuální funkce než pacientky podstupující klasickou RC a ON (bez zachování pohlavních orgánů) [42].
Bhatt et al navrhují tři modifikace techniky RC u žen: techniku s bilaterálním šetřením nervových svazků (NS), zachování přední vaginální stěny (pro podporu lubrikace) a tubularizaci přední části vaginy (což umožní zachovat hloubku vaginy) a vynechat rutinní provádění hysterektomie. Autoři uvádějí lepší sexuální funkci než při užití cystektomie bez šetření nervových svazků (tab. 2) [43].
Onkologické výsledky u žen s ON
Volba techniky derivace moči po RC závisí na celé řadě faktorů. Jedním z nejdůležitějších aspektů je eliminace rizika lokální recidivy tumoru. Ortotopická derivace je vyhrazena pouze pro pacientky bez rizika uretrální recidivy. Hlavním rizikovým faktorem pro vznik lokální uretrální recidivy po RC u žen je zasažení hrdla močového měchýře tumorem a invaze přední vaginální stěny. Další rizikové faktory zahrnují tumor trigona, pozitivní lymfatické uzliny, multifokální tumor a CIS.
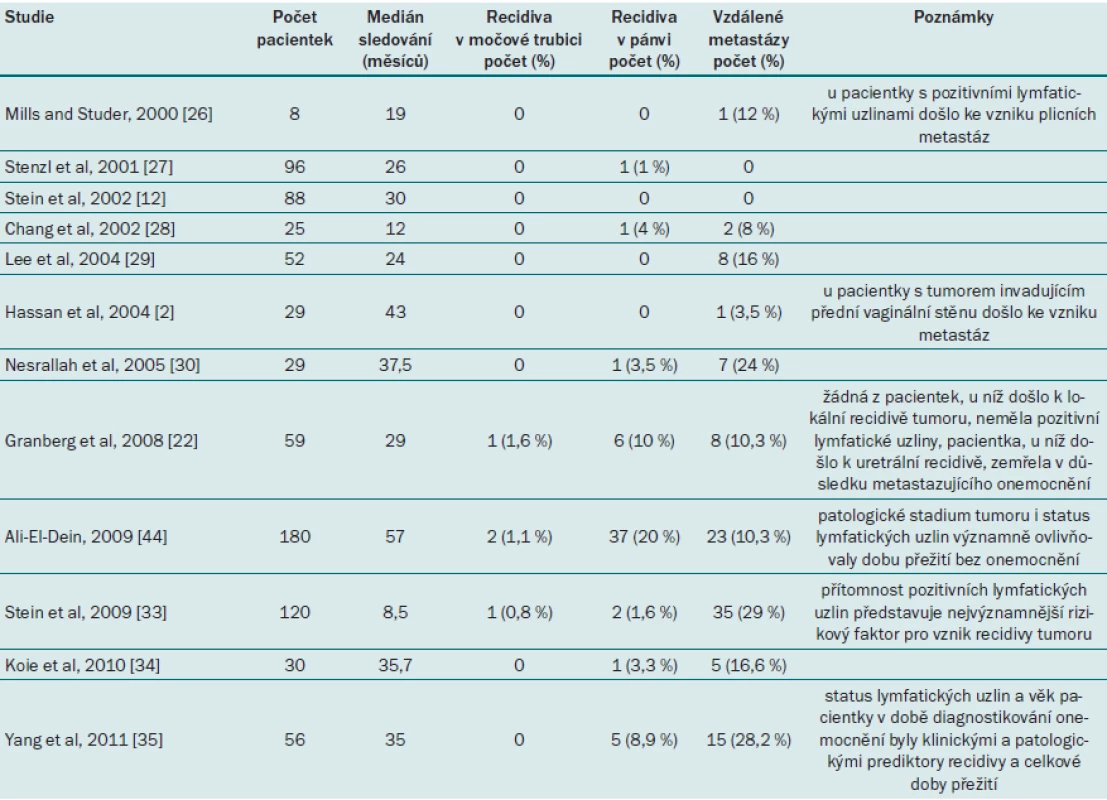
Onkologický výsledek zohledňuje lokální uretrální recidivu, recidivu onemocnění v pánvi a výskyt vzdálených metastáz. Incidence lokální uretrální recidivy u dobře zvolené populace pacientek s karcinomem močového měchýře invadujícím svalovinu je velmi nízká, uvádí se rozmezí 0,8– 1,6 % [22,33,44].
Nízká incidence uretrální recidivy u žen může být zapříčiněna tím, že RC s následným vytvořením ON podstoupilo zatím méně žen než mužů a rovněž kratší dobou sledování pacientek. Dalším faktorem může být menší oblast sliznice uretry, která je kryta přechodným epitelem, kde hrozí riziko recidivy. Tato oblast se navíc spolu s věkem dále zmenšuje spolu s přesunem předělu mezi skvamózním a přechodným epitelem směrem proximálně [45].
Dalším významným aspektem u pacientek podstupujících RC s ortotopickou derivací je potenciální riziko lokální recidivy v pánvi a její vliv na MD a možnost aplikace adjuvantní terapie. Incidence lokální recidivy karcinomu v pánvi se pohybuje v rozmezí 0– 20 % [22,27– 29,33,44]. Stadium tumoru a status lymfatických uzlin byly hlavními predikátory doby přežití bez karcinomu i celkové doby přežití [33,35,44].
U pacientek s lokálně pokročilým karcinomem močového měchýře by nemělo být provedení ON automaticky kontraindikováno. Dobře provedená cystektomie a pánevní lymfadenektomie snižují incidenci lokální recidivy. Lokální recidiva onemocnění v pánvi má vliv na funkci rezervoáru pouze ve výjimečných případech [10,46]. Rovněž forma derivace moči nemá dopad na incidenci lokální recidivy tumoru, celkovou dobu přežití ani na možnost provádět záchrannou terapii, pokud dojde k recidivě onemocnění v pánvi [47].
V uplynulých deseti letech byla publikována řada studií zabývající se dlouho- a střednědobým onkologickým výsledkem RC a ON u žen. Tyto studie však mají celou řadu nedostatků, mezi hlavní patří malý počet pacientek a krátká doba sledování (tab. 3).
Dopad na kvalitu života související se zdravotním stavem
V uplynulých deseti letech byl kladen stále větší důraz na výsledky týkající se kvality života pacientů s urologickými maligními onemocněními, a to zejména po radikální cystektomii, z důvodu potenciálně negativního dopadu operace na spokojenost pacienta s kosmetickým výsledkem, močovou, sexuální i společenskou funkcí [48]. Rekonstrukce s pomocí ON byla vyvinuta s cílem překonat všechny výše zmiňované obavy a umožnit pacientům volní mikci per vias naturales bez nutnosti vytvářet kožní stoma s aplikací zevního jímače [49]. Tato technika eliminuje všechny viditelné znaky onemocnění, což je lákavou alternativou pro pacienty.
Přestože v uplynulé dekádě byla uveřejněna celá řada článků s touto problematikou, pouze minimum z nich hodnotí kvalitu života související se zdravotním stavem u žen po RC s derivací moči a všechny tyto publikace navíc zahrnují pouze malý počet žijících vyléčených pacientek. Podle našich informací nebyla publikována jediná randomizovaná, kontrolovaná studie, která by srovnávala HRQOL u pacientek podstupujících různé formy MD.
Dostupná literatura neumožňuje jednoznačně prokázat, že by některá z technik derivace moči dosahovala lepšího výsledku s ohledem na HRQOL než ostatní. Pouze několik studií uvádí, že u pacientek s ON nedošlo ke zhoršení HRQOL [50,51]. Gilbert et al popisují celkové zhoršení HRQOL po RC s ortotopickou derivací ve srovnání s normální populací [52].
Hedgepeth et al uvádějí u pacientek s ON významně nižší skóre v doméně močové funkce než u pacientek s intermitentní katetrizací, ačkoli mezi oběma skupinami nebyly zaznamenány žádné rozdíly v doménách sexuální ani střevní funkce [53]. Celková HRQOL byla v obou skupinách srovnatelná [52]. Hart et al zjistili nižší sexuální apetenci u žen než u mužů, ačkoli tento parametr neměl žádný vliv na celkovou HRQOL [54]. Rovněž Henningsohn et al zjistili, že nejvíce stresujícím symptomem je sexuální dysfunkce [49]. Hedgepeth et al však naopak uvádějí po MD vyšší skóre v doméně sexuální funkce u žen než u mužů po MD [53].
Somani et al uvádějí, že žádná z pacientek s ON neuvádí kosmetický aspekt jako významný ukazatel HRQOL [51]. Naopak v jiné prospektivní studii zahrnující větší vzorek pacientek uvádějí ženy s ON horší body image než před operací [53]. Ačkoli bylo zaznamenáno postupné zlepšování skóre, hodnoty nedosáhly počátečního stavu [53].
Zkratky užité v textu
ČIK – čistá intermitentní katetrizace
HRQOL – kvalita života související se zdravotním stavem
CHMR – chronická močová retence
MD – derivace moči
ON – ortotopická neovezika
RC – radikální cystektomie
ZMS – zevní močový svěrač
Bedeir Ali-El-Dein, MD, CT
Professor of urology
International Board Certified Trainer
Urology Department
Urology and Nephrology Center
Mansoura University, 35516 Mansoura, Egypt
balieldein@yahoo.com
Zdroje
1. Anderson CB, Cookson MS, Chang SS et al. Voiding function in women with orthotopic neobladder urinary diversion. J Urol 2012; 188(1): 200– 204. doi: 10.1016/ j.juro.2012.03.004.
2. Hassan JM, Cookson MS, Smith JA Jr et al. Urethral recurrence in patients following orthotopic urinary diversion. J Urol 2004; 172(4 Pt 1): 1338– 1341.
3. Colleselli K, Stenzl A, Eder R et al. The female urethral sphincter: a morphological and topographical study. J Urol 1998; 160(1): 49– 54.
4. Ghoneim MA. Orthotopic bladder substitution in women following cystectomy for bladder cancer. Urol Clin North Am 1997; 24(1): 225– 239.
5. Stenzl A, Colleselli K, Bartsch G. Update of urethra- sparing approaches in cystectomy in women. World J Urol 1997; 15(2): 134– 138.
6. Ali- El- Dein B, Shaaban AA, Abu- Eideh RH et al. Surgical complications following radical cystectomy and orthotopic neobladders in women. J Urol 2008; 180(1): 206– 210; discussion 210. doi: 10.1016/ j.juro.2008.03.080.
7. Hautmann RE. Which patients with transitional cell carcinoma of the bladder or prostatic urethra are candidates for an orthotopic neobladder? Curr Urol Rep 2000; 1(3): 173– 179.
8. Rosenblum N, Eliber KS, Rodriguez LV et al. Anatomy of pelvic support. In: Vasavada SP, Appel RA, Sand PK et al (eds). Female urology, urogynecology and voiding dysfunction. New York: Marcel Dekker 2005: 10– 12.
9. Strasser H, Ninkovic M, Hess M et al. Anatomic and functional studies of the male and female urethral sphincter. World J Urol 2000; 18(5): 324– 329.
10. Stein JP, Quek M, Skinner DG. Contemporary surgical techniques for continent urinary diversion: continence and potency preservation. Atlas Urol Clin North Am 2001; 9: 147– 152.
11. Ali- El-Dein B, Gomha M, Ghoneim MA. Critical evaluation of the problem of chronic urinary retention after orthotopic bladder substitution in women. J Urol 2002; 168(2): 587– 592.
12. Stein JP, Ginsberg DA, Skinner DG. Indications and technique of the orthotopic neobladder in women. Urol Clin North Am 2002; 29(3): 725– 734.
13. De Paepe ME, André R, Mahadevia P. Urethral involvement in female patients with bladder cancer. A study of 22 cystectomy specimens. Cancer 1990; 65(5): 1237– 1241.
14. Coloby PJ, Kakizoe T, Tobisu K et al. Urethral involvement in female bladder cancer patients: mapping of 47 consecutive cysto- urethrectomy specimens. J Urol 1994; 152(5 Pt 1): 1438– 1442.
15. Stein JP, Cote RJ, Freeman JA et al. Indications for lower urinary tract reconstruction in women after cystectomy for bladder cancer: a pathological review of female cystectomy specimens. J Urol 1995; 154(4): 1329– 1333.
16. Chen ME, Pisters LL, Malpica A et al. Risk of urethral, vaginal and cervical involvement in patients undergoing radical cystectomy for bladder cancer: results of a contemporary cystectomy series from M.D. Anderson Cancer Center. J Urol 1997; 157(6): 2120– 2123.
17. Maralani S, Wood DP Jr, Grignon DM et al. Incidence of urethral involvement in female bladder cancer: an anatomic pathologic study. Urology 1997; 50(4): 537– 541.
18. Stenzl A, Draxl H, Posch B et al. The risk of urethral tumors in female bladder cancer: can the urethra be used for orthotopic reconstruction of the lower urinary tract? J Urol 1995; 153(3 Pt 2): 950– 955.
19. Ali- El- Dein B, Abdel-Latif M, Ashamallah A et al. Local urethral recurrence after radical cystectomy and orthotopic bladder substitution in women: a prospective study. J Urol 2004; 171(1): 275– 278.
20. Steers WD. Voiding dysfunction in the orthotopic neobladder. World J Urol 2000; 18(5): 330– 337.
21. Hugonnet CL, Danuser H, Springer JP et al. Decreased sensitivity in the membranous urethra after orthotopic ileal bladder substitute. J Urol 1999; 161(2): 418– 421.
22. Granberg CF, Boorjian SA, Crispen PL et al. Functional and oncological outcomes after orthotopic neobladder reconstruction in women. BJU Int 2008; 102(11): 1551– 1555. doi: 10.1111/ j.1464‑ 410X.2008.07909.x.
23. Hautmann RE, Volkmer BG, Schumacher MC et al. Long‑term results of standard procedures in urology: the ileal neobladder. World J Urol 2006; 24(3): 305– 314.
24. Hautmann RE, Abol– Enein H, Hafez K et al. Urinary diversion. Urology 2007; 69 (1 Suppl): 17– 49.
25. Cancrini A, De Carli P, Fattahi H et al. Orthotopic ileal neobladder in female patients after radical cystectomy: 2‑year experience. J Urol 1995; 153(3 Pt 2): 956– 958.
26. Mills RD, Studer UE. Female ortotopic bladder substitution: a good operation in the right circumstances. J Urol 2000; 163(5): 1501– 1504.
27. Stenzl A, Jarolim L, Coloby P et al. Urethra– sparing cystectomy and orthotopic urinary diversion in women with malignant pelvic tumors. Cancer 2001; 92(7): 1864– 1871.
28. Chang SS, Cole E, Cookson MS et al. Preservation of the anterior vaginal wall during female radical cystectomy with orthotopic urinary diversion: technique and results. J Urol 2002; 168(4 Pt 1): 1442– 1445.
29. Lee CT, Hafez KS, Sheffield JH et al. Orthotopic bladder substitution in women: nontraditional applications. J Urol 2004; 171(4): 1585– 1588.
30. Nesrallah LJ, Almeida FG, Dall’oglio MF et al. Experience with the orthotopic ileal neobladder in women: a mid‑term follow‑up. BJU Int 2005; 95(7): 1045– 1047.
31. Puppo P, Introini C, Calvi P et al. Prevention of chronic urinary retention in orthotopic bladder replacement in the female. Eur Urol 2005; 47(5): 674– 678.
32. Miyake H, Furukawa J, Muramaki M et al. Orthotopic bladder substitution following radical cystectomy in women: comparative study between sigmoid and ileal neobladders. Urol Oncol 2012; 30(1): 38– 43. doi: 10.1016/ j.urolonc.2009.11.006.
33. Stein JP, Penson DF, Lee C et al. Long‑term oncological outcomes in women undergoing radical cystectomy and orthotopic diversion for bladder cancer. J Urol 2009; 181(5): 2052– 2058; discussion 2058– 2059. doi: 10.1016/ j.juro.2009.01.020.
34. Koie T, Hatakeyama S, Yoneyama T et al. Uterus- , fallopian tube- , ovary- , and vagina- sparing cystectomy followed by U- shaped ileal neobladder construction for female bladder cancer patients: oncological and functional outcomes. Urology 2010; 75(6): 1499– 1503. doi: 10.1016/ j.urology.2009.08.083.
35. Yang G, Whitson JM, Breyer BN et al. Oncological and functional outcomes of radical cystectomy and orthotopic bladder replacement in women. Urology 2011; 77(4): 878– 883. doi: 10.1016/ j.urology.2010.08.065.
36. Finley DS, Lee U, McDonough D et al. Urinary retention after orthotopic neobladder substitution in females. J Urol 2011; 186(4): 1364– 1369. doi: 10.1016/ j.juro.2011.05.069.
37. Volkmer BG, Gschwend JE, Herkommer K et al. Cystectomy and orthotopic ileal neobladder: the impact on female sexuality. J Urol 2004; 172(6 Pt 1): 2353– 2357.
38. El- Bahnasawy MS, Osman Y, El- Hefnawy Aet al. Radical cystectomy and urinary diversion in women: impact on sexual function. Scand J Urol Nephrol 2011; 45(5): 332– 338. doi: 10.3109/ 00365599. 2011.585621.
39. Bjerre BD, Johansen C, Steven K. A questionnaire study of sexological problems following urinary diversion in the female patient. Scand J Urol Nephrol 1997; 31(2): 155– 160.
40. Zippe CD, Raina R, Shah AD et al. Female sexual dysfunction after radical cystectomy: a new outcome measure. Urology 2004; 63(6): 1153– 1157.
41. Horenblas S, Meinhardt W, Ijzerman W et al. Sexuality preserving cystectomy and neobladder: initial results. J Urol 2001; 166(3): 837– 840.
42. Ali- El- Dein B, Mosbah A, Osman Y et al. Preservation of the internal genital organs during radical cystectomy in selected women with bladder cancer: a report on 15 cases with long term follow‑up. Eur J Surg Oncol 2013; 39(4): 358– 364. doi: 10.1016/ j.ejso.2013.02.004.
43. Bhatt A, Nandipati K, Dhar N et al. Neurovascular preservation in orthotopic cystectomy: impact on female sexual function. Urology 2006; 67(4): 742– 745.
44. Ali- El- Dein B. Oncological outcome after radical cystectomy and orthotopic bladder substitution in women. Eur J Surg Oncol 2009; 35(3): 320– 325. doi: 10.1016/ j.ejso.2008.03.005.
45. Wu SD, Simma- Chang V, Stein JP. Pathologic guidelines for orthotopic urinary diversion in women with bladder cancer: a review of the literature. Rev Urol 2006; 8(2): 54– 60.
46. Ward AM, Olencki T, Peerboom D et al. Should continent diversion be performed in patients with locally advanced bladder cancer? Urology 1998; 51(2): 232– 236.
47. Tefilli MV, Gheiler EL, Tiguert R et al. Urinary diversion‑related outcome in patients with pelvic recurrence after radical cystectomy for bladder cancer. Urology 1999; 53(5): 999– 1004.
48. Skinner EC. Quality of life with reconstruction. Semin Urol Oncol 2001; 19(1): 56– 58.
49. Hautmann RE, de Petriconi R, Gottfried HW et al. The ileal neobladder: complications and functional results in 363 patients after 11 years of follow up. J Urol 1999; 161(2): 422– 427.
50. Henningsohn L, Steven K, Kallestrup EB et al. Distressful symptoms and well‑being after radical cystectomy and orthotopic bladder substitution compared with a matched control population. J Urol 2002; 168(1): 168– 174; discussion 174– 175.
51. Somani BK, Gimlin D, Fayers P et al. Quality of life and body image for bladder cancer patients undergoing radical cystectomy and urinary diversion – a prospective cohort study with a systematic review of literature. Urology 2009; 74(5): 1138– 1143. doi: 10.1016/ j.urology.2009.05.087.
52. Gilbert SM, Wood DP, Dunn RL et al. Measuring health‑related quality of life outcomes in bladder cancer patients using the Bladder Cancer Index (BCI). Cancer 2007; 109(9): 1756– 1762.
53. Hedgepeth RC, Gilbert SM, He C et al. Body image and bladder cancer specific quality of life in patients with ileal conduit and neobladder urinary diversions. Urology 2010; 76(3): 671– 675. doi: 10.1016/ j.urology.2010.01.087.
54. Hart S, Skinner EC, Meyerowitz BE et al. Quality of life after radical cystectomy for bladder cancer in patients with an ileal conduit, cutaneous or urethral kock pouch. J Urol 1999; 162(1): 77– 81.
Štítky
Detská urológia UrológiaČlánok vyšiel v časopise
Urologické listy

2014 Číslo 2
- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
Najčítanejšie v tomto čísle
- Aktivní přístup k časné detekci karcinomu prostaty – co je smysluplné a co již škodlivé
- Karcinom prostaty – od hormonální závislosti po kastračně rezistentní nádor
- Transrektální cílený ultrazvuk o vysoké intenzitě při léčbě lokalizovaného karcinomu prostaty
- Guidelines pro léčbu karcinomu prostaty 1. část
