-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Využití robotické technologie při rekonstrukci pánevního dna u žen
The use of robotic technology in female pelvic floor reconstruction
Key words:
robotic approach, female pelvic floor reconstruction, robotic sacrocolpopexy
Autoři: S. L. Ogawa; E. Forsyth; J. Anger
Vyšlo v časopise: Urol List 2016; 14(1): 29-31
Souhrn
Klíčová slova:
robotický přístup, rekonstrukční operace pánevního dna u žen, robotická sakrokolpopexeÚvod
Přinejmenším každá 10. žena podstoupí v průběhu svého života operační korekci prolapsu pánevních orgánů nebo močové inkontinence a až 30 % z nich bude muset z důvodu recidivy prolapsu nebo symptomů inkontinence podstoupit reoperaci [1]. Vzhledem k tomu, že každá devátá žena navíc podstoupí hysterektomii, bude až 10 % pacientek z této populace vyžadovat operační korekci symptomatického prolapsu vaginální klenby [2].
Prolaps přední poševní stěny v pokročilém stadiu úzce souvisí s apikálním prolapsem. Apikální prolaps zahrnuje prolaps dělohy, případně u pacientek po hysterektomii pokles vaginální klenby. Klasické metody operační korekce cystokély jsou spojeny s vysokou mírou selhání (20–30 %) [3], což je pravděpodobně zapříčiněno tím, že tento typ operace neumožňuje současně řešit apikální defekty. Při analýze dat společnosti Medicare jsme zjistili, že anteriorní korekce spolu se současnou korekcí apikálního prolapsu byla spojena s významným poklesem míry opakované operace prolapsu po 10 letech – ze 20,2 na 11,6 % (p < 0,01) [4].
Ve snaze o nalezení ideální operace prolapsu vaginální klenby bylo vyvinuto několik přístupů k řešení této problematiky. Abdominální sakrokolpopexe (ASC) byla dlouho považována za zlatý standard pro léčbu apikálního prolapsu. Při léčbě pomocí ASC byla prokázána konzistentně nižší míra recidivy prolapsu vaginální klenby (RR 0,29; 95% CI 0,09–0,97) a nižší míra výskytu dyspareunie (RR 0,39; 95% CI 0,18–0,86) než při vaginální sakrospinózní kolpopexi [5].
Před rozšířením laparoskopické a robotické technologie byla otevřená ASC obecně vyhrazena pro ženy s vysokým rizikem selhání operační léčby. Tato populace pacientek zahrnovala mladé, fyzicky aktivní ženy s apikálním prolapsem pokročilého stupně a ženy, u kterých již selhala předchozí operační léčba prolapsu vaginální cestou. Vaginální přístup spočívá ve vysokém závěsu uterosakrálních vazů a závěsu sakrospinózního ligamenta. Závěs uterosakrálních vazů, pakliže se provádí u pacientek po hysterektomii, vyžaduje otevření vaku enterokély vaginální cestou a identifikaci uterosakrálních ligament, které jsou často zeslabené. Fixace sakrospinózního ligamenta (umožňující provedení extraperitoneálního přístupu při této apikální operaci) si získala oblibu až v poslední době díky dostupnosti vaginálně zaváděných síťek. Implantace síťky umožňuje chirurgickou korekci prolapsu pomocí extraperitoneálního přístupu s potenciálně trvanlivým výsledkem, tento typ operace je spojen s nižší mírou recidivy prolapsu než výkony bez užití síťky. Implantace síťky vaginální cestou se záměrem zlepšení podpory pánevního dna a prevence recidivy prolapsu je však ve srovnání s ostatními typy korekce prolapsu spojena s vyšší mírou výskytu komplikací [6]. V návaznosti na výskyt komplikací spojených s užíváním síťky vydal americký Úřad pro kontrolu potravin a léčiv (Food and Drug Administration – FDA) v roce 2008 a 2011 bezpečnostní upozornění [7,8]. Tato varování vyvolala negativní mediální ohlas a vedla k drastickému nárůstu žalob proti výrobcům síťek.
Naštěstí ve stejném období začala rychle získávat na popularitě robotická technologie a minimálně invazivní ASC opět zaujala místo preferovaného přístupu pro korekci apikálního prolapsu. Laparoskopie představuje minimálně invazivní alternativu otevřené sakrokolpopexi, která rozšiřuje řady potenciálních kandidátek. Fixace síťky k pochvě pomocí laparoskopického přístupu však může být časově náročná a vytvoření přístupové cesty hluboko do pánve je často obtížné. Vzhledem k omezením laparoskopického přístupu představuje využití robotické technologie při operacích pánve lákavou alternativu, zejména s přihlédnutím k údajům publikovaným v uplynulých letech, které podporují úspěšnost robotického přístupu [9,10]. Díky větší obratnosti robota a přesné navigaci instrumentů lze síťku snadno fixovat k vagině, a laparoskopickou ASC tedy nemusí nutně provádět operatér disponující zkušenostmi s laparoskopií. Trojrozměrné zobrazení robotické kamery navíc umožňuje dobře vizualizovat cévy, které probíhají přes sakrální promontorium, což zajišťuje bezpečný průběh kritických fází operace.
Rekonstrukční operaci pánevního dna pomocí robotické technologie si lze osvojit během procesu a/nebo po ukončení procesu rezidenčního nebo následného (fellowship) tréninku. Užitečná je základní znalost otevřené sakrokolpopexe a základní principy laparoskopické a robotické operativy. Potřebnou zručnost si však může osvojit rovněž operatér bez těchto základních dovedností, pokud absolvuje adekvátní výcvik. Velmi užitečná je spolupráce s kvalifikovaným operatérem během prvních případů.
Volba vhodných kandidátek pro robotickou abdominální sakrokolpopexi
Robotickou operaci je možné indikovat u širší populace pacientek než čistě otevřenou operaci. Provedení robotické ASC (RASC) (ve srovnání s otevřenou ASC) je často snadnější u obézních pacientek, s výjimkou morbidní obezity, která způsobuje zvýšení tlaků v dýchacích cestách. Ideální kandidátku pro RASC představuje pacientka, která si přeje zachovat délku pochvy i sexuální funkci, se symptomatickým prolapsem, který se během Valsalvova manévru rozšiřuje až do 1 cm od vchodu poševního (stadium II a výše) a se signifikantním podílem apikálního prolapsu (tj. pokles apexu na přibližně polovinu celkové délky pochvy během Valsalvova manévru). Dále je nutné vyloučit jakékoli kardiální rizikové faktory, aby pacientka mohla být uložena do strmé Trendelenburgovy polohy. V ideálních podmínkách umožňuje RASC vyřešit současně cystokélu i rektokélu [11], takže přední ani zadní plastika nejsou obvykle nezbytné. Pokud však pomocí kolpopexe nejsou vyřešeny defekty ve všech sektorech, lze po odpojení robota přistoupit ke korekci v požadovaném místě. Některé pacientky si mohou přát podstoupit během výkonu i perineoplastiku, tuto možnost je nutné s pacientkou předem prodiskutovat.
Pokud pacientka současně trpí symptomatickou stresovou močovou inkontinencí (stress urinary incontinence – SUI), doporučuje se zvážit během RASC současnou implantaci suburetrální pásky. Dokonce pokud pacientka nemá v anamnéze předchozí výskyt SUI, riziko de novo vzniklé SUI po operaci je značné vzhledem k uvolnění obstrukce velkou cystokélou pokročilého stupně [12]. V některých případech může být skrytá SUI odhalena již před operací díky zmírnění prolapsu (obvykle při zavádění pesaru nebo retrakci prolapsu pomocí vaginálního zrcadla). Zmírnění prolapsu však nemusí umožnit srovnatelnou korekci vaginálního defektu jako operační korekce. K de novo vzniku SUI tedy může dojít rovněž u pacientek s negativním testem na stresovou inkontinenci. Z tohoto důvodu implantujeme obvykle během výkonu „z profylaktických důvodů“ suburetrální pásku, pakliže pacientka v minulosti nepodstoupila operační korekci inkontinence nebo netrpí neúplným vyprázdněním močového měchýře (bez SUI).
Polohování pacientky
Správné napolohování pacientky má zcela zásadní vliv na úspěch RASC. Pacientka by měla být uložena do nízké litotomické polohy s podloženými končetinami. Lze užít bariatrický operační stůl, který umožňuje udržet požadovanou polohu lépe než ostatní typy stolů. K fixaci pacientky lze užít Hug-U-Vac nebo speciální popruhy. Dolní končetiny by měly být umístěny do speciálních třmenů.
Robot by měl být umístěn na jedné straně pacientky nebo paralelně tak, aby bylo možné během operace manipulovat s vaginálním stentem nebo rektální sondou. Po zarouškování pacientky jsou porty rozmístěny ve tvaru písmene „W“ (obr. 1). Při užití novějších modelů (jako např. robot Xi) jsou porty umístěny v horizontální linii. Po zavedení portů by měla být pacientka umístěna do maximální Trendelenburgovy polohy, díky čemuž se střevní obsah přesune z pánve, a tím umožní přístup do presakrální oblasti. V případě, že operaci provádí pravák, by mělo být levé (čtvrté) rameno vybaveno instrumentem Pro-Grasp, pravé (první) rameno monopolárními nůžkami a pravé (druhé) rameno disektorem (Maryland) s použitím bipolárního proudu.
Obr. 1. Umístění portů. Kamerový port a port pro asistenta mají obvykle 12 mm, ačkoli je možné užití i menšího portu, pokud umožňuje zavedení síťky. Porty pro rameno s kamerou (druhé rameno), pro první robotické rameno (nůžky) a pro třetí robotické rameno (Maryland) jsou umístěny v závislosti na jejich vzdálenosti od vrcholku symfýzy. Port pro asistenta a čtvrté robotické rameno (Pro-Grasp) jsou umístěny ve vzdálenosti přibližně dvou prstů nad spina iliaca anterior superior na obou stranách. 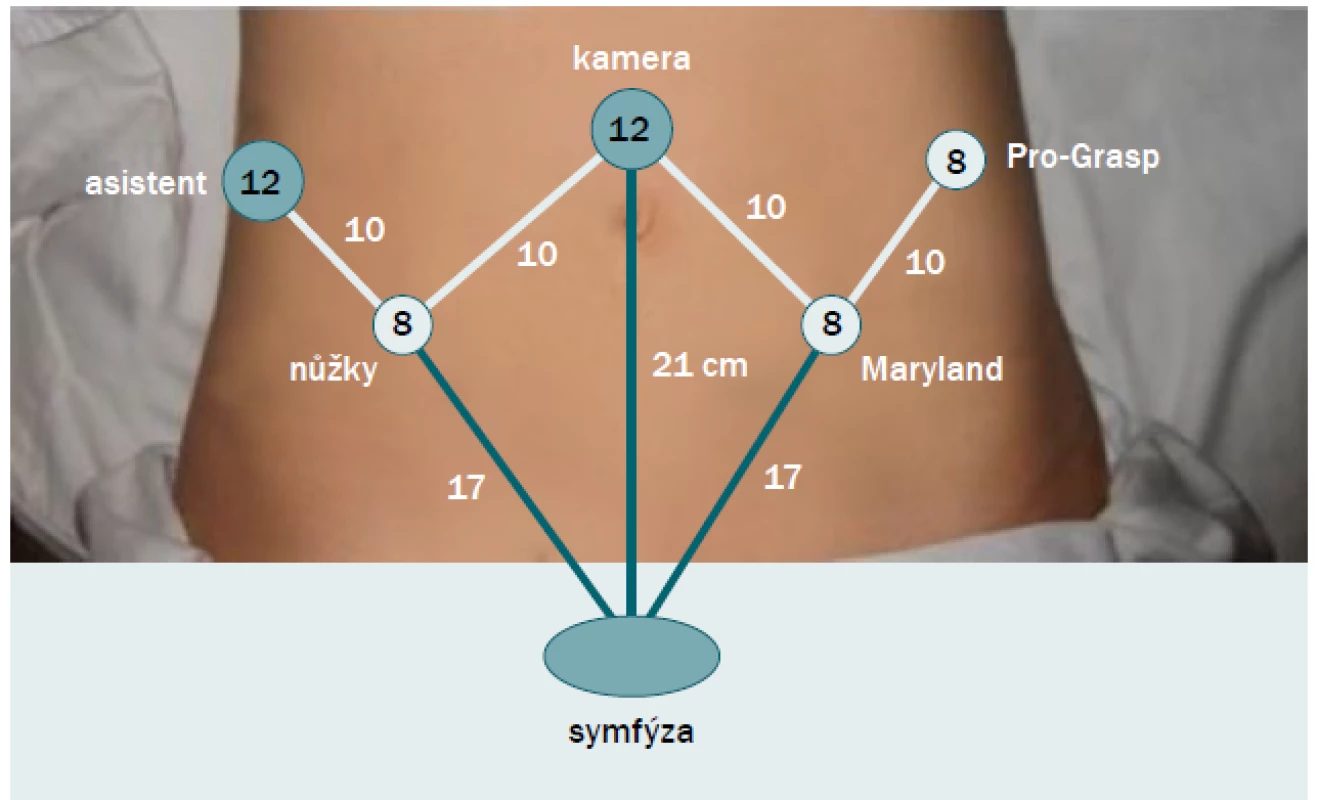
Operační technika
Esovitá klička je odtažena laterálně a tenké střevo kraniálně, díky čemuž je odhaleno sakrální promontorium. V případě potřeby může asistent pomoci identifikovat sakrální promontorium za pohmatové kontroly. Presakrální tuková tkáň je odpreparována směrem od předního podélného vazu. Všechny presakrální cévy probíhající v oblasti promontoria je nutné pečlivě koagulovat. Ústí peritonea je třeba rozšířit distálně ve tvaru hokejky, udržovat preparaci směrem doprava od sigmoidea a dbát zvýšené pozornosti, aby nedošlo k poranění pravého močovodu a iliackých cév. Otevření peritonea a propojení presakrální preparace a preparace posteriorně od vaginy usnadní pozdější umístění síťky. Vaginu je třeba uvolnit co nejvíce distálně, z přední i zadní strany. Pokud preparace vaginy probíhá ve správné rovině, měla by být avaskulární. Pokud jsou přítomny signifikantní adheze, lze pro usnadnění preparace naplnit močový měchýř tekutinou.
Následně je umístěna hrubě tkaná polypropylenová síťka. Ačkoli se nejčastěji užívá síťka, je možné užít autologní nebo další biologické štěpy (např. v případě současné resekce sigmoidea u pacientek s rektálním prolapsem). V případě užití síťky lze podle preference operatéra a ceny implantovat síťku ve formě dvou samostatných proužků nebo síťku předem vytvarovanou do tvaru písmene „Y“. Doporučuje se síťku fixovat k přednímu a zadnímu apexu vaginy pomocí 2-0 goretexové sutury ve třech řadách na obou stranách. Proximální konec síťky se následně fixuje pomocí dvou 2-0 goretexových stehů k přednímu podélnému vazu přes sakrální promontorium, přitom je nutné dbát na to, aby stehy nebyly naloženy hlouběji, než je nezbytné, nebo nebyly naloženy do meziobratlové ploténky. Asistent by měl během fixace pásku udržovat v požadovaném napětí. Pokud naložíme suturu nejprve do síťky, usnadníme vizualizaci sakra a rychlou fixaci sutury do sakra v případě neočekávaného krvácení ze sakrálních cév.
Peritoneum je následně uzavřeno přes síťku pomocí jednoho pokračovacího vicrylového stehu. Suturu zahájíme v oblasti předchozí presakrální preparace. Po dokončení sakrokolpopexe by mělo být znovu provedeno vyšetření pochvy, které umožní posoudit potřebu transvaginální korekce cystokély nebo rektokély a odhalit případnou přítomnost protrudující síťky nebo sutury. V případě indikace může být v této fázi implantována suburetrální páska. Na základě preference operatéra lze nakonec provést cystoskopii s intravenózní aplikací indigokarmínu pro zhodnocení průchodnosti močovodů. Po odpojení robota jsou 12mm porty uzavřeny podle preference operatéra.
Řešení současně se vyskytujícího prolapsu dělohy
Jakmile si operatér osvojí RASC techniku korekce apikálního prolapsu u pacientek po hysterektomii, může provádět oba výkony současně. Supracervikální hysterektomie představuje ideální způsob, jak snížit riziko extruze vaginální síťky. U pacientek, které si přejí zachovat dělohu, jsou k dispozici rovněž techniky děložního závěsu. Při nácviku těchto technik je velmi užitečná spolupráce s urogynekologem.
Závěr
Osvojování nové technologie představuje zdlouhavý a složitý proces. Technika RASC je jedinečná v tom, že umožňuje vynikající obnovu anatomických struktur za použití minimálně invazivního přístupu. Po jejím plném zvládnutí se RASC stává preferovaným přístupem při řešení apikálního prolapsu.
Jennifer Anger, MD, MPH
Urologic Reconstruction, Urodynamics, and Female Urology
Cedars-Sinai Medical Center
Department of Surgery Division of Urology
University of California, Los Angeles
99 N La Cienega Blvd, Suite 307
Beverly Hills, CA 90211
USA
angerj@cshs.org
Zdroje
1. Olsen AL, Smith VJ, Bergstrom JO et al. Epidemiology of surgically managed pelvic organ prolapse and urinary incontinence. Obstet Gynecol 1997; 89(4): 501–506.
2. Marchionni M, Bracco GL, Checcucci V et al. True incidence of vaginal vault prolapse. Thirteen years of experience. J Reprod Med 1999; 44(8): 679–684.
3. Leach GE, Zimmern PE, Ganabathi K. Formal cystocele repair with bladder neck suspension. In: Resnick MI, Leach GE (eds). Atlas of the Urological clinics of North America, vaginal surgery for the urologist. Philadelphia: WB Saunders 1994 : 37–46.
4. Eilber KS, Alperin M, Khan A et al. Outcomes of vaginal prolapse surgery among female Medicare beneficiaries: the role of apical support. Obstet Gynecol 2013; 122(5): 981–987. doi: 10.1097/AOG.0b013e3182a8a5e4.
5. Maher C, Feiner B, Baessler K et al. Surgical management of pelvic organ prolapse in women. Cochrane Database Syst Rev 2013; 4: CD004014.
6. de Tayrac R, Cornille A, Eglin G et al. Comparison between trans-obturator trans-vaginal mesh and traditional anterior colporrhaphy in the treatment of anterior vaginal wall prolapse: results of a French RCT. Int Urogynecol J 2013; 24(10): 1651–1661. doi: 10.1007/s00192-013-2075-1.
7. FDA Public Health Notification: serious complications associated with transvaginal placement of surgical mesh in repair of pelvic organ prolapse and stress urinary incontinence. [online]. Available from: http://www.fda.gov/MedicalDevices/Safety/AlertsandNotices/PublicHealthNotifications/ucm061976.htm.
8. FDA Safety Communications: UPDATE on serious complications associated with transvaginal placement of surgical mesh for pelvic organ prolapse. [online]. Available from: http://www.fda.gov/MedicalDevices/Safety/AlertsandNotices/ucm262435.htm.
9. Anger JT, Mueller ER, Tarnay C et al. Robotic compared with laparoscopic sacrocolpopexy: a randomized controlled trial. Obstet Gynecol 2014; 123(1): 5–12. doi: 10.1097/AOG.0000000000000006.
10. Hudson CO, Northington GM, Lyles RH et al. Outcomes of robotic sacrocolpopexy: a systematic review and meta-analysis. Female Pelvic Med Reconstr Surg 2014; 20(5): 252–260. doi: 10.1097/SPV.0000000000000070.
11. Guiahi M, Kenton K, Brubaker L. Sacrocolpopexy without concomitant posterior repair improves posterior compartment defects. Int Urogynecol J Pelvic Floor Dysfunct 2008; 19(9): 1267–1270. doi: 10.1007/s00192-008-0628-5.
12. Jelovsek JE, Chagin K, Brubaker L et al. A model for predicting the risk of de novo stress urinary incontinence in women undergoing pelvic organ prolapse surgery. Obstet Gynecol 2014; 123 (2 Pt 1): 279–287. doi: 10.1097/AOG.0000000000000094.
Štítky
Detská urológia Urológia
Článek Editorial
Článok vyšiel v časopiseUrologické listy
Najčítanejšie tento týždeň
2016 Číslo 1- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- Dopplerovské ultrazvukové vyšetření cévního řečiště penisu v klinické praxi – základní principy pro urology
- Karcinom penisu a operace šetřící tkáň penisu – současné trendy
- Divertikl močové trubice u žen – obtížná diagnostika a komplikovaná operační léčba
- Využití robotické technologie při rekonstrukci pánevního dna u žen
- Editorial
- Karcinom močového měchýře a kouření – přehledový článek
- Léčba středně těžkých až těžkých jímacích a mikčních symptomů spojených s benigní hyperplazií prostaty
- Guidelines pro léčbu renálního karcinomu
- Parciální resekce ledviny – aktuální přehled indikací, rizik a novinky v operačním přístupu
- Tvorba kostní tkáně v tumorech ledvin – objasnění záhady
- Urologické listy
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Divertikl močové trubice u žen – obtížná diagnostika a komplikovaná operační léčba
- Dopplerovské ultrazvukové vyšetření cévního řečiště penisu v klinické praxi – základní principy pro urology
- Guidelines pro léčbu renálního karcinomu
- Karcinom penisu a operace šetřící tkáň penisu – současné trendy
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



