-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Lokální léčba ran a cévní zásobení
Local treatment of wounds and vascular perfusion
Skin defects and wounds are rather frequent in diabetic population. They most frequently occur on lower limbs and their origins are often multifaceted. If vascular perfusion is not damaged, it is important to secure perfect drainage with sufficient incision and to use local treatment modalities such as hyaluronan ‑ iodine complex, now well‑established at our clinic. It is always essential to save the vascular system if this is damaged. Careful examination by an angiologist is normally followed by angioplasty or vascular bypass. Amputation is an extreme solution that, nevertheless, may save the limb functionality if done in a patient with ischemic damage that cannot be resolved.
Key words:
diabetes mellitus – wound healing – diabetic defect – atherosclerosis – angioplasty hyaluronan ‑ iodine complex
Autoři: L. Sobotka
Působiště autorů: Klinika gerontologická a metabolická Lékařské fakulty UK a FN Hradec Králové, přednosta prof. MU Dr. Luboš Sobotka, CSc.
Vyšlo v časopise: Vnitř Lék 2010; 56(4): 356-358
Kategorie: 11. celostátní diabetologické sympozium „Diabetes a angiologie“ , Hradec Králové, 5.– 6. června 2009
Souhrn
Kožní defekty a rány jsou u diabetické populace poměrně časté. Vyskytují se zejména na dolních končetinách a jejich původ je často komplexní. Pokud není postiženo cévní zásobení, je důležitá zejména dokonalá drenáž s dostatečnou incizí a použití lokálních léčebných prostředků, z nichž se na naší klinice uplatnil zejména komplex hyaluronanu s jodem. Pokud dochází k postižení cévního systému, je vždy nutno tento systém sanovat. Po pečlivém angiologickém vyšetření zpravidla následuje angioplastika nebo provedení cévního bypassu. Amputace je hraničním řešením, avšak v případě ischemického postižení, které není možno řešit, může zachránit funkční vlastnosti končetiny.
Klíčová slova:
diabetes mellitus – hojení ran – diabetický defekt – ateroskleróza – angioplastika – komplex hyaluronan - jódVznik kožních defektů a ran je u diabetiků častější než u nediabetické populace. Defekty se vyskytují především na dolních končetinách, avšak jejich zvýšený výskyt, který je provázen zhoršeným hojením, je patrný i na ostatních částech těla. Na vzniku kožních defektů se podílí zejména:
- diabetická mikroangiopatie a makroangiopatie
- diabetická neuropatie
- zhoršené hojení v důsledku postižení imunitního systému
- strukturální a funkční změna proteinů potřebných k hojení
- zvýšený oxidační stres
- na dolních končetinách se vznikem defektů často souvisí i předchozí postižení kostních struktur.
Drobné defekty vzniklé u diabetiků je nutno léčit a zhojit v co nejkratším čase. V opačném případě dochází k šíření zánětu podél šlach a aponeuróz a během krátké doby bývá postižená končetina ohrožena amputačním výkonem. Rychlé rozšíření rány – často během několika dní vzniká i po malém a často podceňovaném traumatu. Na obr. 1 je rána na dolní končetině, která vznikla v důsledku drobného poranění plosky během fyzikální terapie (chůze po kamíncích) polyneuropaticlého postižení dolních končetin. Pokud je zachováno cévní zásobení, je možno takovou ránu zhojit poměrně rychle. Na obr. 2 je patrný rychlý efekt léčby komplexem hyaluronan-jód (Hyiodine) [1,2].
Obr. 1. Dolní končetina s defektem vzniklým z malé ranky po rehabilitaci u diabetika s diabetickou polyneuropatií. 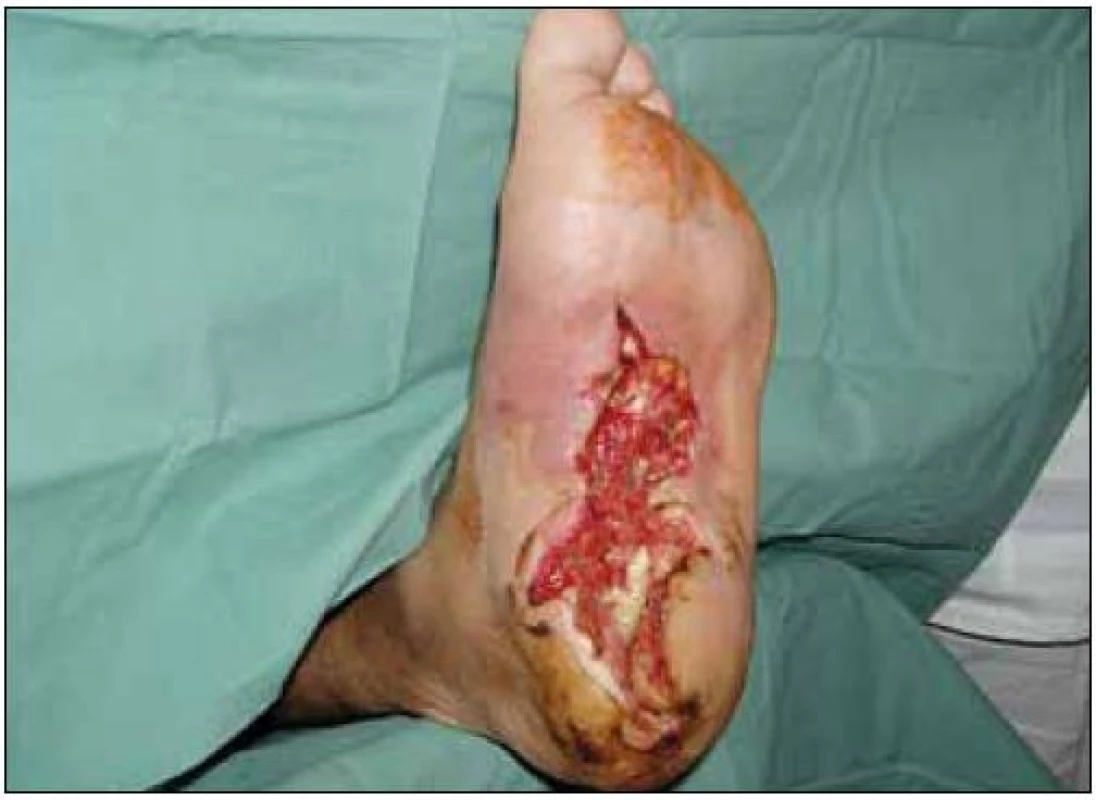
Obr. 2. Stav po šesti týdnech léčby Hyiodinem. 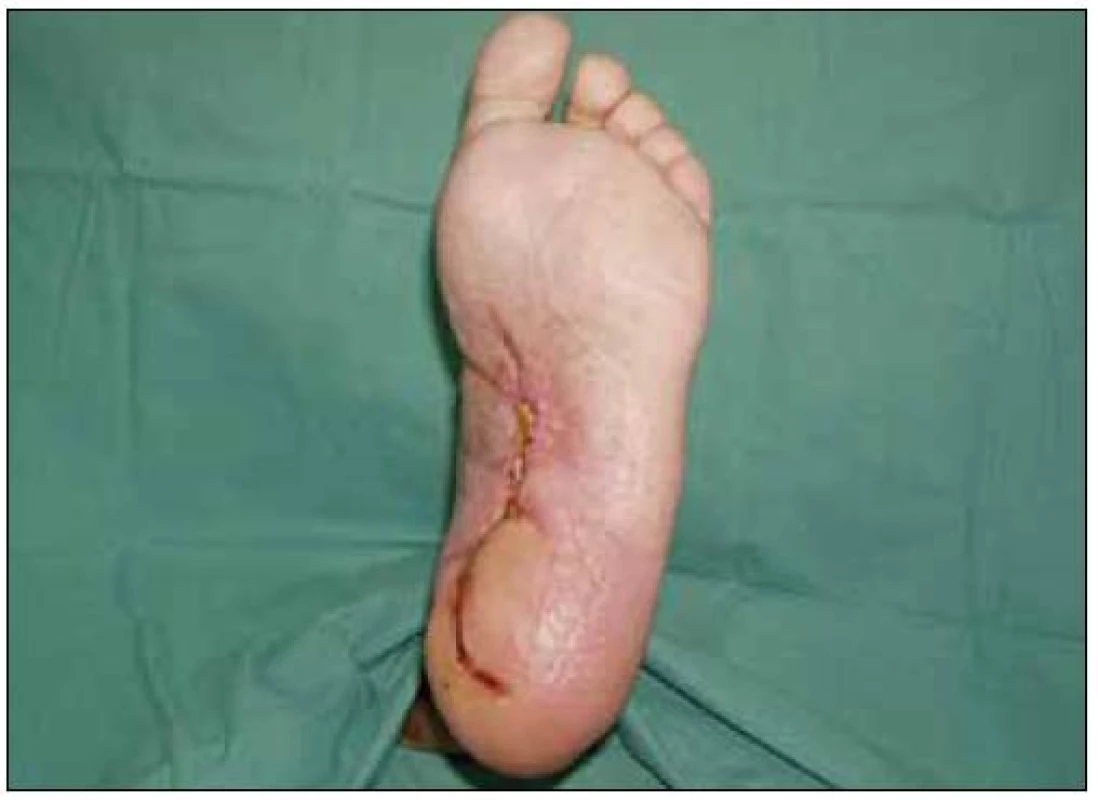
Mnohem komplikovanější je situace, pokud vznik ran souvisí s porušeným cévním zásobením. U diabetiků jde nejčastěji o poruchu zásobení tepenného při ateroskleróze arterií dolních končetin. Tyto rány jsou velmi často spojeny s gangrénou prstů na dolní končetině, nemusí tomu tak však být vždy. Na vzniku a progresi kožních ran a defektů u diabetiků se může podílet i porušené žilní zásobení; k tomu dochází u kombinace chronické žilní insuficience a diabetu zejména u obézních osob s diabetem 2. typu.
Pokud je u diabetika s defektem či nekrózou na dolní končetině porušeno cévní zásobení, je nutno jednat velmi rychle. Hrozí totiž velké nebezpečí přesunu infekce z ischemické části rány (zejména z gangrenózních prstů) do celé dolní končetiny a následná ztráta končetiny (obr. 3, 4). Akutní angiologické vyšetření je v tomto případě nezbytností. Zhoršené podkožní prokrvení je možno moderně detekovat i distančním laser dopplerovým systémem.
Obr. 3. Ischemické postižení palce pravé dolní končetiny s vlhkou gangrénou a pronikáním infekce do plosky podél palmární aponeurózy. Nemocná byla v této době septická. 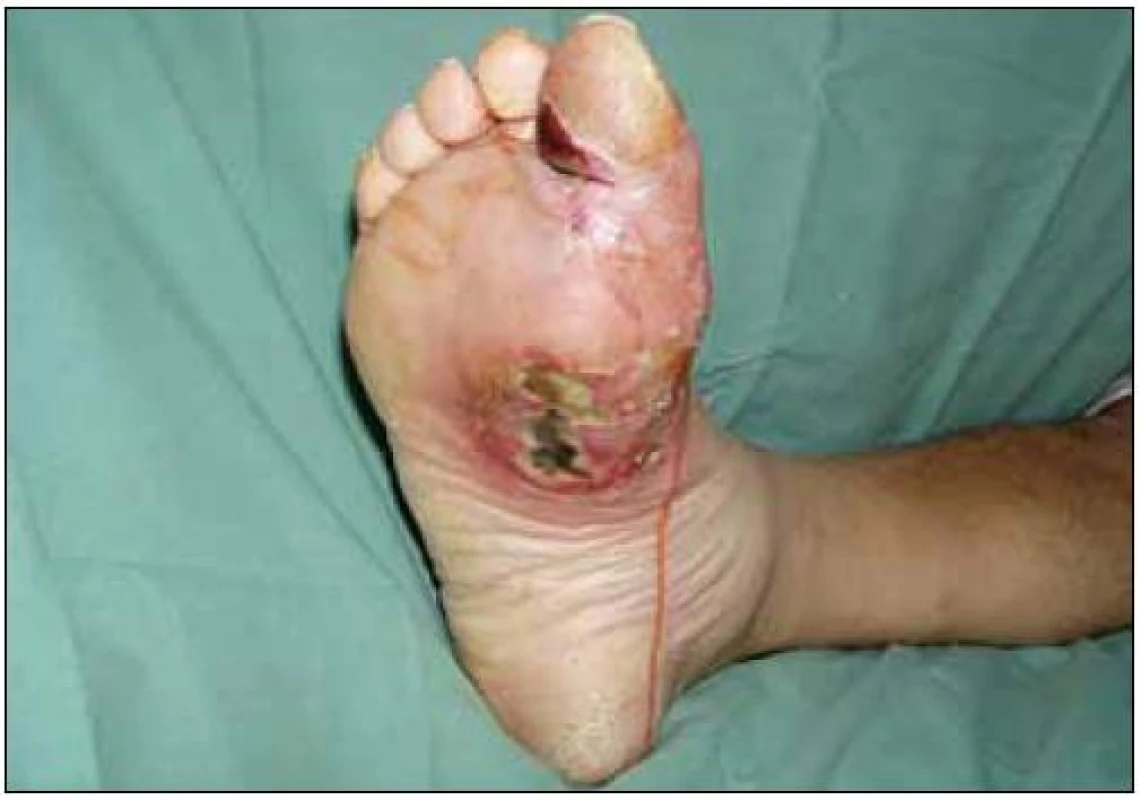
Obr. 4. Stav po incizi na plosce pravé dolní končetiny. Z obrázku je patrné vytékání velkého množství hnisavého sekretu. 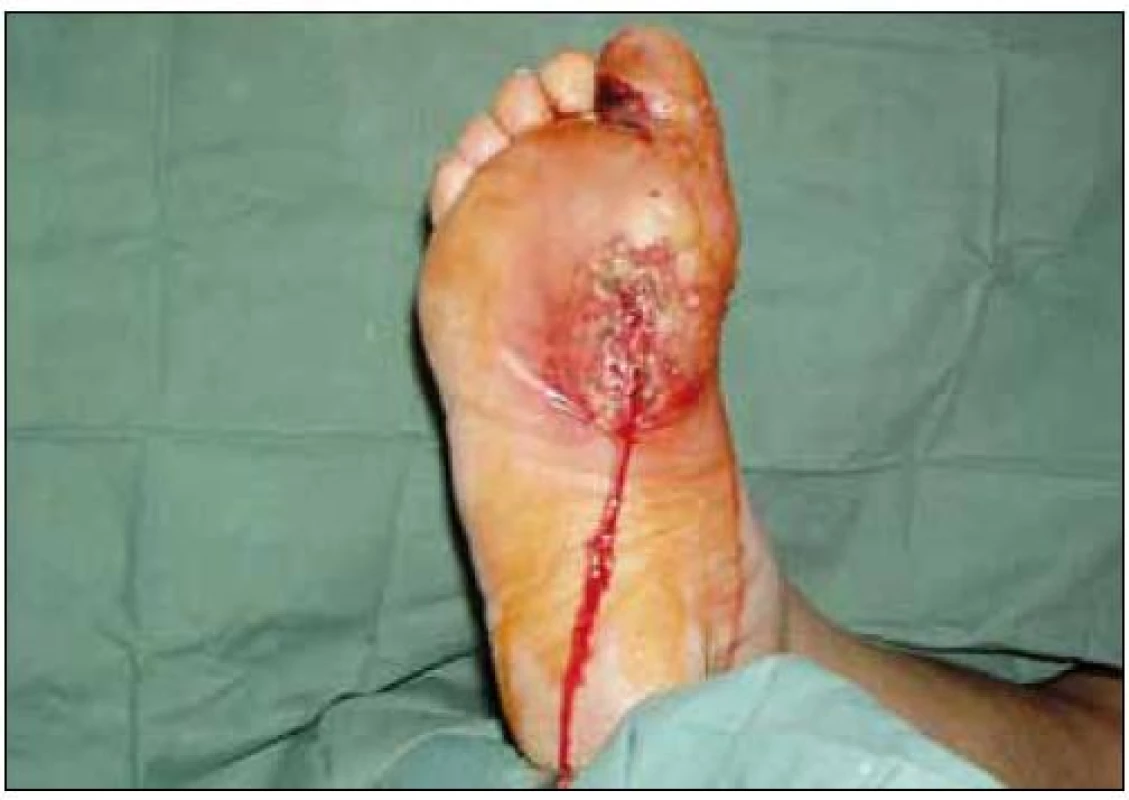
V případě zjištěné tepenné stenózy musí následovat okamžitý výkon, který zprůchodní uzavřenou či kriticky stenotickou tepnu. V současnosti jde o invazivní angiologické ošetření s angioplastikou a event. zavedením stentu [3 – 5]. Na druhém místě je pak řešení chirurgické (často vytvoření cévního bypassu), které je v současnosti stále preciznější vzhledem k rozvoji mikrochirurgie. Po úspěšném zákroku se velmi často výrazně zlepší prokrvení končetiny a standardní léčba rány je úspěšná.
V některých případech není možné dosáhnout zlepšeného cévního zásobení. Nejčastější příčinou je velmi distální postižení či úplný uzávěr periferních tepen (nemocná na obr. 3, 4). Provedení výkonu však často brání také vznik rozsáhlých nekróz a gangrén, septický stav, pokročilý věk apod. I v tomto případě je nutno opět jednat rychle; zejména je třeba odstranit nekrotické části rány (nejčastěji jde o amputaci gangrenózních prstů), tak odstraníme zdroj infekce, který ohrožuje celou končetinu. Na obr. 5 a 6 je patrná situace, kde byl nemocné odstraněn palec, který byl zdrojem infekce na celé plosce nohy (infekce se šířila podél plantární aponeurózy). Po drenáži plosky, odstraněnípalce a terapii komplexem hyaluronan-jód bylo možno dosáhnout úplného zhojení rány.
Obr. 5. Stav po drenáži planty pomocí longet nasycených Hyiodinem. Na obrázku je patrná postupná mumifikace ischemického palce. 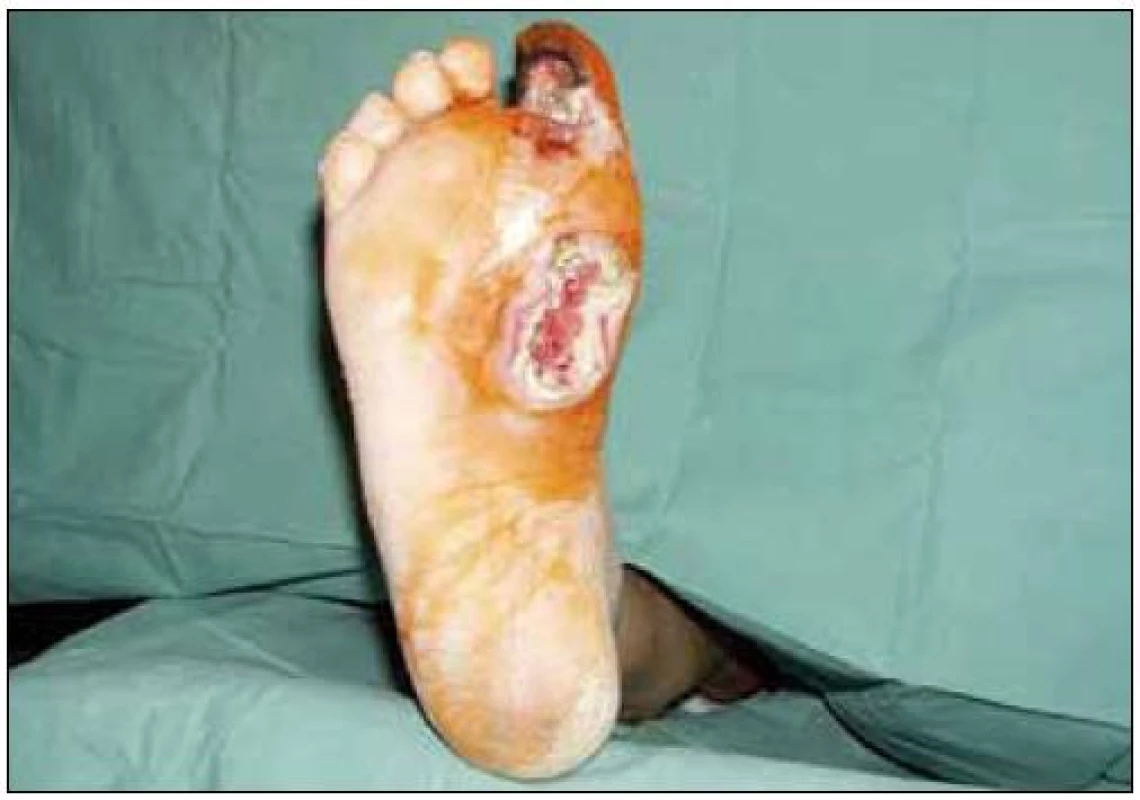
Obr. 6. Zhojená končetina s amputovaným palcem. 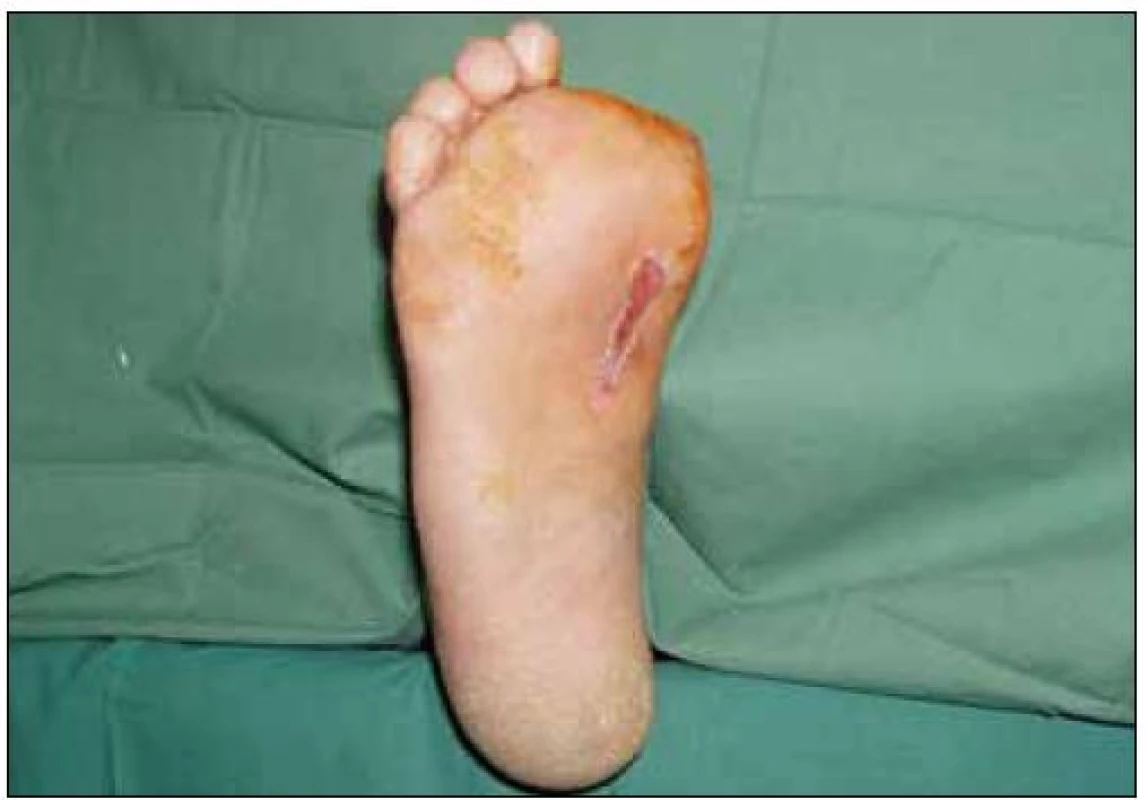
Závěr
U diabetických ran, a to zejména u ran postihujících dolní končetinu, je vždy nutná spolupráce diabetologa s angiologem a chirurgem. Ani minimální rána nesmí být podceněna a kromě lokální terapie je třeba v co nejkratším časovém intervalu vyloučit poruchu cévního zásobení, která výrazně zhoršuje až znemožňuje schopnost ránu zhojit. Naopak ischemická část končetiny ohrožuje zbývající dosud nepostiženou tkáň. Správná strategie, na níž se podílí diabetolog, angiolog a chirurg, je tedy jedinou možností pro úspěšnou léčbu ran.
prof. MUDr. Luboš Sobotka, CSc.
www.fnhk.cz
e-mail: pustik@lfhk.cuni.czDoručeno do redakce: 8. 1. 2010
Zdroje
1. Sobotka L, Smahelova A, Pastorova J et al. A case report of the treatment of diabetic foot ulcers using a sodium hyaluronate and iodine complex. Int J Low Extrem Wounds 2007; 6 : 143 – 147.
2. Sobotka L, Velebný V, Smahelová A et al. Sodium hyaluronate and an iodine complex – Hyiodine – new method of diabetic defects treatment. Vnitř Lék 2006; 52 : 417 – 422.
3. Giles KA, Pomposelli FB, Spence TL et al. Infrapopliteal angioplasty for critical limb ischemia: relation of TransAtlantic InterSociety Consensus class to outcome in 176 limbs. J Vasc Surg 2008; 48 : 128 – 136.
4. Zayed HA, Fassiadis N, Jones KG et al. Day-case angioplasty in diabetic patients with critical ischemia. Int Angiol 2008; 27 : 232 – 238.
5. Toursarkissian B, D’Ayala M, Stefanidis Det al. Angiographic scoring of vascular occlusive disease in the diabetic foot: relevance to bypass graft patency and limb salvage. J Vasc Surg 2002; 35 : 494 – 500.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článek Úvodní slovoČlánek Angiopatie a oko
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2010 Číslo 4- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- Úvodní slovo
- Diabetes a prediktivní medicína – paralaxa současnosti
- Endokrinní odchylky a cévy u diabetiků
- Diabetes mellitus a protrombotická aktivita
- Co spojuje obezitu a aterosklerózu?
- Pohybová aktivita v prevenci cévních komplikací a diabetes
- Hyperglykemie v akutní fázi mozkové ischemie a rekanalizační léčba
- Diabetes mellitus a ischemická choroba srdeční
- Léčba hypertenze u pacientů s diabetes mellitus a ischemickou chorobou dolních končetin
- Antihyperglykemická léčba a cévní onemocnění
- Chirurgická léčba ischemické choroby srdeční a diabetes mellitus
- Perkutánní intervenční výkony na věnčitých tepnách u diabetiků
- Péče o diabetika s cévním onemocněním
- Flebologické problémy a diabetes
- Angiopatie a oko
- Ischemická choroba dolních končetin a diabetes
- Komplexní péče o diabetika se syndromem diabetické nohy
- Klinický význam cévního postižení u diabetiků s onemocněním ledvin – pohled nefrologa
- Lokální léčba ran a cévní zásobení
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Angiopatie a oko
- Ischemická choroba dolních končetin a diabetes
- Chirurgická léčba ischemické choroby srdeční a diabetes mellitus
- Diabetes mellitus a ischemická choroba srdeční
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



