Význam echokardiografie pro implantaci biventrikulárního stimulátoru u nemocných se srdečním selháním
The role of echocardiography in biventricular pacing
The aim of this paper is to provide the summary of the role of echocardiography in the evaluation of left ventricular asynchrony (intra-ventricular asynchrony) and asynchrony between left and right ventricular contraction (inter-ventricular asynchrony) in patients with congestive heart failure referred for biventricular pacing. There is a general agreement that the diagnostics and quantification of mechanical asynchrony allow the prediction of patients with reverse remodeling and with the improvement in the functional status after biventricular pacing. The problem is the absence of a readily available and precise parameter verified by large studies. There is a strong supposition that the identification of such a parameter and its inclusion into the guidelines for the indication of biventricular pacing can significantly decrease the number of nonresponders to this treatment that is still relatively high.
Keywords:
biventricular pacing – asynchrony – echocardiography – heart failure
Authors:
J. Meluzín; M. Novák; J. Lipoldová
Authors‘ workplace:
LF MU a FN U sv. Anny, Brno
; I. interní kardioangiologická klinika
Published in:
Kardiol Rev Int Med 2007, 9(2): 74-80
Category:
Editorial
Overview
Cílem tohoto souhrnného sdělení je podat přehled o úloze echokardiografie v hodnocení asynchronie kontrakce levé komory (asynchronie intraventrikulární) a asynchronie mezi kontrakcí levé a pravé komory (asynchronie interventrikulární) u nemocných se srdečním selháním indikovaných k léčbě biventrikulární stimulací. Většina autorů se shoduje v tom, že diagnostika a kvantifikace mechanické asynchronie významně zpřesňuje předpověď nemocných, u nichž biventrikulární stimulace navodí reverzní remodelaci levé komory a zlepšení jejich funkčního stavu. Problémem je, že zatím chybí optimální parametr definující mechanickou asynchronii, který by byl snadno získatelný, všeobecně dostupný, ale hlavně dostatečně přesný a ověřený velkými studiemi. Je předpoklad, že nalezení takového parametru a jeho zavedení do guidelines pro léčbu biventrikulární stimulací může významně snížit počet nonresponderů na tuto léčbu, který je stále relativně vysoký.
Klíčová slova:
biventrikulární stimulace – asynchronie – echokardiografie – srdeční selhání
Úvod
Zavedení biventrikulární stimulace do léčby nemocných s pokročilým srdečním selháním a s poruchami nitrokomorového vedení v posledních 2 desetiletích bylo velkým pokrokem. Biventrikulární stimulace (BS) významně zlepšuje funkci levé komory [1–5], funkční stav nemocných a toleranci zátěže [1–4,6] a především prognózu [7–9] těchto nemocných. Přitom je třeba si uvědomit, že tato metoda zatím zdaleka nedosáhla svého vrcholu a má značné rezervy.Ty se dotýkají správného výběru nemocných pro tuto léčbu, optimálního umístění levokomorové elektrody, nejvýhodnějšího nastavení BS atd. Je tedy předpoklad, že po vyřešení těchto a dalších metodických otázek budou výsledky BS ještě lepší. V souvislosti s implantací biventrikulárního stimulátoru má echokardiografie několik funkcí. Tou hlavní a zásadní je výběr nemocných, kterým BS zlepší kvalitu života a prognózu (tedy výběr responderů na BS). Dále se echokardiografie může uplatnit při optimalizaci nastavení BS, což se týká optimalizace síňokomorového zpoždění (AV-delay) a případně optimalizace nastavení mezikomorového zpoždění (VV-delay) u přístrojů s oddělenými vstupy pro pravokomorovou a levokomorovou elektrodu, umožňující sekvenční BS (sequential biventricularpacing). Význam echokardiografie může spočívat i v nalezení oblasti s nejopožděnější kontrakcí levé komory (LK), kam by optimálně měla být elektroda stimulující LK umístěna. Následující text bude věnován v současnosti nejaktuálnějšímu problému, a tím je určení responderů na BS, tedy určení nemocných, kteří z této nové léčebné metody budou významně profitovat. V této oblasti bude mít echokardiografie patrně jednu z rozhodujícíchrolí.
Současné indikace pro zavedení biventrikulární stimulace a role průkazu asynchronie
Současné guidelines Evropské i Americké kardiologické společnosti pro indikaci BS v léčbě srdeční slabosti nepožadují průkaz mechanické asynchronie kontrakce LK (intraventrikulární asynchronie) ani průkaz asynchronie kontrakce levé a pravé komory (interventrikulární asynchronie) [10,11]. Pouze inovovaná guidelines České kardiologické společnosti požadují echokardiograficky dokumentovanou asynchronii, je-li přítomno jen mírné rozšíření QRS-komplex na elektrokardiogramu v rozsahu 120–150 ms[12]. Je tedy zřejmé, že naprostá většina prací studujících účinek BS na funkci a remodelaci LK a na prognózu nemocných vybírala nemocné na základě přítomnosti známek těžké srdeční slabosti (funkční stupeň III a IV dle NYHA) v kombinaci s nízkou ejekční frakcí LK (EF většinou ≤ 35 %) a poruchou elektrického vedení vzruchu na srdci (většinou blokáda levého Tawarova raménka s šíří komplexu > 120 ms) [10,13,14]. Průkaz mechanické asynchronie srdeční kontrakce proto chybí v celé řadě velkých studií analyzujících krátkodobé i dlouhodobé účinky BS. Tato skutečnost může doznačné míry odpovídat za přibližně 30% výskyt nonresponderů na BS, neboť vztah mezi šíří QRS-komplexu na elektrokardiogramu a intra-či interventrikulární asynchronií je velmi vágní, jak bude dále diskutováno. Je zřejmé, že relativně značná část nemocných indikovaných k BS na základě výše uvedených kritérií neměla významnou mechanickou asynchronii a tedy ani důvod pro zlepšení po BS.
Význam stanovení asynchronie kontrakce levé komory pomocí echokardiografie
Cílem resynchronizační léčby prostřednictvím BS je zlepšení kvality života a prognózy nemocných se srdečním selháním. K tomu je primárně třeba dosáhnout co možná největší synchronii kontrakce LK, neboť úprava intraventrikulární asynchronie je to, co rozhodující mírou zlepšuje funkci LK, toleranci zátěže, funkční stav a prognózu nemocných se srdečním selháním [2,15–19]. Z těchto důvodu je jistě nezbytné nalézt metodu a parametr, který bude asynchronii spolehlivě kvantifikovat, bude rychle a levně získatelný a bude s vysokou senzitivitou a specificitou definovat respondery na léčbu BS. V současné době je přímý průkaz mechanické asynchronie zatím nahrazován průkazem blokády levého či pravého Tawarova raménka či eventuálně jiné poruchy vedení, které mohou ale i nemusí být se skutečnou mechanickou asynchronií kontrakce LK spojené.
Přitom z celé řady prací je zřejmě, že šíře QRS-komplexu není vhodným indikátorem asynchronie ani výsledku BS. Především je třeba si uvědomit, že šíře QRS-komplexu odráží inter - i intraventrikulární asynchronii velmi nepřesně [17,20]. Bader et al nalezli velmi špatnou či žádnou korelaci mezi šíří QRS-komplexu a intra resp. interventrikulární asynchronií [17]. Ghio et al ukázali na souboru 158 nemocných se srdeční slabostí (ejekční frakce LK < 35 %), že významná inter - i intraventrikulární asynchronie jsou velmi časté, a to bez ohledu na šíři QRS-komplexu [20]. Intraventrikulární asynchronie byla přítomna u 29,5 % nemocných s normální šíří QRS-komplexu. Naopak 29 % nemocných s šíří QRS ≥ 150 ms nemělo významnou intraventrikulární asynchronii. Toto číslo se nápadně podobá počtu nonresponderů na BS, který se udává v průměru kolem 30 % [21]. Důležité poznatky přinesla i experimentální práce Leclerqa et al, kteří ukázali, že zlepšení mechanické synchronizace a funkce nevyžaduje synchronní elektrickou aktivaci a že koordinace mechanické kontrakce hraje dominantní roli ve zlepšení funkce LK po BS [18].
Zajímá nás tedy, je-li třeba k určení responderů na BS vyšetřovat intra - či interventrikulární asynchronii či obojí. Řada prací nasvědčuje skutečnosti, že význam hodnocení samotné interventrikulární asynchronie pro indikaci BS je sporný a panuje shoda v tom, že parametry intraventrikulární asynchronie lépe korelují s hemodynamickým stavem nemocných a umožňují lépe identifikovat respondery na BS. Bordachar et al nalezli významnou korelaci mezi markery intraventrikulární dysynchronie a změnami hemodynamického stavu nemocných, zatímco interventrikulární asynchronie neměla ke změnám hemodynamiky žádný vztah [2]. Fauchier et al ukázali u nemocných s dilatační kardiomyopatií, že zhoršení funkce LK je dáno intra - a nikoliv interventrikulární asynchronií [19]. Podobně tíže intraventrikulární asynchronie byla prediktorem prognózy těchto nemocných, zatímco interventrikulární asynchronie nikoliv. Tento nález potvrdil i Bader et al u 104 nemocných s dysfunkcí LK, u nich intraventrikulární, ale nikoliv interventrikulární, asynchronie byla nezávislým prediktorem výskytu těžkých srdečních příhod [17]. V experimentu u psů Verbeeck et al ukázali, že pro zlepšení funkce LK srdcí s poruchou aktivace (blokáda levého Tawarova raménka) je důležitější provést resynchronizaci intraventrikulární než interventrikulární [22]. Pěnička et al sice nalezli pozitivní vztah mezi tíží interventrikulární asynchronie a zlepšením ejekční frakce LK po BS, ale i v této práci bylo hodnocení intraventrikulární asynchronie přesnější pro předpověď reverzní remodelace LK po BS [16]. Význam interventrikulární asynchronie nicméně může spočívat v možnosti její kombinace s hodnocením asynchronie intraventrikulární, což umožňuje přesnější předpověď reverzní remodelace LK po BS než při hodnocení jen samotné intraventrikulární asynchronie [16]. O významu samotné intraventrikulární asynchronie, která má zásadní význam pro vyhledávání responderů, bude pojednáno dále.
Kromě posouzení asynchronie srdeční kontrakce může echokardiografie přispět k identifikaci responderů resp. nonresponderů dalšími způsoby. Díaz-Infante et al analyzovali 143 nemocných po BS a hledali klinické parametry pro předpověď nonresponderů [5]. Nezávislými prediktory byly přítomnost ischemické choroby srdeční, těžká mitrální regurgitace a těžká dilatace LK (end-diastolický rozměr LK ≥ 75 mm). Do této analýzy však nebyly zahrnuty parametry kvantifikující asynchronii.
Hlavní echokardiografické metody a parametry kvantifikující stupeň asynchronie a jejich klinický význam
Ultrazvukové vyšetření srdce je velmi vhodné k určení a kvantifikaci jak interventrikulární, tak i intraventrikulární asynchronie.
Interventrikulární asynchronie je nejčastěji definována jako rozdíl mezi elektromechanickým zpožděním levé a pravé komory [4]. Elektromechanické zpoždění LK je doba od začátku QRS-komplexu do začátku systolického aortálního toku. Ten snadno získáme dopplerovskou echokardiografií při umístění vzorkovacího objemu mezi cípy aortální chlopně. Elektromechanické zpoždění pravé komory je doba od začátku QRS do začátku systolického pulmonálního toku, který je rovněž snadno získatelný dopplerovskou echokardiografií při umístění vzorkovacího objemu mezi cípy chlopně plicnice. Za významnou interventrikulární asynchronii je většinou považován rozdíl mezi elektromechanickými zpožděními obou komor > 40 ms [8,20]. Ke kvantifikaci interventrikulární asynchronie lze užít i tkáňovou dopplerovskou echokardiografii (Doppler tissue imaging – DTI). Pěnička et al měřili intervaly od začátku QRS do začátku regionálních rychlostí bazálních segmentů LK a bazálního segmentu volné stěny pravé komory [16]. Interventrikulární asynchronii definovali jako rozdíl mezi počátkem pohybu volné stěny pravé komory a začátkem pohybu nejopožděněji se kontrahujícího bazálního segmentu LK. Yu et al použili pro definici interventrikulární asynchronie hodnotu rozdílu mezi vrcholem longitudinální kontrakce septa a volné stěny pravé komory, změřené z rychlostních křivek získaných tkáňovou dopplerovskou echokardiografií [23]. Analogicky lze definovat rozdíl mezi vrcholem rychlosti deformace (strain rate) příslušných oblastí při analýze strain rate křivek [23]. Tyto parametry se však neukázaly vhodné pro předpověď reverzní remodelace LK po BS [23].
Pro určení a kvantifikaci asynchronie kontrakce LK (intraventrikulární asynchronie) lze užít následující echokardiografické metody: M-mode, standardní dopplerovská echokardiografie, tkáňová dopplerovská echokardiografie (DTI), hodnocení deformace (strain) a rychlosti deformace (strain rate), či některou z nejnovějších dále zmíněných echokardiografických metod.
M-mode echokardiografie
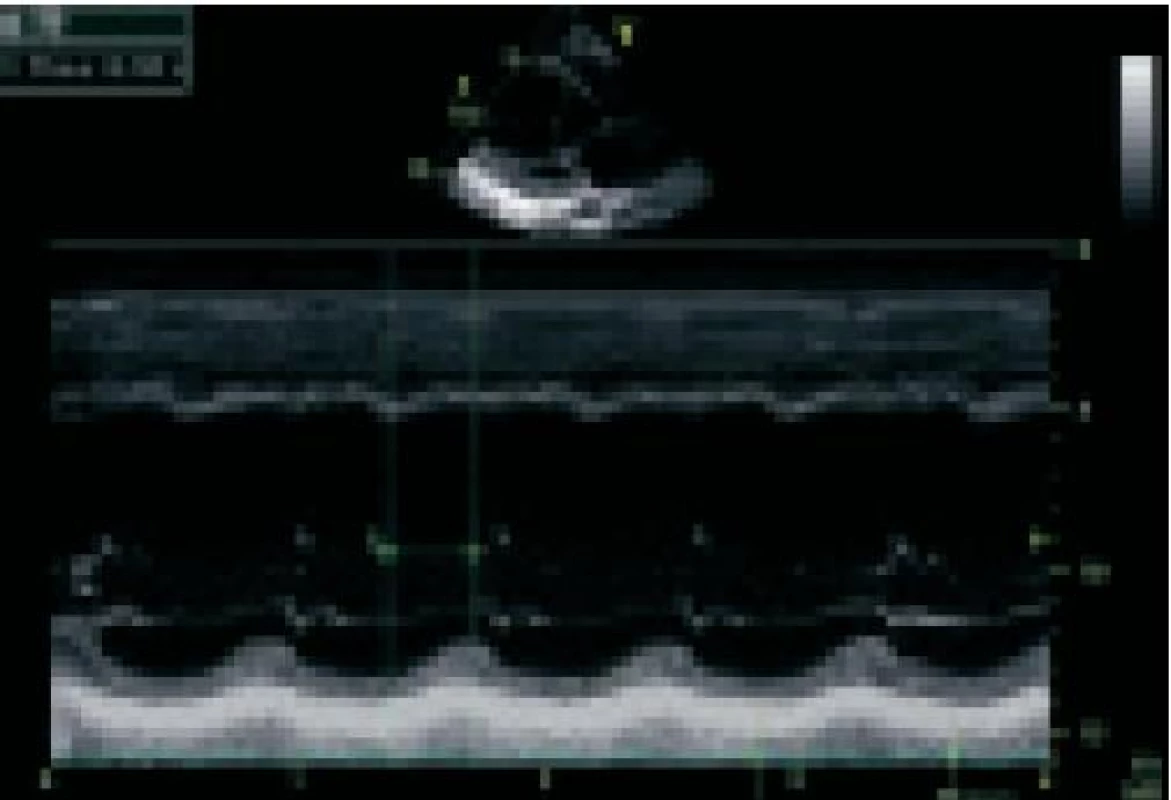
Pitzalis et al použili pro vyjádření intraventrikulární asynchronie kontrakce LK časové zpoždění mezi vrcholem kontrakce septa a zadní stěny (septal-to-posterior wall motion delay – SPWMD) [24]. Tento parametr je velmi snadno a rychle získatelný M-mode echokardiografií v parasternální dlouhé ose. Autoři ukázali, že SPWMD ≥ 130 ms dokázalo určit respondery na BS s přesností 85 %. Jeho hlavní nevýhodou je skutečnost, že umožňuje srovnat zpoždění pouze mezi septální, resp. anteroseptální oblastí a zadní stěnou, neboť pouze tyto stěny LK se pohybují paralelně s ultrazvukovým paprskem při M-mode vyšetření. Hodnota SPWMD pod 130 ms tedy nevyloučí přítomnost významné asynchronie mezi jinými oblastmi LK. Názor na účinnost tohoto parametru není jednoznačný a je některými autory zpochybňován [25]. Naše pracoviště však má s tímto parametrem zkušenosti dobré a používáme jej v každodenní klinické praxi. Obr. 1 ukazuje významnou asynchronii mezi vrcholem kontrakce septa a zadní stěny (SPWMD = 350 ms).
Standardní pulzní dopplerovská echokardiografie
Pulzní dopplerovská echokardiografie umožňuje změřit aortální preejekční zpoždění (aortic pre-ejection delay), jehož hodnota > 140 ms svědčí pro významnou dysynchronii [26]. Aortální preejekční zpoždění je definováno jako interval mezi začátkem QRS-komplexu a začátkem aortálního toku. Tento parametr byl použit pro kvantifikaci dysynchronie ve studii CARE-HF [8].
Tkáňová dopplerovská echokardiografie
Tkáňovou dopplerovskou echokardiografii používáme především k posouzení asynchronie longitudinální kontrakce LK. Umístěním vzorkovacího objemu do bazálních a středních segmentů jednotlivých stěn LK (septum, laterální, inferiorní, přední, anteroseptální a zadní stěna) získaných v apikální 4 - a 2dutinové projekci a v apikální dlouhé ose získáme rychlostní záznam pohybu jednotlivých segmentů. Pro každý z takto znázorněných 12 segmentů lze ze záznamu rychlostní křivky a souběžného elektrokardiografického záznamu určit interval od začátku QRS-komplexu do začátku, vrcholu, eventuálně i konce kontrakce daného segmentu. Srovnání těchto veličin nám umožní posoudit variace v počátku, vrcholu či konci kontrakce jednotlivých segmentů LK a definovat následující parametry asynchronie kontrakce LK: asynchronie začátku kontrakce LK (intra-LV delay onset) = rozdíl mezi nejdelším a nejkratším elektromechanickým zpožděním 12 segmentů LK, asynchronie rychlostního vrcholu kontrakce LK (intra-LV delay peak) = rozdíl mezi nejdelším a nejkratším intervalem od začátku QRS do vrcholné rychlosti pohybu segmentu. Analogicky lze určit i asynchronii konce kontrakce (intra-LV delay end). Řada autorů analyzuje stejné parametry pouze z rychlostních křivek bazálních 6 segmentů.
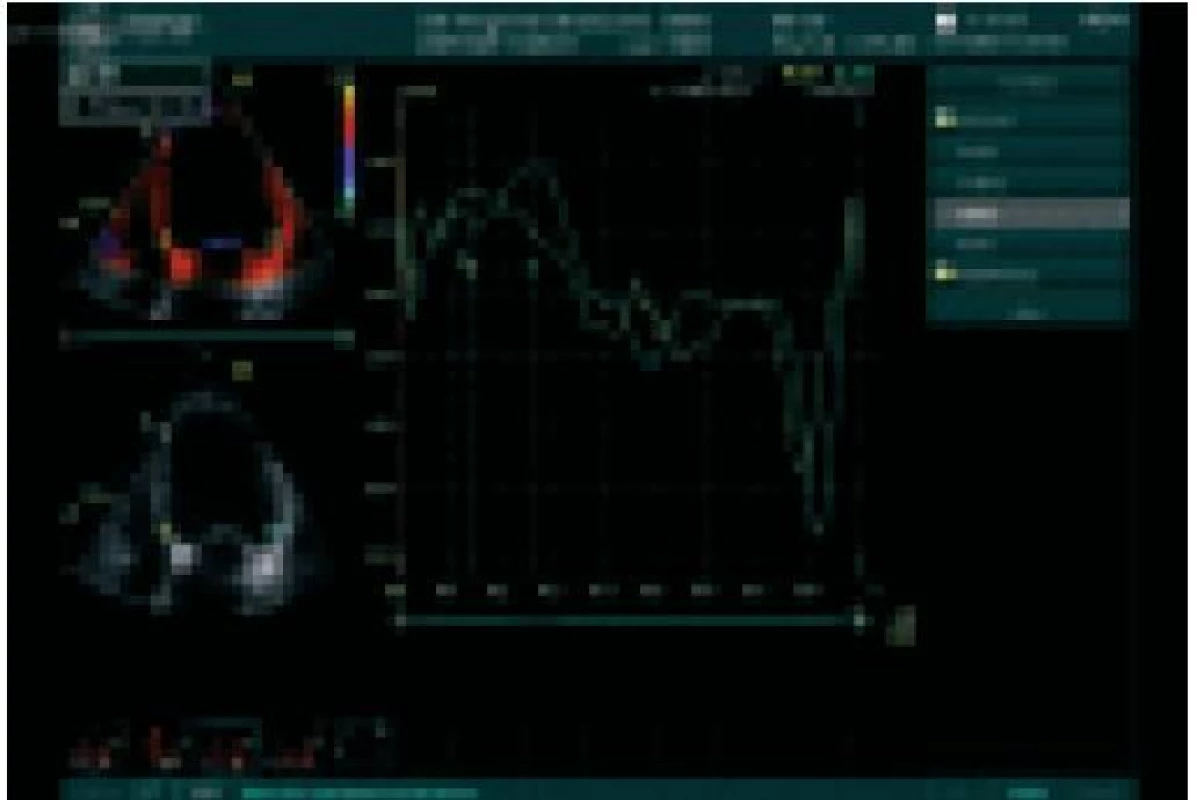
Notabartolo et al podrobněji analyzovali časové rozdíly mezi vrcholy systolické kontrakce 6 bazálních segmentů stěn LK (peak velocity difference – PVD) a nalezli reverzní remodelaci LK po BS u většiny nemocných s PVD > 110 ms [27]. Bax et al omezili srovnávání vrcholů kontrakce jen na bazální část septa a laterální stěny (která nejčastěji představuje oblast nejopožděnější mechanické aktivace LK) [15]. Z mnoha klinických parametrů (včetně šíře QRS), pouze PVD dokázal odlišit respondery na BS od nonresponderů, přičemž optimální dělící hodnoty byla ≥ 60 ms. Stejní autoři v rozšířeném souboru zahrnujícím 85 nemocných se srdeční slabostí tuto hodnotu korigovali na PVD 65 ms, což umožnilo předpovědět klinické zlepšení se senzitivitou a specificitou 80 % či předpovědět reverzní remodelaci LK se senzitivitou a specificitou 92 % [14]. Nemocní s dysynchronií ≥ 65 ms měli i významně lepší prognózu než ti s hodnotou PVD nižší. Obr. 2 ukazuje asynchronní rychlostní křivky z bazální oblasti septa a laterální stěny odvozené z barevné tkáňové dopplerovské echokardiografie. Rozdíl mezi rychlostními vrcholy pohybu septa a laterální stěny činil 130 ms – jednalo se tedy o významnou asynchronii. K velmi podobné „cutoff“ hodnotě 60 ms dospěli i Pěnička et al, kteří srovnávali rozdíly v počátku regionálních rychlostních křivek více bazálních segmentů LK při pulzní tkáňové dopplerovské echokardiografii [16]. Jansen et al srovnali přístupy používající ke kvantifikaci intraventrikulární asynchronie buď rozdíly v začátcích systolické rychlostní křivky či rozdíly ve vrcholech systolické rychlostní křivky, a to jak při analýze všech 6 bazálních segmentů, tak i pouze 2 bazálních segmentů [28]. Stanovování doby do vrcholu rychlostní křivky a hodnocení jen 2 segmentů bylo méně přesné než zbývající přístupy.
Někteří autoři ke kvantifikaci intraventrikulární asynchronie používají index systolické dysynchronie (index of systolic dysynchrony) definovaný jako směrodatná odchylka intervalů od začátku QRS-komplexu do vrcholné rychlosti pohybu 12 takto analyzovaných bazálních a středních segmentů LK. Dalším užívaným parametrem je hodnocení opožděné longitudinální kontrakce (delayed longitudinal contraction – DLC) pomocí tkáňové dopplerovské echokardiografie a rychlosti deformace (strain rate). Za segment s opožděnou kontrakcí je považován takový, při jehož strain rate analýze je průkaz myokardiální deformace (kontrakce) po uzávěru aortální chlopně. DCL v procentech vyjadřuje počet segmentů s opožděnou kontrakcí k počtu hodnocených segmentů. Tento parametr tedy nekvantifikuje přímo stupeň asynchronie, ale určuje, jaká masa LK se kontrahuje opožděně.
Bordachar et al provedli korelaci většiny parametrů užívaných ke kvantifikaci intraventrikulární asynchronie se změnami hemodynamiky nemocných (tíže mitrální regurgitace, minutový objem) [2]. Nejlepší korelaci se změnami hemodynamiky vykazovaly změny intra-LV delay-peak, intra-LV delay-onset a index dysynchronie LK (index of LV dysynchrony). Významná korelacebyla nalezena i pro SPWMD určený M-mode echokardiografií a pro DLC. Změny hemodynamických parametrů však nekorelovaly s interventrikulární dysynchronií.
Výhodou tkáňové dopplerovské echokardiografie je skutečnost, že dokáže zachytit časový průběh longitudinální kontrakce většiny myokardu (vyjma oblasti hrotu). Hlavní nevýhodou je úhlová závislost rychlostního záznamu a nemožnost odlišit aktivní kontrakci od pasivního pohybu myokardu.
Hodnocení deformace myokardu (strain) a rychlosti deformace (strain rate)
Hodnocení deformace a rychlosti deformace má výhodu proti tkáňové dopplerovské echokardiografii v tom, že odráží skutečnou kontrakci stěn LK bez matoucího vlivu pasivního pohybu celého srdce vlivem respirace, pohybů hrudníku apod. Pro srovnání časových vztahů radiální deformace septa a zadní stěny lze využít strain křivek získaných v parasternální dlouhé ose či parasternální krátké ose. Dohi et al definovali dysynchronii jako rozdíl ve vrcholné hodnotě radiálního strainu septa a zadní stěny [29]. Rozdíl ≥ 130 ms v kombinaci s příznivou polohou konce LV elektrody předpovídal bezprostřední zlepšení tepového objemu po resynchronizační léčbě se senzitivitou 95 % a specificitou 88 %. Většina autorů však hodnotí místo radiální deformace deformaci longitudinální, neboť tu lze posuzovat na všech stěnách LK, a to v bazálních i středních segmentech. Breithard et al analyzovali strain, strain rate i rychlostní křivky získané tkáňovou dopplerovskou echokardiografií v bazálních a středních segmentech septa a laterální stěny před a po resynchronizační léčbě [30]. Autoři zjistili, že pohyb myokardu (detekovaný tkáňovou dopplerovskou echokardiografií) přesně neodráží myokardiální deformaci a má tendenci podhodnocovat tíži asynchronie, a to zvláště u ischemické choroby srdeční. Proto tito autoři doporučují pro kvantifikaci regionálního zpoždění kontrakce používat analýzu strain rate záznamu. Opačně vyznívá závěr z práce Yu et al, kteří srovnávali předpovědní hodnotu tkáňové dopplerovské echokardiografie a strain rate zobrazení pro reverzní remodelaci LK po BS [23]. Autoři srovnali 18 parametrů inter - a intraventrikulární asynchronie, které byly definovány na základě doby do vrcholu myokardiální kontrakce (Ts) a doby do vrcholné rychlosti deformace myokardu (Tsr). Nejlepším prediktorem reverzní remodelace LK byla směrodatná odchylka Ts ze 12 segmentů LK (Ts-SD) získaná z rychlostních křivek jednotlivých bazálních a středních segmentů septa, laterální, inferiorní, přední, anteroseptální a zadní stěny LK zaznamenaných tkáňovou dopplerovskou echokardiografií. Hodnota Ts-SD 31,4 ms či větší měla pro předpověď reverzní remodelace LK po BS senzitivitu 96 % a specificitu 78 %. Dobře předpovídaly reverzní remodelaci i Ts-12 (rozdíl mezi maximálním a minimálním Ts z 12 analyzovaných segmentů) a Ts-6-basal (rozdíl mezi maximálním a minimálním Ts z 6 bazálních segmentů stěn LK). Špatnou předpovědní hodnotu měly parametry odvozené ze strain rate křivek a parametry interventrikulární dysynchronie. Definitivní závěry z této studie však nelze dělat, neboť zahrnovala jen 54 nemocných.
Hlavním problémem hodnocení deformace a rychlosti deformace jsou relativně četné artefakty a horší reproducibilita metody. Obr. 3a a 3b ukazují M-mode záznam rychlosti deformace (curved M-mode strain rate imaging) z bazální oblasti septa (obr. 3a) a laterální stěny (obr. 3b), které umožňují určit rozdíl v začátku systolické deformace (kontrakce) obou stěn. Zkrácení tkáně (kontrakce) je znázorněno žlutou barvou, prodloužení tkáně (relaxace) modrou barvou, chybění deformace zelenou barvou.

Metody barevně kódující pohyb myokardu či časové intervaly
Sogaard et al použili k hodnocení asynchronie metodu, která sleduje a barevně kóduje pohyb myokardu – tzv. „tissue tracking“ [31,32]. Metoda umožňuje určit počet segmentů LK s opožděnou longitudinální kontrakcí (delayed longitudinal contraction – DLC). Rozsah bazálního myokardu LK vykazující DLC před zavedením BS předpovídá dlouhodobý účinek resynchronizační léčby [32], zatímco šíře QRS-komplexu v této práci neměla žádný vliv na výsledek BS. Gorcsan III et al kvantifikovali intraventrikulární asynchronii pomocí další metody, tzv. „zobrazení tkáňové synchronizace“ (tissue synchronization imaging – TSI) [33]. Jedná se o barevné kódování doby od QRS-komplexu na elektrokardiogramu do vrcholné rychlosti pohybu protilehlých stěn LK znázorněných tkáňovou dopplerovskou echokardiografií. Zpoždění ≥ 65 ms mezi septem a zadní stěnou v apikální dlouhé ose mělo 87% senzitivitu a 100% specificitu pro předpověď příznivého účinku BS. Vhodnost použití TSI pro předpověď reverzní remodelace LK po BS potvrdili i Yu et al [34].
Nové echokardiografické metody
Je vysoce pravděpodobné, že se v blízké době uplatní nové metody hodnocení asynchronie kontrakce LK, které budou rychlejší, přesnější a umožní i analyzovat všechny oblasti LK včetně hrotu. Kapetanakis et al využili trojrozměrnou echokardiografii (real-time three-dimensional echocardiography) ke kvantifikaci mechanické dysynchronie LK, na jejímž základě byli někteří nemocní indikováni k úspěšné resynchronizační léčbě [35]. Trojrozměrná echokardiografie umožnila sledovat obrysy endokardu LK a detekovat v čase objemové změny odpovídající všem standardně definovaným segmentům LK. Byl určen čas do dosažení minimálního regionálního objemu pro každý segment a vyjádřen jako procento doby trvání srdečního cyklu. Systolický index dysynchronie (systolic dysynchrony index) byl potom definován jako směrodatná odchylka (SD) těchto časů. Významná dysynchronie byla definována jako systolic dysynchrony index > 3 SD nad průměr zdravých jedinců (8,3 %).V současné době se testují další perspektivní metody, jako jsou např. „velocity vector imaging“, „displacement imaging“, a „speckle tracking“. K jejich přesnějšímu hodnocení však zatím chybí data.
Zkušenosti našeho pracoviště
Na našem pracovišti byl průkaz asynchronie kontrakce LK podmínkou pro indikaci BS od samého počátku jejího klinického využívání. Náš postup určení a kvantifikace asynchronie se postupně vyvíjel na základě zveřejněných odborných informací a v současné době má následující podobu. Vzhledem k opakovaným zprávám o tom, že interventrikulární asynchronie neumožňuje spolehlivě předpovědět respondery na BS, zatímco intraventrikulární asynchronie ano, vycházíme při indikování nemocných k BS z hodnocení asynchronie intraventrikulární. Toto hodnocení provádíme v několika postupných krocích, jejichž počet závisí na výsledku jednotlivých vyšetření. V každodenní klinické praxi je pro průkaz asynchronie výhodné využívat parametry jednak ověřené klinickými studiemi, jednak rychle a jednoduše získatelné. Proto je prvním našim krokem v analýze asynchronie kontrakce LK změření SPWMD v parasternální dlouhé ose pomocí M-mode echokardiografie. Hodnocení této projekce je standardní součástí echokardiografického vyšetření, takže získání tohoto parametru je otázkou 10 sekund. Naměříme - li SPWMD 130 ms či větší, považujeme z hlediska asynchronie BS za indikovanou a nemocného s vysokou pravděpodobnosti za respondera [24]. Pokud však naměříme hodnotu nižší, nelze uzavřít, že nemocný nemůže mít významnou asynchronii a profitovat z BS. Je třeba si uvědomit, že tento M-mode přístup časově srovnává pouze kontrakci septa (resp. anteroseptálně) s kontrakcí zadní stěny, a to pouze kontrakci radiální. Chybí nám tedy informace o radiální kontrakci jiných oblastí LK, a navíc vůbec nic nevíme o kontrakci longitudinální, která je získatelná pouze z apikálních projekcí. Je-li tedy SPWMD < 130 ms, přistupujeme ke druhému kroku a tím je časové hodnocení longitudinální kontrakce 6 stěn LK (septum, laterální, přední, inferiorní, anteroseptální a zadní stěna) v apikální 4 a 2dutinové projekci a v apikální dlouhé ose pomocí tkáňové dopplerovské echokardiografie. Pokud najdeme rozdíl mezi vrcholy kontrakce septa a laterální stěny 60 ms a větší, jedná se podle Baxe et al o respondery a BS je indikovaná [15]. My tento rozdíl vztahujeme i na ostatní stěny a za významnou asynchronii považujeme rozdíl mezi vrcholy kontrakce mezi kterýmikoliv 2 stěnami LK 60 ms či více. Je dobré si však vždy alespoň vizuálně z rychlostní křivky ověřit, že se asynchronie týká nejen rychlostních vrcholů kontrakce, ale i začátku a konce rychlostní křivky. Nalezneme-li tedy asynchronii longitudinální kontrakce 60 ms či více, považujeme z hlediska asynchronie nemocného za indikovaného k BS, i když při předchozím M-mode vyšetření bylo SPWMD < 130 ms. Pokud je nález při tkáňové dopplerovské echokardiografii obtížně interpretovatelný (nekvalitní křivka, dvoj - či vícevrcholová křivka v systole, obtížné odlišení skutečné kontrakce od pasivního pohybu), přistupujeme ještě ke třetímu kroku, a tím je „curved-M-mode strain rate“ zobrazení (obr. 3a a 3b). To nám umožní odlišit aktivní kontrakci od pasivního pohybu a dokáže i určit rozdíly začátku kontrakce (deformace) bazální, střední a proximální apikální části jednotlivých stěn LK. Toto rozlišení tkáňová dopplerovská echokardiografie neumožňuje, neboť i nekontrahující se myokard může být pasivně tažen kontrahujícím se sousedním myokardiálním segmentem („tethering effect“).
Závěrem této kapitoly je třeba zdůraznit, že se jedná o individuální postup našeho pracoviště, vytvořený na základě dosud zveřejněných prací a našich vlastních zkušeností a nikoliv o všeobecné doporučení. V současnosti neexistuje všeobecně akceptovaný postup, jak určovat a kvantifikovat asynchronii a různá pracoviště používají různé postupy. Intenzivní výzkum prováděný v současné době jistě přinese vyřešení této dosud sporné otázky během několika let.
Současné limitace BS
Za hlavní limitaci provádění BS v současnosti považuji nedořešenou otázku kvantifikace asynchronie kontrakce LK. Dosud neznáme parametr, který by současně spolehlivě asynchronii kvantifikoval, byl ověřen velkými studiemi a byl dostatečně přesný, jednoduše a rychle získatelný tak, aby mohl být používán v každodenní klinické praxi a aby se mohl stát součástí guidelines pro indikaci BS. Parametry asynchronie používané v současné době byly testovány jen na malých souborech nemocných, nebyly navzájem porovnány ve větších studiích a většinou neumožňují do analýzy asynchronie zahrnout všechny oblasti LK. Některé parametry jsou navíc komplikované a jejich získání je časově náročné. U většiny z nich chybí analýza jejich vlivu na prognózu či kvalitu života. Rozbor dalších limitací BS již jde mimo rámec tohoto sdělení.
Perspektivy BS ve vztahu k echokardiografii
Echokardiografie se pro hodnocení asynchronie kontrakce LK v současnosti jeví jako metoda perspektivní. Je to dáno její vysokou dostupností pro každodenní klinické využití, nízkou cenou vyšetření i vysokou časovou rozlišovací schopností. Velkou výhodou oproti jiným potenciálním metodám hodnocení asynchronie (např. nukleární magnetické rezonanci) je možnost záznamu echokardiografického obrazu při vysoké frekvenci obrázků („frame rate“) až nad 200 za sekundu, což dovoluje vysoké časové rozlišení a zpřesňuje určování časových zpoždění mechanické aktivace různých částí LK. V současné době se intenzivně pracuje na rychlé a jednoduché metodě, která by umožnila sledovat synchronii kontrakce všech oblasti LK a dokázala současně přesně definovat stupeň asynchronie, masu LK, která se kontrahuje opožděně a přesně by určila i oblast nejopožděnější kontrakce LK, což by logicky mělo být místo, které by mělo být primárně stimulováno levokomorovou elektrodou. Významnou roli může hrát trojrozměrná echokardiografie, či některé v současné době studované nové echokardiografické metody („velocity vector imaging“, „speckle tracking“, „displacement imaging“). Otázkou již do budoucnosti je současná stimulace více oblastí LK či další nové postupy korekce asynchronie.
Závěr
Na základě současných znalostí v tuto chvíli nelze jednoznačně doporučit určitou echokardiografickou metodu hodnocení asynchronie do guidelines pro indikaci BS, i když tento údaj v guidelines chybí a je předpoklad, že by zpřesnil výběr vhodných nemocných a snížil počet nonresponderů na BS. Je však třeba více velkých randomizovaných studií srovnávajících různé metody a parametry kvantifikace asynchronie, a to včetně metod nových, které dokáží sledovat průběh kontrakce všech částí LK. Nalezený parametr asynchronie musí umožnit předpovědět s vysokou senzitivitou a specificitou reverzní remodelaci LK po zavedení BS, stejně jako funkční zlepšení nemocných a zlepšení jejich prognózy.
Práce byla podpořena Výzkumným záměrem MSM 0021622402.
prof. MUDr. Jaroslav Meluzín, CSc., FESC
MUDr. Miroslav Novák, CSc.
MUDr. Jolana Lipoldová
I. interní kardioangiologická klinika
LF MU a FN U sv. Anny, Brno
jaroslav.meluzin@fnusa.cz
Sources
1. Abraham WT, Fisher WG, Smith AL et al. Cardiac resynchronization in chronic heart failure. N Engl J Med 2002; 346 : 1845–1853.
2. Bordachar P, Lafitte S, Reuter S et al. Echocardiographic parameters of ventricular dyssynchrony validation in patients with heart failure using sequential biventricular pacing. J Am Coll Cardiol 2004; 44 : 2157–2165.
3. Linde C, Leclercq Ch, Rex S et al. Long-term benefit of biventricular pacing in congestive heart failure: Results from the Multisite Stimulation In Cardiomyopathy (MUSTIC) Study. J Am Coll Cardiol 2002; 40 : 111–118.
4. Achilli A, Sassara M, Ficili S et al. Long-term effectiveness of cardiac resynchronization therapy in patients with refractory heart failure and “narrow” QRS. J Am Coll Cardiol 2003; 42 : 2117–2124.
5. Díaz-Infante E, Mont L, Leal J et al. Predictors of lack of response to resynchronization therapy. Am J Cardiol 2005; 95 : 1436–1440.
6. Duncan A, Wait D, Gibson D et al. Left ventricular remodelling and haemodynamic effects of multisite biventricular pacing in patients with left ventricular systolic dysfunction and activation disturbances in sinus rhythm: sub-study of the MUSTIC (Multisite Stimulation in Cardiomyopathies) trial. Eur Heart J 2003; 24 : 430–441.
7. Bristow MR, Saxon LA, Boehmer J et al. Cardiac-resynchronization therapy with or without implantable defibrillator in advanced chronic heart failure. N Engl J Med 2004; 350 : 2140–2150.
8. Cleland JGF, Daubert JC, Erdmann E et al. The effect of cardiac resynchronization on morbidity and mortality in heart failure. N Engl J Med 2005; 352 : 1539–1549.
9. Cleland JGF, Daubert JC, Erdmann E et al. Long-term effects of cardiac resynchronization therapy on mortality in heart failure (the Cardiac REsynchronization-Heart Failure /CARE-HF/ trial extension phase). Eur Heart J 2006; 27 : 1928–1932.
10. Swedberg K, Cleland JGF, Dargie H et al. Guidelines for the diagnosis and treatment of chronic heart failure: executive summary (update 2005): The task force for the diagnosis and treatment of chronic heart failure of the ESC. Eur Heart J 2005; 26 : 1115–1140.
11. Gregoratos G, Abrahams J, Epstein AE et al. ACC/AHA/NASPE guidelines for implantation of cardiac pacemakers and antiarrhythmia devices. Circulation 2002; 106 : 2145–2161.
12. Táborský M, Kautzner J, Bytešník J et al. Zásady pro implantace kardiostimulátorů, implantabilních kardioverterů - defibrilátorů a srdeční resynchronizační léčbu (2005). Cor Vasa 2005; 47 : 59–68.
13. Bax JJ, Molhoek SG, Marwick TH et al. Usefulness of myocardial tissue Doppler echocardiography to evaluate left ventricular dyssynchrony before and after biventricular pacing in patients with idiopathic dilated cardiomyopathy. Am J Cardiol 2003; 91 : 94–97.
14. Bax JJ, Bleeker GB, Marwick TH et al. Left ventricular dyssynchrony predicts response and prognosis after cardiac resynchronization therapy. J Am Coll Cardiol 2004; 44 : 1834–1840.
15. Bax JJ, Marwick TH, Molhoek SG et al. Left ventricular dyssynchrony predicts benefit of cardiac resynchronization therapy in patients with end-stage heart failure before pacemaker implantation. Am J Cardiol 2003; 92 : 1238–1240.
16. Penicka M, Bartunek J, De Bruyne B et al. Improvement of left ventricular function after cardiac resynchronization therapy is predicted by tissue Doppler imaging echocardiography. Circulation 2004; 109 : 978–983.
17. Bader H, Garrique S, Lafitte S et al. Intra-left ventricular electromechanical asynchrony. A new independent predictor of severe cardiac events in heart failure patients. J Am Coll Cardiol 2004; 43 : 248–256.
18. Leclercq Ch, Faris O, Tunin R et al. Systolic improvement and mechanical resynchronization does not require electrical synchrony in the dilated failing heart with left bundle-branch block. Circulation 2002; 106 : 1760–1763.
19. Fauchier L, Marie O, Casset-Senon D et al. Interventricular and intraventricular dyssynchrony in idiopathic dilated cardiomyopathy. J Am Coll Cardiol 2002; 40 : 2022–2030. 20. Ghio S, Constantin C, Klersy C et al. Interventricular and intraventricular dyssynchrony are common in heart failure patients, regardless of QRS duration. Eur Heart J 2004; 25 : 571–578.
21. Hawkins NM, Petrie MC, MacDonald MR et al. Selecting patients for cardiac resynchronization therapy: electrical or mechanical dyssynchrony? Eur Heart J 2006; 27 : 1270–1281.
22. Verbeek XAA, Vernooy K, Peschar M et al. Intra-ventricular resynchronization for optimal left ventricular function during pacing in experimental left bundle branch block. J Am Coll Cardiol 2003; 42 : 558–567.
23. Yu ChM, Fung JWH, Zhang Q et al. Tissue Doppler imaging is superior to strain rate imaging and postsystolic shortening on the prediction of reverse remodeling in both ischemic and nonischemic heart failure after cardiac resynchronization therapy. Circulation 2004; 110 : 66–73.
24. Pitzalis MV, Iacoviello M, Romito R et al. Cardiac resynchronization therapy tailored by echocardiographic evaluation of ventricular asynchrony. J Am Coll Cardiol 2002; 40 : 1615–1622.
25. Marcus GM, Rose E, Viloria EM et al. Septal to posterior wall motion delay fails to predict reverse remodeling or clinical improvement in patients undergoing cardiac resynchronization therapy. J Am Coll Cardiol 2005; 46 : 2208–2214.
26. Charles RG. Cardiac resynchronization therapy: when and for whom? Eur Heart J 2002; 4(Suppl D): 117–121.
27. Notabartolo D, Merlino JD, Smith AL et al. Usefulness of the peak velocity difference by tissue Doppler imaging technique as an effective predictor of response to cardiac resynchronization therapy. Am J Cardiol 2004; 94 : 817–820.
28. Jansen AHM, Bracke F, Van Dantzig JM et al. Optimization of pulsed wave tissue Doppler to predict left ventricular reverse remodeling after cardiac resynchronization therapy. J Am Soc Echocardiogr 2006; 19 : 185–191.
29. Dohi K, Suffoletto MS, Schwartzman D et al. Utility of echocardiographic radial strain imaging to quantify left ventricular dysynchrony and predict acute response to cardiac resynchronization therapy. Am J Cardiol 2005; 96 : 112–116.
30. Breithardt OA, Stellbrink Ch, Herbots L et al. Cardiac resynchronization therapy can reverse abnormal myocardial strain distribution in patients with heart failure and left bundle branch block. J Am Coll Cardiol 2003; 42 : 486–494.
31. Sogaard P, Egeblad H, Pedersen AK et al. Sequential versus simultaneous biventricular resynchronization for severe heart failure. Evaluation by tissue Doppler imaging. Circulation 2002; 106 : 2078–2084.
32. Sogaard P, Egeblad H, Kim WY et al. Tissue Doppler imaging predicts improved systolic performance and reversed left ventricular remodeling during long-term cardiac resynchronization therapy. J Am Coll Cardiol 2002; 40 : 723–730.
33. Gorcsan III J, Kanzaki H, Bazaz R et al. Usefulness of echocardiographic tissue synchronization imaging to predict
acute response to cardiac resynchronization therapy. Am J Cardiol 2004; 93 : 1178–1181.
34. Yu ChM, Zhang Q, Fung JWH et al. A novel tool to assess systolic asynchrony and identify responders of cardiac resynchronization therapy by tissue synchronization imaging. J Am Coll Cardiol 2005; 45 : 677–684.
35. Kapetanakis S, Kearney MT, Siva A et al. Real-time three-dimensional echocardiography. A novel technique to quantify global left ventricular mechanical dysynchrony. Circulation 2005; 112 : 992–1000.
Labels
Paediatric cardiology Internal medicine Cardiac surgery CardiologyArticle was published in
Cardiology Review

2007 Issue 2
-
All articles in this issue
- Význam echokardiografie pro implantaci biventrikulárního stimulátoru u nemocných se srdečním selháním
- Infarkt myokardu u starších pacientů
- Vstupní hladiny sérové glykemie jako rizikový faktor u pacientů s akutním infarktem myokardu
- Akutní koronární syndromy - terapie hyperglykemie
- Fixní kombinace ezetimibu a simvastatinu (Inegy) v léčbě hypercholesterolemie / kombinace nebo monoterapie?
- Duální antiagregační terapie v prevenci mozkového infarktu
- Akutní infarkt myokardu u nemocných s renálním selháním II: Kontrastová nefropatie, moderní eliminační léčebné metody, význam stanovení troponinu
- Cardiology Review
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Duální antiagregační terapie v prevenci mozkového infarktu
- Akutní koronární syndromy - terapie hyperglykemie
- Infarkt myokardu u starších pacientů
- Akutní infarkt myokardu u nemocných s renálním selháním II: Kontrastová nefropatie, moderní eliminační léčebné metody, význam stanovení troponinu
