Sport s implantovanými kardiostimulátory či kardiovertery/defibrilátory
Doing sport with an implantable pacemaker or cardioverter/defibrillator
Sports and pacemakers or implantable cardioverters/defibrillators. As the number of patients with implanted pacemakers and cardioverters/ defibrillators (ICD) grows there is a growing number of people with these devices who wish to participate in sports. While the only limitation for patients with pacemakers is to avoid the danger of bodily collision which could damage the device or the lead, the limitations in the ICD patients are more extensive. Usually, they are advised to restrict their sporting activities to the least demanding sports. The requirements laid on the cardiovascular system during sports require proper setting of stimulation parameters in pacemakers and appropriate setting of ICD devices, that prevents inappropriate therapeutic interventions.
Keywords:
sport – implantable pacemakers – cardioverters/defibrillators – resynchronisation therapy – CRM apparatuses
Authors:
V. Vančura
Authors‘ workplace:
Kardiologická klinika IKEM, Praha
Published in:
Kardiol Rev Int Med 2007, 9(Mimořádné): 39-44
Category:
Editorial
Overview
Se zvyšováním počtu nositelů implantovaných kardiostimulátorů a kardioverterů/defibrilátorů (ICD) roste i počet lidí, kteří s těmito přístroji chtějí sportovat. Zatímco pro nemocné s kardiostimulátory je jediným zásadnějším omezením nutnost vyhnout se kontaktním sportům, neboť hrozí poškození přístroje, u pacientů s ICD jsou omezení rozsáhlejší. Obvykle se doporučuje provozovat jen nejlehčí sporty, spojené s malou fyzickou zátěží. Nároky kladené při sportu na kardiovaskulární aparát vyžadují přiměřené nastavení stimulačních parametrů kardiostimulátorů, což zajistí co nejlepší tělesnou zdatnost a detekční limity ICD, které zabrání neindikovaným výbojům.
Klíčová slova:
sport, implantované kardiostimulátory, kardiovertery/defibrilátory, resynchronizační léčba, CRM přístroje
Úvod
Počet nositelů implantovaných kardiostimulátorů a kardioverterů/defibrilátorů (ICD) neustále narůstá. Zatímco indikace k antibradykardické stimulaci se zásadněji nemění, indikace k implantaci ICD se s novými poznatky rozšiřují, čemuž odpovídá každoroční vzestup počtu implantací ve všech vyspělých zemích. Počet implantací dále zvyšují přístroje k srdeční resynchronizační léčbě (CRT z anglického cardiac resynchronization therapy), které pomáhají mnoha nemocným bez tradičních bradyarytmických indikací či indikací k implantaci ICD. Ve světě se pro tyto přístroje razí souhrnné označení CRM devices (z anglického cardiac rhythm management). Protože řada vlastností a omezování fyzické aktivity a trávení volného času je pro všechny tyto přístroje společná, budu pro jejich označení dále užívat název CRM přístroje.
Sport a fyzická aktivita u nositelů CRM přístrojů.
Většina nositelů CRM přístrojů může provádět řadu rekreačních aktivit. Limitující pro ně nemusí být implantovaný přístroj, omezující je spíše jejich organické srdeční onemocnění, projevy chronického srdečního selhání nebo jiné nekardiální choroby, například nemoci plic či degenerativní změny kloubů. Na druhou stranu existuje početně nezanedbatelná skupina zejména mladších jedinců, u nichž je porucha rytmu srdečního – a z toho rezultující implantace CRM přístroje – jediným závažnějším onemocněním. Ti se pak ošetřujícího lékaře často ptají, zda mohou vykonávat různé fyzické aktivity, nebo dokonce závodně sportovat jako jejich vrstevníci. Pro tato doporučení nám jako dobré vodítko mohou posloužit závěry 36. Bethesda Conference konané v r. 2004 v New Orleans a publikované formou série článků v r. 2005 v Journal of the American College of Cardiology. Tyto články byly míněny jako podklady pro doporučení k vykonávání závodního sportu, avšak v řadě případů mohou být rozdíly mezi závodním a intenzivně prováděným sportem při rekreačním soutěžení z hlediska míry stresu a motivace minimální. Aktuální doporučení, která si kladou za cíl posoudit komplexně vhodnost sportovních aktivit, a to včetně aktivit prováděných na rekreační úrovni, pocházejí z roku 2006 a jsou autorsky zaštítěna Pracovní skupinou pro sportovní kardiologii Evropské kardiologické společnosti [1,2].
Co tedy můžeme o sportovní aktivitě nositelů CRM přístrojů vyčíst z těchto 2 zdrojů? Americká doporučení v části zabývající se arytmiemi uvádějí, že nemocní s CRM přístroji nemohou soutěžit ve sportech s nebezpečím tělesného střetu, který by mohl znamenat poškození přístroje. Při méně agresivních sportech je možné protektivní krytí příslušné podklíčkové krajiny [3]. Nad problematikou závodního sportu u nositelů ICD se autoři zamýšlejí již v úvodu k sérii článků obsahujících závěry konference. Vyjadřují obavu o účinnost ICD v situacích extrémní fyzické zátěže a dále spekulují o možném poranění sportovce při extrémní sinusové tachykardii rezultující ve výboj [4]. V článku zabývajícím se konkrétními doporučeními se pak odvolávají na rozdělení sportů, které bylo citováno v tomto mimořádném čísle Kardiologické revue v článku Náhlá smrt a sport a doporučují pouze závodní sporty kategorie IA (kulečník, bowling, golf aj.), a to jen za splnění další podmínky: v posledních 6 měsících člověk neprodělal epizodu fibrilace či flutteru komor vyžadující zásah ICD [3].
Evropská doporučení nejsou tak exaktní jako americká a v některých závěrech se liší. V oblasti kardiostimulace doporučují účast pouze ve sportech s menší či střední náročností na kardiovaskulární aparát. Navíc však uvádějí možnou elektromagnetickou interferenci při některých druzích sportu, jako je například elektronický bodovací systém při šermu, který může v krajním případě kardiostimulaci inhibovat [1]. Doporučení pro nositele ICD se zásadněji neliší od amerických. Na rozdíl od amerických upozorňují na to, že i při správně fungujícím ICD může dojít k synkopě, která představuje v některých druzích sportu závažné nebezpečí poškození nositele ICD nebo může ohrozit jiné sportovce. Extrémní pohyby horní končetiny na stejné straně, jako je implantovaný přístroj, pak mohou znamenat zvýšené riziko poškození elektrody [2].
Tolik platná doporučení. Jaká je ale praxe? Už v době před 36. Bethesda Conference, kdy platila pro nositele ICD doporučení nevykonávat sporty náročnější než golf, se na tuto otázku snažila odpovědět Lampertová. Obeslala dotazníkem 1687 amerických lékařů, kteří byli v říjnu 2003 členy Heart Rhythm Society. Těm, kteří neodpověděli, zaslala další dopis v dubnu 2004. Míra respondence dosáhla 40 %. Z odpovědí bylo patrno, že jen 10 % lékařů své pacienty s ICD skutečně varovalo před provozováním sportů náročnějších než golf. 45 % lékařů doporučovalo vyvarovat se jen závodního sportování. 42 % lékařů uvádělo, že mají v péči alespoň jednoho nositele ICD, který závodně sportuje. 33 % lékařů uvedlo, že mají v péči pacienta, který při závodním sportu zaznamenal výboj ICD. Pozoruhodné je, že zatímco výboje při sportu nebyly ničím neobvyklým, závažné následky byly vzácné. 5 % lékařů zaznamenalo v ambulantní praxi poškození systému ICD vlivem sportu, 1 % lékařů udávalo zranění v souvislosti s výbojem ICD a sportem u alespoň 1 svého pacienta. Méně než 1 % lékařů pak udávalo, že se setkalo s nemožností terminovat arytmii ICD přístrojem při sportu. Nejčastějším následkem sportu bylo poškození elektrody či dislokace způsobená stereotypně opakovanými pohyby, nejčastěji při vzpírání a golfu. Byla zaznamenána 2 úmrtí, jedno vlivem pádu na běhátku s následným poraněním hlavy, detaily o druhém případu se nepodařilo získat [5]. Tato práce očekávanou rizikovost sportu u nositelů ICD sice neprokazuje, ale v žádném případě si neklade za cíl polemizovat s platnými doporučeními. Není založena na žádném registru, nepoužívá ani metodiku epidemiologických studií, a proto nezbývá, než brát její závěry s určitou rezervou.
Nastavení přístrojů u sportujících osob
Nejprve několik poznámek k terminologii. V textu se budu dále držet anglické terminologie, kterou se pokusím vysvětlit, ale nebudu zavádět paralelní terminologii českou. Vzhledem k tomu, že u nás žádné rozsáhlejší texty týkající se této problematiky nejsou k dispozici (vyjma doporučení Pracovní skupiny pro arytmie), nemohla se nová terminologie vytvořit. Většina odborníků, kteří v této oblasti pracují, má již zažitu terminologii anglickou a česká by jim jen pletla hlavu. Navzdory názoru řady jazykových redaktorů proto budu používat anglické pojmy tracking mode (režim, kdy aktivita detegovaná v síňovém kanálu spouští po příslušném AV-intervalu stimulaci v komorovém kanálu) či zkratky LR (z anglického lower rate) či PVARP (z anglického postventricular atrial refractery period), podobně jako se v oblasti počítačů používá zkratka HD (harddisk místo TD – tuhý disk), Internet (místo mezisíť?) či grid (místo matoucího slova síť, které by bylo v kontextu neodlišitelné od jiných typů sítí a nevyjadřovalo by specifika gridu). V případech, kde se nabízejí přijatelné české ekvivalenty, se budu snažit je použít.
Antibradykardická stimulace
Zcela základní dělení kardiostimulátorů můžeme pojmout jako rozdělení na jednodutinové přístroje, které mají možnost připojení pouze jedné elektrody, dvoudutinové či AV-sekvenční přístroje s možností připojení 2 elektrod – síňové a komorové, či přístroje k resynchronizační léčbě (CRT přístroje) s možností připojit 3 elektrody (1 elektroda je v pravé síni, 2 elektrody stimulují z různých míst komorovou svalovinu). Dále můžeme kardiostimulátory dělit podle toho, zda mají vestavěný senzor pro frekvenční adaptaci na zátěž (změnu stimulační frekvence při detekci fyzické aktivity nemocného), či nikoli. Jednodutinové přístroje bez senzoru jsou s určitým zjednodušením schopny stimulovat či vydávat stimulační impulzy vždy ve stejném časovém intervalu, který odpovídá základní stimulační frekvenci nastavené programací. Dostane-li se vlastní srdeční aktivita nemocného pod touto frekvenci, uplatňuje se stimulace, dostane-li se vlastní srdeční aktivita nad stimulační frekvenci, uplatňuje se vlastní srdeční akce a činnost přístroje je inhibována. U dnešních moderních přístrojů existuje řada výjimek z tohoto pravidla, v praxi se s nimi však setkáváme vzácně. Přístroje tohoto nejjednoduššího typu nejsou pro náročnější sportovní činnost vhodné, protože vzestup srdeční frekvence při zátěži je základním adaptačním mechanizmem pro zvýšení srdečního výdeje a mladší sportovně založený člověk není ve své aktivitě omezen pouze tehdy, uplatňuje-li se stimulace jen výjimečně a po většinu času je přítomna vlastní srdeční aktivita se zachovanou chronotropií.
Význam chronotropie při sportu pěkně dokumentuje kazuistika 19leté ženy z roku 2005, která zaznamenala pokles fyzické výkonnosti 3 roky po transplantaci srdce. Při zátěžovém testu měla maximální spotřebu kyslíku 20,6 ml/kg/min. Nápadný byl malý vzestup srdeční frekvence při zátěži, a to z 81/min na 103/min. Byl jí proto implantován kardiostimulátor pracující v režimu AAIR. Při kontrolním zátěžovém testu zvýšila srdeční frekvenci z 81/min na 170/min, což vedlo k vzestupu maximální spotřeby kyslíku na 26,4 ml/kg/min. Nemocná začala intenzivně trénovat a na Evropských hrách pro nemocné po transplantaci srdce a plic v irském Dublinu získala 5 zlatých medailí v různých plaveckých disciplínách [6].
I přes dosažené výsledky této plavkyně ale nadále platí, že chronotropii nejlépe reguluje zdravý sinusový uzel. Pokud ovšem sinusový uzel neposkytuje správnou frekvenční adaptaci na zátěž, je třeba použít senzoru kardiostimulátoru, jak dokládá i výše uvedená kazuistika. Historicky se používaly různé typy senzorů. Dnes je ale zdaleka nejrozšířenější akcelerometrický senzor, který snímá otřesy těla. Analýza signálu přicházejícího z tohoto senzoru v relativně přesně definovaném frekvenčním rozmezí s uspokojivou senzitivitou a specificitou vypovídá o intenzitě tělesného pohybu nositele přístroje. Nespolehlivým se tento senzor stává tam, kde je pohyb omezen například jen na dolní končetiny bez otřesů celého těla. Typickým příkladem je jízda na kole po rovném terénu. Stejně tak není senzor spolehlivý v případech kdy dochází k otřesům těla, které však nejsou způsobeny vlastní fyzickou aktivitou. Je to případ jízdy na koni nebo autem po zanedbaném silničním povrchu. Alternativu k tomuto senzoru dnes představuje pouze tzv Closed Loop Senzor (CLS) firmy Biotronik. Ten prodělal zásadní omlazovací kůru, jejímž hlavním cílem bylo překonání závažného nedostatku minulé verze a tou bylo funkční omezení pouze na situace, kdy je komorová stimulace vyžadována setrvale. Přístroj je založen na měření změn intrakardiální impedance, která odráží srdeční kontraktilitu. Senzor tak má být citlivější např. na mentální stres a současně specifičtější než akcelerometr. Zatím s touto novou variantou senzoru nejsou žádné větší zkušenosti, které by byly uvedeny v literatuře.
Další senzory je možno aktivovat pouze v kombinaci s akcelerometrem. Firma Vitatron používá senzor na délku QT-intervalu, současná podoba je ale omezena pouze na měření QT-intervalu při setrvalé komorové stimulaci, zatímco střídání vlastního a stimulovaného rytmu není pro tento algoritmus vhodné. Kombinaci akcelerometru a ventilačního senzoru pracujícího na principu změn impedance hrudníku mezi elektrodou v srdci a povrchem kardiostimulátoru nabízí firma Guidant. Tato kombinace může teoreticky přinášet určité zlepšení senzitivity a specificity, což je výhodné zejména u mladších sportovců. Odborná literatura z poslední doby však nepřináší žádné materiály, které by srovnávaly současné akcelerometry s těmito dvousenzorovými přístroji firmy Guidant za okolností relevantních pro předmět tohoto článku.
Některé přístroje mají senzor spuštěný již v rámci továrního nastavení, jiné musejí být aktivovány až po implantaci. Chceme-li ale z použitého senzoru skutečně získat maximum, musíme jeho nastavení upravit. Funkci senzoru často popisuje řada komplexních parametrů, je tedy známou skutečností, že většina nositelů CRM přístrojů ve vyspělých zemích má původní, tj. tovární, nastavení senzoru. Problematikou optimalizace senzoru se v posledních 10 letech detailněji zabýval zřejmě jen Erol-Yilmaz z Amsterdamu. 54 nemocných s průměrným věkem 65 ± 16 roků a NYHA třídou I-II nejprve randomizoval buď k ponechání továrního nastavení senzoru, nebo k optimalizovanému nastavení senzoru. Následně byli nemocní určení k optimalizaci senzoru znovu randomizováni, a to buď k 6minutovému testu chůze po rovině, či 6minutovému testu chůze po schodech, nebo k protokolu posouzení chronotropie (CAEP) podle Wilkoffa. 27 nemocných s optimalizovaným senzorem mělo po 2 měsících při zátěži lepší fyzickou výkonnost měřenou pomocí METS (metabolických jednotek), nelišili se však v kvalitě života [7]. Tato práce ukazuje rozpaky panující kolem optimalizace senzorů. Pokud chceme skutečně optimalizovat senzor a fyzickou výkonnost u konkrétního pacienta, nezbývá zřejmě než provést měření přímo při té činnosti, pro kterou má být senzor optimalizován. Dovoluje-li to charakter sportu, můžeme si pomoci např. Holterovou monitorací EKG.
Jestliže je chronotropie sinusového uzlu zachována, pak je obvykle nejlepším řešením odvodit stimulační frekvenci v komorách od frekvence síní. Dvoudutinové kardiostimulátory v tracking modu (v režimu DDD či VDD, kdy aktivita detegovaná v síňovém kanálu spouští po příslušném AV intervalu stimulaci v komorovém kanálu) umožňují odvozovat stimulační frekvenci v komorách právě od síňové aktivity. Mimo základní stimulační frekvence, často podle konkrétního výrobce přístroje udávanou např. jako LR – lower rate či LRL – lower rate limit, mají i určité maximum, přes které se frekvence stimulace v komorách nezrychlí ani při dalším vzestupu frekvence síní. Obvykle se označuje jako MTR (maximum tracking rate) či UTR (upper tracking rate). Hlavním smyslem tohoto omezení je zabránit rychlé a chaotické stimulaci komor při fibrilaci síní či jiných síňových tachyarytmiích. MTR je obvykle přednastavena tak, jak to vyhovuje typickému staršímu fyzicky méně aktivnímu kandidátovi implantace. Zůstane-li nezměněna programací, pohybuje se pak MTR zřídka nad 130/min. To může představovat pro mladší aktivnější osoby bez vlastního AV převodu výrazné omezení. Mathony studoval 15 mladistvých ve věku 7-24 roků, v NYHA třídě I, s normální funkcí sinusového uzlu, po implantaci kardiostimulátoru, který umožňoval stimulaci v tracking modu. Nejprve nastavil MTR na 140/min., po 6 týdnech ji změnil na 170-190/min. Při vyšší MTR dosáhli nemocní mj. vyšší kardiorespirační kapacity (2,4 ± 0,6 vs. 2,8 ± 0,7 W/kg), a vyšší maximální spotřeby kyslíku (28,3 ± 7 vs. 35,7 ± 9,5 ml/kg/min.) [8].
Stimulace z hrotu pravé komory srdeční při vyšší frekvenci ale může navodit určitou míru dyssynchronie stahů komorové svaloviny. V minulosti byla škodlivost stimulace z pravé komory prokazována převážně u nemocných s dysfunkcí levé komory srdeční. Např. ve studii DAVID měli nemocní s ejekční frakcí levé komory ≤ 40 % a podílem > 40 % stimulovaných cyklů v pravé komoře významně vyšší riziko dosažení kombinovaného cíle úmrtí či hospitalizace pro srdeční selhání [9]. Wornisch zjistil, že u 20 nemocných s implantovaným 2dutinovým ICD a ejekční frakcí levé komory < 40 % vedla programace krátkého AV-intervalu zajišťující setrvalou stimulaci v pravé komoře k poklesu maximální spotřeby kyslíku oproti stimulaci s dlouhým AV-intervalem bránícím stimulaci v pravé komoře [10]. Škodlivý efekt pravokomorové stimulace zřejmě narůstá s vzestupem stimulační frekvence. Vollmann v roce 2006 publikoval práci, ve které se zabýval nemocnými s chronickým srdečním selháním. Zde prokazuje, že vztah srdeční frekvence a kontraktility (popisovaný jako Treppe fenomen – viz článek Fyziologie tělesné zátěže v tomto čísle Kardiologické revue) je při univentrikulární (ať již pravokomorové, či levokomorové) stimulaci otupen a k jeho nápravě vede pouze biventrikulární stimulace [11]. Lin v roce 2006 publikoval echokardiografickou práci, při které srovnával některé parametry funkce levé komory ve skupině nemocných ve věku kolem 70 let s normální funkcí levé komory srdeční a kardiostimulátorem pracujícím buď v režimu AAI či DDD. V této práci potvrdil nevýhodnost pravokomorové stimulace. Tato nevýhodnost se zhoršovala s nárůstem stimulační frekvence [12]. Je tedy třeba konstatovat, že komorová stimulace je vždy spojena s určitou hemodynamickou nevýhodností, jejíž míra je zřejmě individuální.
I přes výše uvedená omezení je sportování s kardiostimulátory možné a fyzická výkonnost může být dobrá. Je však zbytečné ji nositelům těchto přístrojů omezovat nevhodným nastavením.
Moderní kardiostimulátory jsou ale poměrně komplexní přístroje z řadou parametrů ovlivnitelných programací. Komplexnost v jejich nastavení u osob požadujících co nejvyšší fyzickou výkonnost usnadňují vyspělá programační rozhraní, jako je například AutoLife Style firmy Gudiant či TherapyGuide firmy Medtronic. Zatímco prvně jmenovaný se soustřeďuje na nastavení senzoru, TherapyGuide umožňuje přeprogramování všech relevantních parametrů podle klinického stavu nemocného. Po vybrání z přednastavených možností popisujících klinický stav pacienta jsou navrženy změny v programaci, které buď lékař akceptuje, nebo přijme jen některé návrhy a jiné může odmítnout (obr. 1-3).
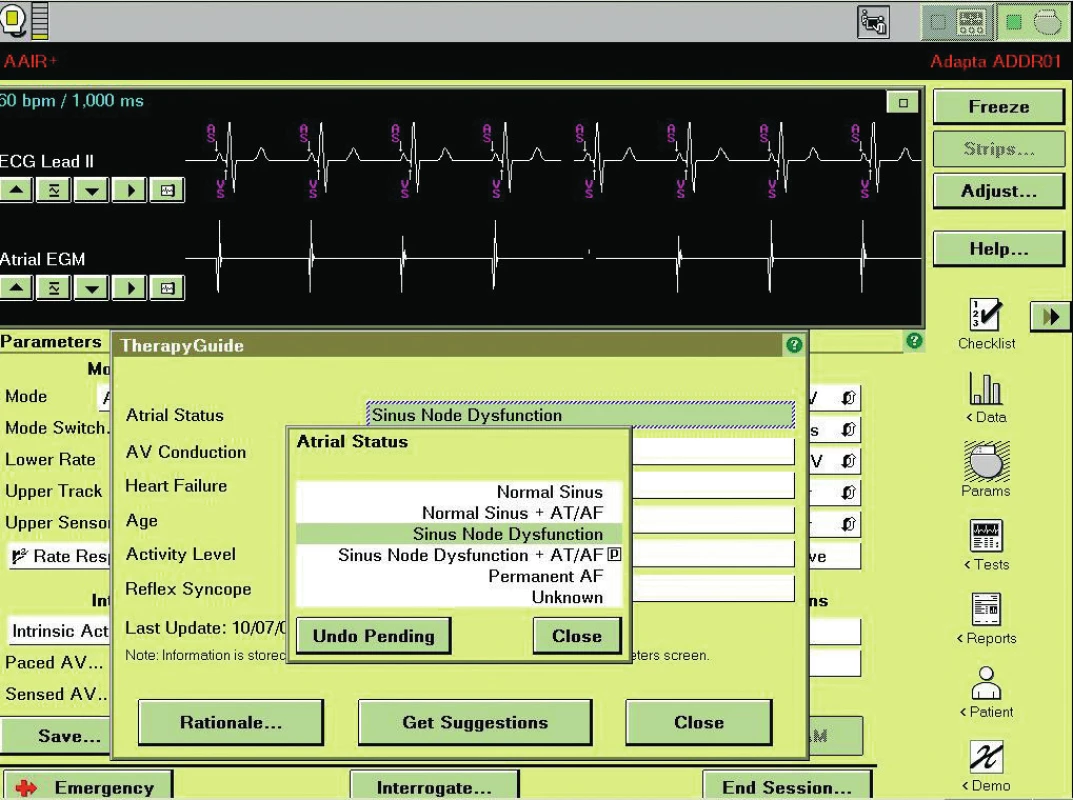
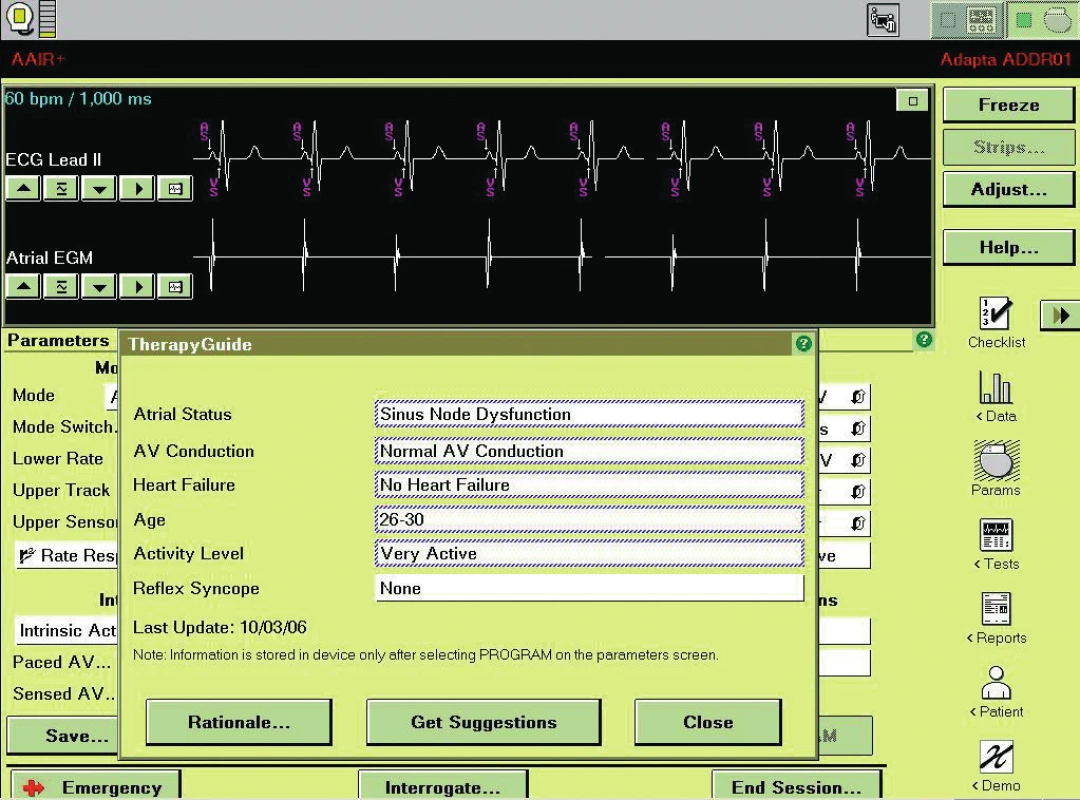
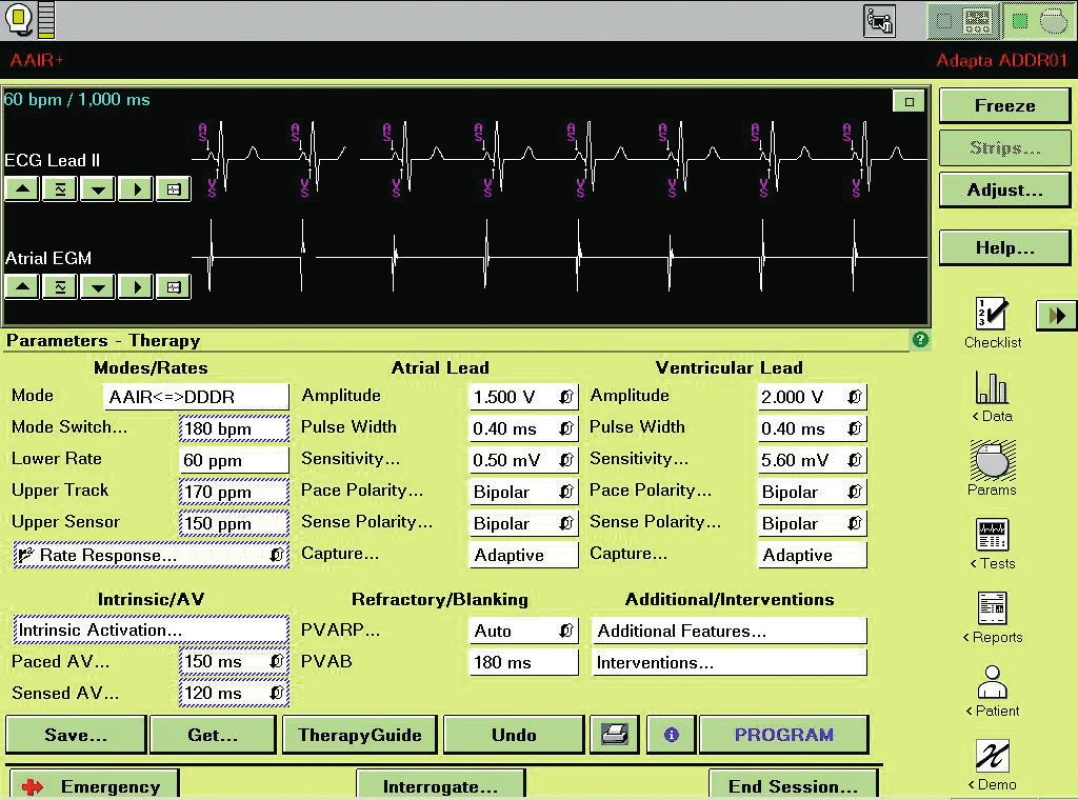
Nastavení ICD
ICD přístroje ve své nejjednodušší podobě fungují tak, že sledují komorovou frekvenci a při dosažení či překročení naprogramovaného frekvenčního limitu začnou aplikovat naprogramované sekvence antitachykardické stimulace či výbojů. Způsob, jakým je frekvenční limit definován, závisí na výrobci přístroje, přičemž některé součásti této definice se dají programací ovlivnit. U některých přístrojů je třeba ke splnění frekvenčního limitu ještě nastavit dobu trvání arytmie v sekundách, u jiných se nastavuje, kolik cyklů z určitého počtu cyklů musí vyhovět frekvenčnímu kritériu (např. 18 ze 24 cyklů musí být kratších, než je detekční limit).
Až na vzácné výjimky umožňují všechny současné přístroje vícezónové nastavení tak, že patologická zóna je rozdělena na pásmo tzv. fibrilace komor s nejvyšší detekční frekvencí a pásmo komorové tachykardie s nižším detekční frekvencí (v případě nastavení 3 zón jsou zóny komorové tachykardie označovány např. jako VT-1 a VT-2). Ošetřující lékař pak nastavuje terapeutické sekvence antitachykardické stimulace a výbojů o zvolené energii tak, jak to považuje u daného pacienta za vhodné. V nastavení sekvencí jsou ale vždy určitá omezení. Např. v pásmu fibrilace komor se prakticky nikdy nedá nastavit antitachykardická stimulace jako samostatná terapeutická intervence. Moderní přístroje však umožňují aplikovat pohotově antiatachykardickou stimulaci v této zóně bezprostředně po detekci tachyarytmie a zahájení nabíjení kondenzátorů na výboj. Těsně před aplikací výboje si přístroj znovu ověří, zda tachykardie trvá.
Současné ICD přístroje ale umožňují do jisté míry větší specificitu zásahů ICD, než je popsáno výše. Tato specificita se opírá o 4 základní algoritmy, použitelné ale jen v pásmu komorové tachykardie. V případě jednodutinových přístrojů, které snímají a stimulují pouze v komoře, je to parametr náhlé změny srdeční frekvence (tzv. onset). Toto kritérium je splněno pouze tehdy, došlo-li ke vzniku tachykardie skokovitým zrychlením srdeční frekvence. Velikost tohoto skoku je ovlivnitelná programací. Správné nastavení chrání nemocného před aplikací terapeutických sekvencí při akceleraci sinusového rytmu. Problémy mohou vzniknout v případě, že komorová tachykardie vzniká za sinusové tachykardie a příliš se od ní frekvenčně neliší.
Další je kritérium stability. Toto kritérium je splněno, jestliže se komorová frekvence pohybuje nad frekvenčním limitem a jednotlivé délky detegovaných cyklů v komorách se pohybují v určitém programačně ovlivnitelném rozmezí. Toto kritérium slouží k zabránění falešným terapeutickým / zásahůmdo epizody fibrilace síní. Problémy mohou vzniknout při polymorfní komorové tachykardii, která má často velmi variabilní délku cyklu.
Modernější kritérium, používané až v poslední době, je morfologické. Přístroj sleduje změnu tvaru QRS-komplexu tak, jak ji snímá svod mezi intrakardiální elektrodou a povrchem přístroje. Překročí-li odlišnost určitou hodnotu, přístroj tachykardii považuje za komorovou a začne aplikovat terapeutické postupy. Tento algoritmus je určen k ochraně proti všem supraventrikulárním akceleracím rytmu, ať již sinusové tachykardii, či síňové tachykardii, flutteru síní či fibrilaci síní. Problémy mohou vzniknout při frekvenčně závislém raménkovém bloku či jiné aberaci QRS za supraventrikulární tachykardie.
Poslední kritérium, použitelné pouze u AV sekvenčních přístrojů, se opírá se o frekvenci síní při dané komorové frekvenci. Lze pak odlišně nastavit interpretaci tachykardie v situaci, kdy je síňová aktivita pomalejší než komorová nebo rovná komorové. Problémy mohou nastat v situaci, kdy je komorová tachykardie převáděna retrográdně na síně v poměru 1 : 1, dále v situaci nespolehlivého síňového sensingu, či při síňové aktivitě, která je ke komorové v poměru 2 : 1, a událost v síňovém kanálu probíhá ve stejném okamžiku jako událost v komorovém kanálu. Za posledně jmenované situace může být síňový kanál refrakterní (zesilovač snímající aktivitu v síních je vypnut) vůči zabránění tzv far field sensingu komorové aktivity v síňovém kanálu.
Ochranou proti chybě diskriminačního algoritmu, který mylně interpretuje komorovou tachykardii jako tachykardii supraventrikulární, je možnost nastavení časového intervalu, po který jsou tyto diskriminační algoritmy brány v úvahu. Časový interval je obvykle možno volit v délce mezi několika sekundami až desítkami minut. Po vypršení tohoto intervalu již přístroj sleduje pouze frekvenční kritérium.
U lidí, kteří intenzivně sportují a mají implantovaný ICD, se při dobré funkci levé komory většinou neobáváme pomalejších komorových tachykardií. Postačí proto nastavit přístroj jednozónově, tak že se ponechá jen pásmo fibrilace komor. Detekční limit musí být volen rozumně, obvykle s delšími detekčními časy. Oporu v literatuře však pro tato nastavení budeme těžko hledat, protože jak bylo zmíněno již výše, i přes vesměs pozitivní zkušenosti nemůže být spolehlivost funkce ICD za situace extrémní fyzické zátěže a enormně zvýšených hladin katecholaminů garantována. Měli bychom proto svým pacientům potenciální rizika vysvětlit a spíše na ně apelovat, aby se takovéto extrémní fyzické zátěže vyvarovali.
U lidí, kteří sportují rekreačně, či se věnují rehabilitaci, je důležitá indikace, na základě které přístroj dostali. Je-li přítomna těžší dysfunkce levé komory srdeční a očekáváme-li problémy s pomalými komorovými tachykardiemi, nemusejí být detekční algoritmy dostatečně robustní pro odlišení sinusové tachykardie a pomalé komorové tachykardie. Nemocní tohoto typu ale obvykle nemívají takovou tělesnou kondici, která by jim sportování umožnila. U fyzicky aktivnějších nemocných bez závažnějšího organického srdečního onemocnění je vhodné nastavit detekční limit s ohledem na maximální dosažitelnou srdeční frekvenci počítanou tradičně podle vzorce 220-věk. Jsou-li správně nastaveny diskriminační algoritmy, pak i krátkodobé přesáhnutí této frekvence nepovede k reakci přístroje, neboť kritérium onset tomu zabrání.
MUDr. Vlastimil Vančura
Kardiologická klinika IKEM, Praha
vlva@medicon.cz
Sources
1. Heidbuchel H, Panhuyzen-Goedkoop N, Corrado D et al. Recommendations for participation in leisure-time physical activity and competitive sports in patients with arrhythmias and potentially arrhythmogenic conditions Part I: Supraventricular arrhythmias and pacemakers. Eur J Cardiovasc Prev Rehabil 2006; 13(4): 475-484.
2. Heidbuchel H, Corrado D, Biffi A et al. Recommendations for participation in leisure-time physical activity and competitive sports of patients with arrhythmias and potentially arrhythmogenic conditions. Part II: ventricular arrhythmias, channelopathies and implantable defibrillators. Eur J Cardiovasc Prev Rehabil 2006; 13(5): 676-686.
3. Zipes DP, Ackerman MJ, Estes NA 3rd et al. Task Force 7: arrhythmias. J Am Coll Cardiol 2005; 45(8): 1354-1363.
4. Maron BJ, Zipes DP. Introduction: eligibility recommendations for competitive athletes with cardiovascular abnormalities-general considerations. J Am Coll Cardiol 2005; 45(8): 1318-1321.
5. Lampert R, Cannom D, Olshansky B. Safety of sports participation in patients with implantable cardioverter defibrillators: a survey of heart rhythm society members. J Cardiovasc Electrophysiol 2006; 17(1): 11-15.
6. Surmely JF, Mohacsi P, Schmid JP et al. For gold, heart rate matters. J Heart Lung Transplant 2005; 24(8): 1171-1173.
7. Erol-Yilmaz A, Schrama TA, Tanka JS et al. Individual optimization of pacing sensors improves exercise capacity without influencing quality of life. Pacing Clin Electrophysiol 2005; 28(1): 17-24.
8. Mathony U, Schmidt H, Groger C et al. Optimal maximum tracking rate of dual-chamber pacemakers required by children and young adults for a maximal cardiorespiratory performance. Pacing Clin Electrophysiol 2005; 28(5): 378-383.
9. Sharma AD, Rizo-Patron C, Hallstrom AP et al. Percent right ventricular pacing predicts outcomes in the DAVID trial. Heart Rhythm 2005; 2(8): 830-834.
10. Wonisch M, Lercher P, Scherr D et al. Influence of permanent right ventricular pacing on cardiorespiratory exercise parameters in chronic heart failure patients with implanted cardioverter defibrillators. Chest 2005; 127(3): 787-793.
11. Vollmann D, Luthje L, Schott P et al. Biventricular pacing improves the blunted force-frequency relation present during univentricular pacing in patients with heart failure and conduction delay. Circulation 2006; 113(7): 953-959.
12. Lin MS, Lin JL, Liu YB et al. Immediate impairment of left ventricular mechanical performance and force-frequency relation by rate-responsive dual-chamber, but not atrial pacing: Implications from intraventricular isovolumic relaxation flow. Int J Cardiol 2006; 109(3): 367-374.
Labels
Paediatric cardiology Internal medicine Cardiac surgery CardiologyArticle was published in
Cardiology Review

2007 Issue Mimořádné
-
All articles in this issue
- Praktický přístup k odlišení atletického srdce od hypertrofické kardiomyopatie
- Bradyarytmie u sportovců
- Supraventrikulární tachyarytmie u vrcholových sportovců
- Náhlá smrt a sport
- Sport s implantovanými kardiostimulátory či kardiovertery/defibrilátory
- Fyziologie tělesné zátěže
- Nežádoucí vliv dopingu na kardiovaskulární systém
- Cardiology Review
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Praktický přístup k odlišení atletického srdce od hypertrofické kardiomyopatie
- Bradyarytmie u sportovců
- Fyziologie tělesné zátěže
- Sport s implantovanými kardiostimulátory či kardiovertery/defibrilátory
