Studie CORD – analýza nemocných starších 80 let a nemocných s izolovanou systolickou hypertenzí
CORD study – an analysis of patients aged 80 years and patients with isolated systolic hypertension
The CORD study – COmparison of Recommended Doses – was one of the largest Czech Republic‑based clinical studies in hypertension. The study involved 585 centres and 11,284 screened patients, out of which 11,284 were randomised into the CORD A or CORD B study. The effect observed in patients above the age of 80 was the same as in patients under 80 years of age; we did not identify any difference in the reduction of blood pressure or in the incidence of adverse events, including renal functions. Patients with isolated systolic hypertension differed from the others particularly with respect to the effects on diastolic blood pressure that was only marginally reduced while the reduction of systolic pressure was comparable to patients with systolic - diastolic hypertension. This observation was highly statistically significant. In patients with isolated systolic hypertension, losartan was more effective than ramipril in reducing systolic blood pressure (p = 0.02), while both agents produced equal reduction of diastolic blood pressure.
Key words:
losartan – ramipril – systolic hypertension – older age
Authors:
J. Špinar; J. Vítovec; M. Souček; L. Dušek; T. Pavlík Za Řešitele Studie Cord
Authors‘ workplace:
Interní kardiologická klinika FN Brno a LF MU, Brno, I. interní kardio-angiologická klinika FN USA a LF MU, Brno, II. interní klinika FN USA a LF MU, Brno, Institut Biostatistiky a analýz LF MU, Brno
Published in:
Kardiol Rev Int Med 2010, 12(1): 21-27
Overview
Studie CORD – COmparison of Recomended Doses – je jednou z největších českých klinických studií u hypertenze. Studie se zúčastnilo 585 center a bylo screenováno 11 284 nemocných, ze kterých 11 284 nemocných bylo randomizováno do studie CORD A nebo CORD B. U nemocných starších 80 let byl pozorován stejný efekt jako u nemocných mladších 80 let, nenalezli jsme rozdíl v poklesu krevního tlaku, ani ve výskytu nežádoucích účinků, včetně renálních funkcí. U nemocných s izolovanou systolickou hypertenzí byl zásadní rozdíl především v ovlivnění diastolického krevního tlaku, který byl jen minimálně snížen, zatímco pokles systolického tlaku byl srovnatelný s nemocnými se systolicko‑diastolickou hypertenzí. Tento fakt byl vysoce statisticky významný. Losartan u nemocných s izolovanou systolickou hypertenzí byl účinnější na pokles systolického krevního tlaku (p = 0,02) než ramipril při stejném poklesu diastolického krevního tlaku.
Klíčová slova:
losartan – ramipril – systolická hypertenze – stáří
Úvod
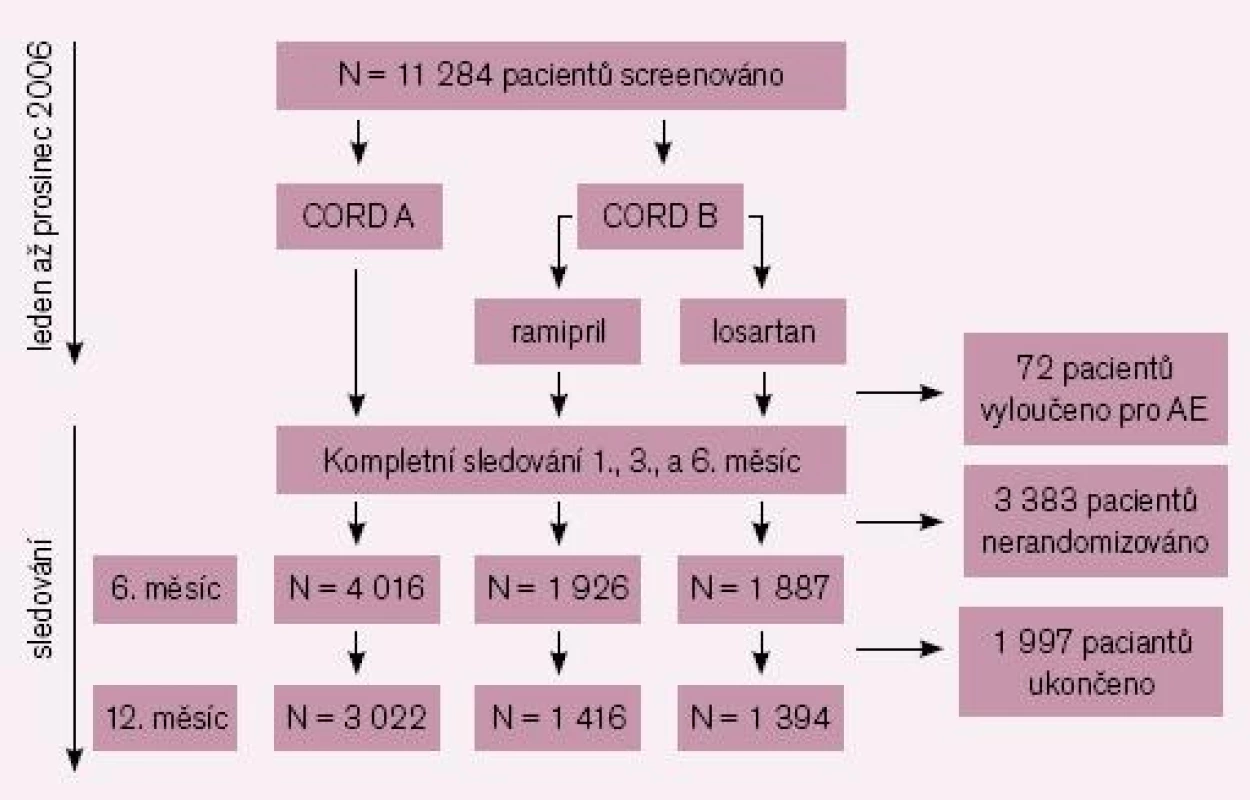
Studie CORD – COmparison of Recomended Doses – je jednou z největších českých klinických studií u hypertenze, která byla prezentována na několika mezinárodních a národních kongresech a publikována v domácí i zahraniční literatuře [1 – 3]. Studie se zúčastnilo 585 center a bylo screenováno 11 284 nemocných, ze kterých 11 284 nemocných bylo randomizováno do studie CORD A nebo CORD B.
Studie CORD vycházela ze základního předpokladu, že blokáda renin angiotenzinového systému je prospěšná u velké části nemocných s hypertenzí, především pak u těch, kde se vyskytuje i ischemická choroba srdeční či srdeční selhání [4]. Především ACE inhibitory ve srovnání s placebem výrazně zlepšily prognózu nemocných po infarktu myokardu a/ nebo se srdečním selháním [5 – 7]. V přímém srovnání u těchto diagnóz pak nebyl nalezen rozdíl mezi ACE inhibitory a AII antagonisty (sartany) [8 – 15].
U hypertenze ACE inhibitory a sartany se ukázaly být efektivnější oproti betablokátorům a diuretikům především v ovlivnění celkové mortality a cévních mozkových příhod [16 – 19]. Za jejich pozitivum je považován také menší výskyt nového diabetes mellitus oproti betablokátorům, diuretikům, ale i blokátorům vápníkového kanálu. Toto vše se pak projeví ve zlepšené prognóze nemocných.
Přímé srovnání ACE inhibitorů a sartanů u hypertenze nebylo ve velké mortalitní studii provedeno a ani žádná podobná studie v současnosti neprobíhá [19 – 20]. Ve studii CORD jsme provedli toto přímé srovnání a to testováním dvou hypotéz:
CORD A: nemocní dlouhodobě léčení ACE inhibitory mohou být převedeni na losartan, toto převedení je bezpečné a není provázeno žádnými nežádoucími účinky, ani zhoršením kontroly hypertenze.
CORD B: nemocní s nedostatečně kontrolovanou hypertenzí, kteří nemají v léčbě blokátor renin angiotenzinového systému, mají mít do léčby přidán ACE inhibitor (ve studii CORD B ramipril) nebo sartan (ve studii CORD B losartan).Toto přidání bude provázenostejným poklesem krevního tlaku, po ramiprilu bude ale větší výskyt nežádoucích účinků, především kašle.
Design studie ukazuje obr. 1.
Obě hypotézy byly potvrzeny, převod nalosartanbyl bezpečný a díky většímu užití vyšších dávek byl dokonce pozorován aditivní pokles krevního tlaku. Přidání ramiprilu nebo losartanu bylo provázeno podobným poklesem krevního tlaku, po ramiprilu byl ale osmkrát častější výskyt kašle. Počet úmrtí, infarktů myokardu a cévních mozkových příhod se nelišil.
V této subanalýze jsme hodnotili obě studie (CORD A i CORD B) u seniorů, tedy u nemocných ≥ 80 let, a u nemocných s izolovanou systolickou hypertenzí, tedy se systolickým tlakem ≥ 140 mmHg a diastolickým tlakem < 90 mmHg.
Výsledky
Studie CORD zahrnula celkem 4 016 nemocných do skupiny A a 3 813 nemocných do skupiny B. Počty nemocných starších 80 let a s izolovanou systolickou hypertenzí (ISH) ukazuje tab. 1.

Průměrný věk nemocných pod 80 let byl 61,2 ± 10,3 let ve skupině A a 59,2 ± 11,0 ve skupině B. Nebyl rozdíl ve věku u nemocných léčených ramiprilem a losartanem ve skupině B.
Průměrný věk nemocných 80 let a více byl 83,5 ± 3,3 let ve skupině A a 83,1 ± 3,1 ve skupině B. Nebyl rozdíl ve věku u nemocných léčených ramiprilem a losartanem ve skupině B.
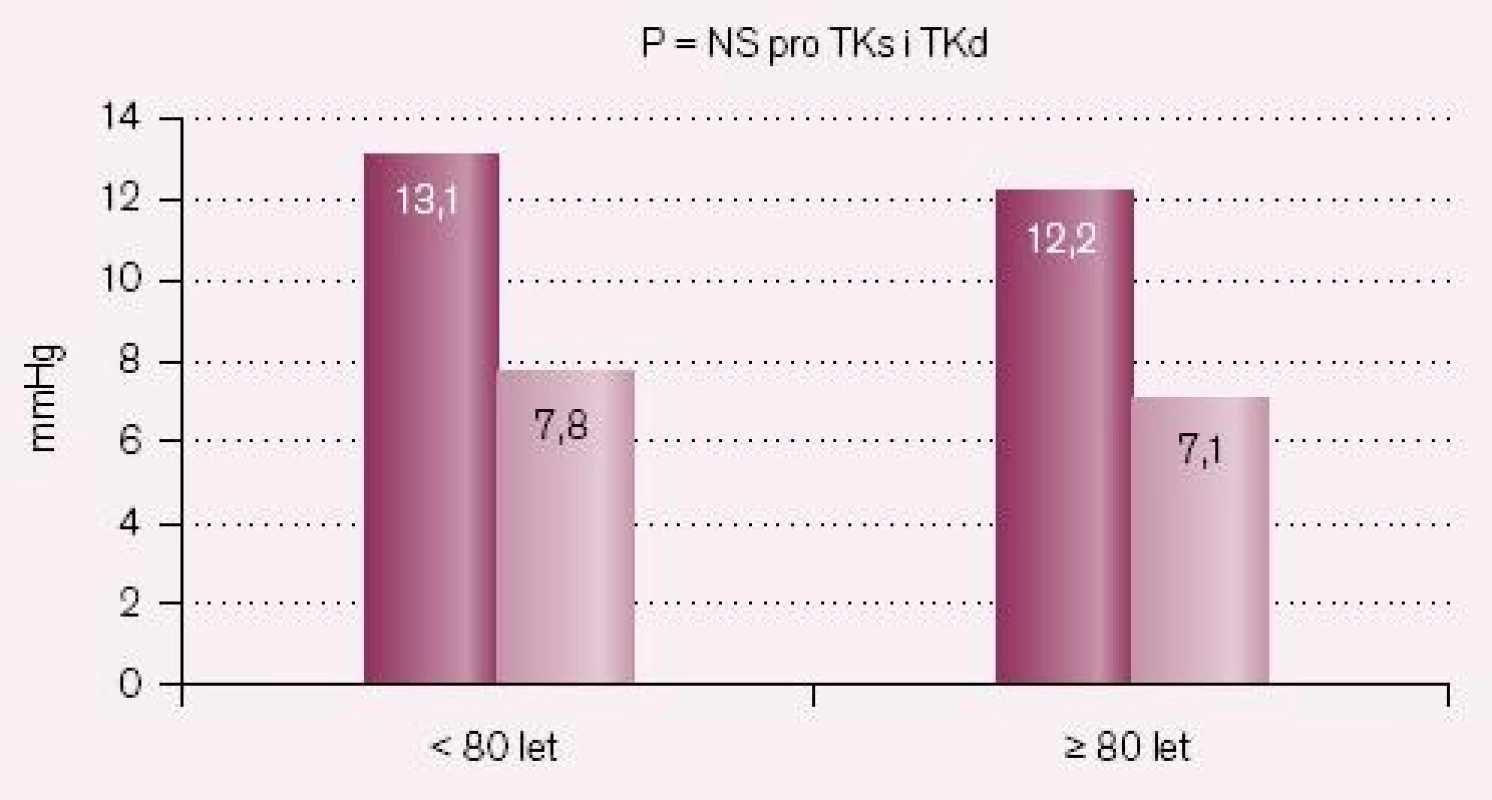
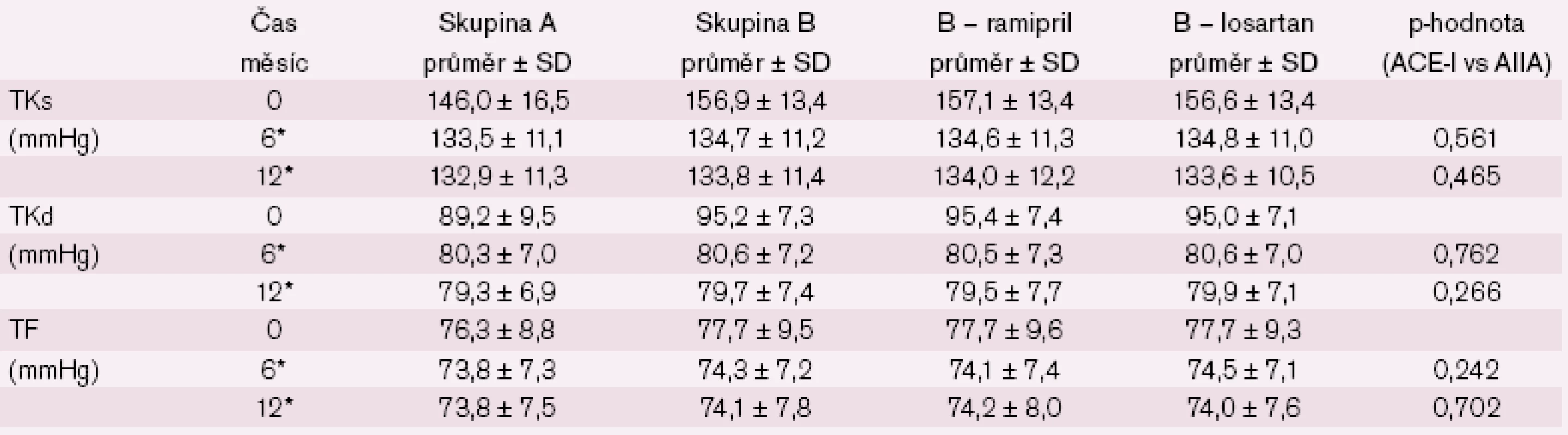
Změny krevního tlaku u nemocných pod 80 let a nemocných ve věku 80 let a starších ukazují tab. 2 a 3 a obr. 2 – 4. Statisticky významný rozdíl v poklesu TKs byl i mezi losartanem a ramiprilem u nemocných ≥ 80 let (p = 0,02).
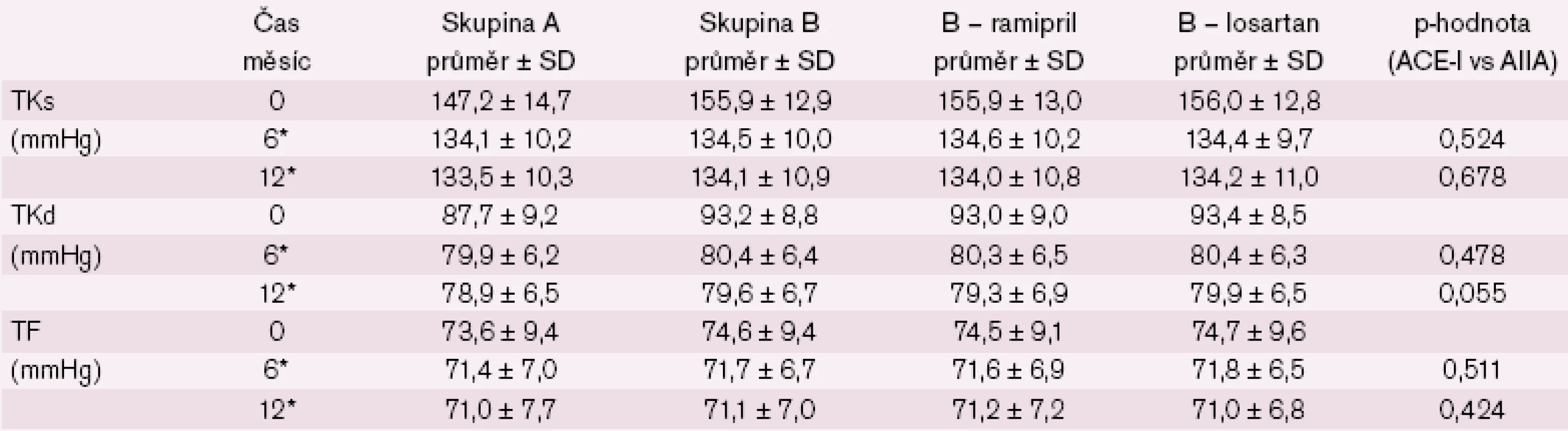
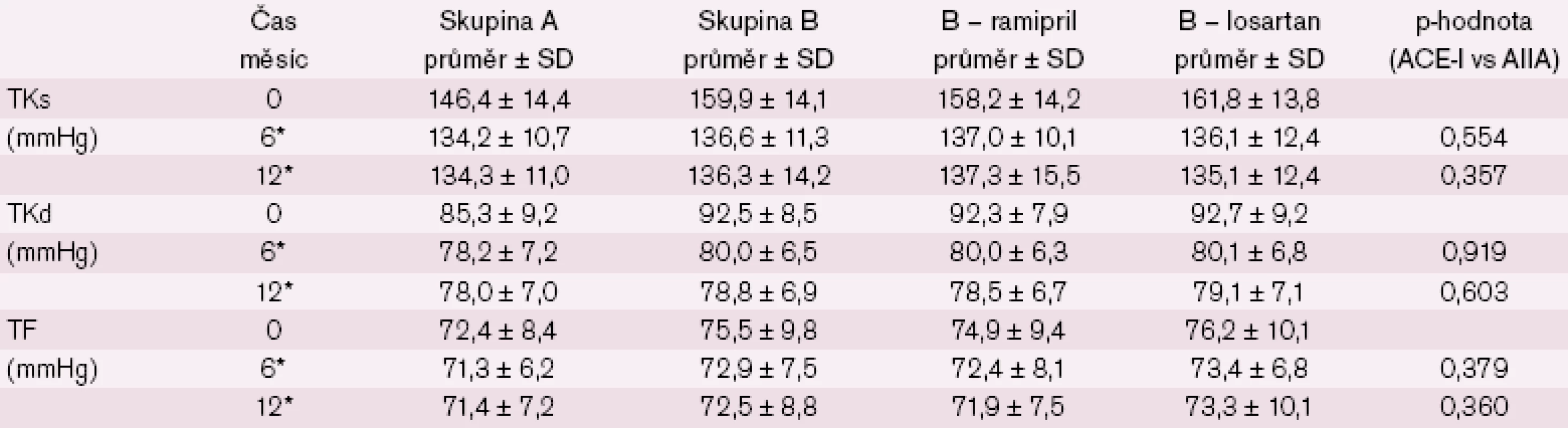
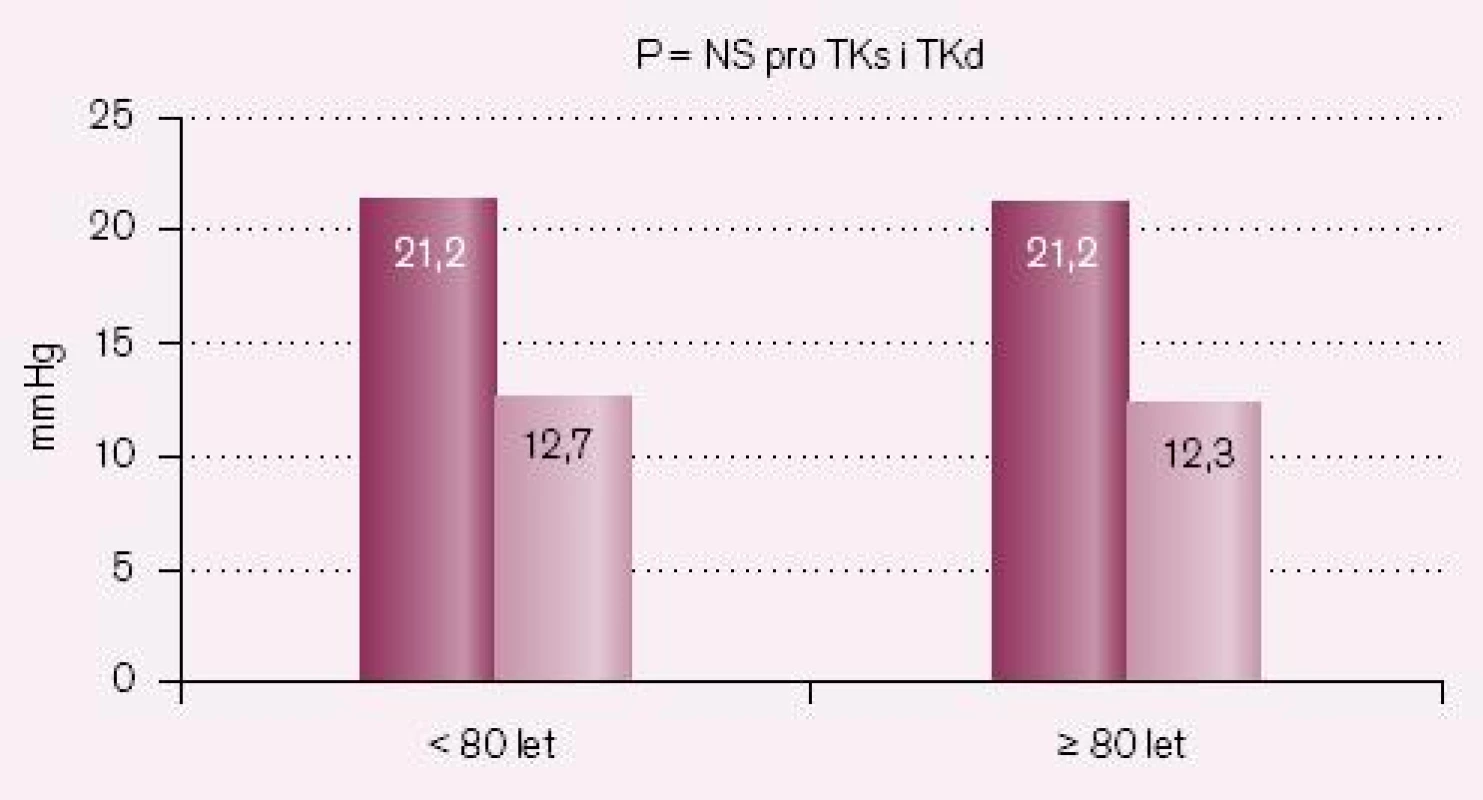
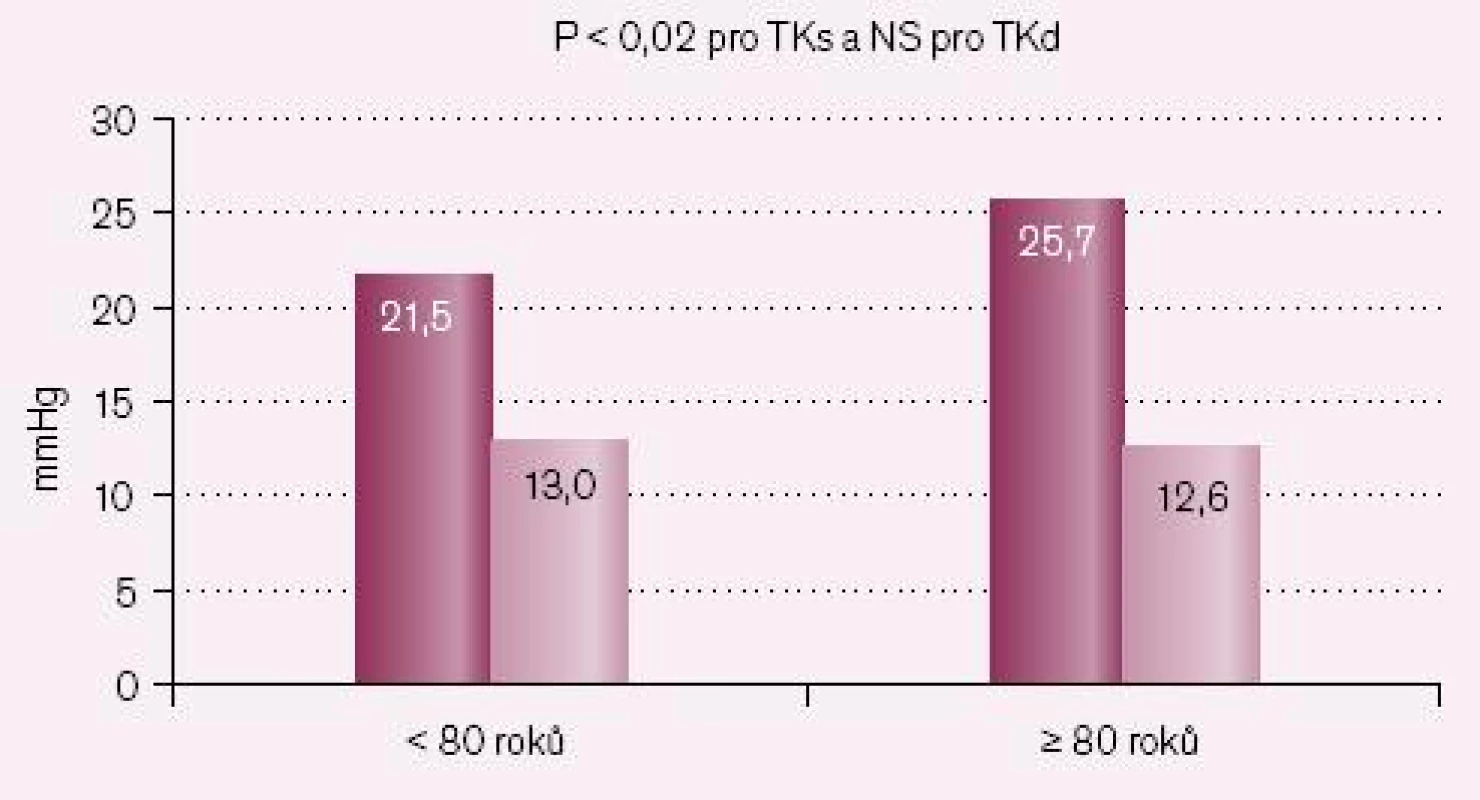
Změny laboratorních parametrů u pacientů nad 80 let ukazuje tab. 4 – vše NS oproti pacientům < 80 let.
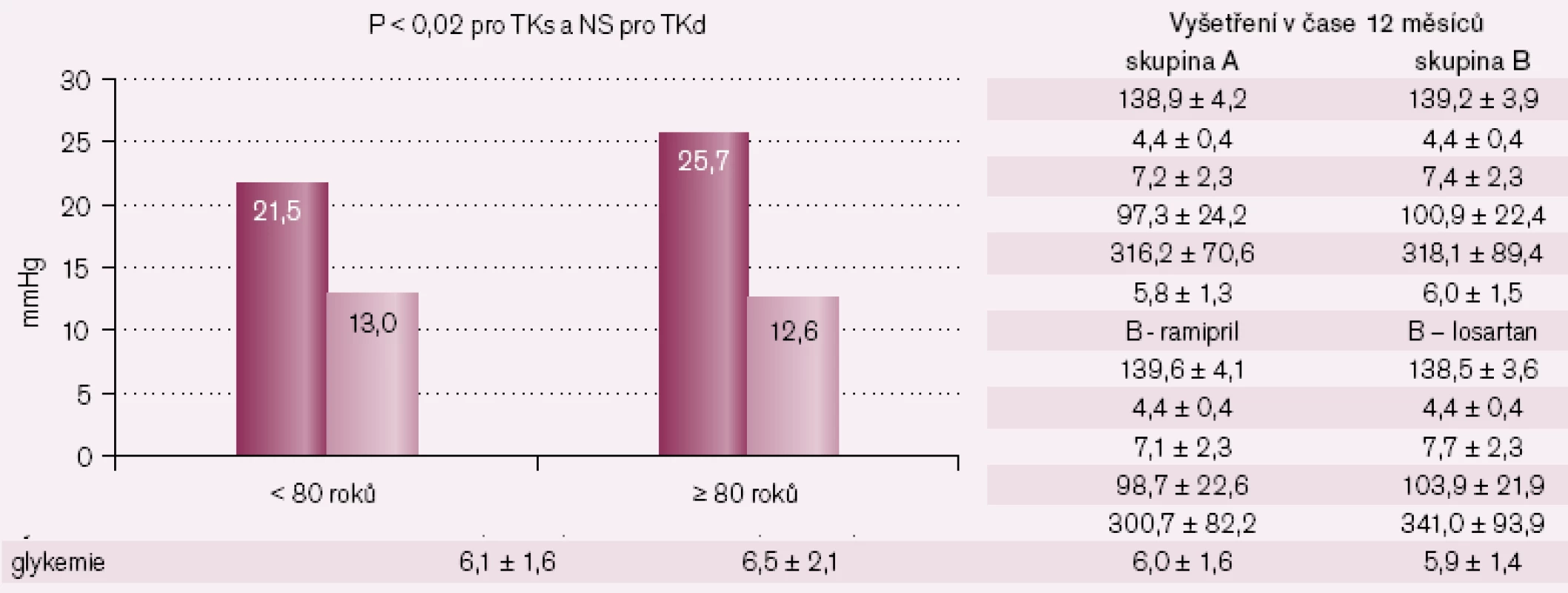
Průměrný věk nemocných bez ISH byl 61,9 ± 11,4 let ve skupině A a 60,1 ± 12,1 ve skupině B. Nebyl rozdíl ve věku u nemocných léčených ramiprilem a losartanem ve skupině B.
Průměrný věk nemocných s ISH byl 64,9 ± 11,0 let ve skupině A a 62,5 ± 12,0 ve skupině B. Nebyl rozdíl ve věku u nemocných léčených ramiprilem a losartanem ve skupině B.
Rozdíly ve věku mezi skupinou s ISH a bez ISH jsou statisticky významné (p < 0,01).
Změny krevního tlaku u nemocných bez ISH a s ISH ukazují tab. 5 a 6. Statisticky významný rozdíl v poklesu TKs byl i mezi losartanem a ramiprilem u nemocných s ISH (p < 0,01) a především v TKs i TKd mezi nemocnými s ISH a bez ní.
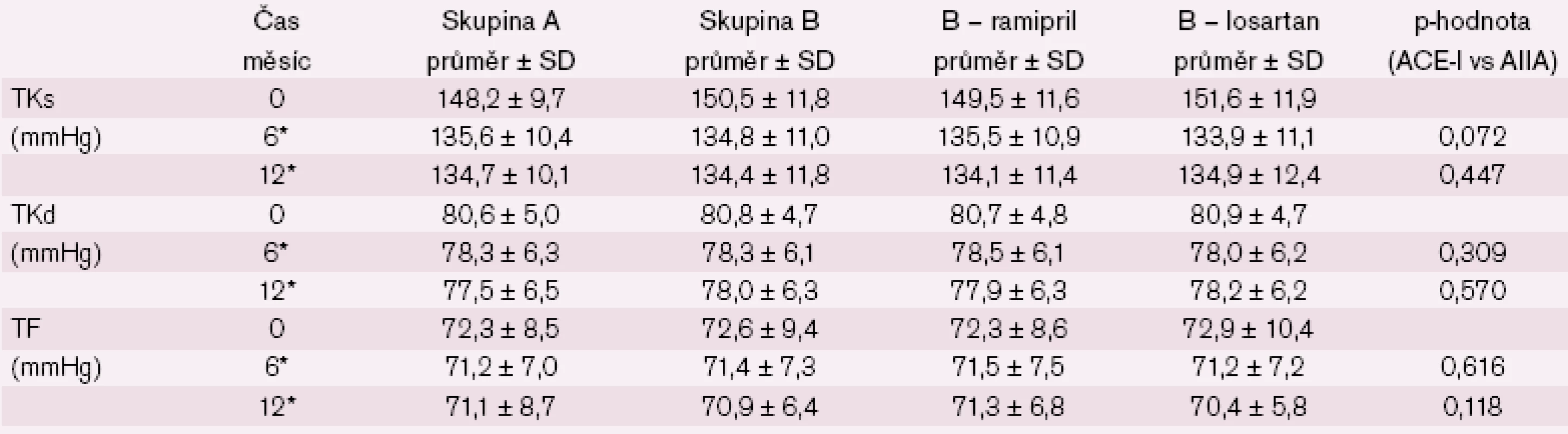
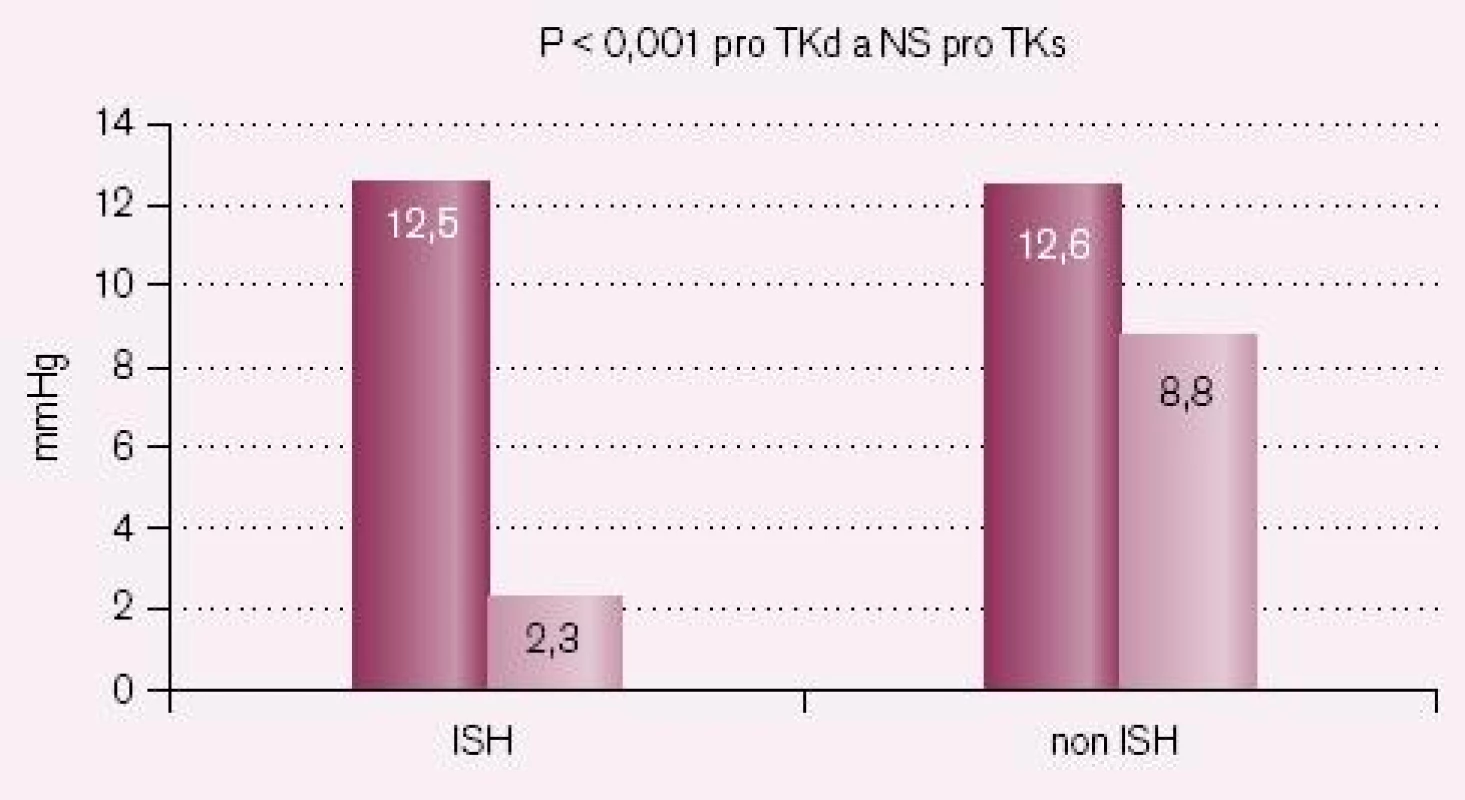
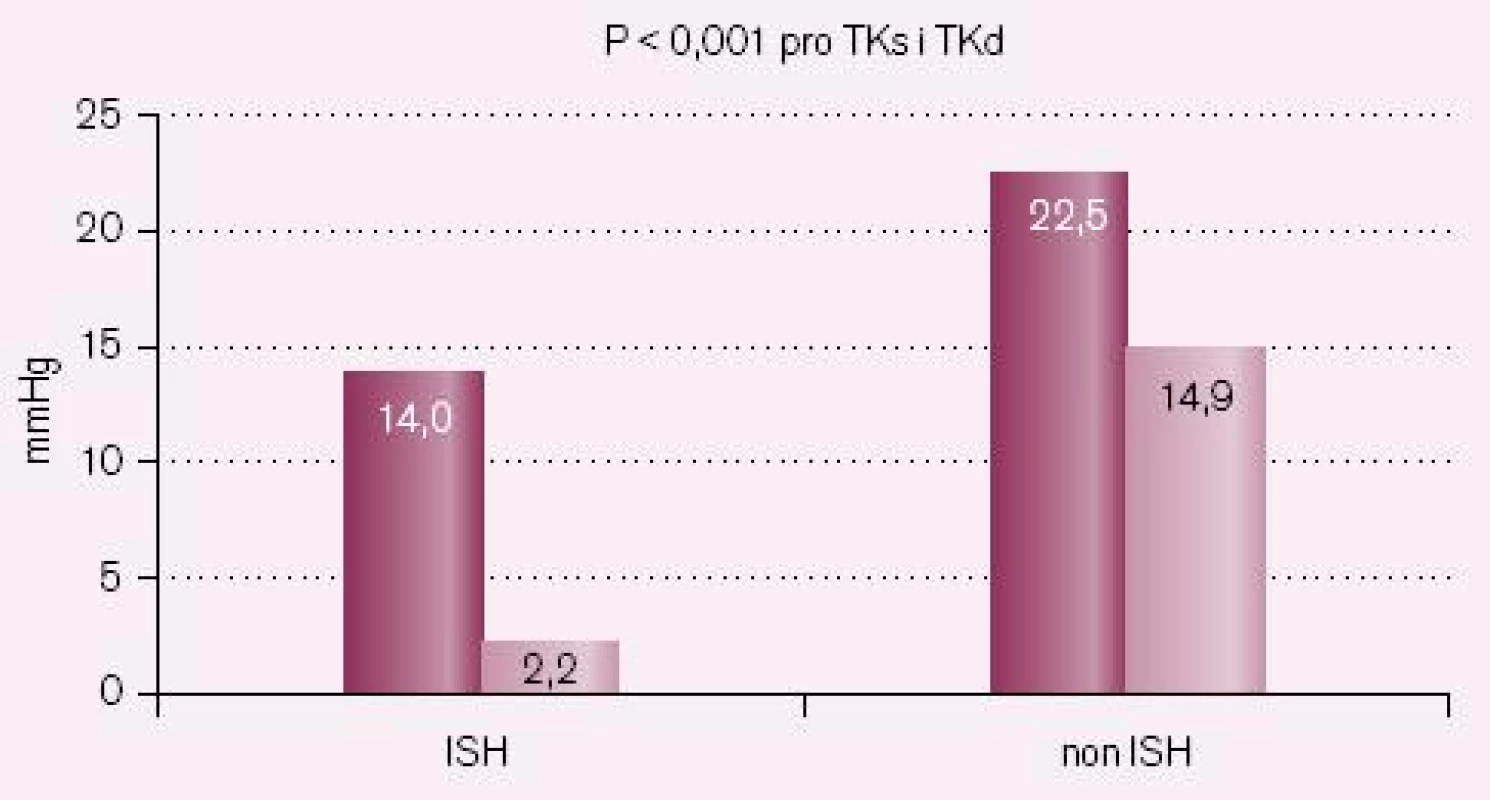
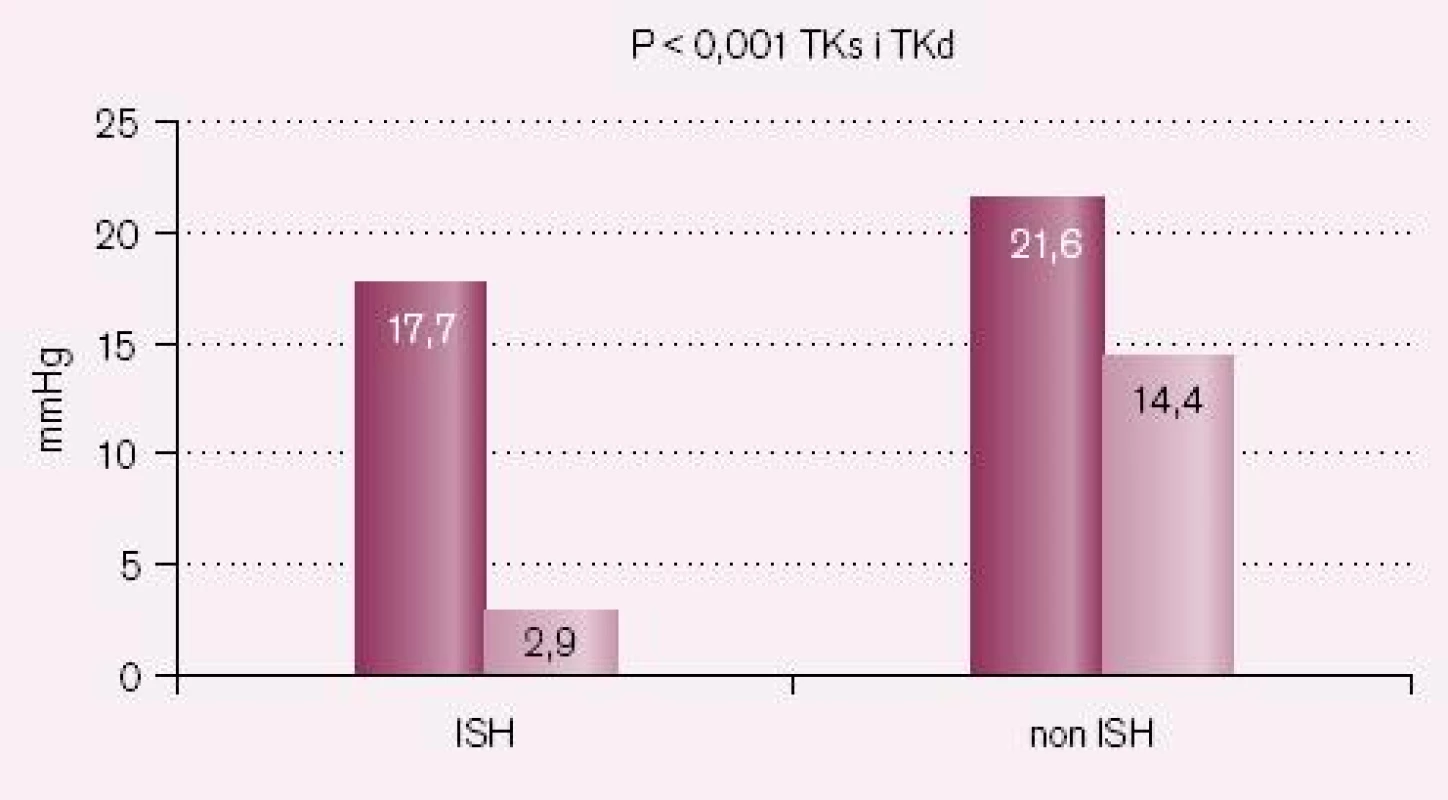
Srovnání poklesů krevního tlaku po šesti měsících u nemocných s a bez ISH ukazují obr. 5 – 7.
Nebyl rozdíl v ovlivnění základních metabolických parametrů – ionty, urea, kreatinin, glykemie, kyselina močová, cholesterol mezi nemocnými < 80 let a ≥ 80 let a mezi nemocnými s a bez ISH.
Diskuze
Doporučení Evropské společnosti pro hypertenzi (ESH) z let 2003 a 2007 upozorňovala, že sice nemáme dostatečně silná data z velkých multicentrických studií pro léčbu hypertenze osob nad 80 let, přesto se zdá, že tato léčba je prospěšná [21 – 23]. V roce 2008 byla publikována studie HYVET (Hypertension in Very Elderly Trial), jež zařadila 3 845 nemocných starších 80 let a se systolickým tlakem ≥ 160 mmHg, kteří byli randomizováni na léčbu placebem nebo kombinací perindopril/ indapamid s cílem dosáhnout systolického krevního tlaku < 150 mmHg [24]. V léčené větvi byl krevní tlak na konci studie 144/ 78 mmHg, v placebové větvi 161/ 84 mmHg. Léčba hypertenze vedla k 30% poklesu cévních mozkových příhod, 64% poklesu výskytu srdečního selhání a 21% poklesu celkové mortality.
Na základě výsledků studie HYVET doporučení ESH z roku 2009 již mohla léčbu hypertenze osob ve věku 80 let a starších plně doporučit [22]. Přesto je třeba upozornit, že ve studii HYVET byli senioři s minimem kardiovaskulárních doprovodných onemocnění a nemocní bez známek posturální hypotenze. Proto doporučení ESH 2009 uvádějí, že léčbu je potřeba velmi pečlivě monitorovat a doporučený systolický krevní tlak je 150 mmHg a méně. Doporučení ESH z roku 2007 doporučují všechny základní třídy antihypertenziv pro seniory, nicméně studie HYVET posouvá úroveň znalostí především ku prospěchu ACE inhibitorů a diuretik. Meta‑analýza klinických studií zahrnujících i osoby vyššího věku pak potvrdila, že mezi jednotlivými lékovými skupinami není zásadní rozdíl v poklesu krevního tlaku u mladších a starších osob.
Ve studii CORD jsme potvrdili, že pokles krevního tlaku u osob < 80 let a ≥ 80 let je srovnatelný. Toto platilo jednoznačně pro ACE inhibitor ramipril, kde pokles systolického krevního tlaku byl naprosto identický a pokles diastolického krevního tlaku se lišil o pouhé 0,4 mmHg. Ve skupině léčené losartanem (CORD B – losartan) jsme pozorovali u starších osob (≥ 80 let ) sklon k většímu poklesu systolického krevní tlaku, což dosáhlo statistické významnosti (p = 0,02), při srovnatelném poklesu diastolického krevního tlaku (rozdíl 0,4 mmHg). Ani v jedné větvi jsme nepozorovali rozdíl v poklesu krevního tlaku vsedě a vstoje, čímž uzavíráme, že ani ve studii CORD jsme neměli osoby trpící posturální hypotenzí. Srovnatelný pokles krevního tlaku u mladších a starších osob ve skupině A, kde zavedená léčba ACE‑inhibitorem byla nahrazena léčbou losartanem, vysvětlujeme především významným zvýšením dávky a přidáním diuretik. Na začátku studie mělo 43,0 % nemocných malou dávku ACE-I, 50,7 % střední a pouze 6,3 % vysokou. Již po šesti měsících ale mělo malou dávku losartanu pouze 0,1 % nemocných, 38 % mělo střední dávku, 48,3 % dávku vysokou a 13,7 % dávku vysokou + přidané další antihypertenzivum, nejčastěji diuretikum.
Ani ve studii CORD A, ani ve studii CORD B jsme nepozorovali zásadnější změny laboratorních parametrů. Pečlivě jsme monitorovali především renální funkce a kalemii, pacienti starší 80 let měli vstupní hodnoty kreatininu asi o 5 – 10 μmol/ l vyšší než pacienti < 80 let, změny v hladině kreatinu, urey či plazmatické hladiny kalia byly ale minimální a bez klinické významnosti.
Ve studii CORD jsme potvrdili v souladu se studií HYVET, že blokáda systému renin angiotenzin aldosteron ACE inhibitorem nebo AII antagonistou je vhodná k léčbě hypertenze osob starších 80 let. Tato léčba je účinná a dobře tolerovaná, bez závažnějších vedlejších účinků. Losartan byl ve studii CORD B u nemocných ≥ 80 let účinnější na systolický krevní tlak než ramipril.
Výskyt izolované systolické hypertenze stoupá s věkem od 50 let. Systolický krevní tlak u osob starších 50 let má větší prognostický význam než tlak diastolický [25 – 26]. Dosud ale neexistuje studie, která by dokázala, že snížení systolického krevního tlaku v rozmezí 140 – 159 mmHg na hodnoty < 140 mmHg při diastolickém krevním tlaku < 90 mmHg by zlepšilo i prognózu nemocných [27]. Zásady léčby izolované systolické hypertenze jsou podobné jako u systolicko‑diastolické hypertenze, pouze se doporučuje používat menší dávky léků a pečlivě monitorovat nejen krevní tlak, ale i laboratorní parametry a přidružené nemoci. Žádoucí je výrazný pokles systolického krevního tlaku a minimální ovlivnění tlaku diastolického [28 – 29]. Protože se jedná o nemocné vyššího věku s vysokým rizikem cévních mozkových příhod, především v ranních hodinách, máme striktní požadavek na účinnost antihypertenziva > 24 hod.
Studie izolované systolické hypertenze SYST EUR nalezla nejen snížení cévních mozkových příhod, ale i demence v léčené skupině [25,30]. Studovaným lékem byl nitrendipin. Ve studii LIFE byla provedena subanalýza nemocných s izolovanou systolickou hypertenzí a ukázalo se, že losartan snížil cévní mozkové příhody více než atenolol (v 90 % v kombinaci s hydrochlorothiazidem [17]). Zajímavým výsledkem bylo i třikrát větší snížení systolického než diastolického krevního tlaku. Ve studii HYVET byl pokles krevního tlaku 29,5/ 12,9 mmHg v léčené větvi a 14,5/ 6,8 mmHg v placebové větvi, tedy 2,5krát větší pokles systolického než diastolického krevního tlaku u osob nad 80 let s izolovanou systolickou, nebo systolicko‑diastolickou hypertenzí [24]. Toto snížení vedlo k 21% snížení mortality a k 39% snížení fatálních cévních mozkových příhod [24]. Sledován byl perindopril s indapamidem. Jedna z prvních velkých mortalitních studií SHEP (Systolic Hypertension in the Elderly Programme) srovnávala chlortalidon s placebem [31]. Pokles krevního tlaku byl 28,5/ 8,6 mmHg na diuretiku a 14,5/ 4,2 mmHg na placebu, tedy třikrát větší pokles systolického krevního tlaku než diastolického krevního tlaku se snížením tlakové amplitudy 19,7 mmHg na diuretiku a 10,5 mmHg na placebu.
Pokles krevního tlaku v studii CORD A byl 12,5/ 2,3 mmHg při převedení z ACE inhibitoru na losartan, pokles systolického krevního tlaku je pětkrát větší než diastolického s poklesem tlakové amplitudy o 10,2 mmHg. Ve studii CORD B byl pokles při léčbě ramiprilem 14,4/ 2,2 mmHg (snížení amplitudy o 12,2 mmHg) a při léčbě losartanem 17,7/ 2,9 (snížení tlakové amplitudy o 14,8 mmHg). Losartan tedy snížil systolický krevní tlak 6,1krát více než diastolický a ramipril 6,5krát více. Léčba byla velmi dobře tolerována bez jakýchkoliv vedlejších nežádoucích účinků.
Na základě těchto výsledků a při srovnání s předchozími studiemi s kalciovými antagonisty (SYST EUR), diuretiky (SHEP), ACE inhibitory (HYVET) či sartany (LIFE syst) konstatujeme, že účinnost ACE inhibitorů a sartanů – v našem případě ramiprilu a losartanu – je u izolované systolické hypertenze výhodnější, protože snižují systolický krevní tlak šestkrát více než diastolický, zatímco Ca blokátory či diuretika pouze 2 – 4krát více [17,24 – 25].
Závěr
Ramipril a losartan jsou účinná a bezpečná antihypertenziva u nemocných nad 80 let a u nemocných s izolovanou systolickou hypertenzí. Po losartanu jsme pozorovali lehce vyšší pokles systolického krevního tlaku než po ramiprilu. Jak losartan, tak ramipril můžeme plně doporučit do léčby hypertenze starších osob, ale především do léčby izolované systolické hypertenze, poněvadž pokles systolického krevního tlaku u těchto nemocných byl šestkrát větší než pokles diastolického krevního tlaku se snížením tlakové amplitudy o 12 – 15 mmHg, což je maximálně žádoucí u těchto nemocných.
Práce byla podpořena VVZ MŠMT 0021 622 402.
prof. MUDr. Jindřich Špinar, CSc., FESC1
prof. MUDr. Jiří Vítovec, CSc., FESC2
prof. MUDr. Miroslav Souček, CSc.3
doc. RNDr. Ladislav Dušek, Dr.4
RNDr. Tomáš Pavlík4
1 Interní kardiologická klinika FN Brno a LF MU, Brno
2 I. interní kardio-angiologická klinika FN USA a LF MU, Brno
3 II. interní klinika FN USA a LF MU, Brno
4 Institut Biostatistiky a analýz LF MU, Brno
jspinar@fnbrno.cz
Sources
1. Špinar J, Vítovec J, Souček M et al for the CORD investigators: CORD: COmparison Of Recommended Doses of ACE inhibitors and angiotensin II receptor blockers. Vnitř Lék 2009; 55 : 481 – 488.
2. Špinar J, Vítovec J, Souček M et al for the CORD investigators: CORD: COmparison Of Recommended Doses of ACE inhibitors and angiotensin II receptor blockers. Kardiovaskularnaja merania i profilaksia 2009; 8 : 63 – 70.
3. Špinar J, Vítovec J, Souček M et al. CORD – comparison of recommended doses of ace inhibitors and angiotensin II receptor blockers. Int J Cardiol 2009; Available online 17 March 2009. [http:/ / www. sciencedirect.com].
4. Blood Pressure Lowering Treatment Trialists’ Collaboration. Blood pressure‑dependent and independent effects of agents that inhibit the renin‑angiotensin system. J Hypertens 2007; 25 : 951 – 958.
5. Dickstein K, Kjekshus J. OPTIMAAL Steering Committee of the OPTIMAAL Study Group. Effects of losartan and captopril on mortality and morbidity in high‑risk patients after acute myocardial infarction: the OPTIMAAL randomised trial. Optimal Trial in Myocardial Infarction with Angiotensin II Antagonist Losartan. Lancet 2002; 360 : 752 – 760.
6. Flather MD, Yusuf S, Køber L et al. Long term ACE‑inhibitor therapy in patients with heart failure or left - ventricular dysfunction: a systematic overview of data from individual patients. ACE - Inhibitor Myocardial Infarction Collaborative Group. Lancet 2000; 355 : 1575 – 1581.
7. Fox KM. The EURopean trial On reduction of cardiac events with Perindopril in stable coronary Artery disease investigators. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomised, double‑blind, placebo - controlled, multicenter trial (the EUROPA study). Lancet 2003; 362 : 782 – 788.
8. Julius S, Kjeldsen SE, Weber M et al. VALUE trial group. Outcomes in hypertensive patients at high cardiovascular risk treated with regimens based on valsartan or amlodipine: the VALUE randomised trial. Lancet 2004; 363 : 2022 – 2031.
9. Pfeffer MA, McMurray JJ, Velazquez EJ et al. Valsartan in Acute Myocardial Infarction Trial Investigators. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both. N Engl J Med 2003; 349 : 1893 – 1906.
10. Pitt B, Poole - Wilson PA, Segal R et al. Effect of losartan compared with captopril on mortality in patients with symptomatic heart failure: randomized trial: the Losartan Heart Failure Survival Study ELITE II. Lancet 2000; 355 : 1582 – 1587.
11. Spinar J, Vitovec J, Pluhacek L et al. First dose hypotension after angiotensin converting enzyme inhibitor captopril and angiotensin II blocker losartan in patients with acute myocardial infarction. Int J Cardiol 2000; 75 : 197 – 204.
12. Spinar J, Vitovec J, Spinarova L et a. A comparison of intervention with losartan or captopril in acute myocardial infarction. Eur J Heart Failure 2000; 2 : 91 – 100.
13. The ONTARGET investigators. Telmisartan, ramipril, or both in patients at high risk for vascular events. N Engl J Med 2008; 358 : 1547 – 1559.
14. Cohn JN, Tognoni G. Valsartan Heart Failure Trial Investigators. A randomized trial of the angiotensin‑receptor blocker valsartan in chronic heart failure. N Engl J Med 2001; 345 : 1667 – 1675.
15. Yusuf S, Sleight P, Pogue J et al. The Heart Outcomes Prevention Evaluation Study Investigators. Effects of an angiotensin‑converting‑enzyme inhibitor, ramipril, on cardiovascular events in high‑risk patients. N Engl J Med 2000; 342 : 145 – 153.
16. Sever PS, Dahlöf B, Poulter NR et al. ASCOT investigators. Prevention of coronary stroke events with atorvastatin in hypertensive patients who have average or lower - than - average cholesterol concentrations, in the Anglo - Scandinavian Cardiac Outcomes Trial - Lipid Lowering Arm (ASCOT - LLA): a multicentre randomised controlled trial. Lancet 2003; 361 : 1149 – 1158.
17. Dahlöf B, Devereux RB, Kjeldsen SE, for the LIFE investigators. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoints reduction in hypertension study (LIFE): a randomised trial against atenolol. Lancet 2002; 359 : 995 – 1003.
18. Nissen SE, Tuzcu EM, Libby P. CAMELOT Investigators. Effect of antihypertensive agents on cardiovascular events in patients with coronary disease and normal blood pressure: the CAMELOT study: a randomized controlled trial. JAMA 2004; 292 : 2217 – 2226.
19. Poulter NR, Wedel H, Dahlöf B et al. ASCOT Investigators. Role of blood pressure and other variables in the differential cardiovascular event rate noted in the Anglo - Scandinavian Cardiac Outcomes Trial - Blood Pressure Lowering Arm (ASCOT - BPLA). Lancet 2005; 366 : 907 – 913.
20. The ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group. The Antihypertensive and Lipid - Lowering Treatment to Prevent Heart Attack Trial. Major outcomes in high‑risk hypertensive patients randomised to angiotensin‑converting enzyme inhibitor or calcium channel blocker vs diuretic; the Antihypertensive and Lipid Lowering Treatment to Prevent Heart Attack Trial (ALLHAT). JAMA 2002; 288 : 2981 – 2997.
21. Mancia G, Grassi G. Systolic and diastolic blood pressure control in hypertensive drug trials. J Hypertens 2002; 20 : 1461 – 1464.
22. Mancia G, Laurent S, Agabiti - Rosei L et al. Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force dokument. J Hypertens 2009; 27 : 2121 – 2158.
23. Mancia G, De Backer G, Dominiczak A. Management of Arterial Hypertension of the European Society of Hypertension; European Society of Cardiology. 2007 Guidelines for the Management of Arterial Hypertension: The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J Hypertens 2007; 25 : 1105 – 1187.
24. Becket NS, Peters R, Flether AE. HYVET Study group. Treatment of hypertension in patients 80 years of age and older. N Engl J Med 2008; 358 : 1887 – 1898.
25. Forette F, Seux ML, Staessen JA et al. Systolic Hypertension in Europe Investigators. The prevention of demntia with antihypertensive treatment. New evidence from Systolic Hypertension in Europe (SYST EUR) study. Arch Intern Med 2002; 162 : 2046 – 2052.
26. Waeber B, Mourad JJ. Targeting systolic blood pressure: the key to controlling combined systolic/ diastolic hypertension. Am J Hypertens 2006; 19 : 985 – 986.
27. Widimský J. Izolovaná systolická hypertenze starších osob. Cor Vasa 2009; 51 : 698 – 707.
28. Benetos A, Zureik M, Morcet J et al. A decrease in diastolic blood pressure combined with an increase in systolic blood pressure is associated with a higher cardiovascular mortality in men. J Am Coll Cardiol 2000; 35 : 673 – 880.
29. Blacher J, Staessen JA, Girerd X et al. Pulse pressure not mean pressure determines cardiovascular risk in older hypertensive patients. Arch Intern Med 2000; 160 : 1085 – 1089.
30. Staessen JA, Gasowski J, Wang JG et al. Risk of untreated and treated isolated systolic hypertension in the elderly: meta‑analysis of outcome trials. Lancet 2000; 355 : 865 – 872.
31. SHEP study group: Prevention of stroke by antihypertensive drug treatment in older persons with isolated systolic hypertension. Final results of the Systolic Hypertension in the Elderly Program (SHEP). SHEP Cooperative Research Group. JAMA 1991; 265 : 3255 – 3264.
Labels
Paediatric cardiology Internal medicine Cardiac surgery CardiologyArticle was published in
Cardiology Review

2010 Issue 1
-
All articles in this issue
- Studie CORD – analýza nemocných starších 80 let a nemocných s izolovanou systolickou hypertenzí
- Carvedilol v léčbě kardiovaskulárních onemocnění
- Ivabradin v léčbě ischemické choroby srdeční – výsledky klinické studie BEAUTIFUL
- Noví hráči na šachovnici protidestičkové léčby – co můžeme očekávat?
- Tenektepláza v současné klinické praxi
- Možnosti léčebného ovlivnění tepenné tuhosti
- Reziduální vaskulární riziko a celosvětová aktvita R3I (Residual Risk Reduction Initiative)
- Deprese u pacientů s kardiologickým onemocněním
- Cardiology Review
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Carvedilol v léčbě kardiovaskulárních onemocnění
- Deprese u pacientů s kardiologickým onemocněním
- Tenektepláza v současné klinické praxi
- Noví hráči na šachovnici protidestičkové léčby – co můžeme očekávat?