Radiochirurgická léčba schwannomu trojklaného nervu pomocí Leksellova gama nože
Leksell Gamma Knife Radiosurgery for Trigeminal Schwannoma
Within 12-year period (1992–2004) 19 patients with trigeminal schwannomas underwent Gamma Knife radiosurgery at our department of Na Homolce Hospital. Fifteen patients already had a follow-up after the treatment, and they were observed for the minimum of 12 and the maximum of 120 months, median 54 months. The group of patients consisted of 8 women and 7 men with the median age of 45 years. Seven patients underwent one to three microsurgical operations before radiosurgery. The tumour target volume ranged from 2 100 mm3 to 18 000 mm3 (median 9 600 mm3). Thirteen patients were subjected to irradiation of the whole tumour volume, in two cases the irradiation was only partial. The minimum tumour marginal dose ranged from 10 to 15 Gy (median 12 Gy) and it was delivered to 50 % isodose line. The tumour growth control was reached in 93 % (14 cases). In 3 patients, the tumour regressed completely, and in 8 patients there occurred a significant reduction of the tumour volume. No further tumour growth was seen in one case, progress appeared in three cases. Eleven (73 %) patients showed clinical improvement, 2 were without any change, and new neurological symptoms occurred in one patient. The fifteenth patient whose large tumour compressing the brain stem had been subjected to partial irradiation died of septicaemia 9 months after the treatment. Five patients had a cystic type of schwannomas, and four of them suffered from transient neurological deficits after irradiation as a consequence of an enlargement of the cystic part of the tumour. Two cases were tackled by stereopuncture, the third case was dealt with by the cyst marsupialisation. Radiosurgery has shown to be an effective primary as well as secondary treatment modality for small - and medium-size trigeminal schwannomas as the local tumour growth control is 93 % with a low morbidity.
Key words:
trigeminal schwannoma – trigeminal neurinoma – Leksell Gamma Knife – radiosurgery – stereotaxy – therapy
Authors:
M. Hynková 1; R. Liščák 1; D. Urgošík 1; J. Vymazal 2
Authors‘ workplace:
Oddělení stereotaktické a radiační neurochirurgie, Nemocnice Na Homolce, Praha
1; Radiodiagnostické oddělení, Nemocnice na Homolce, Praha
2
Published in:
Cesk Slov Neurol N 2007; 70/103(2): 178-185
Category:
Short Communication
Overview
Během 12 let (1992–2004) podstoupilo na našem oddělení Nemocnice Na Homolce 19 pacientů s trigeminálními schwannomy radiochirurgickou léčbu Leksellovým gama nožem. Kontrolu po léčbě mělo dosud 15 pacientů (ženy :muži = 8 : 7, věk 16–71 let, medián 45 let), doba sledování byla 12–120 měsíců, medián 54 měsíců. U 7 nemocných předcházel pokus o mikrochirurgické odstranění či zmenšení nádoru. Cílový objem tumoru se pohyboval od 2 100 mm3 do 18 000 mm3 (medián 9 600 mm3). U 13 pacientů byl ozářen celý objem tumoru, u 2 se jednalo o parciální ozáření. Při záření jsme aplikovali na okraj nádoru minimální dávku (Dmin) 10–15 Gy (medián 12 Gy) na 50% izodóze. Kontroly nad růstem tumoru jsme dosáhli v 93 % (14 případů). U 3 pacientů došlo k úplné regresi, u 8 ke zmenšení tumoru, u 1 pacienta k zástavě růstu, u 3 se tumor zvětšil. U 11 (73 %) nemocných bylo zjištěno zlepšení klinického stavu, 2 nevykázali žádnou změnu a u 1 pacienta se vyskytly nové neurologické obtíže. Patnáctý pacient, kterému byla ozářena pouze část rozsáhlého tumoru komprimujícího kmen, zemřel 9 měsíců po léčbě na septický stav. U 5 pacientů byly schwannomy cystického charakteru, u 4 z nich se objevily po ozáření přechodné obtíže dané zvětšením cystické části tumoru. Ve 2 případech musela být stereotakticky odsáta jeho cystická část a u jednoho pacienta byla provedena marsupializace cysty. Radiochirurgie se ukázala být efektivní modalitou pro malé a středně velké trigeminální schwannomy jako léčba primární i sekundární, neboť kontroluje růst tumoru v 93 % a je zatížena malou morbiditou.
Klíčová slova:
neurinom trigeminu – trigeminální schwannom – Leksellův gama nůž – radiochirurgie – stereotaxe – léčba
Úvod
Schwannomy jsou benigní pomalu rostoucí novotvary vycházející ze Schwannových buněk, v literatuře také nazývány neurinomy [1] a neurilemmomy [2]. Reprezentují 5 – 10 % všech intrakraniálních tumorů. Prvenství si udržují vestibulární schwannomy s více než 90procentním zastoupením. Ačkoliv jsou trigeminální schwannomy druhé nejčastější, jsou přesto velmi vzácnými tumory. Zaujímají 0,07 % – 0,36 % ze všech intrakraniálních tumorů [3] a 0,8 % - 8 % ze všech intrakraniálních neurinomů [3,4]. Objevují se predominantně ve 4.–5. dekádě, s predilekcí u žen. Senzorické kořeny jsou mnohem častěji postiženy než motorické či autonomní. Schwannomy mohou vyrůstat z kořene, Gasserského ganglia a vzácně z periferní větve n. V. Zhruba 50 % vyrůstá predominantně ve střední jámě lební (SJL), 30 % v zadní jámě lební (ZJL) a 20 % zasahuje do obou jam – tvaru přesýpacích hodin, v anglosaské literatuře nazývané dumbbell (činka). Podle lokalizace tumoru jsou přítomny odpovídající neurologické obtíže a volen chirurgický přístup.
Obecně 10 - 20 % pacientů je bez neurologického deficitu. Maligní varianty schwannomů vznikají de novo nebo z preexistujícího neurofibromu, neboť maligní transformace je extrémně vzácná (popsáno pouze 9 případů na světě) [3].
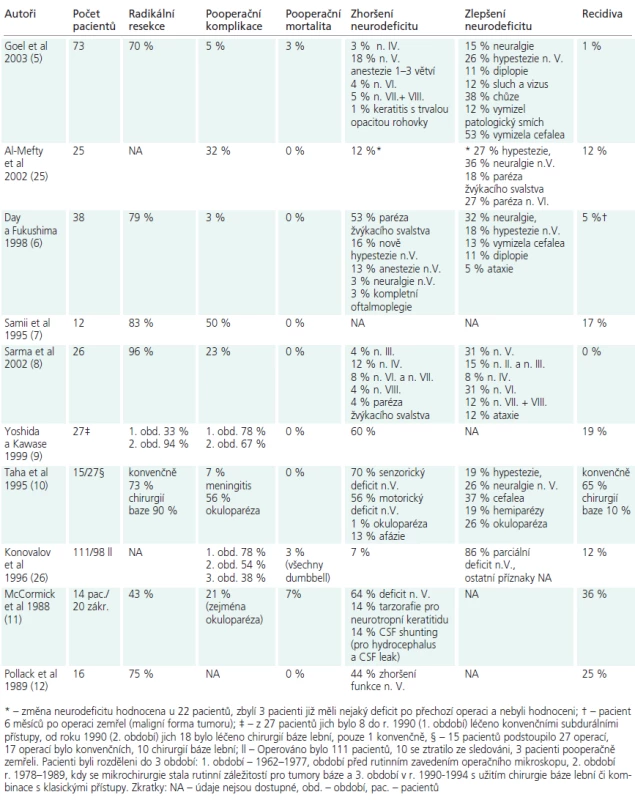
Exstirpace trigeminálních schwannomů je vzhledem k jejich lokalizaci a intimnímu vztahu k vitálním neurovaskulárním strukturám (kavernózní sinus, baze lební) velmi svízelná. Kompletní chirurgická resekce bývá spojena se signifikantním rizikem vzniku nových neurodeficitů a daří se jí dosáhnout v 33 – 96 % [5-12].
Vzhledem k tomu, že neurinomy trigeminu jsou velmi vzácnými tumory, neexistuje ještě dostatek publikací o výsledcích stereotaktické léčby Leksellovým gama nožem (LGN) a zatím byly publikovány jen 3 kompletní analýzy. Naším cílem bylo ukázat vlastní zkušenost s užitím LGN jako primární nebo sekundární léčebné modality u trigeminálních schwannomů, a tím přispět k ozřejmění role radiochirurgie u této diagnózy.
Materiál a metodika
Během 12 let (1992 - 2004) podstoupilo 19 pacientů se schwannomy n. V. stereotaktickou léčbu Leksellovým gama nožem v Nemocnici Na Homolce. Zastoupení jednotlivých schwannomů hlavových nervů ve výše zmíněném období uvádí tab. 1. Vzhledem k tomu, že 4 pacienti byli léčeni v poslední době a ještě nepodstoupili žádnou poradiační kontrolu, bude zahrnuto do zpracovaného souboru pacientů 15.

Tento soubor tvoří 8 žen a 7 mužů ve věkovém rozmezí 16 – 71 let (medián 45 let). 7 pacientů podstoupilo před léčbou LGN 1 až 3 chirurgické resekce (v průměru 1,7 operací) a diagnóza byla histologicky verifikována. Doba uplynulá od neurochirurgické operace do léčby gama nožem se pohybovala v rozpětí 2 – 156 měsíců (medián 5 měsíců). Z toho vyplývá, že častěji bylo ozářeno reziduum neurinomu n. V. než recidiva. 8 pacientů bylo primárně fokálně ozářeno LGN a diagnóza byla založena na klinických obtížích pacienta a na zobrazovacích vyšetřeních. Tumory byly nalezeny u těchto pacientů v průběhu V. nervu a postrádaly charakteristiky meningeomů (postkontrastní durální enhancement či evidenci hyperostózy). Ze všech 15 tumorů se pouze 2 nacházely v ZJL, 4 byly lokalizovány ve střední jámě a 9 bylo charakteru dumbbell. 5 schwannomů bylo dle zobrazovacích metod cystických, 5 nehomogenních a 5 mělo solidní charakter.
Symptomy
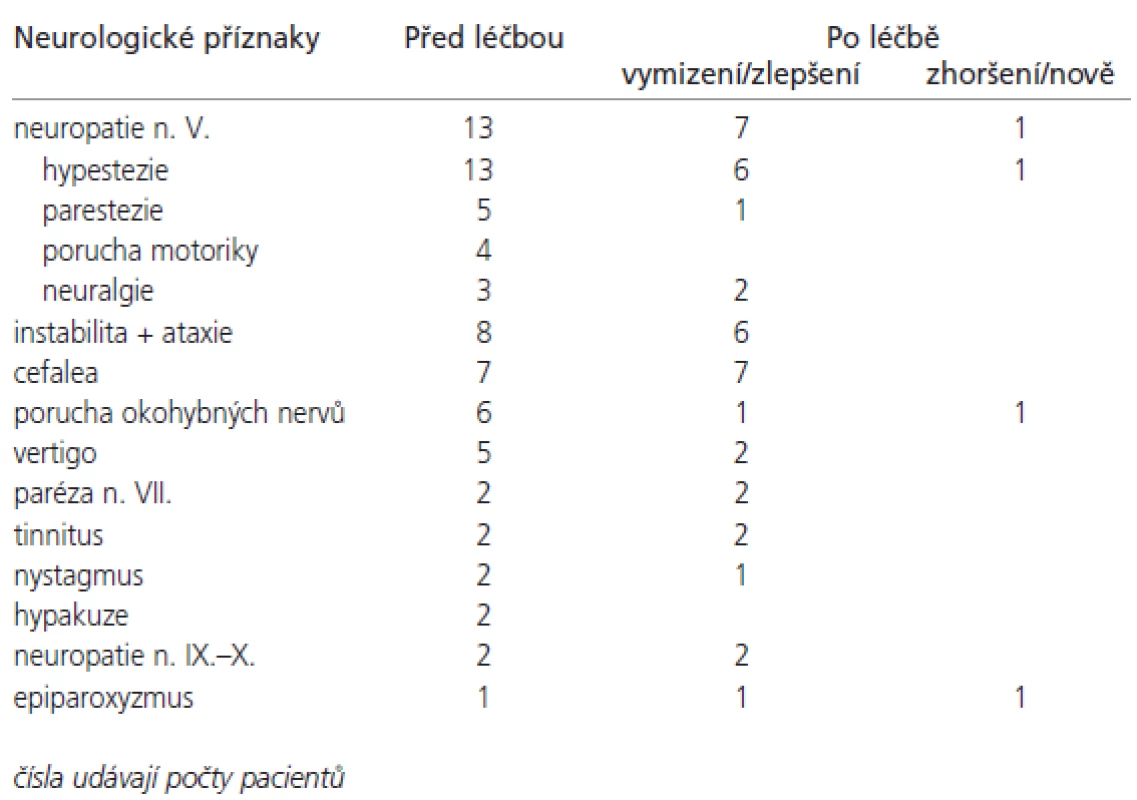
Nejčastějším neurologickým příznakem byly trigeminální obtíže, které uvádělo 13 z 15 pacientů (86,6 %). Hypestezii vykazovalo všech 13 pacientů, u 5 pacientů se přidružila parestezie, u 4 pacientů porucha žvýkacího svalstva a neuralgická bolest u 3 pacientů. Další klinické příznaky shrnuje tab. 2.
Technika a parametry radiochirurgické léčby
Stereotaktická radiochirurgie byla prováděna pomocí Leksellova gama nože modelu B, od roku 2002 modelu C (Elekta instrument AB, Stockholm). Naše technika již byla detailně publikována [13,14]. U 3 pacientů léčených na začátku sledovaného období byla stereocentrace provedena pomocí CT, od září 1995 pomocí MRI (Magnetom Expert 1T, Siemens), T1 vážené řezy po 3 mm v axiální a koronární rovině po podání kontrastní látky nebo T1 vážené 3D sekvence po 1,3 mm.
U všech pacientů jsme při plánování použili 50% léčebnou okrajovou izodózu. Jejím tvarováním jsme se snažili docílit co možná největší konformity (nejpřesnějšího pokrytí cílového objemu a minimální zátěže do okolí). Tento fakt se uplatní zejména vůči kritickým strukturám, a to zejména optické dráze (tolerance 8 Gy) a mozkovému kmeni (tolerance 12 Gy) [15]. Dmin se pohybovala v rozmezí 10 – 15 Gy (medián 12 Gy) na 50% izodóze. Cílový objem tumoru se pohyboval od 2 100 mm3 do 18 000 mm3 (medián 9 600 mm3).
U 13 pacientů byl ozářen celý objem tumoru a u 2 bylo provedeno jen parciální ozáření. Vzhledem k tomu, že v počátečním období byla stereocentrace prováděna pomocí CT vyšetření, u 1 pacienta nebyla detekována porce tumoru v SJL a ozářena byla jen část v ZJL. Toto reziduum bylo diagnostikováno při kontrolní MR mozku 14 měsíců po zákroku. U 1 pacientky s rozsáhlým neurinomem trigeminu typu dumbbell byla parciálně ozářena pouze část propagující se od hrotu pyramidy do ZJL komprimující kmen. Pro kompletní ozáření byl nádor příliš velký a klasická operace nebyla primárně pro polymorbiditu pacientky neurochirurgy indikována.
Pooperační sledování
Kontroly pacientů spočívaly jak v kontrole klinického stavu, tak v provedení zobrazovacího vyšetření (MRI, na počátku CT). Pacient obvykle podstoupil první kontrolu 6 měsíců po léčbě, dále za 12 měsíců, poté v 1 - až 2letých intervalech a více než 5 let po léčbě se při příznivé regresi interval prodlužoval na 3 - 5 let. Ze souboru 15 pacientů jedna pacientka zemřela 9 měsíců po radiochirurgické léčbě na septický stav. Zbývajících 14 pacientů bylo sledováno 12 – 120 měsíců, medián 54.
Výsledky
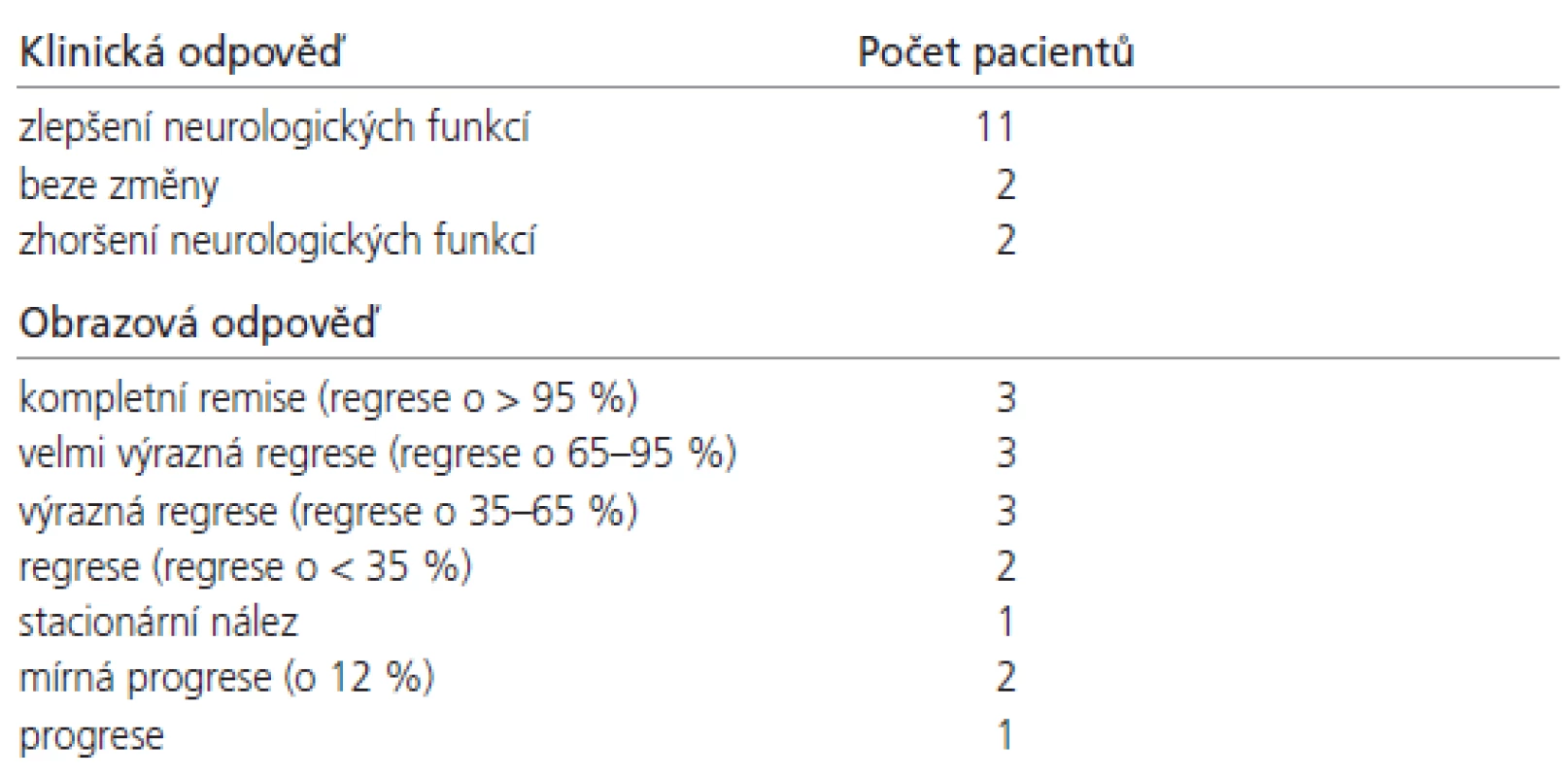
Klinická a obrazová odpověď našeho souboru je shrnuta v tab. 3.
Klinická odpověď
Ze souboru 15 pacientů u 11 (73,3 %) bylo zjištěno zlepšení klinického stavu, 2 (13,3 %) nevykázali žádnou změnu původních příznaků a u 2 (13,3 %) pacientů došlo ke zhoršení neurologické symptomatologie. Změna obtíží je uvedena v tab. 2.
1. Zlepšení klinického stavu se týkalo zejména vymizení cefaley v 7 případech, zlepšení neuropatie n. V. v 7 případech (konkrétně hypestezie u 6 nemocných) a instability + ataxie v 6 případech.
2. Zhoršení klinického stavu. U 1 pacienta, plánovaného v roce 1994, kdy bylo k dispozici pouze CT, byla ozářena pouze část v ZJL, porce v oblasti kavernózního splavu nebyla z CT dostatečně čitelná a nebyla tedy léčena LGN. Její progrese se projevila výskytem nových obtíží (generalizovanými epiparoxyzmy, zhoršenou citlivostí v obličeji a diplopií ve všech polohách). Z kontrolního MRI zaslané na naše oddělení byla patrná přítomnost velkého nádorového rezidua. Jeho velikost přesahovala možnosti fokusované léčby gama nožem a doplnění radiochirurgického zákroku na tuto část jsme proto neindikovali. Ozářená část v ZJL zůstala stacionární.
1 pacientka byla vzhledem k velkému rozsahu tumoru ozářena pouze parciálně (část v ZJL komprimující kmen). Po LGN pokračovala progrese neurodeficitu, která vyžadovala neurochirurgickou intervenci. Pooperační průběh byl nepříznivý, pacientka zemřela na septický stav při infekci dýchacích cest a uroinfekci 9 měsíců po radiochirurgické léčbě.
Odpověď na zobrazovacím vyšetření
1. Úplná regrese. U 3 pacientů došlo k takřka úplnému vymizení tumoru, tj. k regresi o více než 95 %, ve 2 případech se jednalo o cystickou formu schwannomu (obr. 1), v jednom o nehomogenní (obr. 2).


2. Částečná regrese. U 8 pacientů došlo v průběhu sledování k významné regresi tumoru. Objem nádoru se zmenšil v rozmezí o 29 - 88,4 % původní velikosti (medián 57 %) (obr. 3).

3. Stacionární nález. U 1 pacienta, u kterého byla ozařována pouze porce v ZJL, došlo u této části k zástavě růstu.
4. Zvětšení tumoru. U 3 pacientů došlo ke zvětšení tumoru v.s. způsobenému pozdní postiradiační reakcí: První pacient vykazoval mírné zvětšení objemu tumoru na MRI kontrole 29 měsíců po LGN, a to z 3 700 mm3 na 4 113 mm3, tj. o 11,6 %. Vzhledem ke zlepšení neurodeficitu ve všech složkách a obrazové centrální nekróze tumoru jsme zvětšení považovali za postiradiační reakci. Centrální nekróza byla v literatuře dokumentovaná [16,17] jako prognostický faktor ukazující na pozdější svráštění tumoru.
U druhé pacientky (již zmíněné v klinické odpovědi) došlo k progresi velikosti tumoru na základě postiradiační reakce (centrální nekrózy), která zhoršila kompresi kmene a přes neurochirurgickou intervenci pacientka zemřela.
Třetí pacient s multicystickým neurinomem bude popsán níže.
Cystické neurinomy. Pro odlišný charakter chování se zvlášť zmiňujeme o cystických schwannomech, jednotlivé případy již byly započítány ve výše uvedených odstavcích 1–4. Celkem u 5 pacientů byly schwannomy cystického charakteru, u 4 z nich se objevily v několikaměsíčním intervalu od LGN obtíže dané přechodným zvětšením cystické části.
U prvního pacienta následovala 3 měsíce po LGN stereopunkce a ústup obtíží. Při jeho další kontrole se již žádný tumor nezobrazil, došlo tedy k jeho úplnému vymizení již 19 měsíců po LGN z původních 10 500 mm3 (obr. 1).
U druhého pacienta nastala podobná situace 4 měsíce po LGN, následovala stereopunkce, po dalších 3 měsících došlo ke novému naplnění cysty a opakování stereopunkce. Pro masivní útlak okolních struktur byla implantována Rickhamova drenáž, ta byla za 2 týdny pro infekční komplikaci vyjmuta. Od té doby již k dalšímu naplnění cysty nedošlo a obtíže pacienta postupně regredovaly. Po 48 měsících od terapie LGN došlo k výraznému zmenšení ze 14 000 mm3 na 6 200 mm3.
U třetího pacienta se jednalo o cystický neurinom (původní objem 18 000 mm3). Na kontrole po 36 měsících došlo ke zvětšování mnohočetných pseudocyst tvořících 2/3 tumoru (voštinovitá struktura) s maximem po 60 měsících, kdy se tumor zdvojnásobil na 36 000 mm3. U pacienta se ale neobjevily nové klinické obtíže. 79 měsíců po léčbě se objem tumoru zmenšil na 26 100 mm3 a při poslední kontrole po 103 měsících na 20 230 mm3. Zvětšení cystické části jsme vzhledem k vývoji považovali za reakci po ozáření.
U čtvrté pacientky byla 2 měsíce před LGN provedena parciální resekce neurinomu, a to porce v ZJL. Námi byla ozářena reziduální část nádoru ve SJL. 5 měsíců po LGN došlo ke zhoršení klinického stavu a byla zjištěna cystická expanze v resekované části nádoru komprimující kmen. Vyžadovala neurochirurgickou intervenci a byla provedena fenestrace cysty. Ozářená část neurinomu vykazovala v té době regresi. Další průběh byl již bez pozoruhodností, klinický stav pacientky se upravil a 1 rok po LGN bylo patrné zmenšení tumoru o 60 %.
Další charakteristiku, kterou jsme u cystických schwannomů zaznamenali, byla výraznější (o 88,4 %, medián) a častější (u 4 z 5 pacientů) regrese ve srovnání s chováním ostatních typů. U nich došlo ke zmenšení tumoru o 55 % (medián) u 7 z 10 pacientů.
Diskuse
Radiochirurgická léčba
Zatímco cílem mikrochirurgie je exstirpace tumoru nebo dekomprese, cílem radiochirurgie je dosáhnout kontroly nad jeho růstem. Ta je definována jako zástava dalšího růstu tumoru. K radiochirurgické léčbě jsou indikovány jak reziduální, tak recidivující nádory po předchozí otevřené operaci. V případě primární radiochirurgické léčby je diagnóza stanovena na základě klinického obrazu a neuroradiologického nálezu. Na CT je tumor obvykle izo - až lehce hyperdenzní, dobře ohraničený, může být i cystický. Po podání kontrastní látky intenzivně a homogenně enhancuje, v CT kostním okně jsou často patrné tlakové změny na bázi lební. Na MRI je na T1 váženém obraze hypointenzní, na T2 hyperintenzní, enhancement po kontrastní látce je taktéž obvykle homogenní a intenzivní. Dynamická spin - echo MR se ukázala jako velmi vhodná při rozlišení schwannomů od menigeomů [18], neboť meningeomy enhancují rychle a homogenně s maximem již po 30 s. Oproti tomu trigeminální schwannomy enhancují pozvolna, taktéž homogenně (u solidních forem), ale s maximem intenzity za 210 vteřin. Diferenciální diagnóza zahrnuje zejména meningeomy (přítomna hyperostóza, kalcifikace, dural tail), dále metastázy, primární kostní tumory, epidermoidy a vestibulární schwannomy a primární lymfom cavi Meckeli.
Mezi možné komplikace radiochirurgické léčby trigeminálních schwannomů patří rozvoj postiradiačního kolaterálního edému anebo intersticiálního edému způsobující přechodné zvětšení nádoru. U cystických tumorů může dojít ke zvětšení cystické části, které může způsobit obtíže dané útlakem okolních struktur (nejčastěji nauzea, vomitus, cefalea, zhoršení neuropatie hlavových nervů, zejm. hypestezie a parestezie n. V., vzácně útlak kmene, hydrocefalus). Tyto obtíže bývají přechodného charakteru, objevují se nejčastěji mezi 3. - 18. měsícem po ozáření a někdy vyžadují krátkodobou antiedematózní léčbu kortikoidy, event. neurochirurgickou intervenci [4,19-23].
Vzhledem k tomu, že neurinomy trigeminu jsou velmi vzácnými tumory, existuje zatím málo publikací o výsledcích stereotaktické léčby LGN. Uvádíme dosud publikované výsledky.
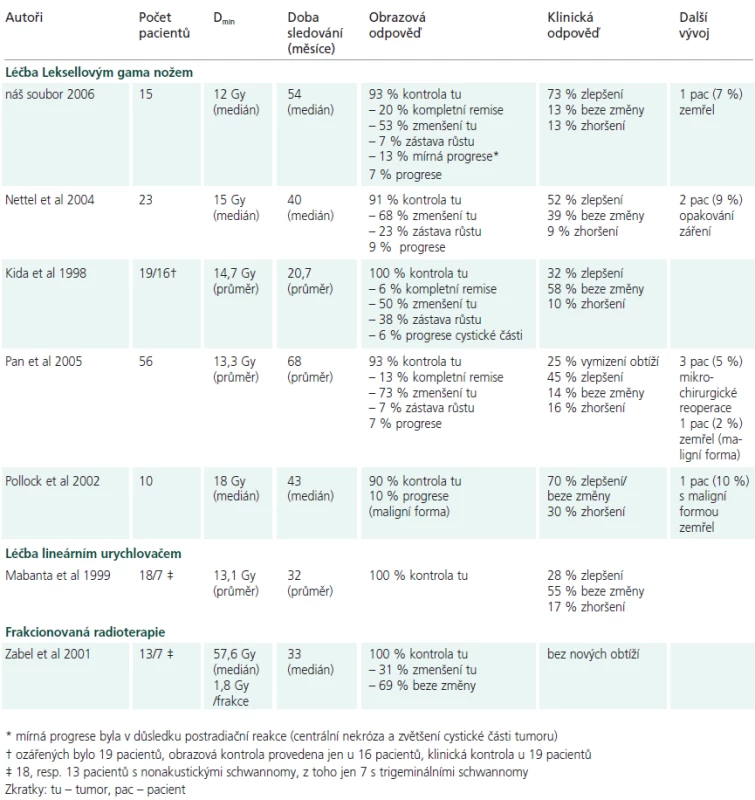
Nettel et al [19] publikovali výsledky z léčby 23 pacientů LGN, 20 mělo lokální kontrolu růstu tumoru. U 2 byla zaznamenána progrese a radiochirurgická léčba byla opakována. U 12 pacientů došlo ke zlepšení symptomů, 9 nezaznamenalo žádnou změnu a u 2 se objevilo zhoršení potíží.
Podobně Kida et al [20] léčili 19 pacientů, obrazovou kontrolu mělo 16 pacientů. Dosáhli 100% kontroly nad růstem tumoru, ke zlepšení neurologické symptomatologie došlo u 6 pacientů a k progresi obtíží u 2.
Pan et al [4] publikovali dosud největší soubor 56 pacientů. Vykázali 93% kontrolu růstu tumoru: k vymizení tumoru došlo u 7 pacientů, ke zřetelnému zmenšení u 41 pacientů, beze změny byli 4 a progrese nastala u 4 pacientů. U jednoho se jednalo o maligní formu a došlo k úmrtí 36 měsíců po léčbě.
Pollock et al [21] publikovali výsledky léčby gama nožem u 23 pacientů s nonvestibulárními schwannomy, v 10 případech se jednalo o neurinomy trigeminu. Kontrola růstu tumoru pro trigeminální neurinomy byla 90%. U pacienta s maligní formou byla doplněna zevní frakcionovaná radioterapie. Zemřel 4 roky po LGN na progresi.
Mabanta et al [22] léčili stereotakticky lineárním urychlovačem 18 pacientů s nonakustickými schwannomy, 7 z nich mělo schwannomy n.V. Lokální kontroly tumoru dosáhli u všech pacientů, ale u 3 pacientů došlo po léčbě ke zhoršení neurologických obtíží.
Zabel et al [23] publikovali výsledky souboru 13 pacientů s nonakustickými schwannomy léčených frakcionovanou stereotaktickou radioterapií. U 7 se jednalo o neurinomy trigeminu. Lokální kontrola tumoru činila 100 %, ke svráštění došlo u 4 pacientů, u 9 tumor nezměnil svou velikost. U žádného pacienta nepopsali nový neurologický deficit.
Naše výsledky, které byly podobné jako výsledky výše uvedených autorů, shrnujeme v tab. 4. Zastavení růstu tumoru nebo jeho zmenšení jsme dosáhli v 93 % případů, i když ve 20 % bylo potřebné po léčbě gama nožem odsát obsah cystické části nádoru. Dva případy, u kterých došlo k mírnému zvětšení tumoru, jsme vzhledem k dalšímu vývoji považovali za poradiační reakci, a tedy i za lokální kontrolu tumoru. Zlepšení neurologických funkcí nastalo v 73 %, beze změny bylo 13 % pacientů. U cystických schwannomů jsme zaznamenali výraznější a častější regresi ve srovnání chováním ostatních typů (podobnou zkušenost popsal Shirato et al [24] u vestibulárních schwannomů). Konečnému zmenšení jejich velikosti velmi často předchází přechodné zvětšení objemu cystické složky, která však neznamená pokračující růstovou aktivitu.
Chirurgická léčba
Výsledky chirurgické léčby schwannomu trojklaného nervu uvádíme v tab. 5. Komplikace po operaci představovaly likvorea, meningitida (septická i aseptická), osteomyelitida, hydrocefalus, extradurální hematom, trombóza sinu, Labbéovy žíly, hemiparéza, kvadruparéza, paréza n. VII. a vazospazmus.
Závěr
Radiochirurgická léčba může být indikována u neurinomu trojklaného nervu jako primární léčba anebo v kombinaci s otevřenou operací. Léčba gama nožem dociluje zástavy růstu u více než 90 % nemocných a je spojena s nízkou morbiditou. Je vhodná zejména pro malé a středně velké tumory. Současné metody (plánování s užitím vícečetných izocenter, stereocentrace pomocí MRI) jsou spojené s vysokou kontrolou růstu tumoru a s minimálními nežádoucími účinky. Ukázalo se, že dávka 12 Gy je dostatečná k dosažení lokální kontroly růstu tumoru při střednědobém sledování. Tuto zkušenost musí potvrdit další sledování 10 až 20 let po léčbě.
Kombinovaná léčba se častěji uplatňuje u velkých nádorů, kde je primární chirurgická resekce doplněna následným ozářením rezidua. Cystické nádory se chovají po LGN částečně nepředvidatelně, na jedné straně dochází častěji k přechodnému zvětšení cystické části tumoru (někdy vyžadující stereopunkci), ale na druhé straně vykazují častější a výraznější redukci objemu včetně kompletního vymizení.
MUDr. Roman Liščák, CSc.
Oddělení stereotaktické a radiační neurochirurgie
Nemocnice Na Homolce
Roentgenova 2
150 30 Praha 5-Motol
e-mail: roman.liscak@homolka.cz
Přijato k recenzi: 1. 6. 2006
Přijato do tisku: 7. 8. 2006
Sources
1. Verocay J. Zur kenntnis der neurofibrome. Beitr Pathol Anat 1910; 48 : 1-69.
2. Stout AP. Peripheral manifestations of a specific nerve sheath tumor (neurilemmoma). Am J Cancer 1935; 24 : 751-96.
3. Shrivastava RK, Strauss R, Post KD. Other schwannomas of cranial nerves. In: Kaye Andrew H (Ed). Brain tumors, an encyclopedic approach. 2. ed. San Diego (CA): Harcourt Trade Publishers 2001 : 687-97.
4. Pan L, Wang E, Zhang N, Zhou L, Wang B, Dong Y et al. Long-term results of Leksell gamma knife surgery for trigeminal schwannomas. J Neurosurg (Suppl) 2005; 102 : 220-4.
5. Goel A, Muzumdar D, Raman C. Trigeminal neuroma: analysis of surgical experience with 73 cases. Neurosurgery 2003; 52(discussion 790): 783-90.
6. Day JD, Fukushima T. The surgical management of trigeminal neuromas. Neurosurgery 1998; 42 : 233-40.
7. Samii M, Migliori MM, Tatagiba M, Babu R. Surgical treatment og trigeminal schwannomas. J Neurosurg 1995; 82 : 711-8.
8. Sarma S, Sekhar LN, Schessel DA. Nonvestibular schwannomas of the brain: a 7-year experience. Neurosurgery 2002; 50(discussion 448-49): 437-48.
9. Yoshida K, Kawase T. Trigeminal neurinomas extending into multiple fossae: surgical methods and review of the literature. J Neurosurg 1999; 91 : 202-11.
10. Taha JM, Tew JM, van Loveren HR, Keller JT, El-Kalliny M. Comparison of conventional and skull base surgical approaches for the excision of trigeminal neurinomas. J Neurosurg 1995; 82 : 719-25.
11. McCormick PC, Bello JA, Post KD. Trigeminal schwannoma. Surgical series of 14 cases with review of the literature. J Neurosurg 1988; 69 : 850-60.
12. Pollack IF, Sekhar LN, Jannetta PJ, Janecka IP. Neurilemomas of the trigeminal nerve. J Neurosurgery 1989; 70(5): 737-45.
13. Liščák R, Vladyka V, Šubrt O. Leksellův Gama nůž – radiochirurgický nástroj. Čas Lék Čes 1995; 134 : 531-3.
14. Vladyka V, Šubrt O, Liščák R. Radiochirurgie s užitím gama nože. Rozhl Chir 1994; 73 : 348-55.
15. Chytka T, Liščák R, Vladyka V, Syrůček M, Vymazal J. Role radiochirurgie a stereotaxe v léčbě chordomů a chondrosarkomů báze lební. Česk Slov Neurol N 2003; 66/99 : 288-96.
16. Huang C, Kondziolka D, Flickinger JC, Lunsford LD. Stereotactic radiosurgery for trigeminal schwannomas. Neurosurgery 1999; 45 : 11-6.
17. Muthukumar N, Kondziolka D, Lunsford LD. Stereotactic radiosurgery for jugular foramen schwannomas. Surg Neurol 1999; 52 : 172-9.
18. Ikushima I, Korogi Y, Kuratsu J, Hirai T, Hamatake S, Takahashi M et al. Dynamic MRI of meningiomas and schwannomas: is differential diagnosis possible? Neuroradiology 1997; 39; 633-8.
19. Nettel B, Niranjan A, Martin JJ, Koebbe CJ, Kondziolka D, Flickinger JC et al. Gamma knife radiosurgery for trigeminal schwannomas. Surg Neurol 2004; 62 : 435-46.
20. Kida Y, Kobayashi T, Tanaka T. Radiosurgery of trigeminal neurinoma. In: Kondziolka D (Ed). Proceedings of Radiosurgery 1997. Basel (Switzerland): Karger 1998: vol 2 : 8-15.
21. Pollock BE, Foote RL, Stafford SL. Stereotactic radiosurgery: the preferred management for patients with nonvestibular schwannomas? Int J Radiat Oncol Biol Phys 2002; 52(4): 1002-7.
22. Mabanta SR, Buatti JM, Friedman WA, Meeks SL, Mendenhall WM, Bova FJ. Linear accelerator radiosurgery for nonacoustics schwannomas. Int J Radiat Oncol Biol Phys 1999; 43(3): 545-8.
23. Zabel A, Debus J, Thilmann C, Schlegel W, Wannenmacher M. Management of benign cranial nonacoustic schwannomas by fractionated stereotactic radiotherapy. Intl J Cancer 2001; 96(6): 356-62.
24. Shirato H, Sakamoto T, Takeichi N. Fractionated stereotactic radiotherapy for vestibular schwannoma (VS): comparison between cystic-type and solid-type VS. Int J Radiat Oncol Biol Phys 2000; 48(5): 1395-1401.
25. Al-Mefty O, Ayoubi S, Gaber E. Trigeminal schwannomas: removal of dumbbell-shaped tumors through the expanded Meckel cave and outcomes of cranial nerve function. J Neurosurg 2002; 96 : 453-63.
26. Konovalov AN, Spallone A, Mukhamedjanov DJ, Tcherekajev VA, Makhmudov UB. Trigeminal neurinomas. A series of 111 surgical cases from a single institution. Acta Neurochirurgica 1996; 138 : 1027-35.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2007 Issue 2
- Advances in the Treatment of Myasthenia Gravis on the Horizon
- Memantine Eases Daily Life for Patients and Caregivers
- Memantine in Dementia Therapy – Current Findings and Possible Future Applications
-
All articles in this issue
- Súčasný pohľad na diagnostiku a terapiu afázie
- Jednorázové intratékální podání baklofenu a následné zavedení pumpového systému v léčbě těžké spasticity u osob s roztroušenou sklerózou
- Chirurgická léčba ependymomů krční a horní hrudní míchy
- Komplikace operací z předního přístupu pro degenerativní onemocnění krční páteře
- Solitární fibrózní tumor mening
- Epilepsie a cyklus spánku a bdění
- Zhoršování epileptických záchvatů a epilepsií antiepileptiky - je to možné?
- Význam MR v indikaci systémové trombolýzy – analýza prvních 30 pacientů
- Specifické protilátky proti beta-tubulinu v diferenciální diagnostice demencí
- Riziko vzniku vaskulární příhody při léčbě fluvastatinem a fenofibrátem
- Korelace ptiO2 a apoptózy u fokální mozkové ischemie a vliv systémové hypertenze
- Radiochirurgická léčba schwannomu trojklaného nervu pomocí Leksellova gama nože
- Abnormální mikrostruktura spánku a autonomní odpověď u narkolepsie
- Turbulence srdeční frekvence v posouzení kardiální autonomní funkce u migreniků
- Bazaliom s propagací do mostomozečkového koutu asociovaný s ipsilaterálním neurinomem akustiku – kazuistika
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Epilepsie a cyklus spánku a bdění
- Súčasný pohľad na diagnostiku a terapiu afázie
- Komplikace operací z předního přístupu pro degenerativní onemocnění krční páteře
- Zhoršování epileptických záchvatů a epilepsií antiepileptiky - je to možné?




