Parézy hlavových nervů a nekrotizující zánět zevního zvukovodu – dvě kazuistiky
Cranial Nerve Palsies and Necrotizing External Otitis – Two Case Reports
Necrotizing (malignant) external otitis is a life-threatening Pseudomonas aeruginosa infection of the external auditory canal leading to skull base osteomyelitis and soft tissue inflammation of the infratemporal fossa. We present two cases with facial nerve palsy and multiple cranial nerve palsies. The review of recent literature discusses the history, pathogenesis, diagnosis, and treatment of skull base osteomyelitis in the context of necrotizing otitis externa.
Key words:
external otitis – facial nerve – cranial neuropathy – osteomyelitis – Pseudomonas aeruginosa
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Authors:
Viktor Chrobok 1
; Jana Dědková 2; Michal Černý 1
Authors‘ workplace:
LF UK a FN Hradec Králové
Klinika otorinolaryngologie a chirurgie hlavy a krku
1; LF UK a FN Hradec Králové
Radiodiagnostická klinika
2
Published in:
Cesk Slov Neurol N 2014; 77/110(1): 109-113
Category:
Case Report
Overview
Nekrotizující (maligní) zánět zevního zvukovodu je život ohrožující pseudomonádová infekce zevního zvukovodu, která vede k osteomyelitidě baze lební a zánětlivému postižení měkkých tkání fossa infratemporalis. Autoři uvádějí dvě kazuistiky s postižením lícního nervu a dalších hlavových nervů. Současný přehled literatury diskutuje klinický obraz, patogenezi, diagnostiku a léčbu osteomyelitidy baze lební ve spojení s nekrotizujícím zánětem zevního zvukovodu.
Klíčová slova:
zánět zevního zvukovodu – lícní nerv – kraniální neuropatie – osteomyelitida – Pseudomonas aeruginosa
Úvod
Nekrotizující zánět zevního zvukovodu (NOE, Necrotizing Otisis Externa, maligní externí otitida) je potenciálně letální zánětlivé onemocnění začínající v zevním zvukovodu, které se dále šíří do spánkové kosti a okolních kostí a měkkých tkání [1,2].
Pravděpodobně první případ progresivní osteomyelitidy spánkové kosti zmínil Toulmouche v roce 1838. V roce 1959 Meltzer a Kelleman popsali progresivní pseudomonádovou osteomyelitidu kosti spánkové a zygomatické, dolní čelisti a baze lební [3]. Chandler publikoval nekrotizující, progresivní a invazivní zánět zevního zvukovodu s prvním uvedením názvu maligní externí otitida [3].
Maligní externí otitida, nekrotizující zánět zevního zvukovodu, je invazivní bakteriální zánět zevního zvukovodu, spánkové kosti a baze lební. Postihuje především měkké tkáně na bazi lební a často vede k osteomyelitidě kostí baze lební. Onemocnění se vyskytuje především u starších nemocných s cukrovkou. Etiologickým činitelem je nejčastěji Pseudomonas aeruginosa. Projevuje se týdny až měsíce trvající bolestí a výtokem z ucha, většinou bez přítomnosti horečky. Postižení hlavových nervů je časté, především lícního nervu.
Fyzikální vyšetření v ORL oblasti obvykle popisuje přítomnost granulace ve střední části spodiny zevního zvukovodu a patologickou sekreci. CT nebo MR prokazuje postižení baze lební. Léčba je založena na dlouhodobém podávání antibiotik, chirurgická léčba není obvykle nutná [4].
Cílem práce je uvedení dvou kazuistických sdělení, současného literárního přehledu diagnostiky a léčby nekrotizujícího zánětu zevního zvukovodu.
Kazuistika 1
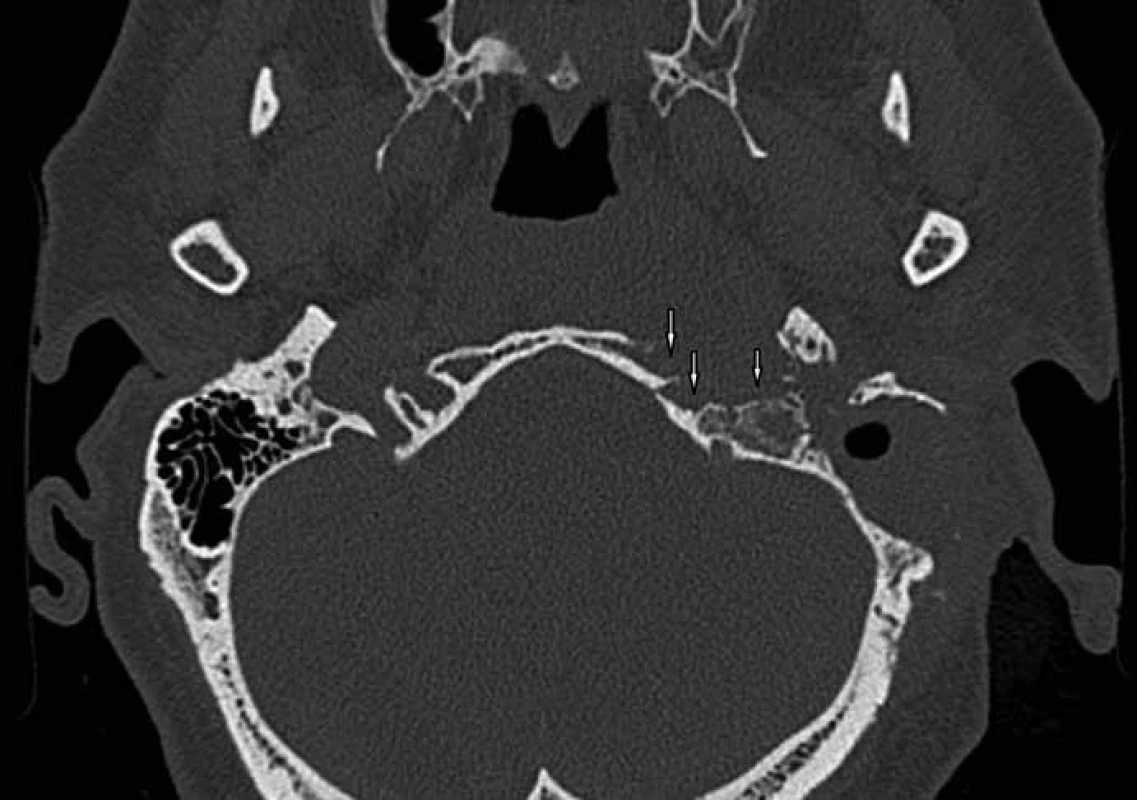
Sedmasedmdesátiletý muž udává od října 2011 výtok z levého ucha s trvalou bolestí a nálezem granulace na spodině zevního zvukovodu na přechodu chrupavčité a kostěné části. Na levém uchu je zjištěna středně těžká smíšená nedoslýchavost. Je léčen pro diabetes mellitus perorálními antidiabetiky. Zánětlivé laboratorní markery jsou: leukocyty 9,9 × 109/l, CRP 26,3 mg/l. Kultivace ze zevního zvukovodu neprokázala Pseudomonas aeruginosa. Na provedeném CT vyšetření je parciální zastření pneumatického systému levé spánkové kosti. Nemocný je léčen konzervativně výplachy ucha a celkovými antibiotiky Axetine, Gentamicin, Xorimax. Na počátku prosince 2011 pro nelepšení stavu bylo provedeno kontrolní CT, kde je přítomen rozpad kortikální kosti (obr. 1). Proto byla indikována antromastoidektomie vlevo, při níž byla zjištěna ztluštělá sliznice v pneumatickém systému spánkové kosti bez rozpadu mezisklípkových sept. S odstupem 17 dnů od operace se přes noc objevuje kompletní periferní obrna lícního nervu vlevo ve všech větvích, rozsah postižení klasifikován dle House-Brackmanna 6/6. Následující den po vzniku obrny je provedena revize po antromastoidektomii s resekcí hrotu mastoidu a dekompresí n. VII v mastoidním úseku kanálu lícního nervu. Po současné konzervativní léčbě spočívající v podání antibiotik, dle doporučení mikrobiologického střediska na základě výsledku kultivace, a kortikoidů (Ciprofloxacin inj., Ciprinol tbl, Dexamed) ustal výtok z ucha. Paréza n. VII zůstává beze změny do března 2012, kdy se objevuje dysfagie a dysfonie, omezená hybnost horní končetiny a jazyka vlivem nově vzniklých obrn n. X, XI, XII (obr. 2). U nemocného následuje rehabilitace polykání a translaryngeální endoskopicky kontrolovaná augmentace a medializace levé hlasivky v lokální anestezii (Radiesse®), které vedly ke zlepšení hlasu a polykání. Kontrolní CT a MR prokazuje osteomyelitidu baze lební a trombózu esovitého splavu vlevo (obr. 3, 4), která je léčena konzervativně (Clexane, Warfarin). Nemocný je v listopadu 2012 bez výtoku z ucha a bolestí, hlasově zlepšen, polykání bez aspirace a penetrace stravy do hrtanu. Došlo k úpravě obrny n. VII klasifikace dle House-Brackmanna 3/6. Na kontrolním zobrazovacím vyšetření bez progrese osteomyelitidy baze lební s regresí trombózy esovitého splavu s jeho částečnou průchodností.
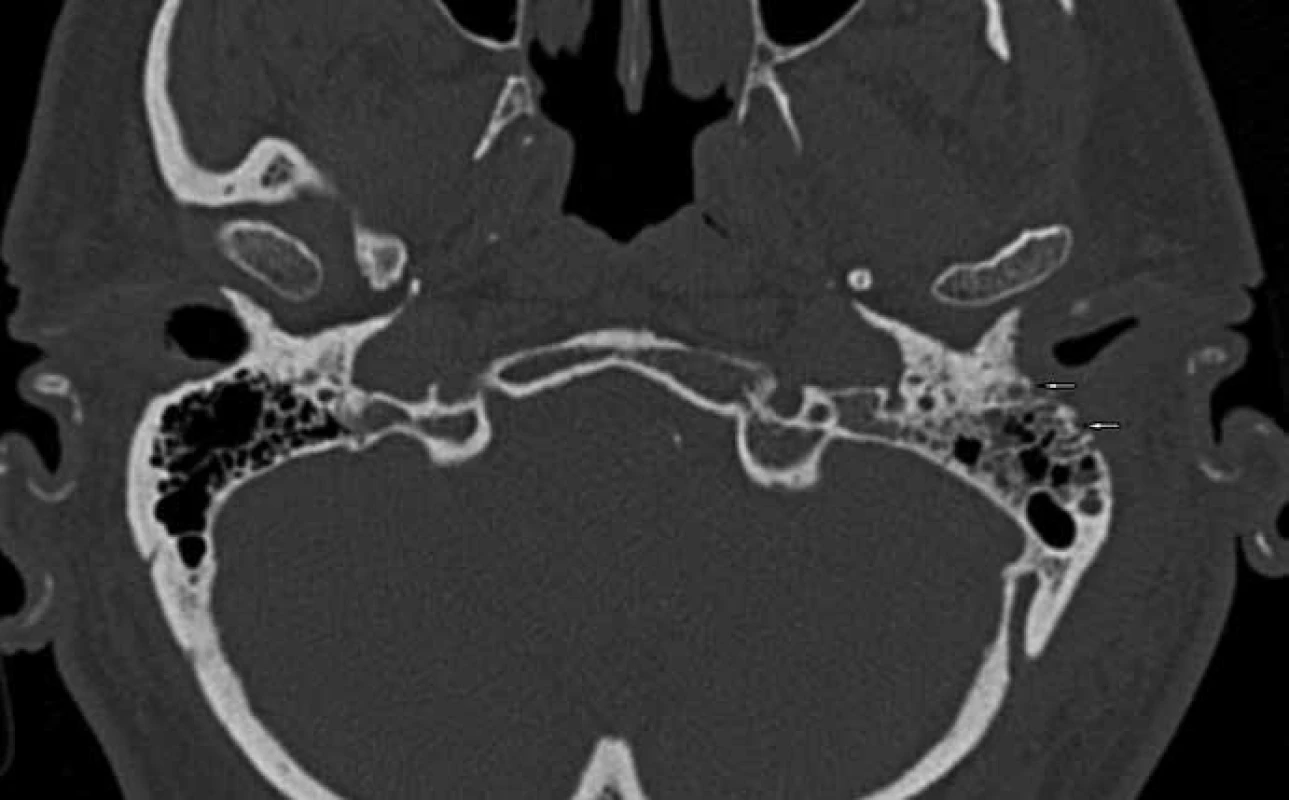
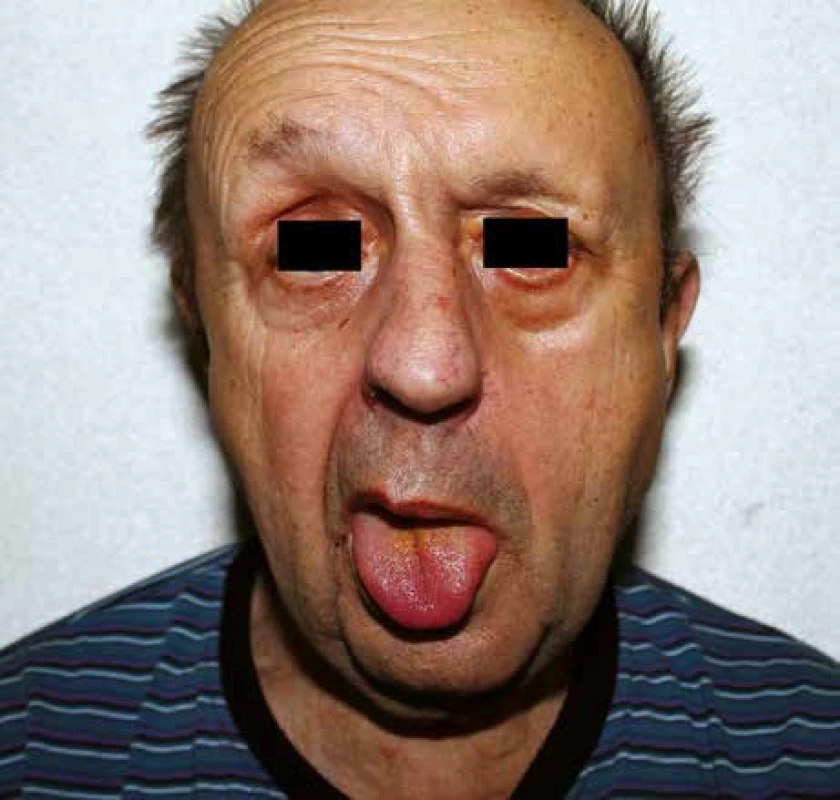
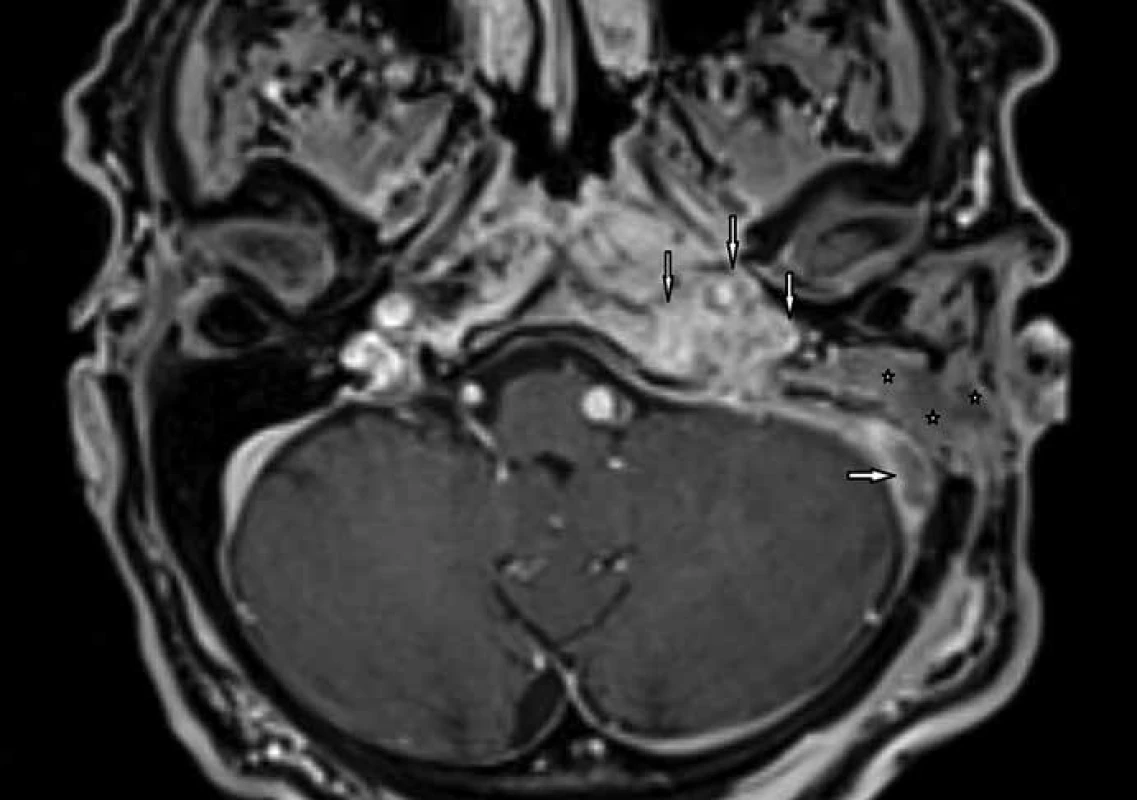
Kazuistika 2
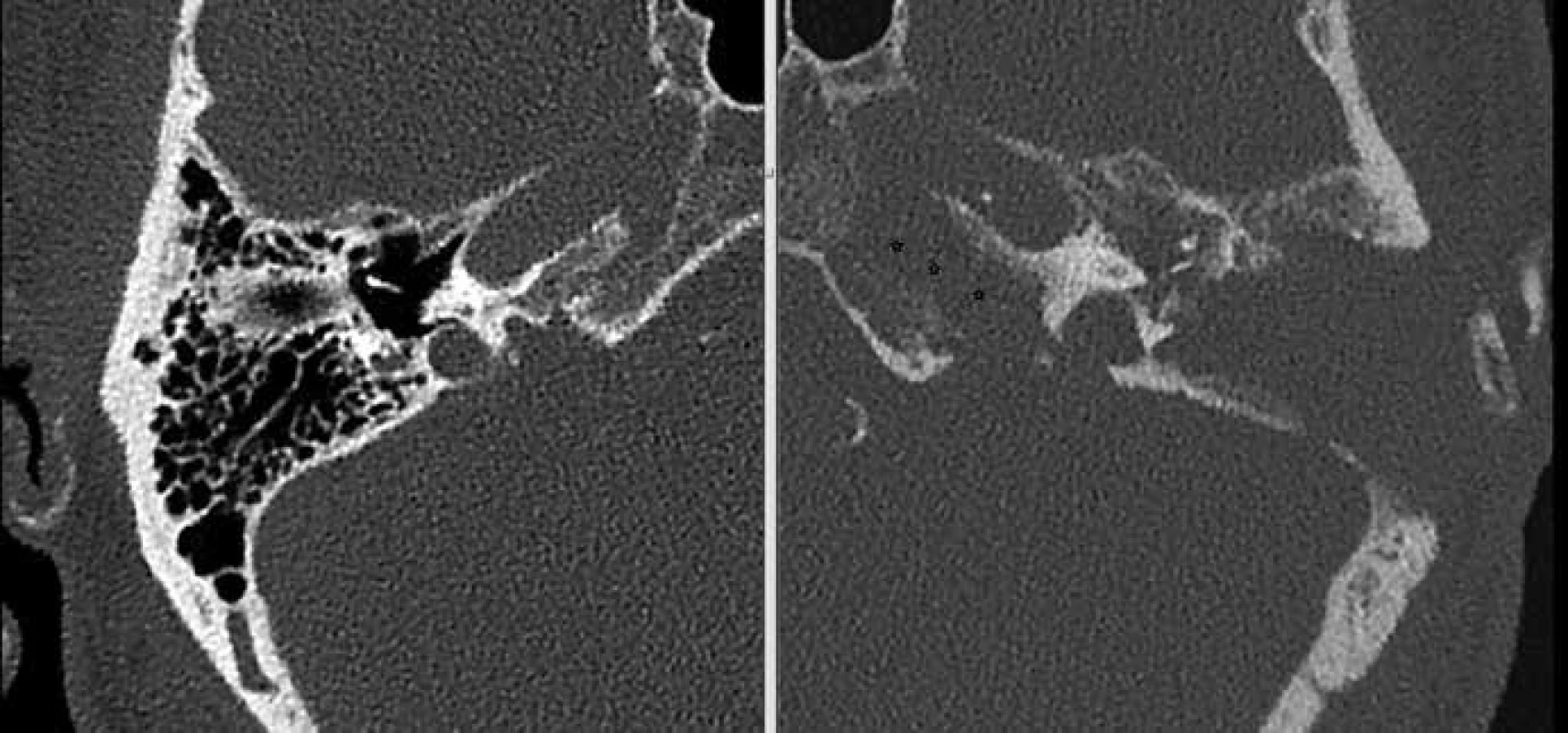
Třiaosmdesátiletý muž od září 2011 léčen konzervativně antibiotiky (postupně monoterapie Klacid, Xorimax, Ciplox) pro výtok z levého ucha, otalgii, vertigo a granulaci na spodině zevního zvukovodu. Na levém uchu zjištěna smíšená středně těžká nedoslýchavost. V anamnéze je tuberkulóza v mladistvém věku, chronická bronchitida a implantace kardiostimulátoru. Na CT spánkových kostí je přítomno parciální zastření pneumatického systému vlevo bez rozpadu mezisklípkových sept. Kultivačně zjištěna Pseudomonas aeruginosa, leukocyty 8,4 × 109/l, CRP 4,6 mg/l. Objevuje se paréza r. marginalis n. VII, proto indikována chirurgická léčba antromastoidektomie a dekomprese n. VII na konci prosince 2011. V lednu 2012 se objevují parézy dalších hlavových nervů IX, X a XII. Na kontrolním CT jsou známky osteomyelitidy spánkové kosti a nelze vyloučit trombózu esovitého splavu, která nebyla potvrzena při chirurgické revizi s resekcí mastoidního hrotu (obr. 5). Dlouhodobě je indikována léčba antibiotiky dle konzultace s antibiotickým střediskem (postupně monoterapie Dalacin, Klacid, Augmentin a Clexane). Nemocný přeložen na spádové interní oddělení, výtok z ucha a bolesti nejsou přítomny. Na podkladě dlouhodobé aspirační pneumonie a kachexie dochází k exitu v březnu 2012, pitva nebyla provedena.
Diskuse
Etiologie a patogeneze
Postižení zevního zvukovodu je způsobeno mikroby, pro které je vhodné vlhké a teplé prostředí v uvedené oblasti. Nejčastější mikrob je Pseudomonas aeruginosa, který byl prokázán u jednoho z našich nemocných. Nejedná se o saprofytický mikrob zevního zvukovodu, ale o hydrofilní organizmus, který obvykle bývá zjištěn na umyvadlech, dřezech a vodovodních kohoutcích ve výčepu restaurací. Bakterie v zevním zvukovodu mohou pronikat přes fissurae Santorini na přední stěně zvukovodu do parotické oblasti, hlubokých měkkých tkání, spánkové kosti a baze lební. Postižení lícního nervu je způsobeno šířením zánětu přes foramen stylomastoideum, hlavových nervů IX, X, XI zánětem ve foramen jugulare, n. XII v canalis n. hypoglossi. Při postižení hrotu pyramidy mohou být postiženy n. VI a V.
Vlastní hyperglykemie diabetiků pravděpodobně není přímým faktorem patogeneze. Spíše mikroangiopatie způsobená cukrovkou vede ke snížené perfuzi kůže a měkkých tkání v okolí spánkové kosti [5].
Rizikové faktory
Diabetes mellitus je jedním z nejvýznamnějších rizikových faktorů. Až 50–90 % nemocných s maligní externí otitidou má cukrovku [6]. U našich nemocných byla přítomna cukrovka u jednoho nemocného. Ali et al nezjistili vztah mezi tíží cukrovky a výskytem maligní externí otitidy. V hodnoceném souboru 35 nemocných s cukrovkou a NOE bylo 20 % nemocných na dietě, 40 % léčeno perorálními antidiabetiky a jen 40 % mělo inzulinoterapii [6]. U diabetiků byla prokázána zvýšená aktivita polymorfonukleárů a vyšší pH ušního mazu v zevním zvukovodu [2]. Pacienti bez diabetu a NOE jsou obvykle chronicky nemocné osoby s imunosupresí (např. HIV infekce, chemoterapie) [7]. Choroba postihuje nemocné ve starším věku, s průměrem 67 let a více. Onemocnění se častěji vyskytuje v teplém a vlhkém prostředí [2].
Manipulace v zevním zvukovodu je další rizikový faktor vzniku NOE. K mechanickému poranění dochází při manipulaci (čištění ucha, nošení sluchadla) ve zvukovodu nemocným nebo lékařem při čištění a výplachu ucha pro ušní maz vodou z vodovodního kohoutku [2]. Poranění zvukovodu při různé formě čištění ucha mají v anamnéze asi 2/3 nemocných.
Klinický obraz
Onemocnění většinou začíná jako akutní zánět zevního zvukovodu nereagující na léčbu. Je charakterizován dlouhodobým výtokem a především noční bolestí ucha. Bolesti hlavy v temporální a parietální oblasti jsou časté. Bolesti temporomandibulárního kloubu a napětí vedou k obtížnému otvírání úst. Nedoslýchavost je přítomna asi u 1/3 nemocných, především se jedná o převodní typ nedoslýchavosti, někdy se však objevuje i senzorineurální (percepční) složka poruchy sluchu. Celkové příznaky, jako teplota, zimnice, noční poty, se obvykle nevyskytují. Byla popsána i oboustranná NOE s postižením hlavových nervů [8].
Typický otoskopický nález je prominující granulační tkáň na spodině zevního zvukovodu na přechodu chrupavčité a kostěné části. Zvukovod je prosáklý a zarudlý s hnisavým výtokem. Bubínek je často překrytý granulační tkání ve zvukovodu, ale bývá celistvý bez granulace či perforace. Je přítomno napětí v okolí boltce a může být bolest při tahu za boltec. Literárně uvedený otoskopický nález byl shodný u našich kazuistik.
Obrnu lícního nervu má asi 25–75 % nemocných. Ta se obvykle objevuje po dvou měsících potíží a je klinickým projevem progrese onemocnění. Vzácně se vyskytuje na počátku choroby v průběhu prvního týdne. NOE se vyskytuje i u dětí, kdy je obrna n. VII častější vlivem větší blízkosti n. VII k zevnímu zvukovodu než u dospělých. Později se objevuje postižení ostatních hlavových nervů v 20–70 % (postranní smíšený systém a n. XII), což zhoršuje prognózu [6]. Byl popsán muž s NOE a postižením hlavových nervů bez obrny n. VII [9]. Obrna hlavových nervů při NOE je předmětem kazuistických sdělení.
Laboratorní nálezy
Bílá krevní řada je v normě nebo lehce elevována. Zvýšená sedimentace je téměř u každého nemocného 50 mm/hod a více, klesá až za několik týdnů po úspěšné léčbě. CRP nebývá výrazně zvýšeno. Typická je hyperglykemie u diabetiků.
Bakteriologie
Pseudomonas aeruginosa je aerobní gramnegativní bacil. Ve studii Ali et al u hodnocených 37 nemocných s NOE byla zjištěna Pseudomonas aeruginosa v 54 % [6]. Mezi další zjištěné mikroby patří Staphylococcus aureus, Proteus mirabilis, Klebsiella, Enterobacter, Proteus sp., Aspergillus a další. Kultivaci je vhodné odebrat před celkovým podáním antibiotik.
Radiologické vyšetření
CT nález je prosáknutí měkkých tkání zevního zvukovodu, parciální nebo kompletní zastření bohaté pneumatizace mastoidního výběžku a bubínkové dutiny. Dále je možné zjistit abnormální měkké tkáně kolem sluchové trubice, podslizniční infiltraci v nosohltanu, subtemporální šíření, postižení parafaryngeálního prostoru. Případná kostní destrukce a demineralizace kosti se po léčbě nevrací k normě.
MR je méně senzitivní k průkazu eroze kortikální kosti, proto je CT vhodné ke vstupní diagnostice. Naopak MR je doporučena ke sledování vývoje, ke zhodnocení postižení mozkových obalů a dřeňové dutiny kosti.
Využití metod nukleární medicíny není jasné, Technecium 99m a Gallium 67 jsou velmi senzitivní k detekci zánětu NOE, ale mají velmi nízkou specificitu. Tc-99m je výhodné pro diagnostiku, naopak Ga-67 pro sledování dynamiky zánětu.
Diferenciální diagnostika
Karcinom zevního zvukovodu rozliší histologické vyšetření. Tumor nosohltanu je třeba odlišit v případě přítomnosti rezistence při rinoepifaryngoskopii nebo na CT a MR.
Léčba
Metodou volby je antibiotická léčba. Podávání antibiotik je doporučeno nejméně šest týdnů, při recidivě onemocnění osm až 12 týdnů. Pečlivá místní toaleta, výplachy a odsávání zevního zvukovodu denně pod mikroskopickou kontrolou jsou nepostradatelnou součástí léčby. Závažné pseudomonádové infekce jsou léčeny kombinací antibiotik. Dříve se používaly protipseudomonádová beta-laktamová antibiotika a aminoglykosidy, ty jsou však po dvou týdnech podání nefro - a ototoxické. V současnosti jsou aminoglykosidy nahrazeny fluorochinolony, které nemají závažné toxické účinky, naopak mají výbornou penetraci do tkání [7]. Fluorochinolony (ciprofloxacin) mají největší aktivitu proti Pseudomonas, na druhé straně jsou popsány rezistence ve 20 až 33 % [6]. Při monoterapii mohou vznikat rezistence, proto se doporučuje kombinace s protipseudomonádovými cefalosporiny 3. generace. Širokospektrý carbapenem (Meropenem) je také účinný proti Pseudomonas. Vhodná je korekce imunosuprese, pokud je možná [2]. Hodnocení úspěšnosti léčby je obtížné, doba léčby je dlouhodobá a čas je určen dle celkového stavu nemocného a kontrolních zobrazovacích vyšetření. Dlouhodobá antibiotická terapie po dobu několika měsíců konzultovaná s antibiotickým střediskem na podkladě výsledků kultivace byla využita u našich popsaných kazuistik.
Do roku 1969 byla mortalita 50 % i při mastoidektomii a dekompresi lícního nervu. Při použití protipseudomonádových beta-laktamových antibiotik klesla mortalita na 20 %, při použití chinolonů na 10 %. Chirurgická léčba je omezena na lokální odstranění granulací a polypů, odstranění kostěných sekvestrů a evakuaci abscesů [2]. Někdy je chirurgická léčba doporučena pro nemocné, u kterých nemá efekt konzervativní léčba. Progredující bolesti při agresivní konzervativní léčbě, trvání granulací v zevním zvukovodu, rozvoj obrn hlavových nervů mohou být indikací k operaci. Není třeba provádět profylaktickou dekompresi lícního nervu, je však doporučena široká excize zánětem postižené chrupavky zvukovodu. Někdy se v literatuře objevuje názor kontraindikace chirurgické léčby, jelikož dochází k usnadnění šíření zánětu [4].
Hyperbarická oxygenoterapie je používána pouze jako přídatná léčba, její role není v literatuře objasněna.
Klinická odpověď na léčbu po správném podání antibiotik se projeví vymizením bolestí ucha v průběhu jednoho až dvou týdnů. Na kontrolním CT nebo MR postupně ustupují změny v měkkých tkáních, změny na kosti neprogredují.
K relapsu může dojít až u 20 % nemocných. Prvním příznakem je obvykle bolest. U těchto nemocných je vhodné zopakovat klinické vyšetření, kultivaci ze zvukovodu, laboratorní vyšetření a především sedimentaci, CT vyšetření. K relapsu obvykle dochází do tří měsíců po ukončení léčby [10].
Prognóza
Progrese choroby vede k šíření zánětu do mastoidu, příušní žlázy, dolních kraniálních nervů, sinus transversus a sigmoideus s jejich trombózou [11]. Osteomyelitida vede k meningitidě, mozkovým abscesům a smrti. V roce 1979 u 95 publikovaných nemocných byla mortalita 36 % Ta je vyšší u nemocných s postižením hlavových nervů. U nemocných s postižením n. VII 53 %, s postižením více hlavových nervů až 60 % a bez kraniální neuropatie je mortalita 14%.
Závěr
Maligní externí otitida postihuje především starší diabetiky, nejčastěji je kultivačně potvrzena přítomnost Pseudomonas aeruginosa.
Mezi charakteristické rysy choroby patří:
- starší diabetik nebo jinak imunokompromitovaný nemocný,
- příčinou bývá poranění zevního zvukovodu, většinou po výplachu ucha pro cerumen,
- trvalé bolesti hlavy, otalgie déle než jeden měsíc, trvalý výtok z ucha, granulační tkáň na spodině zevního zvukovodu,
- postižení kraniálních nervů [9].
Chirurgická léčba není primárně indikována. Ošetření je lokální, spočívá v odstranění polypů a granulací zevního zvukovodu. Léčba je konzervativní, založená na systémovém podání antibiotik (fluorochinolony, cefalosporiny 3. generace) po dobu nejméně šesti týdnů. Problematika terapie není dosud uzavřena, diskutuje se o perorálním či parenterálním podání antibiotik, monoterapii či kombinované léčbě [3]. Současná mortalita se pohybuje mezi 5 a 10 % [1].
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Přijato k recenzi: 12. 2. 2013
Přijato do tisku: 15. 8. 2013
prof. MUDr. Viktor Chrobok, CSc., Ph.D.
Klinika otorinolaryngologie a chirurgie hlavy a krku
LF UK a FN
Sokolská 581
500 05 Hradec Králové
e-mail: chrobok@fnhk.cz
Sources
1. Bhandary S, Karki P, Sinha BK. Malignant otitis externa: a review. Pac Health Dialog 2002; 9(1): 64–67.
2. Handzel O, Halperin D. Necrotizing (malignant) external otitis. Am Fam Physician 2003; 68(2): 309–312.
3. Sreepada GS, Kwartler JA. Skull base osteomyelitis secondary to malignant otitis externa. Curr Opin Otolaryngol Head Neck Surg 2003; 11(5): 316–323.
4. Nadol JB, McKenna MJ. Surgery of the ear and temporal bone. 2nd ed. Philadelphia; Lippincott Williams & Wilkins 2005 : 247–253.
5. Slattery WH, Brackmann DE. Skull base osteomyelitis. Malignant external otitis. Otolaryngol Clin North Am 1996; 29(5): 795–806.
6. Ali T, Meade K, Anari S, El Badawey MR, Zammit-Maempel I. Malignant otitis externa: case series. J Laryngol Otol 2010; 124(8): 846–851.
7. Rubin Grandis J, Branstetter BF jr, Yu VL. The changing face of malignant (necrotising) external otitis: clinical, radiological, and anatomic correlations. Lancet Infect Dis 2004; 4(1): 34–39.
8. Reñé R, Mas A, Villabona CM, Ricart MC, Bassa A, Tolosa F. Otitis externa maligna and cranial neuropathy. Neurologia 1990; 5(7): 222–227.
9. Kondziella D, Skagervik I. Malignant external otitis with extensive cranial neuropathy but no facial paralysis. J Neurol 2007; 254(9): 1298–1299.
10. Rubin J, Yu VL. Malignant external otitis: insights into pathogenesis, clinical manifestations, diagnosis, and therapy. Am J Med 1988; 85(3): 391–398.
11. Mehrotra P, Elbadawey MR, Zammit-Maempel I. Spectrum of radiological appearances of necrotising external otitis: a pictorial review. J Laryngol Otol 2011; 125(11): 1109–1115.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2014 Issue 1
- Advances in the Treatment of Myasthenia Gravis on the Horizon
- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- Memantine in Dementia Therapy – Current Findings and Possible Future Applications
-
All articles in this issue
- Chirurgická léčba hydrocefalu
- Možnosti pohybových aktivit u pacientů s roztroušenou sklerózou mozkomíšní
- Upozornění na klasifikační, terminologické a obsahové inovace Mezinárodní klasifikace bolestí hlavy (ICHD-3 beta) pro primární bolesti hlavy
- Je dlouhodobá disabilita u roztroušené sklerózy spojena s difuzní mozkovou patologií nezávislou na relapsech?
- Predikce pooperačního stavu u spondylogenní cervikální myelopatie
- Validita Montrealského kognitivního testu pro detekci mírné kognitivní poruchy u Parkinsonovy nemoci
- Hodnocení kvality klinických doporučených postupů České neurologické společnosti ČLS JEP
- Kvantitativní měření krevního průtoku magistrálních tepen při operacích mozkových aneuryzmat
- Mezinárodní standardy pro neurologickou klasifikaci míšního poranění – revize 2013
- Intraspinální juxtaartikulární cysty bederní páteře
- Mikrochirurgická léčba symptomatických pineálních cyst
- Česká verze Autonomic Scale for Outcomes in Parkinson’s Disease (SCOPA-AUT) – dotazníku k hodnocení přítomnosti a závažnosti příznaků autonomních dysfunkcí u pacientů s Parkinsonovou nemocí
- Význam elektromyografie v chirurgické rekonstrukci spasticity horní končetiny
- Parézy hlavových nervů a nekrotizující zánět zevního zvukovodu – dvě kazuistiky
- Úleva od neuropatické bolesti pomocí odvracení pozornosti – kazustika
- Lokální trombolýza u závažné formy trombózy mozkových žil a splavů – dvě kazuistiky
- Stiff‑ person syndrom sdružený s myotonickou dystrofií 2. typu – kazuistika
- Výsledky programu hluboké mozkové stimulace v Olomouci
- Nedostatečná antikoagulační terapie v primární prevenci kardioembolických cévních mozkových příhod – výsledky deskriptivní prevalenční studie
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Mikrochirurgická léčba symptomatických pineálních cyst
- Chirurgická léčba hydrocefalu
- Stiff‑ person syndrom sdružený s myotonickou dystrofií 2. typu – kazuistika
- Mezinárodní standardy pro neurologickou klasifikaci míšního poranění – revize 2013
