SYNCHRONNÍ BILATERÁLNÍ SEMINOM VARLETE
SYNCHRONOUS BILATERAL TESTICULAR SEMINOMA
We present a case report of a patient with a rare diagnosis – synchronous bilateral testicular tumor. The sonographic appearance of both sides differed. Abdominal CT showed metastatic spread to lymph nodes of the left retroperitoneum. Initially, a bilateral radical orchiectomy was carried out. Histological examination rebutted the radiologist‘ s presumption and showed bilateral testicular seminoma – according to the TNM classification pT3N3M0, SX. The patient subsequently underwent three cycles of adjuvant chemotherapy which achieved remission.
KEY WORDS:
Bilateral testicular tumor, chemotherapy, radical orchiectomy, seminoma, synchronous occurrence.
Authors:
Petr Skála 1; Miroslav Štrbavý 1; Petr Ondráček 2; Milouš Derner 3; Marek Broul 1,4
Authors‘ workplace:
Klinika urologie a robotické chirurgie, Univerzita Jana Evangelisty Purkyně, Masarykova nemocnice v Ústí nad Labem, Krajská zdravotní a. s.
1; Urologická ambulance, Teplice
2; Oddělení radiodiagnostiky, Masarykova nemocnice v Ústí nad Labem, Krajská zdravotní a. s.
3; Sexuologické oddělení, Masarykova nemocnice v Ústí nad Labem, Krajská zdravotní a. s.
4
Published in:
Ces Urol 2015; 19(4): 304-308
Category:
Case report
Overview
V článku uvádíme kazuistiku pacienta s raritním nálezem – synchronním bilaterálním tumorem varlete. Dle ultrazvukového vyšetření se vzhled obou tumorů lišil, dle CT břicha bylo popsáno metastatické rozšíření do lymfatických uzlin levého retroperitonea. Primárně byla provedena bilaterální radikální orchiektomie, histologické vyšetření vyvrátilo předpoklad radiologa, jelikož byl popsán bilaterální seminom varlete – dle TNM klasifikace pT3N3M0, SX. Pacient následně podstoupil tři cykly adjuvantní chemoterapie, po níž bylo dosaženo remise onemocnění.
KLÍČOVÁ SLOVA:
Bilaterální nádor varlete, chemoterapie, radikální orchiektomie, seminom, synchronní výskyt.
ÚVOD
Seminomy tvoří zhruba 60 % germinálních nádorů varlete. Podle histologie se dělí na tři subtypy – klasický, anaplastický a spermatocytární – z nichž nejvíce bývá zastoupen klasický seminom, tvořící až 85 % všech seminomů. Nejčastěji se vyskytuje ve třetím a čtvrtém decéniu (1, 2). Incidence nádorů varlat v ČR má stoupající tendenci, nejvyšší počet nově diagnostikovaných případů byl zaznamenán v roce 2007 (graf 1) (3).

V drtivé většině případů se setkáváme s unilaterálním postižením varlete, pouze zhruba ve 3 % se jedná o nádory bilaterální, přičemž převládá metachronní (časově následné) postižení nad synchronním (současným) (4). Dle rozsáhlých retrospektivních studií zahraničních autorů mezi bilaterálními germinálními tumory převládají právě seminomy (5, 6).
Léčba germinálních nádorů varlete je primárně operační, vždy však terapeutický postup závisí na histologickém typu tumoru varlete a stadiu onemocnění (7). V lékařské praxi se setkáváme i s nespolupracujícími pacienty, kteří k lékaři dorazí mnohdy až s lokálně pokročilým tumorem varlete. Jejich léčba je pak velmi komplikovaná (8). Za vzácné lze v dnešní době považovat případy objemných abdominálně retinovaných tumorů varlete (9).
Léčba bilaterálních tumorů varlat v případě metachronního výskytu závisí na výsledku histologického vyšetření kontralaterálního tumoru a klinickém stadiu, stejně jako na původně podané léčbě. V případě synchronního výskytu je dle European Association of Urology (EAU) doporučena resekce varlete. Následně je nutné podat adjuvantní chemoterapii (10).
KAZUISTIKA
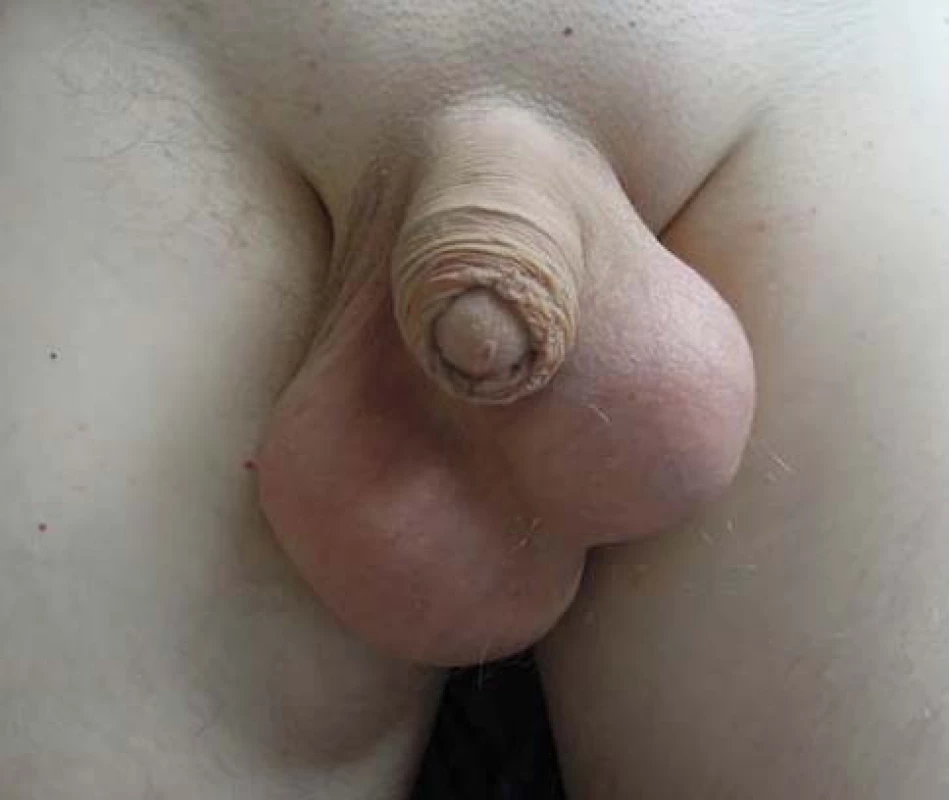
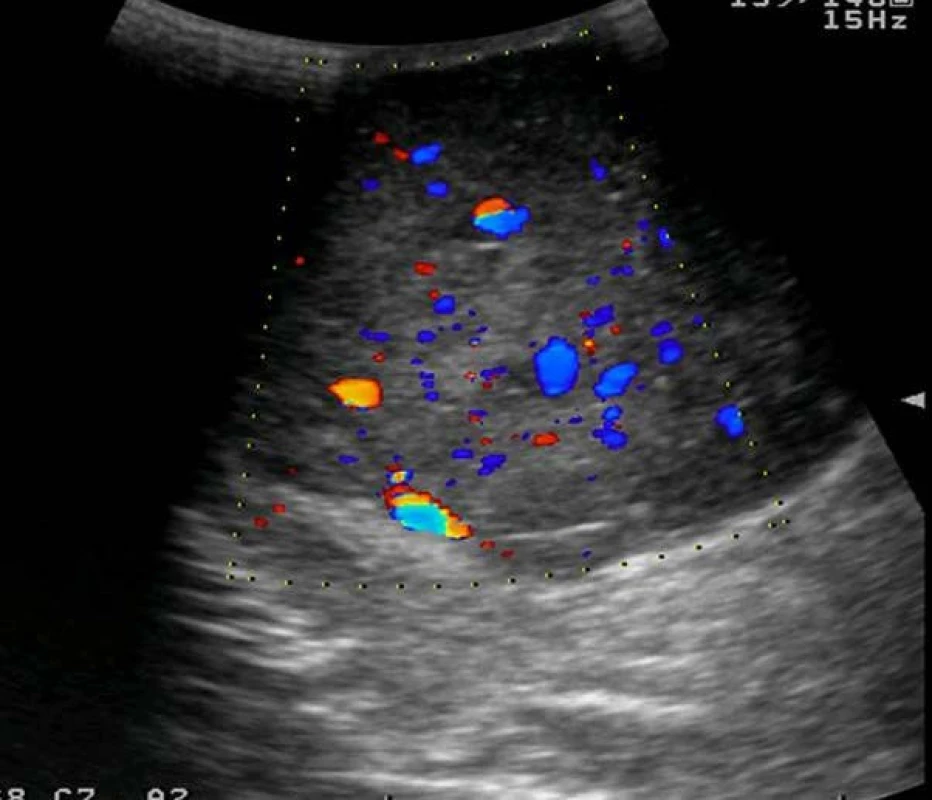
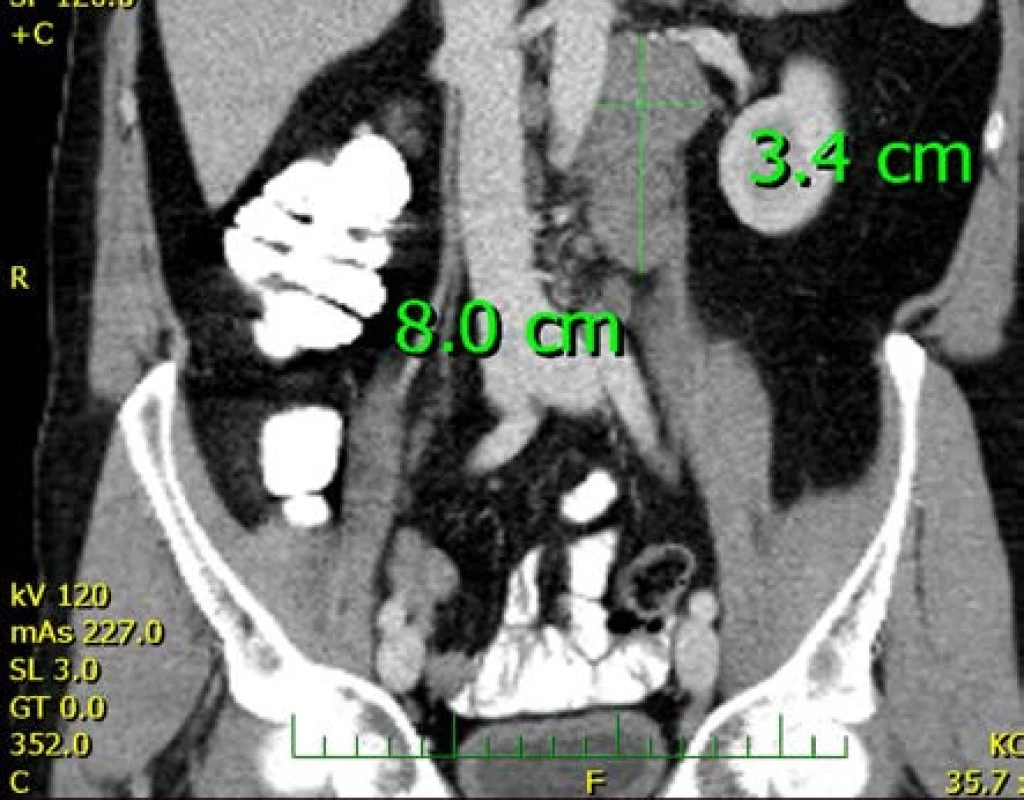
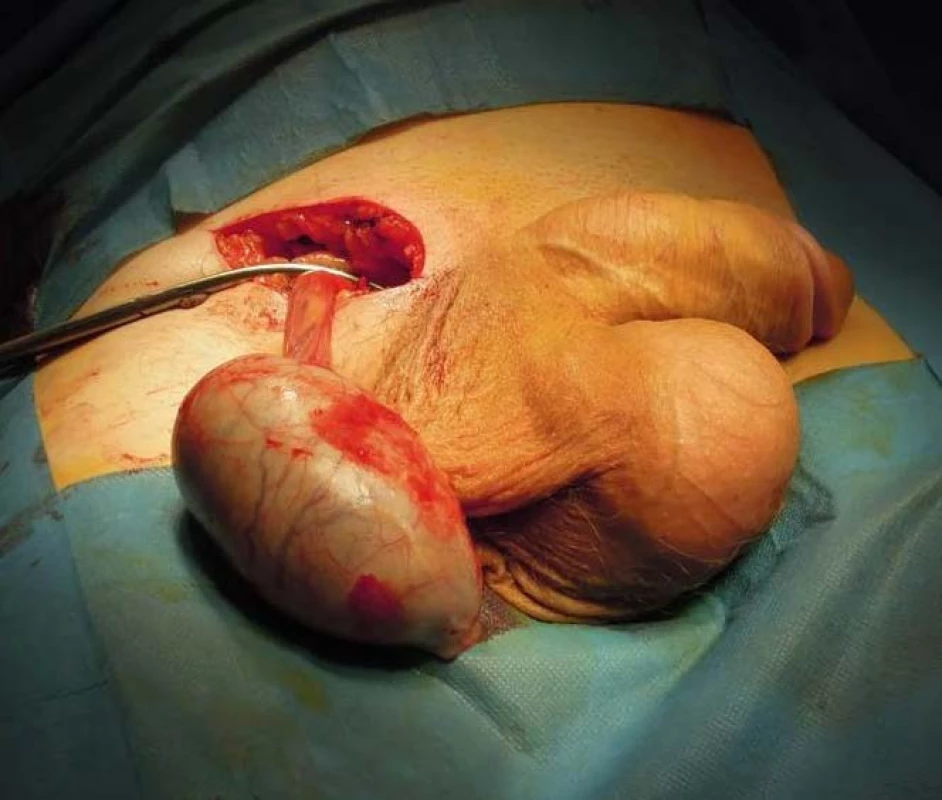
Pacient, 37let, byl na naše pracoviště odeslán ambulantním urologem, kterého vyhledal pro půlroku trvající nebolestivé zvětšování obou varlat. Pacient byl bradypsychický, návštěvu lékaře odkládal a obával se jí i přes pozitivní rodinnou anammézu – otec prodělal orchiektomii a chemoterapii pro seminom varlete vlevo ve 41 letech. V osobní anamnéze bez interních onemocnění, bez trvalé medikace. Fyzikální vyšetření odhalilo zvětšená, kamenně tuhá varlata (obrázek 1), USG vyšetření prokázalo objemné tumorózní infiltrace – vpravo velikosti 8,7×8 cm s mapovitými hypoechogenitami, naproti tomu vlevo velikosti 8×7 cm s difuzními zrnitými hyperechogenitami a odlišnou vaskularizací (obrázek 2) – dle toho radiolog soudil na dva odlišné histologické typy. Pacient si před nástupem k hospitalizaci přál provedení kryoprezervace spermatu, byl proto odeslán do IVF centra, avšak provedený spermiogram prokázal azoospermii. Vstupně provedeno CT vyšetření břicha a hrudníku, jenž odhalilo paraaortální lymfadenopatii vlevo velikosti 9×5×4 cm (obrázek 3), bez dalšího patologického nálezu. Odebrány tumor markery – AFP v normě, hCG 19 mIU/ml, LDH nebylo k dispozici. Pacient byl poučen o nutnosti neodkladné operační revize obou varlat s pravděpodobnou bilaterální radikální orchiektomií, s níž souhlasil. Revize odhalila kompletní infiltraci obou varlat tumorem maligního vzhledu (obrázek 4), proto byla provedena bilaterální radikální orchiektomie (obrázek 5). Resekční výkon pro anatomické poměry a velikost nádorů nebyl možný. Operační výkon proběhl bez komplikací, v pooperačním období bez zvláštností, drény odstraněny druhý pooperační den, následujícího dne byl pacient propuštěn z hospitalizace.
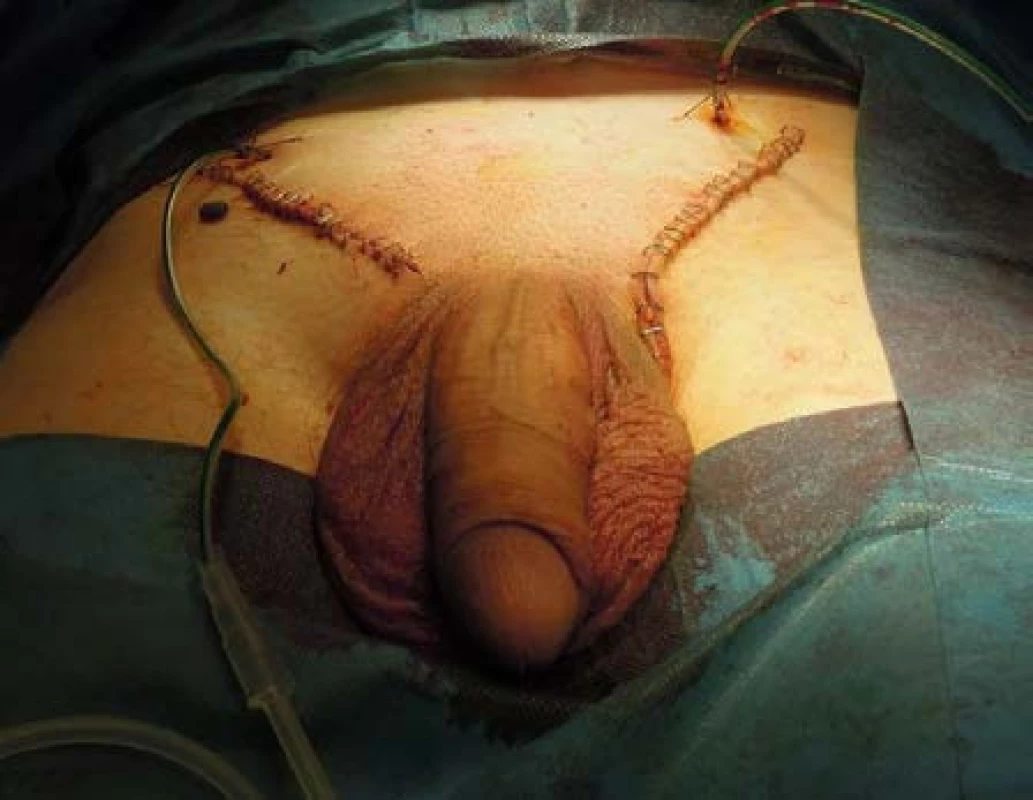
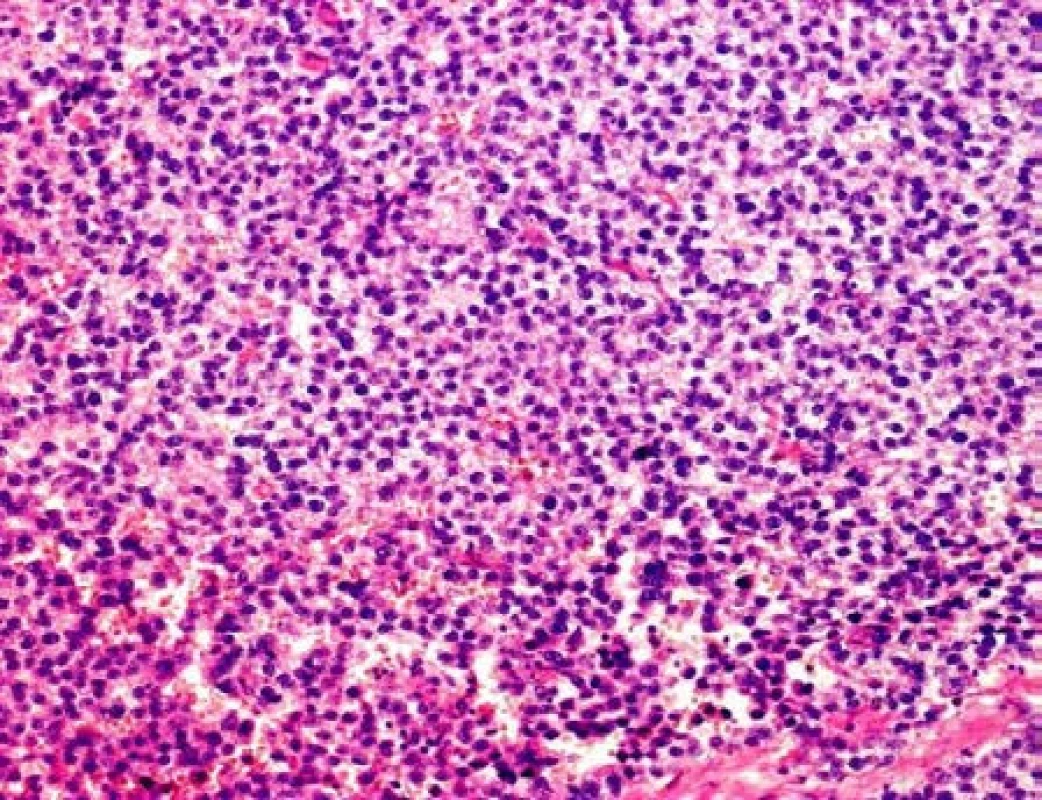
Histologické vyšetření vyvrátilo předpoklad radiologa, jelikož byl popsán bilaterální klasický seminom varlete (obrázek 6). Vpravo s prorůstáním do tunica albuginea a nadvarlete, bez zjevné angioinvaze. Tunica vaginalis a semenný provazec bez nádoru – pT1. Vlevo s prorůstáním do nadvarlete a šířením až do semenného provazce – pT3. Při ambulantní kontrole byl pacient bez obtíží, operační rány zhojeny per primam. Staging onemocnění stanoven pT3N3M0,SX. Klinické stadium II.
K další léčbě byl pacient odeslán na onkologické oddělení, kde byly podány celkem tři série adjuvantní chemoterapie BEP (bleomycin, etopozid, cisplatina). Dle kontrolního CT vyšetření s měsíčním odstupem patrna výrazná regrese lymfadenopatie, tumor markery v normě. Dle PET vyšetření po třech měsících od ukončení chemoterapie bez aktivního rezidua. Radioterapie tedy nebyla indikována. Pacient je dispenzarizován ambulantním urologem, u něhož také probíhá substituční léčba testosteronem, na kontroly dochází pravidelně. Celkově je bez obtíží, hladiny onkomarkerů v normě. Remise trvá zatím necelé dva roky.
DISKUZE
Jak je výše uvedeno, mohou být bilaterální nádory varlat synchronní nebo metachronní. První skupina je zastoupena méně často a tvoří asi 20–30 %. Ve druhé skupině pacientů vznikají nádory varlat ve větších časových intervalech, ale přibližně v 50 % případů do pěti let (11). Nemocní postižení nádorem varlete mají větší pravděpodobnost nádorového onemocnění varlete druhého, solitárního. Při bilaterálním nádoru varlete je otázkou, zda se jedná o dva na sobě skutečně nezávislé nádory, anebo jde o metastázu nádoru z jednoho varlete do druhého. Pokud jsou obě varlata postižena stejným typem nádoru, bývá to až v 75 % seminom. Přibližně v 5 % se při unilaterálním nádoru varlete prokáže výskyt intratubulární neoplazie v kontralaterálním varleti (11). Pacienti po bilaterální orchiektomii či orchiektomii solitárního varlete jsou neplodní, mohou trpět erektilní dysfunkcí, jsou vystaveni nutnosti doživotní hormonální substituce, a s tím ruku v ruce jdoucími psychologickými problémy (12). Záchovný chirurgický výkon vede k zachování produkce androgenů a k udržení normálního hormonálního prostředí (13).
ZÁVĚR
Bilaterální nádor varlete se synchronním výskytem je raritním nálezem, standardem léčby je provedení resekčního výkonu, pokud to anatomické poměry dovolí. Každý pacient s tímto onemocněním vyžaduje pečlivý a individuální přístup. Častá je korelace těchto nádorů s předchozím kryptorchizmem v anamnéze. I když je pacientů s tímto onemocněním relativně málo, dobrou diagnostikou a léčbou mají většinou vynikající prognózu. V pooperačním průběhu je nutné zabránit hormonálnímu deficitu a v důsledku toho dalšího poklesu kvality života. Tyto pacienty je třeba pečlivě a dlouhodobě sledovat.
Došlo: 29. 7. 2015
Přijato: 7. 11. 2015
Kontaktní adresa:
MUDr. Petr Skála
Klinika urologie a robotické chirurgie
Univerzita Jana Evangelisty Purkyně,
Masarykova nemocnice v Ústí nad Labem,
Krajská zdravotní a.s.
Sociální péče 12a,
401 13 Ústí nad Labem
e-mail: petr.skala@kzcr.eu
Střet zájmů: žádný
Prohlášení o podpoře: Zpracování článku nebylo podpořeno žádnou společností.
Sources
1. Kawaciuk I. Nádory varlat. Urologie, vydání 2. Praha: Galén 2009; 408–421.
2. Uroweb.cz. Nádory varlat. Věkově specifická incidence a mortalita [online]. http://www.uroweb.cz/ index.php?pg=dg-nadory-varlat-epidemiologie-ceska-republika--vekove-specificka-incidence-mortalita
3. Uroweb.cz. Nádory varlat. Vývoj incidence a mortality v čase [online]. http://www.uroweb.cz/index. php?pg=dg-nadory-varlat-epidemiologie-ceska-republika-vyvoj-incidence-mortalita
4. Dvořáček J, Babjuk M, et al. Nádory varlat. Onkourologie, vyd. 1. Praha: Galén 2005; 471–511.
5. Holzbeierlein M, Sogani PC, Sheinfeld. „Histology and clinical outcomes in patients with bilateral testicular germ cell tumors: the Memorial Sloan Kettering Cancer Center experience 1950 to 2001.“ The Journal of urology 169.6 (2003): 2122–2125.
6. Che M, Tamboli P, Ro JY, et al. „Bilateral testicular germ cell tumors.“ Cancer 95.6 (2002): 1228–1233.
7. Abrahámová J, Povýšil C, Dušek L, et al. Nádory varlat, vyd. 1. Praha: Grada 2008; 97–112.
8. Hlavička M, Schraml J, Broul M, et al. Germinální tumor varlete u nespolupracujícího pacienta. Ces Urol, 2012; 16 : 188–192.
9. Schraml J, Novák J, Milota J, et al. Seminom abdominálně retinovaného varlete. Ces Urol, 2001; 3 : 44–47.
10. Albers P, Albrecht W, Algaba F, et al. European Association of Urology. EAU guidelines on testicular cancer: 2015 updates.
11. Horňák M, Maťoška J. Nádory testis, diagnostika a liečba. Veda 1995; 24–25, 212–214.
12. Heidenreich A, et al. „Testis-preserving surgery in bilateral testicular germ cell tumours“. British journal of urology 79.2 (1997): 253–257.
13. Heidenreich A, et al. „A conservative approach to bilateral testicular germ cell tumors“. The Journal of urology 153.1 (1995): 10–13.
Labels
Paediatric urologist Nephrology UrologyArticle was published in
Czech Urology

2015 Issue 4
-
All articles in this issue
- INFIKOVANÁ CYSTA ZPŮSOBUJÍCÍ MECHANICKÝ SYNDROM JAKO KOMPLIKACE RENÁLNÍHO KARCINOMU
- LAPAROSKOPICKÁ RESEKCE LEIOMYOMU TRIGONA MOČOVÉHO MĚCHÝŘE
- LÉČBA LOKALIZOVANÉHO A LOKÁLNĚ POKROČILÉHO KARCINOMU PROSTATY Z POHLEDU UROLOGA A RADIAČNÍHO ONKOLOGA
- BUNĚČNÉ MODELY CHEMOREZISTENCE UROTELIÁLNÍHO KARCINOMU
- ODVOZENÍ A CHARAKTERIZACE BUNĚČNÉHO MODELU MULTILÉKOVÉ REZISTENCE UROTELIÁLNÍHO KARCINOMU
- RADIAČNÍ ZÁTĚŽ PACIENTŮ PODSTUPUJÍCÍCH PERKUTÁNNÍ NEFROLITOTRYPSI NA UROLOGICKÉM ODDĚLENÍ NEMOCNICE ČESKÉ BUDĚJOVICE
- SEDMILETÉ ZKUŠENOSTI S APLIKACÍ RÁZOVÝCH VLN U MUŽŮ S INDURATIO PENIS PLASTICA (IPP)
- SYNCHRONNÍ BILATERÁLNÍ SEMINOM VARLETE
- Czech Urology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- SEDMILETÉ ZKUŠENOSTI S APLIKACÍ RÁZOVÝCH VLN U MUŽŮ S INDURATIO PENIS PLASTICA (IPP)
- INFIKOVANÁ CYSTA ZPŮSOBUJÍCÍ MECHANICKÝ SYNDROM JAKO KOMPLIKACE RENÁLNÍHO KARCINOMU
- SYNCHRONNÍ BILATERÁLNÍ SEMINOM VARLETE
- LÉČBA LOKALIZOVANÉHO A LOKÁLNĚ POKROČILÉHO KARCINOMU PROSTATY Z POHLEDU UROLOGA A RADIAČNÍHO ONKOLOGA
