Infekce způsobené netyfovými sérovary salmonel na Klinice infekčních chorob
Fakultní nemocnice Brno v letech 2011–2013 – retrospektivní studie
Infections caused by non-Typhi serovars of Salmonella at the
Infectious Diseases Clinic of the University Hospital Brno in 2011–2013
Introduction:
The aim of the study is to describe the basic clinical, laboratory, and microbiological characteristics in adult patients with salmonellosis hospitalized at the Infectious Diseases Clinic of the University Hospital Brno in 2011–2013.
Materials and methods:
A retrospective analysis of clinical and laboratory parameters of 161 patients hospitalized at the Infectious Diseases Clinic of the University Hospital Brno from 1 January 2011 to 31 December 2013.
Results:
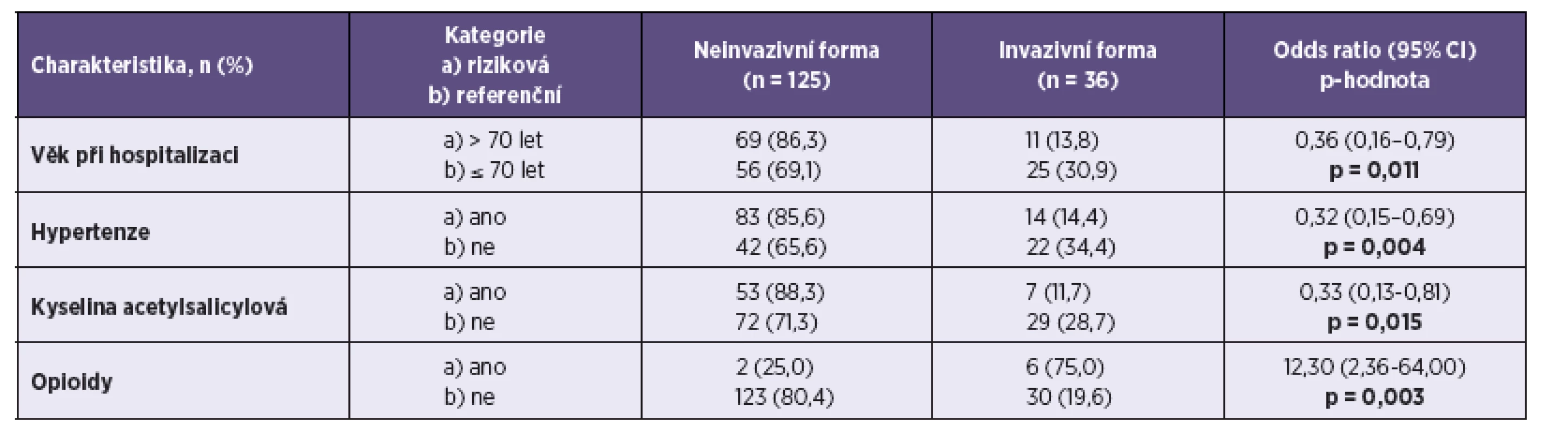
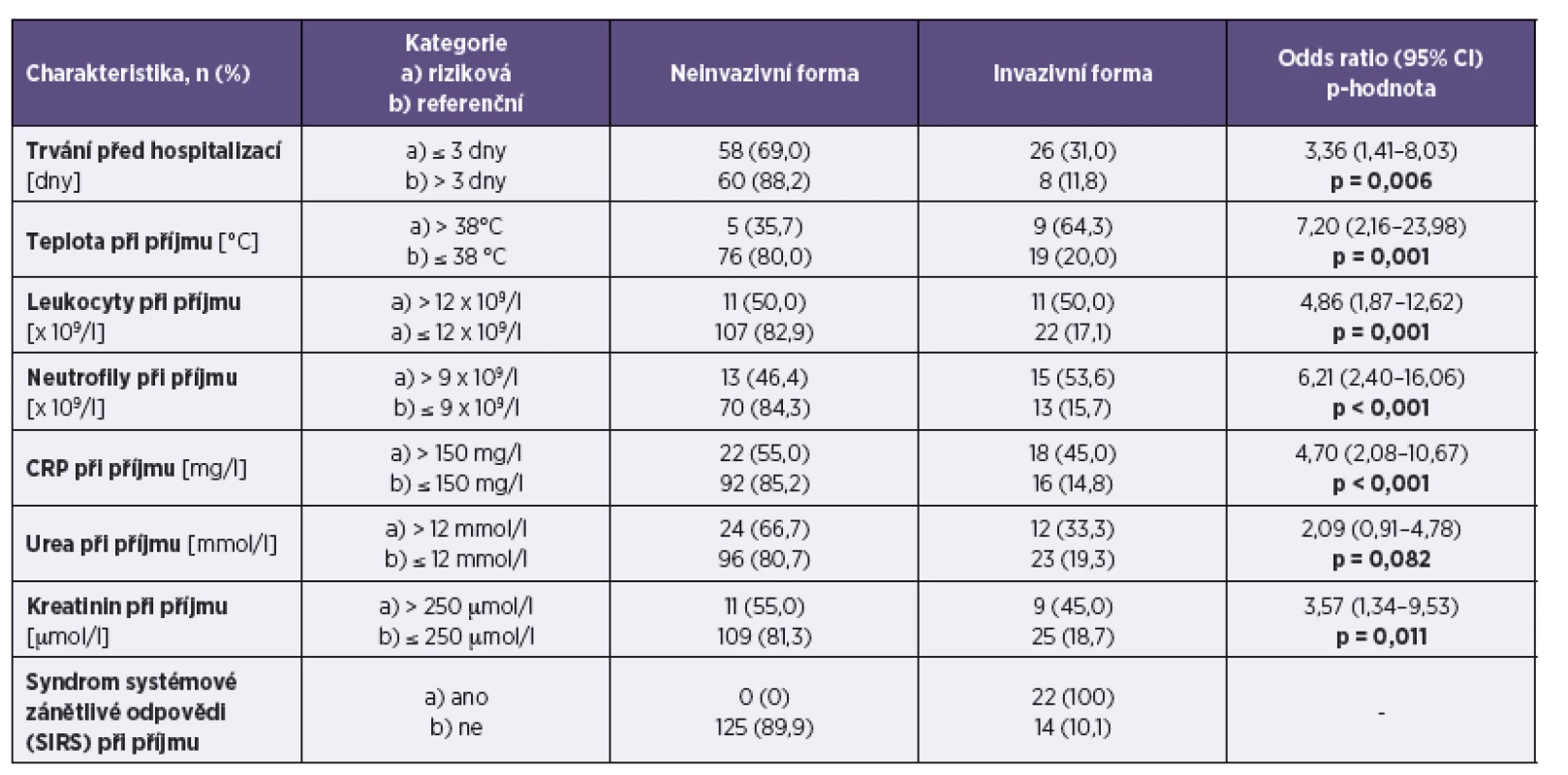
Invasive salmonellosis was seen in 22.4 % of the study group. The overall lethality rate reached 3.1 %. Treatment with antibiotics was used in 93.8% of patients. Transient mild to moderate leukocytopenia was reported in 4.3 % of patients and thrombocytopenia in 9.3% of patients. Transient changes in white blood cells as well as in the thrombocyte count were not clinically important. Long-term treatment with proton pump inhibitors is a risk factor for salmonellosis (p = 0.128), but not for invasive salmonellosis. Long-term use of opioids (p = 0.003) and/or acetylsalicylic acid (p = 0.015) is a risk factor for invasive salmonellosis. Other risk factors for invasive disease are: age over 70 years (p = 0.011), arterial hypertension (p = 0.004), disease duration of less than three days (p = 0.006), serum creatinine level above 250 μmol/l (p = 0.01), peripheral leucocyte count above 12 x 109/l (p=0.001), and body temperature above 38 °C (p = 0.001). Hypokalemia does not represent a risk factor for invasive salmonellosis.
Conclusions:
Aged patients on long-term opioids or acetylsalicylic acid, with disease duration of less than three days, and meeting the criteria for systemic inflammatory response syndrome are at the highest risk for invasive salmonellosis. Empirical antibiotics are prescribed too often and the treatment is not properly de-escalated.
Keywords:
almonellosis – antibiotic resistance – sepsis – carriage
:
P. Polák 1,2; M. Vrba 3; Z. Bortlíček 4; J. Juránková 3,5; M. Freibergerová 1; P. Husa 1,2; J. Kamelander 6; M. Dastych 1
:
Lékařská fakulta Masarykovy univerzity Brno
1; Klinika infekčních chorob, Fakultní nemocnice Brno
2; Oddělení klinické mikrobiologie, Fakultní nemocnie Brno
3; Ústav biostatistiky a analýz, Masarykova univerzita Brno
4; Katedra laboratorních metod, Lékařská fakulta Masarykovy univerzity Brno
5; Oddělení klinické hematologie, Fakultní nemocnice Brno
6; Oddělení klinické biochemie, Fakultní nemocnice Brno
7
:
Epidemiol. Mikrobiol. Imunol. 63, 2014, č. 4, s. 289-296
:
Review articles, original papers, case report
Cíl práce:
Posoudit základní klinické, laboratorní a mikrobiologické charakteristiky dospělých pacientů se salmonelózou hospitalizovaných na Klinice infekčních chorob Fakultní nemocnice Brno v letech 2011–2013.
Materiál a metodiky:
Retrospektivní analýza klinických a laboratorních parametrů 161 pacientů hospitalizovaných na Klinice infekčních chorob Fakultní nemocnice Brno od 1. 1. 2011 do 31. 12. 2013.
Výsledky:
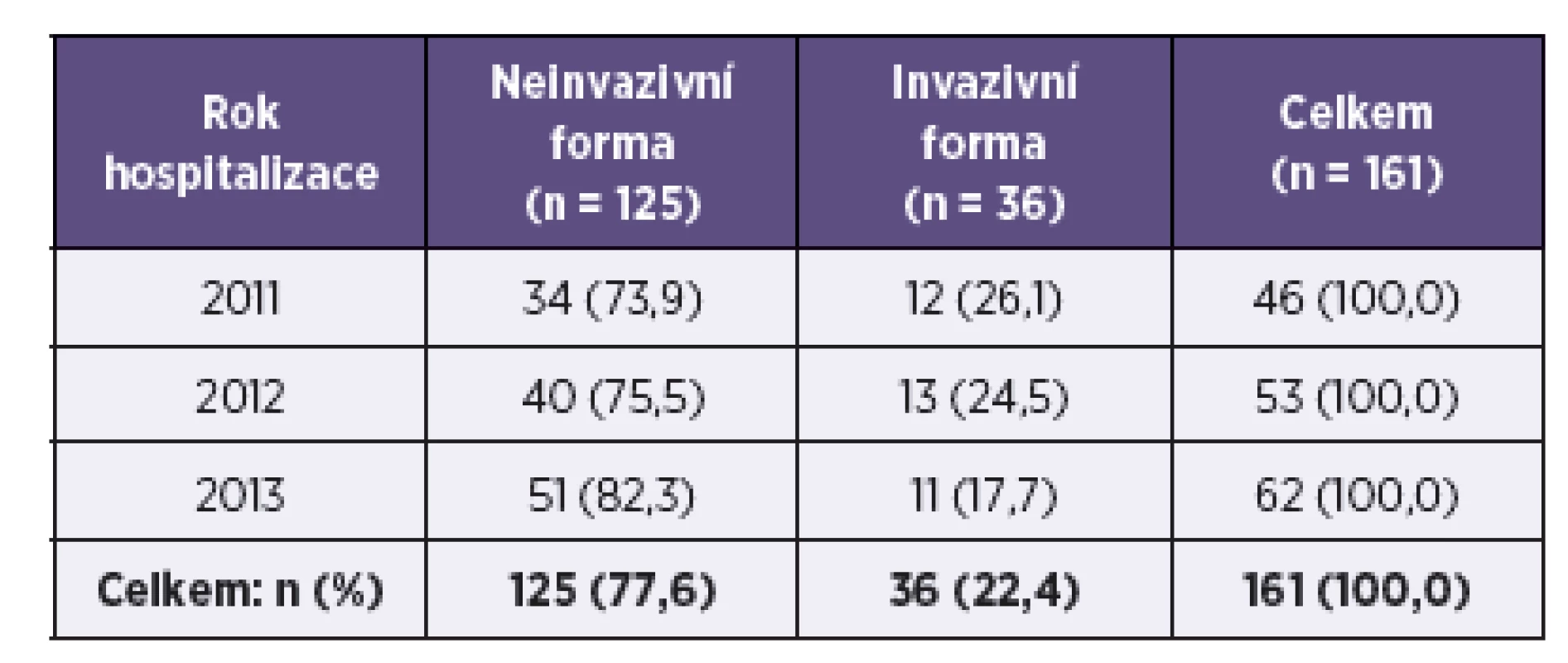
Invazivní forma salmonelózy byla pozorována u 22,4 % souboru. Celková letalita byla 3,1 %. Antibiotiky bylo léčeno 93,8 % pacientů. Přechodná lehká až střední leukocytopenie byla přítomna u 4,3 % a trombocytopenie u 9,3 %pacientů. Transientní leukocytopenie a trombocytopenie nebyly ve studovaném souboru klinicky významné. Užívání inhibitorů protonové pumpy představuje rizikový faktor pro rozvoj salmonelózy (p = 0,128), není však rizikovým faktorem pro invazivní formu onemocnění. Rizikový faktor pro invazivní formu salmonelózy představuje dlouhodobé užívání opioidů (p = 0,003) a kyseliny acetylosalicylové (p = 0,015). Mezi další rizikové faktory pro rozvoj invazivního onemocnění patří: věk nad 70 let (p = 0,011), arteriální hypertenze (p = 0,004), trvání onemocnění méně než 3 dny (p = 0,006), hodnota kreatininu v séru nad 250 μmol/l (p = 0,01), počet leukocytů v periferní krvi nad 12 x 109/l (p = 0,001) a tělesná teplota nad 38 °C (p = 0,001). Hypokalémie nepředstavuje rizikový faktor pro rozvoj invazivní formy salmonelózy.
Závěry:
Invazivní formou salmonelózy jsou ohroženi především starší jedinci dlouhodobě užívající opioidy nebo kyselinu acetylosalicylovou, s trváním onemocnění 1–3 dny a splňující kritéria syndromu systémové zánětlivé odpovědi. Empirická antibiotická terapie je indikována příliš často a není adekvátně deeskalována.
Klíčová slova:
salmonelóza – rezistence k antibiotikům – sepse – nosičství
ÚVOD
Salmonelózy (nákazy způsobené netyfovými sérovary salmonel, NTS) patří celosvětově, Českou republiku nevyjímaje, mezi nejčastější antropozoonózy. Zdrojem je hlavně drůbež (46 %) a vepř domácí (16 %). Celosvětově je nejčastějším původcem Salmonella Enteritidis (asi v 65 % případů) a S. Typhimurium (12 %) [8, 10, 12, 26, 35]. Vyšší riziko nákazy člověka je při snížené aciditě žaludeční kyseliny (užívání inhibitorů protonové pumpy, alimentární nákaza mlékem či mléčnými výrobky), při jakékoli poruše imunitního systému, při nákaze lidským virem imunitní nedostatečnosti, u diabetiků, malnutričních jedinců a v extrémních věkových skupinách [10, 12, 15]. Inkubační doba závisí na infekční dávce a na imunitním stavu hostitele a pohybuje se mezi 6 hodinami a 5–6 dny. Infekce se může projevit 5 způsoby:
- dlouhodobé nosičství,
- gastroenteritida,
- enteritida s febriliemi,
- bakteriémie,
- extraintestinální manifestace [1, 6, 13, 35, 40].
Invaze mimo gastrointestinální trakt se pozoruje asi u 5 % pacientů. V průmyslových zemích se prevalence invazivní formy NTS odhaduje na 1/100 000 obyvatel. Nejčastěji se jedná o bakteriémii, osteomyelitidu, meningitidu, endokarditidu, artritidu, močovou infekci či pneumonii. Mortalita se v těchto případech udává 33–40% [10, 12, 15]. U imunokompromitovaných dochází k častým relapsům v důsledku intracelulární perzistence salmonel, proto je v léčbě nutno užít antibiotika s průnikem do buněk [15, 28]. Naopak dlouhodobé vylučování salmonel ve stolici (tzv. nosičství) je pozorováno u méně než 1 % infikovaných jedinců [34].
Počet závažných případů NTS v posledních letech narůstá v důsledku rezistence salmonel k antibiotikům. Podle studie Centra pro kontrolu a prevenci infekcí (CDC, Center for Disease Control and Prevention) provedené ve Spojených státech amerických v letech 2005–2006 vykazovalo 84 % kmenů NTS fenotyp mnohonásobné rezistence k antibiotikům (Multi-Drug-Resistance, MDR; definován jako rezistence alespoň k jednomu preparátu ze tří různých skupin antimikrobních přípravků) [23]. Výskyt MDR fenotypu NTS se v Evropě odhaduje na 15–28 % [43]. Celosvětově narůstá procento NTS produkujících širokospektré betalaktamázy (ESBL – extended spectrum beta-lactamases) – především ve velkochovech zvířat. Karbapenemázy byly již prokázány i u S. enterica, a to i ve velkochovech zvířat, odkud se rychle šíří v okolí (trusem, hlodavci, migrujícím ptactvem) [4, 8, 24, 25, 39, 41, 42]. V roce 2012 registroval Státní zdravotní ústav České republiky 18 epidemií salmonelózy – všechny byly způsobeny S. Enteritidis [42]. Ze všech výše vyjmenovaných důvodů je nezbytné dlouhodobě sledovat epidemiologii salmonelóz, ale rovněž je nutno průběžně upravovat terapeutické algoritmy a stereotypy. V posledních 10 letech jsou studie zabývající se NTS pouze epidemiologické, klinické aspekty chybí. Autoři předkládají výsledky 3leté retrospektivní studie průběhu salmonelózy na Klinice infekčních chorob (KICH) Fakultní nemocnice (FN) Brno v letech 2011–2013.
Cíl práce
Cílem práce je zhodnotit průběh nákaz NTS a jejich léč-bu u dospělých pacientů léčených na Klinice infekčních chorob (KICH) Fakultní nemocnice (FN) Brno a ze získaných výsledků vytvořit aktualizovaná doporučení pro léčbu salmonelóz.
MATERIÁL A METODY
Jedná se o retrospektivní studii u dospělých pacientů (na KICH nejsou léčeny děti). Sběr dat probíhal pomocí vyhledávání v nemocničním informačním systému na základě kódu A020 mezinárodní klasifikace nemocí. Do studie byli zařazeni pacienti s mikrobiologicky verifikovanou salmonelózou v období od 1. 1. 2011 do 31. 12. 2013. U všech pacientů byly studovány vstupní charakteristiky: pohlaví, věk, závažné komorbidity, konkomitantní terapie inhibitory protonové pumpy, inhibitory cyklooxygenázy a opioidy, tělesná teplota a doba trvání příznaků. Dále byly studovány laboratorní parametry při přijetí do nemocnice. Zvláště byli hodnoceni pacienti s projevy invazivní infekce – pacienti splňující kritéria syndromu systémové zánětlivé odpovědi (tělesná teplota nad 38 °C nebo pod 36 °C, tachykardie nad 100/min, tachypnoe nad 20/min a počet leukocytů v periferní krvi nad 12 x 109/l nebo pod 4 x 109/l; při splnění dvou a více těchto parametrů splňoval pacient kritéria syndromu systémové zánětlivé odpovědi) a/nebo s elevací prokalcitoninu v séru (nad 0,5 ng/ml) či pozitivním hemokultivačním vyšetřením. U všech pacientů byla sledována doba hospitalizace, antibiotická léčba a její délka a rozvoj komplikací přímo souvisejících se salmonelózou nebo s použitou léčbou. Při mikrobiologicky dokumentovaném vylučování salmonel ve stolici déle než 4 týdny byl stav hodnocen jako dlouhodobé nosičství, při vylučování salmonel ve stolici déle než 1 rok se jednalo o chronické nosičství. Za účelem statistického vyhodnocení byli pacienti rozděleni do dvou podskupin podle průběhu onemocnění:
- pacienti s neinvazivní formou salmonelové infekce,
- pacienti s invazivní formou salmonelové infekce.
Počty pacientů hospitalizovaných v jednotlivých letech s danou formou onemocnění jsou prezentovány v tabulce 1.
Statistická metodika
Kategoriální proměnné jsou prezentovány pomocí četností výskytu jednotlivých kategorií a příslušného procentuálního zastoupení. Spojité proměnné jsou sumarizovány pomocí popisné statistiky, konkrétně mediánu, minima a maxima. Statistická významnost rozdílů ve spojitých charakteristikách mezi invazivní a neinvazivní formou onemocnění byla stanovena pomocí Mannova-Whitneyho testu. Souvislosti mezi vstupními charakteristikami pacientů a formou onemocnění hodnotí odds ratio, které kvantifikuje šanci na výskyt invazivní formy onemocnění v rizikové kategorii vůči referenční kategorii. Odhad je doplněn 95% intervalem spolehlivosti a příslušnou p-hodnotou. Vzhledem ke statisticky významnému rozdílu ve věku mezi pacienty s různou formou onemocnění, byly výsledné poměry šancí (odds ratio) adjustovány na věk pacienta při přijetí, pro zjištění vlivu hodnoceného parametru na průběh onemocnění po zohlednění rozdílného věku při přijetí.
VÝSLEDKY
Souhrnné charakteristiky souboru jsou uvedeny v tabulce 2.
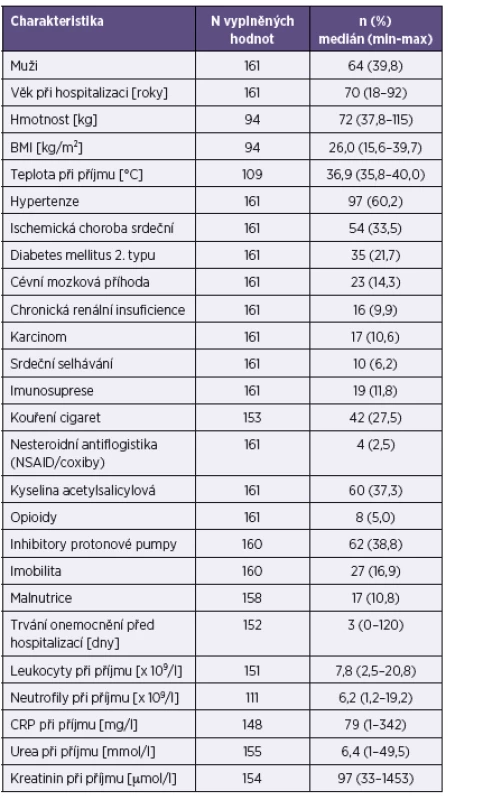
Invazivní forma onemocnění podle stanovené definice se vyskytovala u 22,4 % pacientů. Souhrnná letalita dosahovala 3,1 %. Bakteriémie byla dokumentovaná v 1,2 %. Dlouhodobé vylučování salmonel ve stolici bylo pozorováno u 6,8 % pa-cientů. Transientní nekomplikovaná leukopenie se vyskytla u 4,3 % souboru a transientní nekomplikovaná trombocytopenie u 9,3 % souboru. S výskytem invazivní formy salmonelózy statisticky významně korelují následující faktory: věk nad 70 let, přítomnost arteriální hypertenze, trvání onemocnění 3 dny a méně před přijetím do nemocnice, hodnota kreatininu v séru nad 250 µmol/l, počet leukocytů v periferní krvi nad 12 x 109/l a tělesná teplota nad 38,0 °C. Empirickou antibiotickou terapií bylo ve sledovaném souboru léčeno 92,8 % pacientů s neinvazivní formou onemocnění a 97,2 % pacientů s invazivní formou onemocnění. Průměrná doba antibiotické terapie byla 8,1 dne ve skupině s neinvazivním onemocněním a 9,7 dne u pacientů s invazivním onemocněním. Postantibiotická kolitida způsobená Clostridium difficile se vyskytla u 9 pacientů (5,6 %). Orgánové komplikace salmonelózy nebyly pozorovány.
Podskupina pacientů s invazivním onemocněním
Průměrná doba hospitalizace pacientů s invazivním onemocněním (n = 36) činila 8,6 dnů (medián 6,0). U jedné pacientky vedlo onemocnění k mylné diagnóze apendicitidy. U jednoho pacienta se vyskytla klinicky nevýznamná enteroragie. U 3 pacientů byly současně přítomny další významné komorbidity (1krát sepse způsobená Staphylococcus aureus, 1krát endokarditida způsobená blíže neurčenými grampozitivními bakteriemi a 1krát multiorgánové selhání s fatálním vyústěním). Akutní renální selhání se vyskytlo u 11 pacientů (30,6 %), u 3 z nich byla nutná alespoň jedna hemodialyzační léčba; u 2 z nich byla již dříve dokumentována chronická renální insuficience (retrospektivně hodnoceno bylo akutní renální selhání definováno jako vzestup hodnot kreatininu v séru na více než 1,5násobek dlouhodobých hodnot). Trombocytopenie se vyskytla u 6 pacientů (16,7 %), ve 2 případech pouze mírná s hodnotami nad 100,0 x 109/l; u 4 jedinců těžší trombocytopenie s hodnotami pod 100,0 x 109/l. Během léčby došlo u všech jedinců k rychlé úpravě počtu trombocytů k normě bez dalších komplikací. Leukopenie nebyla v tomto souboru pozorována. U 16 pacientů (44,4 %) se počet leukocytů v periferní krvi pohyboval v referenčním rozmezí 4,0–10,0 x 109/l. Průkaz salmonel v hemokulturách byl zaznamenán pouze u 2 pacientů; hemokultivační vyšetření však nebyla rutinně prováděna. Mikrobiologicky převažoval sérovar Salmonella Enteritidis (22 záchytů, 61,1 %), dále Salmonella Typhimurium (7 záchytů, 19,4 %; z toho 1krát S. Typhimurium monofázická a 1krát kmen produkující širokospektré betalaktamázy typu ESBL). Ve dvou případech byla diagnostikována nákaza S. infantis a vždy v jednom případě S. Mbandaka a S. Java. Ve třech případech nebyl kmen salmonel dourčen. Dlouhodobé vylučování salmonel ve stolici bylo pozorováno u 2 pacientů – jednalo se o 79letého pacienta dlouhodobě léčeného prednisonem pro chronickou obstrukční plicní nemoc a o 72letou ženu s chronickým srdečním selháváním, ischemickou chorobou srdeční a chronickou renální insuficiencí, u které se následně rozvinul syndrom multiorgánového selhání s fatálním vyústěním.
Použitá terapie
Antibiotiky bylo léčeno 35 pacientů (97,2 %). V terapii byly u 12 pacientů použity cefalosporiny III. generace (33,3 %), u 17 pacientů metronidazol (47,2 %), u 15 pacientů kotrimoxazol (41,7 %) a u 2 pacientů aminopeniciliny. Rifaximin byl použit u 5 pacientů (13,9 %), vankomycin perorálně pro možnou kolitidu způsobenou Clostridium difficile u 2 pacientů a klindamycin (pro současný epidurální absces stafylokokové etiologie) a doxycyklin vždy u jednoho pacienta. Kombinovaná antibiotická terapie byla použita celkem u 24 jedinců (66,7 %). Monoterapie byla použita pouze u 11 pacientů (7krát kotrimoxazol – 19,4 %; 3krát cefalosporiny III. generace; 1krát vankomycin perorálně pro možnou kolitidu způsobenou Clostridium difficile). Průměrná délka antibiotické terapie dosahovala 9,7 dne (0,0–31,0 dnů, medián 17,5). Jeden pacient nebyl antibiotiky léčen vůbec, ačkoli splňoval kritéria syndromu systémové zánětlivé odpovědi – vstupní hodnota C-reaktivního proteinu v séru byla 18,2 mg/l (pátý den 29,9 mg/l), vstupní počet leukocytů 11,5 x 109/l (pátý den 5,5 x 109/l); hodnota prokalcitoninu v séru nebyla u tohoto pacienta stanovena, klinický stav se spontánně upravil po rehydrataci. U 2 pacientů došlo v bezprostřední souvislosti s léčbou k rozvoji kolitidy způsobené Clostridium difficile. Dva polymorbidní pacienti svému komplikovanému onemocnění podlehli (letalita 5,6 %).
Podskupina pacientů s neinvazivním onemocněním
Ve skupině pacientů s neinvazivní formou onemocnění užívalo 11 pacientů (8,8 %) dlouhodobou imunosupresivní léčbu; 2 pacienti byli po splenektomii, u jednoho byla zjištěna kongenitální asplenie; jedna pacientka měla deficit humorální imunity s nutností pravidelné substituce imunoglobulinů a jeden pacient byl léčen pro myelodysplastický syndrom. Průměrná doba hospitalizace činila 9,0 dnů (medián 4,0 dny). U 11 pacientů se vyskytla klinicky nevýznamná enteroragie (8,8 %). U tří pacientů byly přítomny laboratorní projevy mírné pankreatitidy; u 3 jedinců se během hospitalizace vyvinula bronchopneumonie; u 2 pacientů byly při přijetí přítomny známky počínajícího ilea tenkého střeva; u dvou pacientů se v úvodu vyskytly závažné poruchy srdečního rytmu (1krát nutnost kardiopulmocerebrální resuscitace a 1krát nutnost akutní implantace trvalého kardiostimulátoru). Akutní renální selhání se vyskytlo u 15 pacientů (12,0 %), u 3 z nich byla nutná alespoň jedna hemodialyzační léčba. U pacientů léčených hemodialýzou byly vždy přítomny závažné komorbidity (diabetes mellitus, 1krát chronická renální insuficience, ischemická choroba srdeční). Trombocytopenie se vyskytla u 9 pacientů (7,2 %), u 7 z nich mírná s hodnotami nad 100,0 x 109/l (77,8 %)a u 2 jedinců těžší (s hodnotami pod 100,0 x 109/l; 22,2 %). Během léčby došlo u všech jedinců k rychlé úpravě počtu trombocytů k normě bez dalších komplikací. U 7 pacientů (5,6 %) byla pozorována mírná transientní leukopenie (s hodnotami nad 2,5 x 109/l).
Mikrobiologicky převažoval sérovar Salmonella Enteritidis (84 záchytů; 67,2 %), dále Salmonella Typhimurium (14 záchytů, z toho 1krát monofázická salmonela; 11,2 %), S. Infantis a S. Agona vždy 4 případy,S. Indiana – 2 případy,S. Mikawasima – 2 záchyty, jeden kmen producent širokospektré betalaktamázy typu ESBL; a vždy v jednom případě S. Stanley, S. Bareilly, S. Livingstone,S. Ohio,S. Mbandaka, S. Derby, S. Corvallis a S. Coeln. V sedmi případech nebyl sérovar salmonel dourčen. Dlouhodobé vylučování salmonel ve stolici bylo pozorováno u 11 pacientů – 6krát se jednalo o sérovar Salmonella Enteritidis, 2krát o salmonely skupiny B a vždy 1krát o salmonelu skupiny C, Salmonella Mbandaka a 1krát o blíže neurčený kmen. U jednoho pacienta probíhala současně i kampylobakterióza – průběh byl však nekomplikovaný.
Antibiotická léčba byla použita u celkem 116 pacientů (92,8 %); pouze 9 pacientů bylo léčeno symptomaticky. Průměrná doba antibiotické terapie byla 8,1 dne (medián 7 dnů; rozptyl hodnot 4,0–18,0). Nejčastěji byl použit kotrimoxazol (81 pacientů, 64,8 %), rifaximin (28 jedinců, 22,4 %), metronidazol (22 jedinců, 17,6 %) a cefalosporiny III. generace (17 jedinců, 13,6 %). U pěti pacientů byla k léčbě použita fluorochinolonová antibiotika, u tří chloramfenikol a vždy u jednoho aminopenicilin, tetracyklin, aminoglykosid, piperacilin/tazobaktam nebo makrolid. Kombinovaná antibiotická terapie byla použita celkem u 38 pacientů v této podskupině (30,4 %). U 4 jedinců došlo během hospitalizace a léčby k rozvoji kolitidy způsobené Clostridium difficile – všichni byli opakovaně léčeni pro dlouhodobé vylučování salmonel ve stolici. Tři polymorbidní senioři svému onemocnění a jeho komplikacím podlehli (letalita 2,4 %).
V tabulce 3 jsou uvedeny základní demografické faktory, kardiovaskulární rizikové faktory, sledované komorbidity a terapie.
V tabulce 4 jsou uvedeny totožné charakteristiky v kategoriální škále.
DISKUSE
Pro fakt, že salmonelózu považují klinici v České republice za banální onemocnění, svědčí nedostatek klinických studií a analýz v posledních 10 letech. Černý et al. publikovali svoje pětileté zkušenosti s diagnostikou a léčbou salmonelóz na totožném pracovišti jako autoři v roce 1977 [7]. Na Slovensku publikovala podobnou práci Poracká et al. v roce 2000 [32]. Epidemiologický přehled salmonelóz během téměř desetiletého sledování publikovala Šrámová et al. [37]. V zahraniční literatuře byla v roce 2012 publikována kvalitní metaanalýza v Cochranově databázi [28].
Rozvoj invazivní formy salmonelózy je zčásti podmíněn i socioekonomickými a hygienickými faktory a věkem. V subsaharské Africe se invazivní forma salmonelózy pozoruje u 2,0–45,0 % všech salmonelových infekcí, což odpovídá prevalenci 175,0–388,0/100 000 obyvatel [12]. Významně se zde uplatňuje podvýživa, anémie (a současně nákaza malarickými plasmodiemi) a nákaza lidským virem imunitní nedostatečnosti (HIV). U těchto jedinců je rovněž pozorována vysoká mortalita, především pak u dětí do 5 let věku [15, 22, 27]. V industrializovaných zemích se prevalence invazivní formy salmonelózy odhaduje na 1,0/100 000 obyvatel a rok [22]. Letalita při bakteriémii se udává až ve 44,0 % a je výrazně vyšší v extrémních věkových skupinách [10, 15, 31]. V provedené studii dosahovala frekvence invazivní formy salmonelové infekce podle kritérií syndromu systémové zánětlivé odpovědi a/nebo elevace prokalcitoninu v séru 22,4 % a kumulativní letalita dosahovala 3,1 %. Samotná bakteriémie byla pozorována v 1,2 %, což zřejmě neodpovídá skutečnosti, neboť v prezentovaném souboru nebylo u naprosté většiny pacientů provedeno hemokultivační vyšetření, a to i když měli příznaky SIRS. Výskyt prodlouženého vylučování salmonel ve stolici byl pozorován v 6,8 % souboru. Ve studii nebyla pozorována významná souvislost diabetes mellitus, ischemické choroby srdeční, kouření cigaret, nádorového onemocnění v anamnéze ani malnutrice či imobility s rozvojem invazivní formy onemocnění. Naopak přítomnost arteriální hypertenze se po adjustaci na věk jeví jako statisticky významný rizikový faktor invazivní salmonelové infekce. Chen et al. pozorovali statisticky významnou souvislost mezi přítomností arteriální hypertenze a ischemické choroby srdeční a invazivní formou onemocnění a cévními komplikacemi salmonelóz. K posouzení možné vaskulární infekce navrhli jednoduchý skórovací systém [17, 18].
Užívání inhibitorů protonové pumpy bylo prokázáno jako rizikový faktor pro rozvoj salmonelózy, což lze vysvětlit větším množstvím přeživších salmonel v hostiteli při vyšším pH žaludeční kyseliny. V předkládané studii nebyl prokázán statisticky významný vliv užívání inhibitorů protonové pumpy na rozvoj invazivní formy onemocnění. Z toho lze v souladu s literárními prameny usuzovat, že rozvoj invazivní formy onemocnění nemusí být ovlivněn samotným množstvím patogenních mikroorganismů jako spíše jejich schopností invazivity, která se u jednotlivých sérovarů liší [1, 15, 31, 35].
Ve studii bylo prokázáno, že užívání opioidů představuje statisticky významné riziko pro invazivní formu salmonelózy. Jedním z hlavních nežádoucích účinků opioidů je zpomalení peristaltiky, současně je však dobře dokumentován imunosupresivní efekt dlouhodobé léčby opioidy [9, 11, 14, 16, 34]. Po ukončení dlouhodobé terapie opioidy pozorovali Roy et al. kratší dobu života myší a signifikantně vyšší bakteriémii po infekci salmonelami [34]. Možný vliv dlouhodobé léčby opioidy na rozvoj salmonelové infekce by zasloužil větší pozornost i v budoucím výzkumu.
Dále byl v souboru studován vliv užívání inhibitorů cyklooxygenázy na průběh onemocnění. Cyklooxygenáza (COX) je běžnou součástí enzymatické výbavy enterocytů [3, 30]. Inhibitory COX mohou být neselektivní (např. kyselina acetylosalicylová, ASA; nebo paracetamol) nebo selektivní (inhibitory COX-2, „coxiby“). Salmonelová infekce je mocným stimulem pro zvýšenou syntézu cyklooxygenázy a následně i prostanoidů, které se významně podílí na regulaci probíhající imunitní odpovědi. Bowman et al. prokázali zvýšenou expresi COX-2 mRNA v enterocytech stimulovaných salmonelami a následně i zvýšenou syntézu prostaglandinu E2 (PGE2) v monocytech a makrofázích mezenteriálních lymfatických uzlin. Selektivním inhibitorem COX-2 byla syntéza PGE2 blokována [5]. Ve studovaném souboru byla prokázána statisticky významná souvislost s užíváním ASA a invazivní formou salmonelové infekce. Počet pacientů užívajících selektivní inhibitory COX-2 byl minimální, a proto nelze jejich případný vliv na průběh onemocnění validně posoudit. Poněkud větší množství jedinců užívalo dlouhodobě blíže nespecifikovaná nesteroidní antiflogistika, ani v této skupině však nebyla pozorována statisticky významná souvislost s průběhem salmonelózy. V této souvislosti by mohlo být klinicky relevantní zabývat se možným vlivem časté aplikace paracetamolu jako antipyretika na možný rozvoj invazivní formy onemocnění.
Transientní pokles počtu leukocytů či trombocytů je u gastrointestinálních nákaz virové i bakteriální etiologie poměrně častý a zpravidla se po několika dnech spontánně restituuje. Změny v krevním obraze pozorované v tomto souboru byly vždy klinicky nevýznamné a s výjimkou 1 případu (exitus) se počet trombocytů i leukocytů upravil k normě.
V prezentované studii se potvrzuje vysoká pravěpodobnost invazivní formy onemocnění u pacientů alespoň s jedním z následujících faktorů: počet leukocytů nad 12,0 x 109/l, absolutní neutrofilie a/nebo s tělesná teplota nad 38,0 °C. Současně zvýšená hodnota kreatininu v séru (≥ 250 µmol/l) statisticky významně koreluje s výskytem invazivní formy salmonelózy, a to zvláště pokud onemocnění trvá 3 dny a méně.
Empirickou antibiotickou terapií bylo ve sledovaném souboru léčeno 92,8 % pacientů s neinvazivní a 97,2 % pacientů s invazivní formou onemocnění. Kombinovanou antibiotickou terapii obdržela třetina pacientů s neinvazivní formou onemocnění a 2/3 pacientů s invazivní formou nemoci. Mezi nejvíce používaná antibiotika patřil kotrimoxazol, cefalosporiny III. generace a metronidazol. Cefalosporiny III. generace a metronidazol byly často indikovány v kombinaci – hlavním důvodem byla snaha o širší pokrytí potenciálně patogenní intestinální mikroflóry v době před získáním prvních výsledků kultivačního vyšetření stolice na obligátní intestinální patogeny. Ostatní antibiotika (např. vankomycin, klindamycin, makrolidy) byla použita v léčbě konkomitantních jiných infekcí, jsou však pro úplnost přehledu rovněž uvedena. Průměrná doba antibiotické terapie se v jednotlivých podskupinách příliš neliší. Postantibiotická kolitida způsobená Clostridium difficile se vyskytla celkem u 9 jedinců (5,6 %). Ostatní komplikace byly vzácné. Orgánové komplikace salmonelózy (endokarditida, osteomyelitida, infekce protéz) nebyly v souboru pozorovány. Z výše uvedeného vyplývá několik závěrů: V klinické praxi je často obtížné správně indikovat empirickou antibiotickou terapii. Příčinou je nejasná diagnóza při přijetí (výsledky kultivačního vyšetření stolice na obligátně intestinální patogeny jsou dostupné v odstupu 48–72 hodin od získání biologického materiálu) a často výrazně horší klinický stav pacientů při přijetí do nemocnice než v odstupu několika málo hodin po úvodní rehydratační léčbě.
Výstupy pro praxi
V souladu s výsledky prezentované studie si autoři dovolují navrhnout následující terapeutický algoritmus. Ošetřující lékař by při rozhodování o případné antibiotické léčbě měl vzít v úvahu kombinaci následujících faktorů: Premorbidní stav pacienta (imunodeficit, přítomnost cizího tělesa v organismu, věk), jeho aktuální klinický stav (trvání onemocnění 1–3 dny, příznaky SIRS) a výsledky dalších laboratorních vyšetření (vyšší pravděpodobnost invazivní formy onemocnění při hodnotě kreatininu v séru nad 250 µmol/l; při nejasnostech hodnota prokalcitoninu v séru) na jedné straně a možná rizika empirické antibiotické léčby na straně druhé (indukce bakteriální rezistence k antibiotikům, dlouhodobé vylučování salmonel ve stolici, rozvoj kolitidy způsobené Clostridium difficile). Samotná i výrazně zvýšená hodnota C-reaktivního proteinu nepředstavuje adekvátní parametr k indikaci antibiotické léčby. Je nutné si uvědomovat dynamiku sledovaných parametrů zánětu: Normální nebo jen mírně zvýšený počet leukocytů v periferní krvi po několika dnech trvání onemocnění je jevem příznivým; v akutní fázi onemocnění (zpravidla první den) bývá naopak často přítomna výrazná leukocytóza (reakce na stresový podnět), která se po intenzivní rehydrataci nezřídka rychle upraví do referenčního rozmezí (a to i bez antibiotické léčby). Naopak vzestup hodnot CRP lze očekávat s odstupem času nutného pro jeho syntézu, což je asi 16 hodin. Proto lze při absenci známek SIRS či sepse považovat hodnotu CRP 100–200 mg/l třetí až pátý den trvání onemocnění za poměrně příznivý nález. V případě pochybností o indikaci empirické antibiotické léčby lze v odstupu 8–12 hodin opětovně vyšetřit krevní obraz, renální parametry a CRP a podle jejich dynamiky se rozhodnout. Zvláště u imunitně oslabených jedinců by měla být preferenčně použita antibiotika s intracelulárním mechanismem účinku [21].
V prezentované studii je zřejmé, že empirická antibiotická terapie je na KICH indikována příliš často. Dále se ukazuje, že je obtížné již zahájenou antibiotickou terapii deeskalovat. I v tomto bodě je třeba kritického každodenního nahlížení na trvání indikace antibiotické léčby a tuto léčbu pokud možno ukončit, dovoluje-li to klinický stav pacienta. V přehledu vypracovaném Cochranovou databází nebyl prokázán příznivý vliv podávání antibiotik na dobu trvání intestinálních projevů salmonelózy. Intestinální forma salmonelózy spontánně odezní během několika dnů – hlavní úlohou klinika je tedy nadále adekvátní hydratace a suplementace případné iontové dysbalance [28]. Tak lze zabránit další aktivaci bakteriálních genů kódujících rezistenci k antibiotikům, jejich horizontálnímu i vertikálnímu přenosu a současně se výrazně sníží pravděpodobnost postantibiotické kolitidy způsobené C. difficile [2, 29, 33, 38]. Dlouhodobé vylučování salmonel ve stolici je i u nekomplikovaných onemocnění poměrně časté a může trvat několik týdnů (tzv. nosičství v rekonvalescenci). O chronické nosičství se jedná v případě trvání vylučování salmonel déle než 1 rok. V provedené studii bylo zaznamenáno celkem 13 pacientů s dlouhodobým vylučováním salmonel ve stolici (u 9 jedinců dokumentováno trvání nosičství v délce 1–5 měsíců), z toho 3 pacienti trpěli dlouhodobým imunodeficitem. Antibiotická léčba byla použita u 10 z nich spíše jako protiepidemické opatření – v naprosté většině se jednalo o klienty zařízení dlouhodobé sociální péče. Sekvenční, nezřídka vícečetnou, antibiotickou terapii pro trvající (i asymptomatické) vylučování salmonel obdrželo celkem 5 těchto jedinců – bez objektivní indikace. Následná kolitida způsobená C. difficile se vyskytla u 4 z nich. Léčba antibiotiky u dlouhodobého nosičství není podle současných znalostí paušálně indikována [28]. V tomto případě by teoreticky bylo možno vyzkoušet opomíjenou fágoterapii (validní klinické studie však dosud nejsou k dispozici). Přípravky s fágem schopným cíleně napadat a ničit salmonely jsou volně dostupné v lékárnách v zemích bývalého Sovětského svazu (centrem výzkumu je Eliavův institut v gruzínském Tbilisi), v našich podmínkách však v současnosti nepatří k léčebným standardům [19, 36]. Za hlavní limitaci předkládané studie považují autoři retrospektivní a monocentrický sběr dat.
ZÁVĚR
V České republice nebyla v posledních 10 letech publikována obdobná studie. Autoři názorně demonstrují základní klinické a laboratorní charakteristiky pacientů se salmonelózou, současné principy léčby a vyvozují konsekvence pro každodenní klinickou praxi a racionální použití antibiotik. Bylo by přínosné získat obdobná data i z jiných pracovišť v ČR.
Poděkování
Autoři děkují za cennou konzultaci panu doc. RNDr. Romanu Pantůčkovi, Ph.D. z Ústavu experimentální biologie Přírodovědecké fakulty Masarykovy univerzity v Brně.
Podpořeno MZ ČR – RVO (FNBr, 65269705).
Prohlášení
Tato práce nezakládá střet zájmů. Nebyla a nebude publikována v jiném časopise než v časopise Epidemiologie, mikrobiologie a imunologie.
Do redakce došlo dne 21. 5. 2014.
Adresa pro korespondenci:
MUDr. Pavel Polák
Klinika infekčních chorob FN a LF MU Brno
Jihlavská 20
625 00 Brno
e-mail: pavel.polak@fnbrno.cz
Sources
1. Ahmer BM, Gunn JS. Interaction of Salmonella spp. with the intestinal microbiota. Front Microbiol, 2011;2 : 1–9.
2. Akwar HT, Poppe C, Wilson J, et al. Associations of antimicrobial uses with antimicrobial resistance of fecal Escherichia coli from pigs on 47 farrow-to-finish farms in Ontario and British Columbia. Can J Vet Res, 2008;72(2):202–210.
3. Bertelsen LS, Paesold G, Eckmann L, et al. Salmonella infection induces a hypersecretory phenotype in human intestinal xenografts by inducing cyclooxygenase 2. Infect Immun, 2003;71(4):2102–2109.
4. Botti V, Navillod FV, Domenis L, et al. Salmonella spp. and antibiotic-resistant strains in wild mammals and birds in north-western Italy from 2002 to 2010. Vet Ital, 2013;49(2):195–202.
5. Bowman CC, Bost KL. Cyclooxygenase-2-mediated prostaglandin E2 production in mesenteric lymph nodes and in cultured macrophages and dendritic cells after infection with Salmonella. J Immunol, 2004;172(4):2469–2475.
6. Crawford JM, Clardy J. Bacterial symbionts and natural products. Chem Commun (Camb), 2011;47(27):7559–7566.
7. Černý Z, Nezval J, Latová Z, et al. Salmoneloza u dospělých. Výskyt a klinické projevy na Klinice infekčních chorob v Brně v letech 1970 až 1975. Čas Lek Čes, 1977;116(12):373-7.
8. Elhadi N, Aljindan R, Aljeldah M. Prevalence of nontyphoidal Salmonella serogroups and their antimicrobial resistance patterns in a university teaching hospital in Eastern Province of Saudi Arabia. Infect Drug Resist, 2013;6 : 199–205.
9. Farhadi A, Gundlapalli S, Shaikh M, et al. Susceptibility to gut leakiness: a possible mechanism for endotoxaemia in non-alcoholic steatohepatitis. Liver Int, 2008;28(7):1026–1033.
10. Feasey NA, Dougan G, Kingsley RA, et al. Invasive non-typhoidal salmonella disease: an emerging and neglected tropical disease in Africa. Lancet, 2012;379(9835):2489–2499.
11. Feng P, Rahim RT, Cowan A, et al. Effects of mu, kappa or delta opioids administered by pellet or pump on oral Salmonella infection and gastrointestinal transit. Eur J Pharmacol, 2006;534(1-3):250–257.
12. Gordon MA. Invasive nontyphoidal Salmonella disease: epidemiology, pathogenesis and diagnosis. Curr Opin Infect Dis, 2011;24(5):484–489.
13. Haiko J, Suomalainen M, Ojala T, et al. Invited review: Breaking barriers-attack on innate immune defences by omptin surface proteases of enterobacterial pathogens. Innate Immun, 2009;15(2):67–80.
14. Hernández SB, Cota I, Ducret A, et al. Adaptation and preadaptation of Salmonella enterica to bile. PLoS Genet, 2012;8(1):e1002459.
15. Hsu RB, Tsay YG, Chen RJ, et al. Risk factors for primary bacteremia and endovascular infection in patients without acquired immunodeficiency syndrome who have nontyphoid salmonellosis. Clin Infect Dis, 2003;36(7):829–834.
16. Hugunin KM, Fry C, Shuster K, et al. Effects of tramadol and buprenorphine on select immunologic factors in a cecal ligation and puncture model. Shock, 2010;34(3):250–260.
17. Chen PL, Chang CM, Wu CJ, et al. Extraintestinal focal infections in adults with nontyphoid Salmonella bacteraemia: predisposing factors and clinical outcome. J Intern Med, 2007;261(1):91–100.
18. Chen PL, Lee CC, Li CY, et al. A simple scoring algorithm predicting vascular infections in adults with nontyphoid Salmonella bacteremia. Clin Infect Dis, 2012;55(2):194–200.
19. Kim M, Kim S, Park B, et al. Core Lipopolysaccharide-specific phage SSU5 as an auxiliary component of a phage cocktail for Salmonella biocontrol. Appl Environ Microbiol, 2014;80(3):1026–34.
20. Kocianová H, Litvová S, Štefkovičová M, et al. Exotickí domáci miláčikovia jako potenciálny zdroj salmonel. Epidemiol Mikrobiol Imunol, 2010;59(1):9–12.
21. Kotalová R. Léčba akutních gastroenteritid. Postgrad Med, 2010;12(suppl. 2):6–15.
22. Laupland KB, Schønheyder HC, Kennedy KJ, et al. Salmonella enterica bacteraemia: a multi-national population-based cohort study. BMC Infect Dis, 2010;10(95):1–6.
23. Magiorakos AP, Srinivasan A, Carey RB, et al. Multidrug-resistant, extensively drug-resistant and pandrug-resistant bacteria: an international expert proposal for interim standard definitions for acquired resistance. Clin Microbiol Inf, 2011;18(3):268–281.
24. Martins A, Hunyadi A, Amaral L. Mechanisms of resistance in bacteria: an evolutionary approach. Open Microbiol J, 2013;7 : 53–58.
25. Mather AE, Reid SW, Maskell DJ, et al. Distinguishable epidemics of multidrug-resistant Salmonella Typhimurium DT104 in different hosts. Science, 2013;341(6153):1514–1517.
26. Myšková P, Karpíšková R, Dědičová D. Epidemické případy salmonelóz v České republice v roce 2012. Epidemiol Mikrobiol Imunol, 2013;62(2):59–63.
27. Okoro CK, Kingsley RA, Connor TR et al. Intracontinental spread of human invasive Salmonella Typhimurium pathovariants in sub-Saharan Africa. Nat Genet, 2012;44(11):1215–21.
28. Onwuezobe IA, Oshun PO, Odigwe CC. Antimicrobials for treating symptomatic non-typhoidal Salmonella infection. Cochrane Database Syst Rev, 2012;11:CD001167.
29. O’Regan E, Quinn T, Pagès JM, et al. Multiple regulatory pathways associated with high-level ciprofloxacin and multidrug resistance in Salmonella enterica serovar enteritidis: involvement of RamA and other global regulators. Antimicrob Agents Chemother, 2009;53(3):1080–1087.
30. Osterberg J, Ljungdahl M, Haglund U. Influence of cyclooxygenase inhibitors on gut immune cell distribution and apoptosis rate in experimental sepsis. Shock, 2006;25(2):147–154.
31. Parry CM, Thomas S, Aspinall EJ, et al. A retrospective study of secondary bacteraemia in hospitalised adults with community acquired non-typhoidal Salmonella gastroenteritis. BMC Infect Dis, 2013;13(107):1–10.
32. Poracká L´, Kmeťová M, Schréter I, et al. Niektoré klinické hľadiská pri vybraných bakteriálnych črevných nákazách. Časť 3. Retrospektívny pohľad na salmonelózu. Slov Lek, 2000;10(24):202–205.
33. Romero D, Traxler MF, López D, et al. Antibiotics as signal molecules. Chem Rev, 2011;111(9):5492–5505.
34. Roy S, Ninkovic J, Banerjee S, et al. Opioid drug abuse and modulation of immune function: consequences in the susceptibility to opportunistic infections. J Neuroimmune Pharmacol, 2011;4 : 442–465.
35. Sánchez-Vargas FM, Abu-El-Haija MA, Gómez-Duarte OG. Salmonella infections: an update on epidemiology, management, and prevention. Travel Med Infect Dis, 2011;9(6):263–77.
36. Sharma M. Lytic bacteriophages: Potential interventions against enteric bacterial pathogens on produce. Bacteriophage, 2013;1(3):2: e25518.
37. Šrámová H, Karpíšková R, Beneš Č. Salmonelózy v České re-publice v letech 1989-1998. Epidemiol, mikrobiol, imunol. 2000;49(1):34–38.
38. van der Veen EL, Schilder AG, Timmers TK, et al. Effect of long-term trimethoprim/sulfamethoxazole treatment on resistance and integron prevalence in the intestinal flora: a randomized, double-blind, placebo-controlled trial in children. J Antimicrob Chemother, 2009;63(5):1011–1016.
39. Vega NM, Allison KR, Samuels AN, et al. Salmonella typhimurium intercepts Escherichia coli signaling to enhance antibiotic tolerance. Proc Natl Acad Sci USA, 2013;110(35):14420–14425.
40. Weinberger M, Andorn N, Agmon V, et al. Blood invasiveness of Salmonella enterica as a function of age and serotype. Epidemiol Infect, 2004;132(6):1023–1028.
41. Woodford N, Wareham DW, Guerra B, et al. Carbapenemase-producing Enterobacteriaceae and non-Enterobacteriaceae from animals and the environment: an emerging public health risk of our own making? J Antimicrob Chemother, 2014;69(2):287–291.
42. Žemličková H, Dědičová D, Jakubů V, et al. Antibiotická rezistence u netyfových sérovarů Salmonella spp. v České republice. Epidemiol Mikrobiol Imunol, 2013;62(2):43–49.
43. The European Union Summary Report on antimicrobial resistance in zoonotic and indicator bacteria from humans, animals and food in 2012[online]. Dostupný na http://www.ecdc.europa.eu/en/publications/Publications/antimicrobial-resistance-in-zoonotic-and-indicator-bacteria-summary-report-2012.pdf.
Labels
Hygiene and epidemiology Medical virology Clinical microbiologyArticle was published in
Epidemiology, Microbiology, Immunology

2014 Issue 4
-
All articles in this issue
- Prevalence study of nosocomial infections in university hospitals in the Czech Republic
- Outbreak of viral hepatitis B and C in hospitalized cancer patients
- Pertussis trend in children under one year of age in the Czech Republic in 1997–2013
- Current situation in clinical trials with vaccines in the Czech Republic
- Epidemiology and risk factors in legionellosis
-
Infections caused by non-Typhi serovars of Salmonella at the
Infectious Diseases Clinic of the University Hospital Brno in 2011–2013 - Seroprevalence of Anaplasma phagocytophilum in patients with suspected Lyme borreliosis
- An uncommon detection of Mycobacterium tuberculosis in pericardial effusion
- Surveillance of West Nile fever in horses in the Czech Republic from 2011 to 2013
- Hepatitis C treatment uptake and adherence among injecting drug users in the Czech Republic
- Epidemiology, Microbiology, Immunology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Prevalence study of nosocomial infections in university hospitals in the Czech Republic
- Seroprevalence of Anaplasma phagocytophilum in patients with suspected Lyme borreliosis
- Current situation in clinical trials with vaccines in the Czech Republic
-
Infections caused by non-Typhi serovars of Salmonella at the
Infectious Diseases Clinic of the University Hospital Brno in 2011–2013
