Séroprevalence IgG protilátek proti spalničkám u zaměstnanců Nemocnice Strakonice, a.s.
Seroprevalence of IgG antibodies against measles in health care workers of the Strakonice Hospital
Aim: Due to mandatory vaccination introduced in the Czech Republic since 1969, only few measles cases were reported annually until recently. However, a rapid increase of cases has been recorded in last two years. In contrast to the pre-vaccination era, in recent measles outbreaks, many cases have been reported among vaccinated adults. Health care workers (HCWs) are particularly at high risk of contact with measles. Therefore, to minimize transmission in health care settings, many hospitals evaluate measles immune status of their HCWs and offer free vaccination to those with too low anti-measles antibody levels. The aim of this study was to evaluate the seroprevalence of IgG antibodies against measles in all HCWs of the Strakonice Hospital.
Materials and Methods: Anti-measles IgG serum levels were measured using quantitative ELISA.
Results: Almost all HCWs born before 1969, when the mandatory vaccination started, showed high levels of IgG antibodies (93.5%). Contrarily, among previously vaccinated individuals, only 64.8% were seropositive. A high percentage of seronegative or borderline samples was observed even in the age groups who were previously vaccinated with two doses.
Conclusions: In total, 25.4% of all HCWs of the Strakonice Hospital had too low anti-measles IgG levels, and most of them were immunized with one dose of MMR vaccine. Prioritized vaccination substantially decreased the number of staff at higher risk of measles acquisition and, at the same time, of those who would need to be quarantined after exposure.
Keywords:
measles – immunization – waning immunity – health care workers
Authors:
J. Fleischmannová; E. Šimečková
Authors‘ workplace:
Nemocnice Strakonice, a. s.
Published in:
Epidemiol. Mikrobiol. Imunol. 69, 2020, č. 3, s. 121-126
Category:
Original Papers
Overview
Cíl: Zavedení vakcinace v roce 1969 vedlo v České republice k dlouhodobě nízké incidenci spalniček, ale v posledních dvou letech došlo k rapidnímu nárůstu případů. Na rozdíl od předvakcinační éry je v současnosti velký počet nemocných z řad očkovaných dospělých, u kterých došlo k vyvanutí imunity. Vysokému riziku jsou vystaveni především pracovníci ve zdravotnictví, kteří přicházejí do styku s nemocnými. Řada nemocnic proto přistoupila k očkování svých zaměstnanců, u kterých byly detekovány nedostatečné hladiny IgG protilátek. Cílem práce bylo stanovit hladiny IgG protilátek proti spalničkám u zaměstnanců Nemocnice Strakonice, a. s.
Metody: Hladiny IgG protilátek byly stanoveny kvantitativně metodou ELISA.
Výsledky: Zaměstnanci narození před zahájením očkování (před rokem 1968 včetně) byli až na výjimky IgG pozitivní (93,5 %).
U očkovaných mělo pozitivní titry IgG protilátek pouze 64,8 % testovaných. Poměrně vysoké procento negativních a hraničních výsledků jsme zaznamenali i u ročníků, které byly řádně očkovány dvěma dávkami vakcíny.
Závěr: Celkově bylo v naší nemocnici na základě výsledků testování hladin protilátek indikováno k očkování 25,4 % všech zaměstnanců, z nichž většina byla očkována jednou dávkou MMR vakcíny. Opatření tak vedlo k výraznému snížení počtu zaměstnanců, kteří by potenciálně mohli onemocnět nebo by se v případě kontaktu s onemocněním museli podrobit nařízené karanténě.
Klíčová slova:
spalničky – očkování – vyvanutí imunity – zdravotníci
ÚVOD
Spalničky jsou virové exantémové onemocnění s vysokou nakažlivostí, které může vést k vážným komplikacím nebo úmrtí. Účinnou ochranu proti spalničkám poskytuje očkování, jeho plošné zavedení vedlo k eliminaci spalniček v mnoha zemích včetně České republiky (ČR). Situace v Evropě se ale v poslední době začala dramaticky zhoršovat, velký nárůst případů byl zaznamenán i v ČR. Na rozdíl od předvakcinační éry je v současnosti vysoký počet nemocných z řad očkovaných dospělých, u kterých došlo k vyvanutí imunity. Vysokému riziku jsou vystaveni především pracovníci ve zdravotnictví, kteří přicházejí do styku s nemocnými, proto řada nemocnic přijala opatření pro očkování svých zaměstnanců proti spalničkám.
Původcem spalniček je Morbillivirus – RNA virus z čeledi Paramyxoviridae. Vstupní branou infekce jsou spojivky a sliznice respiračního traktu. Po inkubační době, která trvá 7–21 dnů, dochází k vzestupu teploty spojenému s rýmou, kašlem a zánětem spojivek. Na bukální sliznici se objevují charakteristické Koplikovy skvrny (katarální stadium). Přibližně po čtyřech dnech následuje exantémové stadium typické výsevem makulopapulózní vyrážky, která se šíří po obličeji, trupu a končetinách. U části pacientů se mohou vyskytnout závažné komplikace včetně pneumonie (u 5 % pacientů) a encefalitidy (0,1 % pacientů). Smrtící je subakutní sklerotizující panencefalitida (SSPE), která se může objevit až několik let po prodělání onemocnění [1]. Po spalničkách vzniká celoživotní imunita.
První očkovací látka byla uvedena na trh roku 1963 v USA. V tehdejší Československé republice bylo plošně očkování dětí zavedeno v roce 1969, od roku 1975 se jednodávkové schéma změnilo na dvoudávkové. Od roku 1995 se očkuje dvěma dávkami kombinované živé atenuované vakcíny MMR (measles-mumps-rubella). V roce 1982 bylo dosaženo eliminace spalniček a dlouhou dobu se vyskytovaly pouze sporadické případy [2].
Současný celoevropský nárůst případů dostal spalničky opět do popředí zájmu odborníků i laické veřejnosti. V roce 2018 bylo podle WHO v evropském regionu hlášeno 82 596 případů spalniček, jedná se o nejvyšší počet případů za poslední dekádu, třikrát více než za rok 2017 a 15krát více než v roce 2016. Epidemie si v roce 2018 v Evropě vyžádala 72 obětí [3]. V roce 2019 bylo hlášeno 104 248 případů [4].
V České republice začal počet případů spalniček výrazně stoupat od roku 2017, kdy bylo zaznamenáno 146 případů. V roce 2018 bylo hlášeno 207 případů a za rok 2019 onemocnělo 590 osob [5]. Nárůst počtu případů vedl v roce 2019 k tomu, že Česká republika ztratila status země, kde byly spalničky eliminovány [6]. Problémem současné epidemie je vysoká míra onemocnění u očkovaných pacientů, nejvíce případů bylo hlášeno ve věkové kategorii 35–39 let. Příčinou tohoto stavu je postupné slábnutí imunity, tzv. vyvanutí imunity, u očkovaných v populaci, kde bylo dosaženo eliminace onemocnění, a nedochází tak k posilování imunity kontaktem s nemocí.
Riziko onemocnění spalničkami je vysoké především u zdravotnického personálu, který přichází do kontaktu s nemocnými [7]. Onemocnění zdravotníků a nucená karanténa vnímavých osob v kontaktu se spalničkami vedla v krajních případech i k uzavření některých oddělení nemocnic. Efektivním opatřením, jak snížit riziko nákazy u zaměstnanců, může být plošné testování hladin IgG protilátek a následné očkování osob s nedostatečnou imunitou. Tato práce shrnuje zkušenosti s testováním hladin protilátek u pracovníků Nemocnice Strakonice, a. s.
METODY
Testovaný soubor
Hladiny IgG protilátek proti spalničkám byly stanoveny stávajícím zaměstnancům Nemocnice Strakonice, a.s. i nově nastupujícím od dubna 2018 do října 2019. Dle roku narození byli rozděleni do věkových kategorií po pěti letech. Vzhledem k malému počtu vzorků byly nejmladší a nejstarší kategorie sloučeny, tj. byly vytvořeny kategorie 1994 a mladší a 1948 a starší. Stav očkování nebyl zjišťován. Pro potřeby porovnání postvakcinačních a postinfekčních protilátek byl jako hranice stanoven rok 1969, kdy bylo zavedeno povinné očkování. Případná drobná chyba plynoucí ze špatného zařazení některých jednotlivců narozených v období kolem zavedení očkování byla zanedbána.
Stanovení hladin IgG protilátek
Hladina IgG protilátek proti spalničkám byla stanovena kvantitativně metodou ELISA. Byla použita testovací souprava Anti measles IgG ELISA od firmy Euroimmun, postupovalo se podle návodu výrobce. Vzorky byly analyzovány na automatickém analyzátoru DSX. Hladiny IgG byly vypočteny na základě čtyřbodové kalibrační křivky. Jako pozitivní byly hodnoceny vzorky s hladinou protilátek vyšší než 275 IU/l. Hraniční hodnoty byly 200–275 IU/l, nižší hladiny byly považovány za negativní.
Výsledky vyšetření byly interpretovány podle NRL pro spalničky, zarděnky a parvovirus B19. Za imunního byl považován každý, u koho byly prokázány specifické IgG protilátky proti spalničkám bez ohledu na výši titru. Hraniční výsledky nebyly opakovaně testovány, bylo k nim přistupováno jako k negativním.
Statistika
Statistická analýza výsledků byla provedena v programu Microsoft Excel. Rozdíly hladin protilátek mezi jednotlivými věkovými skupinami byly hodnoceny t-testem na hladině významnosti p < 0,05.
VÝSLEDKY
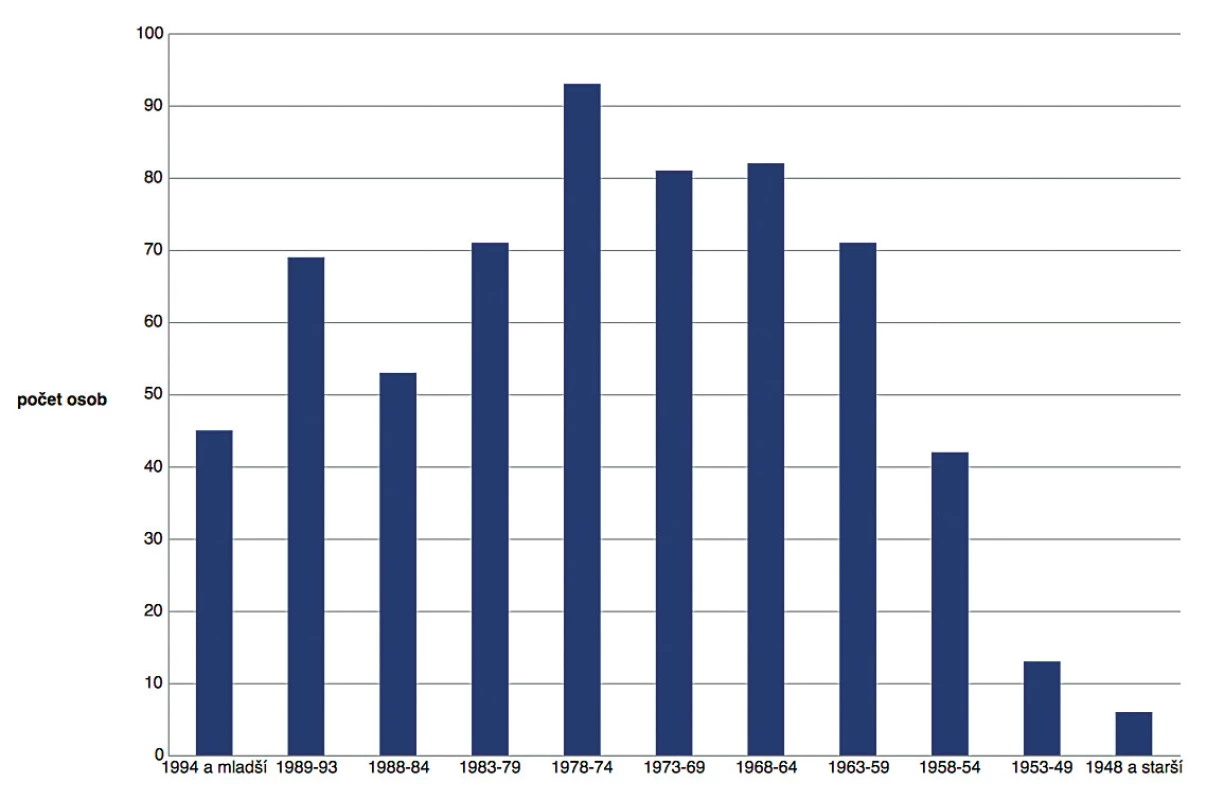
Vzhledem ke zhoršující se epidemiologické situaci v České republice přistoupilo vedení nemocnice v dubnu 2018 k testování hladin IgG protilátek proti spalničkám u svých zaměstnanců. Dále byli testováni nově nastupující v rámci vstupní prohlídky. Celkem bylo v období od dubna 2018 do listopadu 2019 vyšetřeno 626 vzorků, 526 žen a 100 mužů. Medián věku byl 43 let. Věkové rozložení zobrazuje obrázek 1.
Figure 1. Numbers of samples analysed, by age
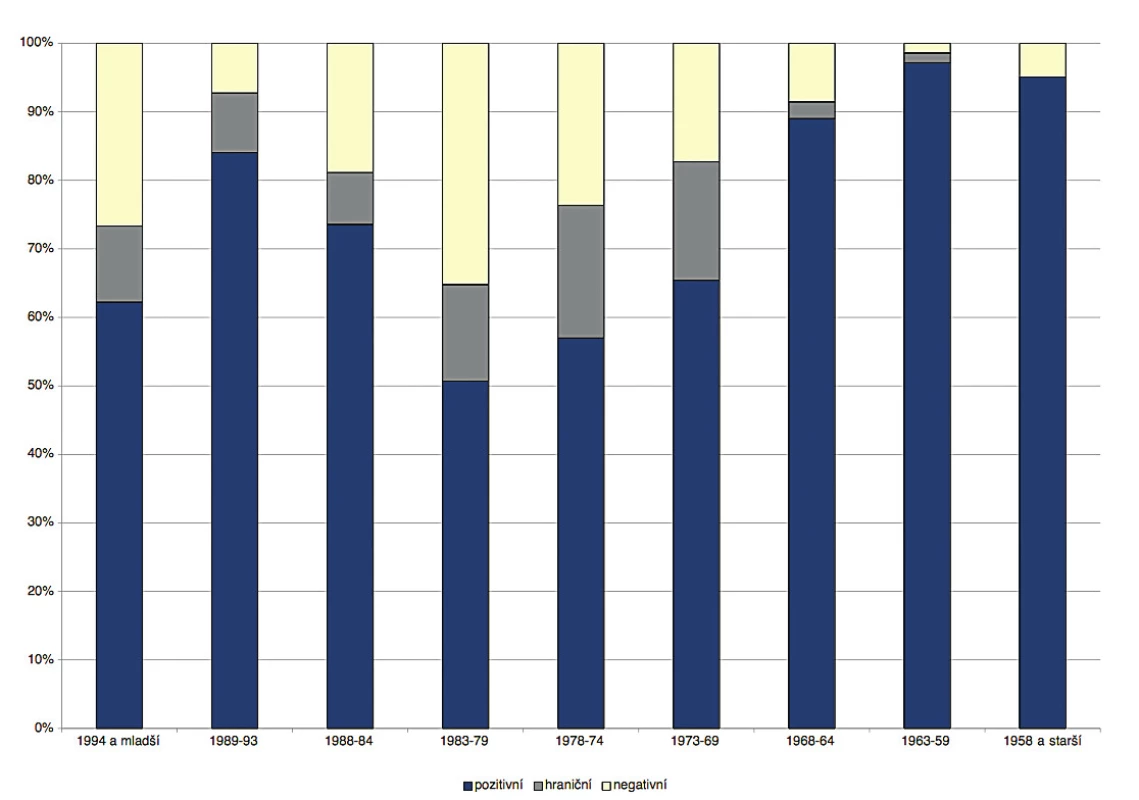
Z celkového souboru bylo 74,6 % pozitivních, 9,6 % hraničních a 15,8 % negativních. Očkování bylo doporučeno 25,4 % zaměstnanců, tj. 159 osobám. Osoby narozené před zahájením očkování (před rokem 1968 včetně) byly až na výjimky pozitivní (93,5 % pozitivních, 5,1 % negativních, 1,4 % hraničních). U očkovaných ročníků mělo pozitivní titry protilátek pouze 64,8 % testovaných (obr. 2). Nejvyšší míra negativních a hraničních výsledků byla u osob narozených mezi lety 1983–1969. Překvapivě bylo poměrně vysoké procento negativních a hraničních vzorků ve všech věkových kategoriích narozených po zavedení očkování, u žádné věkové skupiny nepřesáhl podíl pozitivních vzorků 85 % (obr. 3).
Figure 2. Prevalence of IgG antibodies against measles in health care workers of the
Strakonice Hospital: after (born in 1969 and younger) and before (born in 1968 and older)
measles vaccination was implemented
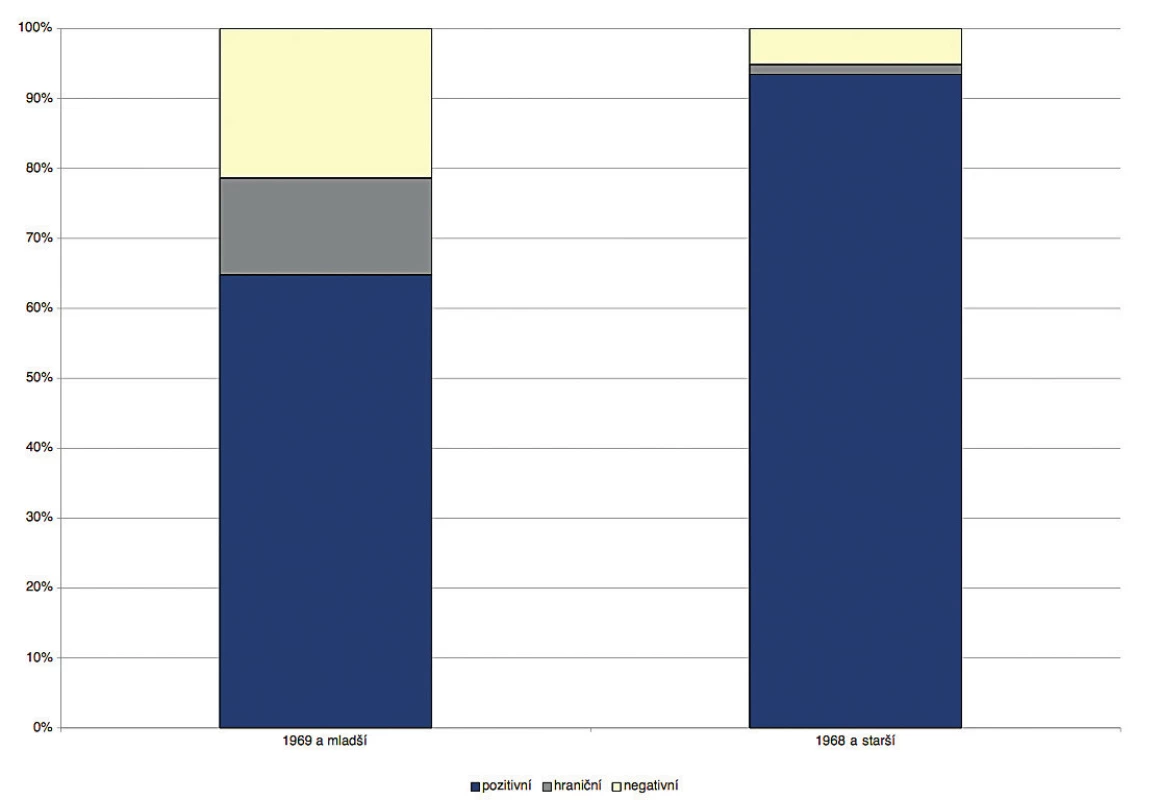
Figure 3. Prevalence of IgG antibodies against measles in health care workers of the
Strakonice Hospital by age
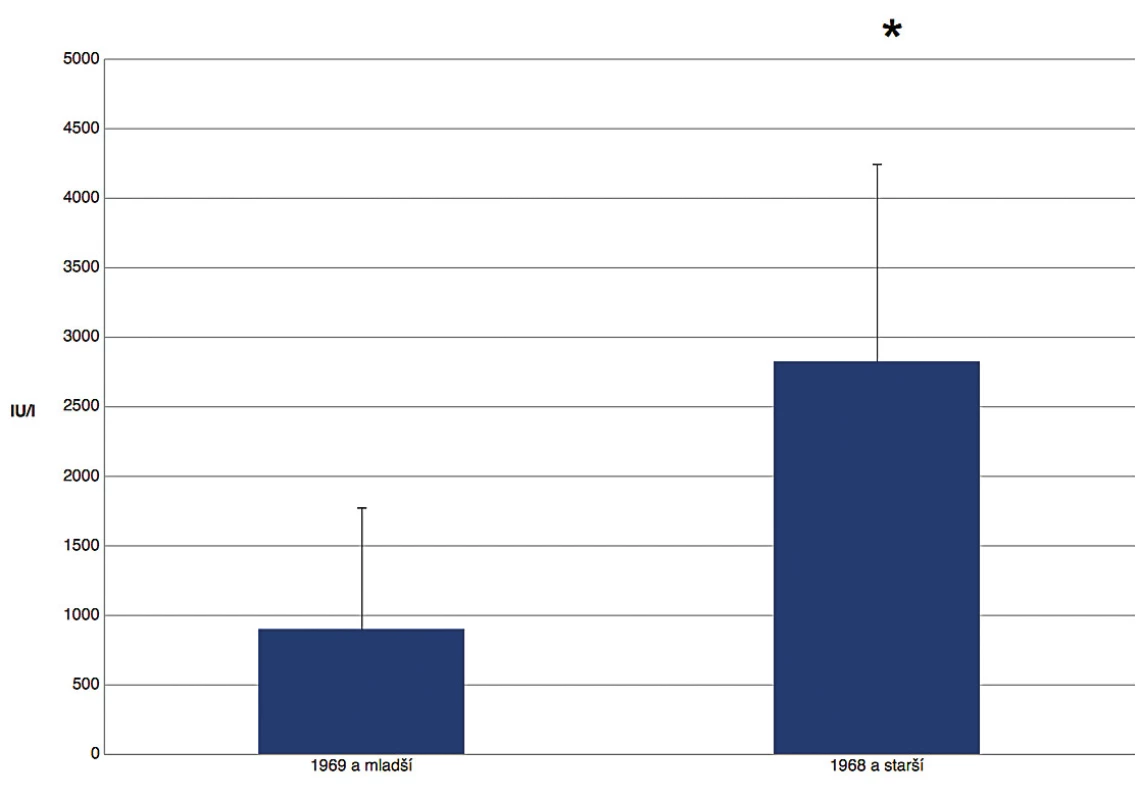
Kvantitativní ELISA umožnila porovnat koncentraci protilátek v jednotlivých věkových skupinách. Bylo zjištěno, že velké procento mladších ročníků má pouze nízké hladiny IgG protilátek na rozdíl od vysokých titrů po prodělání onemocnění (obr. 4). Průměrná koncentrace protilátek u narozených před zavedením očkování byla signifikantně vyšší než postvakcinační protilátky bez ohledu na dobu, která od očkování uběhla (obr. 5, 6).
Figure 4. Levels of IgG antibodies against measles in health care workers of the Strakonice Hospital: after
(born in 1969 and younger) and before (born in 1968 and older) measles vaccination was implemented
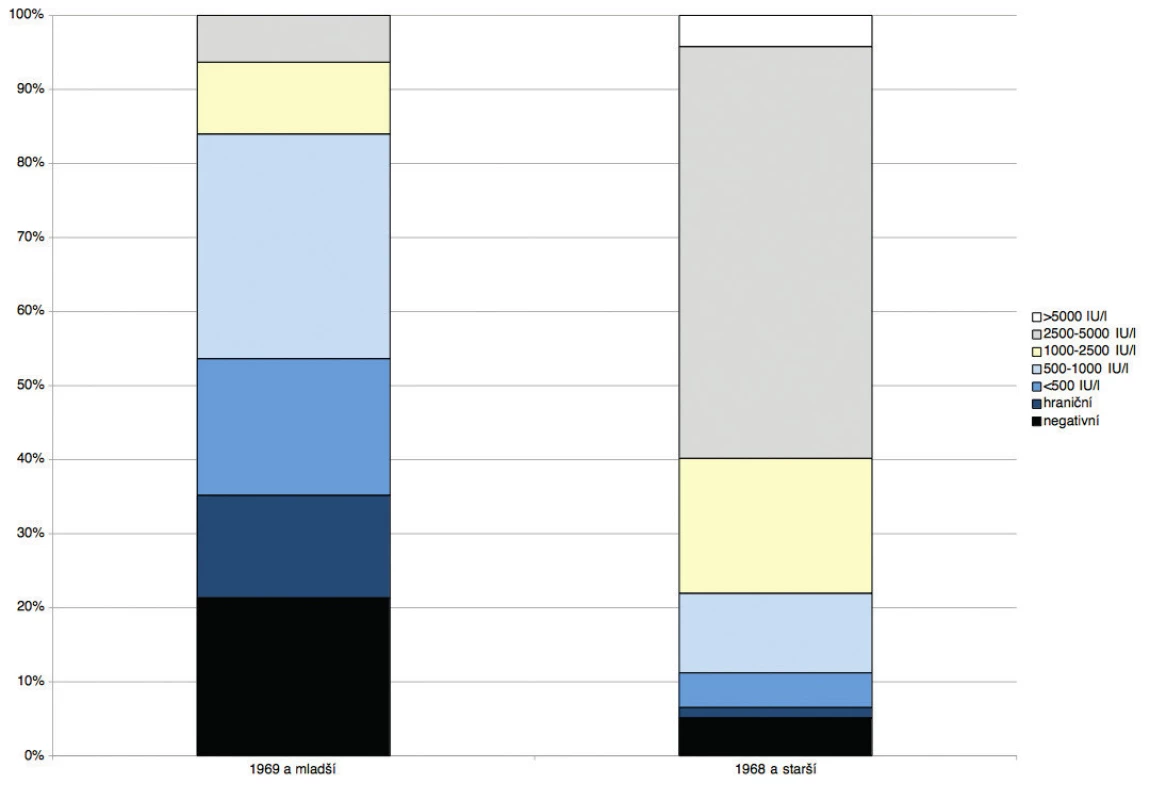
Figure 5. Concentration of IgG antibodies against measles in seropositive individuals by age (IU/l)
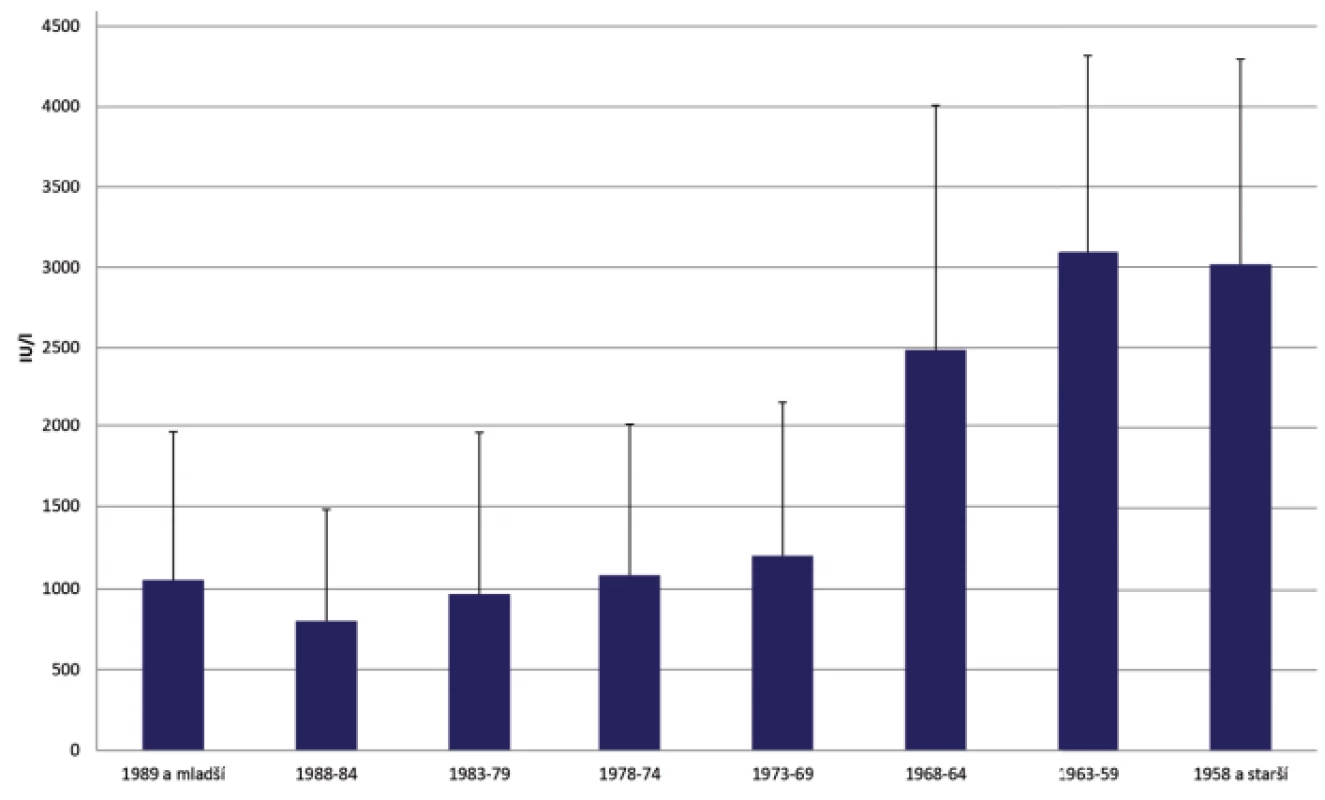
Figure 6. Concentration of IgG antibodies against measles in seropositive individuals (IU/l):
after (born in 1969 and younger) and before (born in1968 and older) measles vaccination was
implemented, (*) significant difference
DISKUSE
Před zahájením povinného očkování patřily spalničky k nejzávažnějším dětským onemocněním. V tehdejším Československu ročně postihovaly mezi 40–70 tisíci dětí, z nichž několik desítek zemřelo. V nevakcinované populaci se spalničkami nakazí téměř všechny děti do svých patnácti let. Proto jsme, v souladu se séroprevalenčními studiemi [8, 9], u téměř všech zaměstnanců narozených před zavedením očkování (do roku 1968) prokázali poinfekční IgG protilátky ve vysokých hladinách.
Povinné očkování bylo v ČR zavedeno v roce 1969, očkovaly se 10měsíční děti jednou dávkou vakcíny Movivac [10]. V roce 1970 byla věková hranice posunuta na 12 měsíců. Od roku 1975 bylo změněno vakcinační schéma na dvoudávkové. V letech 1975–1981 proběhlo mimořádné očkování dětí prvních (1975–1978) a osmých (1979–1981) tříd základní školy pro podchycení nevakcinovaných a non-responderů. Od roku 1982 byla první dávka aplikována dětem od 15. měsíce, 2. dávka za 6–10 měsíců od první dávky. Od roku 2009 se celoplošně používá kombinovaná (spalničky, příušnice, zarděnky) vakcína Priorix. Od 1. ledna 2018 bylo schváleno nové očkovací schéma 1. dávka 13.–18. měsíc a druhá dávka byla posunuta do věku 5–6 let [2, 11]. Po zavedení očkování došlo k rapidnímu poklesu počtu nemocných. Poslední úmrtí bylo v ČR zaznamenáno v roce 1980.
Donedávna nebyly indicie, že by Česká republika měla mít problémy s rozsáhlejším šířením spalniček. Víceúčelový sérologický přehled SP 2013, ČR [8] zaznamenal snížení procenta pozitivních osob pouze u ročníků nejdříve očkovaných, a ani u nich neklesl počet pozitivních sér pod 77 %. Ovšem séroprevalenční studie z roku 2017 ukázala výrazně vyšší podíl očkovaných s nedostatečnou hladinou protilátek, u některých ročníků až 39 % [9]. Naše data potvrzují trend nárůstu osob s nedostatečnými titry protilátek. Navíc bylo zjištěno překvapivě vysoké procento IgG negativních i u mladších ročníků, kde vyvanutí imunity nebylo původně očekáváno. Srovnatelné výsledky uvádějí i další zdravotnická zařízení, která k testování protilátek u svých zaměstnanců přistoupila.
Osoby narozené po zavedení očkování měly signifikantně nižší hladiny IgG než ti, kteří spalničky prodělali. Postupný pokles hladiny protilátek po očkování v populaci, kde nedochází k cirkulaci viru, byl popsán již dříve. Studie porovnávající hladiny protilátek po očkování ukázala, že hladina protilátek 15 let po očkování je pouze třetinová v porovnání s hladinou měřenou bezprostředně po vakcinaci. Byl zaznamenán rychlý pokles hladiny protilátek, který koreloval s poklesem cirkulace viru v populaci [12]. Je popsáno, že dvoudávkové očkovací schéma vede k lepší imunitě než jednodávkové [13]. Naše data ukazují vysoké procento séronegativních osob i u ročníků, které byly očkovány dvěma dávkami vakcíny, což potvrzuje, že vyvanutí imunity je problémem i u řádně očkovaných dvěma dávkami vakcíny.
Role vyvanutí imunity v současné epidemii spalniček v ČR je poměrně významná. Nejvyšší incidence spalniček je u dětí do jednoho roku, které ještě nemohou být očkované. Největší počet případů ale tvořili dospělí nad 25 let, z nichž velká část byla řádně očkovaná [4]. Během epidemie v Moravskoslezském kraji v roce 2017 bylo 42 % nemocných očkováno dvěma dávkami vakcíny [14]. Do budoucna se dá předpokládat, že role vyvanutí imunity, pokud nedojde k obnovení cirkulace viru, bude se stárnutím populace očkovaných nadále vzrůstat [15].
Z publikovaných zahraničních zkušeností s lokálními epidemiemi spalniček vyplývá, že procento nakažených, kteří byli řádně očkováni, se výrazně liší. V některých případech jsou popisována nízká procenta vakcinovaných, ale jiné publikace popisují podíl řádně vakcinovaných až 74 % (Portugalsko) [16, 17]. Velkou roli určitě hraje podíl očkovaných v dané populaci. V zemích s nižší proočkovaností, kde stále koluje virus, lze předpokládat průběžné boostrování protilátek. V těchto populacích bude podíl očkovaných na celkovém počtu případů minimální. Naopak v zemích, kde je dlouhodobě zavedeno povinné očkování a vysoká proočkovanost populace, lze předpokládat vysoký podíl očkovaných.
Spalničky u očkovaných mohou mít klasický nebo atypický mírný průběh, mohou se vyskytovat i bezpříznakové infekce. Onemocnění většinou probíhá mírněji, méně často se vyskytuje kašel. Nemocní mají signifikantně nižší virémii. Vzhledem k popisované nízké virémii u očkovaných se předpokládá, že jejich infekčnost je nižší v porovnání s neočkovanými jedinci. Většina prací uvádí, že přenos onemocnění od vakcinovaných je pouze ojedinělý a předpokládá intenzivnější kontakt jako například mezi členy domácnosti [18]. Byly ale publikovány ojedinělé případy v USA a Izraeli, kdy došlo k šíření nákazy prostřednictvím řádně očkovaných nemocných [19, 20]. Přístup k průlomovým infekcím se vzhledem k jejich předpokládanému nízkému epidemiologickému riziku liší v různých zemích. Anglie doporučuje pouze omezené epidemiologické šetření. Naopak ČR, podobně jako třeba Švédsko, provádí důkladné šetření v souvislosti se všemi potvrzenými případy spalniček. Všem osobám v kontaktu s nemocným, které nemají dostatečné titry protilátek, je do uplynutí inkubační doby nařízena karanténa (většinou tři týdny) [21].
Nozokomiální přenosy spalniček jsou časté, v porovnání se všeobecnou populací jsou zdravotničtí pracovníci v 2–19krát vyšším riziku nákazy [7]. Česká republika není výjimkou, při epidemii v Moravskoslezském kraji v roce 2017 bylo 21 % nemocných z řad zdravotníků. Podobně v roce 2014 v Ústí nad Labem se jednalo o 29 % [14]. To představuje problém, protože protiepidemická opatření mohou komplikovat zajištění provozu v nemocnici. Kromě toho nakažení zdravotníci mohou šířit infekci mezi pacienty, kteří mohou být ve zvýšené míře ohroženi komplikovaným průběhem onemocnění, kvůli věku (nedonošenci, novorozenci) nebo zdravotnímu stavu (kriticky nemocní, imunosuprimovaní, těhotné). Mezi pacienty je vyšší procento těch, kteří nemohli být očkovaní nebo neodpovídají dobře na vakcinaci [22].
Prevakcinační sérologické testování na přítomnost specifických protilátek proti spalničkám se dříve nedoporučovalo provádět. Zdravotničtí pracovníci v minulosti řádně očkováni dvěma dávkami vakcíny proti spalničkám byli považováni za chráněné [23]. V souvislosti s nárůstem případů u očkovaných, především z řad zdravotníků, je tento přístup přehodnocován. Ministr zdravotnictví nařídil v přímo řízených nemocnicích povinné očkování zdravotníků při nástupu na riziková oddělení a stejný postup doporučil i v dalších zdravotnických zařízeních. Opatření se nevztahuje na osoby, které prokazatelně spalničky prodělaly nebo byly očkovány před méně než deseti lety [24].
Očkování lze provést dvěma způsoby. Buď očkovat pouze vnímavé osoby po předešlém stanovení protilátek, nebo očkovat všechny pracovníky bez předchozí kontroly protilátek [24]. Testování IgG protilátek proti spalničkám u zdravotnického personálu, umožňuje efektivně minimalizovat šíření onemocnění v rámci zdravotnického zařízení. Očkování zároveň vede ke snížení počtu pracovníků s nedostatečnou hladinou IgG protilátek, kteří by se v případě kontaktu s nemocným museli podrobit nařízené karanténě. Určitým problémem může být, že řada vakcinovaných má pouze nízké hladiny protilátek. U těchto osob je velmi těžké predikovat, jak se u nich budou vyvíjet hladiny protilátek v čase a jak dlouho je tedy můžeme považovat za imunní. Naopak očkování poskytuje minimálně desetiletou ochranu i v populaci, kde nedochází k cirkulaci viru [25].
ZÁVĚRY
Naše studie prokázala rychlejší pokles IgG protilátek proti spalničkám po očkování v porovnání s celoživotní imunitou po prodělání nemoci. Na základě testování hladin protilátek bylo v Nemocnici Strakonice, a. s., zatím doporučeno očkování 25,4 % všech zaměstnanců (159 osob). Očkování zaměstnanců zajišťovala infekční ambulance MUDr. Kotišové, do konce roku 2019 bylo očkováno 123 osob. Vyšetřování hladin protilátek a následné očkování tak vedlo k výraznému snížení počtu zaměstnanců, kteří by potenciálně mohli onemocnět a být zdrojem nákazy pro pacienty nebo by se v případě kontaktu s onemocněním museli podrobit nařízené karanténě.
Do redakce došlo dne 29. 11. 2019.
Adresa pro korespondenci:
MUDr. Jana Fleischmannová
Nemocnice Strakonice, a. s.
Radomyšlská 336
386 29 Strakonice
e-mail: fleischmannova@nemocnice-st.cz
Sources
1. Leung AK, Hon KL, Leong KF, et al. Measles: a disease often forgotten but not gone. Hong Kong Med J, 2018;24(5):512–520.
2. Ministerstvo zdravotnictví ČR. Rizika onemocnění spalničkami a možnosti prevence [on line]. 2019-04-15 [cit. 2019-11-12]. Dostupné na www: <http://www.mzcr.cz/verejne/dokumenty/rizika-onemocneni-spalnickami-a-moznosti-prevence_17081_4011_5.html>.
3. World Health Organization. Measles in Europe: Record number of both sick and immunized [on line]. 2019-02-07 [cit. 2019-10-21]. Dostupné na www: <http://www.euro.who.int/en/media-centre/sections/press-releases/2019/measles-in-europe-record-number-of-both-sick-and-immunized>.
4. World Health Organization. WHO EpiData: A monthly summary of the epidemiological data on selected vaccine-preventable diseases in the WHO European Region [on line]. 2020-02-07 [cit. 2020-05-21]. Dostupné na www: <http://www.euro.who.int/__data/assets/pdf_file/0007/427930/2020-01-Epi_Data_EN_January-December-2019.pdf?ua=1>.
5. Státní zdravotní ústav. Výskyt vybraných hlášených infekcí v České republice, leden – prosinec 2019 porovnání se stejným obdobím v letech 2010–2018 (počet případů) [on line]. 2020-01-02 [cit. 2020-05-21]. Dostupné na www: http://www.szu.cz/uploads/documents/szu/infekce/tabulka_leden_prosinec_2019.pdf
6. World Health Organization. European region loses ground in effort to eliminate measles [on line]. 2019-08-29 [cit. 2019-10-21]. Dostupné na www: <http://www.euro.who.int/en/media-centre/sections/press-releases/2019/european-region-loses-ground-in-effort-to-eliminate-measles>.
7. Steingart RK, Thomas RA, Dykewicz AC, et al. Transmission of measles virus in healthcare settings during a community wide outbreak. Infect Control Hosp Epidemiol, 1999;20 : 115–119.
8. Bílková Fránková H, Kloudová A, Zelená H, et al. Víceúčelový sérologický přehled (spalničky, příušnice, pertuse, virová hepatitida B) SP 2013, ČR: Závěrečná zpráva, příloha č.1. Zprávy CEM (SZÚ, Praha) 2014; 23 : 1–152. ISSN 1804-8668. Dostupné také na www: <http://www.zuusti.cz/wp-content/uploads/2015/04/SP-2013-vnitřek-do-TISKU.pdf>.
9. Smetana J, Chlibek R, Hanovcova I, et al. Decreasing Seroprevalence of Measles Antibodies after Vaccination – Possible Gap in Measles Protection in Adults in the Czech Republic. PLoS One, 2017;12(1):e0170257.
10. Slonim D. Stručný pracovní životopis. 4. vydání, Praha, 2014.
11. Vyhláška č. 355 ze dne 17. října 2017, kterou se mění vyhláška č. 537/2006 Sb., o očkování proti infekčním nemocem, ve znění pozdějších předpisů. In: Sbírka zákonů České republiky. 2017, částka 123/2017 : 3898–3904. Dostupné na www: <file:///C:/Users/Simeckova/Downloads/sb0123-2017.pdf >.
12. Davidkin I, Jokinen S, Broman M, et al. Persistence of measles,mumps, and rubella antibodies in an MMR-vaccinated cohort: a 20-year follow-up. J Infect Dis, 2008;197(7):950–956.
13. Watson JC, Pearson JA, Markowitz LE, et al. An evaluation of measles revaccination among school-entry-aged children. Pediatrics, 1996;97(5):613–618.
14. Fabiánová K, Manďáková Z, Lexová P, et al. Souhrn aktuálních poznatků v prevenci onemocnění spalničkami; doporučení Advisory Committee on Immunization Practices (ACIP) v kontextu současné epidemiologické situace v ČR. Zprávy CEM (SZÚ, Praha), 2018; 27(5):110–112. Dostupné na www: <http://www.szu.cz/uploads/Epidemiologie/Spalnicky/Spalnicky_clanek_Zpravy_CEM_SZU_2018.pdf >.
15. Bitzegeio J, Majowicz S, Matysiak-Klose D, et al. Estimating age-specific vaccine effectiveness using data from a large measles outbreak in Berlin, Germany, 2014/15: evidence for waning immunity. Euro Surveill, 2019;24(17):pii=1800529. Dostupné na www: <https://doi.org/10.2807/1560-7917.ES.2019.24.17.1800529>.
16. Augusto GF, Cruz D, Silva A, et al. Challenging measles case definition: three measles outbreaks in three Health Regions of Portugal, February to April 2018. Euro Surveill, 2018;23(28):pii=180032. Dostupné na www: <https://doi. org/10.2807/1560-7917.ES.2018.23.28.1800328>.
17. Sá Machado R, Perez Duque M, Almeida S, et al. Measles outbreak in a tertiary level hospital, Porto, Portugal, 2018: challenges in the post-elimination era. Euro Surveill, 2018;23(20):pii=18-00224. Dostupné na www: <https://doi.org/10.2807/1560-7917. ES.2018.23.20.18-00224>.
18. Sundell N, Dotevall L, Sansone M, et al. Measles outbreak in Gothenburg urban area, Sweden, 2017 to 2018: low viral load in breakthrough infections. Euro Surveill, 2019;24(17):pii=1900114. Dostupné na www: <https://doi.org/10.2807/1560-7917.ES.2019.24.17.1900114>.
19. Rosen JB, Rota JS, Hickman CJ, et al. Outbreak of measles among persons with prior evidence of immunity, New York City, 2011. Clin Infect Dis, 2014;58(9):1205–1210.
20. Avramovich E, Indenbaum V, Haber M, et al. Measles Outbreak in a Highly Vaccinated Population – Israel, July–August 2017. MMWR Morb Mortal Wkly Rep, 2018;67 : 1186–1188.
21. Vyhláška ze dne 17. prosince 2008, o systému epidemiologické bdělosti pro vybrané infekce, ve znění pozdějších předpisů. In: Sbírka zákonů České republiky, 2008, částka 151/2008 : 8010–8043. Dostupné na www: <https://www.infekce.cz/Legislativa/vyhl-473-2008.pdf >.
22. Maltezou HC, Poland GA. Immunization of Health-Care Providers: Necessity and Public Health Policies. Healthcare (Basel), 2016;4(3). pii: E47. Dostupné na www: <https://doi.org/10.3390/healthcare4030047>.
23. Centre for Disease Prevention and Control. Routine Measles, Mumps, and Rubella Vaccination [on line]. 2019-06-12 [cit. 2020-02-17]. Dostupné na www: <https://www.cdc.gov/vaccines/vpd/mmr/hcp/recommendations.html>.
24. Ministerstvo zdravotnictví ČR. Opatření ministra zdravotnictví ke zvýšení proočkovanosti proti spalničkám u zdravotnických pracovníků [on line]. 2019-02-22 [cit. 2019-11-08]. Dostupné na www: <http://www.mzcr.cz/dokumenty/opatreni-ministra-zdravotnictvi-ke-zvyseni-proockovanosti-proti-spalnickam-u-zdr_16851_3970_1.html>.
25. LeBaron CW, Beeler J, Sullivan BJ, et al. Persistence of measles antibodies after 2 doses of measles vaccine in a postelimination environment. Arch Pediatr Adolesc Med, 2007;161(3):294–301.
Labels
Hygiene and epidemiology Medical virology Clinical microbiologyArticle was published in
Epidemiology, Microbiology, Immunology

2020 Issue 3
-
All articles in this issue
- Epidemiology of vancomycin-resistant enterococci in the Hradec Králové University Hospital in 2017
- Seroprevalence of IgG antibodies against measles in health care workers of the Strakonice Hospital
- Implementation and use of whole genome sequencing (WGS) in the surveillance of invasive pneumococcal disease, Czech Republic, 2017–2019
- Drain fly – Clogmia albipunctata (Diptera: Psychodidae) – a fly with epidemiological potential and posing risk of myiasis
- Jubileum profesora Vladimíra Vonky
- Životní jubileum RNDr. Vratislava Němečka, CSc.
- Vzpomínky na MUDr. Evu Jílkovou
- MUDr. Jarmila Kaustová (* 8. 3. 1945 – † 1. 5. 2020)
- Smuteční oznámení: zemřel doc. MUDr. Vlastimil Obdržálek, CSc.
- Increase in RNASEL gene expression by miR-29-3p inhibitors in HEK293T cells
- Can gram-negative-like biomarker values in Streptococcus pyogenes sepsis negatively influence right choice of initial antibiotic therapy?
- The duration of SARS-CoV-2 shedding in patients recovering from COVID-19
- Epidemiology, Microbiology, Immunology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Epidemiology of vancomycin-resistant enterococci in the Hradec Králové University Hospital in 2017
- Drain fly – Clogmia albipunctata (Diptera: Psychodidae) – a fly with epidemiological potential and posing risk of myiasis
- The duration of SARS-CoV-2 shedding in patients recovering from COVID-19
- Seroprevalence of IgG antibodies against measles in health care workers of the Strakonice Hospital
