Diagnostika a léčba globus faryngeus
The Diagnosis and Treatment of Globus Pharyngeus
Globus pharyngeus is the subjective sensation of a lump, tightness or something stuck in the throat. In the past, this symptom was more frequently observed in patients with a tendency to hysterical behavior and therefore, it was called globus hystericus. Trying to explain its cause, many theories were gradually developed, which more or less successfully reveal the etiology of globus hystericus. Currently, the most widely considered causes of globus pharyngeus include extra-esophageal reflux, hypertensive upper esophageal sphincter, neurosis, goiter, allergy and tetany. The first goal of the clinical examination of patients with globus pharyngeus is to differentiate patients with the risk of potential malignant disease. The second goal is to identify the most likely cause of pure globus pharyngeus. This article aims to report an overview of up-to-date information about the diagnosis and treatment of this controversial symptom.
Key words:
diagnosis – extra-esophageal reflux – globus pharyngeus – globus hystericus – treatment
Authors:
Karol Zeleník 1
; Pavel Komínek 1
; I. Stárek 2; E. Machytka 3
; P. Schwarz 1
Authors‘ workplace:
Otorinolaryngologická klinika FN Ostrava2Otorinolaryngologická klinika LF UP a FN Olomouc3Interní klinika FN Ostrava
1
Published in:
Gastroent Hepatol 2010; 64(1): 27-33
Category:
Review Article
Overview
Globus faryngeus je subjektivně vnímaný vjem něčeho cizího v krku, pocit svírání v krku nebo pocit váznutí sousta při polykání naprázdno. V minulosti byl častěji pozorován u pacientů, kteří měli tendenci k hysterickému chování, a byl proto označován jako globus hystericus. Ve snaze objasnit jeho příčinu bylo postupně vypracováno mnoho různých teorií, které s větším či menším úspěchem vznik globus faryngeus objasňují. Za nejčastější příčiny jsou v současné době považovány: extraezofageální reflux, zvýšený klidový tonus horního jícnového svěrače, neuróza, struma, alergie a tetanie. Prvním cílem vyšetřování je odlišit pacienty, kteří jsou rizikoví stran možné malignity. Druhým cílem je určit nejpravděpodobnější příčinu prostého globus faryngeus. Cílem článku je podat přehled současných názorů na diagnostiku a léčbu tohoto kontroverzního symptomu.
Klíčová slova:
diagnostika – extraezofageální reflux – globus faryngeus – globus hystericus – léčba
Úvod
Globus faryngeus (GF) je často se vyskytující, čistě subjektivní vjem, s nejvyšší prevalencí ve středním věku. Pacienti jej nejčastěji označují jako pocit něčeho cizího („knedlíku“) v krku, pocity svírání v krku nebo pocity váznutí sousta při polykání naprázdno. Tyto pocity jsou pacienty jasně definovatelné, jsou dlouhotrvající, obtížně léčitelné a mají tendenci se vracet [1–2]. Pokud pacient udává i další „varovné“ příznaky, jako ubývání na váze, dysfagii, odynofagii či lateralizaci obtíží, nejedná se již o GF a tito pacienti jsou indikováni k podrobnému vyšetření s cílem vyloučit organickou příčinu obtíží, zejména malignitu [1]. Diagnostika a léčba GF není jednotná a je předmětem mnohých polemik v řadách jak otorinolaryngologů, tak gastroenterologů, praktických lékařů a neurologů. V tomto přehledném článku podáváme přehled současných názorů na diagnostiku a léčbu tohoto kontroverzního symptomu.
Definice
Galmiche [3] definuje GF jako:
- trvalý nebo opakující se nebolestivý pocit cizího tělesa v krku
- vyskytuje se převážně v období mezi jídlem
- obtíže mají stejnou intenzitu v čase (neprogredují)
- není dysfagie ani odynofagie
- není jasná souvislost příznaků GF s refluxní nemocí jícnu
- není histopatologicky potvrzená achalázie či jiná dysmotilita jícnu
- obtíže trvají minimálně 3 měsíce (tab. 1)
![Definice globus faryngeus podle Galmiche [3].
Tab. 1. Definition of globus pharyngeus acc. to Galmiche [3].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/0be34d334652ee26fd42fd998ccec79c.jpeg)
Etiologie a patogeneze
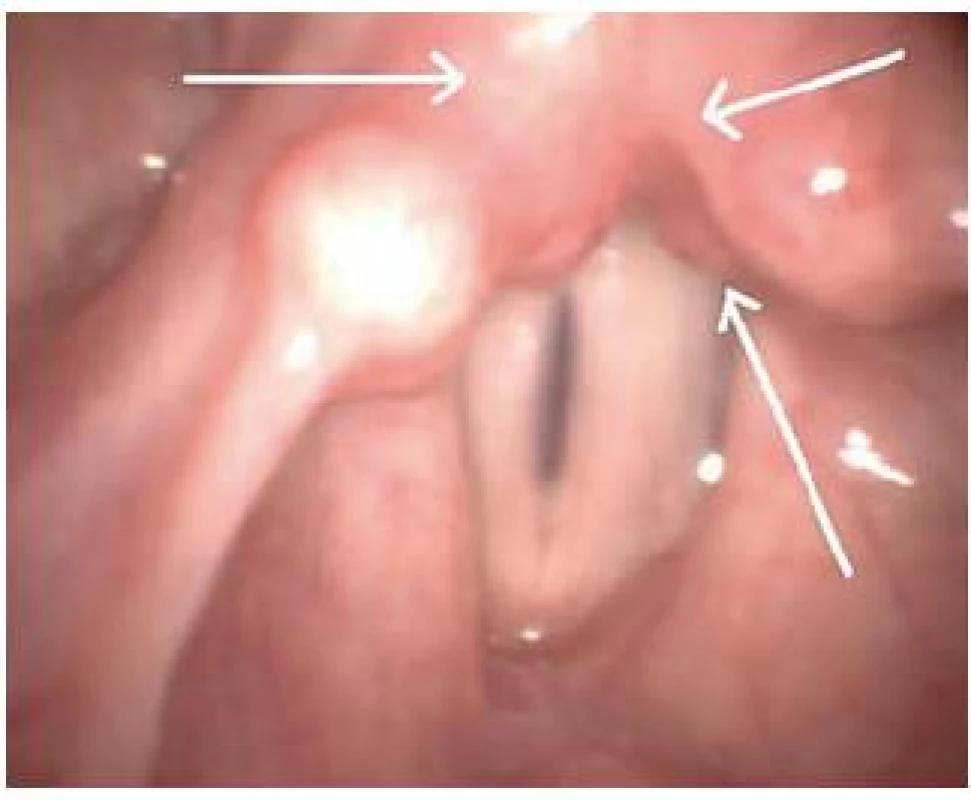
Většina současných teorií o příčinách GF se shoduje v tom, že se jedná o multifaktoriálně podmíněný symp-tom [2,4]. GF byl v minulosti častěji pozorován u pacientů, kteří měli tendenci k hysterickému chování, a byl proto označován jako globus hystericus. Přispívala k tomu i neschopnost najít organickou příčinu GF. Ve snaze najít ji bylo postupně vypracováno několik teorií, které s větším či menším úspěchem vznik GF objasňují (tab. 2).I když žádná z nich vznik GF zcela jasně nevysvětluje, u části pacientů lze celkem dobře definovat jeho nejpravděpodobnější příčinu. V posledních letech je za nejčastější příčinu GF považován extraezofageální reflux (EER), při kterém se žaludeční obsah dostává nad úroveň horního jícnového svěrače. EER se liší od gastroezofageálního refluxu v patofyziologii, příznacích i léčbě. Za EER je odpovědná patologie v oblasti horního jícnového svěrače, typické příznaky jako pálení žáhy nejsou obvykle přítomné a je nutná agresivnější a dlouhodobější léčba inhibitory protonové pumpy [4–5]. Mezi pacienty s GF kolísá procento pacientů s EER prokázaným ph-metrií od 15 % do 68 % [1,6]. U pacien-tů s EER jsou kromě GF typicky přítomné i další příznaky z postižení horního aerodigestivního traktu refluxátem, jako např. refluxní laryngitida (obr. 1), granulomy hlasivek, chrapot a časté odkašlávání ve snaze odstranit hleny. Pacienty s GF můžeme rozdělit podle toho, jestli mají i další příznaky EER, na dvě skupiny [2,6]:
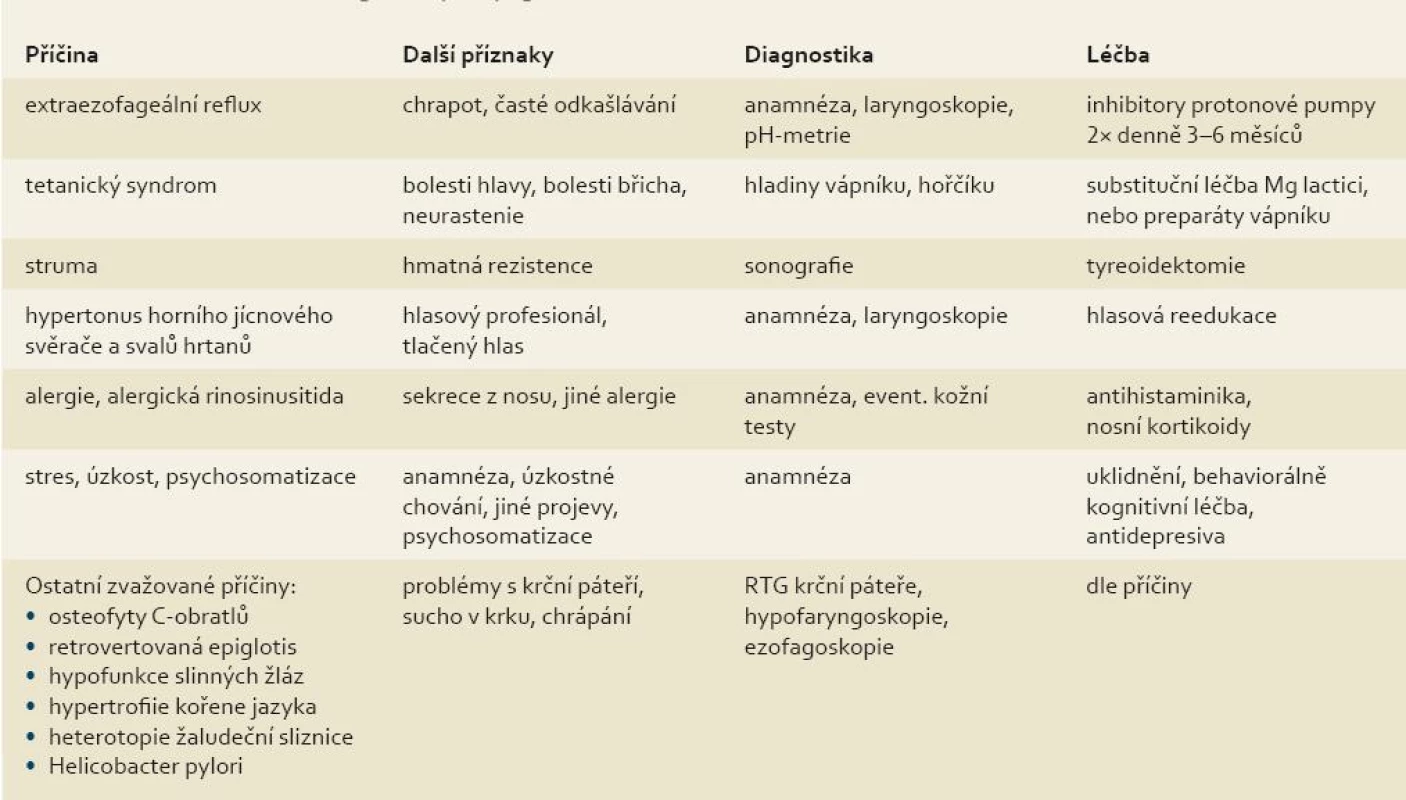
GF s dalšími příznaky EER – je velmi pravděpodobné, že GF je způsobený EER, léčba inhibitory protonové pumpy je obvykle úspěšná, pacienti jsou méně psychicky labilní.
GF bez dalších příznaků EER – je málo pravděpodobné, že GF je způsobený EER, léčba inhibitory protonové pumpy není obvykle úspěšná, pacienti jsou více psychicky labilní.
Počáteční předpoklady, že u většiny pacientů je GF způsobený EER, se sice nepotvrdily, stále však zůstává značná část pacientů (23–68 %), u kterých dojde po léčbě inhibitory protonové pumpy k vymizení nebo podstatnému zmírnění obtíží [1,6]. Heterotopická žaludeční sliznice v horním jícnu je při gastrofibroskopii zaznamenána u 0,1–10 % pacientů a její souvislost s GF se začala zkoumat nedávno [2,7]. Alaani et al referovali o pěti pacientech s GF, u kterých prokázali rigidní ezofagoskopii a histologickým vyšetřením heterotopickou žaludeční sliznici v postkrikoidní oblasti a krčním jícnu [8]. Meining et al zaznamenali vymizení GF u deseti pacientů, u nichž odstranili heterotopickou žaludeční sliznici argon-plazma koagulací [9]. Soubor pacientů v obou těchto pracích je však malý a způsob hodnocení anamnézy GF a dalších obtíží nedostatečný, a proto zatím nelze z těchto pilotních prací uzavírat žádné konkrétní závěry.
GF je přítomný asi u 1/3 pacientů se strumou [10]. Přesný mechanizmus vzniku není znám, nejlogičtějším vysvětlením se zdá být mechanický tlak zvětšené štítné žlázy na okolní svaly a hrtan. Také u pacientů po tyreoidektomii se mohou jako následek hojení objevit pocity podobné GF, většinou však rychle odezní. Maung et al zjistili, že tyreoidektomie GF nezhoršuje, ale spíše zmírňuje [11]. Signifikantně častěji zaznamenal Corso et al zvýšený klidový tonus horního jícnového svěrače u pacientů s GF v porovnaní s pacienty bez GF [12]. Waering et al považují nadměrné napětí svalů hrtanu a hltanu za poměrně častou příčinu GF a s dobrým efektem používají k léčbě u této části pacientů s GF hlasovou terapii a relaxační techniky [13]. Oba soubory jsou však malé a jejich závěry je nutné dále ověřit podrobnějšími studiemi, k čemu by mohlo přispět širší zavedení high-resolution manometrie do klinické praxe. Alergii jako příčinu GF zkoumali Jaruchinda et al [14]. U pacientů s GF zjistil pomocí kožních alergických testů signifikantně vyšší pozitivitu testů v porovnání s kontrolní skupinou. Zároveň došlo u skupiny pacientů s GF a zároveň pozitivními alergickými kožními testy k výraznému zmírnění obtíží po léčbě alergií. Autoři diskutují o tom, že GF může být jedním z prvních projevů alergie. Za možné mechanizmy vzniku považují zatékání sekrece z nosohltanu do hypofaryngu, alergií indukovanou laryngitidu nebo hyperviskozitu hlenů [14]. Z neurologických příčin GF je nejčastější tetanie, což je zvýšená dráždivost nervosvalového ústrojí z důvodu snížené hladiny ionizovaného vápníku nebo magnézia v krvi. To vede ke svalovým křečím a GF poté vzniká jako následek křečí laryngeální a faryngeální svaloviny. Dalšími častými příznaky tetanického syndromu bývají bolesti hlavy, bolesti břicha a neurastenické příznaky [15]. V posledních letech se opět dostává do popředí psychologický a psychosomatický aspekt GF [4]. Znaky hysterického chování sice nejsou u pacientů s GF v porovnání s běžnou populací častější, pacienti s GF však bývají častěji introvertní, neurotičtí, úzkostliví až depresivní a často mají v anamnéze i další organicky nevysvětlené symptomy [1,16]. GF může být také prvním znakem počínající somatoformní nemoci, zejména u mladých lidí [17]. U pacientů s GF byly v posledním roce před objevením obtíží zaznamenány více stresující situace v porovnání s kontrolním souborem [18]. Ojediněle se objevují práce uvažující o dalších možných příčinách GF jako osteofyty krčních obratlů, retrovertovaná epiglotis, hypofunkce slinných žláz, hypertrofie kořene jazyka a kolonizace horního aerodigestivního traktu Helicobacter pylori [4]. Neexistují však žádné dobře definované studie, ve kterých by tyto nemoci byly zkoumány ve vztahu ke GF, a proto zůstává nezodpovězeným, jestli se jedná jenom o koincidenci nebo existuje určitá příčinná souvislost.
Diagnostika
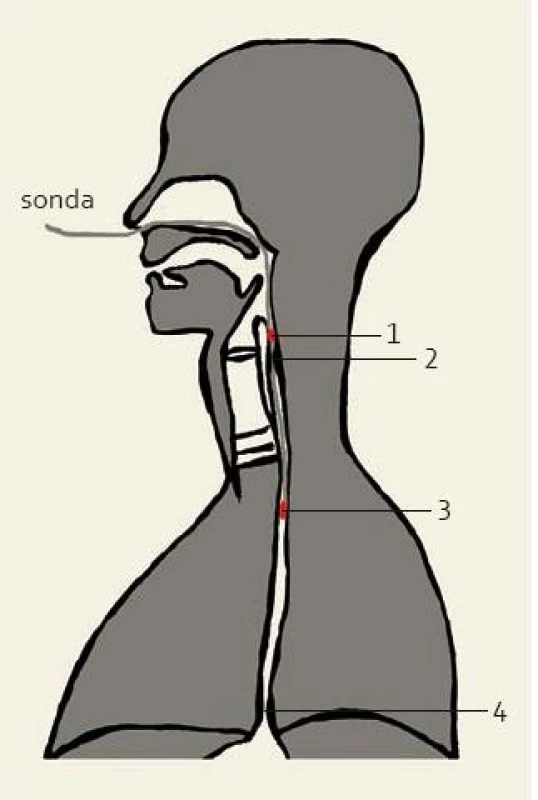
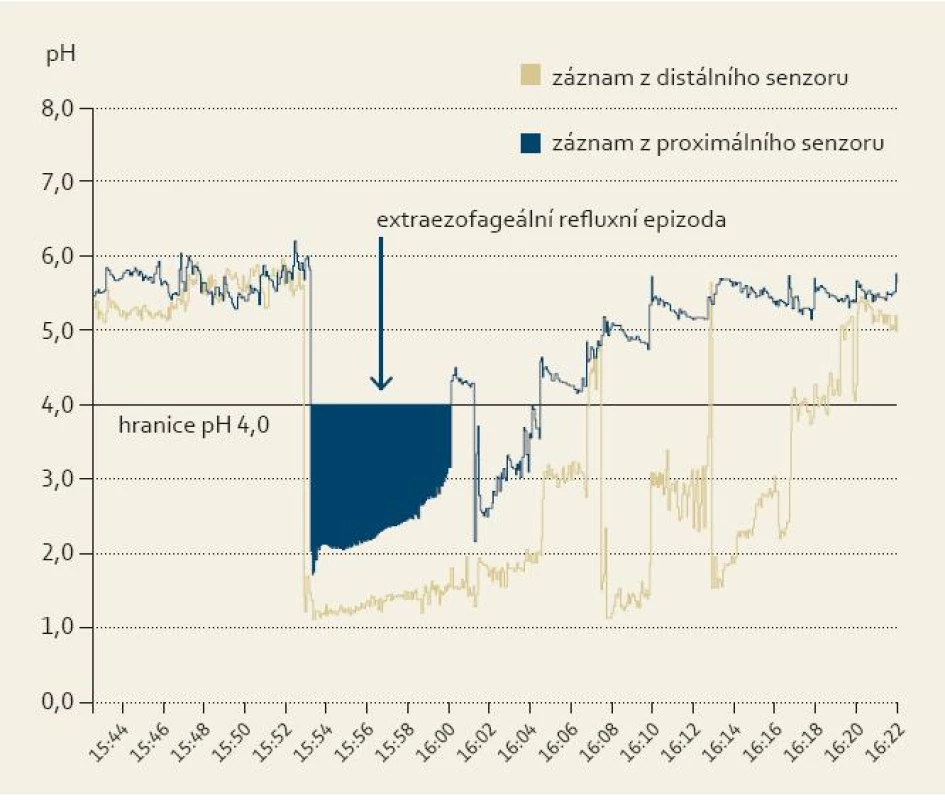
Diagnostika pacientů s GF má dvě fáze. Nejprve bychom měli získat odpověď na otázku, zda se jedná o pacienta „pouze“ s GF, nebo zda jsou přítomny i další „varovné“ příznaky. Pokud pacient patří do rizikové skupiny stran vzniku karcinomu horního aerodigestivního traktu (abúzus nikotinu a alkoholu, nižší socioekonomický status, věk nad 45 let) a/nebo udává některé z rizikových příznaků (ubývání na váze, dysfagie, odynofagie a lateralizaci obtíží), je nutné podrobné vyšetření, zejména k vyloučení malignity (kontrastní vyšetření polykacího aktu, flexibilní nebo rigidní ezofagoskopie). Pokud pacient do výše uvedené skupiny nespadá, tak se jedná se o pacienta s prostým GF a riziko malignity je u něj minimální. Proto další vyšetřovací metody (kontrastní vyšetření polykacího aktu, flexibilní nebo rigidní ezofagoskopie) nejsou nutné. Protože však nelze zcela úplně vyloučit, že i prostý GF může být prvním příznakem nerozpoznaného maligního onemocnění, je nutné tyto pacienty dispenzarizovat a poučit je o nutnosti kontrolního vyšetření v případě progrese či změny obtíží. Je zřejmé, že ani u řady těchto pacientů se v praxi nevyhneme provádění některých zobrazovacích, či endoskopických vyšetření, která děláme „pro jistotu“. Anamnéza a komplexní ORL vyšetření je pro stanovení diagnózy a příčiny GF nejdůležitější. Pacient s GF popisuje typické příznaky jako cizí těleso, knedlík, stahování v krku a nucení k polykání (tab. 1). Míru závažnosti těchto příznaků a jejich vývoj v čase lze sledovat pomocí dotazníku „Glasgow Edinburgh throat scale“ [19–20] a psychologický stav pomocí dotazníku „Symptom check-list-90-revision“ [6]. Dále se pacienta dotazujeme na příznaky refluxní nemoci a extraezofageálního refluxu, příznaky alergické rinosinusitidy, hlasové zvyklosti, obtíže související se štítnou žlázou a nemoci krční páteře. Dále sledujeme psychologický profil pacienta, zejména projevy úzkosti, pátráme po dalších nevysvětlených zdravotních problémech a ptáme se na přítomnost stresujících událostí v poslední době a výskyt maligních nemocí v rodině pacienta. V komplexním ORL vyšetření je potřebné se zaměřit zejména na palpační vyšetření krku (rezistence, štítná žláza), na příznaky alergické rinosinusitidy a na vyšetření hypofaryngu a hrtanu s cílem vyloučit organické postižení sliznic. Pozitivně na pacienta působí, pokud se na nález může sám podívat na monitoru a přesvědčit se tak, že se o nádorové onemocnění nejedná [1]. Výhodou je, pokud je možné současně provést i transnazální ezofagoskopii a zhodnotit stav horního jícnu. Pokud má pacient kromě GF i další příznaky extraezofageálního refluxu (např. zadní laryngitidu), je možné ke zpřesnění a objektivizaci nálezu provést vyšetření ambulantní 24hodinovou dvoukanálovou pH-metrií s proximálním senzorem umístněným nad úroveň horního jícnového svěrače. Tato objektivní metoda slouží k přesnému průkazu počtu extraezofageálních refluxních epizod [5] (obr. 2, 3). Pokud je zaznamenán výrazný počet refluxních epizod, je velmi pravděpodobné, že příčinou GF je extraezofageální reflux. Problematickou však zůstává interpretace menšího počtu refluxních epizod, kdy není možné jasně říct, jestli GF souvisí s extraezofageálním refluxem, či nikoliv. Přesnější, ale ekonomicky výrazně náročnější je kombinace pH-metrie a vícekanálového měření impedance, kdy lze zjistit kromě kyselých i nekyselé refluxní epizody. Kontrastní vyšetření polykacího aktu má u pacientů s prostým GF jenom velmi omezenou diagnostickou hodnotu. Přesto je toto vyšetření poměrně často využívané. Důvodem je zejména snaha „udělat aspoň něco“ a větší komfort pacienta v porovnání s endoskopickými metodami. Výhodou vyšetření je, že poměrně často (asi u 1/3 pacientů vyšetřovaných pro GF) odhalí jiné léze, jako např. Zenkerův divertikl, krční osteofyty nebo krikofaryngeální spazmy. Ve stejné míře se ale tyto nálezy objevují u celé populace, a tak je jejich souvislost s GF sporná [1]. Další výhodou tohoto vyšetření je pozitivní vliv negativního nálezu na psychický stav pacienta. Důvodem k provedení kontrastního vyšetření polykacího aktu je u mnohých lékařů snaha o vyloučení karcinomu hypofaryngu a jícnu jako příčiny GF. Alaani et al vyšetřili u 1 145 pacientů s GF polykací akt baryovou kontrastní látkou, ani u jednoho z nich neprokázali karcinom hypofaryngu nebo jícnu [21]. Autoři proto uzavírají, že kontrastní vyšetření jícnu by u pacientů s typickým GF nemělo být rutinně prováděno. Ke stejnému výsledku dospěli Harar et al u 699 pacientů [22]. Kromě toho, senzitivita tohoto vyšetření v diagnostice karcinomu hypofaryngu a jícnu je jenom 50 % [22]. Burns uzavírá, že pokud má lékař podezření na nádor, je vhodnější provést endoskopické vyšetření jícnu, CT nebo NMR [23]. Flexibilní nebo rigidní ezofagoskopie je samozřejmostí u pacientů s rizikovými symptomy, u pacientů s prostým GF není rovněž nijak významně přínosná. Takwoingi et al vyšetřili rigidní ezofagoskopií 250 pacientů s GF, přičemž malignitu neprokázali [24]. U 86,8 % pacientů nebyla nalezena žádná organická léze. U 4,8 % pacientů byl prokázán spazmus krikofaryngeální oblasti a u zbytku jenom drobné benigní anatomické odchylky (retenční cysty, mírný reflux). Proto uzavírají, že u pacientů s GF rizika (riziko perforace je 1 %) a dyskomfort ezofagoskopie převažují nad jejím přínosem [24]. Provedení ezofagoskopie má však svoje samozřejmé místo u pacientů s rizikovými příznaky, nejasnými obtížemi či progredujícím průběhem. Alergologické kožní testy mohou odhalit pacienty, u kterých se zatím alergie výrazně neprojevila [14]. U alergiků s typickými symptomy nemají význam. Neurologické vyšetření se zaměřuje hlavně na další příznaky tetanie, kterou je dále možné potvrdit laboratorními vyšetřeními hořčíku a vápníku v krvi. Vyšetření rehabilitačním lékařem nebo fyzioterapeutem může odhalit funkční blokádu krční páteře, nebo svalové spazmy. Sonografie, CT a NMR podrobně zobrazí měkké tkáně krku. Nejčastěji je používáno sonografické vyšetření, a to zejména k popisu velikosti a lokalizace štítné žlázy. V případě prostého GF s negativním palpačním nálezem však nejsou tato vyšetření rutinně indikována.
Léčba
Léčba GF by měla být zaměřena na nejpravděpodobnější vyvolávající příčinu (tab. 2). Ujištění pacienta, že se nejedná o vážné organické onemocnění, je nejdůležitějším léčebným opatřením u části pacientů s kancerofobií [4]. Výhodou je, pokud je možnost lokální nález v hypofaryngu a hrtanu zaznamenat, aby se pacient mohl „na vlastní oči“ přesvědčit, že nádor v dané lokalitě nemá. V léčbě GF vzniklého na podkladě extraezofageálního refluxu jsou nejefektivnější inhibitory protonové pumpy podávané dvakrát denně po dobu 3–6 měsíců, přičemž je nutné počítat s tím, že obtíže ustupují mnohem pomaleji než klasické příznaky refluxní nemoci jícnu [4,25]. Pokud má pacient jenom příznaky GF bez dalších příznaku EER, nebyl efekt inhibitorů protonové pumpy v kontrolovaných studiích prokázán [23]. Další lék, který vykázal pozitivní vliv na příznaky EER (včetně globus pharyngeus) v pilotní ne-placebem kontrolované studii, je suspenze alginátu [1]. Část pacientů s funkční blokádou krční páteře nebo svalovými spazmy velmi dobře reaguje na rehabilitační procedury. V prospektivní studii prokázal Burns signifikantní snížení intenzity GF po tyreoidektomii u 93 % pacientů, přičemž nejvýraznější zlepšení bylo zaznamenáno u pacientů, kteří měli histologicky zjištěnou thyreoiditidu [10]. Pokud tedy pacienti přicházející k totální tyreoidektomii mají GF, lze je poučit, že jejich obtíže se po výkonu pravděpodobně zmenší. Cílem hlasové reedukace a relaxačních technik je snížit napětí svalů hrtanu a hltanu, které je považováno za jednu z příčin GF. Signifikantní snížení obtíží po hlasové reedukaci bylo prokázáno více autory [13,26]. Z této léčby profitují nejvíce pacienti, kteří mají kromě GF i dysfonii [1]. Základní strategie logopeda (resp. hlasového terapeuta) v léčbě GF je shrnutá v tab. 3. U pacientů s příznaky alergické rinosinusitidy je používaná symptomatická léčba antihistaminiky a nosními kortikosteroidy. V současnosti jsou pacienti s GF směrováni na psychologické či psychiatrické vyšetření jen zřídka, přestože GF zůstává čtvrtým nejčastějším příznakem somatizační nemoci (přenesení psychického napětí do tělesné oblasti) po zvracení, afonii a bolestech končetin [1]. Randomizovaná klinická studie potvrdila významný účinek kognitivně – behaviorální léčby v léčbě somatoformní nemoci a organicky nevysvětlitelných symptomů [27]. I když zatím u pacientů s GF nebyla průkazná studie potvrzující význam kognitivně-behaviorální léčby provedena, dobré výsledky této léčby u pacientů s dráždivým tračníkem a tinnitem naznačují její možný účinek i u pacientů s GF [1,17]. Antidepresiva, zejména z řad selektivních inhibitorů vychytávání serotoninu, byly u pacientů s GF studovány jenom v menších studiích. Přesnějšímu prozkoumání jejich účinku brání skutečnost, že pacienti velmi často léčbu odmítají, a i pokud s ní začnou, tak ji brzy pro nežádoucí účinky přeruší [1]. Rowley et al zjistili, že v průběhu sedmiletého období došlo k vymizení příznaků GF bez jakékoli léčby u více jak poloviny pacientů [28]. K podobnému závěru dospěl i Timon et al, kdy v průběhu pětiletého období zaznamenali vymizení, nebo zmírnění příznaků u 60 % pacientů [29].
![Základní strategie hlasové reedukace v léčbě globus faryngeus podle Khalila [4].
Tab. 3. Basic strategy of reeducation of the voice in the treatment of globus pharyngeus acc. to Khalil [4].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/0051b8c321d3ef35726cb3344a4c9419.jpeg)
Závěr
Diagnostika a léčba pacientů s GF se v posledních letech výrazně posunula, a to od zjednodušeného pohledu na pacienta jako na hysterickou osobnost směrem ke hledání nejpravděpodobnější příčiny. V první řadě je potřeba odlišit pacienty s rizikovými příznaky – u nich je nutné vyloučit organickou příčinu, zejména karcinom hypofaryngu a proximálního jícnu. Dalším krokem je určit u pacienta s prostým GF podle dalších příznaků a nálezů nejpravděpodobnější příčinu GF, a podle toho jej léčit (tab. 2). Vhledem k tomu, že nelze zcela vyloučit, že i prostý GF může být prvním příznakem nerozpoznaného maligního onemocnění, je nutné tyto pacienty dispenzarizovat a poučit je o nutnosti kontrolního vyšetření v případě progrese či změny obtíží. Protože GF má často multifaktoriální etiologii a tendenci recidivovat, je i přes pokroky v diagnostice léčba GF obtížná a často neúspěšná.
Práce byla podpořena grantem IGA MZ ČR 10612-3.
MUDr. Karol Zeleník
Otorinolaryngologická klinika FN
Ostrava, 17. listopadu 1790, 708
00 Ostrava
e-mail: karol.zelenik@fnspo.cz
Chronický či recidivující vodnatý průjem je poměrně často způsoben nepoznanou idiopatickou malabsorpcí žlučových kyselin.
(Wedlake et al. Aliment Pharmacol Ther 2009; 30(7): 707–717)
Osoby čekající na endoskopické vyšetření jsou ve stavu zvýšené úzkosti, nezávisle na věku a typu výkonu. Účinnou pomocí je naslouchání hudby podle vlastního výběru.
(El-Hassan et al. Aliment Pharmacol Ther 2009; 30(7):718–724)
Sources
1. Karkos PD, Wilson JA. The diagnosis and management of globus pharyngeus: our perspective from United Kingdom. Curr Opin Otolaryngol Head Neck Surg 2008; 16(6): 521–524.
2. Oridate N, Nishizawa N, Fukuda S. The diagnosis and management of globus: a perspective from Japan. Curr Opin Otolaryngol Head Neck Surg 2008; 16(6): 498–502.
3. Galmiche JP, Clouse RE, Balint A. Functional esophageal disorders. Gastroenterology 2006; 130(5): 1459–1465.
4. Khalil HS. The diagnosis and management of globus: a perspective from the united Kingdom. Curr Opin Otolaryngol Head Neck Surg 2008; 16(6): 516–520.
5. Zeleník K, Komínek P, Stárek I, Machytka E: Extraezofageální reflux (1. část) Epidemiologie, patofyziologie a diagnostika. Otorinolaryngologie a Foniatrie 2008; 57 : 143–150.
6. Park KH, Choi SM, Kwon SU et al. Diagnosis of laryngopharyngeal reflux among globus patients. Otolaryngol Head Neck Surg 2006; 134(1): 81–85.
7. Borhan-Manesch F, Farnum JB. Incidence of heterotopic gastric mucosain the upper oesophagus. Gut 1991; 32(9): 968–972.
8. Allani A, Jassar P, Warfiel AT et al. Heterotopis gastric mucosa in the cervical oesophagus (onlet patch) and globus pharyngeus – an under-recognised association. J Laryngol Otol 2007; 121(9): 885–888.
9. Meining A, Bajbouj M, Preeg M et al. Argon plasma ablation of gastric inletpatches in the cervical esophagus may alleviate globus sensation: a pilot trial. Endoscopy 2006; 38(6): 566–570.
10. Burns P, Timon C. Thyroid pathology and globus the pharyngeus: are they related? A two year prospective trial. J Laryngol Otol 2007; 121(3): 242–245.
11. Maung KH, Hayworth D, Nix A et al. Thyreoidectomy does not cause globus pattern symptoms. The Journal of Laryngology and Otology 2005; 119 : 973–975.
12. Corso KJ, Pursnani KG, Mohiuddin MA et al. Globus sensation is associated with hypertensive upper esophageal sphincter but not with gastroesophageal spincter. Dig DisSci1998; 43(7): 1513–1517.
13. Waering M, Elias A, Mitchell D. Managemet of globus sensation by the speech therapist. Logoped Phoniatr Vocol 1997; 22 : 39–42.
14. Jaruchinda P, Saengsapawiriya A, Chakkaphak S et al. The study of allergic skin test in patients with globus pharyngeus: a preliminary report. J Med Assoc Thai 2009; 92(4): 531–536.
15. Steidl, L. Tetanický syndrom v interní praxi, jeho obsah, diagnóza a léčba z hlediska metabolizmu magnezia. Interní medicína 2002; 3 : 113–118.
16. Cook IJ, Dent J, Collins SM. Upper esophageal sphincter tone and reactivity to stress in patiens with a history of globus sensation. Dig Dis Sci 1989; 34(5): 672–676.
17. Oyama O, Paltoo C, Greengold J. Somatoform Disorders. Am Fam Physician 2007; 76(9): 1333–1338.
18. Harris MB, Deary IJ, Wilson JA. Life events and difficulties in relation to the onset of globus pharyngis. J Psychosom Res 1996; 40(6): 603–615.
19. Deary IJ, Wilson JA, Harris MB et al. Globus pharyngis: a developmentof a symptom assessment scale. J Psychosom Res 1995; 39(2): 203–213.
20. Ali KHM, Wilson JA. What is the severity of globus sensation in individuals who have never sought health care for it? J Laryngol Otol2007; 121(9): 865–868.
21. Alaani A, Vengala S, Johnston, MN. The role of barium swallow in the management of the globus pharyngeus. Eur Arch Otorhinolaryngol 2007; 264(9): 1095–1097.
22. Harar RP, Kumar S, Saeed MA et al. Management of globus pharyngeus: a review of 699 cases. J Laryngol Otol 2004; 118(7): 522–527.
23. Burns P, O’Neill JP. The diagnosis and management of globus: a perspective from Ireland. Curr Opin Otolaryngol Head Neck Surg 2008; 16(6): 503–506.
24. Takwoingi YM, Kale US, Morgan DV. Rigid endoscopy in globus pharyngeus: how valuable it is? J Laryngol Otol 2006; 120(1): 42–46.
25. Zeleník K, Komínek P, Stárek I et al. Extraezofageální reflux (2. část) ORL manifestace a léčba. Otorinolaryngologie a Foniatrie 2008; 57 : 151–158.
26. Khalil H, Bridger S, Hilton Pierce MV et al. The use of speech therapy in the treatment of globus pharyngeus patients. A randomised controlled trial. Rev Laryngol Otol Rhinol 2003; 124(3): 187–190.
27. Kroenke K. Efficacy of treatment for somatoform disorders: a review of randomized controlled trials. Psychosom Med 2007; 69(9): 881–888.
28. Rowley H, O’Dwyer TP, Jones AS. The natural history of globus pharyngeus. Laryngoscope 1995; 105(10): 1118–1121.
29. Timon C, O’Dwyer T, Cagney D et al. Globus pharyngeus:long-term follow-up and prognostic factors. Ann Otol Rhinol Laryngol 1991; 100 : 351–354.
Labels
Paediatric gastroenterology Gastroenterology and hepatology SurgeryArticle was published in
Gastroenterology and Hepatology

2010 Issue 1
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Spasmolytic Effect of Metamizole
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
-
All articles in this issue
- Výroční zpráva vedoucího redaktora časopisu Česká a slovenská gastroenterologie a hepatologie za rok 2009
- Proč sekce IBD
- Non-Hodgkinov T-lymfóm asociovaný s enteropatiou ako komplikácia neskoro diagnostikovanej celiakie u geriatrickej pacientky
- Vícečetné nádory gastrointestinálního traktu v České republice v letech 1976–2005
- Neuroendokrinní nádory tlustého střeva
- Diagnostika a léčba globus faryngeus
- Komentáře k některým abstraktům posterů prezentovaných na UEGW 2009 v Londýně na téma Idiopatické střevní záněty
- Doporučení pro vakcinaci nemocných s Crohnovou chorobou a ulcerózní kolitidou na imunosupresivní a biologické léčbě
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Diagnostika a léčba globus faryngeus
- Doporučení pro vakcinaci nemocných s Crohnovou chorobou a ulcerózní kolitidou na imunosupresivní a biologické léčbě
- Neuroendokrinní nádory tlustého střeva
- Non-Hodgkinov T-lymfóm asociovaný s enteropatiou ako komplikácia neskoro diagnostikovanej celiakie u geriatrickej pacientky
