Doporučený postup České hepatologické společnosti ČLS JEP pro diagnostiku a léčbu akutních porfyrií
Czech Society of Hepatology guidelines for diagnosis and treatment of acute porphyrias
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Submitted:
7. 3. 2017
Accepted:
20. 3. 2017
:
R. Brůha 1; L. Vítek 1,2; J. Šperl 3
; P. Urbánek 4
:
IV. interní klinika – klinika gastroenterologie a hepatologie 1. LF UK a VFN v Praze
1; Ústav lékařské biochemie a laboratorní diagnostiky, 1. LF UK a VFN v Praze
2; Klinika hepatogastroenterologie, Transplantcentrum, IKEM, Praha
3; Interní klinika 1. LF UK a ÚVN Praha
4
:
Gastroent Hepatol 2017; 71(2): 101-104
:
Hepatology: Best Practises
prolekare.web.journal.doi_sk:
https://doi.org/10.14735/amgh2017101
Porfyrie jsou vzácné metabolické choroby způsobené vrozeným enzymatickým defektem nebo získanou poruchou syntézy hemu. Důsledkem enzymatického defektu je zvýšená tvorba porfyrinů, porfyrinogenů či jejich prekurzorů vedoucí k jejich hromadění ve tkáních, případně ke zvýšenému vylučování do moči a stolice.
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Submitted:
7. 3. 2017
Accepted:
20. 3. 2017
Úvod
Porfyrie jsou vzácné metabolické choroby způsobené vrozeným enzymatickým defektem nebo získanou poruchou syntézy hemu. Důsledkem enzymatického defektu je zvýšená tvorba porfyrinů, porfyrinogenů či jejich prekurzorů vedoucí k jejich hromadění ve tkáních, případně ke zvýšenému vylučování do moči a stolice [1]. Defekt může být na jakémkoli stupni syntézy hemu a v závislosti na konkrétním postižení se porfyrie mohou manifestovat různými klinickými symptomy (kožními, břišními, jaterními, neurologickými, psychiatrickými, kardiovaskulárními aj.). Základní dělení porfyrií dle klinického průběhu je na akutní a chronické.
Mezi klinicky významné akutní porfyrie patří v ČR: akutní intermitentní porfyrie (AIP), variantní porfyrie (VP) a hereditární koproporfyrie (HCP). Všechny mají autozomálně dominantní dědičnost a podobný průběh s akutními atakami. Prevalence akutních porfyrií je cca 5–10 : 100 000, vykazuje velkou geografickou rozdílnost a častěji jsou postiženy ženy [2].
Akutní intermitentní porfyrie
AIP je klinicky nejčastější porfyrií v ČR s prevalencí cca 1 : 5 000. Diagnóza akutní porfyrie je většinou složitá, neboť všechny symptomy jsou nespecifické a onemocnění je poměrně vzácné [3]. První manifestace většinou bývá u mladších jedinců (mezi 20. a 40. rokem) a je extrémně vzácná před pubertou. Mezi jednotlivými atakami pacienti většinou nemají žádné obtíže.
AIP se může projevit různými symptomy:
- břišními (intermitentní difuzní bolesti břicha, kolikovité bolesti, zvracení, ileózní stavy, někdy úporná zácpa),
- neurologickými (parestezie, periferní parézy či plegie vedoucí až k respirační insuficienci, parézy či plegie hlavových nervů, bolesti hlavy, epilepsie, zmatenost, porucha vědomí, křeče, poruchy polykání, močová retence či inkontinence),
- psychiatrickými (agitace, nespavost, halucinace, neurózy, příznaky psychóz a depresí),
- kardiovaskulárními (tachykardie, hypertenze, arytmie, změny na EKG),
- laboratorními (hyponatremie),
- při atace může být přítomna tmavá moč (oranžová, červená),
- akutní ataka VP a HCP může být navíc provázena bulózními kožními projevy na kůži exponované UV světlu (fotosenzitivita),
- do klinického obrazu akutních porfyrií nepatří jaterní léze.
Akutní ataka je často způsobena některým z vyvolávajících faktorů:
- léky – většinou nově nasazená medikace (antibiotika, kontraceptiva, analgetika) viz seznam rizikových a bezpečných léků [4,5],
- alkohol,
- hladovění (cílené hubnutí, změna dietních návyků, vynucené hladovění při onemocnění gastrointestinálního traktu),
- hormonální změny – především zvýšený progesteron při menstruačním cyklu,
- stres,
- infekce,
- operační zákrok.
Laboratorní diagnostika
Vyšetřovací algoritmus při podezření na porfyrickou nemoc
V zásadě je nutné odlišovat tři základní klinické situace:
- Podezření na chronické porfyrie, v našich podmínkách se jedná prakticky pouze o PCT (porphyria cutanea tarda). Nemoc se manifestuje buď kožními příznaky nebo jako jaterní léze nejasné etiologie. Ve sbírané moči nacházíme vysoký odpad celkových porfyrinů při normálních hladinách kyseliny δ-aminolevulové (ALA) a porfobilinogenu (PBG) v čerstvé ranní moči.
- Ataky akutních porfyrií, při kterých dochází k elevaci všech tří základních analytů, tedy ALA a PBG v čerstvé ranní moči i k elevaci odpadu celkových porfyrinů v moči sbírané.
- Nález u pacientů mimo ataku, který může být prakticky normální. Pokud však máme klinické podezření (např. na základě typických anamnestických údajů), je vhodné provést chromatografické vyšetření porfyrinů ve vzorku stolice a vyšetření emisního maxima plazmatických porfyrinů.
U všech pacientů s odpadem močových porfyrinů nad 200 µg/l se provádí frakcionace močových porfyrinů vysokoúčinnou kapalinovou chromatografií (HPLC – high performance liquid chromatography). K odlišení akutních porfyrií stanovujeme emisní maximum plazmatických porfyrinů. K dispozici je i stanovení aktivit enzymů biosyntetické dráhy porfyrinů v erytrocytech.
Laboratorní i klinický obraz podobný atace akutní porfyrie může být součástí otravy olovem [6]. Olovo v organizmu mimo jiné inhibuje enzymy podílející se na syntéze hemu (zejména ALA-dehydratázu). Postižené osoby mají vyšší hodnoty 5-ALA a koproporfyrinu III v moči (při normálních hodnotách PGB v moči), normocytární normochromní anémii s typickým bazofilním tečkováním erytrocytů a především vysoké hodnoty olova v séru i v moči.
Stejně tak je třeba odlišit od skutečné porfyrie tzv. sekundární koproporfyrinurii. Vyšší hodnoty koproporfyrinů v moči mohou provázet mnoho chronických jaterních onemocnění i jiných chorobných stavů (nejčastěji se jedná o pacienty s jaterní chorobou při chronickém abúzu alkoholu). Takoví pacienti nemají žádné příznaky porfyrie a izolovaná koproporfyrinurie je jedinou abnormitou metabolizmu porfyrinů.
Typické výsledky základních vyšetření shrnuje tab. 1.
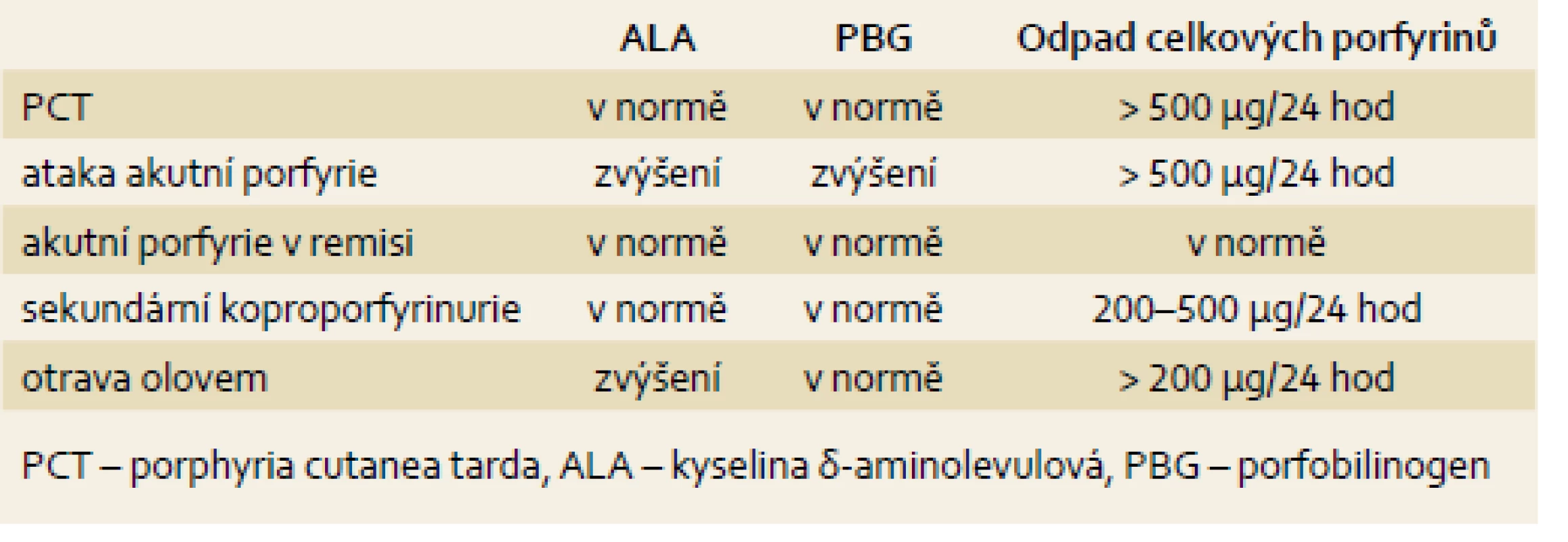
Jednotlivé laboratorní metody používané v diagnostice porfyrií
Metody základní (měly by být k dispozici na každém oddělení klinické biochemie krajského typu):
1. Stanovení PBG a ALA v čerstvé ranní moči:
- PBG i ALA jsou markery ataky akutní porfyrie;
- vyšetření se provádí z 10 ml čerstvé moči;
- oba analyty jsou citlivé na světlo, teplo, dobu skladování a výkyvy pH;
- referenční rozmezí:
- PBG < 0,25 mg/dl,
- ALA < 0,45 mg/dl.
2. Stanovení celkových porfyrinů v moči sbírané 24 hod a ve vzorku stolice:
- odpad celkových porfyrinů močí je markerem akutní i chronické porfyrické choroby i sekundární koproporfynurie;
- porfyriny jsou opět citlivé na teplo a světlo, moč je třeba sbírat do nádoby obalené alobalem a uchovávat v chladu, pro stanovení je potřeba alespoň 10 ml moči/5 g stolice;
- referenční rozmezí – celkové porfyriny v moči < 200 µg/24 hod, ve stolici < 200 ng/g sušiny.
Metody speciální (k dispozici v Hepatologické laboratoři Ústavu lékařské biochemie a laboratorní diagnostiky, 1. LF UK a VFN v Praze):
1. Stanovení emisního maxima plazmatických porfyrinů:
- principem stanovení je využití fluorescence porfyrinů; porfyriny po excitaci světlem o vlnové délce 400 nm červeně fluoreskují, vlnová délka emitovaného světla je pak charakteristická pro jednotlivé porfyrie.
2. HPLC frakcionace porfyrinů v moči a ve stolici:
- vyšetření se provádí v 10 ml sbírané moči/5 g stolice, biologický materiál je možné skladovat do 1 měsíce při –20° C.
3. K dispozici jsou i vyšetření enzymových aktivit, stanovení volného a Zn-protoporfyrinu, event. molekulární diagnostika.
Léčba ataky akutní porfyrie
Léčba závisí na závažnosti stavu. Specifická léčba je indikována jen u pacientů s klinickými příznaky akutní ataky a současně zvýšenou exkrecí ALA/PBG do moči [7,8].
Mírná forma akutní ataky
Mírná forma akutní ataky (např. mírné bolesti bez dalších komplikací, jako je zvracení, hyponatremie či neurologické projevy) může být zvládnuta zvýšením perorálního příjmu cukrů (slazené nápoje a vysokoenergetická strava) po dobu 48 hod a odstraněním případné vyvolávající příčiny. V ostatních případech by měla být zvážena specifická léčba hemarginátem [9] a další podpůrná léčba.
Závažnější forma akutní ataky
Pacienti s akutní atakou porfyrie by měli být v případě neurologických komplikací (křeče, respirační insuficience, porucha vědomí), těžké hyponatremie (pod 120 mmol/l) či srdečních arytmií hospitalizováni na JIP. Zásadním opatřením je odstranění či léčba možných spouštěcích faktorů (rizikové léky, infekce) a vyloučení jiné příčiny obtíží (apendicitida, cholecystitida, těhotenství apod.).
Léčba hemarginátem
Specifickým lékem akutní ataky porfyrie je hemarginát v nitrožilním podání (Normosang®), který zpětnovazebně snižuje aktivitu ALA-syntázy. Podání hemarginátu je indikováno v těžších stavech (protrahované a silné bolesti, zvracení, hyponatremie, křeče, psychóza kardiovaskulární projevy a především neuropatie) [10].
- Hemarginát se podává ve formě nitrožilní infuze v dávce 3 mg/kg/den, většinou 4 dny po sobě. Samotnou infuzi i infuzní set je třeba chránit před světlem (alobalová fólie).
- Hemarginát dráždí žilní stěnu a opakované podávání periferní intravenózní kanylou vede k destrukci povrchových žil na horních končetinách. Po aplikaci infuze je nutné kanylu dostatečně propláchnout (alespoň 250 ml fyziologického roztoku, zprvu 3–4× bolus po 10 ml a zbytek v infuzi), poté kanylu odstranit a další infuzi podat z jiného místa. Riziko poškození žilní stěny se týká i podání do centrálních žil. Riziko poškození žilní stěny lze pravděpodobně snížit naředěním hemarginátu v albuminu (20 %) namísto ve fyziologickém roztoku.
- Bylo popsáno podání hemarginátu i u těhotných a považuje se v této situaci za bezpečné.
Analgetická léčba
K analgezii mohou být podávány opiáty (morfin či fentanyl), nesmí být podán petidin. Před podáním jakéhokoli léku je však vhodné si ověřit jeho bezpečnost v běžně dostupných databázích (viz výše). Opiáty by neměly být podávány mimo nemocniční zařízení.
Léčba nauzey a zvracení
Nauzea a zvracení mohou být tlumeny ondansetronem.
Léčba kardiálních komplikací
Hypertenze a tachykardie atenololem, propranololem či labetalolem, křeče diazepamem (s určitými výhradami) či magnézium sulfátem.
Léčba dalších komplikací
Úzkosti či agitace může být léčena chlorpromazinem. Podávání chlorpromazinu bylo dříve (při nedostupnosti hemarginátu) doporučováno jako standardní součást léčby akutní ataky porfyrie.
Léčba hyponatremie
Je třeba dbát na dodržování vodní bilance a úpravu případné hyponatremie (vzniká až u 40 % pacientů s atakou akutní porfyrie; příčinou může být syndrom nepřiměřené sekrece antidiuretického hormonu či ztráty natria ledvinami a zažívacím ústrojím). Úprava hyponatremie by měla být pomalá (vzestup sérové hodnoty natria o 6 mmol/l za 24 hod), používá se např. fyziologický roztok.
Monitorace vitálních funkcí
Vhodná je monitorace EKG, monitorace saturace kyslíku, kontroly krevního tlaku ve čtyřech hodinových intervalech, monitorace neurologických funkcí 2× denně. Nutné jsou pravidelné kontroly krevních minerálů, glykemie, acidobazické rovnováhy, krevního obrazu.
V případě potřeby zajistit odpovídající enterální či parenterální výživu.
Léčba zvýšeným příjmem cukrů
Zvýšený příjem cukrů býval standardním postupem před zavedením hemarginátu do klinické praxe (glukóza také částečně tlumí aktivitu ALA-syntázy). Dnes se většinou jedná o zvýšený perorální příjem potravin a nápojů s vysokým obsahem cukrů u pacientů s lehkým průběhem ataky (viz výše). Nitrožilní podání glukózy může paradoxně zhoršit hyponatremii a se zavedením hemarginátu do léčby ztratilo z větší části svůj význam.
Specifické situace
Progresivní neuropatie (většinou navazuje na břišní symptomatologii a může vést k těžkým parézám až k respirační insuficienci) je absolutní indikací k okamžitému podání hemarginátu. U těchto pacientů je po zvládnutí akutní ataky nutná dlouhodobá rehabilitační léčba. Neuropatické bolesti lze tlumit gabapentinem. Plný ústup neurologických obtíží (bolesti a parestezie) trvá měsíce a někdy mohou obtíže zůstat trvale.
Prognóza
Prognóza je dobrá při časné diagnóze a řádné léčbě první ataky s následným důsledným vyvarováním se všech možných spouštěcích faktorů a časné léčbě případné další ataky. Rodinní příslušníci postiženého jedince, u kterých byla genetickým screeningem zjištěna patologická mutace, by se měli vyvarovat obecně známých spouštěcích mechanizmů a měli by být informováni o možných příznacích akutní ataky. Vhodná je také dispenzarizace ve specializovaných centrech.
Kontakty
Biochemická diagnostika
Laboratoř pro výzkum nemocí jater a metabolizmu hemu
Ústav lékařské biochemie a laboratorní diagnostiky
1. LF UK a VFN v Praze
Na Bojišti 3
120 00 Praha 2
tel.: 224 964 192
e-mail: vitek@cesnet.cz
(prof. MUDr. L. Vítek, Ph.D.)
Molekulární diagnostika
Laboratoř pro studium mitochondriálních poruch
Klinika dětského a dorostového lékařství
1. LF UK a VFN v Praze
Ke Karlovu 2
121 00 Praha 2
tel.: 224 967 755
Klinické konzultace
IV. interní klinika 1. LF UK a VFN v Praze
tel.: 224 962 580
e-mail: bruha@cesnet.cz
(prof. MUDr. R. Brůha, CSc.)
Interní klinika 1. LF UK a ÚVN Praha
tel.: 973 203 119 e-mail: petr.urbanek@uvn.cz
(prof. MUDr. P. Urbánek, CSc.)
Klinika hepatogastroenterologie Transplantcentrum, IKEM, Praha
tel. 236 054 003
e-mail: jan.sperl@ikem.cz
(MUDr. J. Šperl, CSc.)
Poznámka
Hemarginát je v ČR dostupný v podobě preparátu Normosang 25 mg/ml (4 × 10 ml v balení). Preparát má v ČR platnou registraci (kód SÚKL 0024772), nemá stanovenou úhradu z veřejného zdravotního pojištění. Podání léku je možné po předchozím schválení revizním lékařem příslušné zdravotní pojišťovny (Povolení úhrady LP dle § 16 zákona č. 48/1997 Sb., o veřejném zdravotním pojištění).
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 7. 3. 2017
Přijato: 20. 3. 2017
prof. MUDr. Radan Brůha, CSc.
IV. interní klinika – klinika gastroenterologie a hepatologie
1. LF UK a VFN v Praze
U Nemocnice 2
128 08, Praha 2
bruha@cesnet.cz
Sources
1. Meyer UA, Strand LJ, Doss M et al. Intermittent acute porphyria – demonstration of a genetic defect in porphobilinogen metabolism. N Engl J Med 1972; 286 (24): 1277–1282.
2. Elder G, Harper P, Badminton M et al. The incidence of inherited porphyrias in Europe. J Inherit Metab Dis 2013; 36 (5): 849–857. doi: 10.1007/s10545-012-9544-4.
3. Ehrmann J, Hůlek P (eds). Hepatologie. Praha: Grada Publishing 2010 : 616.
4. Welsh Medicines Information Centre. Drugs that are considered to be SAFE for use in the acute porphyrias. [online]. Available from: www.wmic.wales.nhs.uk/wp-content/uploads/2016/07/2016-porphyria-safe-list-FINAL.pdf.
5. European Porphyria Network. Available from: http: //porphyria.eu/en/content/ home.
6. Warren MJ, Cooper JB, Wood SP et al. Lead poisoning, haem synthesis and 5-aminolaevulinic acid dehydratase. Trends Biochem Sci 1998; 23 (6): 217–221.
7. Pischik E, Kauppinen R. An update of clinical management of acute intermittent porphyria. Appl Clin Genet 2015; 8 : 201–214. doi: 10.2147/TACG.S48605.
8. Kauppinen R. Porphyrias. Lancet 2005; 365 (9455): 241–252.
9. Herrick AL, McColl KE, Moore MR et al. Controlled trial of haem arginate in acute hepatic porphyria. Lancet 1989; 1 (8650): 1295–1297.
10. Stein P, Badminton M, Barth J et al. Best practice guidelines on clinical management of acute attacks of porphyria and their complications. Ann Clin Biochem 2013; 50 (Pt 3): 217–223. doi: 10.1177/ 0004563212474555.
Labels
Paediatric gastroenterology Gastroenterology and hepatology Medical genetics Surgery Cardiology NeurologyArticle was published in
Gastroenterology and Hepatology
2017 Issue 2
- Advances in the Treatment of Myasthenia Gravis on the Horizon
- Memantine in Dementia Therapy – Current Findings and Possible Future Applications
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Memantine Eases Daily Life for Patients and Caregivers
-
All articles in this issue
- Hepatology
- Czech Society of Hepatology guidelines for diagnosis and treatment of acute porphyrias
- Clinical practice guidelines for chronic hepatitis C virus infection
- Direct-acting antivirals in the treatment of HCV-associated malignant lymphomas
- Dysphagia after anterior cervical discectomy and interbody fusion
- A first case of electrical stimulation therapy of lower esophageal sphincter indicated in the Czech Republic for implantation
- The selection from international journals
- Picoprep® – a clearing agent with a new dosing schedule
- Ustekinumab – a new biological therapy for patients with Crohn’s disease
- Formation process of motor-evacuatory disorders in patients with gastroesophageal reflux disease and concomitant obesity
-
Developments in digestive endoscopy
Andrea May, Marco Bruno and Bjorn Rembacken Lectures – Gastro Update Europe 2016, Prague
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Ustekinumab – a new biological therapy for patients with Crohn’s disease
- Czech Society of Hepatology guidelines for diagnosis and treatment of acute porphyrias
- Picoprep® – a clearing agent with a new dosing schedule
- Dysphagia after anterior cervical discectomy and interbody fusion
