Epidemiologie, hospitalizační léčba a migrace IBD pacientů za specializovanou péčí v České republice
Epidemiology, hospitalization and migration of patients with IBD under specialized care in the Czech Republic
Aim:
To analyse data obtained by the Institute of Health Information and Statistics of the Czech Republic (IHIS CR) from patients with Crohn’s disease (CD) and ulcerative colitis (UC) under specialized care in terms of incidence, prevalence, hospitalization, mortality and patient migration.
Patients and Methods:
We analysed data from 19,797,081 hospitalization records, a database of death records, annual gastroenterology reports and the Czech National Cancer Registry related to the diagnosis of CD and UC in 2007–2015 obtained by the IHIS CR.
Results:
The incidence of CD and UC sharply increased over this period and reached 22.7 and 27.9 cases per 100,000 people, respectively. A total of 46,608 patients were followed up in the Czech Republic. The mortality rate of CD patients was relatively low and remained stable over time at around 0.4%. By contrast, the mortality rate of UC patients was 6-fold higher and was particularly high in those who underwent surgery. Surprisingly, only 60 UC patients were operated on annually. As expected, the most important healthcare sites dedicated to the management of inflammatory bowel disease (IBD) are located in the largest cities of the Czech Republic, including teaching and non-teaching hospitals in Prague, Brno, Ostrava and Hradec Kralove.
Conclusions:
This study analysed data obtained by the IHIS CR. The prevalence of IBD was higher than expected and its incidence increased recent years. The mortality rate of UC patients was 6-fold higher than that of CD patients.
Key words:
Crohn’s disease – ulcerative colitis – epidemiology – mortality – hospitalization
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Submitted:
24. 7. 2017
Accepted:
23. 11. 2017
Authors:
J. Jarkovský 1,2
; K. Benešová 1,2; K. Hejduk 1,2
; L. Dušek 1,2; M. Lukáš 3
Authors‘ workplace:
Institut biostatistiky a analýz, LF MU, Brno
1; Ústav zdravotnických informací a statistiky České republiky, Praha
2; Klinické a výzkumné centrum pro střevní záněty, ISCARE I. V. F. a. s. a 1. LF UK, Praha
3
Published in:
Gastroent Hepatol 2017; 71(6): 501-509
Category:
IDB: Original Article
doi:
https://doi.org/10.14735/amgh2017501
Overview
Cíl:
Analyzovat data z let 2007–2013, která jsou spravována Ústavem zdravotnických informací a statistiky České republiky (ÚZIS ČR) u pacientů s Crohnovou chorobou (CD – Crohn’s disease) a ulcerózní kolitidou (UC – ulcerative colitis), s ohledem na incidenci, prevalenci, počty hospitalizací, mortalitu a migraci pacientů za poskytováním specializované péče.
Soubor pacientů a metodika:
Byla provedena analýza dat celkem z 19 979 081 hospitalizačních záznamů, z databáze Národního onkologického registru, výkazu oboru gastroenterologie a z listů o prohlídce zemřelého, která jsou dlouhodobě spravována ÚZIS ČR a která byla zjištěna v letech 2007–2013.
Výsledky:
Celopopulační incidence CD a UC vykazovaly v průběhu 7letého intervalu výrazný a setrvalý vzestup a dosáhly hodnot 22,7, resp. 27,9/100 000. Celkový počet dispenzarizovaných pacientů s idiopatickými střevními záněty (IBD – inflammatory bowel disease) zahrnuje 46 608 unikátních rodných čísel. Zjištěná mortalita u CD je relativně nízká a pohybuje se ve sledovaném období kolem hodnoty 0,4 %. V případě UC je mortalita v porovnání s CD 6× vyšší (2,3 %), zvláště u operovaných pacientů. Překvapující je relativně nízký počet operovaných pacientů s UC, který nepřevyšuje 60 případů ročně. Podle očekávání jsou hlavními centry pro dispenzarizaci a hospitalizaci IBD pacientů velká města s fakultními a mimofakultními specializovanými pracovišti v Praze, Brně, Ostravě a Hradci Králové.
Závěr:
Práce analyzuje unikátní data poskytnutá ÚZIS ČR, která dokumentují významně vyšší incidenci a prevalenci IBD v ČR, než se původně očekávalo, a narůstající incidenci těchto nemocí v posledních letech. Mortalita u nemocných s UC byla 6× vyšší v porovnání s pacienty s CD.
Klíčová slova:
Crohnova nemoc – ulcerózní kolitida – epidemiologie
Úvod
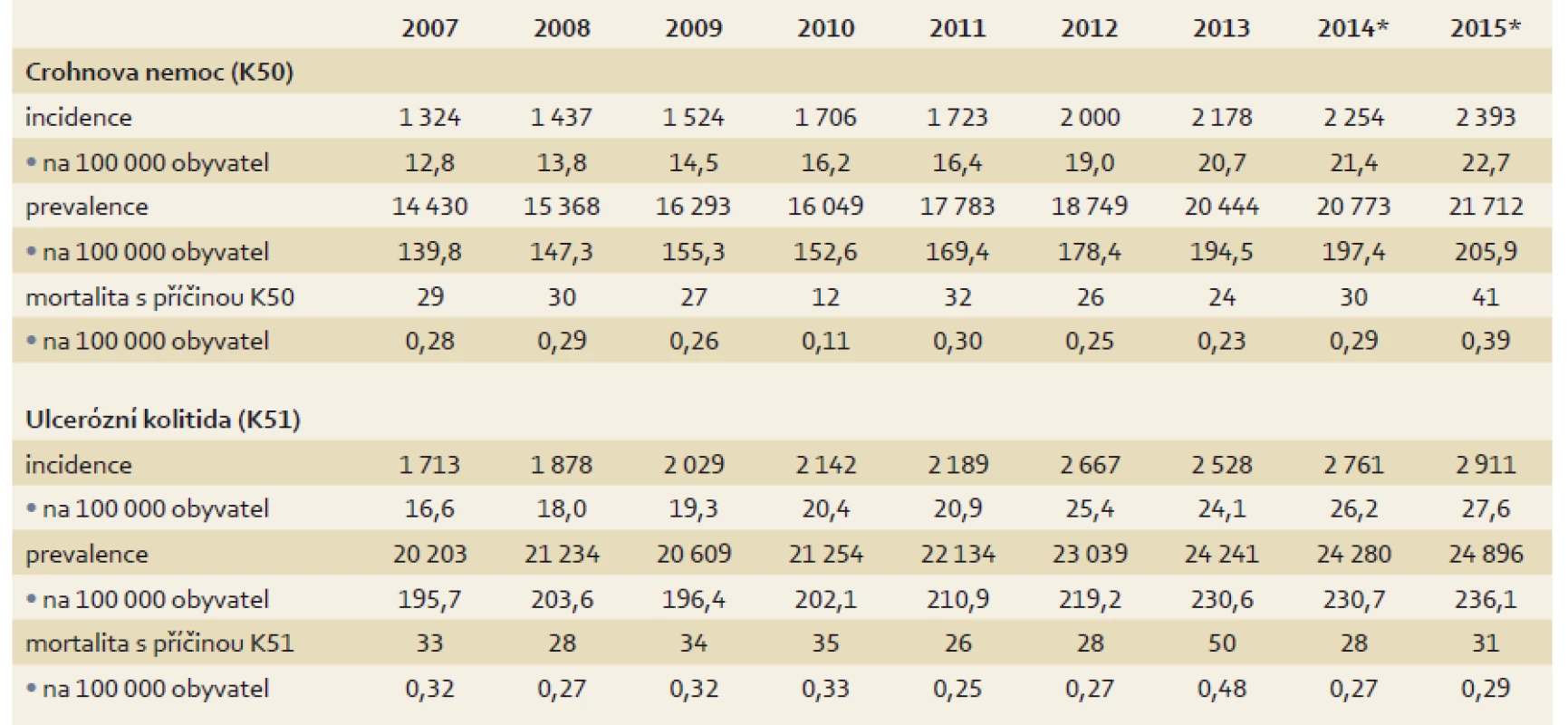
Idiopatické střevní záněty (IBD – inflammatory bowel disease), ulcerózní kolitida (UC – ulcerative colitis) a Crohnova choroba (CD – Crohn’s disease) jsou imunitně zprostředkovaná, chronická, zánětlivá onemocnění trávicí trubice, která řadíme do skupiny civilizačních chorob. Incidence a prevalence IBD v ekonomicky vyspělých zemích neustále stoupá a odhaduje se, že IBD postihují 0,5–1,5 % populace západní Evropy a Severní Ameriky [1,2]. Diagnostika CD je obvykle opožděná, doba od vzniku prvních příznaků nemoci do potvrzení diagnózy se pohybuje mezi 6 a 12 měsíci [3]. U pacientů s UC není nápadné zpoždění patrno, protože výrazná a alarmující symptomatologie (tenesmy a krvácení) a relativně snadná diagnostika (koloskopie), vedou v průměru za 6–8 týdnů od vzniku obtíží k objasnění diagnózy [4]. Epidemiologické studie prokázaly severojižní gradient s nejvyšší incidencí IBD ve skandinávských zemích a nejnižší v oblasti středomoří. V posledních letech byl potvrzen také západovýchodní gradient s nejvyšší incidencí IBD na atlantickém pobřeží Evropy a nejnižší v asijských oblastech. Data získaná z prospektivního šetření, které probíhalo v ČR v několika vybraných oblastech, ukázala, že incidence IBD dosahuje hodnoty kolem 12–15/100 000 a odpovídá střední hodnotě mezi západem a východem Evropy, a tak věrně odráží geografickou polohu ČR [5]. Je nutné podotknout, že ne všichni IBD pacienti jsou diagnostikováni, nicméně počet nediagnostikovaných pacientů v populaci bude významně nižší, než se předpokládá u celiakie. Celkový počet nemocných s IBD nebyl v našich domácích podmínkách nikdy podrobněji zkoumán. Nejčastěji zmiňovaným odhadem je, že počet IBD pacientů v ČR se pohybuje kolem 30 000, z nichž většina je dispenzarizována v gastroenterologických zařízeních [6]. Ve spolupráci s Ústavem zdravotnických informací a statistiky (ÚZIS) ČR byla provedena analýza dat z let 2007–2013 s ohledem na zjištění incidence, prevalence, počty hospitalizací, mortality a migraci pacientů za odbornou péčí na území ČR.
Soubor pacientů a metodika
Analýza se opírá o data spravovaná ÚZIS ČR, která jsou sbírána v rámci Národního zdravotnického informačního systému (NZIS) a národních zdravotních registrů. Pro orientační celopopulační analýzu jsou využita data výkazu A (MZ) 1-01: gastroenterologie (A005), k dispozici jsou data do roku 2013 sumarizující počty pacientů s vybranými diagnózami. Pro detailní analýzu hospitalizačních dat byly využity:
- Národní registr hospitalizovaných (NRHOSP), který je celoplošným populačním registrem, kde jsou evidovány osoby, které byly hospitalizovány na lůžkových odděleních a jejichž hospitalizace byla ve sledovaném období ukončena. V období let 2007–2015 jsou v ČR k dispozici záznamy 19 979 081 hospitalizačních případů (lůžka akutní i následné péče).
- Národní onkologický registr (NOR) – jde o celoplošný populační registr, jehož účelem je registrace onkologických onemocnění a periodické sledování jejich dalšího vývoje. NOR poskytuje souhrnné údaje pro statistické přehledy na národní i mezinárodní úrovni, dále pro epidemiologické studie a zdravotnický výzkum. Údaje NOR slouží také k podpoře včasné diagnostiky a léčby novotvarů a přednádorových stavů, ke sledování trendů jejich výskytu, příčinných faktorů a společenských důsledků. Pro analýzu jsou k dispozici uzavřená data do roku 2014 a předběžná data do roku 2015.
- List o prohlídce zemřelého (LPZ), jenž je základním zdrojem informací o každém úmrtí. Bezodkladně po prohlídce zemřelého jej vyplňuje prohlížející lékař, který kromě základních sociodemografických charakteristik zaznamenává také posloupnost příčin vedoucích ke smrti (kódováno pomocí MKN-10), data jsou k dispozici do roku 2015. Pro popis dat bylo využito standardní popisné statistiky, absolutní a relativní četnosti pro data kategoriální a průměr doplněný směrodatnou odchylkou, medián, kvartily a 5.–95. percentil pro data spojitá. Pro popis epidemiologických dat bylo použito přepočtu na 100 000 obyvatel nebo 10 000 hospitalizací. K aproximaci epidemiologických dat v letech bez dostupných populačních údajů bylo využito lineárního modelu. Přežití pacientů ve vybraných časech bylo sumarizováno pomocí Kaplan-Meierova odhadu a doplněno 95% intervalem spolehlivosti. Analýza byla provedena v software SPSS 24.0.0.1 (IBM Corporation 2016).
Výsledky
Incidence a prevalence
Obecné epidemiologické charakteristiky IBD v populaci ČR jsou sumarizovány v tab. 1. Z dostupných dat je patrný nárůst celkového počtu dispenzarizovaných pacientů. U CD došlo ke zvýšení ze 14 000 v roce 2007 na 20 000 v roce 2013; v případě UC se počet dispenzarizovaných pacientů zvýšil z cca 20 000 v roce 2007 na 24 000 v roce 2013. Rovněž došlo ve sledovaném období k nárůstu počtu nově diagnostikovaných případů. U CD z hodnoty 1 300 v roce 2007 na 2 200 v roce 2013 a v případě diagnózy UC z počtu 1 700 na 2 500. Počty zemřelých s hlavní diagnózou CD se ve sledovaném období (2007–2013) pohybovaly od 11 do 30 případů ročně a pro hlavní diagnózou UC od 26 do 50 případů během každého roku.
Hospitalizace
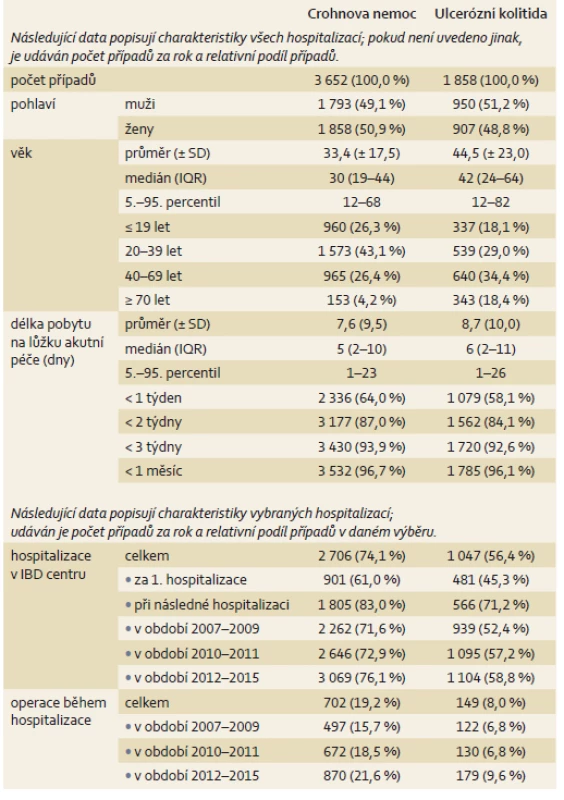
Průměrný roční počet hospitalizací s vykázanou diagnózou CD byl 6 258 a s diagnózou UC 3 965. Pro další analýzu byly uvažovány pouze hospitalizace s hlavní diagnózou CD (3 652 ročně) nebo UC (1 858 ročně) (schéma 1). Počet hospitalizací z důvodu CD vykazuje v období 2007–2014 nárůst zhruba o 1/3 případů na více než 4 000 hospitalizací ročně. Obdobně narostl v letech 2007–2014 i počet unikátních pacientů z 2 000 na 2 500 ročně. V případě UC počty dlouhodobě stagnují okolo 1 850 hospitalizací a 1 400 pacientů ročně (graf 1). Nejčastějšími příčinami hospitalizací v české populaci jsou choroby oběhové soustavy a nádorová onemocnění. Z pohledu věku mají CD a UC nejvyšší podíl na hospitalizacích ve věkových skupinách od 10 do 24 let. V případě UC ve věkové kategorii 15–19 let bylo 90 případů na 10 000 hospitalizací (0,09 %). U CD bylo ve věkových kategoriích 10–14 let a 15–19 let zaznamenáno 25 případů (0,025 %), resp. 26 případů (0,026 %) na 10 000 hospitalizací (graf 2). Poměr hospitalizovaných mužů a žen je u obou diagnóz téměř shodný, pacienti s CD byli významně mladší (průměrný věk 33 let) oproti pacientům s UC (průměrný věk 45 let). Medián délky pobytu na lůžku akutní péče byl 5 dnů u CD a 6 dnů v případě UC. V IBD centrech, která byla definována jako zařízení s možností podávat biologickou léčbu a poskytovat komplexní péči vč. chirurgických výkonů, bylo hospitalizováno 74 % pacientů s CD a 56 % nemocných s UC. Podíl nemocných hospitalizovaných v IBD centrech se zvyšoval při druhé a další hospitalizaci (tab. 2).



Hospitalizační mortalita a rehospitalizace
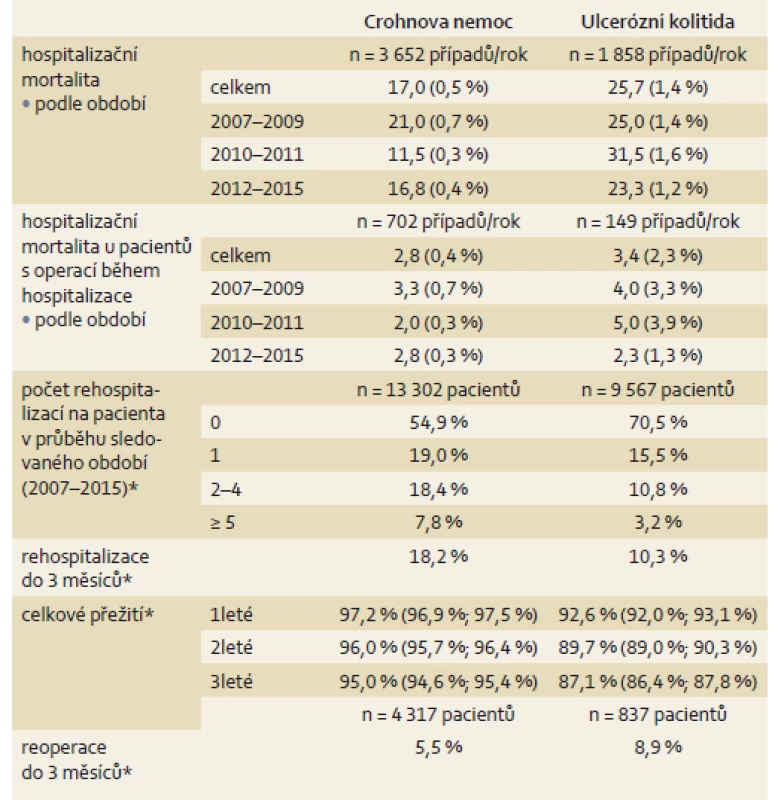
Drtivá většina hospitalizací s diagnózou CD (95 % pacientů v letech 2007 až 2009, resp. 96 % nemocných v letech 2012–2015) byla ukončena propuštěním pacienta do domácího ošetření. Hospitalizační mortalita u CD mírně poklesla z hodnoty 0,7 % v letech 2007–2009 na 0,4 % v letech 2012–2015. Obdobně je tomu také u hospitalizací, ve kterých byla provedena operace, z nichž většina končí propuštěním pacienta (94,1 %). V případě UC výsledky ukázaly, že situace je značně odlišná. Podíl hospitalizací ukončených úmrtím pacienta byl zjištěn u 1,4 % případů. U nemocných s UC, u kterých byla v průběhu hospitalizace provedena operace, dosáhla hospitalizační mortalita 2,3 %. U nemocných s UC bylo 55 % pacientů hospitalizováno pouze 1×, 19 % UC pacientů bylo hospitalizováno 2× a 26 % ≥ 3×. U CD bylo 70 % pacientů hospitalizováno pouze 1×. Větší počet hospitalizací byl u obou chorob asociován s nižším věkem při první hospitalizaci. Medián věku u CD vyžadující pouze jednu hospitalizaci byl 36 let v porovnání s mediánem věku 24 let u opakovaných hospitalizací. U pacientů s UC byl medián věku pouze jedné hospitalizace 55 let v porovnání s věkem 28 let při opakovaných hospitalizacích. Do 3 měsíců od ukončení první hospitalizace bylo 18,2 % pacientů s CD rehospitalizováno a 5,5 % pacientů muselo podstoupit do 3 měsíců od první operace další reoperaci. U pacientů s UC bylo do 3 měsíců rehospitalizováno 10,3 % a reoperaci podstoupilo 8,9 % pacientů. Přežití pacientů po první hospitalizaci pro CD a UC bylo hodnoceno na spojených datech NRHOSP a LPZ pomocí Kaplan-Meierovy metody. Jednoleté přežití u CD dosáhlo 97 %, 2leté přežití 96 % a 3leté přežití 95 %. U UC dosáhlo 1leté přežití 93 %, 2leté přežití 90 % a 3leté přežití 87 % (tab. 3 a 4).
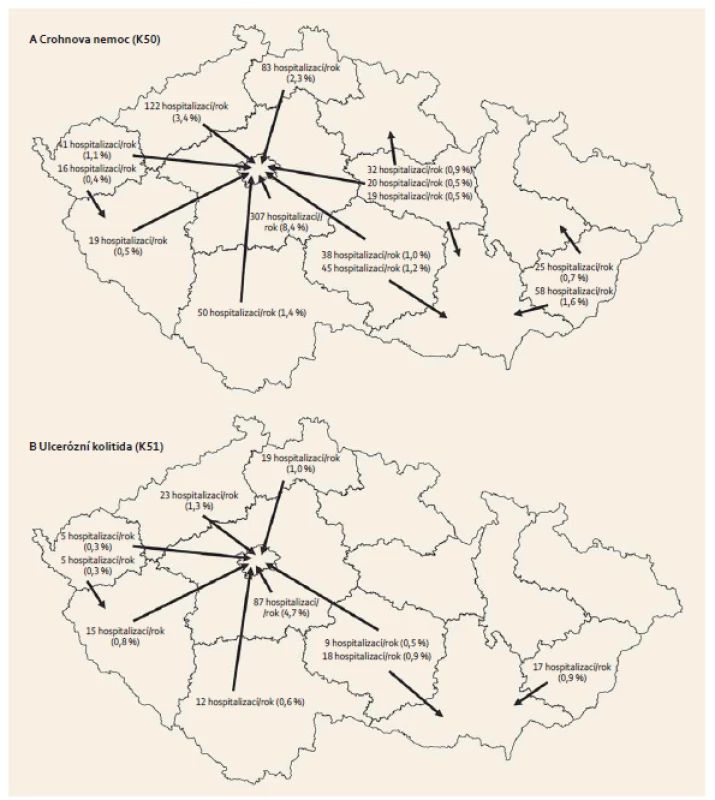
Migrace pacientů do specializovaných center
Nejčastějšími místy migrace IBD pacientů za hospitalizací byly Praha, Brno, Ostrava a Hradec Králové. U CD první a opakované hospitalizace byly jen ve 42,5 % případů realizovány v IBD centru v kraji bydliště a 57,5 % hospitalizací se uskutečnilo v jiných IBD centrech mimo kraj bydliště. V případě CD se jednalo v průměru o 850 prvních a 1 228 opakovaných hospitalizací každoročně, které byly z okolních krajů převedeny do velkých center v Praze, Brně, Ostravě nebo Hradci Králové. U nemocných s UC byla situace podobná, většina (55,3 %) prvních hospitalizací byla provedena v IBD centrech mimo kraj bydliště, což představovalo v průměru 590 prvních a 450 opakovaných hospitalizací každoročně. Hlavní směry migrace jsou znázorněny na obr. 1.
Diskuze
Zjištěná data o incidenci a prevalenci IBD jsou do značné míry překvapující a předčila očekávání. Nárůst incidence IBD z 12,8 na 22,7 mezi roky 2007 a 2015 s využitím aproximovaného lineárního modelu pro výpočet v roce 2014 a 2015 ukázal, že nárůst v tomto relativně krátkém časovém období byl téměř dvojnásobný. V porovnání s rokem 2007 jde o nárůst incidence CD v roce 2015 o 80 %. Celkový počet nově diagnostikovaných pacientů s CD v roce 2015 přesáhnul 2 300 případů. Nárůst počtu nemocných s UC v uvedených letech má podobný trend, i když nedosahuje takových rozměrů. V roce 2015 je nárůst nově diagnostikovaných případů o 70 % vyšší v porovnání s rokem 2007. Prevalence obou nemocí v celé české populaci se téměř již vyrovnala (205,9/100 000 u CD vs. 236,1/100 000 u UC). Zjištěné výsledky incidence IBD v ČR významně převyšují závěry potvrzené v rámci epidemiologického projektu organizovaného společností ECCO, který zjistil incidenci IBD ve třech regionech ČR 12,0/100 000. Významně vyšší incidence IBD v prezentované analýze je podmíněna způsobem sběru dat, která nebyla validována a mají jen orientační charakter. Nicméně zachycují nezpochybnitelný trend postupně narůstajícího výskytu těchto chorob v našich zemích. V posledních letech se diskutovalo, že celkový počet IBD nemocných v ČR se může pohybovat mezi 30 a 40 000 [6]. Zjištěná data předčila tyto předpoklady a ukázala, že podíl IBD pacientů, kteří jsou dispenzarizováni a vedeni v databázi ÚZIS, dosahuje více než 46 600 originálních rodných čísel. Tento nález je plně v kontextu s údaji ze zahraničního písemnictví, ve kterých se udává prevalence IBD od 0,3 do 1,5 % z celkové populace [1]. Vzhledem k rychlému narůstání počtu pacientů, kteří vyžadují dlouhodobou a specializovanou péči, je zřejmé, že tento segment zdravotní péče bude vyžadovat ještě větší pozornost ze strany státních orgánů a plátců zdravotní péče, ale také odborných a profesních společností. Vedle vyšších finančních prostředků, které bude nutné investovat do diagnostiky a léčby těchto pacientů, bude potřebné změnit přístup k těmto pacientům rovněž ze strany poskytovatelů zdravotní péče. Zdá se, že standardní sledování nemocných, které spočívá v pravidelných návštěvách v určitých časových intervalech tak, aby bylo zajištěno těsné monitorování aktivity obou nemocí, bude stále obtížnější. Počet specializovaných center je limitován, vč. omezující kapacity gastroenterologů, specializovaných chirurgů a specialistů z jiných odborností. Řešením této situace bude daleko větší účast speciálně vyškoleného středního zdravotního personálu („IBD sestry“) při dlouhodobém sledování a v léčbě pacientů s CD a UC. Další možností je využití telemedicínského monitoringu dlouhodobě stabilizovaných pacientů s aplikací validovaných dotazníků a použitím fekálního kalprotektinu jako objektivního markeru aktivity nemoci. Tento model sledování by umožnil šetření času pacientů, minimalizoval by počet jejich návštěv v ordinacích a vytvořil větší časový prostor odborníkům věnovat se nestabilním a komplikovaným nemocným. První zkušenosti ze zahraničních pracovišť potvrzují vysokou nákladovou i medicínskou efektivitu tohoto typu monitoringu u IBD pacientů, který dociluje rovněž těsnějšího monitorování nemocných [4,7,8].
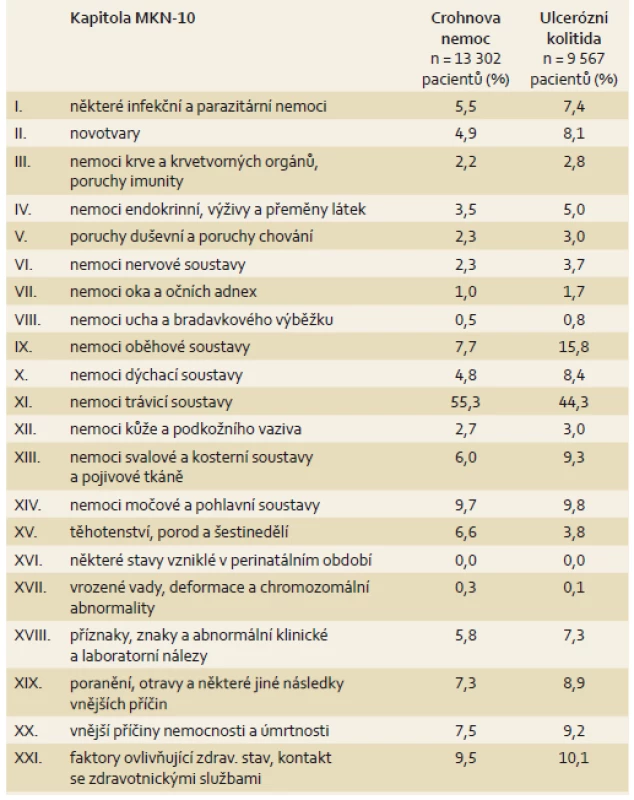
Údaje o hospitalizacích jsou zajímavé a potvrzují, že CD je z celkového pohledu těžší nemocí než UC, čemuž odpovídá dvojnásobný počet hospitalizací pacientů s CD v porovnání s nemocnými trpícími UC. Na vyšším počtu hospitalizací u pacientů s CD se promítá nutnost opakovaných chirurgických výkonů, které postihují nejméně 70 % pacientů s touto diagnózou [1]. U nemocných s UC je nápadný vyšší průměrný věk hospitalizovaných, který nepřímo ukazuje, že intenzivní hospitalizační péči vyžadují nemocní s přidruženými komorbiditami a pacienti s delším průběhem nemoci s chronicky aktivním a na medikamentózní terapii refrakterním průběhem choroby. Většina pacientů s CD a UC je hospitalizována do 2 týdnů. Delší hospitalizace jsou způsobeny komplikacemi CD a UC, které si vynutily operační řešení a komplexní intenzivní péči. Většina hospitalizovaných pacientů s CD je mladší 40 let, což koreluje s výskytem těžších forem této choroby v mladších věkových skupinách s převažujícím perforujícím a stenozujícím typem. Zjištěné výsledky ukázaly, že v průběhu 8 let došlo k nárůstu počtu hospitalizací u CD o 35 % a u nemocných s UC asi o 17 %. Důvody pro navýšení počtu hospitalizací je nutno spatřovat nejen v absolutním zvýšení počtu nemocných s IBD, ale také ve změnách v terapii spočívajících v opakovaných a krátkodobých hospitalizacích pro perianální nemoc u CD, časnější indikací k resekcím střeva v souvislosti s rozšiřující se dostupností miniinvazivní chirurgie, rozšířeným podáváním biologické léčby a poskytováním enterální výživy. Hospitalizační mortalita u CD u neoperovaných i operovaných osob je nízká a pohybuje se kolem 0,4 %. V porovnání s tím je hospitalizační mortalita u UC několikanásobně vyšší a pohybuje se kolem 1,4 % u neoperovaných a dosahuje hodnoty 2,3 % u osob, které se podrobily chirurgickému výkonu. Šestinásobně vyšší hospitalizační mortalita u nemocných s UC je vysvětlitelná několika příčinami. Vyšší průměrný věk těchto nemocných v porovnání s pacienty CD s sebou nese riziko dalších koincidujících chorob a delšího průběhu střevní choroby i s možným nežádoucím vlivem podávané terapie (kortikosteroidy, imunosupresiva/biologická léčba). Nejčastěji prováděný chirurgický výkon u UC spočívá v kolektomii nebo proktokolektomii, který je pro pacienta nesrovnatelně náročnější v porovnání s ileokolickou resekcí, která je nejčastějším výkonem u CD. Z uvedených dat však není možné určit, zda se jednalo o úmrtí, která byla v souvislosti s elektivními, akutními nebo urgentními chirurgickými výkony. Celková mortalita hospitalizovaných IBD pacientů je relativně nízká a pohybuje se mezi 30 a 40 úmrtími během každého analyzovaného roku, aniž by byl zaznamenán větší výkyv v tomto sledovaném období. Časový interval 8 let je zřejmě velmi krátký k tomu, aby se postupně zlepšující úroveň péče a dostupnost inovativních diagnostických metod (magnetická rezonance) a terapeutických možností (biologická léčba, miniinvazivní chirurgické přístupy) mohly odrazit na počtu hospitalizací a mortalitě. Jiné hlavní diagnózy, které vedly k hospitalizacím IBD pacientů, odrážejí výskyt koincidujících chorob, komplikace IBD nebo nežádoucí účinky podávané léčby. Nemoci oběhové soustavy jsou na prvním místě u obou diagnóz, a zvláště dominují u UC. Vzhledem k vyššímu průměrnému věku těchto nemocných a relativně často se vyskytujícím tromboembolickým komplikacím u UC je zvýšený počet hospitalizací z této indikace dobře vysvětlitelný. Infekční choroby jsou další vedoucí diagnózou u hospitalizovaných nemocných, které mohou být vyvolány podávanou imunosupresivní a biologickou léčbou. Nepřekvapuje, že novotvary, které se mohou objevovat jako komplikace dlouhodobého průběhu IBD nebo jako koincidující choroby, jsou druhou nejčastější příčinou hospitalizací u IBD pacientů [9].
Migrace IBD pacientů v ČR demonstruje dostupnost specializované péče. Podle očekávání je Praha se třemi fakultními nemocnicemi a řadou specializovaných IBD pracovišť nejvýznačnějším centrem, které poskytuje specializovanou péči, vč. dlouhodobé dispenzarizace a hospitalizací pacientům nejen z Prahy, ale také ze Středočeského, Jihočeského, Plzeňského, Ústeckého a Libereckého kraje. V těchto oblastech jsou 1/2–2/3 nemocných ošetřovány a léčeny mimo území těchto krajů, a to nejčastěji v Praze. Jinak je tomu v Královéhradeckém, Jihomoravském, Moravskoslezském, Vysočině, Zlínském a Pardubickém kraji, ze kterých je péče soustředěna především do třech velkých měst s fakultními nemocnicemi v Hradci Králové, Brně a Ostravě. Četnost provedených chirurgických výkonů v průběhu 1 roku u pacientů s UC (29 případů proktokolektomií a ileopouch-anální anastomóz, 23 případů kolektomií a ileorektálních anastomóz) ukazuje určitý konzervatizmus v chirurgické léčbě, stále preferující ve světě již opouštěný typ výkonu (kolektomie a ileorektální anastomóza). Tyto údaje mohou také svědčit pro omezenou dostupnost moderních miniinvazivních chirurgických metod v ČR. Z jiného pohledu je možné hodnotit, že cca k 60 operacím pro UC s použitím moderních miniinvazivních technik by měla stačit dvě, maximálně tři specializovaná chirurgická zařízení. U pacientů s CD je podle očekávání dominujícím typem výkonu ileokolická resekce.
Zásadním limitem této studie je, že získaná data o diagnózách nebyla validována a jejich relevantnost je odvislá od pečlivosti a zodpovědnosti data zadávajících zdravotnických pracovníků. Kromě omezení časového období je další limitací takto získaných dat nedostupnost jiných údajů než počtů pacientů a u celopopulačních epidemiologických dat omezení na poskytovatele oboru gastroenterologie. Proto je potřeba brát v úvahu, že se jedná o zprávu, která poskytuje pouze určitý signál o epidemiologické situaci a některých ukazatelích léčby IBD v ČR, ale rozhodně se nejedná o informace, které by odpovídaly podrobnému epidemiologickému šetření.
Vznik publikace byl podpořen z projektů ESF: Rozvoj technologické platformy NZIS (CZ.03.4.74/0.0/0.0/15_019/0002748) a Národní koordinační centrum programů časného záchytu onemocnění (CZ.03.2.63/ /0.0/0.0/15_039/0006904).
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 24. 7. 2017
Přijato: 23. 11. 2017
RNDr. Jiří Jarkovský, Ph.D.
Institut biostatistiky a analýz LF MU
Kamenice 126/3
625 00 Brno
jarkovsky@iba.muni.cz
Sources
1. Feuerstein JD, Cheiftetz AS. Ulcerative colitis: epidemiology, diagnosis and management. Mayo Clinic Proc 2014; 89 (11): 1553–1563. doi: 10.1016/j.mayocp.2014.07.002.
2. Burisch J, Vegh Z, Pedersen N et al. Health care and patients education in a European inflammatory bowel disease inception cohort: an ECCO-EpiCom study. J Crohns Colitis 2014; 8 (8): 811–818. doi: 10.1016/j.crohns.2013.12.023.
3. Vavricka S, Spigaglia SM, Rogler G et al. Systemic evaluation of risk factors diagnostic delay in inflammatory bowel disease. Inflamm Bowel Dis 2012; 18 (3): 496–505. doi: 10.1002/ibd.21719.
4. Annese V, Duricova D, Gower-Rousseau C et al. Impact of new treatments on hospitalisation, surgery, infection and mortality in IBD: a focus paper by the epidemiology committee of ECCO. J Crohn Colitis 2016; 10 (2): 216–225. doi: 10.1093/ecco-jcc/jjv190.
5. Burisch J, Pedersen N, Cučkovič-Čavka S et al. East-West gradient in the incidence of inflammatory bowel disease in Europe: the ECCO-EpiCom inception cohort. Gut 2014; 63: 588–597. doi: 10.1136/gutjnl-2013-304636.
6. Bortlík M. Vývoj léčby idiopatických střevních zánětů v posledních 20 letech. Gastroent Hepatol 2015; 69 (4): 341–350.
7. Romanko I. Current position of eHealth care in management of IBD patients. Gastroent Hepatol 2017; 71 (4): 315–322. doi: 10.14735/amgh2017315
8. De Jong M, Van Der Meulen, Romberg-Camps M et al. Telemedicine enables a safe shift from examination room based care to personalized care for inflammatory bowel diseasse: a pragmatic randomized multicenter trial with myIBDcoach. Presented at: DDW 2017, Chicago, May 6–9 2017. Abstract OP017.
9. Mináriková P, Minárik M, Zavoral M. Inflammatory bowel disease and gastrointestinal malignacies: risks, incidence and management. Gastroent Hepatol 2017; 71 (5): 388–393. doi: 10.14735/amgh2017 388.
Labels
Paediatric gastroenterology Gastroenterology and hepatology SurgeryArticle was published in
Gastroenterology and Hepatology

2017 Issue 6
- Metamizole vs. Tramadol in Postoperative Analgesia
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Current Insights into the Antispasmodic and Analgesic Effects of Metamizole on the Gastrointestinal Tract
- Obstacle Called Vasospasm: Which Solution Is Most Effective in Microsurgery and How to Pharmacologically Assist It?
- Spasmolytic Effect of Metamizole
Most read in this issue
- Cytomegalovirová infekce a játra
- Salinické laxatíva na báze magnézium sulfátu v príprave na kolonoskopiu – naše skúsenosti
- Epidemiologie, hospitalizační léčba a migrace IBD pacientů za specializovanou péčí v České republice
- Obezita a ledviny
