Whippleova choroba – dvě kazuistiky
Whipple disease – two case reports
We present two cases of our patients examined for weight loss, arthralgia and diarrhea, who were diagnosed with Whipple disease. Whipple disease is a rare chronic systemic illness, nevertheless it can be found in the ordinary clinical practice. Symptoms of this disease are not generally specific ones. The diagnosis is based on gastroscopic findings of duodenal mucosal atrophy with enlarged lymphatics, typical histological findings and polymerase chain reaction verification of Tropheryma whipplei. If we consider the disease in the differential diagnosis, an antibiotic treatment is almost always successful. To reduce the risk of relapse, such treatment should be carried out on a long-term basis.
Conflict of Interest: The authors declare that the article/manuscript complies with ethical standards, patient anonymity has been respected, and they state that they have no financial, advisory or other commercial interests in relation to the subject matter.
Publication Ethics: This article/manuscript has not been published or is currently being submitted for another review. The authors agree to publish their name and e-mail in the published article/ manuscript.
Dedication: The article/manuscript is not supported by a grant nor has it been created with the support of any company.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for bio medical papers.
Keywords:
endoscopy – Whipple disease – malabsorption syndromes – Tropheryma whipplei
Authors:
Šurinová J.; Straka L.
Authors‘ workplace:
Gastroenterologická ambulance, Uherskohradišťská nemocnice a. s.
Published in:
Gastroent Hepatol 2020; 74(4): 334-338
Category:
doi:
https://doi.org/10.14735/amgh2020334
Overview
Prezentujeme případy dvou pacientů vyšetřovaných pro hmotnostní úbytek, artralgie a průjmy, u kterých byla na základě provedených vyšetření stanovena diagnóza Whippleovy choroby. Whippleova choroba je raritní chronické systémové onemocnění, se kterým se však můžeme setkat i v běžné klinické praxi. Symptomy onemocnění jsou nespecifické, přičemž diagnostika se opírá o gastroskopický nález atrofie sliznice duodena s rozšířenými lymfatiky, histologicky typický obraz a verifikaci polymerázovou řetězovou reakcí Tropheryma whipplei. V případě, že na dané onemocnění při diagnostické rozvaze myslíme, bývá antibiotická léčba úspěšná. Pro snížení rizika relapsu je však nutno ji podávat dlouhodobě.
Klíčová slova:
Whippleova choroba – endoskopie – malabsorbční syndrom – Tropheryma whipplei
Úvod
Whippleova choroba patří mezi raritní chronická systémová onemocnění způsobená grampozitivní bakterií Tropheryma whipplei (T.w.) z kmene aktinobakterií [1–2]. Onemocnění nese jméno jeho objevitele George H. Whipplea, který v roce 1907 popsal lipodystrofii tenkého střeva u zemřelého pacienta s hmotnostním úbytkem, průjmy a polyatralgiemi [3]. Pro Whippleovu chorobu jsou v histologickém obrazu typické makrofágy s PAS pozitivními granuly a tyčinkami, které byly poprvé popsány v roce 1949 [4]. Předpokládalo se, že se jedná o imunitní reakci organizmu na zatím neznámou, nejspíše acidorezistentní bakterii. O několik let později, v roce 1952, byla zaznamenána první úspěšná léčba pacienta za pomoci chloramfenikolu [5]. V roce 1961 byla prokázána bakteriální tělíska za pomoci elektronového mikroskopu, avšak samotnou bakterii se nedařilo dlouhodobě kultivačně zachytit [4]. Až postupný rozvoj technik polymerázové řetězové reakce (PRC – polymerase chain reaction) umožnil identifikaci konkrétního patogenu T.w. odhalením pro ni unikátního 16S rRNA genu [4,6,7]. Dosud však není jasná přesná etiopatogeneze onemocnění, jelikož nedochází k jeho rozvoji u všech nositelů T.w., u nemocných je tedy předpoklad určité imunologické odchylky. Odhadovaná incidence Whippleovy choroby se pohybuje mezi 1 a 6 případy na 10 milionů obyvatel za rok [5]. Nemoc se vyskytuje až 9× častěji u mužů [2]. Mezi nemocnými převažují osoby vyššího věku, příslušníci kavkazské rasy a pracující v zemědělském průmyslu, rovněž je zvažována souvislost s nosičstvím molekuly HLA (human leukocyte antigens) B27 [2,4,5,7].
Mezi hlavní příznaky Whippleovy choroby patří artralgie, průjmy, hmotnostní úbytek, bolesti břicha, hyperpigmentace sliznic a kůže. Může se objevit i postižení srdce (endokarditida) a nervového systému (kognitivní a neurologické poruchy). Častá bývá intraabdominální lymfadenopatie [1–3,5,7–9]. Whippleova choroba je multisystémové onemocnění, přičemž míra postižení jednotlivých orgánů je individuální. Artralgie často předcházejí intestinálním symptomům i několik let [7].
Diagnóza Whippleovy choroby je stanovena na podkladě klinických a objektivních nálezů. Laboratorně se objevují nespecifické změny jako např. anémie, lymfopenie, hypalbuminemie a mírná elevace C-reaktivního proteinu (CRP). Gastroskopický nález je specifičtější – u nemocných nacházíme atrofickou sliznici krytou bělavými, lehce prominujícími ploškami, místy s přítomnými hemoragiemi. Následně je diagnóza ověřena histologicky průkazem makrofágů s PAS pozitivními granuly a tyčinkami, s možností potvrzení pomocí PCR [2,3,7,9,10].
Terapie spočívá v dlouhodobé léčbě antibiotiky, kdy jako zahajující léčbu volíme 2týdenní intravenózní terapii penicilinovým antibiotikem v kombinaci s gentamicinem nebo monoterapii cefalospirinem III. generace. Následuje udržovací léčba sulfametoxazolem/trimetoprimem nebo doxycyklinem současně se salazopyrinem podávaným perorálně po dobu 1–2 let. Většina pacientů léčených tímto způsobem dosáhne úplné remise onemocnění [4,9].
I přesto, že se jedná o raritní onemocnění, můžeme se s ním setkat i v běžné klinické praxi. V následujícím textu prezentujeme dva případy našich pacientů s Whippleovou chorobou.
Kazuistika 1
Naším prvním případem byl 60letý pacient hospitalizovaný v roce 2015 na interním oddělení k došetření kachexie, výrazného úbytku hmotnosti (20 kg za 3 měsíce), celkové slabosti a průjmů. Dle dokumentace byl pacient před 10 lety vyšetřován na revmatologii pro artralgie a prepatelární burzitidu, byla zjištěna pozitivita revmatoidních faktorů imunoglobulinu G (RF IgG) a antistreptolyzinového titru (ASLO), HLA B27 bylo negativní. K dalším kontrolám se již pacient nedostavil, a revmatologická léčba tudíž nebyla zahájena. Pacient neužíval žádnou trvalou medikaci a netrpěl žádnými vedlejšími onemocněními.
Při vstupním interním vyšetření dominovaly známky kachexie (body mass index (BMI) 17,7 kg/m2), hyperpigmentace kůže, otoky dolních končetin, artrotické změny kloubů rukou, hypomimie a bradypsychizmus. Laboratorně dominovala těžká mikrocytární hypochromní anémie, lymfopenie (4 % diferenciálního rozpočtu leukocytů), těžká hypalbuminemie (20,2 g/l), hypokalemie (2,2 mmol/l), elevace CRP (84,7 mg/l) a sedimentace erytrocytů 31/61. Dle rentgenového snímku (RTG) plic byla vyslovena suspekce na těžkou bronchopneumonii až tumorózní změny lateralizované vpravo. Na RTG břicha byl patrný subileózní stav tenkých kliček. S ohledem k výsledkům vyšetření a klinickému stavu pacienta byla zavedena parenterální výživa, substituce minerálů a terapie pneumonie, kdy byly podány cefalosporiny II. a posléze i III. generace.
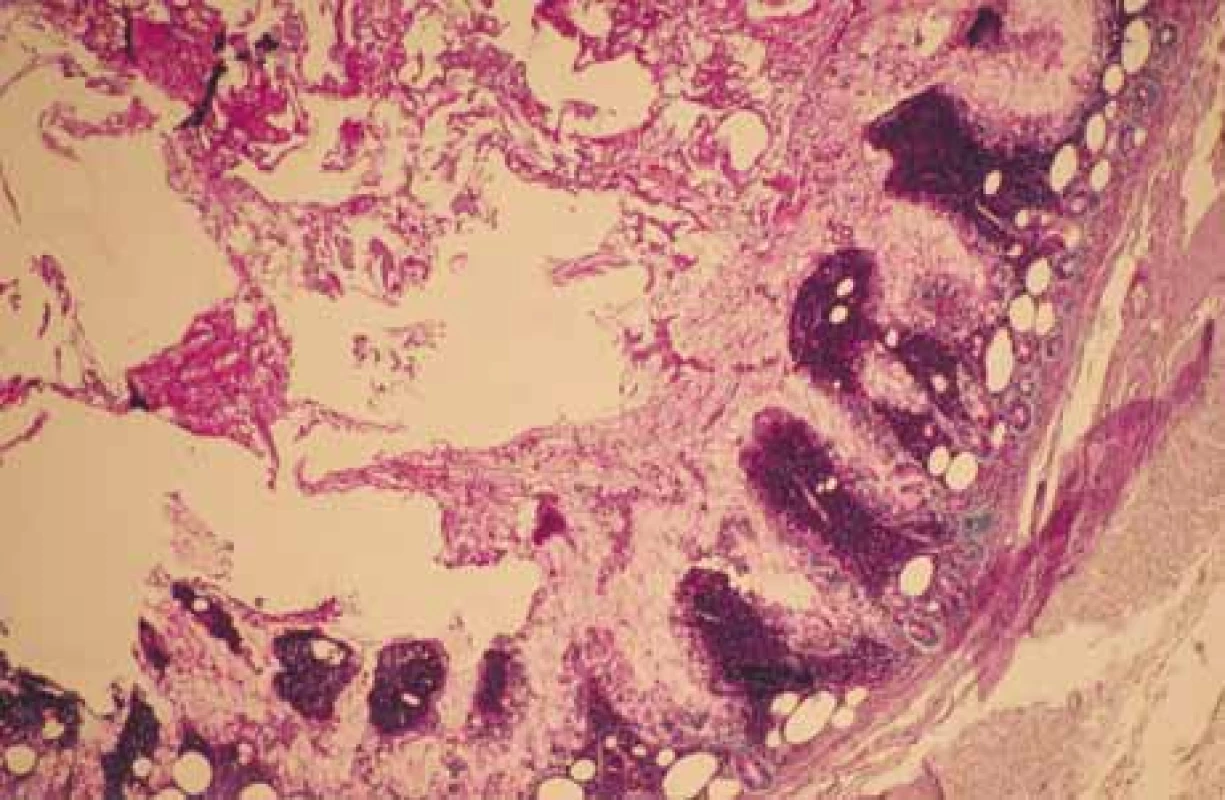
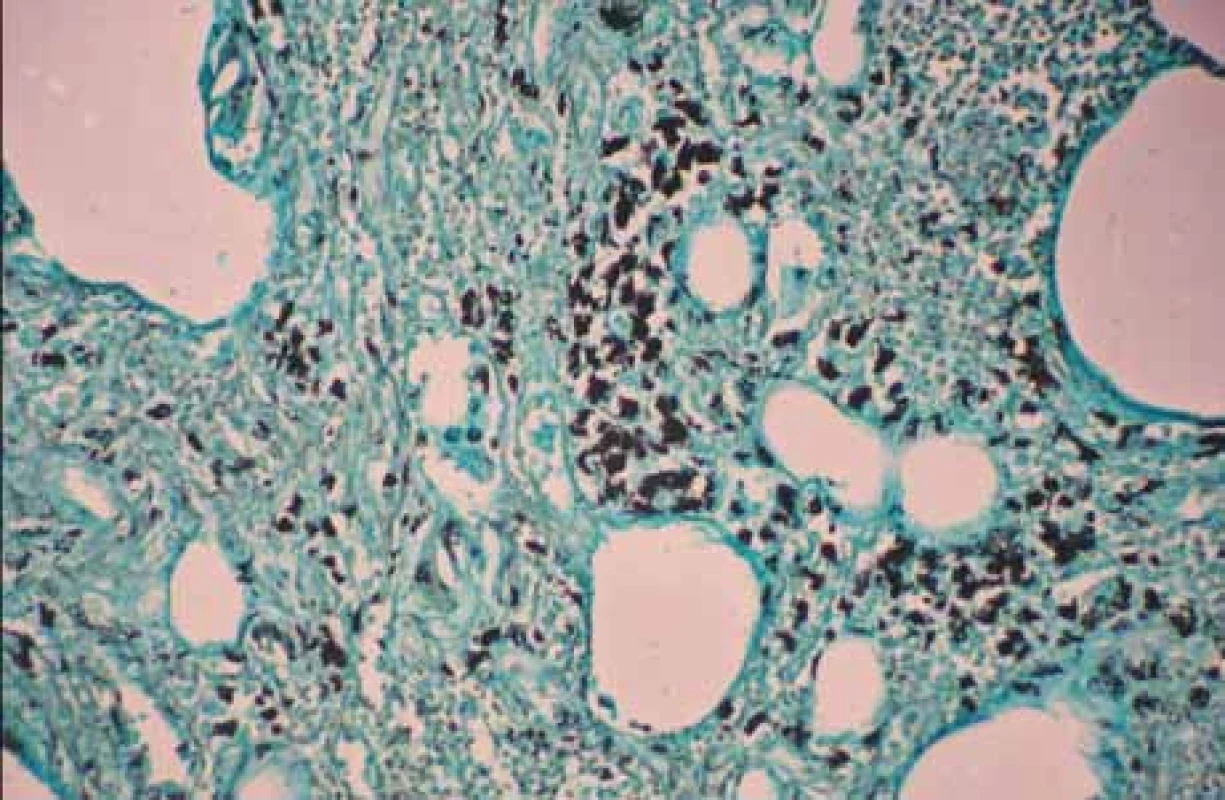
Celkový stav pacienta se nadále zhoršoval a došlo k prohloubení hypotenze, rozvoji těžké metabolické acidózy (pHA 7,133) a multiorgánovému selhání. Následně byl pacient umístěn na interní jednotku intenzivní péče, kde při komplexní intenzivní péči došlo k dočasnému mírnému zlepšení stavu. U pacienta byla posléze provedena bronchoskopie, která prokázala pouze naznačenou atrofickou bronchitidu bez průkazu neoplazie. V moči pacienta byl přítomen antigen streptokoku pneumonie, stolice se ukázala být bakteriálně negativní. Sérologicky byla patrná pozitivita protilátek proti gliadinu ve třídě IgA. V dalším postupu bylo pacientovi navrženo gastroskopické vyšetření, které však odmítl. Po 10 dnech došlo ke kardiopulmonální zástavě a úmrtí pacienta. Byla nařízena patologicko-anatomická pitva. Při sekci byla, kromě jiného, nalezena lyzovaná sliznice tenkého střeva s dilatovanými lymfatiky a nekrotizující granulomatózní lymfadenitida převážně mezenteriálně a retroperitoneálně. Histologicky byly v tenkém střevu i uzlinách prokázány PAS + makrofágy s tyčinkovitými tělísky, následně bylo doplněno Grocott barvení, kde byly patrné stříbřité tyčinkovité mikroorganizmy. Jako příčinu úmrtí stanovil patolog syndrom akutní dechové tísně v rámci terminálního šokového stavu u kachektického pacienta s malabsorpcí způsobenou morbus Whipplei.
Kazuistika 2
Naším druhým případem byl 59letý pacient, který byl v roce 2018 odeslán ke koloskopii k došetření průjmů, nechutenství a úbytku hmotnosti 10 kg za 3 měsíce. Pacient byl v době vyšetření dispenzarizován pro séropozitivní revmatoidní artritidu (pozitiva RF IgM, HLA B27 negativní), diabetes 2. typu na perorálních antidiabeticích, hypertenzi a ischemickou chorobu srdeční. V terapii byl zaveden metotrexát a hydroxychlorochin-sulfát. Před samotným zahájením koloskopie udával pacient příměs krve ve stolici během prázdnění, přičemž do té doby byl bez krvácivých projevů. Při koloskopii byl postupně prohlédnut tračník s úspěšnou intubací terminálního ilea, kdy se sliznice v celém rozsahu jevila klidná, nicméně místy byla patrná jezírka s příměsí čerstvé krve. Zdroj krvácení nebyl při vyšetření prokázán, a proto bylo doplněno ultrazvukové (UZ) vyšetření břicha a gastroskopie v akutním termínu. Na UZ byly akcentované tenké střevní kličky v mezogastriu, jinak byl bez patologického nálezu. Endoskopicky byla patrná ostrá hranice mezi bulbem a D1 duodena, sliznice aborálně od D1 byla hyperemická, křehká, kontaktně krvácející, se suspektními lymfektaziemi (obr. 1 a 2). Nález v bulbu byl diskrétní. Dle makroskopického obrazu byla vyslovena suspekce na morbus Whipplei. V diferenciální diagnostice byly zvažovány změny v rámci systémového onemocnění pojiva – vaskulitida. Při gastroskopii byla provedena opakovaně biopsie, do medikace byla prozatímně nasazena probiotika a byla naplánována magnetická rezonanční (MR) enterografie a CT břicha. Posléze byla histologicky verifikována Whippleova choroba s typickým nálezem infiltrace intersticia pěnitými histiocyty s PAS pozitivními granuly a tyčinkovitými tělísky (obr. 3 a 4). Diagnóza byla následně potvrzena za pomoci PCR. Pacient byl přijat na interní oddělení k intravenózní antibiotické terapii a stabilizaci vnitřního prostředí. V laboratorním nálezu vstupně dominovala těžká mikrocytární hypochromní anémie, lymfopenie (8,9 % diferenciálního rozpočtu leukocytů), hypalbuminemie (28,7 g/l), elevace CRP (32,2 mg/l) a sedimentace erytrocytů 56/100. Fyzikální vyšetření bylo bez pozoruhodností, BMI 26 kg/m2. Provedená MR enterografie prokázala mezenteriální lymfadenopatii.
Postbulbar part of duodenum – initial endoscopic examination.
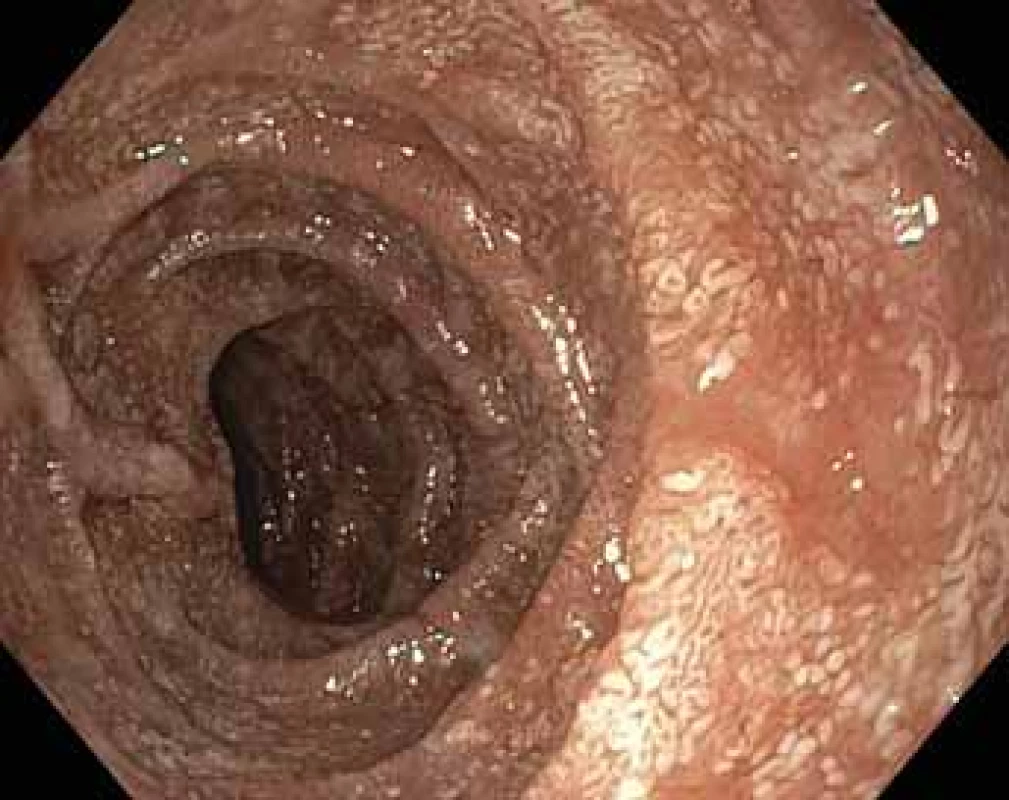
Postbulbar part of duodenum – initial NBI (Narrow Band Imaging) endoscopy.
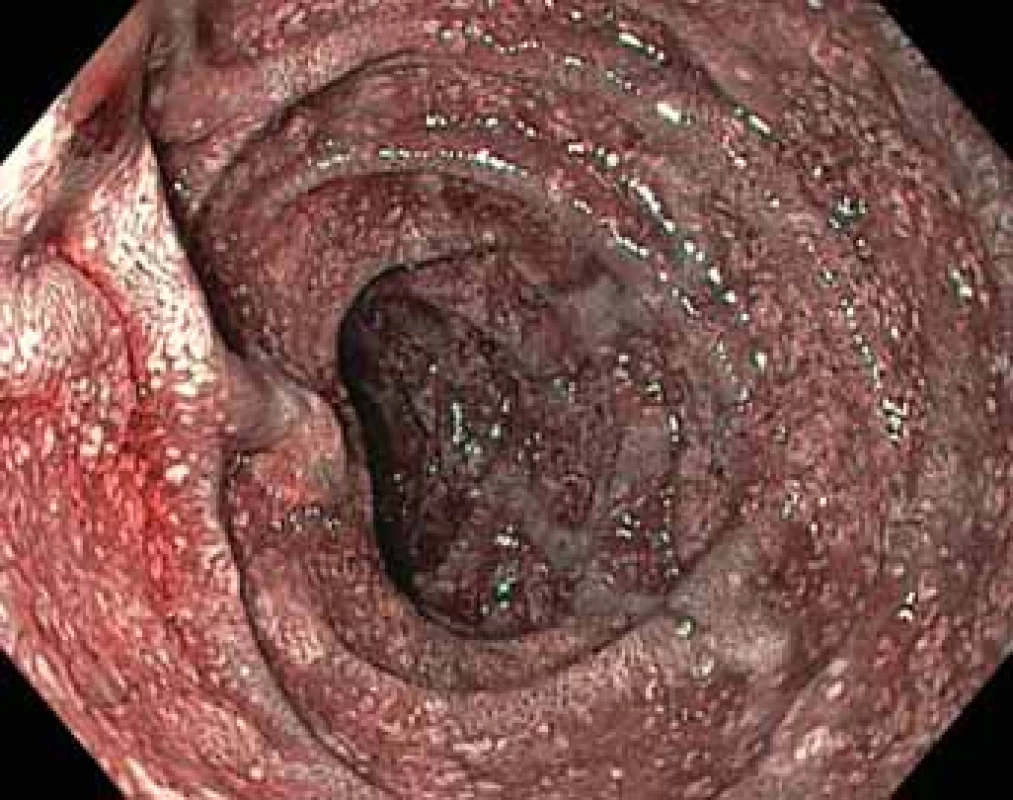
Postbulbar duodenum – remission of NBI (Narrow Band Imaging).
Postbulbar duodenum – remission.
U pacienta byla zahájena terapie ceftriaxonem 2 g à 24 hod a vysazena původní revmatologická medikace. Po 14 dnech byl pacient převeden na terapii sulfametoxazolem/trimetoprimem 960 mg à 12 hod, která byla výhledově plánována min. na dobu 1 roku. S touto terapií byl pacient v celkově dobrém stavu propuštěn. Klinická kontrola za 3 měsíce ukázala laboratorní úpravu hladin CRP i albuminu na normální hodnoty, došlo k nárůstu hemoglobinu a podílu lymfocytů v krevním obraze. Pacient byl nadále subjektivně bez průjmů, bolestí kloubů a byl patrný nárůst hmotnosti o 4 kg.
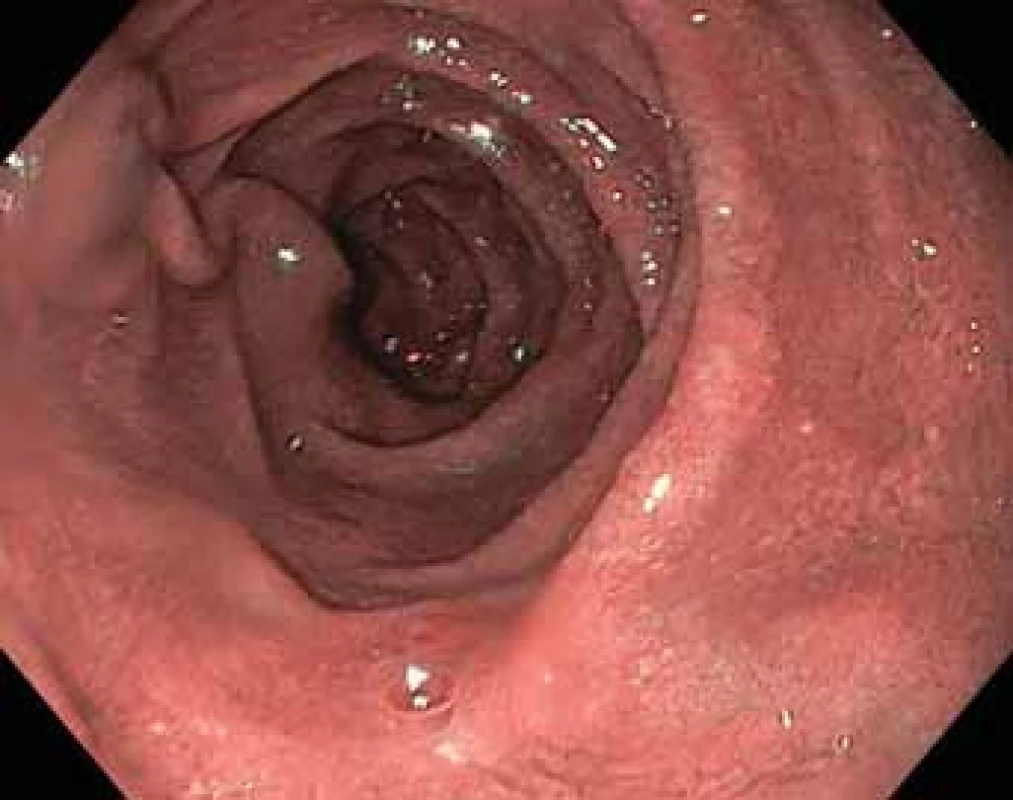
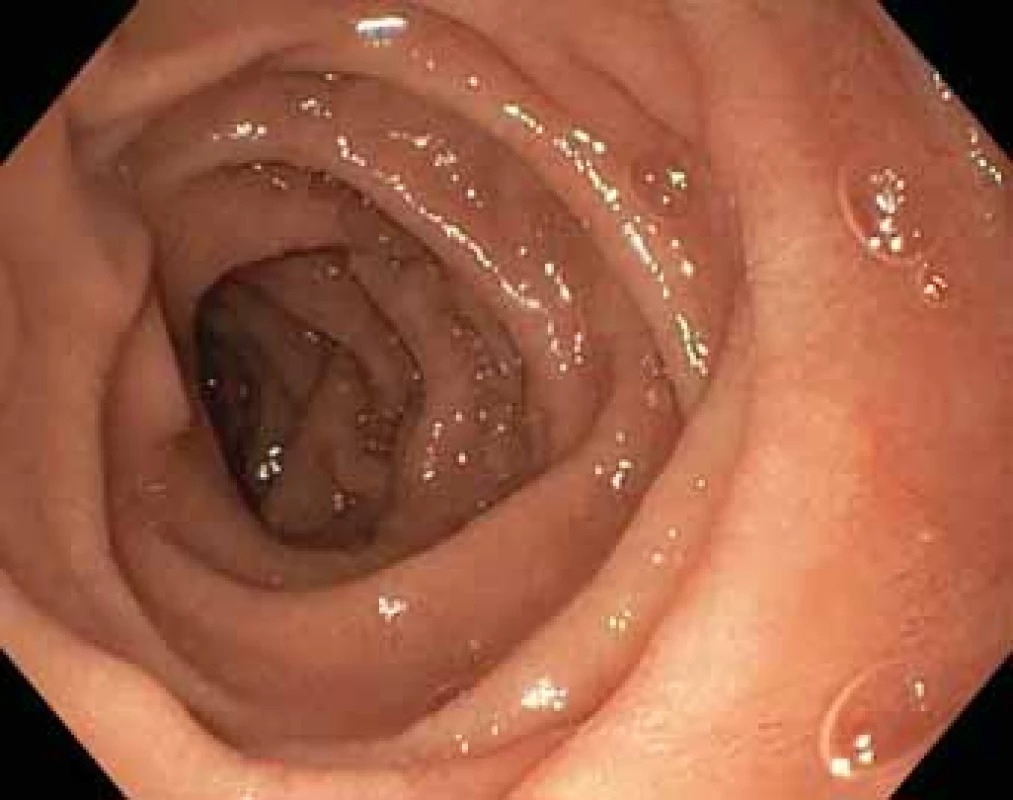
Při gastroskopické a klinické kontrole po 6 měsících od zavedení terapie byl pacient, až na přetrvávající lehkou únavu, bez subjektivních potíží a hmotnostně stabilizován. Krevní obraz se ukázal být zcela bez patologie. Makroskopický obraz při gastroskopickém vyšetření se jevil fyziologickým (obr. 5, 6), byly opakovány bioptické odběry. V histologickém obrazu byl zřejmý pokles infiltrace PAS pozitivními makrofágy přibližně o polovinu v porovnání s prvním odběrem v době stanovení diagnózy.
PAS + macrophages.
Grocott – silver bodies.
Diskuze
Jak již bylo naznačeno výše, Whippleova choroba představuje chronické onemocnění se svízelnou diagnostikou opírající se o průkaz přítomnosti T.w. [2,9]. Oba uvedené případy potvrzují, že se jedná o plíživé onemocnění s často nespecifickými příznaky, kdy artralgie a kognitivní potíže často předcházejí gastrointestinální symptomy a hmotnostní úbytek i o několik let [7]. I když lze prokázat přítomnost T.w. ve všech tkáních a tělních tekutinách, bývá diagnóza stanovena obvykle až při propuknutí gastrointestinálních příznaků, po provedení biopsie duodena. Náš první pacient gastroskopii odmítl, což znemožnilo určit správnou diagnózu včas. Naopak u druhého pacienta vedla gastroskopie v akutním termínu ke stanovení pravé příčiny potíží a časnému zahájení terapie. Laboratorně se u obou našich pacientů potvrdily nespecifické nálezy – těžká hypalbuminemie a anémie, elevace CRP a lymfopenie [2,3,7,9,10].
Důvod propuknutí onemocnění nebyl doposud objasněn, jelikož u několika jedinců byla zjištěna přítomnost T.w. ve střevním obsahu, nicméně Whippleovou chorobou netrpěli. Vzhledem k uvedenému se u nemocných předpokládá existence určité imunologické predispozice [7]. Literatura dále uvádí spojitost s nosičstvím HLA B27, což se však ani u jednoho z našich pacientů nepotvrdilo [2,4,5,7]. Pacienti s Whippleovou chorobou vyvinou často v průběhu onemocnění pozitivitu revmatoidního faktoru, což může vést k mylné diagnóze revmatoidní artritidy, obdobně jako v námi prezentovaných případech [10]. Z hlediska rizika rozvoje onemocnění je zvažován podíl X-vázané dědičnosti, vzhledem k častějšímu postižení mužů, což by našim pacientům odpovídalo [2,5]. Jak se střevo T.w. kontaminuje, není rovněž jasné, avšak byl zaznamenán vyšší počet případů u pracovníků v zemědělském průmyslu, což splňuje jeden z námi prezentovaných pacientů, který pracoval v čističce odpadních vod [11]. Oba případy rovněž splňují předpoklad propuknutí onemocnění ve vyšším věku a příslušnost ke kavkazské rase [5,7,9].
Ačkoli PCR konfirmace infekce T.w. není pro stanovení definitivní diagnózy nezbytná, stáli jsme před rozhodnutím, zda pacientovi dlouhodobě podávat širokospektrá antibiotika, což rovněž není bez rizika. Proto jsme potvrzení pomocí PCR vyšetření tkáňového vzorku považovali za vhodné. Jako kuriozitu je ovšem nutno uvést, že pátrání po laboratoři provádějící toto vyšetření v rámci ČR bylo svízelnější než samotné stanovení této vzácné diagnózy.
Oba naši pacienti byli léčeni ceftriaxonem, avšak k terapeutickému účinku u prvního pacienta nemohlo dojít vzhledem k pozdnímu zavedení medikace a celkovému vyčerpání organizmu. Druhý pacient na zavedenou terapii zareagoval, přičemž v průběhu 6 měsíců bylo dosaženo endoskopické remise onemocnění a přibližně 50% zlepšení histologického nálezu. Po roce od zahájení antibiotické terapie se makroskopický obraz jevil zcela v normě a bylo možno postupně ukončit substituci vitaminu B12 a železa. Histologicky u pacienta stále přetrvávala přítomnost T.w., avšak s regresí intenzity onemocnění. Vzhledem k uvedenému antibiotickou terapii nadále ponecháváme.
Závěr
Prezentovali jsme případy dvou pacientů s prokázanou Whippleovou chorobou. Na dané onemocnění je vhodné myslet zejména u pacientů s kombinací následujících symptomů: artralgie, náhlý hmotnostní úbytek a průjmy. Diagnostika se opírá o gastroskopický nález atrofie sliznice duodena s rozšířenými lymfatiky. V histologickém obraze u Whippleovy choroby nalézáme PAS pozitivní makrofágy a rohlíčkovité útvary odpovídající T.w. Definitivní diagnóza bývá potvrzena za pomoci PCR verifikace. V případě, že na dané onemocnění při diagnostické rozvaze myslíme, bývá antibiotická léčba úspěšná. Pro snížení rizika relapsu je však nutno ji podávat dlouhodobě.
Za pomoc a poskytnutí dokumentace děkujeme MUDr. Petře Herbánské z Oddělení patologie Uherskohradišťské nemocnice a. s.
Doručeno/Submitted: 19. 2. 2020
Přijato/Accepted: 25. 3. 2020
MUDr. Jarmila Šurinová
Uherskohradišťská nemocnice a. s.
J. E. Purkyně 365
686 68 Uherské Hradiště
Konflikt zájmů: Autoři deklarují, že text článku odpovídá etickým standardům, byla dodržena anonymita pacientů a prohlašují, že v souvislosti s předmětem článku nemají finanční, poradenské ani jiné komerční zájmy.
Publikační etika: Příspěvek nebyl dosud publikován ani není v současnosti zaslán do jiného časopisu pro posouzení. Autoři souhlasí s uveřejněním svého jména a e-mailového kontaktu v publikovaném textu.
Dedikace: Článek není podpořen grantem ani nevznikl za podpory žádné společnosti.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do bio medicínských časopisů.
Sources
1. Kopáčová M. Nemoci tenkého střeva. In: Lata J,Bureš J, Vaňásek T (eds) et al. Gastroenterologie. 1. vyd. Praha: Galén 2010 : 80–81.
2. Kohout P. Whippleova choroba. In: Lukáš K, Hoch J (eds). Nemoci střev. 1. vyd. Praha: Grada 2018 : 208–209.
3. Frič P, Dvořák M, Mařatka Z et al. Jiné nemoci tenkého střeva. In: Mařatka Z. Gastroenterologie. 1. vyd. Praha: Karolinum 1999 : 215–216.
4. Saito H, Shiode J, Ohya S et al. Whipple’s disease with long-term endoscopic follow-up. Intern Med 2018; 57 (12): 1707–1713. doi: 10.2169/internalmedicine.9631-17.
5. Dolmans RA, Boel CH, Lacle MM et al. Clinical manifestation, treatment and diagnosis of tropheryma whipplei infections. Clin Microbiol Rev 2017; 30 (2): 529–555. doi: 10.1128/CMR.00033-16.
6. De Francesco V, Corsi F, Pennella A et al. Whipple’s disease: case report and review of the literature. J Gastrointestin Liver Dis 2018; 27 (3): 331–336. doi: 10.15403/jgld.2014.1121.273.fra.
7. Dutly F, Altwegg M. Whipple’s disease and „Tropheryma whippelii“. Clin Microbiol Rev 2001; 14 (3): 561–583. doi: 10.1128/CMR.14.3 561–583.2001.
8. Dymon I, Tabaka-Pradela J, Knast K et al.Neurological and neuropsychological complications in the course of chronic Whipple’s disease – case report. Psychiatr Pol 2017; 51 (5): 953–961. doi: 10.12740/PP/OnlineFirst/61131.
9. Bureš J, Kopáčová M, Douda T et al. Whipple’s disease: our own experience and review of the literature. Gastroenterol Res Pract 2013; 2013 : 478349. doi: 10.1155/2013/478349.
10. Glaser C, Rieg S, Wiech T et al. Whipple’sdisease mimicking rheumatoid arthritis can cause misdiagnosis and treatment failure. Orphanet J Rare Dis 2017; 12 (1): 99. doi: 10.1186/s13023-017-0630-4.
11. Schöniger-Hekele M, Petermann D, Weber B et al. Tropheryma whipplei in the environment: survey of sewage plant influxes and sewage plant workers. Appl Environ Microbiol 2007; 73 (6): 2033–2035. doi: 10.1128/AEM.02335-06.
Labels
Paediatric gastroenterology Gastroenterology and hepatology SurgeryArticle was published in
Gastroenterology and Hepatology
2020 Issue 4
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Safety and Tolerance of Metamizole in Postoperative Analgesia in Children
- Current Insights into the Antispasmodic and Analgesic Effects of Metamizole on the Gastrointestinal Tract
- The Importance of Hydration in Wound Healing
-
All articles in this issue
- Clinical and experimental gastroenterology
- Portopulmonální hypertenze u pacientů indikovaných k transplantaci jater – zkušenosti transplantačního centra IKEM
- EUS-guided gastrointestinal anastomosis – new possibilities of therapeutic endoscopy
- Acute pancreatitis in patients after liver transplantation
- Autonomic dysregulation in irritable bowel syndrome, functional dyspepsia and globus pharyngeus – a review of literature and pilot results
- Whipple disease – two case reports
- Acute kidney injury in gastroenterology
- The selection from international journals
- Kreditovaný autodidaktický test: klinická a experimentální gastroenterologie
- Jorveza® – the expected preparation for the treatment of eosinophilic esophagitis
- Iron substitution in sideropenia or sideropenic anemia in patients with IBD with heme iron containing preparation
- Electrogastrography in systemic sclerosis – a pilot study
- Applicability of the Glasgow-Blatchford score in predicting low-risk patients with upper gastrointestinal bleeding – first data from the Czech Republic
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- EUS-guided gastrointestinal anastomosis – new possibilities of therapeutic endoscopy
- Jorveza® – the expected preparation for the treatment of eosinophilic esophagitis
- Whipple disease – two case reports
- Applicability of the Glasgow-Blatchford score in predicting low-risk patients with upper gastrointestinal bleeding – first data from the Czech Republic
