Spontánny intramurálny hematóm duodena u mladej ženy
Spontaneous intramural duodenal hematoma in a young woman
Non-traumatic spontaneous intramural duodenal hematoma is a rare cause of proximal gastrointestinal obstruction which may present with hemorrhage, jaundice and pancreatitis. In this case report we present a case of spontaneous duodenal hematoma in a 28-year-old female with a history of acute pancreatitis, admitted to hospital for convulsive upper abdominal pain with vomiting as suspected pancreatitis. An MRI examination of the abdomen confirmed intraluminal bleeding into the duodenum. Following supportive therapy the clinical symptoms spontaneously subsided and laboratory parameters improved. Due to early diagnosis and therapy the patient had a good outcome, without requiring surgery. Repeated imaging showed hematoma resorption.
Keywords:
Hemorrhage – Abdominal pain – vomitus – duodenal hematoma
Authors:
P. Vrbová
; Koller T.
Authors‘ workplace:
V. interná klinika LF UK a UN Bratislava
Published in:
Gastroent Hepatol 2021; 75(6): 535-538
Category:
doi:
https://doi.org/10.48095/ccgh2021535
Overview
Netraumatický spontánny intramurálny hematóm duodena je zriedkavou príčinou obštrukcie proximálneho gastrointestinálneho traktu, ktorý sa môže prezentovať ako hemorágia, ikterus a pankreatitída. V kazuistike prezentujeme prípad spontánneho hematómu duodena u 28-ročnej pacientky, v stave po akútnej pankreatitíde v minulosti, prijatej do nemocnice pre kŕčovité bolesti hornej časti brucha so zvracaním ako podozrenie na akútnu pankreatitídu. MR vyšetrením brucha sme verifikovali intraluminálne zakrvácanie do duodena. Pri konzervatívnom manažmente došlo ku spontánnemu ústupu klinických ťažkostí a úprave laboratórnych parametrov. Vďaka včasnej diagnóze a terapii mala pacientka dobrú prognózu, bez nutnosti chirurgického výkonu. Kontrolné zobrazovacie vyšetrenia ukázali resorpciu hematómu.
Klíčová slova:
hemorágia – bolesť brucha – vomitus – hematóm duodena
Úvod
Intramurálny hematóm duodena je zriedkavo pozorovaným javom, najčastejšie sa vyskytujúci pri traume brucha (90 %) [1–3]. Prvýkrát ho v roku 1838 popísal McLauchlan, ktorý pri pitve 49-ročného muža pozoroval obštrukciu dvanástnika v dôsledku falošného aneuryzmatického tumoru oklúzujúceho dvanástnik [4]. Výskyt spontánneho intramurálneho hematómu duodena je ešte zriedkavejší. Bol zdokumentovaný o približne 70 rokov neskôr Sutherlandom u dieťaťa s Henoch-Schönleinovou purpurou s intususcepciou [5], o pár rokov nato von Khautzom u pacienta s hemofíliou [6].
Patofyziologicky sa jedná o vytvorenie hematómu vo vnútri steny dvanástnika, pričom príčiny a rizikové faktory sú rôzne. Spontánny intramurálny duodenálny hematóm je najčastejšie asociovaný s koagulopatiami, užívaním antikoagulačnej liečby, procedúrami gastrointestinálnej endoskopie, pankreatitídami, chemoterapiou, leukémiou a malignitami v oblasti pankreasu [1,2,7,8].
Ako s komplikáciou užívania antikoagulačnej liečby sa s ním stretávame v dôsledku starnúcej populácie čoraz viacej. Až v 85 % sa jedná o príčinu užívania perorálnej antikoagulačnej liečby [9]. U dospelých patrí prewarfarinizácia k najčastejším príčinám spontánneho intramurálneho hematómu s incidenciou 1 na 2 500 pacientov ročne [10]. S nižšou incidenciou sa vyskytuje aj pri užívaní heparínu, nízkomolekulového heparínu a kyseliny acetylsalicylovej [11]. Časť prípadov zostáva po etiologickej stránke však stále neobjasnená [12].
Vlastný prípad
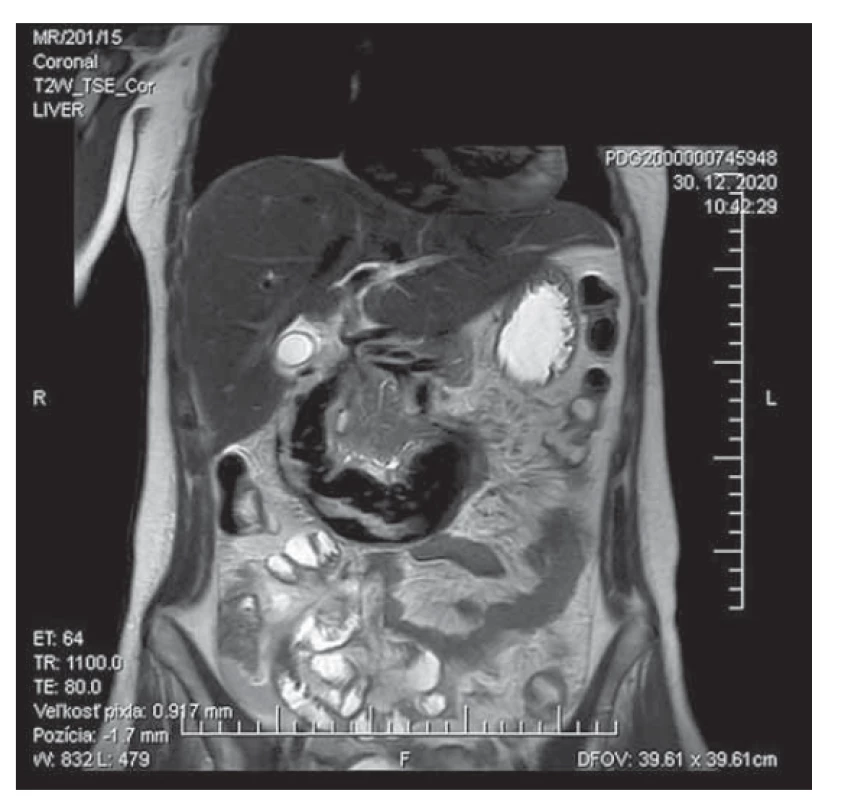
Jedná sa o 28-ročnú pacientku, ktorá bola prijatá do nemocnice pre kŕčovité bolesti hornej časti brucha, nauzeu a vomitus. Bolesti brucha boli lokalizované s palpačným maximom v epigastriu a hypogastriách. Vznikli náhle, po vianočnej večeri vyprážaného rezňa a majonézového šalátu. Pád alebo traumu brucha negovala. Do nemocnice prichádza až o štyri dni neskôr pre pretrvávanie ťažkostí, s dominujúcim úporným zvracaním. Z osobnej anamnézy bola u pacientky známa laktózova a histamínova intolerancia, hepatopatia, stav po akútnej pankreatitíde v minulosti a refluxová ezofagitída. Abúzus alkoholu nebol u pacientky známy, konzumáciu udávala len príležitostne. V terapii užívala hepatoprotektíva a hypolipidemiká. Laboratórne dominovala vstupne makrocytová normochrómna anémia stredne ťažkého stupňa – hemoglobín (HGB) 95 g/l, elevácia hepatálnych a cholestatických enzýmov – alanínaminotransferáza (ALT) 1,46 µkat/l, aspartátaminotransferáza (AST) 2,85 µkat/l, bilirubín celkový 25,67 umol/l, bilirubín konjugovaný 15,84 umol/l, gamaglutamyltransferáza (GMT) 7,71 µkat/l, alkalická fosfatáza (ALP) 1,95 µkat/l, a-amyláza (AMS) 1,05 µkat/l, lipáza (LPS) 2,66 µkat/l. Trombocyty a koagulačné parametre sa pohybovali v medziach normy. Objektívne bola bez vonkajších známok krvácania, per rectum nález bol negatívny. Na RTG brucha sa vylúčil voľný plyn podbránične, prítomná bola menšia hladinka v pravom hypogastriu. Na USG brucha sa v úvode zobrazila tubulárna štruktúra vyplnená hyperechogénnym obsahom charakteru rozšíreného vyplneného duodena, s vedľajším nálezom steatózy pečene (obr. 1a, b). Pacientke bola v úvode podávaná plná infúzna liečba a spazmoanalgetiká. Doplnené bolo CT a MR brucha, ktoré vyslovilo podozrenie na intraluminálne zakrvácanie duodena. Na CT brucha bola popísaná dilatácia duodena, intraluminálne s denzným obsahom, s difúzne zhrubnutou stenou tenkého čreva a v jeho okolí voľná tekutina zvýšenej denzity (obr. 2). CT angiografia brucha vylúčila cievnu anomáliu a prítomnosť leaku kontrastnej látky. MR brucha, podobne ako CT, zachytilo dlhú dilatáciu duodena s atypickými nehomogénnymi pruhovitými intraluminálnymi hyperintenzitami charakteru krvných koagúl (obr. 3). Na gastroskopickom vyšetrení sa zobrazil fragilný krvácajúci útvar v duodene zužujúci jeho lumen. Pacientka bola pre anemizáciu hemosubstituovaná erymasami, parenterálne vyživovaná, podávané boli hemostyptiká. Na kontrolnom CT vyšetrení brucha po siedmich dňoch bol nález na duodene v regresii. Po spontánnom zlepšení klinického stavu bola pacientka postupne realimentovaná, a po 10 dňoch od prijatia prepustená do ambulantnej starostlivosti.
a) Priečny prierez.
b) Šikmý prierez.
Fig. 1. Ultrasound scan of a spontaneous intramural duodenal hematoma.
a) Transverse section.
b) Oblique section.
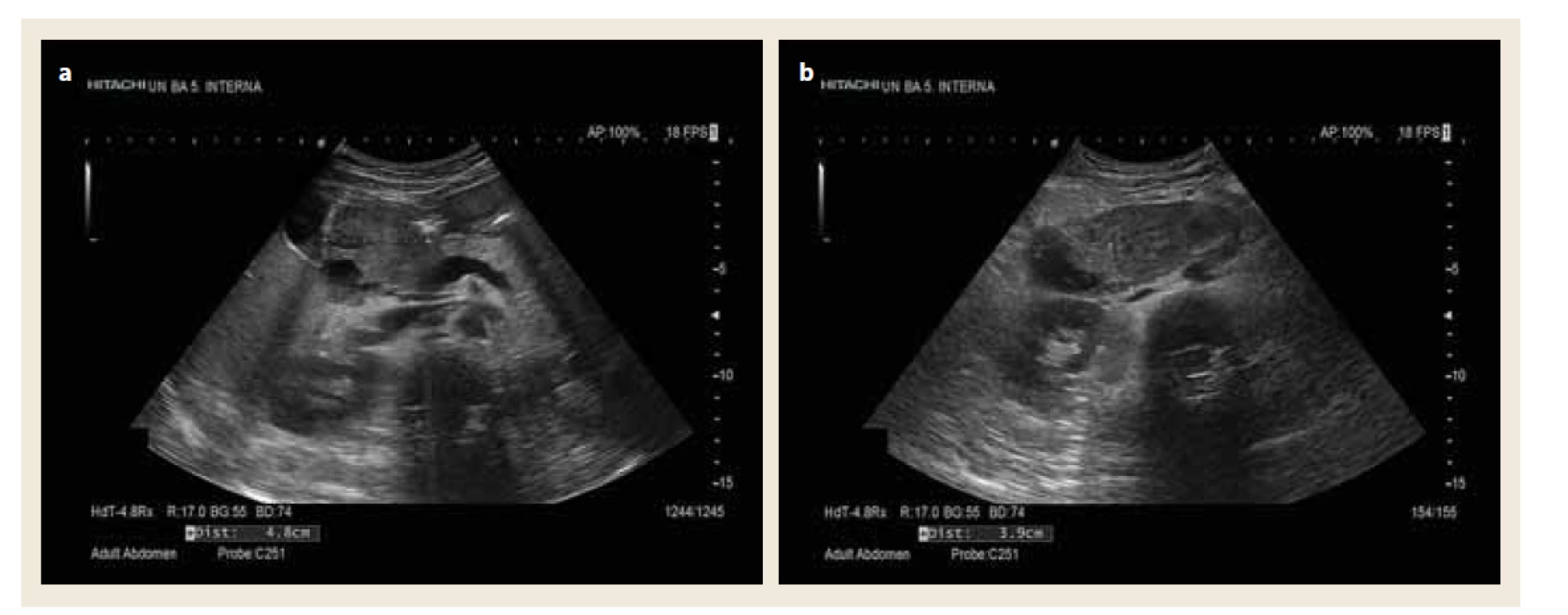
Free fluid with tubular structure filled with hyperechogenic content, enlarged duodenal diameter 3.9–4.8 cm.
Fig. 2. CT scan of a spontaneous intramural duodenal
hematoma – dilatation of the duodenum, intraluminal dense
content, diffusely thickened wall of the duodenum, free fluid
of increased density.
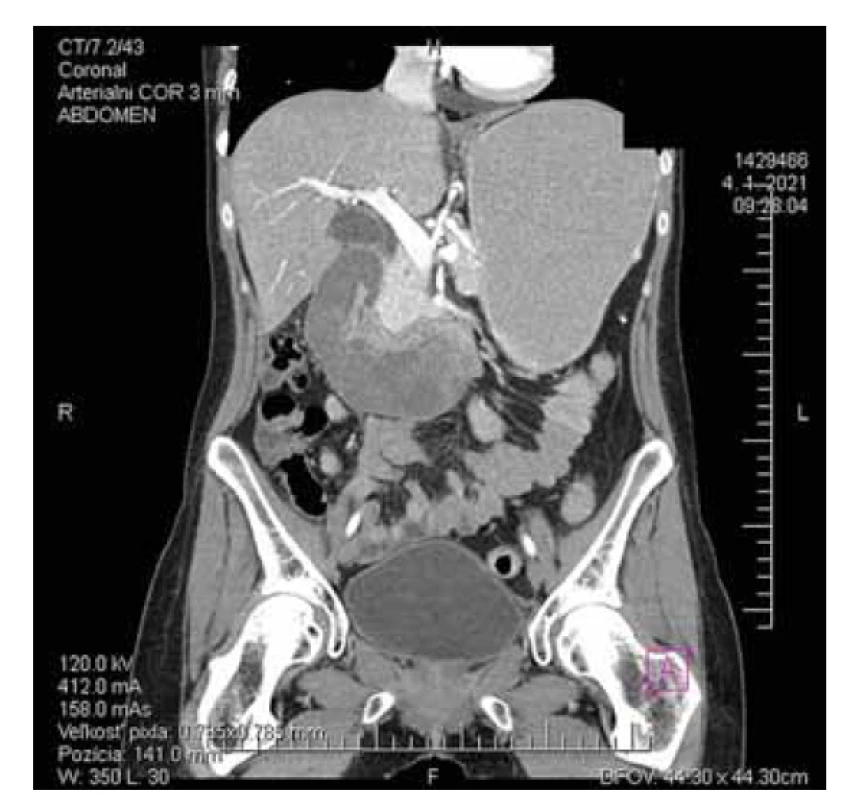
Fig. 3. MRI scan of a spontaneous intramural duodenal
hematoma – long dilatation of the duodenum with atypical
inhomogeneous striated intraluminal hyperintensities
characteristic for intraluminal clot.
Diskusia
Na základe literárneho prehľadu 57 publikovaných klinických prípadov výskytu spontánneho intramurálneho hematómu u pacientov užívajúcich perorálnu antikoagulačnú liečbu (antagonistov vitamínu K) v rokoch 1991 až 2006, Sorbello et al konštatovali vyššiu incidenciu u mužov, s priemerným výskytom veku pacientov 57,6 rokov. Najčastejšie sa vyskytujúcim symptómom bola bolesť brucha, a to až v 97,5 %. Nasledovali nauzea (50 %) a vomitus (40 %). Gastrointestinálne krvácanie bolo prítomné u 42,4 % sledovaných pacientov, pričom dominovala forma melény. Priemerný čas od objavenia sa symptómov do prijatia do nemocnice bol 2,5 dňa. V diagnostike dominovalo využitie CT brucha, resp. jeho kombinácia s využitím USG brucha a endoskopie [13].
V rokoch 2003 až 2016 Kang et al zdokumentovali 37 prípadov pacientov so spontánnym intramurálnym hematómom, s priemerným vekom 71,4 rokov, z ktorých väčšina užívala antikoagulačnú a/alebo antitrombotickú liečbu. Iba jeden pacient ju neužíval. Zistili sa u neho zvýšené hodnoty aktivovaného parciálneho tromboplastínového času (APTT) pri užívaní herbálneho prípravku. Najčastejšou prezentáciou ťažkostí bola bolesť brucha (64,9 %), ďalej gastrointestinálne krvácanie (37,8 %), nauzea a/alebo vomitus (35,1 %). U pacientov bola na konzervatívnej liečbe sledovaná dobrá prognóza. V rámci literárneho prehľadu zdokumentovali za posledných 30 rokov 103 prípadov spontánneho intramurálneho hematómu u pacientov s priemerným vekom 62,2 rokov, u ktorých dominovala bolesť brucha. Najčastejšie sa jednalo o pacientov užívajúcich antikoagulačnú a antitrombotickú liečbu (78,6 %), s nasledujúcimi pridruženými ochoreniami: hemofília (4,9 %), ochorenia pankreasu (3,9 %), hepatálne zlyhanie (1,9 %), leukémia (1 %) a Glanzmannova trombasténia (1 %) [11].
Zhrňujúc doterajšie dáta, spočíva klinická prezentácia ťažkostí najčastejšie v rôznom stupni intenzity bolesti brucha, nauzei a vomite, až po obštrukciu horného gastrointestinálneho traktu, hemorágiu a sepsu ako dôsledok ruptúry duodena [7,10,11,13]. Vplyvom zasahovania hematómu do oblasti Vaterovej ampuly môže dochádzať ku obštrukcii odtoku žlče so sprievodným ikterom alebo pankreatitídou [1,7]. Spontánny intramurálny hematóm sa typicky vyskytuje viacej u mužov, so stúpajúcou tendenciou vo vyššom veku a užívania antikoagulačnej alebo antitrombotickej liečby [3]. Za diagnostický zlatý štandard sa považuje CT abdomenu, charakterizované nálezom zhrubnutia obvodovej steny čreva, intramurálnou denzitou, luminálnym zúžením a črevnou obštrukciou. V diagnostike môže byť nápomocné aj USG a MR abdomenu [9,10].
Naproti zisteným dátam, sa v našom klinickom prípade jednalo o vznik spontánneho intramurálneho hematómu duodena u mladej pacientky. Tá bola anamnesticky bez výraznejších pridružených ochorení, avšak s možnými rizikovými faktormi, akými boli hepatopatia a stav po akútnej pankreatitíde v minulosti. Aj keď sme anamnesticky abúzus alkoholu u pacientky nezistili, jeho potencujúci efekt pri príležitostne udávanej konzumácii nevieme v čase vianočných sviatkov úplne vylúčiť. Pacientka neužívala antikoagulačnú ani antitrombotickú liečbu. Negovala traumatické poranenie brucha. Klinicky sa prezentovala typickými ťažkosťami popisovanými v literatúre – bolesti brucha, nauzea a vomitus. Ku včasnému odhaleniu diagnózy prispeli kombinované zobrazovacie vyšetrenia (USG, CT, MR a gastroskopické vyšetrenie). U pacientky sme pozorovali na konzervatívnej liečbe dobrú prognózu, v kontrole s resorpciou hematómu. Vzhľadom na hepatopatiu neobjasnenej etiológie sme doplnili ambulantne pre zistenú hyperferitinémiu (2 718,8 ug/l) vyšetrenie hematológom. Genetické vyšetrenie potvrdilo mutáciu H63D génu HFE v heterozygotnom stave, ktorý však samotný ku klinickej manifestácii ochorenia nevedie, avšak v kombinácii s alkoholom by mutácia mohla predstavovať potenciálny rizikový faktor. Koagulopatie boli vylúčené.
Podobný prípad výskytu spontánneho intramurálneho hematómu duodena v mladom veku, nachádzame v literatúre u 35-ročného afrického muža bez známych rizikových faktorov (pacient bez abúzu alkoholu, bez anamnézy traumy, bez koagulopatie či iných pridružených ochorení). Hlavnými prezentujúcimi ťažkosťami bola u neho náhle vzniknutá bolesť brucha, neskôr vomitus. Na USG brucha sa v úvode prvotne vyslovila suspekcia na nádorový proces pankreasu, až neskôr CT brucha verifikovalo intramurálny hematóm duodena [12].
Kumar et al popisujú prípad 30-ročného muža s anamnézou abúzu alkoholu, u ktorého bola diagnostikovaná primárne akútna pankreatitída a bol pred tromi dňami prepustený z nemocnice. Prichádza opakovane pre silné bolesti brucha lokalizované do epigastria, objektívne s palpačnou difúznou citlivosťou s podozrením na vývoj akútneho brucha. Až CT vyšetrenie brucha verifikovalo spontánny intramurálny hematóm duodena, ktorý bol s dobrou prognózou manažovaný konzervatívne [1]. Klinických prípadov súvisu vývoja spontánneho intramurálneho hematómu duodena a abúzu alkoholu s kombináciou pankreatitídy, nachádzame v literatúre viacero [1,2,7], preto aj nadmerná konzumácia alkoholu môže predstavovať jeden z rizikových faktorov.
Klinický priebeh spontánneho intramurálneho hematómu duodena teda môže pripomínať aj iné akútne stavy, ako je akútna gastritída vyvolaná alkoholom, akútna obštrukcia žlčovodov, akútna pankreatitída alebo pylorostenóza. Keďže akútna pankreatitída bola popisovaná ako rizikový faktor spontánneho hematómu, ale mohla by byť aj následkom tohto stavu, v klinickej praxi je niekedy ťažké odlíšiť spúšťací faktor, tak ako tomu bolo u našej pacientky. Je však dôležité myslieť aj na túto diagnózu a skoro ju rozpoznať. Tým je možné predísť ďalším zbytočným vyšetreniam a výkonom, pretože pri konzervatívnom postupe má väčšina pacientov dobrú prognózu [9,10].
Vzhľadom na vzácnosť výskytu tohto stavu, neexistuje žiadny konsenzus o liečbe. Prvým krokom, pokiaľ sú v patologických hodnotách, je korekcia koagulačných parametrov. Pri nekomplikovanom intramurálnom hematóme duodena je preferovaný konzervatívny postup (infúzna hydratačná liečba, analgetiká), ktorý vedie zvyčajne k zlepšeniu symptómov o 4–6 dní. Úplná úprava stavu je popisovaná na kontrolných zobrazovacích vyšetreniach do 2 mesiacov [9,10]. Pri nezlepšení môže byť nápomocná aj endoskopická dekompresia hematómu [14]. Operačné riešenie je rezervované pre stavy nereagujúce na konzervatívnu liečbu, komplikujúce sa perforáciou, hemiperitoneom, ischémiou a nekrózou čreva s vývojom akútneho brucha [1,9,10].
Záver
Je možné, že napriek svojej vzácnosti, sa vďaka dostupnosti diagnostických metód, ako aj vyššieho počtu pacientov užívajúcich antikoagulačnú liečbu a starnúcej populácii, budeme so spontánnym intramurálnym hematómom stretávať čoraz viac. Jedným z prvých krokov ku správnemu odhaleniu diagnózy je jej klinická suspekcia. Klinický stav spočíva v príznakoch vysokej obštrukcie tráviaceho traktu, pri ktorej sú dominujúcimi symptómami bolesť brucha, nauzea a vomitus, môžu sa vyskytovať aj znaky obštrukcie žlčovodov a pankreatitída. Diagnózu je možné potvrdiť ultrazvukovým vyšetrením, prípadne aj vyšetrením CT alebo MR, ktorými je možné vylúčiť ostatné možné príčiny ťažkostí. Včasná diagnóza s konzervatívnym postupom vo väčšine prípadov vedie k dobrej prognóze pacientov.
ORCID autorov
P. Vrbová ORCID 0000-0003-4881-8787,
T. Koller ORCID 0000-0001-7418-0073.
Doručené/Submitted: 31. 8. 2021
Prijaté/Accepted: 31. 10. 2021
MUDr. Petra Vrbová
V. interná klinika
LF UK a UN Bratislava
Ružinovská 6
826 06 Bratislava
Sources
1. Kumar R, Athwal PSS, Kumar M et al. Spontaneus intramural duodenal hematoma: a rare complication of pancreatitis. Cureus 2020; 12 (6): e8491. doi: 10.7759/cureus.8491.
2. Oliveira JHB, Esper RS, Ocariz RC et al. Intramural duodenal hematoma secondary to pancreatitis: case report and review of the literature. Sao Paulo Med 2018; 136 (6): 597–601. doi: 10.1590/1516-3180.2017.0134290517.
3. Azcón FM, Martínez AM, Chinchilla AS et al. Findings in spontaneous intramural intestinal hematoma imaging. Rev Argent Radiol 2016; 80 (1): 39–44.
4. McLauchlan J. Fatal false aneurysmal tumour occupying nearly the whole of the duodenum. Lancet 1838; 2 : 203–205.
5. Sutherland GA. Intussusception and Henoch’s purpura. Br J Dis Child 1904; 1 : 23–28.
6. Von Khautz A. Darmstenose durch submuköse Hämatome bei Hämophilie. Arch Klin Chir 1908; 87 : 542–551.
7. Euroboonyanun CH, Somsap K, Ruangwannasak S et al. Spontaneus intramural duodenal hematoma: pancreatitis, obstructive jaundice, and upper intestinal obstruction. Case Rep Surg 2016; 2016 : 5321081. doi: 10.1155/2016/5321081.
8. Kunčák B, Páv I. Spontánny intramurálny hematóm tenkého čreva ako komplikácia antikoagulačnej liečby. Gastroent Hepatol 2012; 66 (6): 477–481.
9. Abbas MA, Collins JM, Olden KW. Spontaneus intramural small-bowel hematoma: imaging findings and outcome. AJR Am J Roentgenol 2002; 179 (6): 1389–1394. doi: 10.2214/ajr.179.6. 1791389.
10. Samie AA, Sun R, Huber A et al. Sponteaneous intramural small-bowel hematoma secondary to anticoagulant therapy: a case series. Med Klin Intensivmed Notfmed 2013; 108 (2): 144–148. doi: 10.1007/s00063-012 - 0184-0.
11. Kang EA, Han SJ, Chun J et al. Clinical features and outcomes in spontaneous intramural small bowel hematoma: cohorot study and literature review. Intest Res 2019; 17 (1): 135–143. doi: 10.5217/ir.2018.00085.
12. Amankwa AT, Graft-Johnson ED, Twum KA et al. A case of spontaneus intramural duodenal hematoma in a young African man: Imaging findings. Radiol Case Rep 2021; 16 (7): 1675–1678. doi: 10.1016/j.radcr.2021.03.070.
13. Sorbello MP, Utiyama EM, Parreira JG et al. Spontaneous intramural small bowel hematoma induced by anticoagulant therapy: review and case report. Clinics (Sao Paulo) 2007; 62 (6): 785––790. doi: 10.1590/s1807-59322007000600020.
14. Lee JY, Chung JS, Kim TH. Successful endoscopic decompression for intramural duodenal hematoma with gastric outlet obstruction complicating acute pancreatitis. Clin Endosc 2012; 45 (3): 202–204. doi: 10.5946/ce.2012.45.3.202.
Labels
Paediatric gastroenterology Gastroenterology and hepatology SurgeryArticle was published in
Gastroenterology and Hepatology
2021 Issue 6
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Spasmolytic Effect of Metamizole
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
-
All articles in this issue
- Dětská gastroenterologie a hepatologie
- Léčba obezity – aby se bariatricko-metabolická chirurgie nestala obětí vlastního úspěchu
- Azathioprin v terapii idiopatických střevních zánětů u dětí – díl I: indikace, dávkování a nežádoucí účinky léčby thiopuriny
- Azathioprin v terapii idiopatických střevních zánětů u dětí – díl II: farmakodynamika, farmakokinetika a možnosti klinického využití stanovení metabolitů thiopurinů
- Stanovení lepku ve stolici jako metoda k ověření compliance s bezlepkovou dietou u dětí s nově diagnostikovanou celiakií
- Role bariatrické chirurgie u pacientů s diabetes mellitus 1. typu
- Jídelníček po bariatrickém zákroku v praxi
- Spontánny intramurálny hematóm duodena u mladej ženy
- Asistenční systém pro detekci polypů v reálném čase na bázi konvoluční neuronové sítě
- Účinok ursodeoxycholovej kyseliny pri postcholecystektomickej cholestatickej hepatopatii verifikovanej ultrasonograficky
- Biosimilární monoklonální protilátky v terapii idiopatických střevních zánětů Důležitý milník ve vývoji terapie Crohnovy nemoci a ulcerózní kolitidy, nebo jen sofistikovaná generika?
- Výběr z mezinárodních časopisů
- Idiopatické střevní záněty. Nové trendy a mezioborové souvislosti
- Idiopatické střevní záněty II. Nové trendy a mezioborové souvislosti
- Gastroenterologie a hepatologie v algoritmech
- Prof. MUDr. Petr Dítě, DrSc., slaví 80 let
- Správná odpověď na předchozí kvíz Gastrointestinální stromální tumor
- Kreditovaný autodidaktický test: dětská gastroenterologie a hepatologie / bariatrie a obezitologie
- Inhibitor Janusovy kinázy v moderní léčbě ulcerózní kolitidy
- Kouření a onkologie – nabídnout kuřákům vědecky podloženou méně škodlivou alternativu je etické
- Ružinovský gastroenterologický deň 2021 5. november 2021
- Indikace pro provádění koloskopie u íránských dětí – průřezová studie
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Azathioprin v terapii idiopatických střevních zánětů u dětí – díl I: indikace, dávkování a nežádoucí účinky léčby thiopuriny
- Jídelníček po bariatrickém zákroku v praxi
- Stanovení lepku ve stolici jako metoda k ověření compliance s bezlepkovou dietou u dětí s nově diagnostikovanou celiakií
- Prof. MUDr. Petr Dítě, DrSc., slaví 80 let
