Variabilita krevního tlaku a arteriální hypertenze
Variability in blood pressure and arterial hypertension
Blood pressure variability in hypertension is an independent risk factor of cardiovascular complications, especially of stroke. Antihypertensive drugs/classes with powerful antihypertensive effect and suppression of blood pressure variability might have additional impact on the cardiovascular risk in clinical practice. Current evidence suggests that calcium channel blockers (CCB) decrease blood pressure variability more than all other antihypertensive classes. Combination of CCB with ACE-inhibitors suppresses blood pressure variability more than diuretics plus beta-blockers. Within-visit blood pressure variability (measured as coeficient of standard deviation) seems to be relatively simple and strong predictor of stroke and cardiovascular events.
Key words:
arterial hypertension – blood pressure variability – stroke
Authors:
J. Widimský jr.
Authors‘ workplace:
Centrum pro hypertenzi III. interní kliniky 1. lékařské fakulty UK a VFN Praha, přednosta prof. MUDr. Štěpán Svačina, DrSc., MBA
Published in:
Vnitř Lék 2011; 57(3): 320-324
Category:
60th birthday of prof. Mudr. Jiřího Vítovce, CSc, FESC
Overview
Variabilita krevního tlaku (TK) je u arteriální hypertenze samostatným rizikovým faktorem kardiovaskulárních komplikací, zejména cévních mozkových příhod (CMP). Antihypertenzní látky/modality kombinační léčby, které kromě významného antihypertenzního účinku snižují současně i variabilitu TK, mohou tak být preferovány v léčbě hypertenze díky vyšší pravděpodobnosti příznivého ovlivnění rizika kardiovaskulárních komplikací hypertenze, zejména CMP. Z dostupných dat se zdá, že blokátory kalciových kanálů snižují variabilitu TK nejvíce ze všech tříd antihypertenziv. Kombinace blokátorů kalciových kanálů (BKK) s ACE inhibitory (ACEI) vede k významnějšímu snížení variability krevního tlaku než podávání diuretik a beta-blokátorů. Zdá se, že nejvýznamnějším, a relativně jednoduše kalkulovatelným prediktorem výskytu CMP i KV příhod, je variabilita systolického TK mezi jednotlivými návštěvami (vyjádřená nejlépe jako koeficient variability TK).
Klíčová slova:
arteriální hypertenze – variabilita krevního tlaku – cévní mozkové příhody
Úvod
Arteriální hypertenze je nejčastějším onemocněním kardiovaskulárního systému. Vysoký krevní tlak je současně i nejvýznamnějším rizikovým faktorem vzniku cévních mozkových příhod [1,2]. U osob starších 50 let je pro vznik cévních mozkových příhod zvýšení systolického a pulzního krevního tlaku (TK) významnější než zvýšení TK diastolického.
Systolický krevní tlak (sTK) nad 115 mm Hg přispívá až ze 60 % k riziku cévních mozkových příhod [3]. Snížením sTK již o 5 mm Hg významně klesá riziko cévních mozkových příhod a kardiovaskulárních příhod [4].
Faktory pro posouzení účinku antihypertenzní léčby?
V posledních letech se opakovaně vedou polemiky o to, co je při léčbě arteriální hypertenze nejdůležitější. Za nejvýznamnější opatření se pokládá normalizace TK či dostatečné snížení TK spíše než volba určitého antihypertenziva. Výběr antihypertenzní látky však může hrát také důležitou roli, neboť se z výsledků některých studií zdá, že některé třídy antihypertenziv mohou, pro daný rámec snížení TK, snižovat riziko cévních mozkových příhod (a dalších kardiovaskulárních příhod) významněji než jiné. Příkladem jsou blokátory kalciových kanálů, které, pro daný rámec snížení TK, redukují riziko cévních mozkových příhod (CMP) více než beta-blokátory (zejména atenolol) [5,6]. Příčiny těchto odlišných účinků nejsou zcela jasné a může se na nich spolupodílet způsob měření krevního tlaku. Většina studií se opírá jen o změření klinického TK, který má omezenou reprodukovatelnost, a málo si všímá průměrného 24hodinového TK, denního či nočního. Pro posouzení 24hodinového účinku daného léku má význam i poměr antihypertenzního účinku na konci dávkovacího období (trough) k maximálnímu účinku (peak). Klinicky významný může být i ranní vzestup krevního tlaku při nedostatečném 24hodinovém ovlivnění TK [7]. Existují i další faktory potenciálně vysvětlující rozdíly v ovlivnění kardiovaskulárního rizika, jako je rozdílné ovlivnění centrálního aortálního TK, variability TK, aortální rigidity či odlišnosti v metabolickém působení blokátorů antihypertenziv.
Variabilita krevního tlaku jako rizikový faktor
Variabilita krevního tlaku se zdá být důležitým rizikovým parametrem. Italští autoři již před více jak 10 lety prokázali, že zvýšená variabilita TK u arteriální hypertenze je samostatným rizikovým faktorem [8]. Zvýšená variabilita TK by mohla mít vztah k riziku kardiovaskulárních příhod/celkové mortalitě [8]. Nedávná analýza dat z epidemiologických studií NHANES III (Third National Health and Nutrition Examination Survey) v USA z let 1988–1994 prokázala, že zvýšená variabilita systolického TK (měřená jako standardní deviace systolického TK anebo jako koeficient variability) mezi jednotlivými návštěvami byla asociována se zvýšením celkové mortality. Variabilita diastolického TK v této analýze v kontrastu s variabilitou sTK neměla žádný vztah k celkové mortalitě [9].
Variabilita systolického TK vyjádřená jako standardní deviace průměrného 24hodinového TK je zvýšená u osob s velkým rozdílem mezi klinickým a ambulantním TK [10]. Zvýšená variabilita TK tak může vést k falešné diagnóze hypertenze, či naopak k přehlédnutí vysokého krevního tlaku. Zvýšená variabilita TK může potenciálně přispívat ke zvýšenému kardiovaskulárnímu riziku i u maskované hypertenze nebo u hypertenze bílého pláště [10].
Variabilita TK a antihypertenzní léčba v mortalitních studiích (ASCOT a MRC)
Variabilita TK by mohla být užitečným a důležitým parametrem při hodnocení antihypertenzní léčby. V nedávném čísle časopisu Lancet/neurology [11] prezentoval Rothwell et al analýzu variability TK ze studií ASCOT-BPLA [5] a MRC [12].
Studie ASCOT-BPLA byla velkou multicentrickou studií srovnávající 2 následující modality antihypertenzní léčby: léčbu beta-blokátory (atenolol) ± diuretiky (bendroflumethiazid) oproti léčbě založené na blokátorech kalciových kanálů (BKK) (amlodipin) ± ACE inhibitoru (perindopril). Antihypertenzní léčba amlodipinem ± perindoprilem se ukázala jako účinnější na snížení rizika cévních mozkových i koronárních příhod než terapie založená na beta-blokátorech ± diureticích [5]. Studie MRC srovnávala účinky atenololu a kombinace 2 diuretik a placeba u starších osob s hypertenzí. Atenolol, na rozdíl od diuretik, nesnížil, přes nesporný antihypertenzní účinek, riziko CMP v prvních 3 letech sledování. Snížení rizika CMP po atenololu bylo zaznamenáno až po 3 letech, kdy již většina pacientů dostávala kombinační léčbu [12].
Variabilita systolického TK se ukázala být významným prediktorem CMP a KV příhod (obr. 1) [12].
![Variabilita sTK a riziko CMP a KV příhod. Podle [15].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/1eb758f333f5a24d839d1306c86997a0.jpg)
Autoři si v publikované analýze kladli otázku, zdali by případné rozdíly v ovlivnění variability TK mezi různými třídami antihypertenziv nemohly vysvětlit různou míru ovlivnění rizika cévních mozkových příhod (CMP) ve zmíněných 2 studiích. Za tímto účelem zkoumali následující parametry variability TK: variabilitu systolického (sTK), diastolického (dTK) a pulzního TK (PTK) mezi návštěvami lékaře (visit-to-visit variability) vyjádřenou jako standardní odchylka (standard deviation – SD), variabilitu TK nezávislou na aktuální hodnotě TK – koeficient variability (coefficient of variation – CV) a změnu SD nekorelující se středním TK (variability independent of mean – VIM). Variabilita TK v průběhu návštěvy lékaře (within visit variability) byla vyjádřena jako SD tří měření provedených při této návštěvě, která byla zprůměrována na všechny návštěvy během sledování. V rameni ABPM studie ASCOT-BPLA byl určován též průměrný TK během 24 hod a jeho variabilita.
Variabilita systolického TK mezi návštěvami (visit-to-visit variability) ve studii ASCOT byla u nemocných užívajících amlodipin ± perindopril signifikantně snížená ve srovnání s atenololem ± thiazidy (p < 0,0001). Tyto rozdíly přetrvávaly, i když byla variabilita vyjádřena nejen jako SD, ale i jako parametr CV či VIM. Podobné výsledky byly pozorovány i ve vztahu k variabilitě TK v rámci jedné návštěvy (within visit variability). S významnějším ovlivněním variability TK ve větvi amlodipin/perindopril souvisel i markantně snížený počet pozorovaných hypertenzních vzestupů nad 180, respektive nad 200 mm Hg. Výsledky měření TK a variability ve studii ASCOT jsou přehledně uvedeny v tab. 1.
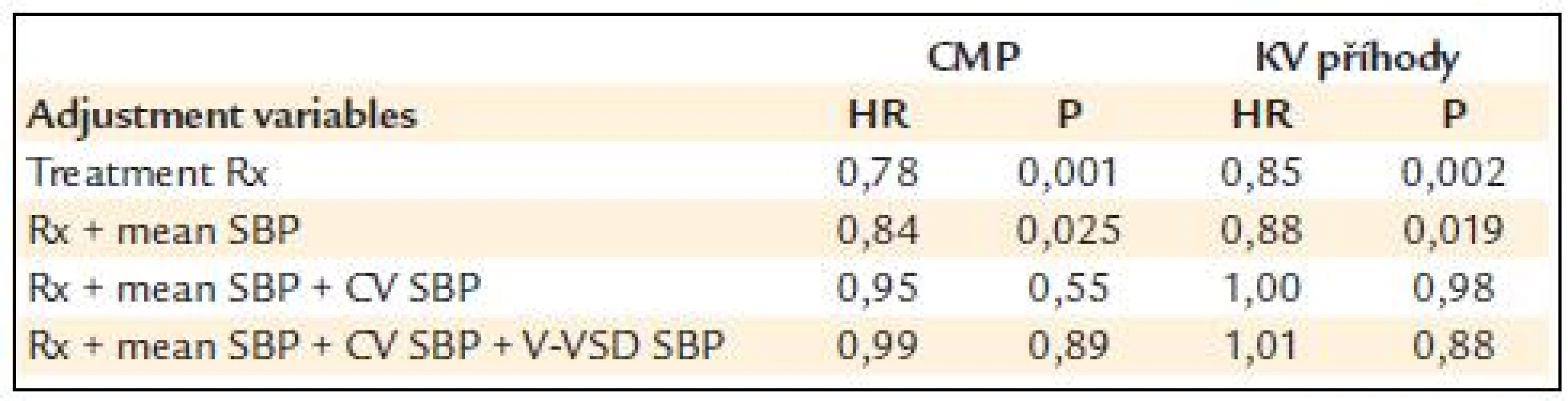
Rozdílné ovlivnění variability systolického TK měřené pomocí parametrů SD a CV v průběhu celé studie ASCOT je znázorněno na obr. 2.
![Rozdílné ovlivnění variability sTK (SD a CV) mezi léčebnými rameny studie ASCOT-BPLA. Podle [15].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/6baa33fd34096ea696d0f0850b38b256.jpg)
Nižší riziko CMP a kardiovaskulárních příhod v amlodipinové/perindoprilové větvi studie ASCOT vymizelo po zohlednění rozdílů ve variabilitě systolického TK mezi jednotlivými návštěvami (tab. 2). Na základě těchto výsledků se zdá, že větší suprese variability TK po amlodipinu/perindoprilu může vysvětlit rozdíly ve výskytu CMP a KV příhod mezi oběma léčebnými strategiemi.
![Adjustace na rozdíly TK a variability TK ve studii ASCOT [15].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/3a299193c2ffbf649ac994343fd5cb7d.jpg)
Snížení rizika CMP korelovalo ve studii ASCOT se snížením variability systolického TK. Ze srovnání denní variability systolického TK a variability systolického TK mezi jednotlivými návštěvami vyplynulo, že druhý parametr má pro riziko kardiovaskulárních příhod větší význam. Z analýzy variability TK studie ASCOT-BPLA lze tedy vyvozovat následující závěry: Léčba založená na kombinaci amlodipin//perindopril vede ve srovnání s terapií založenou na kombinaci atenolol//thiazid ke snížení variability systolického TK. Příznivé ovlivnění této variability bylo pozorováno jak při hodnocení variability mezi jednotlivými návštěvami lékaře, tak i v rámci jedné návštěvy i při 24hodinovém monitorování TK (AMTK). Nejsilnějším prediktorem výskytu CMP i KV příhod byla ve studii ASCOT-BPLA variabilita systolického TK mezi jednotlivými návštěvami (vyjádřená jako SD, CV a VIM). Adjustace na variabilitu systolického TK může kompletně vysvětlit dosažené rozdíly ve výskytu CMP a kardiovaskulárních příhod mezi oběma léčebnými rameny studie ASCOT-BPLA.
Ve studii MRC měli nemocní užívající beta-blokátor atenolol zvýšenou variabilitu systolického TK oproti diuretické léčbě a placebu.
Metaanalýza ovlivnění variability TK antihypertenzní léčbou
Zdá se tak, že mezi jednotlivými třídami antihypertenziv mohou existovat významné rozdíly v ovlivnění variability TK nezávisle na snížení TK a tyto rozdíly mohou vysvětlovat rozdílné ovlivnění rizika CMP. Tuto představu podporují i výsledky nedávné metaanalýzy [11], ze které vyplynulo, že nejpříznivěji ovlivňují variabilitu systolického TK BKK (obr. 3).
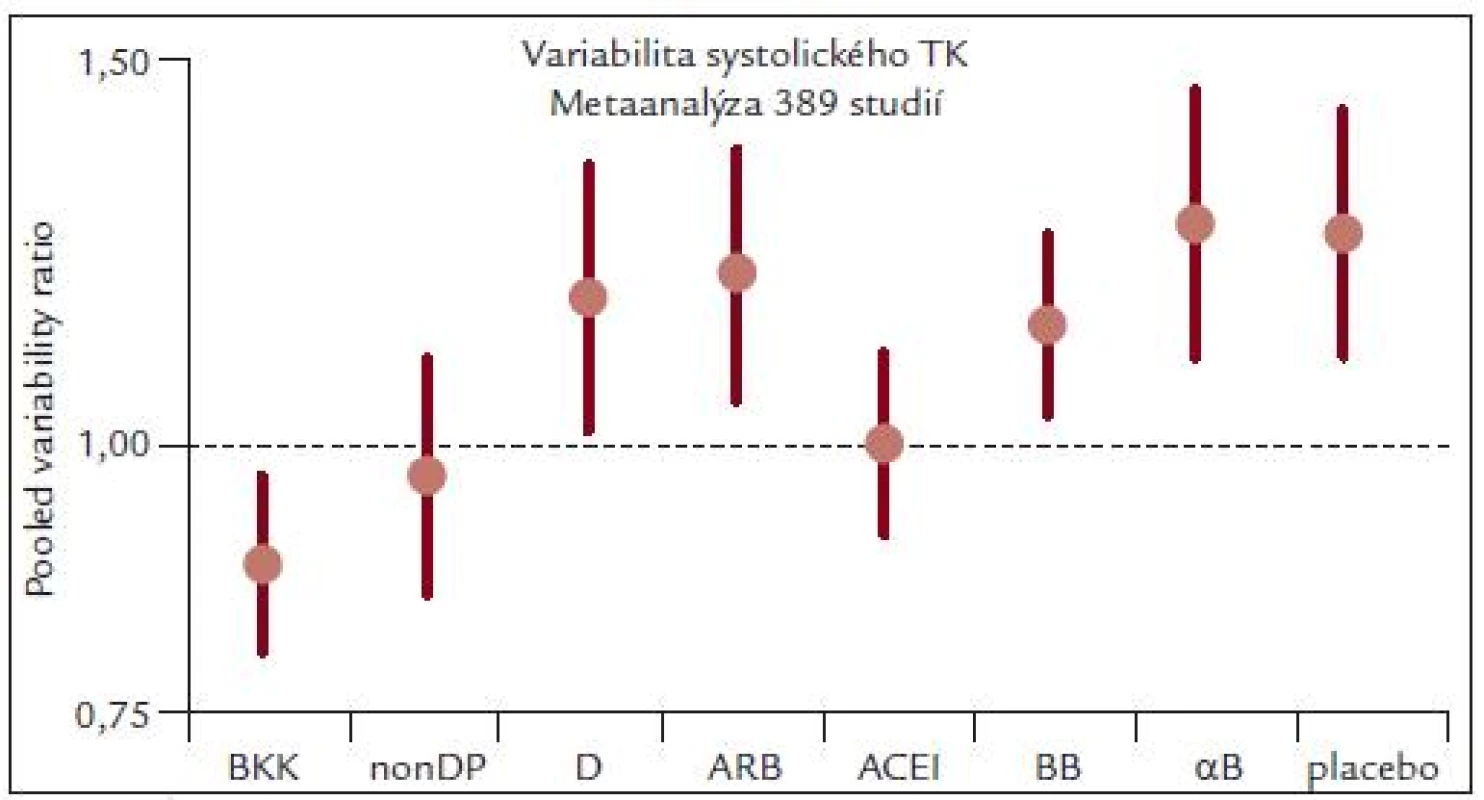
Autoři této metaanalýzy zkoumali 389 klinických studií u arteriální hypertenze, ve kterých byl k dispozici údaj o měření variability TK (nejčastěji standardní deviace – SD).
Výsledky této metaanalýzy podporují hypotézu, že rozdílné ovlivnění rizika cévních mozkových příhod po různých modalitách antihypertenzní léčby může být vysvětleno rozdílným ovlivněním variability krevního tlaku [13]. Autoři zmíněné metaanalýzy nenalezli však přesvědčivý vztah mezi variabilitou TK a rizikem koronárních příhod, srdečního selhání či kardiovaskulární mortality [13].
Závěry pro klinickou praxi
Přílišné kolísání/nestabilita TK může vést k atrofii mozku, subkortikálním lézím a zhoršení kognitivních funkcí. Antihypertenzní látky/modality kombinační léčby, které kromě významného antihypertenzního účinku současně snižují i variabilitu TK, mohou tak být preferovány v léčbě hypertenze díky vyšší pravděpodobnosti příznivého ovlivnění rizika kardiovaskulárních komplikací hypertenze, zejména CMP. Z dostupných dat se zdá, že blokátory kalciových kanálů ze všech tříd antihypertenziv snižují variabilitu TK nejvíce. Kombinace blokátorů kalciových kanálů (BKK) s ACE inhibitory (ACEI) vede k významnějšímu snížení variability krevního tlaku než podávání diuretik a beta-blokátorů [5]. Tyto výsledky dále podporují současné názory, že dvojkombinace BKK + ACEI je kombinací volby díky evidenci z mortalitních studií ASCOT [5] a ACCOMPLISH [14].
Je zjevné, že variabilita TK mezi jednotlivými návštěvami je důležitým klinickým parametrem, kterému bude muset být věnována náležitá pozornost. Dosud však neexistuje jednoznačné doporučení, jak nejvhodněji měřit variabilitu TK v každodenní klinické praxi.
Hodnocení antihypertenzní účinnosti dané látky by v současnosti mělo zahrnovat nejen posouzení variability TK, ale i klinického TK a 24hodinového TK. Navíc je užitečné posoudit i další parametry, jako je ovlivnění centrálního TK či aortální rigidity apod.
Nedávné analýzy variability TK u hypertenze [11,13] vyvolávají řadu dalších otázek. Není např. zcela jasné, zdali vyšší variabilita TK vede i k vyššímu riziku koronárních příhod a subklinického orgánového poškození v podobné míře jako u CMP. Mohou existovat i významné rozdíly v ovlivnění variability TK v rámci jedné třídy antihypertenziv? Je ovlivnění variability TK závislé na délce působení/biologickém působení antihypertenzní látky? Jaký hlavní parametr variability bychom při léčbě hypertenze měli sledovat?
Variabilita TK je tedy nepochybně zajímavým klinickým fenoménem, a jak se zdá i nezávislým rizikovým faktorem kardiovaskulárních komplikací, zejména CMP. Přes nesporný klinický význam variability TK se domnívám, že adekvátní kontrola hypertenze by měla nadále zůstat naší prioritou.
prof. MUDr. Jiří Widimský jr., CSc.
www.vfn.cz
e-mail: jwidi@lf1.cuni.cz
Doručeno do redakce: 15. 2. 2011
Sources
1. Widimský jr J, Cífková R, Špinar J et al. Doporučení diagnostických a léčebných postupů u arteriální hypertenze – verze 2007. Doporučení České společnosti pro hypertenzi. Cor Vasa 2008; 50: K5–K22.
2. Mancia G, De Backer G, Dominiczak A et al. Management of Arterial Hypertension of the European Society of Hypertension. European Society of Cardiology. 2007 Guidelines for the Management of Arterial Hypertension. The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Guidelines Committee. J Hypertens 2007; 25 : 1105–1187.
3. Lawes CMM, Vander Hoorn S, Rodgers A. International Society of Hypertension. Global burden of blood pressure-related disease, 2001. Lancet 2008; 371 : 1513–1518.
4. Verdecchia P, Gentile G, Angeli F et al. Influence of blood pressure reduction on composite cardiovascular endpoints in clinical trials. J Hypertens 2010; 28 : 1356–1365.
5. Dahlöf B, Sever PS, Poulter NE et al. ASCOT Investigators. Prevention of cardiovascular events with an antihypertensive regimen of amlodipine adding perindopril as required versus atenolol adding bendroflumethiazide as required, in the Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure Lowering Arm (ASCOT-BPLA): a multicentre randomised controlled trial. Lancet 2005; 366 : 895–906.
6. Law MR, Morris JK, Wald NJ. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: meta-analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies. BMJ 2009; 338: b1665.
7. Kaplan NM. Kaplan’s Clinical Hypertension. 9th ed. Lippincott Williams & Wilkins 2006 : 1–518.
8. Parati G, Di Rienzo M, Ulian L et al. Clinical relevance of blood pressure variability. J Hypertens 1998; 16 (Suppl): S25–S33.
9. Muntner P, Shimbo D, Tonelli M et al. The Relationship Between Visit-to-Visit Variability in Systolic Blood Pressure and All-Cause Mortality in the General Population: Findings From NHANES III, 1988 to 1994. Hypertension 2011; 57 : 160–166.
10. Cahan A, Ben-Dov IZ, Mekler J et al. The role of blood pressure variability in misdiagnosed clinic hypertension. Hypertens Res 2011; 34 : 187–192.
11. Rothwell PM, Howard SC, Dolan E et al. ASCOT-BPLA and MRC Trial Investigators. Effect of β blockers and calcium-channel blockers on within-individual variability in blood pressure and risk of stroke. Lancet Neurol 2010; 9 : 469–480.
12. MRC Working Party. Medical Research Council trial of treatment of hypertension in older adults: principal results. BMJ 1992; 304 : 405–412.
13. Webb AJ, Fischer U, Mehta Z et al. Effects of antihypertensive-drug class on interindividual variation in blood pressure and risk of stroke: a systematic review and meta-analysis. Lancet 2010; 375 : 906–915.
14. Jamerson K, Weber MA, Bakris GL et al. ACCOMPLISH Trial Investigators. Benazepril plus amlodipine or hydrochlorothiazide for hypertension in high-risk patients. N Engl J Med 2008; 359 : 2417–2428.
15. Rothwell PM, Howard SC, Dolan E et al. Prognostic significance of visit-to-visit variability, maximum systolic blood pressure, and episodic hypertension. Lancet 2010; 375 : 895-905.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Internal Medicine

2011 Issue 3
-
All articles in this issue
- Interna a kardiologie, internisté a kardiologové
- Systolický wall stress ľavej komory srdca pri antihypertenzívnej liečbe
- Dyslipidemie a obezita 2011. Jak spolu souvisejí a v čem se liší
- Autoimunitní pankreatitida a IgG pozitivní sklerotizující cholangitida
- Výskyt aterogénnej dyslipidémie vo vzorke asymptomatických probandov vyšetrením pomocou metódy Lipoprint
- Zevní vlivy podmiňující vznik nádorů nebo ochraňující před jejich vznikem
- Vyskytují se v medicíně „módní“ choroby?
- Rostoucí problém – lidský papilomavirus a nádory hlavy/krku
- Mikroalbuminurie. Od diabetu ke kardiovaskulárnímu riziku
- Kotníko-pažní index u nemocných s diabetes mellitus 2. typu
- Trombohemoragický syndrom u nemocných s myeloproliferativním onemocněním s trombocytemií
- Reziduální riziko kardiovaskulárních komplikací a jeho snížení kombinací hypolipidemik
- Síť komplexních onkologických center České republiky
- Variabilita krevního tlaku a arteriální hypertenze
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue
- Mikroalbuminurie. Od diabetu ke kardiovaskulárnímu riziku
- Zevní vlivy podmiňující vznik nádorů nebo ochraňující před jejich vznikem
- Interna a kardiologie, internisté a kardiologové
- Systolický wall stress ľavej komory srdca pri antihypertenzívnej liečbe
