Atrézie a stenózy duodena
Duodenal Atresia and Stenosis
Background.
Analysis of results of surgical treatment of congenital duodenal obstruction at authors’ institution.
Methods and Results.
Retrospective analysis of demographic and clinical data collected from hospital and outpatient documentation. Age at operation, sex, type of duodenal obstruction, associated anomalies, type of operation, time of parenteral nutrition, onset of enteral nutrition, early and late complications were recorded and analyzed. Between January 1991 and December 2006, 77 patients (female to male ration 1.6 : 1) with duodenal obstruction were operated on. Among them there were 48 patients with duodenal atresia, 20 with duodenal membrane and 9 with annular pancreas. The average age at operation for duodenal atresia was 2.15 days, most patients (33 i.e. 43%) were operated on the 1st day of life. The average age at operation for duodenal membrane and annular pancreas was 7, 35 and 5, 8 days. In 33 patients diamond duodenoduodeno-anastomosis (Kimuraęs procedure) was performed, excision of membrane was the second most frequent operation (22 times). We noted complications in 38 patients, the most common one was sepsis (14 cases) followed by gastroesophageal reflux (6 times). The mortality in our group was 9,1% – 7 infants. One death only was caused by a surgical complication - anastomotic leakage. The period of follow-up was 5 months to 16 years.
Conclusions.
Congenital duodenal obstruction has, with appropriate surgical treatment, a good long and short-term prognosis. Ninety to 95% of patients survive without significant sequellae. The mortality is low and is caused by associated malformations, the principal cause of death is sepsis.
Key words:
duodenal atresia, congenital duodenal stenosis, duodenal membrane, annular pancreas, early enteral feeding.
:
B. Rousková 1; J. Trachta 1; L. Kavalcová 1; P. Kuklová 1; M. Kynčl 2
:
Klinika dětské chirurgie 2. LF UK a FNM a IPVZ, Praha
1; Klinika zobrazovacích metod 2. LF UK a FNM, Praha
2
:
Čas. Lék. čes. 2008; 147: 521-526
:
Original Article
Východisko.
Rozbor výsledků léčby vrozených poruch průchodnosti duodenem na Klinice dětské chirurgie Fakultní nemocnice Motol v období 1991–2006.
Metody a výsledky.
Údaje pro retrospektivní studii byly získány z dokumentace hospitalizace, operačních protokolů a ambulantních karet. Sledovány byly: pohlaví, věk v době operace, typ atrézie nebo stenózy, přidružené vrozené vady, typ operace, délka parenterální výživy v pooperačním období a doba zahájení výživy enterální, časné a pozdní komplikace. Pro atrézii nebo stenózu duodena bylo na pracovišti autorů v letech 1991–2006 operováno 77 pacientů. Pacientů s atrézií duodena (AD) bylo celkem 48, se stenózující membránou duodena (MD) 20 a s anulárním pankreatem (AP) 9. Vrozená porucha průchodnosti duodenem se vyskytla v našem souboru l,6× častěji u dívek než u chlapců. Alespoň jednu přidruženou vrozenou vadu mělo 44 % pacientů. Průměrný věk pacientů v době operace AD byl 2,15 dne, ale nejčastěji byli pacienti operováni první den po narození (33 pacientů, tj. 43 %). Průměrný věk v době operace pro MD byl 7,35 dní, v případě AP 5,8 dní. U 33 pacientů jsme provedli diamantovou duodenoduodenoanastomózu (DDD) podle Kimury, druhým nejčastějším operačním výkonem byla excize duodenální membrány u 22 pacientů (u dvou pacientů šlo o membránu bez otvoru, jsou zařazeni mezi děti s AD). Komplikace se vyskytly u 38 pacientů. Nejčastější časnou komplikací byla sepse (14×) a nejčastější pozdní komplikací gastroezofegeální reflux (GER) (6×). V souboru zemřelo 7 pacientů, z toho pouze jeden pacient zemřel v důsledku chirurgické komplikace – dehiscence anastomózy. Doba sledování po operaci byla 5 měsíců až 16 let.
Závěr.
Porucha průchodnosti duodenem je v současnosti dobře chirurgicky řešitelná vrozená vývojová vada. Bez závažných následků přežívá 90–95 % pacientů.
V sestavě byla mortalita 9,l %; většina pacientů zemřela na následky sepse nebo těžké přidružené vrozené vady. Časné komplikace jsme zaznamenali ve 32,5 %, pozdní komplikace zatím u 16,9 % dětí. Pacienty bude třeba dále dlouhodobě sledovat.
Klíčová slova:
atrézie duodena, stenózy duodena, anulární pankreas, duodenoduodenoanastomóza podle Kimury.
Duodenum vzniká během nitroděložního života z distálního úseku předního střeva a kraniálního úseku středního střeva. Z ventrální stěny duodenální kličky se zakládají játra a ze stěny dorzální větší část pankreatu. V průběhu prvního měsíce embryonálního života entoderm vystýlající střevní trubici proliferuje a dočasně uzavře horní oddíl duodena, ve druhém měsíci se dehiscencí a zčásti i zánikem buněk tvoří nové prostornější sekundární lumen (1).
Nedojde-li k rekanalizaci solidního prvostřeva, vznikají obstrukce vnitřního typu. Poruchy průchodnosti zevního typu jsou způsobeny anulárním pankreatem (AP), malrotací a preduodenální portální žílou – tyto vady jsou spojené s poruchou rotace. Anulární pankreas podkovovitě až prstencovitě obemyká duodenum, vada způsobuje zúžení až obstrukci duodena, proto tuto vadu přiřazujeme k vnitřním duodenálním obstrukcím (DO). DO vnitřní dělíme na atrézie s oběma slepými konci bez vzájemného kontaktu, s těsným spojením, a tedy s dvojitou stěnou, nebo spojené fibrózním pruhem, dále stenózu duodena, kompletní duodenální membránu, perforovanou duodenální membránu – ty mají přepážku tvořenou mukózou a submukózou, nebo se může membrána balónovitě vyklenovat do distální části tzv. wind-sock anomálie (pytel na určování směru větru). Pod papilou Vaterskou je lokalizováno 80 % DO, suprapapilárních je pouze 20 % (2).
Atrézie duodena (AD) a stenózy duodena (SD) tvoří 25–40 % vrozených poruch průchodnosti trávicí trubice (3).
Atrézii duodena poprvé popsal u dvou novorozenců Calder v roce 1733 a první pacient, který po operaci (duodenojejunoanastomóza) přežil, je znám z roku 1914. Do roku 1931 bylo publikováno více než 250 pacientů s AD, přežilo pouze 10 z nich (4).
Incidence DO je 1 : 5–10 000 živě narozených novorozenců, tzn. 10–20 případů ročně v celé České republice. Udává se, že jsou častěji postiženi chlapci než dívky. Více než 50 % dětí má přidružené vývojové vady. Dvacet až třicet procent dětí má Downův syndrom, 10–15 % srdeční vadu, 10–15 % dětí atrézii jícnu, 30 % další vrozené vývojové vady. Častá je nezralost a nízká porodní hmotnost (2–6). Přidružené vady spolu s nízkou porodní hmotností a prematuritou se podílejí hlavní měrou na časné mortalitě, která se udává v rozmezí 5–10 %. Mortalita je větší (40–77 %) u dětí se třemi a více anomáliemi při VACTERL asociaci (Vertebrae, anus, cor, trachea, esophagus, ren, limbs-akronym latinsko-řeckých a anglických názvů orgánů postižených v rámci syndromu) (2, 5–8).
U AD je možno stanovit diagnózu již prenatálně sonograficky. Charakteristicky je vidět příznak dvou bublin a podezření může vzbudit i polyhydramnion, přítomný u 17–75 % případů (2, 9). Vzhledem k vysoké incidenci přidružených vad strukturálních i chromozomálních je u postižených plodů indikováno podrobné prenatální vyšetření ultrazvukem včetně echokardiografie a amniocentézy (4).
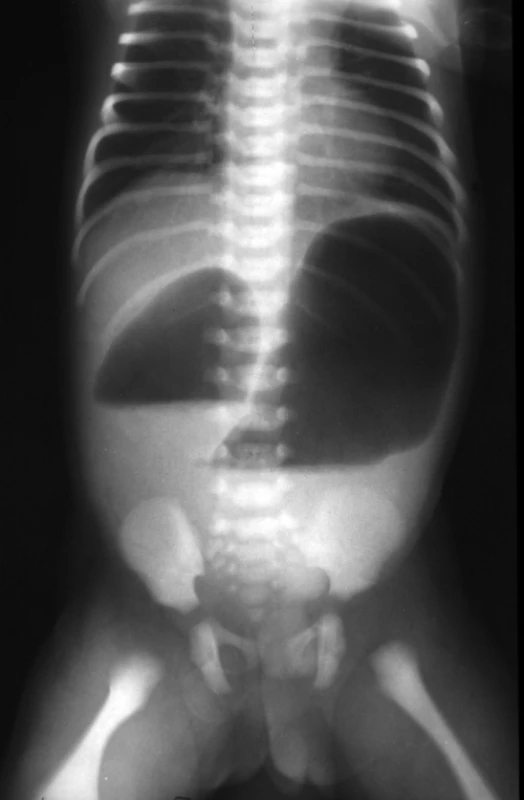
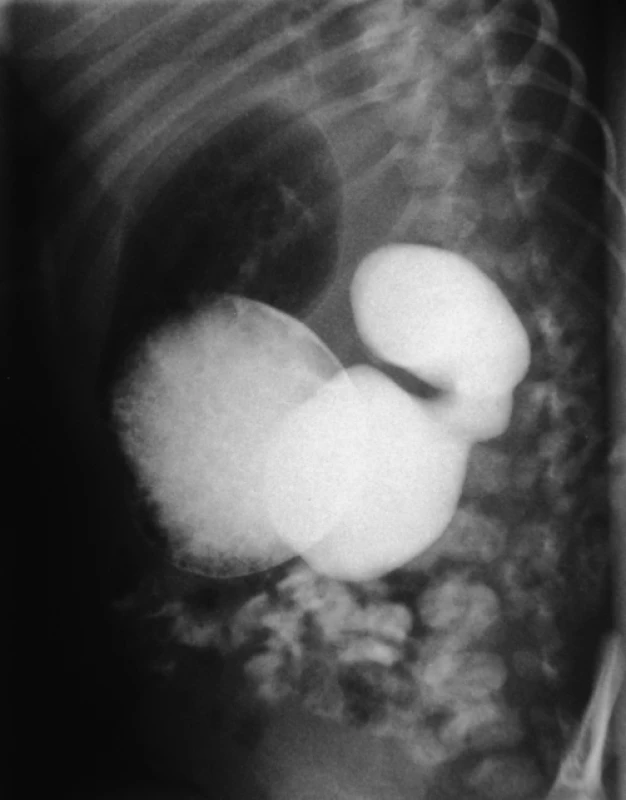
Po narození je prvním příznakem zvracení, obyčejně první den života dítěte, a eventuálně plnost v epigastriu způsobená distenzí žaludku. Protože 80 % AD je infrapapilárních, jsou zvratky typicky s příměsí žluči a odcházející smolka je světlejší, hlenovitá. Děti se suprapapilární obstrukcí (20 %) mají smolku normálně zbarvenou. Diagnóza se potvrdí prostým RTG snímkem (obr. 1), kde vidíme tzv. příznak dvou bublin (double bubble), u stenóz je většinou třeba použití vodné kontrastní látky (obr. 2).
Léčba poruch průchodnosti duodena je pouze chirurgická. U AD je v současnosti metodou volby diamantová duodenoduodenoanastomóza (DDD). Tuto techniku publikoval Kimura v roce 1977 (10). Při operaci se na proximálním konci duodenum inciduje příčně a na kaudálním podélně, takže incize jsou navzájem kolmé, výsledná anastomóza má tvar diamantu a zůstává široce otevřená. Podle Kimury nahrazuje nutnost zavedení transanastomotické sondy k časnému krmení dítěte.
Excize membrány je nejčastější operační technikou membranózních atrézií a stenóz. Spočívá ve vytětí membrány z podélné duodenotomie. Následné uzavření je příčné (9).
Podle literatury se po chirurgické léčbě poruch průchodnosti duodenem vyskytují pozdní komplikace u 12–15 % pacientů. Patří mezi ně megaduodenum, duodenogastrický reflux, gastritidy, peptické vředy, gastroezofageální reflux (GER), pankreatitidy a poruchy motility duodena (4, 6, 8, 9, 11).
Soubor nemocných a použité metody
Údaje o pacientech operovaných od 1. 1. 1991 do 31. 12. 2006 byly shromážděny retrospektivně z hospitalizační dokumentace, operačních protokolů a ambulantních karet.
Sledovány byly: pohlaví, věk v době operace, typ atrézie nebo stenózy, přidružené vrozené vady, druh operace, délka parenterální výživy v pooperačním období a doba zahájení výživy enterální, časné a pozdní komplikace.
Doba sledování po operaci byla 5 měsíců až 16 let. Skupina s membránou duodena (MD) zahrnuje pacienty s otvorem v membráně (i minimálním). Dva pacienti s membránou bez otvoru jsou zařazeni do skupiny AD. Případ stenózy s výjimkou anulárního pankreatu nebyl v sestavě zaznamenán.
Výsledky
Ve sledovaném období bylo operováno 77 pacientů s duodenální obstrukcí, tj. průměrně 5–6 ročně. Dívek bylo 47 a chlapců 30, tj. poměr l, 6 : l. Výskyt jednotlivých poruch průchodnosti duodenem podle pohlaví je uveden v grafu 1.

Věk pacientů v době operace ukazuje graf 2. Do 24 hodin po narození bylo operováno 28 pacientů s AD, 2 pacienti s AP a 3 pacienti s MD, tj. celkem 33 pacientů (43 %). Jeden pacient s membránou duodena s širokým centrálním otvorem, byl operován ve věku 2,5 roku a do průměru nebyl zahrnut.

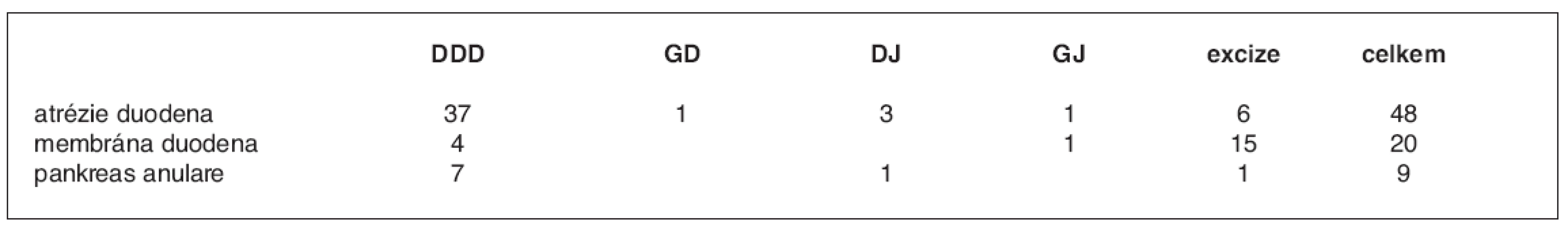
Výskyt přidružených vývojových vad v našem souboru byl následující: vrozené srdeční vady 16 dětí (20,8 %), atrézie jícnu 14 dětí (18,2 %), Downův syndrom 12 dětí (15,6 %), atrézie anorektální 11 pacientů (14,2 %), malformace ledvin 3 (3,9 %), atrézie žlučových cest 2 (2,6 %). Jedenkrát jsme zaznamenali pylorostenózu, agenezi plíce, omfalokélu, vezikointestinální fisuru, mikrocefalii. Více než polovina pacientů (56 %) měla pouze izolovanou poruchu průchodnosti duodenem, 44 % mělo jednu i více přidružených vad. Zvolené chirurgické řešení u jednotlivých typů průchodnosti duodenem je uvedeno v tabulce 1. Metodou volby pro chirurgické řešení atrézie duodena a anulárního pankreatu je duodenoduodenoanastomóza podle Kimury, pro membránu duodena pak excize membrány. Přesto byl u 5 pacientů s membránou bez otvoru proveden stejný typ operace jako při atrézii. Ostatní typy anastomóz (gastrojejunální a duodenojejunální) byly použity v prvních letech sledovaného období nebo u komplikovaných případů.
Doba zahájení enterální výživy je uvedena v grafu 3. U dětí s neprůchodností duodena bývá nejčastěji během operace zavedena transanastomotická sonda, která umožní časně (1.–3. den po operaci) zahájit enterální výživu.

V našem souboru jsme zaznamenali 25 případů časných komplikací, jejich zastoupení ukazuje graf 4. GER byl u dvou pacientů řešen fundoplikací. Pouze pět pacientů (6,5 %) mělo závažnou komplikaci.

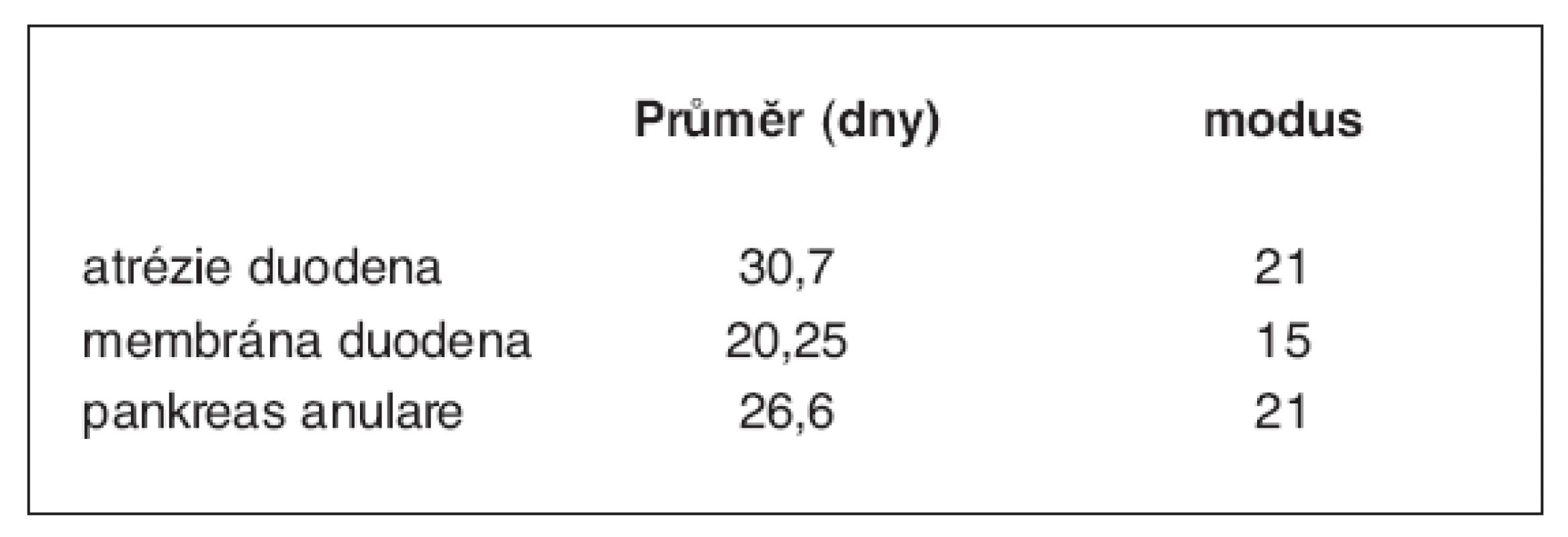
Délka hospitalizace u jednotlivých typů obstrukcí je uvedena v tabulce 2. Pozdní komplikace jsou uvedeny v tabulce 3.

Sedm pacientů zemřelo (mortalita 9,1 %). Jeden pacient zemřel na aspiraci, dva na kardiální selhání při vrozeném srdeční vadě, čtyři na multiorgánové selhání při sepsi. Pouze jeden pacient zemřel na chirurgickou komplikaci – dehiscenci anastomózy a následnou sepsi s multiorgánovým selháním.
Diskuze a závěr
Vrozené poruchy průchodnosti duodenem je možné diagnostikovat sonograficky již prenatálně. Podezření na ně je indikací k podrobnému prenatálnímu vyšetření se zaměřením na zjištění přidružených vad a vzhledem k častému výskytu chromozomálních aberací je indikováno i provedení amniocentézy a stanovení karyotypu plodu. Úspěšnost prenatální diagnostiky v průběhu posledních desetiletí je příčinou poklesu počtu dětí s atrézií duodena a závažnými přidruženými vadami a trizomií 21. Vliv má i kulturně odlišný přístup k přerušení těhotenství v případě zjištění vrozené vady: práce irských autorů z 80. let minulého století udává například 78% výskyt přidružených vad (12), v souboru byly přidružené vady zaznamenány u 44 %, Downův syndrom mělo pouze 15,6 % pacientů, proti literárně uváděným 30 % ve starší literatuře (2, 4, 13) a 20–30 % v novější literatuře (3, 6).
Atrézie a stenózy duodena jsou v současnosti dobře chirurgicky léčitelné, počet časných i pozdních komplikací je přijatelný. Popsáno je již i endoskopické řešení (14). Mortalita je zvyšována častým výskytem přidružených vad. V případě vícečetných vad bývá hlavní příčinou úmrtí sepse – je tomu tak i v našem souboru. Důležitým faktorem v prevenci septických komplikací je časné zahájení enterální výživy. Příznivý vliv časné enterální výživy byl prokázán obecně u novorozenců po operacích na gastrointestinálním traktu (15) i u pacientů po operaci atrézie duodena (16, 17). Zůstává nevyřešenou otázkou, zda je pro časné zahájení enterální výživy rozhodující chirurgická technika, nebo zavedení transanastomotické sondy (TS). Kimura vyvinul svoji metodu proto, aby nemusela být zavedena TS. Jeho postup podporuje i výsledek práce Upadhyay (17). Jiní došli na základě retrospektivní studie k názoru, že zavedení TS je výhodné (16). Na našem pracovišti Kimurovu techniku doplňujeme zavedením TS. To umožňuje časné zahájení enterální výživy a časné dosažení plných enterálních dávek. Zavedení TS není podle naší zkušenosti spojeno s žádnými chirurgickými komplikacemi.
Zkratky
AD – atrézie duodena
AP – anulární pankreas
DDD – duodenoduodenoanastomóza
DO – duodenální obstrukce
GER – gastroezofageální reflux
MD – membrána duodena
SD – stenózy duodena
TS – transanastomotická sonda
VACTERL – vertebrae, anus, cor, trachea, esophagus, ren, limbs (akronym latinsko - řeckých a anglických názvů orgánů postižených v rámci syndromu)
MUDr. Blanka Rousková
Klinika dětské chirurgie 2. LF UK a FNM
V Úvalu 84, 150 00 Praha 5
e-mail: b.rouskova@post.cz
Sources
1. Vacek, Z.: Embryologie pro pediatry. Praha, Vydavatelství J + P, 1992, s. 149–150.
2. Puri, P.: Newborn Surgery. Cambridge, Butterworth, Heinemann, 1996, s. 290–296.
3. Behrman, R. E., Kliegman, R. M., Jenson H. B.: Nelson Textbook of Pediatrics, 17th Edition. Philadelphia, Saunders, 2004, s. 1233–1234.
4. Rowe, M. I., O’Neil Jr, J. A., Grosfeld, J. L. et al.: Essentials of Pediatric Surgery. St. Louis, Mosby, 1995, s. 486–491.
5. Sing, M. V., Richards, C., Bowen, J. C.: Does Down syndrome affect the outcome of congenital duodenal obstruction? Pediatr. Surg. Int., 2004, 20, s. 586–589.
6. Escobar, M. A., Ladd, A. P., Grosfeld, J. L. et al.: Duodenal atresia and stenosis: Long - term follow-up over 30 years. J. Pediatr. Surg., 2004, 39, s. 867–871.
7. Sawicka, E., Boczar, M., Michalak, J. et al.: Congenital duodenal obstruction – part II. Med Wieku Rozwoj, 2004, s. 751–759.
8. Stinger, M. D., Mouriquand P. D. E, Oldham K. T., Howard E. R.: Pediatric surgery and urology: Long term outcomes. London, Philadelphia, Toroto, Sydney, Tokyo: W.B. Saunders Company Ltd., 1998, s. 272–273.
9. Šnajdauf, J., Škába, R.: Dětská chirurgie. Praha, Galén, Karolinum, 2005, s. 172–176.
10. Kimura, K., Tsugawa, C., Ogawa, K. et al.: Diamond – shaped anastomosis for congenital duodenal obstruction. Arch. Surg., 1977, 1121, s. 1262–1263.
11. Endo, M., Ukiyama, E., Yokoyama, J., Kitajima, M.: Subtotal duodenectomy with jejunal patch for megaduodenum secondary to congenital duodenal malformation. J. Pediatr. Surg., 1998, 33, s. 1636–1640.
12. Akhtar, J., Guiney, E. J.: Congenital duodenal obstruction. Br. J. Surg., 1992, 79, s. 133–135.
13. Jimenez, J. C., Emil, S., Podnos Y., Nguyen, N.: Annular pancreas in children: a recent decade’s experience. J. Pediatr. Surg., 2004, 39, s. 1654–1657.
14. Bax, N. M, Ure, B. M., van der Zee, D. C. et al.: Laparoscopic duodenostomy for duodena atresia. Surg. Endosc., 2001, 15, s. 217.
15. Suri, S., Eradi, B., Chowdhary, S. K. et al.: Early postoperative feeding and outcome in neonates. Nutrition, 2002, 18, s. 380–382.
16. Arnbjörnsson, E., Larsson, M., Finkel, Z. et al.: Transanastomotic feeding tube after an operation for duodena atresia. Eur. J. Pediatr. Surg., 2002, 12, s. 159–162.
17. Upadhyay, V., Sakalkale, R., Parashar, K. et al.: Duodenal atresia: a comparison of three modes of treatment. Eur. J. Pediatr. Surg., 1996, 6, s. 75–77.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental HygienistArticle was published in
Journal of Czech Physicians

- Advances in the Treatment of Myasthenia Gravis on the Horizon
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Spasmolytic Effect of Metamizole
-
All articles in this issue
- Rare Diagnosis of CD4⁺56⁺ Leukemia from Dendritic Cells Type DC2
- Feedings of Critical Care Patients by Endoscopic Three-luminal Tube – A Retrospective Analysis
- Duodenal Atresia and Stenosis
- Suicidal Attempts within the Set of Young Adult Parents of Children Observed in ELSPAC Study
- Pregnancy and Delivery in Type II Hereditary Antithrombin Deficient Patients
- Treatment of Hemosuccus Pancreaticus by Bilateral Embolization of Gastric Arteries
- Journal of Czech Physicians
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Duodenal Atresia and Stenosis
- Pregnancy and Delivery in Type II Hereditary Antithrombin Deficient Patients
- Feedings of Critical Care Patients by Endoscopic Three-luminal Tube – A Retrospective Analysis
- Rare Diagnosis of CD4⁺56⁺ Leukemia from Dendritic Cells Type DC2
