Ambulance paliativní onkologické péče
Filip S, Slováček L, Švecová D, Milka D, Kopecký J, Priester P, Petera J, Svoboda V. Outpatient clinic of palliative care in oncology
Palliative treatment and related nursing care are currently a major problem in the organization of health care. Outpatient palliative cancer care (OPCC) helps to verify the clinical status of cancer patients and helps to choose the best treatment options and their completion. The OPCC has to be able to provide all treatment possibilities of cancer related symptoms such as cancer pain or symptoms related with cancer therapy. During tracking period in the OPCC, 446 patients were treated – 288 women, mean age 61 years (age range 20–81 years) and 158 men, mean age 56 years (age range 18–96 years). According to the assessment of performance status (PS) there was following stratification: PS-0 (8%), PS-1 (54%), PS-2 (33%) and PS-3 (5%). The OPCC uses a uniform system of medical records, uniform system for assessing the quality and quantity of health care – and determination of “minimal health care”. Here we present our results, which reflect the need of cooperation of all, who are involved in health care of cancer patient – collaboration between the general practitioner (GP), oncology departments, including hospice and home care agencies.
Key words:
palliative care, supportive care, oncology, benefit-cost analysis.
:
Stanislav Filip 1,2; Ladislav Slováček 1,2; Dagmar Švecová 1; Dalibor Milka 3; Jindřich Kopecký 1; Petr Priester 1; Jiří Petera 1; Václav Svoboda 1
:
Univerzita Karlova v Praze, Lékařská fakulta Hradec Králové, Klinika onkologie a radioterapie FN
1; Univerzita Karlova v Praze, Lékařská fakulta Hradec Králové, Ambulance paliativní onkologické péče KOC FN
2; Fakultní nemocnice Hradec Králové, Oddělení statistických analýz FN
3
:
Čas. Lék. čes. 2011; 150: 169-172
:
Special Articles
Paliativní léčba a s ní související ošetřovatelská péče představují v současné době významný problém v organizaci poskytování zdravotní péče. Ambulance paliativní onkologické péče (APOP) přispívá k ověření klinického stavu onkologických pacientů a spolurozhodování o dalších léčebných možnostech a formě jejich zabezpečení. APOP musí obsahovat plně funkční složky zajišťující léčbu bolesti a symptomů, které souvisejí s onkologickým onemocněním a jeho onkologickou léčbou. V APOP bylo v sledovaném období léčeno celkem 446 nemocných, z toho 288 žen s průměrným věkem 61 let (věkové rozpětí 20–81 let) a 158 mužů s průměrným věkem 56 let (věkové rozpětí 18–96 let). Podle hodnocení funkční zdatnosti (PS) bylo v kategorii PS-0 8 %, PS-1 54 %, PS-2 33 % a PS-3 5 %. APOP využívá jednotný systém vedení zdravotnické dokumentace, jednotný systém hodnocení kvality a kvantity poskytované zdravotní péče – stanovení „minimální zdravotní péče“. V naší práci prezentujeme výsledky, které vyjadřují vzájemné propojení všech složek poskytování zdravotní péče formou spolupráce s praktickým lékařem (PL), spádovými onkologickými odděleními včetně hospicové péče a spolupráce s agenturami domácí zdravotní péče.
Klíčová slova:
paliativní péče, podpůrná péče, onkologie, analýza nákladů a přínosů.
ÚVOD
Paliativní léčba a s ní související ošetřovatelská péče představují v současné době významný problém v organizaci poskytování zdravotní péče u onkologických nemocných. Definovat paliativní medicínu, léčbu a péči je velice obtížné. Světová zdravotnická organizace (WHO – World Health Organisation) definuje „Paliativní medicínu“ jako aktivní léčbu nemocných, jejichž nemoc nereaguje na kurativní léčbu. Hlavním problémem je léčba bolesti a dalších symptomů souvisejících s neléčitelným onemocněním a jeho předchozí léčbou, stejně jako řešení psychologických, sociálních a spirituálních problémů nemocných. Cílem paliativní medicíny je dosažení co nejlepší možné úrovně kvality života nemocných a jejich rodinných příslušníků (1). Paliativní léčba je aktivní léčba a její úspěch závisí přímo na její včasnosti, dostupnosti a organizaci poskytované zdravotní péče.
Včasnost paliativní péče – včasné zahájení paliativní péče je největší problém. Je to dané upřímnou snahou zdravotníků zajistit pacientovi co nejlepší zdravotní péči s využitím nejmodernějších metod léčby daného onemocnění. Rozhodnutí, kdy zahájit aktivní paliativní péči, je proto velice obtížné. Toto rozhodnutí nemůže provést jeden odborník v daném oboru (např. onkolog), i když v samotném důsledku to bude právě on, který toto rozhodnutí provede a zahájí aktivní paliativní péči.
Dostupnost paliativní péče – poskytování paliativní péče by nemělo být výsadou jenom vybraných center rozdělených např. podle oborů či dokonce diagnóz, ale také by mělo být součástí organizace plošné zdravotní péče poskytované na regionální úrovni. Dostupnost paliativní péče by měla mít jednotnou strukturu, neboť by se tak usnadnilo a zpřehlednilo jejich medicínsko-ekonomické řízení.
Organizace paliativní péče – začlenění paliativní onkologické péče do struktury organizace zdravotní péče jako plnohodnotný samostatný obor. Finanční prostředky vynaložené na zdravotní péči – jejich úspora by měla zpětně podpořit ten segment zdravotní péče, který tuto úsporu finančních prostředků aktivoval. Spolupodílnictví se v této organizaci nevyplácí, poněvadž dochází k oslabení systému organizace jako celku. Tyto finanční prostředky na nové léky a léčebné metody by měly být zařazeny mezi zvláštní prostředky se zvláštním režimem kontroly a organizace. Systém zdravotní péče by tyto novinky přijal plynule podle nastavených pravidel. Paliativní onkologická léčba a péče v sobě zahrnuje multidisciplinární pohled na péči o onkologicky nemocné. Včasné zahájení paliativní onkologické léčby a péče je nezbytnou součástí rozvoje ambulantní složky poskytování zdravotní péče (2, 3).
Paliativní onkologická léčba a péče
Práce ambulance paliativní onkologické péče (dále jen APOP) přispívá k ověření klinického stavu onkologických pacientů a spolurozhodování o dalších léčebných možnostech a formě jejich zabezpečení. Ambulance musí obsahovat plně funkční složky pro léčbu bolesti a symptomů souvisejících s onkologickým onemocněním a jeho předchozí onkologickou léčbou. Po skončení období, kdy jsou nemocní úspěšně onkologicky léčeni, dochází k celé řadě významných zlomů, a to jak v komunikaci mezi pacientem a lékařem, tak k vzniku nových problémů, které mohou vést k narušení důvěry mezi nemocným a posléze také zdravotnickým zařízením, které nemocného léčilo. Ambulantní paliativní onkologická léčba a péče by měla být hlavní formou poskytování zdravotní péče u onkologických nemocných s ukončenou aktivní onkologickou léčbou. Paliativní onkologická péče by měla být zahajována v období, kdy je nemocnými a jejich rodinami požadována dlouhodobá hospitalizace při rozvoji komplikací nádorového onemocnění. Léčba a péče v tomto období navozuje nové problémy provozní, psychosociální a ekonomické (4). Tato situace vyžaduje cílenou edukační práci – poradenství a zabezpečení odborného dohledu nad nemocným – formou rozvinutí plánu paliativní onkologické péče. Při poskytování ambulantní paliativní onkologické léčby a péče je důležitý profesionální přístup zdravotnického personálu, který dokáže včas odhalit situaci pro včasné zahájení spolupráce se zařízeními a agenturami domácí zdravotní péče, jejich vhodné vytipování k udržení co nejlepší možné úrovně kvality života nemocného a jeho rodiny (2, 3).
Ambulance paliativní onkologické péče
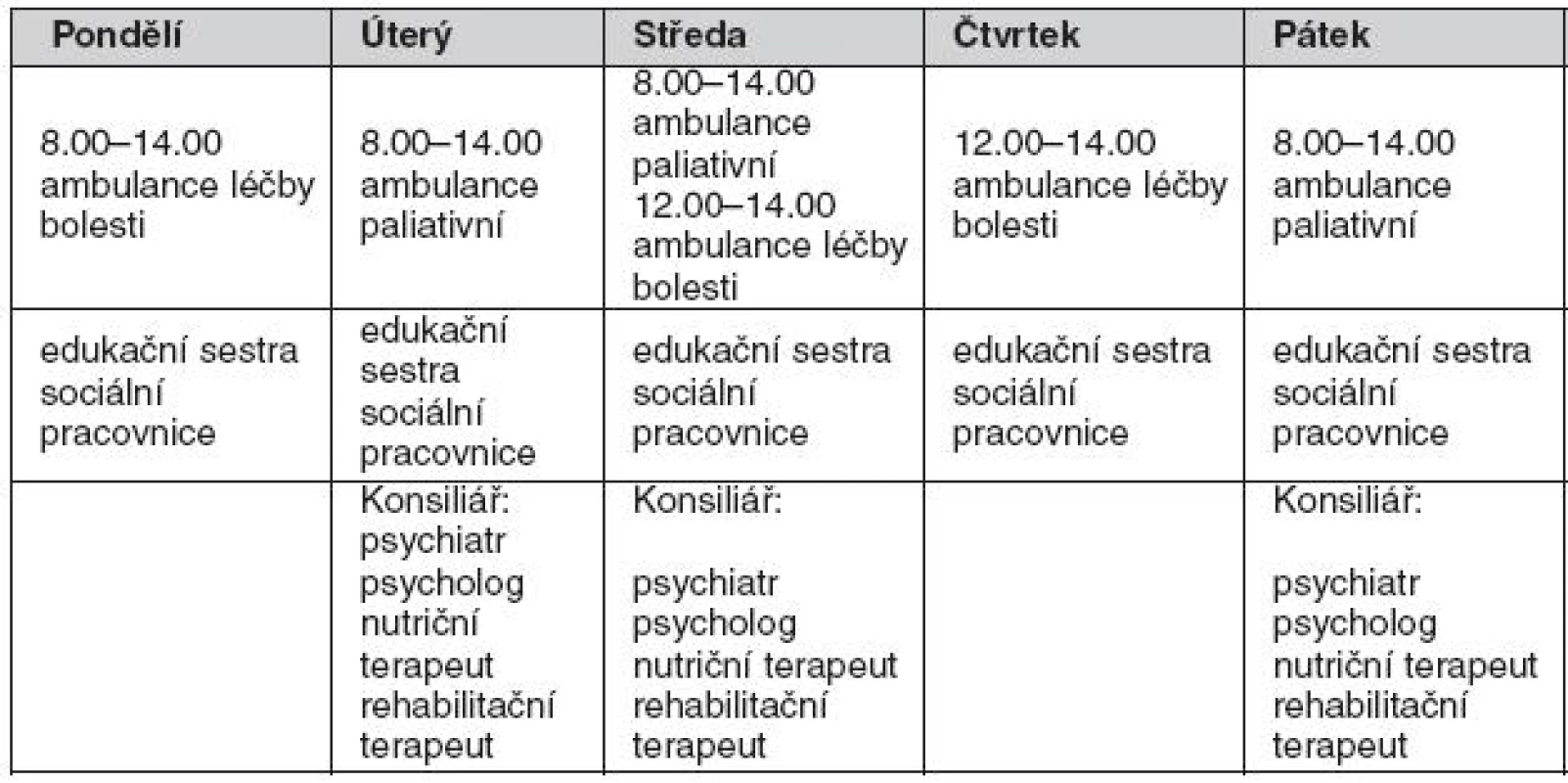
APOP ve Fakultní nemocnici v Hradci Králové zahájila svou činnost k 1. lednu 2008 v rámci vnitřního grantu. Hlavním cílem bylo vytvoření jednotného postupu klinik a oddělení při využití lůžkového fondu v rámci Fakultní nemocnice (dále jen FN) při návaznosti na zajištění domácí zdravotní péče i ústavní následné péče (LDN, hospic). Ambulance obsahuje plně funkční složky pro léčbu bolesti a symptomů souvisejících s onkologickým onemocněním a jeho předchozí onkologickou léčbou (jedná se zejména o projevy toxicity onkologické léčby). Patří sem:
- příprava a organizace plánu nutriční péče;
- rozvoj a zabezpečení dostupné psychologické diagnostiky a psychoterapie, řešení psychiatrických problémů nemocných.
V APOP je důležitý profesionální přístup zdravotnického personálu, který dokáže včas odhalit situaci, kdy nemocný nutně bude vyžadovat paliativní péči. Důležité je tyto nemocné evidovat a sledovat jejich zdravotní stav formou pravidelných ambulantních kontrol, vedení ambulantní dokumentace, práce s nemocným a rodinou. Jako hlavní limitující faktor poskytování kvalitní zdravotní péče je spolupráce se zařízeními a agenturami domácí zdravotní péče, jejich vhodné vytipování – tak aby podle možností co nejvíce udržovali úroveň a následně kvalitu života nemocného. Je velice obtížné určit optimální strukturu ambulance paliativní onkologické péče. Organizační strukturu APOP ukazuje tabulka 1. Zde je nutné připomenout důležitou podmínku pro optimální fungování ambulance, a to v případě akutního zhoršení stavu nemocného. APOP musí nutně spolupracovat s ambulancemi příslušných oborů podle obtíží nemocného, které souvisejí s rozvojem nemoci, komplikací léčby atd. Činnost ambulance musí být podpořena lůžkovým zázemím, a to v rámci koncepce spolupráce s lůžkovým fondem specializovaných oddělení (2, 3).
Indikační kritéria pro zahájení paliativní onkologické péče
Následující výčet indikačních kritérií vychází především z odborných – medicínských ukazatelů a z podmínek poskytování ošetřovatelské péče na různých úrovních. Sem zařadíme nemocné, u kterých nemusí být hlavním kritériem např. celkový stav nemocného, prognóza atd.
- nemocní, u kterých byla ukončena aktivní onkologická léčba s kurativním záměrem;
- nemocní, u kterých byla zahájena symptomatická a podpůrná léčba s cílem dosáhnout co nejlepší možné úrovně kvality života;
- nemocní vyžadující intenzivní ošetřovatelskou péči s cílem dosažení stabilizace onemocnění a vedlejších projevů léčby;
- nemocní vyžadující trvalou ošetřovatelskou péči s cílem dosažení co nejlepší možné úrovně kvality života;
- nemocní v preterminální a terminální fázi onemocnění.
Obecně podle našich zkušeností platí, že celkový stav nemocného a jeho zařazení do programu paliativní onkologické péče vychází z klasifikace hodnocení funkční zdatnosti (stav tělesné aktivity) – performance status (PS). Pro ambulantní zahájení paliativní onkologické léčby a posléze péče je rozhodující včasné zahájení tohoto programu, čímž se dosáhne plného rozvinutí celého programu. Toto však s sebou nese celou řadu problémů, které vycházejí ze snahy lékařů a pacientů vzniklou nepříznivou situaci ještě nějakým způsobem zvládnout. Zde musíme připomenout naši zkušenost, že nemocní musí být hlavním nositelem rozhodnutí, jak bude dále postupováno v paliativní onkologické léčbě a péči (5, 6).
Systém vedení jednotné zdravotnické dokumentace
Základní podmínkou pro práci APOP bylo vytvoření jednotného systému vedení zdravotnické dokumentace z pohledu jednotné terminologie, která by jasně určila soubor výkonů pro poskytování zdravotní péče v rámci ambulance a v terénu domácí péče. Tento systém zahrnuje následující rozdělení výkonů zdravotní péče:
- Sesterský ošetřovatelský screening obsahuje aktualizaci a záznam změn v rámci anamnézy, měření, a hodnocení a zaznamenání základních fyziologických funkcí nemocného.
- Základní rehabilitační péče obsahuje soubor základních rehabilitačních výkonů v rámci sesterské ošetřovatelské péče.
- Nutriční poradna obsahuje přípravu základního nutričního plánu v rámci sesterské ošetřovatelské péče.
- Ošetřovatelská péče dle ordinace lékaře obsahuje ošetřovatelské výkony jako např. převaz rány, převaz kolostomie, tracheostomie, nefrostomie a další specializované výkony.
- Aplikace léků dle ordinace lékaře obsahuje aplikaci léků dle doporučení praktického lékaře nebo specialisty v rámci léčby symptomů a podpůrné léčby.
- Edukační činnost v rámci ošetřovatelské péče obsahuje soubor zdravotně sociálních opatření v rámci spolupráce s rodinou a nemocným.
Pomocí výše uvedeného systému lze definovat kvalitu poskytované zdravotní péče, benefit - cost a následně stanovit indikátory kvality poskytované zdravotní péče na různých stupních organizace (5, 6).
Hodnocení činnosti ambulance paliativní onkologické péče
V APOP bylo v období od 1. ledna 2008 do 31. října 2010 léčeno celkem 446 nemocných, z toho 288 žen s průměrným věkem 61 let (věkové rozpětí 20–81 let) a 158 mužů s průměrným věkem 56 let (věkové rozpětí 18–96 let). Podle hodnocení funkční zdatnosti (PS) bylo v kategorii PS-0 8 %, PS 1 54 %, PS-2 33 % a PS-3 5 %.
Průměrný počet ambulantních návštěv (vztaženo na pacienta v intervalu 1 měsíce), při kterých bylo provedeno vyšetření onkologem nebo radioterapeutem – 2,4×. Průměrný počet ambulantních konziliárních vyšetření a konzultací (vztaženo na pacienta v intervalu 1 měsíce) v rámci FN – 23,7×. Průměrný počet konzultací vyžádaných domácí ošetřovatelskou službou nebo rodinou nemocného (vztaženo na pacienta v intervalu 1 měsíce) – 7,4×. Průměrný počet konzultací vyžádaných praktickým lékařem (vztaženo na pacienta v intervalu 1 měsíce) – 1,2×.
Celkový počet nemocných, kteří zemřeli ve sledovaném období, byl 169 – z toho 95 žen s průměrným věkem 69 let (věkové rozpětí 20–81) a 74 mužů s průměrným věkem 59 let (věkové rozpětí 18–96 let). Počet nemocných, kteří zemřeli doma, byl 77 (45,6 %), počet nemocných, kteří zemřeli v zdravotnickém zařízení (FN a jiné spádové nemocnici), byl 51 (30,2 %), počet nemocných, kteří zemřeli v LDN, byl 4 (2,3 %) a v hospici 37 (21,9 %).
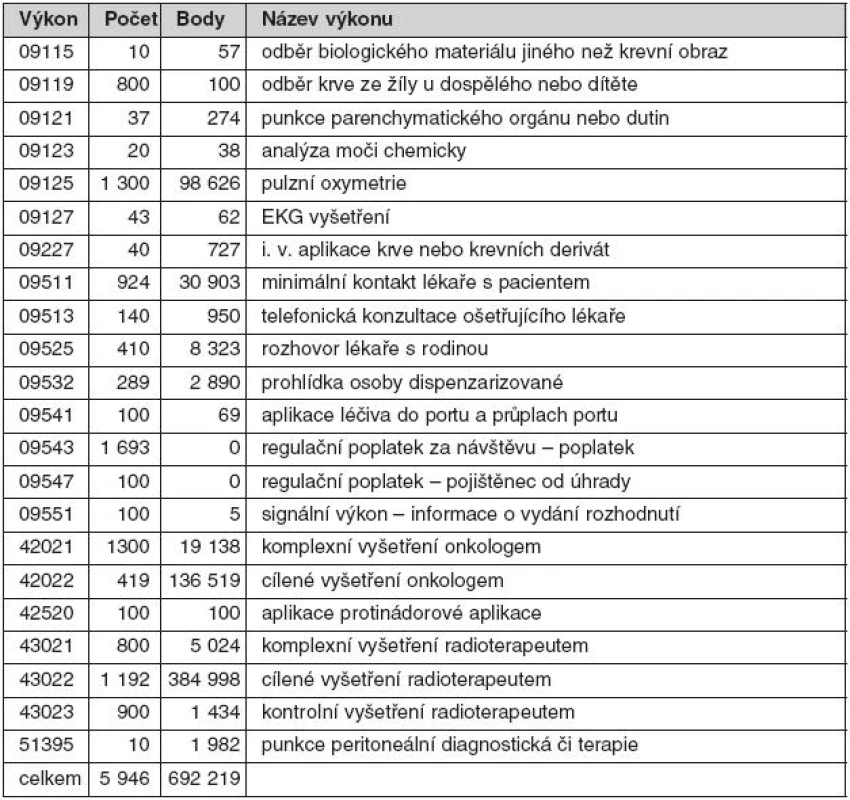
Celkové výnosy 6 596 114 Kč – z toho body 692 219, body (v Kč) 698 426 Kč, ZULP (v Kč) 5 897 688 Kč. Celkové náklady na léky 2 410 927 Kč. Vyžádaná péče celkem 1 818 248 Kč – z toho body (provedeno na ambulanci paliativní onkologické péče) 12 957, body (v Kč) 9 908 Kč. Body (provedeno na jiném oddělení v rámci FN i mimo FN), body 1 448 353, body (v Kč) 1 356 810 Kč, ZULP (v Kč) 451 530 Kč.
Přehled výkonů provedených na ambulanci paliativní onkologické péče v sledovaném období uvádí tabulka 2.
Hodnocení domácí zdravotní péče
Počet nemocných, kterým byla poskytována domácí zdravotní péče, byl 119 (26,7 %). Průměrný počet návštěv praktického lékaře u nemocných v domácí zdravotní péči (vztaženo na pacienta v intervalu 1 měsíce) 0,7×. Průměrný počet návštěv domácí zdravotní péče (vztaženo na pacienta v intervalu 1 měsíce) 9,6×. Celkový počet nemocných, kterým byla poskytována plná domácí péče (sesterský ošetřovatelský screenig, základní rehabilitační péče, nutriční poradna, ošetřovatelská péče dle ordinace lékaře a aplikace léků dle ordinace lékaře), byl 47 (39,5%). Průměrná délka poskytování plné domácí péče byla 27,8 dní.
DISKUZE
Paliativní onkologická léčba a péče představuje závažný problém v systému poskytování zdravotní péče u onkologických nemocných (7, 8). Vzhledem k těmto okolnostem byl v rámci odborné společnosti vytvořen základní program, který mimo jiné upozorňuje na některé důležité otázky spojené s poskytováním této péče (9). V našich podmínkách vycházíme z těchto základních dokumentů a následně rozvíjíme program paliativní onkologické léčby a péče se zaměřením na poskytování této péče na různých úrovních.
APOP je důležitou součástí systému poskytování zdravotní péče v rámci onkologického centra a regionálních onkologických pracovišť. Svojí činností vytváří systém zdravotní péče, který propojuje různé úrovně lůžkové, ambulantní, domácí a hospicové péče u onkologických nemocných. Podle našich dosavadních zkušeností lze konstatovat, že ambulance svojí činností vyplňuje důležité období od ukončení aktivní onkologické léčby až do terminální fáze onkologického onemocnění. Toto období je náročné jak po stránce odborné, tak zejména ošetřovatelské, sociální a ekonomické. V konečném důsledku jsou nemocní a jejich rodiny vystaveni problému „dlouhodobé“ hospitalizace při rozvoji komplikací nádorového onemocnění. Tato situace vyžaduje cílenou edukační práci – poradenství a zabezpečení dalšího osudu nemocného, odborný dohled a kvalitní ošetřovatelskou a sociální péči – období rozvinutí paliativní onkologické péče (5, 6). V ambulantní péči tohoto typu je důležitý profesionální přístup zdravotnického personálu, který dokáže včas odhalit situaci, kdy nemocný nutně bude vyžadovat paliativní onkologickou péči. Důležité je tyto nemocné evidovat a sledovat jejich zdravotní stav formou pravidelných kontrol na ambulanci, vedení ambulantní zdravotnické dokumentace a práce s nemocným a jeho rodinou. Hlavní je spolupráce se zařízeními a agenturami, které nabízejí paliativní péči, jejich vhodné vytipování tak, aby podle možností zajistily co nejlepší možnou úroveň kvality života nemocného a jeho rodiny (10, 11).
APOP ve FN v Hradci Králové využívá program komplexní zdravotní péče s cílem propojit různé úrovně poskytování zdravotní péče. Z předložených výsledků vyplývá několik důležitých informací. Jako základní se jeví zkušenost, že limitujícím indikátorem kvality poskytování zdravotní péče u onkologických nemocných je míra kompetencí jednotlivých složek, které paliativní onkologickou péči poskytují včetně jejich dostupnosti. Ostatní ukazatele jsou víceméně relativní a mají jenom dílčí vypovídající úroveň (5, 6).
Velice je diskutována otázka ekonomická, tj. benefit-cost a sociálně-ekonomická. Onkologický pacient v období paliativní onkologické léčby a péče může být relativně velice „drahý, ale i levný“ pacient. V našich podmínkách byl vytvořen protokol, který obsahuje indikační kritéria pro zařazení nemocného do programu paliativní onkologické péče a další „minimální“ kroky pro poskytování zdravotní péče. Tento systém vedení jednotné zdravotnické dokumentace prezentuje sled logicky na sebe navazujících výkonů v ambulantní a domácí ošetřovatelské péči. Jeho realizací bylo dosaženo stupně, kdy můžeme objektivně hodnotit úroveň poskytování zdravotní péče a následně kvalitu života onkologických nemocných (5, 6, 10, 11).
ZÁVĚR
APOP využívá jednotný systém vedení zdravotnické dokumentace, jednotný systém hodnocení kvality a kvantity poskytované zdravotní péče – stanovení „minimální zdravotní péče“. K jejímu zajištění je nezbytně nutné vzájemné propojení všech složek v rámci poskytování zdravotní péče formou spolupráce s praktickými lékaři, zdravotnickým lůžkovým fondem v rámci regionu včetně hospicové péče a spolupráce s agenturami poskytujícími terénní sesterskou ošetřovatelskou péči.
Zkratky
| APOP | – ambulance paliativní onkologické péče |
| PS | – funkční zdatnost |
| WHO | – Světová zdravotnická organizace (World Health Organisation) |
ADRESA PRO KORESPONDENCI:
prof. MUDr. Stanislav Filip, Ph.D., DrSc.
Klinika
onkologie a radioterapie LF UK a FN
Sokolská
581, 500 05 Hradec Králové 5
fax:
+420 495 832 081, e-mail: filip@fnhk.cz
Sources
1. World Health Organisation. National cancer control programmes: policies and guidelines. 2nd ed. Geneve: WHO 2002.
2. Filip S, Slováček L, Švecová D. Ambulance paliativní onkologické péče ve FN Hradec Králové. I. česko-slovenská konference paliativní medicíny, Olomouc 12. listopadu 2009.
3. Filip S, Slováček L, Švecová D. Paliativní onkologická péče v regionu Královéhradeckého kraje – organizace a koncepce. I. česko-slovenská konference paliativní medicíny, Olomouc 12. listopadu 2009.
4. Filip S, Svoboda V, Zouhar M, Moudrá A, Jandová M, Milka D, Petera J. Hodnocení medicínsko–ekonomických ukazatelů paliativní péče u onkologických nemocných. Klinická onkologie 2007; 2 : 209–213.
5. Filip S, Slováček L, Švecová D, Šimková M, Priester P, Slánská I, Kopecký J, Lukešová Š, Štuková R, Svobodová J. Indikátory kvality poskytování paliativní onkologické péče na různých úrovních poskytované zdravotní péče – Centrum paliativní onkologické péče v regionu. Slovenská konferencia paliatívnej medicíny. Paliatívna medicína a liečba bolesti, Bratislava 27. október 2010.
6. Slováček L, Filip S, Šimková M, Priester P, Slánská I, Švecová D, Kopecký J. Ambulance paliativní onkologické péče a její funkce a zařazení v systému poskytování zdravotní péče na regionální úrovni. 2. česko-slovenská konferencia paliatívnej medicíny. Paliatívna medicína a liečba bolesti, Bratislava 27. október 2010.
7. Sláma O, Kabelka L, Vorlíček J. (eds). Paliativní medicína v praxi. Praha: Galén 2007.
8. Vorlíček J, Adam Z, Pospíšilová Y. (eds). Paliativní medicína. Praha: Grada Publishing 2004.
9. Sláma O, Špinka Š. Koncepce paliativní péče v ČR. Pracovní materiál k diskusi. Prezentováno v Senátu parlamentu ČR 15. května 2005. Praha: Cesta domů 2005 (dostupné na www.cestadomu.cz).
10. Slováček L, Slánská I, Slováčková B, Petera J, Filip S, Prieste, P, Kopecký J, Jebavý L. Screening for depression in survivors of metastatic ovarian cancer in a programme of palliative cancer care. Bratislavské Lék Listy 2009; 110(10): 655–659.
11. Slováček L, Slánská I, Slováčková B, Petera J, Priester P, Filip S, Kopecký J. Depression symptoms and health-related quality of life among patients with metastatic breast cancer in programme of palliative cancer care. Neoplasma 2009; 56(6): 467–472.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental HygienistArticle was published in
Journal of Czech Physicians

- Advances in the Treatment of Myasthenia Gravis on the Horizon
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Spasmolytic Effect of Metamizole
-
All articles in this issue
- Šedý J. Neurogenic pulmonary oedema
- Sobotka R, Hanuš T, Zemanová M. Principal value of surgical therapy in the renal cell cancer, chances of the biological treatment
- Tvarůžková Z, Pavlová Š, Doubek M, Mayer J, Pospíšilová Š. Lymphoproliferative disease in patients with autoimmune and inflammatory diseases: significance of antigenic stimulation and inflammatory processes
- Filip S, Slováček L, Švecová D, Milka D, Kopecký J, Priester P, Petera J, Svoboda V. Outpatient clinic of palliative care in oncology
- Donát J. Czech-Slovak Hospital in Uganda in years 2009–2010
- Hlaváčková L. Colleagues of Prof. J. Thomayer as in his notices from 1905–1918
- Journal of Czech Physicians
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Tvarůžková Z, Pavlová Š, Doubek M, Mayer J, Pospíšilová Š. Lymphoproliferative disease in patients with autoimmune and inflammatory diseases: significance of antigenic stimulation and inflammatory processes
- Šedý J. Neurogenic pulmonary oedema
- Sobotka R, Hanuš T, Zemanová M. Principal value of surgical therapy in the renal cell cancer, chances of the biological treatment
- Hlaváčková L. Colleagues of Prof. J. Thomayer as in his notices from 1905–1918
