Etapovitý menežment otvorených zlomenín proximálnej tíbie s defektom mäkkých častí
Staged management of open tibial fractures with soft tissue defect
Open tibial fractures with extensive soft tissue injury and accompanying bone defect are still a challenge for surgeons. Soft tissue injury is often underestimated in clinical practice. In our case report, we present the options for clinical usage of heterologous bone grafting combined with autologous bone stem cells as a therapeutic alternative to calotaxis and free bone flaps.
Key words:
bilateral open tibial fractures − critical size bone defects − local rotational muscle flaps − the gastrocnemius muscle – vacuum-assisted closure
Autori:
R. Burda; P. Cibur; R. Morochovič; Ľ. Tomčovčík
Pôsobisko autorov:
Klinika úrazovej chirurgie, Univerzitná nemocnica Louisa Pasteura, Košice, prednosta: prof. MUDr. M. Kitka, Ph. D.
Vyšlo v časopise:
Rozhl. Chir., 2014, roč. 93, č. 7, s. 391-395.
Kategória:
Case Report
Súhrn
Otvorené zlomeniny predkolenia so závažným postihnutím mäkkých tkanív a rozsiahlym kostným defektom sú naďalej vážnym terapeutickým problémom. Význam postihnutia mäkkých častí je často v klinickej praxi podceňovaný.
V práci na kazuistike prezentujeme možnosti využitie masívnej heterológnej spongioplastiky v kombinácii s autológnymi osteoblastami ako alternatívu ku kalotaxii a prenosu vaskularizovaného kostného laloka.
Kľúčové slová:
bilaterálne otvorené tibiálne zlomeniny − kritický kostný defekt − svalové rotačné laloky − m.gastrocnemius − vákuum asistovaná terapia
Úvod
Otvorené zlomeniny predkolenia so závažným postihnutím mäkkých tkanív a rozsiahlym kostným defektom sú naďalej vážnym terapeutickým problémom. Význam poranenia mäkkých častí je často podceňovaný, pričom správna taktika liečby defektov mäkkých častí ovplyvňuje aj kostné hojenie a umožňuje liečbu kritických kostných defektov aj neštandardnými postupmi. Prezentujeme význam aplikácie lokálneho rotačného laloka na prvotné prekrytie defektov mäkkých častí a využitie masívnej heterológnej spongioplastiky v kombinácii s autológnymi osteoblastami ako alternatívu ku kalotaxii a prenosu vaskularizovaného kostného laloka.
Kazuistika
Pacient, 63 ročný vodič sanitky, bol účastníkom autonehody. Utrpel izolované poranenia oboch dolných končatín.
Na pravom predkolení bola prítomná otvorená zlomenina proximálnej tíbie Gustilo Andersen 3A, rana dĺžky 7 cm s odhalením proximálnej metyfýzy tíbie a poškodením periostu. Na ľavom predkolení bola prítomná otvorená extrrtikulárna zlomenina distálnej časti tíbie a vnútorného členka, Gustilo Andresen 3A, s ranou v distálnej tretine ľavého predkolenia veľkosti 6 cm, s obnaženou kosťou tíbie a poškodením periostu. Obe dolné končatiny boli bez zjavných neurocirkulačných porúch (Obr. 1,2 a 3).
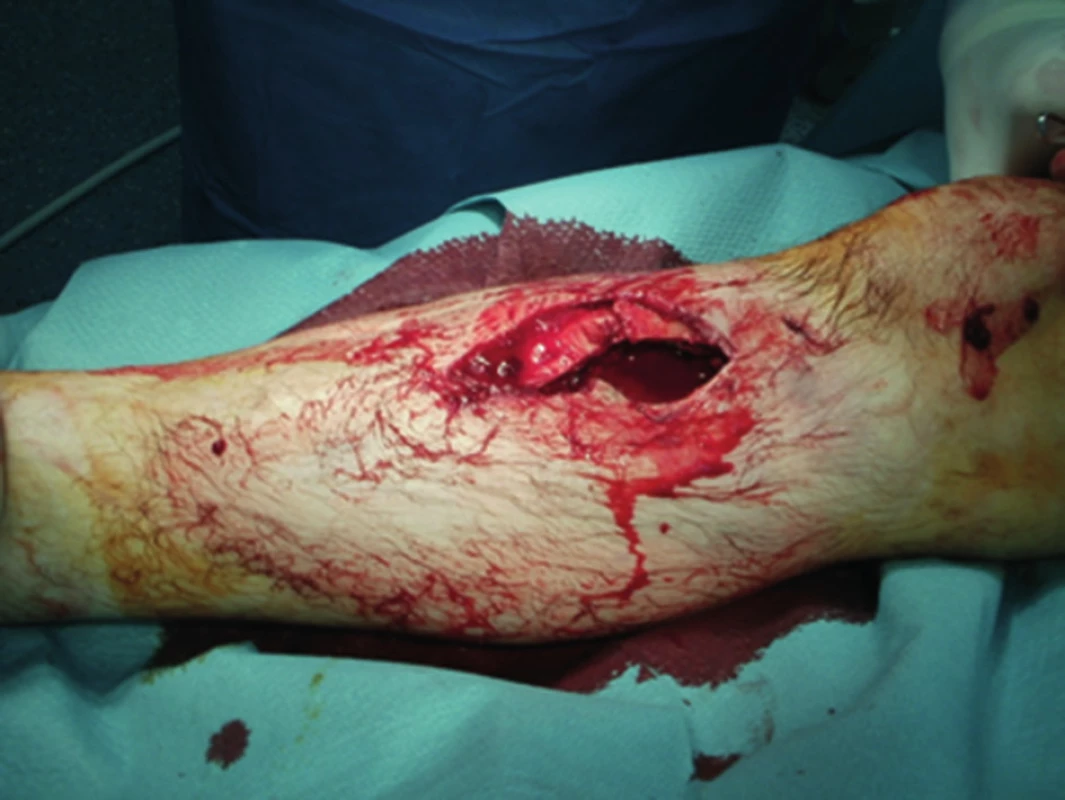
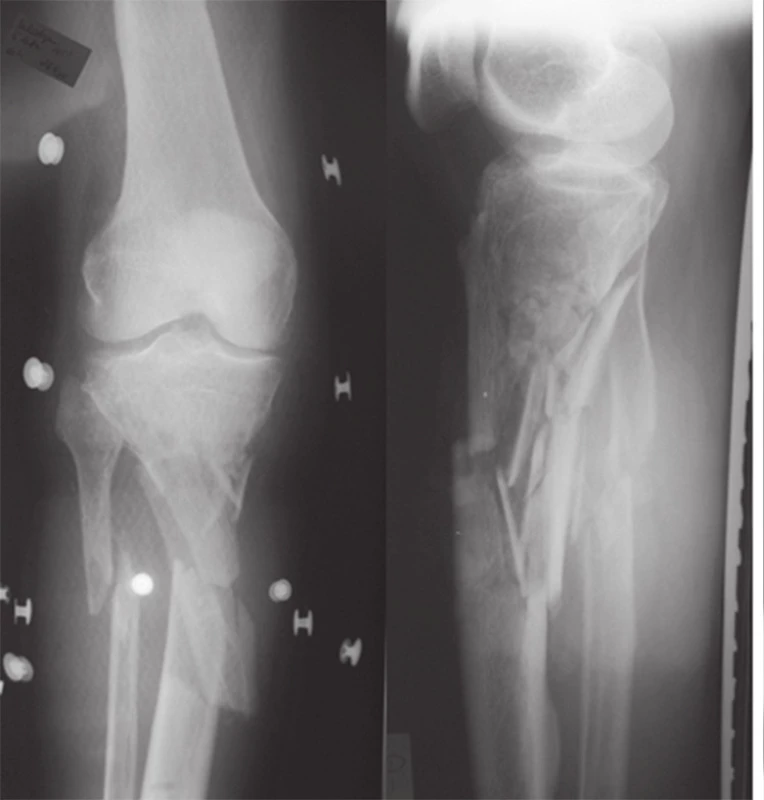
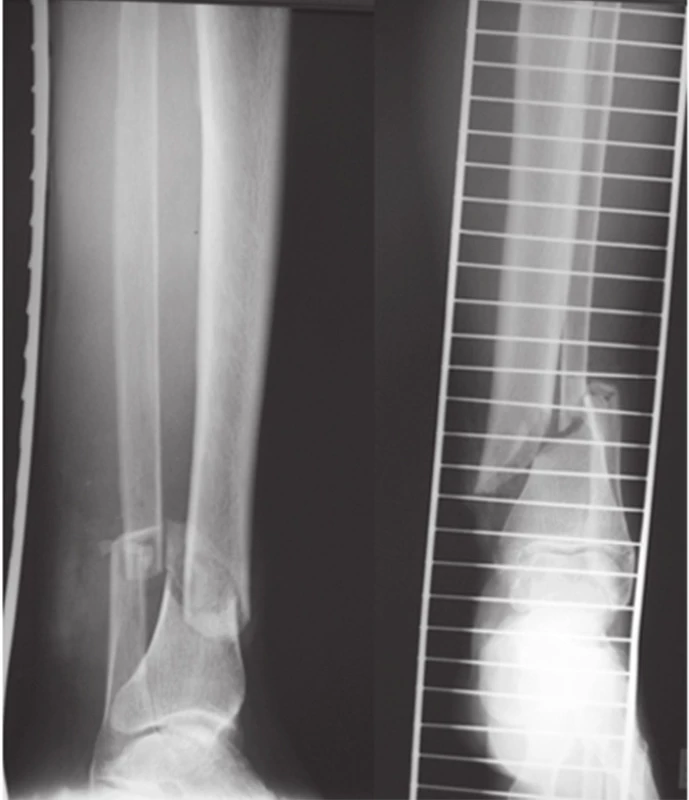
Pacient bol urgentne operovaný. Na pravom predkolení bol vykonaný debridement rany, masívny výplach otvorenej zlomeniny 6 litrami fyziologického roztoku, odstránená kostná drť a následne vzniknutý defekt píšťaly veľkosti 8x4 cm bol ihneď prekrytý lokálnym rotačným lalokom – mediálnou hlavou m.gastrocnemius (Obr. 4). Zlomenina pravej tíbie bola fixovaná uniplanárnym fixátorom, ale vzhľadom na malú veľkosť proximálneho fragmentu tíbie bol pridaný druhý uniplanárny fixátor, bez premostenia kolenného zhybu ( Obr. 5). Na ľavom predkolení bol vykonaný rozsiahly debridement otvorenej zlomeniny distálnej časti tíbie, zlomenina fibuly bola následne fixovaná žliabkovou dlahou. Peroperačne vznikol mohutný opuch mäkkých tkanív, ktorý neumožňoval súbežne sutúru inícízie nad fibulou a nad tíbiou, preto bol vykonaný posun okolitých mäkkých tkanív, aby došlo k prekrytiu otvorenej zlomeniny ditálnej tíbie. Incízia nad fibulou bola ponechaná bez sutúry, žliabková dlaha na fibule bola prekrytá svalovým lalokom z m.flexor hallucis longus. Zlomenina ľavej tíbie bola taktiež fixovaná uniplanárnym vonkajším fixátorom (Obr. 6). V pooperačnom období bola začatá intenzívna rehabilitácia oboch kolenných a členkových kĺbov. Vzhľadom na rozsiahle poranenie mäkkých častí nebolo možné vykonať konverziu na definitívnu osteosyntézu do 14 dní, ale až po 6 týždňoch, kedy boli odstránené vonkajšie fixátory z oboch predkolení.
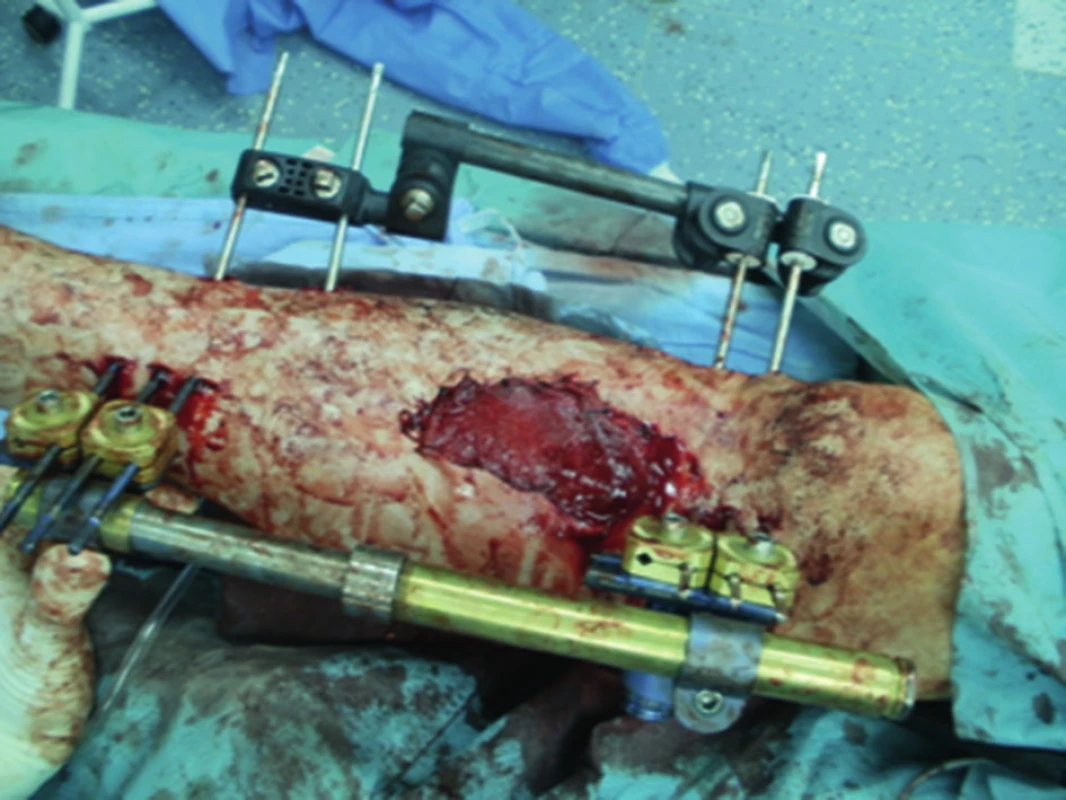
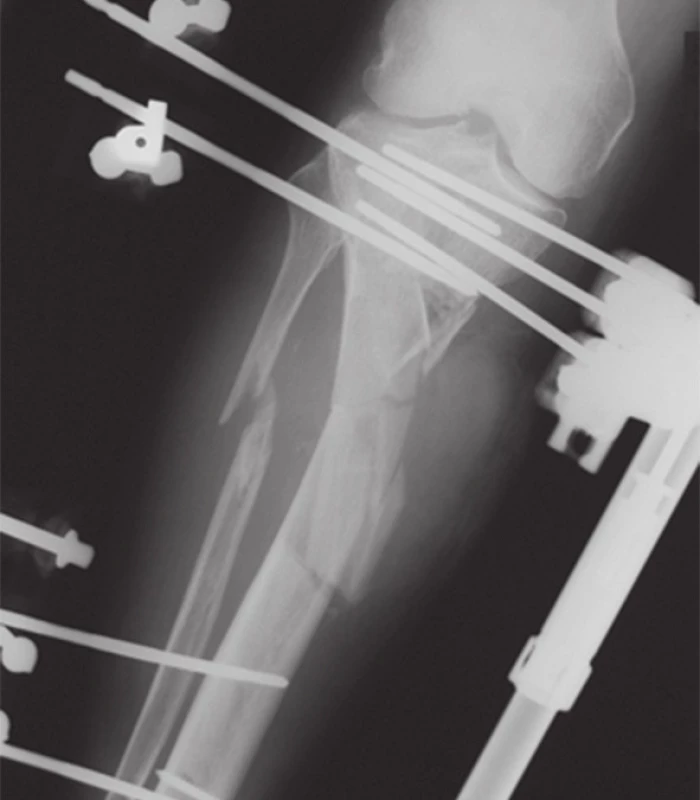
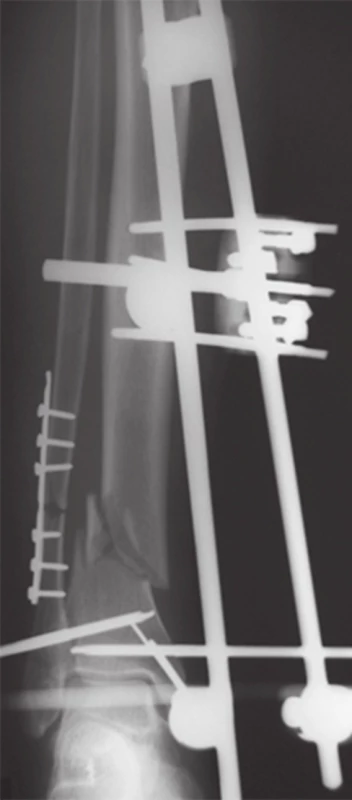
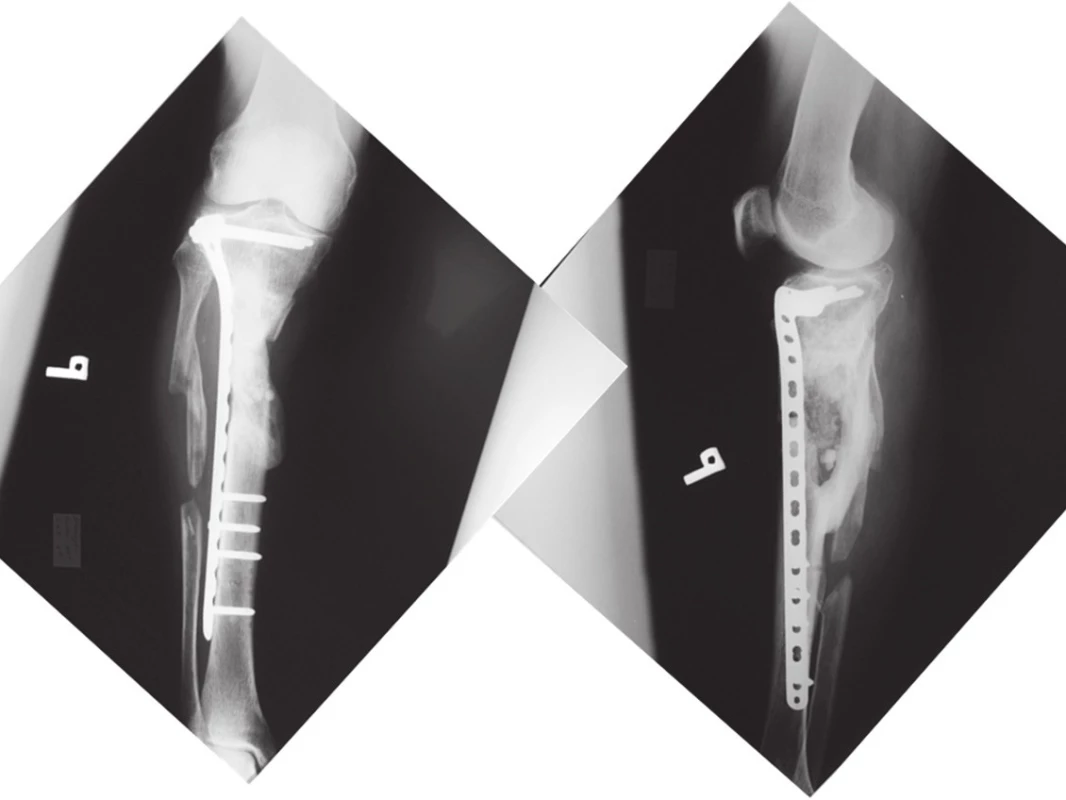
Po 6 týždňoch od úrazu bola na pravom predkolení prevedená fixácia defektnej zlomeniny proximálnej tíbie LCP dlahovou technikou MIPPO ( mini invazívna dlahová osteosyntéza), kostný defekt vyplnený spacerom - antibiotickými guličkami z PMMA (polymetylmetakrylát), rany sa pooperačne hojili bez komplikácií (Obr. 7).
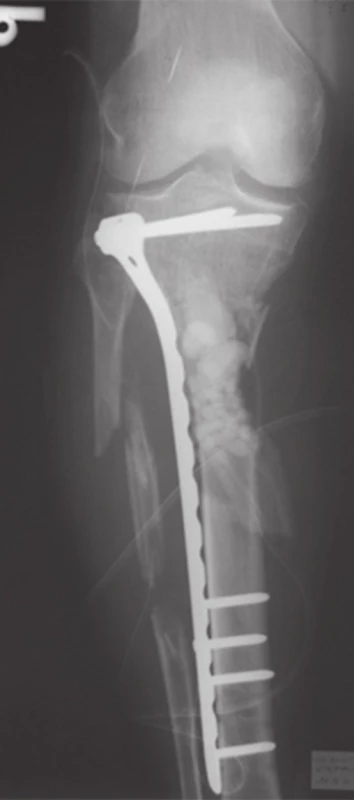
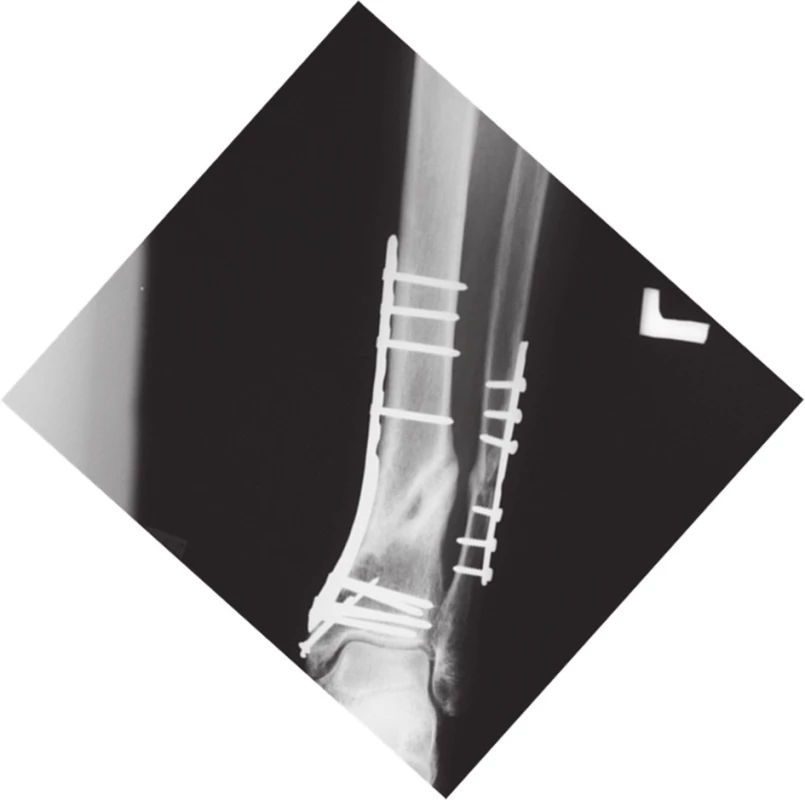
Na ľavom predkolení bola súčasne vykonaná stabilná osteosyntéza zlomeniny distálnej tíbie uhlovo stabilnou dlahou (Obr. 8), pooperačne bola dovolená čiastočná záťaž ľavej dolnej končatiny. Súčasne sme previedli punkciu a aspiráciu kostnej drene z lopaty bedrovej kosti, ktorá bola následne purifikovaná a kultivovaná v kostnej banke.
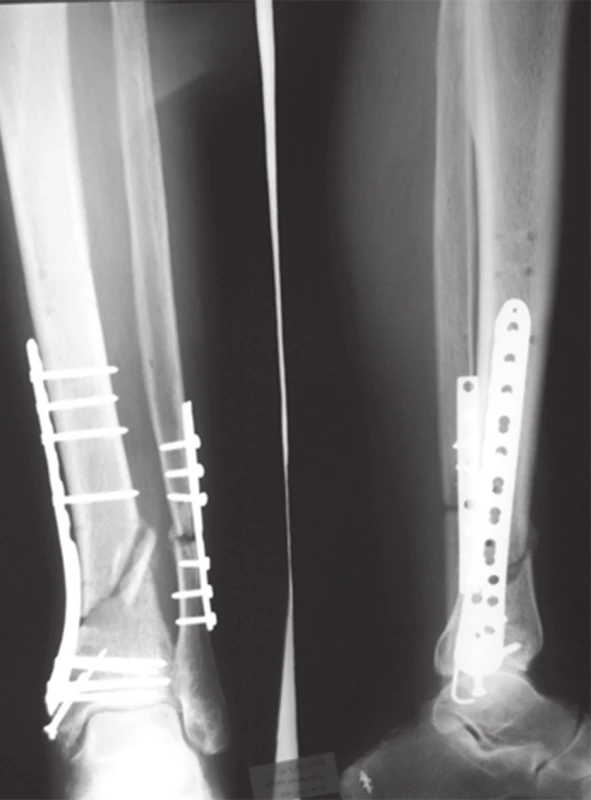
Po 12 týždňoch od úrazu sme aplikovali naviazané mezenchymálne progenitorové bunky na alogénnu kostnú drť ( metóda autológnych kultivovaných mezenchýmových progenitorových buniek) do dutiny vzniknutej odstránením antibiotického spacera v metafýze pravej tíbie. Známky prestavby zlomeniny boli prítomné približne po 32 týždňoch od úrazu, pričom zlomenina bola premostená kalusom až po 50 týždňoch od úrazu (Ob. 9), čo sme potvrdili aj CT vyšetrením. Počas dlhodobého odľahčovania pravej dolnej končatiny, na zlomenine ľavej tíbie, napriek stabilnej osteosyntéze bolo pozorované spomalené hojenie, až obraz pseudoartrózy – slonej nohy z preťaženia. Ako náhle pacient začal zaťažovať obe dolné končatiny v priebehu 4 týždňov došlo k röntgenologickým známkam hojenia ( Obr. 10). Je zaujímavé, že počas dlhodobého zaťažovania pravej končatiny, napriek rtg nálezu spomaleného hojenia pacient nepociťoval bolesti v mieste zlomeniny.
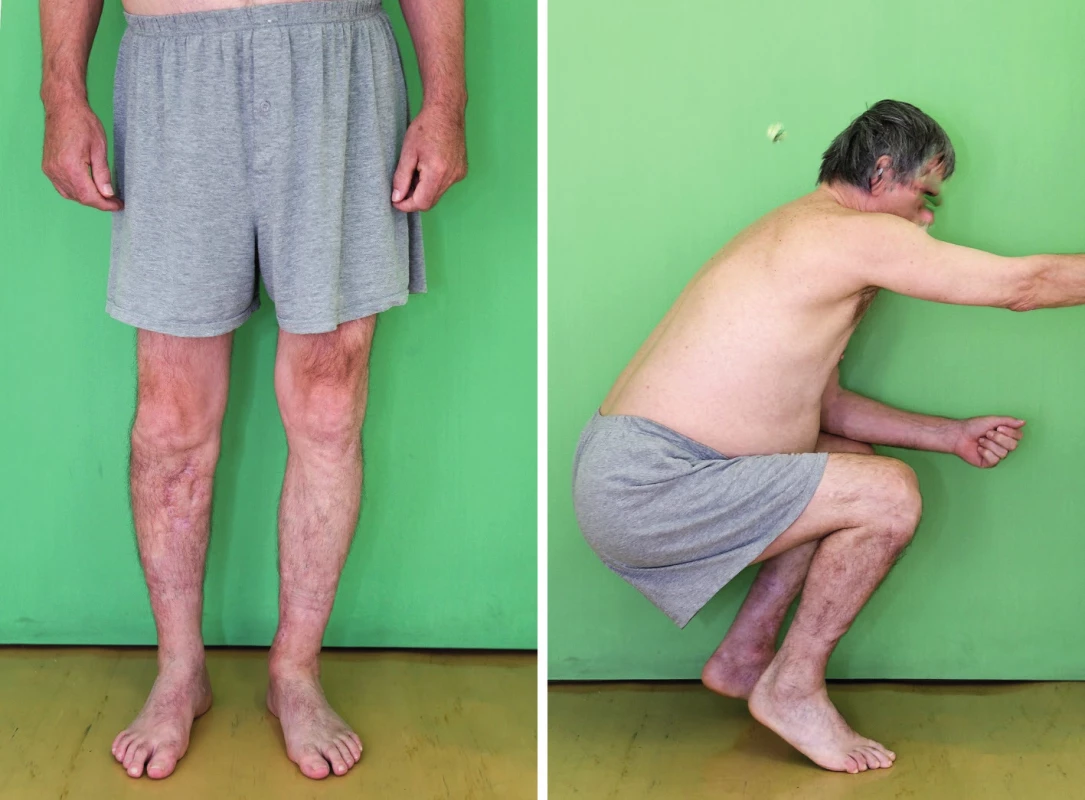
Po 8 mesiacoch od úrazu začal pacient plne zaťažovať obe dolné končatiny. Po ukončení rehabilitácie boli pohyby v kĺboch oboch dolných končatín symetrické, s obnovením stereotypu chôdze a bez potreby nutnosti použitia podpornej pomôcky (Obr. 11).
Diskusia
Menežment otvorených zlomenín proximálnej tíbie s defektom mäkkých častí môže byť zložitý problém. Počas prvotného debridementu nie je vždy možné objektívne odhadnúť skutočný rozsah poškodenia mäkkých častí, preto použitie svalového laloka na zakrytie defektov mäkkých tkanív počas prvotnej operácie vyžaduje radikálny debridement do tej miery, aby okraje defektu boli vitálne, v inom prípade je riziko rejekcie laloka a infektu. Odhadnutie správnej resekčnej línie počas prvotného ošetrenia je veľmi náročné.
Samotné použitie rotačného svalového laloka ako urgentného výkonu počas prvotného ošetrenia, nie je technicky náročné, predlžuje operáciu minimálne (cca 50 min.) a poskytuje možnosť využitia jednej, či oboch hláv m.gastrocnemius. Je možné aj simultánne použitie oboch lalokov na krytie defektov . V proximálnej časti predkolenia je výhodné v prípade prekrytia väčšieho defektu kombinovať svalový lalok z m.gastocnemius a m. soleus.
Mediálna hlava m.gastrocnemius je využiteľná aj na liečbu infekčných komplikácii ako kompromitovaných mäkkých častí po dvoj prístupovej liečbe zlomenín hlavy tíbie [1,2].
Využitie len časti soleusu (hemisoleus flap) je ešte výhodnejšie na krytie defektov strednej tretiny, vďaka možnosti získania väčšieho oblúka rotácie a ponechania druhej časti svalu, ktorý je dôležitým stabilizátorom a flexorom členku. Možnosť využitia len polovice svalu je možné vďaka dvojstopkovému krvnému zásobeniu [3].
Kombinácia vákuum asistovanej terapie (VAC) a externej fixácie sa zdá ako optimálny spôsob prvotnej fixácie otvorených zlomenín tíbie [4].
Alternatívou v prípade otvorených IIIB zlomenín tíbie je prvotné použitie vákuum asistovanej terapie na dobu nie dlhšiu ako 7 dní, po tomto intervale sa zvyšuje riziko infektu a amputácie končatiny. Vákuum asistovaná terapia redukuje nutnosť použitia laloka a zmenšuje veľkosť požadovaného laloka, počas aplikácie VAC sa súbežne znižuje riziko kontaminácie rany z vonkajšieho prostredia. Rizikom pri aplikácii VAC v prvých 24 hodinách po úraze je riziko exsangvinácie pacienta pri nevhodne nastavenom podtlaku. Niekedy je technicky výhodnejšie aplikovať VAC počas „ second look“ operácie po 24 hodinách od inzultu, kedy riziko tejto komplikácie je minimalizované [5].
Pri otvorených vojnových vysoko energetických zlomeninách IIIB lokálne rotačné laloky znižujú riziko amputácie a reoperácie v porovnaní so skupinou pacientov, kde boli defekty kryté voľnými lalokmi [6].
Použitie antibiotického spacera pri otvorených zlomeninách skupín IIIB-C podľa Gustila Andersona v kombinácii s prekrytím defektu lalokom je využiteľné aj pri riešení kostného defektu distrakčnou osteogenézou na vonkajšom fixátore pre segmentálne kostné defekty [7].
Antibiotický spacer v prípade liečby kritických defektov vytvára priestor, kedy po konsolidácii mäkkých tkanív možno veľmi jednoducho aplikovať spongioplastiku.
Vysoko energetické zlomeniny proximálnej tíbie vedú často ku signifantným komplikáciám, pričom použitie prvotne externého fixátora a následne konverzia na definitívnu fixáciu (uhlovo stabilnú dlahu) znižuje riziko komplikácii, zabezpečuje stabilnú fixáciu a urýchľuje hojenie zlomeniny.
Svalové laloky boli tradične zlatým štandardom na prekrytie defektov pri otvorených zlomeninách dolnej končatiny. Zdá sa, že prekrytie svalovým lalokom nie je nevyhnutnosťou, nakoľko fasciokutánne laloky poskytujú dobrú alternatívu, bez signifikantného rozdielu v hojení zlomeniny a počte infekčných komplikácii.
Vysoko energetické otvorení zlomeniny tíbie IIIA a B podľa Gustila a Andersona predstavujú naďalej vážny terapeutický problém. Etapovitý menežment sa zdá byť optimálnou voľbou, pričom prekrytie lalokom defektu mäkkých častí je optimálne do 7 dní [8]. Využitie vákuum asistovanej terapie v kombinácii s externým fixátorom bude predstavovať v najbližšej dobe pravdepodobne zlatý štandard v prípade hromadných nešťastí a pri poškodení mäkkých častí, kde je iniciálne veľmi náročné reálne odhadnúť rozsah ich poškodenia. Vzhľadom na technickú náročnosť daných výkonov je nutná kombinovaná medziodborová spolupráca v liečbe týchto poranení [9].
MUDr. Rastislav Burda
Južná Trieda 48C
040 01 Košice
e-mail: burda@netkosice.sk
Zdroje
1. Chou YC, Wu CC, Chan YS, Chang CH, Hsu YH, et al. Medial gastrocnemius muscle flap for treating wound complications after double-plate fixation via two-incision approach for complex tibial plateau fractures. J Trauma 2010;68:138−145.
2. Pu LL. Soft-tissue coverage of an extensive mid-tibial wound with the combined medial gastrocnemius and medial hemisoleus muscle flaps: the role of local muscle flaps revisited. J Plast Reconstr Aesthet Surg 2010;63:605−610.
3. Ata UlH, Tarar MN, Malik FS, Khalid K, Riaz A, et al. Hemisoleus muscle flap, a better option for coverage of open fractures involving middle third of tibia. J Ayub Med Coll Abbottabad 2009;21:154−158.
4. Liu, L, Tan G, Luan F, Tang X, Kang P, et al. The use of external fixation combined with vacuum sealing drainage to treat open comminuted fractures of tibia in the Wenchuan earthquake. Int Orthop 2012;36:1441−7.
5. Hou Z, Irgit K, Strohecker KA, Matzko ME, Wingert NC, et al. Delayed flap reconstruction with vacuum-assisted closure management of the open IIIB tibial fracture. J Trauma 2011;71:1705−1708.
6. Burns TC, Stinner DJ, Possley DR, Mack AW, Eckel TT, et al. Does the zone of injury in combat-related Type III open tibia fractures preclude the use of local soft tissue coverage? J Orthop Trauma 2010;24:697−703.
7. Hutson JJ, Jr, Dayicioglu D, Oeltjen JC, Panthaki ZJ, Armstrong MB. The treatment of gustilo grade IIIB tibia fractures with application of antibiotic spacer, flap, and sequential distraction osteogenesis. Ann Plast Surg 2010;64,5:541−552.
8. Ma CH, Wu CH, Yu SW, Yen CY, Tu YK. Staged external and internal less-invasive stabilisation system plating for open proximal tibial fractures. Injury 2010;41:190−6.
9. Džupa V, Nejedlý A, Čech O. Rekurentní osteomyelitida tibie po transportu kosti a její radikální interdisciplinární léčba. Acta Chir Orthop Traumatol Cech 2008;75:387−391.
Štítky
Surgery Orthopaedics Trauma surgeryČlánok vyšiel v časopise
Perspectives in Surgery

2014 Číslo 7
- Spasmolytic Effect of Metamizole
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole in perioperative treatment in children under 14 years – results of a questionnaire survey from practice
Najčítanejšie v tomto čísle
- Léčebná taktika ruptury výdutí břišní aorty
- Rizika a komplikace operačních výkonů u urologických pacientů ve vyšším věku
- Sarkom hrudní stěny po ozáření pro karcinom prsu − kazuistika
- Etapovitý menežment otvorených zlomenín proximálnej tíbie s defektom mäkkých častí
