Granulomatózní záněty v diferenciální diagnostice malignit hepatobiliárního traktu – kazuistiky
Granulomatous inflammation in differential diagnosis of hepatobiliary malignancy
The authors present two case reports to demonstrate wide differential diagnosis of granulomatous disorders of the hepatobiliary tract. Isolated granulomatous disorders are very rare in this area. Differantial diagnosis includes infectious and systemic diseases or chemical irritation. Granulomas often immitate malignant tumors and the surgeon could be first to diagnose this disease during liver resection or cholecystectomy.
Key words:
granulomatous inflammation − hepatic granuloma − non-specific inflammation − liver resection − cholecystectomy
:
J. Brůha 1,2; V. Liška 1,2; V. Třeška 1; T. Skalický 1; J. Fichtl 1; O. Hes 3
:
Chirurgická klinika, Lékařská fakulta Univerzity Karlovy a FN Plzeň
přednosta: prof. MUDr. V. Třeška, DrSc.
1; Biomedicínské centrum, Lékařská fakulta v Plzni, Univerzita Karlova v Praze
přednosta: doc. MUDr. M. Štengl, Ph. D.
2; Šiklův ústav patologie, Lékařská fakulta Univerzity Karlovy a FN Plzeň
přednosta: prof. MUDr. M. Michal
3
:
Rozhl. Chir., 2016, roč. 95, č. 1, s. 40-44.
:
Case Report
Autoři na dvou předložených kazuistikách představují širokou diferenciální diagnostiku granulomatózních procesů hepatobiliárního traktu. Izolovaný granulomatózní zánět v této oblasti nacházíme velmi zřídka. Diferenciální diagnostika těchto procesů zasahuje od infekční etiologie až po systémová onemocnění či chemickou iritaci. Granulomy často imitují maligní tumory v jaterní krajině, a chirurg tak může být lékařem, který dané onemocnění odhalí jako první při resekčním výkonu či cholecystektomii.
Klíčová slova:
granulomatózní zánět − granulom jater − nespecifický zánět − resekce jater − cholecystektomie
ÚVOD
Grantulomatózní zánět je forma chronického zánětu charakterizovaná shlukováním aktivovaných makrofágů kolem patologického agens, které formou granulomů oddělují od okolní zdravé tkáně [1]. Granulomatózní zánět bývá spojen především s infekcemi. Granulomy se také mohou tvořit kolem cizích těles nebo u onemocnění s nejasnou etiologií, jako jsou např. sarkoidóza či vaskulitida, nebo může být součástí reakce organismu na některé léky.
Izolovaný granulomatózní zánět hepatobiliárního ústrojí je vzácnou jednotkou. Granulomatózní postižení jater je obvykle popisováno v souvislosti s miliární tuberkulózou. Hepatobiliární tuberkulomy mohou na zobrazovacím vyšetření imponovat jako tumorózní ložiska nejasné etiologie nebo absces, které je nutné odlišit v diferenciální diagnostice. Pro nemožnost vyloučit maligní onemocnění nebo při útlakovém syndromu jsou pacienti indikováni k operačnímu výkonu. Z histologických vzorků je následně diagnostikován granulomatózní proces. Chirurg tak může být prvním lékařem, který se s danou diagnózou setká. V tomto článku bychom na dvou kazuistikách rádi upozornili na dané onemocnění a nastínili problematiku diferenciální diagnostiky a léčby pacientů s granulomatózním procesem.
KAZUISTIKA 1
Na naše pracoviště se dostavil 70letý pacient v minulosti bez kontaktu s TBC, v anamnéze negoval jaterní onemocnění. Pacient byl léčen pro diabetes mellitus 2. typu kombinací Glimepirid (Glymepiridum, Generics, Velká Británie), Eucreas (Vildagliptin/Metformini hydrochloridum, Novartis Pharma GmbH, Německo). Vzhledem k arteriální hypertenzi a v minulosti prodělanému infarktu myokardu měl pacient v medikaci Anopyrin (Acidum acetylsalicylicum, Zentiva, Slovensko), Concor (Bisoprololi fumaras, Merck KGaA, Německo), Ramipril (Ramiprilium, Actavis Nordic A/S, Dánsko) a Mertenil (Rosuvastatinum, Gedeon Richter Plc, Maďarsko), pro benigní hyperplazii prostaty užíval Tamsulosin (Tamsulosini hydrochloridum, Synthon BV, Nizozemsko). Pacient byl 4 měsíce vyšetřován pro diskomfort v pravém podžebří. V klinickém nálezu byla citlivost v pravém hypochondriu, ale bez hmatné rezistence či peritoneálního dráždění. Na provedeném CT břicha bylo vysloveno podezření na tumor žlučníku s prorůstáním do jater a lymfadenopatií hepatoduodenálního ligamenta (Obr. 1). Nález byl indikován k otevřené cholecystektomii s resekcí lůžka žlučníku a lymfadenektomii.
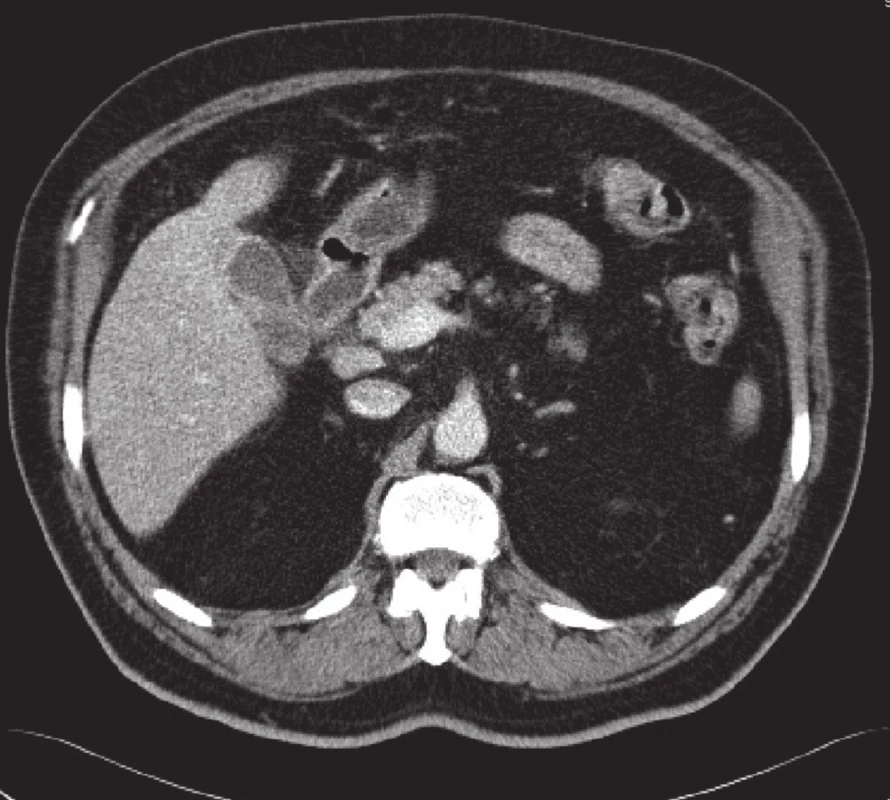
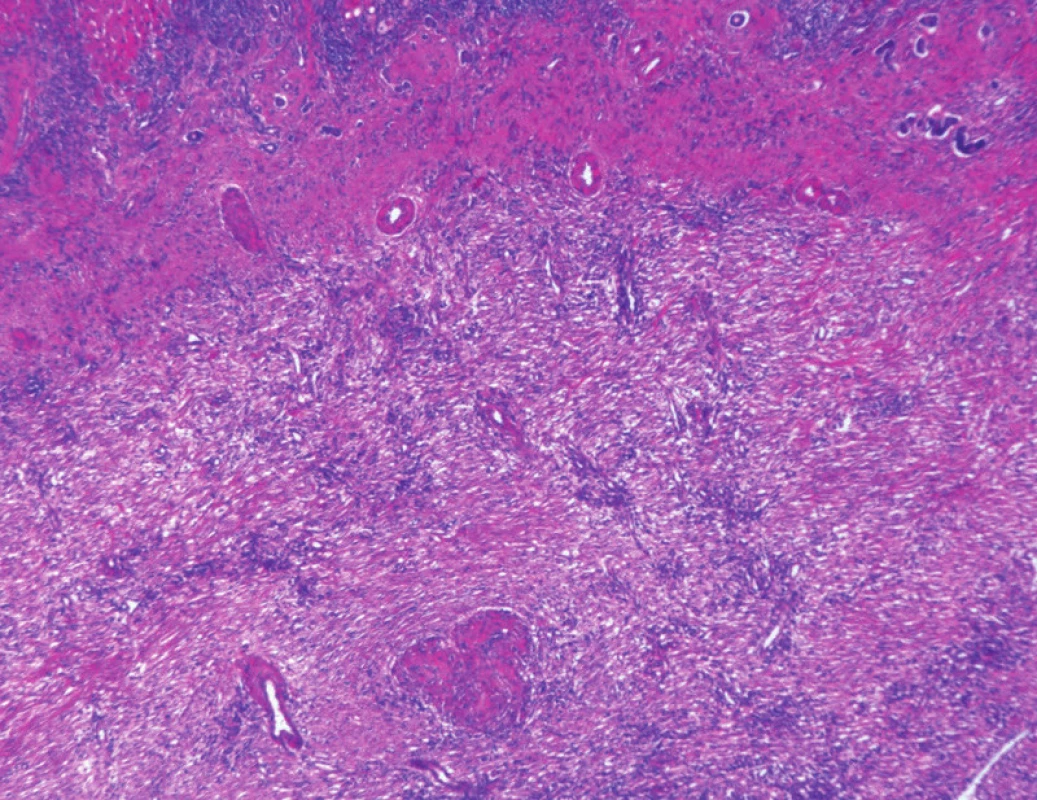
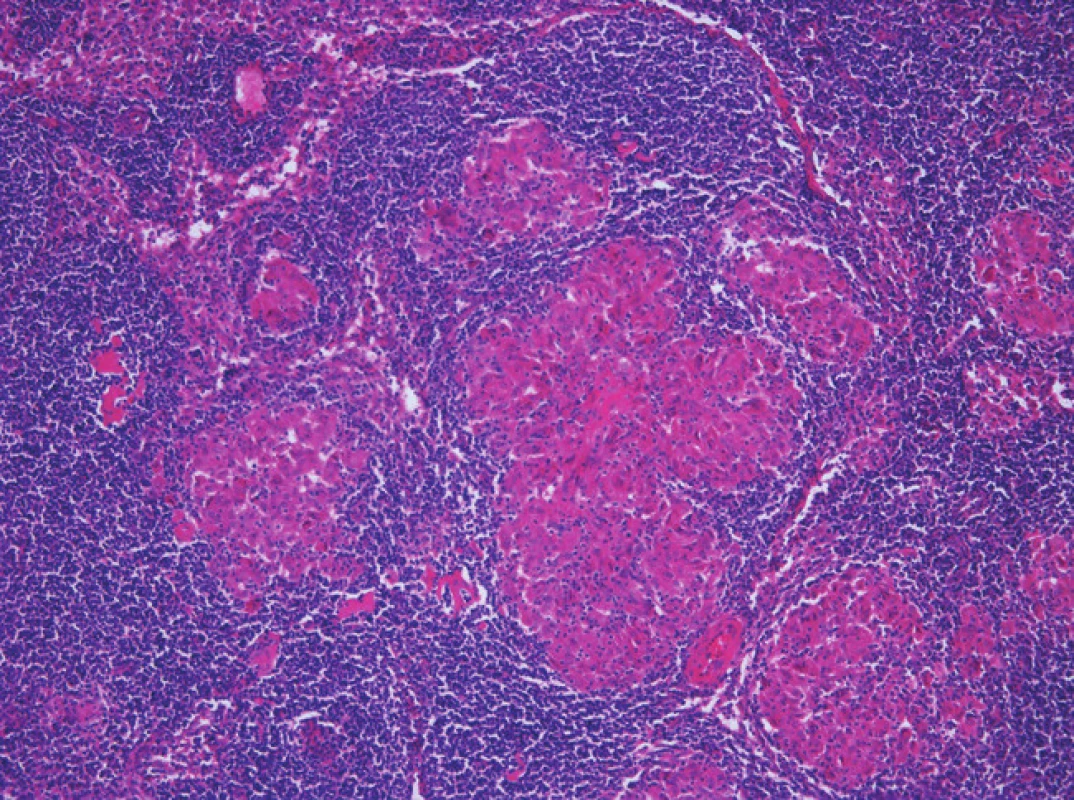
Při exploraci dutiny břišní jsme nalezli žlučník se ztluštělou stěnou zavzatý do četných adhezí s omentem, tračníkem a duodenem s cholecysto-duodenální a cholecysto - kolickou píštělí. Dalším nálezem byla drobná ložiska v jaterním parenchymu benigního vzhledu. Z peroperační biopsie patolog tato ložiska označil jako benigní duktální proliferaci. Dle peroperačního USG infiltrativní změny dosahovaly do bezprostředního okolí žlučníku. Vzhledem k danému peroperačnímu nálezu jsme se rozhodli provést en-block resekci žlučníku, lůžka žlučníku s lymfadenektomií hepatoduodenálního ligamenta (Obr. 2 až 4) a resekcí cholecysto-duodenální a cholecysto-kolické píštěle s primární suturou trávicí trubice a drenáží. Výkon i pooperační období proběhly bez komplikací. V kultivaci žluči byla prokázána Escherichia colli s dobrou citlivostí na antibiotika. Pacient byl dimitován do domácí péče 9. pooperační den. V definitivním histologickém vyšetření patolog nalezl známky chronické akutně exacerbované cholecystitidy s rozsáhlými zánětlivými změnami, které zasahovaly hluboko do lůžka žlučníku. Okolní jaterní tkáň byla prostoupena granulomatózním zánětlivým procesem charakteru specifického (Obr. 5). Obdobný nález byl popsán i ve vyšetřených lymfatických uzlinách (Obr. 6). Všechny vyšetřené vzorky byly bez maligního postižení. Vzhledem k nejasné etiologii byly vzorky vyšetřeny molekulárně genetickými metodami. Z DNA, která byla izolována z tkáňových vzorků, byla provedena detekce Brucelly, komplexu Mycobacterií, Tropherymy whipplei a kmenů Yersenií. Všechna tato vyšetření však vyšla negativní. Patolog tedy vyloučil specifickou a bakteriální etiologii procesu. Patolog ještě uvedl možnost granulomatózní reakce polékové etiologie, blíže však objemnebyl schopen diagnózu upřesnit. Pacient s odstupem 3 měsíců podstoupil kontrolní CT jater, kde byly patrné jen pooperační změny bez prokazatelné patologie, a v současné době je bez zdravotních obtíží. Nález jsme uzavřeli jako těžkou chronickou cholecystitis s granulomatózními změnami v jaterní tkáni.
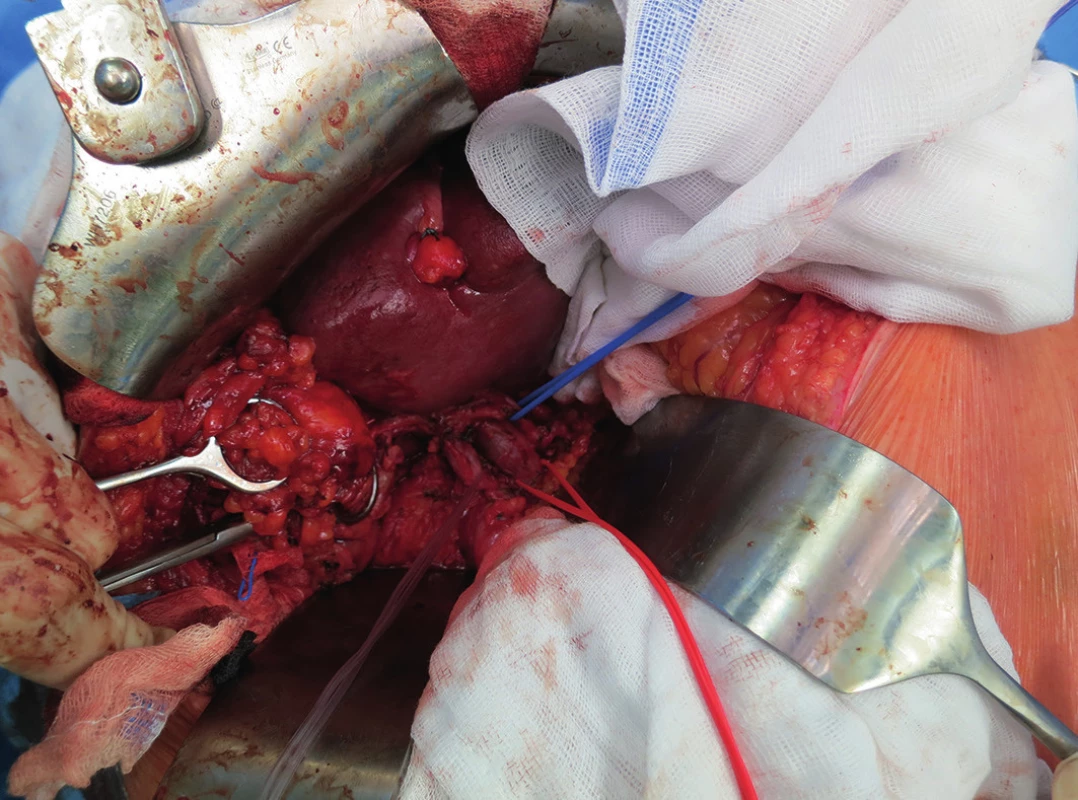
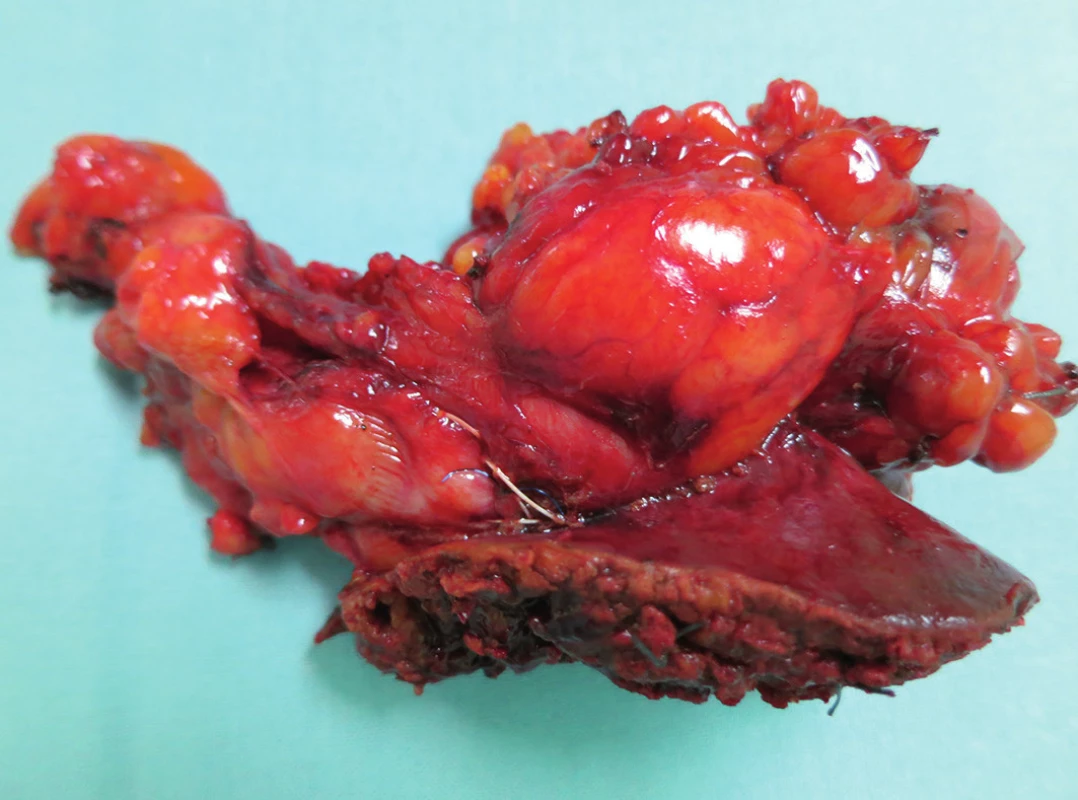
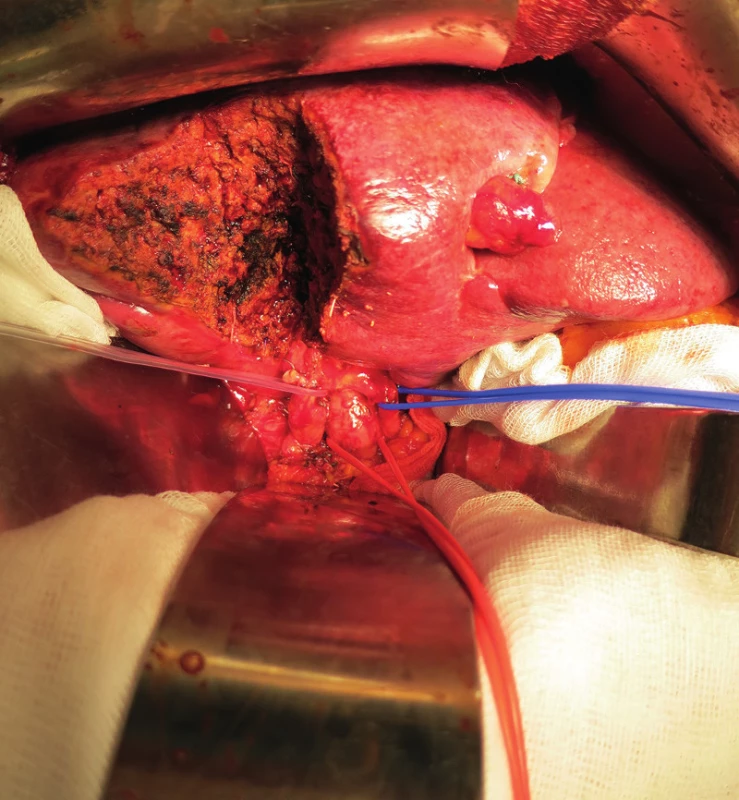
KAZUISTIKA 2
Jednalo se o 75letého pacienta, který byl 8 let po subtotální kolektomii pro karcinom lienální flexury s následnou adjuvantní chemoterapií. Kontakt s TBC negoval, anamnesticky byl pacient léčen pro arteriální hypertenzi kombinací Triplixam (Perindoprilum argininum/ Indapamidum/Amlodipinum, Les Laboratoires Servier Industrie, Francie), Rilmenidin (Rilmenidinum, TEVA Santé, Francie) a pro benigní hyperplazii prostaty Tanyzem (Tamsulosini hydrochloridum, Synthon BV, Nizozemsko).
V rámci dispenzarizace byla u pacienta zjištěna dvě jaterní ložiska. Na PET/CT vyšetření bylo popsáno drobnoložiskové postižení plic s mírně metabolicky aktivními uzlinami mediastina plicních hilů s podezřením na silikózu a chronickou bronchitis. Ložiska na játrech připomínala ložiska nekróz, jaká vidíme u pacientů po radiofrekvenčním ošetření metastáz, pacient však v minulosti žádný výkon na játrech nepodstoupil (Obr. 7).
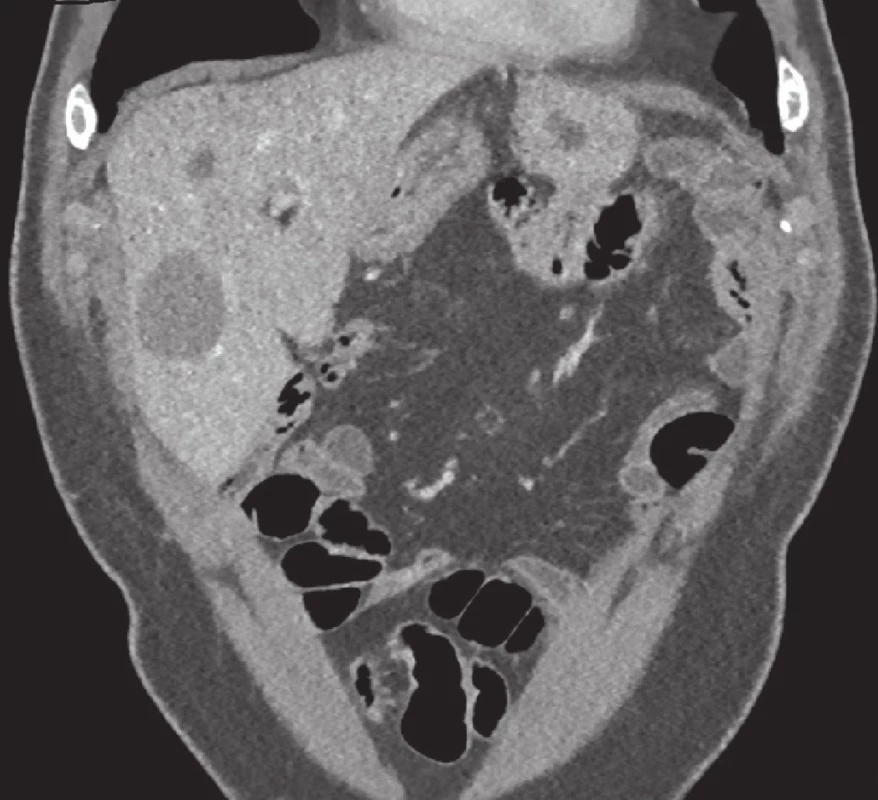
Lokální recidiva základního onemocnění byla na PET/ CT vyloučena. Vzhledem k nejasné etiologii ložisek s podezřením na metastatické postižení jater byl pacient indikován k resekci jater.
Peroperační USG potvrdilo ložisko v oblasti S7/8 a S4 jater suspektních z metastáz a několik jaterních cyst. Vzhledem k nálezu jsme provedli cholecystektomii a neanatomickou resekci jaterních ložisek. Po výkonu byl stav pacienta komplikován kolekcí při resekční ploše, která byla řešena drenáží pod CT kontrolou. Další průběh již byl nekomplikovaný, pacient dimitován do domácí péče 12. pooperační den. Při histologickém vyšetření patolog nenalezl žádné maligní struktury. Jaterní ložiska měla v mikroskopickém obrazu vzhled tuberkuloidního granulomu s rozsáhlou centrální kaseózní nekrózou při okrajích s epiteloidními histiocyty a mnohojadernými Langhansovými buňkami. Pro nález tuberkuloidních granulomů byly vzorky podrobeny molekulárně genetickému vyšetření, které vyloučilo přítomnost Mycobacterií. Po těchto vyšetřeních se patolog přiklání spíše k chemoterapií indukovaným změnám. Při kontrolním USG byl jaterní parenchym vyjma několika prostých cyst bez nových ložisek nebo abscesů.
DISKUZE
Formování granulomů je reakcí organismu a imunokompetentních buněk na přetrvávající antigenní stimulaci. Aktivované makrofágy se formují do objemnených mnohojaderných a epiteloidních buněk a oddělují tak patologické agens od okolních tkání [2]. Diferenciální diagnostika granulomatózního procesu je široká a zahrnuje infekce, vaskulitidy, imunologické poruchy a chemickou iritaci. Některé příčiny shrnuje tabulka (Tab. 1).
![Shrnutí některých příčin granulomatózních zánětů (upraveno dle James DG 2000) [2]
Tab. 1: Overview of some causes of granulomatous inflammation (adapted from James DG 2000) [2]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/86caf511f77a54f875c1ae8677689616.png)
Postižení hepatobiliárního traktu je ve většině případů součástí systémového postižení a projevu dané choroby, např. postižení jater u miliární tuberkulózy [3] nebo sarkoidózy [4]. Izolované postižení jater nebo žlučových cest je raritní a bývá zmiňováno na úrovni kazuistik obvykle ve spojení s tuberkulózou [5,6,7]. V případě tuberkulózy lze rozlišit tři typy postižení jater. První a nejčastější je difuzní postižení jater při miliární tuberkulóze, druhým typem je tzv. tuberkulózní hepatitida vznikající též ve spojení s plicním procesem. Třetí pak je lokalizované postižení jater, kde lze ještě rozlišit solitární či mnohočetné nodózní postižení, tuberkulom nebo jaterní absces [5,8]. Někteří autoři do této kategorie přidávají i tuberkulózní cholangoitidu [9].
Pacienti jsou obvykle vyšetřování pro bolesti břicha či pocity tlaku v pravém podžebří nejasné etiologie. Z dalších symptomů bývají popisovány opakované subfebrilie a febrilie s případnými rekurentními atakami akutní cholecystitidy, ikterus v případě útlakového postižení žlučových cest a ztráta váhy. Základní zobrazovací metodou je USG, která vysloví podezření na jaterní ložiska či tumor žlučníku. K detailnějšímu zobrazení pak slouží CT vyšetření, kde posoudíme i vztah k cévním a žlučovým strukturám. V případě ikteru je u pacientů možné doplnit MRCP či ERCP s případnou stentáží žlučových cest. Jedná-li se o pacienta s maligním onemocněním v anamnéze, pak je vhodné provedení PET/CT k posouzení viabilních nádorových ložisek a diseminace základního onemocnění extrahepatálně. Pokud to celkový stav pacienta a komorbidity dovolují, jsou pacienti indikováni k operačním výkonům – resekci jater či klasické cholecystektomii s resekcí lůžka žlučníku. Při lymfadenopatii nejasné etiologie výkon doplňujeme o lymfadenektomii. Výhodou je i využití odběru biopsie a jejího peroperačního vyšetření patologem, tak jako tomu bylo v případě první kazuistiky. Pokud pacient není únosný k operačnímu výkonu, je možné provedení biopsie jaterního ložiska pod CT kontrolou. Biopsie by neměla být prováděna u operabilních pacientů vzhledem k možnému riziku diseminace maligního onemocnění punkčním kanálem.
Diagnózu granulomatózního zánětu určuje patolog na základě nálezu v mikroskopickém obraze. Ze vzorku je nutné vyloučit maligní proces. U některých nálezů lze vyjádřit i podezření na vaskulitidu či primární biliární cirhózu [10]. V některých případech již samotný typ granulomu může nastínit typ onemocnění, ale v případě podezření na specifický proces je nutné vždy vyloučit infekční etiologii. To lze provést speciálními typy barvení, např. Ziehl-Nielson pro TBC či Grocottovo barvení při podezření na mykotickou příčinu zánětu. Nejcitlivější metodou k vyloučení infekční etiologie je PCR DNA izolované v našem případě z histologických vzorků [11]. Na druhou stranu některé nálezy lze na základě morfologie stěží diagnostikovat, a proto je potřeba, aby pacient podstoupil další vyšetření v režii specialisty [12] s doplněním odpovídajících imunologických a serologických vyšetření, především při podezření na vaskulitidu či imunologickou poruchu [10]. V případě, že je granulomatózní zánět spojen s hepatocelulárním postižením nebo s postižením duktů, může se jednat i o léky navozené jaterní poškození [12].
ZÁVĚR
Granulomatózní postižení jater se vyskytuje vzácně a v klinickém obraze obvykle imituje nádorové onemocnění, pro které je pacient indikován k operačnímu výkonu. Při odhalení granulomatózního zánětu v resekátech je nezbytné vyloučit v prvé řadě maligní a infekční etiologii. Pokud je podezření na jiné systémové onemocnění, je nezbytné pacienta odeslat k vyšetření a léčbě příslušným specialistou.
Poděkování
Podpořeno granty IGA MZ ČR 13326 a 14329. Studie byla financována z Národního programu udržitelnosti I (NPU I) č. LO1503 poskytovaného Ministerstvem školství, mládeže a tělovýchovy ČR.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Jan Brůha
Chirurgická klinika FN Plzeň
alej Svobody 80
304 60 Plzeň-Lochotín
e-mail: bruhaj@fnplzen.cz
Sources
1. Kumar V, Abbas A, Fausto N. Robbins basic pathology (8th ed.). Philadelphia, Saunders/ Elsevier 2007.
2. James DG. A clinicopathological classification of granulomatous disorders. Postgrad Med J 2000;76 : 457−65.
3. Saluja SS, Ray S, Pal S, et al. Hepatobiliary and pancreatic tuberculosis: a two decade experience. BMC Surg 2007;7 : 1−9.
4. Ufuk F, Herek D. CT of hepatic sarcoidosis: small nodular lesions simulating metastatic disease. Pol J Radiol 2015;7 : 945−54.
5. Třeška V, Hes O, Němcová J. Liver tuberculoma. Bratisl Lek Listy 2009;110 : 363−5.
6. Chong VH, Lim KS. Hepatobiliary tuberculosis. Singapore Med J 2010;51 : 744−51.
7. Shastri M, Kausadikar S, Jariwala J, et al. Isolated hepatic tuberculosis: An uncommon presentation of a common culprit. Australas Med J 2014;7 : 247−50.
8. Alvarez SZ. Hepatobiliary tuberculosis. J Gastroenterol Hepatol 1998;13 : 833−9.
9. Jain D, Aggarwal HK, Jain P, et al. Primary hepatic tuberculosis presenting as acute liver failure. Oxf Med Case Reports 2014; 9 : 153−5.
10. Lagana SM, Moreira RK, Lefkowitch JH. Hepatic granulomas: pathogenesis and differential diagnosis. Clin Liver Dis 2010;14 : 605−17.
11. Aubry MC. Necrotizing granulomatous inflammation: what does it mean if your special stains are negative? Mod Pathol 2012;25 : 31−8.
12. Lamps LW. Hepatic granulomas, with an emphasis on infectious causes. Adv Anat Pathol 2008;15 : 309−18.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2016 Issue 1
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
-
All articles in this issue
- Development of tracheal resection technique – our experience
- Short-term results of minimally invasive pectus excavatum repair in adult patients
- Transanal endoscopic microsurgery (TEM) − our experience
- Granulomatous inflammation in differential diagnosis of hepatobiliary malignancy
- Extragenital malignant Müllerian carcinosarcoma with invasion of inferior vena cava – a case report
- Existing laparoscopic simulators and their benefit for the surgeon
- Colorectal cancer in the elderly
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Granulomatous inflammation in differential diagnosis of hepatobiliary malignancy
- Transanal endoscopic microsurgery (TEM) − our experience
- Extragenital malignant Müllerian carcinosarcoma with invasion of inferior vena cava – a case report
- Development of tracheal resection technique – our experience
