Recidiva sarkomu retroperitonea
Recurrent retroperitoneal sarcoma
Retroperitoneal sarcomas are rare malignant neoplasms that are often diagnosed late because of their typical nonspecific symptomatology. Radical surgical resection, if possible given the local anatomical conditions, is the most important treatment modality. However, even if the surgery is feasible and successful, the prognosis of retroperitoneal sarcoma is not good. The most frequent type of recurrence is local recurrence, and radical surgical resection remains the most important treatment modality even in such cases.
Our study presents a case report of a patient with a retroperitoneal leiomyosarcoma that was radically (R0) removed. Two years later a local recurrence developed, which was eventually diagnosed by MRI. Again, radical (R0) surgical resection was approached (because of tumor invasion into inferior caval vein, the vein had to be partially resected as well and substituted with a vascular prosthesis).
The report describes a relatively typical case of retroperitoneal sarcoma, while pointing out the importance of timely diagnosis (which is definitely not easy to achieve) and especially of radical surgical treatment.
Key words:
retroperitoneal sarcoma − recurrence − surgery
Authors:
J. Dítě; J. Froněk
Authors‘ workplace:
Klinika transplantační chirurgie, Institut klinické a experimentální medicíny, přednosta: doc. MUDr. J. Froněk, PhD, FRCS
Published in:
Rozhl. Chir., 2016, roč. 95, č. 10, s. 371-374.
Category:
Case Report
Overview
Sarkomy retroperitonea jsou vzácné maligní nádory, které často pro své nespecifické symptomy dlouho unikají pozornosti. V léčbě stojí na prvním místě jejich radikální chirurgické odstranění, pokud je anatomické poměry umožňují. I přes radikální resekční výkon se však nejedná o onemocnění s dobrou prognózou, k recidivě onemocnění dochází nejčastěji v místě chirurgického výkonu. I v případě lokální recidivy je pro prognózu pacienta nejdůležitější opětovná radikální resekce ložiska.
Zde prezentujeme kazuistiku z našeho pracoviště, kdy po radikální R0 resekci leiomyosarkomu retroperitonea po dvou letech dochází k lokální recidivě onemocnění, která byla diagnostikována za pomoci magnetické rezonance a opět radikálně chirurgicky vyřešena (za cenu resekce a náhrady části vena cava inferior).
Kazuistika popisuje relativně typický případ retroperitoneálního sarkomu, přičemž zdůrazňuje význam včasného určení diagnózy a zejména radikální chirurgické léčby.
Klíčová slova:
retroperitoneální sarkom − recidiva − operace
Úvod
Sarkomy retroperitonea jsou vzácné maligní nádory pocházející z měkkých mezenchymových tkání (sarkomy měkkých tkání tvoří 1 % z celkového počtu diagnostikovaných solidních maligních tumorů, z toho nejčastější lokalizací jsou končetiny (50 %), retroperitoneální sarkomy tvoří 10−15 % [5,6,7]). Nejčastější tři typy sarkomu v této lokalizaci jsou liposarkom (41 %), leiomyosarkom (28 %) a maligní histiocytom (7 %) [2]. Vzhledem k jejich lokalizaci a obvykle nespecifickým symptomům (bolesti břicha, pocit plnosti, obstrukce trávicího traktu) často dlouho unikají úspěšné diagnostice a T1 tumory (do 5 cm) jsou diagnostikovány spíše vzácně [1,2,3,4]. V léčbě hraje nejdůležitější roli radikální chirurgické odstranění masy tumoru, pokud je možné [1,2,14,15]. Radikální resekce dává naději na kompletní odstranění tumoru nebo alespoň na významné oddálení rozvoje onemocnění, její nemožnost naopak představuje zásadní negativní prognostický faktor [8,14,15]. I po resekci ložiska jsou zejména lokální recidivy onemocnění časté (přes 70 %) [2,9] a i v případě lokálních recidiv je pro prognózu pacienta nejdůležitější včasná radikální resekce ložiska [2].
Kazuistika
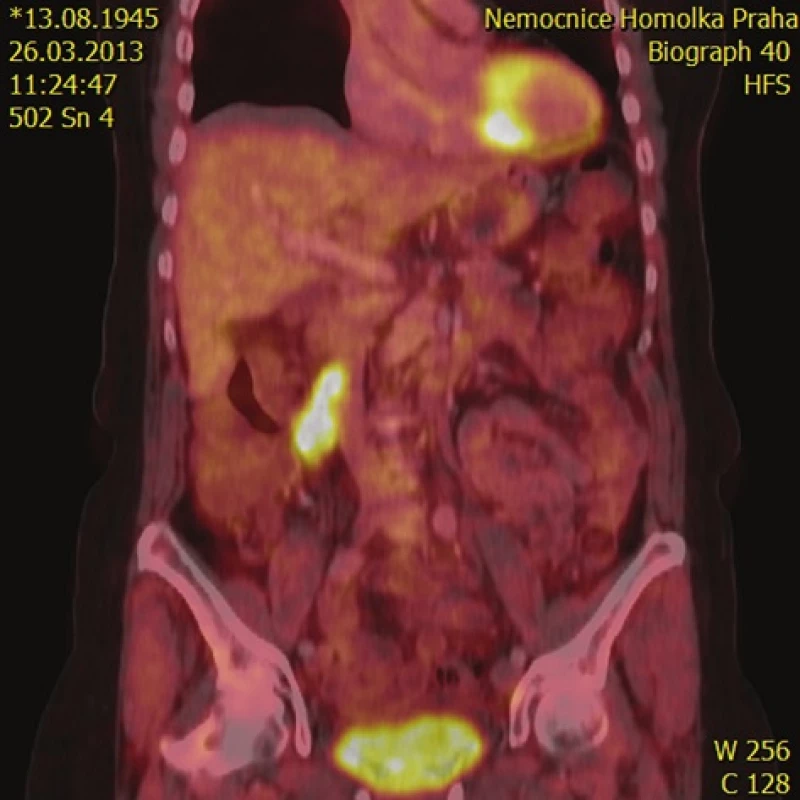
Pacientka (ročník 1945, bez významných komorbidit) byla vyšetřována pro několik měsíců trvající dyskomfort a bolesti břicha s následným nálezem tumoru retroperitonea. 16. 5. 2013 prodělala na naší klinice resekci tumoru o velikosti 7x3x3 cm, dle PET-CT lokalizovaného mezi duodenem a vena cava inferior a bez známek generalizace (Obr. 1). Dle histopatologického vyšetření se jednalo o konvenční leiomyosarkom G2 T2bN0 s negativním resekčním okrajem. Pacientka byla po nekomplikovaném pooperačním průběhu propuštěna 6. pooperační den do domácí péče. Adjuvantní chemoterapie nebyla indikována.
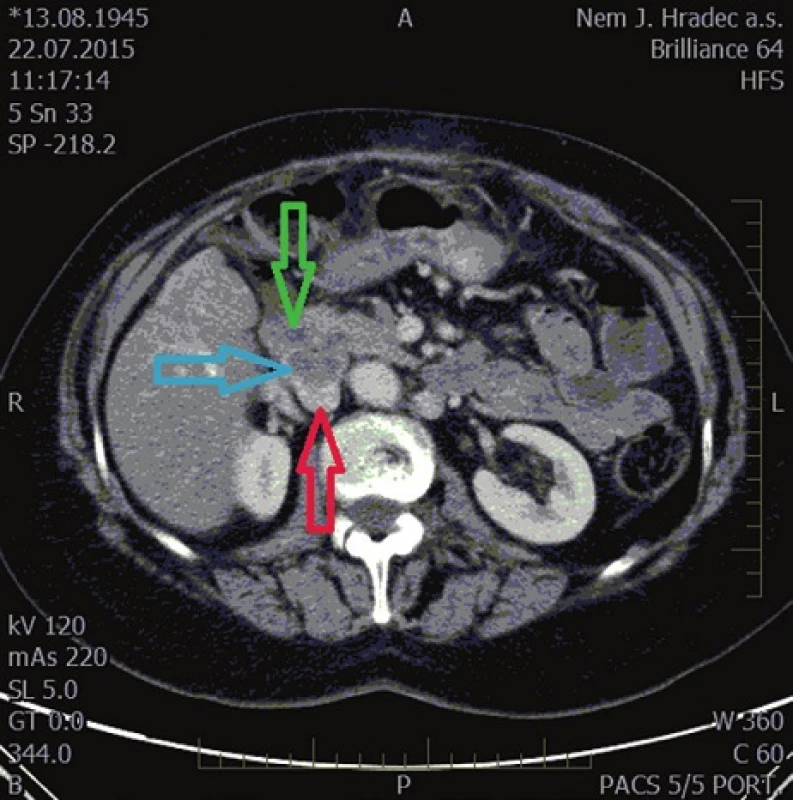
Pacientka byla nadále dispenzarizována s pravidelnými zobrazovacími vyšetřeními bez známek recidivy onemocnění. Od konce roku 2014 si však stěžovala na kolikovité bolesti v pravém hypogastriu bez souvislosti s konzumací jídla (v rámci primárního výkonu provedena i cholecystektomie). Byla opakovaně provedena zobrazovací vyšetření včetně opakované CT enterografie (duben 2015, červenec 2015 – Obr. 2), gastroskopie – vše bez nálezu recidivy. Vzhledem k pokračujícímu nárůstu intenzity bolesti byla pacientce doporučena návštěva neurologické, urologické ambulance i dispenzarizace v ambulanci bolesti a provedení kolonoskopie.
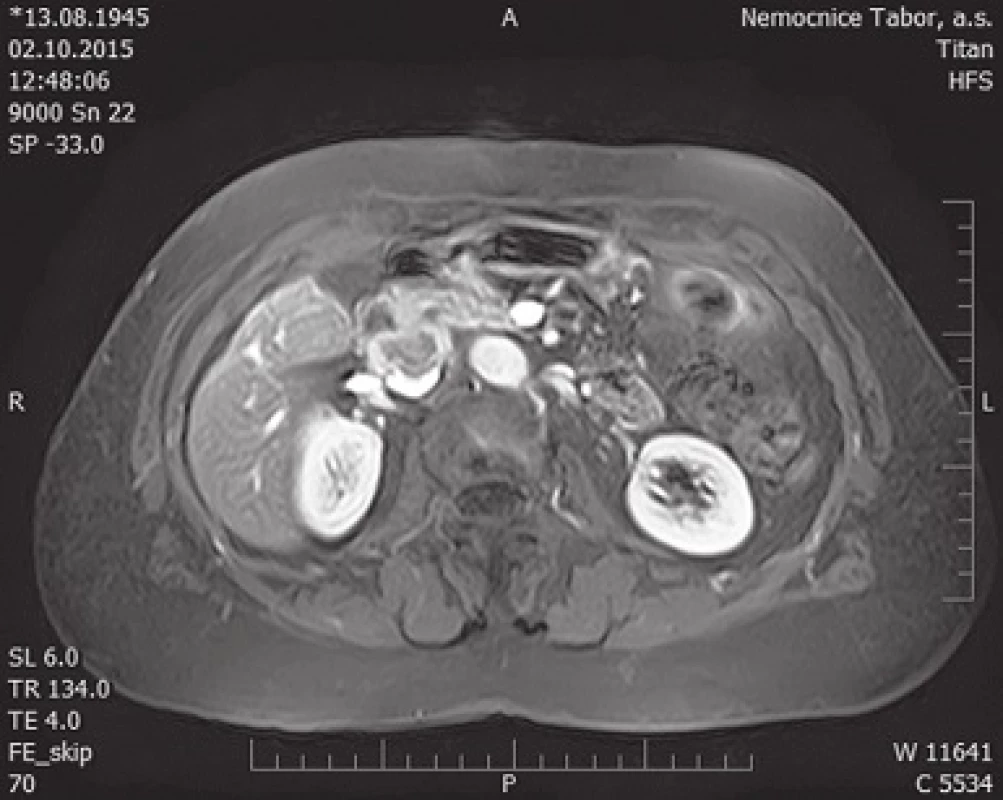
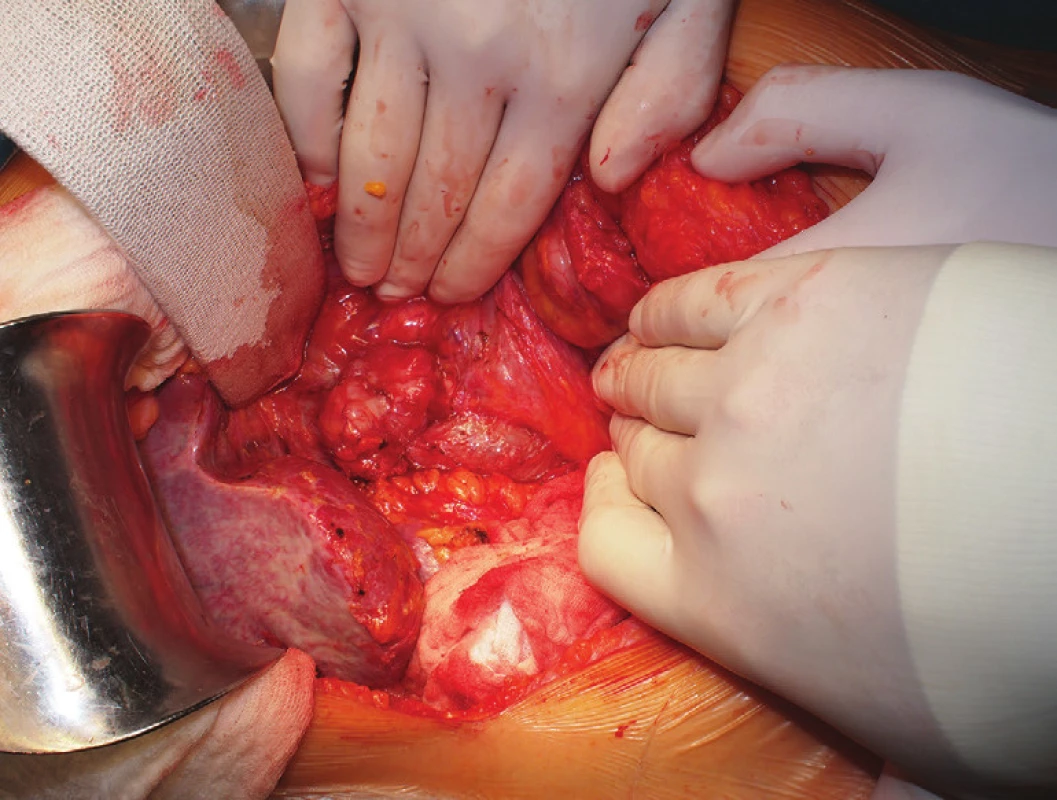
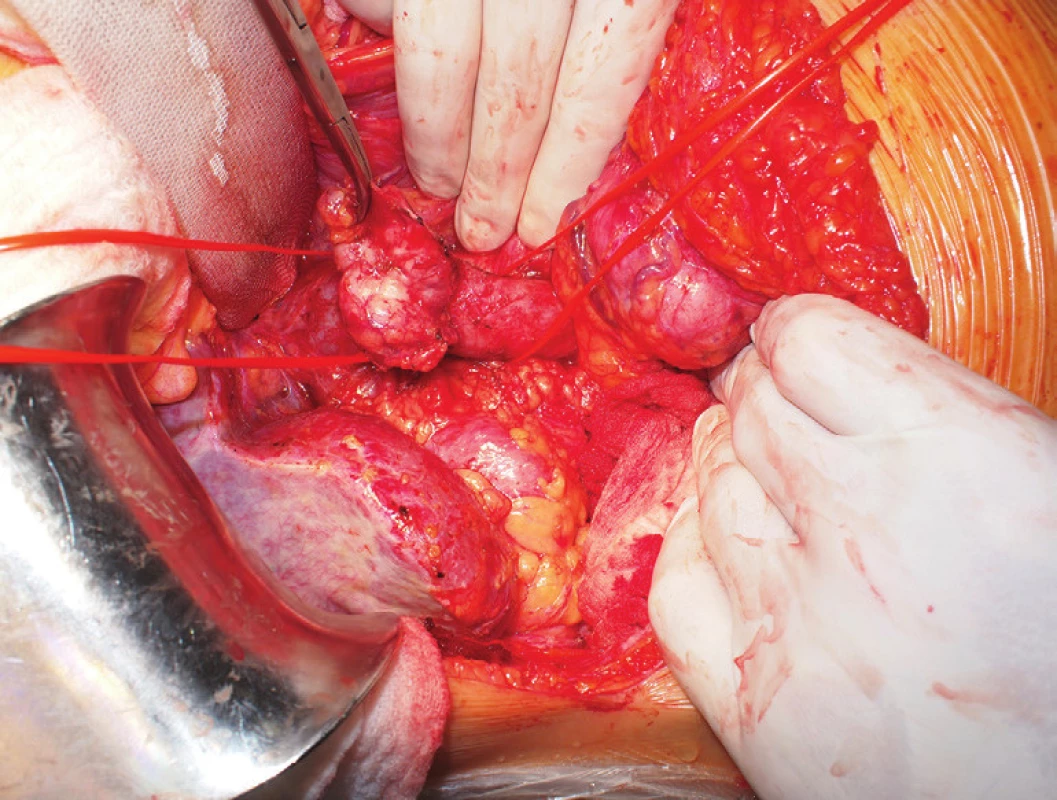
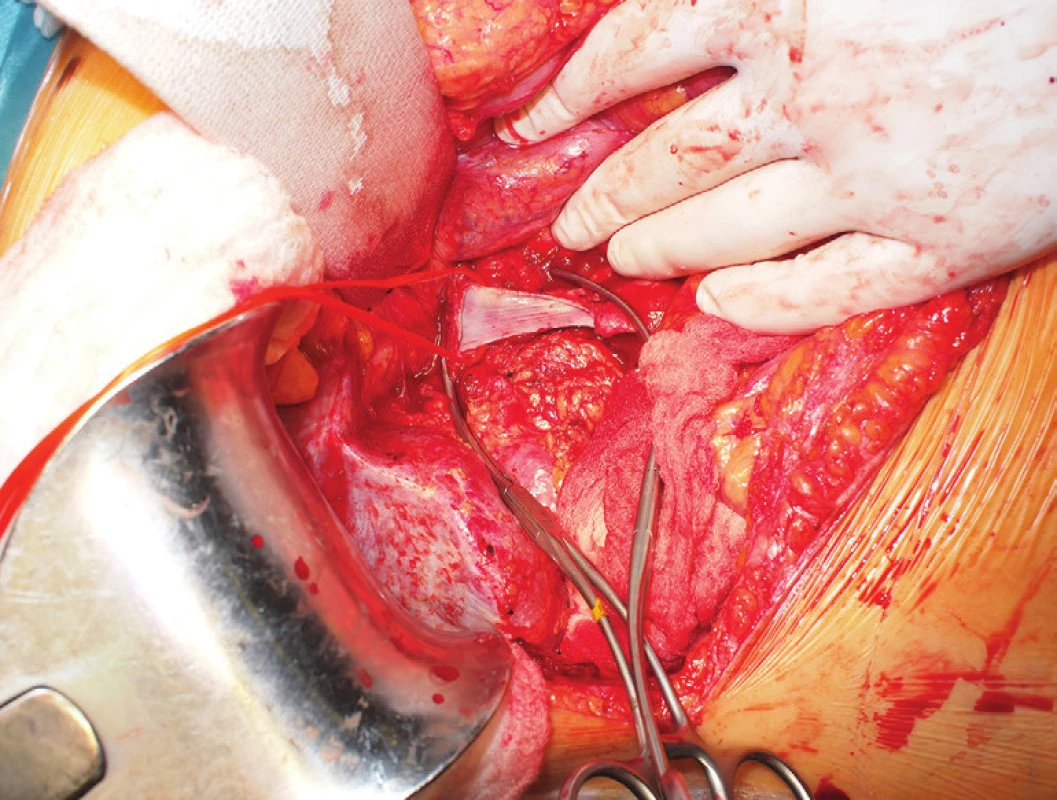
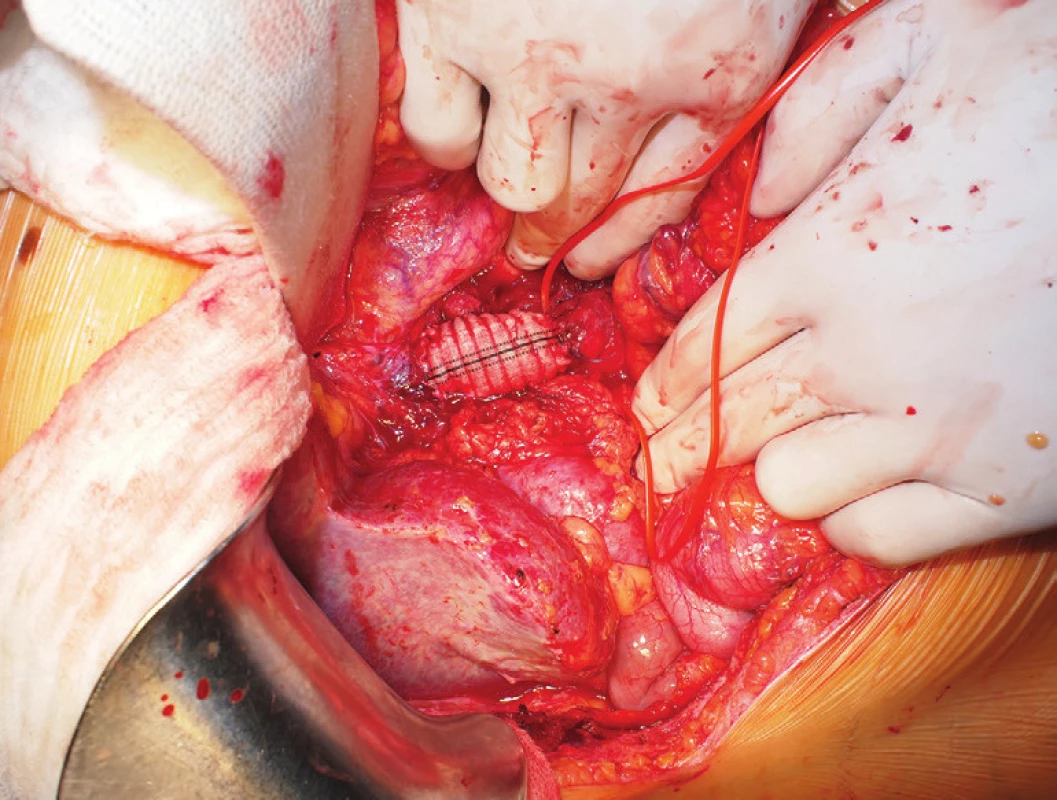
V listopadu 2015 pro pokračující obtíže pacientka absolvovala vyšetření břicha magnetickou rezonancí, kde byla zachycena expanze mezi dudenem a vena cava inferior v místě původního výkonu (Obr. 3). Při zpětném přehodnocení snímku CT enterografie z července 2015 se znalostí nálezu magnetické rezonance byl tumor patrný již na tomto snímku. 24. 11. 2015 byla provedena resekce tohoto 4x3x3 cm velkého ložiska (velmi pravděpodobně lokální recidivy původního onemocnění). Během výkonu se podařilo tumor oddělit od okolních struktur kromě vena cava inferior, do které přímo vrůstal, proto byla s jeho resekcí zároveň provedena i resekce přední stěny vena cava inferior, kterou jsme následně nahradili protézou (Obr. 4, 5, 6, 7). Pooperační průběh byl nekomplikovaný kromě výraznější lymfatické sekrece do dutiny břišní, která byla zvládnuta nasazením diety s omezením tuků. Pacientka byla propuštěna do domácí péče 6. pooperační den.
Diskuze
Retroperitoneální sarkom představuje onemocnění s nepříznivou prognózou, kdy hlavním prognostickým faktorem je kromě přítomnosti metastáz schopnost chirurga dosáhnout kompletní R0 resekce ložiska [2,10,14,15]. Souhrnná pětiletá doba přežití je 36 % a desetiletá 14 %. U pacientů, kterým bylo ložisko kompletně odstraněno, je pětiletá doba přežití 55 % a desetiletá 22 % [10]. Možnosti jiných léčebných modalit jsou omezené, přínos neoadjuvantní radioterapie nebyl prokázán [11], adjuvantní radioterapie vykazuje velké množství nežádoucích účinků pro pooperační dislokaci břišních orgánů do lůžka po resekci tumoru, kde dochází k jejich poškození zářením [2]. Efektivita adjuvantní chemoterapie je rovněž diskutabilní, dle metaanalýzy Sarcoma Meta-analysis Collaboration [12] oddaluje recidivu onemocnění v průměru pouze o 10 %. K recidivám po operačním výkonu dochází nejčastěji v místě operačního výkonu [2,3,4,15] a i zde platí, že kompletní a radikální resekce tumoru je pro prognózu pacienta nejdůležitější. Studie Outcome and prognosis in retroperitoneal soft tissue sarcoma [10] poukazuje na fakt, že v průběhu onemocnění je udržení lokální kontroly v místě primárního ložiska zcela klíčové a neúspěch v tomto ohledu představuje nejčastější příčinu selhání léčby jako takové [10].
Vzhledem k velkému významu kompletní resekce tumoru je důležité zaprvé operovat včas, tedy v době, kdy je tumor ještě resekabilní. V tomto bodě nám situaci do velké míry komplikuje obtížná diagnostika retroperitoneálních sarkomů, které mohou dlouhou dobu nerušeně růst v retroperitoneálním prostoru, než se projeví (a i jejich symptomatologie je obvykle velmi nespecifická – břišní dyskomfort, bolesti břicha), jak bylo řečeno v úvodu článku. Zůstává nám tedy zodpovědné řešení situace po diagnostikování tumoru, kdy by mělo dojít v zájmu co nejvyšší pravděpodobnosti kompletní resekability nádoru k operačnímu výkonu bez zbytečné prodlevy a zároveň na pracovišti, které má zkušenosti s tumory retroperitonea a je schopno provést i rozsáhlý výkon s resekcí většího počtu orgánů včetně resekce a náhrady velkých cév [13].
Dále je zřejmá nutnost pacienty po resekci retroperitoneálního sarkomu dispenzarizovat a pečlivě pátrat po možné recidivě zejména v místě primárního výkonu, v případě recidivy potom vyhodnotit resekabilitu tumoru a případně provést reoperaci s cílem jeho úplného odstranění.
Naše kazuistika ukazuje typický záchyt sarkomu retroperitonea, který již v době diagnózy dosahoval velikosti 7 cm (T2). I přes první radikální výkon došlo k lokální recidivě, což je v případě retroperitoneálních sarkomů rovněž častý průběh [2,9]. Pozitivy tohoto případu jsou jistě dvě operace, které byly úspěšné z hlediska radikality (R0 resekce) i přes invazi do vena cava inferior a obecně ztížené podmínky při výkonu v již operovaném terénu v případě recidivy. Možným negativem a poučením může být pozdější diagnostika recidivy. Při recidivě měla pacientka klinické obtíže trvající více než rok a provedená vyšetření včetně CT enterografie nebyla dost senzitivní pro její záchyt, i když zpětně při znalosti přesného umístění tumoru je dohledatelný již na CT z července 2015. Až při pokračujících obtížích byla i přes negativitu předchozích vyšetření indikována magnetická rezonance, která tumor verifikovala, a byla tak podkladem k reoperaci.
Závěr
V kazuistice popisujeme typický průběh onemocnění, kdy včasnou diagnózu retroperitoneálního sarkomu komplikuje nespecifická symptomatologie a horší dostupnost retroperitoneálního prostoru pro standardní vyšetřovací metody. Léčba byla v první řadě chirurgická s (úspěšnou) snahou o radikální R0 výkon – jak u primárního tumoru, tak u jeho lokální recidivy, přičemž i tendence k lokálním recidivám je pro toto onemocnění typická.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Jakub Dítě
Švehlova 3333/17
106 00, Praha 10
e-mail: jakub.dite@gmail.com
Sources
1. Papanicolaou N, Yoder IC, Lee MJ. Primary retroperitoneal neoplasms: How close can we come in making the correct diagnosis. Urol Radiol 1992;14 : 221−8.
2. Windham TC, Pisters PWT. Cancer Control 2005;12 : 36–43.
3. Ferrario T, Karakousis CP. Retroperitoneal sarcomas: grade and survival. Arch Surg 2003;138 : 248.
4. Hassan I, Park SZ, Donohue JH, et al. Operative management of primary retroperitoneal sarcomas: a reappraisal of an institutional experience. Ann Surg 2004;239 : 244–50.
5. Liles JS, Tzeng CW, Short JJ, et al. Retroperitoneal and intra-abdominal sarcoma. Curr Probl Surg. 2009;46 : 445−503.
6. Jemal A, Tiwari RC, Murray T, et al. Cancer statistics 2004. CA Cancer J Clin 2004;54 : 8−29.
7. Pisters PW. Soft tissue sarcoma. In: Norton JA, Bollinger RR, Chang AE, et al, eds. Surgery: Basic Science and Clinical Evidence. New York, Springer 2001.
8. Singer S, Antonescu CR, Riedel E, et al. Histologic subtype and margin of resection predict pattern of recurrence and survival for retroperitoneal liposarcoma. Ann Surg 2003;238 : 358−370; discussion 370−1.
9. Windham TC, Pearson AS, Skibber JM, et al. Significance and management of local recurrences and limitemetastatic disease in the abdomen. Surg Clin North Am 200;80 : 761−74.
10. Catton CN, O‘Sullivan B, Kotwall C, et al. Outcome and prognosis in retroperitoneal soft tissue sarcoma. International Journal of Radiation OncologyBiologyPhysics. 1994;29 : 1005−10.
11. Choi AH, Barnholtz-Sloan JS, Kim JA. Effect of radiation therapy on survival in surgically resected retroperitoneal sarcoma: a propensity score-adjusted SEER analysis. Ann Oncol 2012;23 : 2449−57.
12. Adjuvant chemotherapy for localised resectable soft-tissue sarcoma of adults: meta-analysis of individual data. Sarcoma Meta-analysis Collaboration. Lancet 1997;350 : 1647−54.
13. Toulmonde M, Bonvalot S, Meeus P, et al. Retroperitoneal sarcomas: patterns of care at diagnosis, prognostic factors and focus on main histological subtypes: a multicenter analysis of the French Sarcoma Group. Ann Oncol. 2014;25 : 735−42.
14. Brodak M, Spacek J, Pacovsky J, et al. Multidisciplinary approach as the optimum for surgical treatment of retroperitoneal sarcomas in women. Eur J Gynaecol Oncol 2013;34 : 234−7.
15. Pohnan R, Ryska M, Kucera M, et al. Rare cases of extensive retroperitoneal liposarcomas. Rozhl Chir 2008;87 : 364−6.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2016 Issue 10
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole vs. Tramadol in Postoperative Analgesia
- Spasmolytic Effect of Metamizole
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
-
All articles in this issue
- Totální pankreatektomie u maligního onemocnění slinivky břišní − od historie k dnešku
- Jaterní metastázy maligního melanomu – mají resekce nebo radiofrekvenční ablace smysl?
- Fluorescenční angiografie v detekci kvality perfuze anastomózy u resekce sigmoidea a rekta – zhodnocení průběžných výsledků
- Kompletní mezokolická excize u pravostranné hemikolektomie
- Myxofibrosarkom dutiny břišní
- Perforovaná divertikulitída jejuna
- Recidiva sarkomu retroperitonea
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Myxofibrosarkom dutiny břišní
- Totální pankreatektomie u maligního onemocnění slinivky břišní − od historie k dnešku
- Kompletní mezokolická excize u pravostranné hemikolektomie
- Jaterní metastázy maligního melanomu – mají resekce nebo radiofrekvenční ablace smysl?
