Operačná verzus neoperačná liečba 3 a 4-časťových zlomenín proximálneho humeru
Surgical versus non-surgical treatment for 3 - and 4-part proximal humerus fractures
Introduction:
Proximal humerus fractures account for about 4−5% of all fractures. Treatment of 3 - and 4-part fractures is difficult, and the optimal treatment option remains controversial. The aim of the study was to compare surgical and non-surgical treatments of 3 - and 4-part fractures of the proximal humerus in adults.
Method:
A prospective study of surgical and non-surgical treatments of 3 - and 4-part fractures of the proximal humerus was conducted at the 2nd Department of Orthopedics and Traumatology, University Hospital Bratislava, from September 2010 until September 2013. Patients included in the study were compliant adults patients with 3 - and 4-part proximal humerus fractures Neer type IV, V and VI. Twenty patients were treated surgically. The group included 13 women (65%) and 7 men (35%). Mean age was 60.9±7.67 (52–80) years. Angle-stable plates (Philos, Synthes) and intramedullary nails (Multilock, Synthes) were used.
The non-surgical group included 19 patients, consisting of 12 (63.2%) women and 7 (36.8%) men. Mean age of both sexes was 66.3±9.5 (52−88) years. Gilchrist bandage was applied for the maximum of 3 weeks. All patients were evaluated at 12 months from treatment using the Constant-Murley scoring system and the Oxford Shoulder Score. Treatment complications were evaluated as a secondary step.
Results:
The mean individual relative Constant-Murley score was 57.8±23.5% (11−88%) in the surgical group. The mean Oxford Shoulder score was 34.8±10.6 (10−46) points. Complications were recorded in 12 patients (60%). In the non-surgical group, the mean individual relative Constant-Murley score at 12 months from injury was 60.9±20.9% (16−90%). The mean Oxford Shoulder score was 36.1±8.9 (15−48) points. Complications were recorded in 4 patients (21.1%).
Conclusions:
In this study, surgical treatment patients with displaced 3 - and 4-part proximal humerus fractures, mostly treated by angle-stable plates, showed a number of complications. Poor functional results of the surgical group were comparable to those of the non-surgical group. The indication for surgery, patient selection, type of surgery, surgical experience and subsequent rehabilitation should be carefully assessed for better results.
Key words:
proximal humerus fracture − surgical treatment − non-surgical treatment − 3 - and 4-part fractures
:
M. Kilian 1; R. Zamborský 2; I. Chandoga 1; M. Budaj 3; S. Vajczikova 1
:
II. Ortopedicko-traumatologická klinika, UN sv. Cyrila a Metoda a Univerzita Komenského v Bratislave
prednosta: doc. MUDr. S. Vajcziková, PhD
1; Klinika úrazovej chirurgie, UN L. Dérera a Univerzita Komenského a Slovenská Zdravotnícka Univerzita v Bratislave
prednosta: prof. MUDr. P. Šimko, CSc
2; Oddelenie centrálneho príjmu, Nemocnica sv. Cyrila a Metoda a Univerzita Komenského v Bratislave
primár: MUDr. D. Holas
3
:
Rozhl. Chir., 2016, roč. 95, č. 2, s. 60-68.
:
Original articles
Úvod:
Zlomeniny proximálneho humeru predstavujú asi 4−5 % zo všetkých zlomenín. Terapia dislokovaných 3 - a 4-časťových zlomenín je náročná a optimálna liečebná metóda je diskutabilná. Cieľom práce bolo porovnanie operačnej a neoperačnej terapie 3 - a 4-časťových zlomenín proximálneho humeru u dospelých pacientov.
Metoda:
Od septembra 2010 do septembra 2013 sme na II. Ortopedicko-traumatologickej klinike Univerzitnej nemocnice Bratislava prospektívne vyhodnocovali operačnú verzus neoperačnú liečbu 3 - a 4-časťových zlomenín proximálneho humeru. Pacienti zaradení do štúdie boli dospelí pacienti s 3 - a 4-časťovými zlomeninami proximálneho humeru typu Neer IV, V a VI. V operačnej skupine bolo spolu 20 pacientov liečených pomocou uhlovo-stabilných dláh (Philos, Synthes) a intramedulárnych klincov (Multilock, Synthes). Skupinu tvorilo 13 žien (65 %) a 7 mužov (35 %). Priemerný vek bol 60,9±7,67 (52–80) rokov. Konzervatívna skupina obsahovala 19 pacientov. Dvanásť žien (63,2 %) a sedem mužov (36,8 %). Priemerný vek bol 65,1±9,4 (52−88) rokov. Poranená končatina sa fixovala použitím Gilchristovej bandáže na maximálne 3 týždne. Všetci pacienti boli hodnotení po 12 mesiacoch použitím skórovacieho systému podľa Constant - Murleyho a Oxford Shoulder Score. Druhotne boli hodnotené komplikácie liečby.
Výsledky:
Relatívne individuálne Constant-Murley Score v celej skupine liečenej operačne bolo priemerne 57,8±23,5 % (11−88 %). Oxford Shoulder Score priemerne 34,8±10,6 (10−46) bodov. Komplikácie boli zaznamenané u 12 pacientov (60 %). V skupine konzervatívnej bolo relatívne individuálne Constant-Murley Score po12 mesiacoch po úraze priemerne 60,9±20,9 % (16−90 %). Oxford Shoulder Score bolo priemerne 36,1±8,9 (15−48) bodov. Komplikácie boli prítomné u 4 pacientov (21,1 %).
Záver:
V tejto štúdii dislokovaných 3 - a 4-časťových zlomenín proximálneho humeru bola operačná skupina pacientov, liečená zväčša použitím uhlovo-stabilných dláh, spojená so značným počtom komplikácií. Horšie funkčné výsledky operačnej skupiny boli porovnateľné s výsledkami skupiny neoperačnej. Pre dosiahnutie lepších výsledkov by sa starostlivo mala posudzovať indikácia operácie, výber pacienta, metóda operácie, operačné skúsenosti ako aj následná rehabilitácia.
Kľúčové slová:
zlomenina proximálneho humeru − operačná liečba − konzervatívna liečba − 3 - a 4-časťové zlomeniny
Úvod
Zlomeniny proximálneho humeru predstavujú asi 4 až 5 % zo všetkých zlomenín [1,2]. Viaceré nedávne štúdie zaznamenali nárast incidencie [3,4]. Ženy sú postihnuté trikrát viac ako muži. Liečba dislokovaných zlomenín je prevažne operačná pričom terapia 3 - a 4-časťových zlomenín je často náročná. Za hlavný indikátor zlého funkčného výsledku sa považuje vysoký vek postihnutého [5]. Chirurgické možnosti terapie sú široké. Rozvojom uhlovo stabilných implantátov došlo k zvýšeniu počtu indikácii operačnej liečby hlavne u starších pacientov s osteoporózou [6,7]. Na druhej strane je v súčasnosti aj konzervatívna liečba týchto viac-časťových zlomenín jednou z možností [8]. Cieľom tejto štúdie bolo prospektívne sledovanie pacientov s 3 - a 4-časťovými zlomeninami proximálneho humeru, ktorí podstúpili chirurgickú liečbu a porovnanie ich výsledkov s kontrolnou skupinou 3 - a 4-časťových zlomenín liečených konzervatívne.
Metoda
Súbor pacientov
Od 1.9.2010 do 1.9.2013 sa prospektívne sledovali a vyhodnocovali pacienti s 3 - a 4-časťovými zlomeninami proximálneho humeru typu Neer IV, V a VI ošetrenými v Nemocnici sv. Cyrila a Metoda na II. Ortopedicko-traumatologickej klinike v Bratislave. Definitívne sa sledovalo 39 pacientov. Sledovali sa dospelí pacienti oboch pohlaví, ktorí nikdy predtým neutrpeli úraz ramena (ani úraz ramena druhej strany). Sledovali sa základné demografické údaje, príčiny úrazu, typ zlomeniny, výsledky liečby a komplikácie. Typ zlomeniny sa hodnotil iniciálne vždy 2 základnými projekciami (pravou AP projekciou, transskapulárnou Y projekciou) a dodatočnou axilárnou projekciou vo wheelchair modifikácii ak to stav pacienta dovolil. Pri nejasnostiach röntgenovej dokumentácie sa doplnilo vyšetrenie počítačovou tomografiou (CT) aj s 3D rekonštrukciou. Na základe rádiologických vyšetrení sa určili 3 - a 4-časťové zlomeniny typu Neer IV, V a VI v klasifikácii podľa Neera (dislokácia viac ako 1 cm a angulácia viac ako 45˚). Hodnotenie vykonali vždy dvaja chirurgovia.
K operačnému riešeniu sa indikovalo celkom 20 pacientov, ktorým to dovoľoval celkový zdravotný stav a ktorí s operáciou súhlasili. V 18 prípadoch (90 %) sa použila uhlovo stabilná dlaha (LCP-3.5, PHILOS - Synthes) (Obr. 1) a dva krát (10 %) intramedulárna fixácia pomocou antegrádne zavedeného klinca (MultiLock Humeral Nail - Synthes) (Obr. 2.). Ženy predstavovali skupinu 13 (65 %) a muži 7 (35 %) pacientov. Priemerný vek bol 60,9±7,67 (52–80) rokov. Priemerný vek žien bol 63,3±7,3 (55−80) a mužov 56,6±6,8 (52−71) rokov. Najčastejšou príčinou bol obyčajný pád (pád z vlastnej výšky) a predstavoval skupinu 13 (65 %) pacientov. Pád z výšky (z lešenia) bol zaznamenaný v 1 (5 %) prípade, pád pri športe v 4 (20 %) prípadoch (z bicykla v 1 prípade, pád pri lyžovačke v 3 prípadoch), autonehoda v 1 (5 %) prípade a v 1 (5 %) prípade bola zlomenina spôsobená epileptickým záchvatom. Poranenie pravej končatiny sa vyskytlo v 13 (65 %) a poranenie ľavej v 7 (35 %) prípadoch. Dominantná končatina bola poranená 16 (80 %) a nedominantná 4 (20 %) krát. Troj-časťové zlomeniny typu Neer IV boli prítomné v 10 (50 %) prípadoch, troj-časťové Neer V v 1 (5 %) prípade, troj-časťové Neer VI s prednou luxáciou v 1 (5 %) prípade, štvor-časťové v 6 (30 %) prípadoch, štvor-časťové Neer VI s prednou luxáciou v 1 (5 %) prípade a štvor-časťové Neer VI so zadnou luxáciou v 1 (5 %) prípade. Všetci pacienti boli operovaní v – beach chair – polohe. Pri použití uhlovo stabilných dláh sa vždy použil deltopektorálny prístup a najkratšia verzia dlahy. Pri použití antegrádne zavedených klincov sa vždy použil anterolaterálny prístup. Na operačnom riešení sa podieľalo celkovo 7 chirurgov. Pooperačne sa horná končatina až do extrakcie stehov fixovala v Gilchristovej ortéze. Po extrakcii stehov sa pacienti indikovali k ambulantnej rehabilitácii v našej nemocnici. Pasívna rehabilitácia a pendulujúce pohyby sa začali od 3−5 pooperačného dňa. Aktívne pohyby v ramennom kĺbe sa indikovali po 2−3 týždňoch od operácie. Rehabilitácia pod dohľadom fyzioterapeuta trvala do 3 mesiacov od operácie. Následne boli pacienti poučení o ďalšom domácom individuálnom rehabilitačnom režime počas ďalších 9 mesiacov. Pacienti sa kontrolovali o 10−14 dní, 6 týždňov, 3 mesiace, 6 mesiacov, 12 mesiacov po operácii a kedykoľvek podľa potreby.
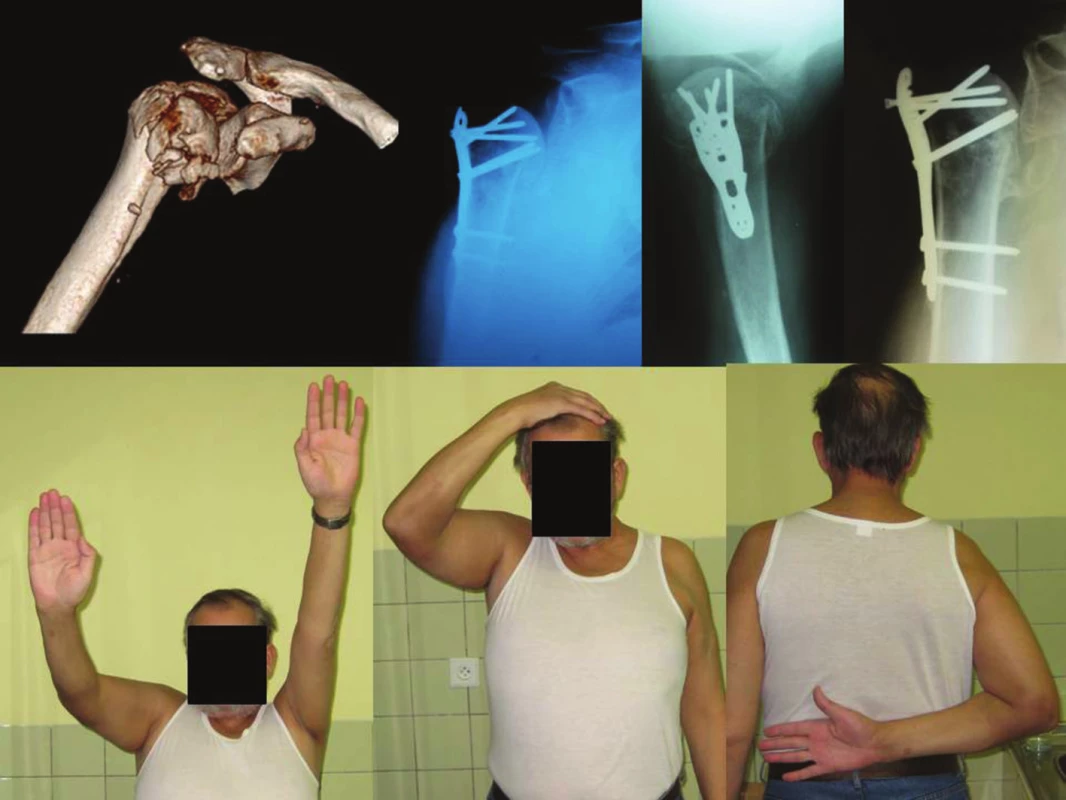
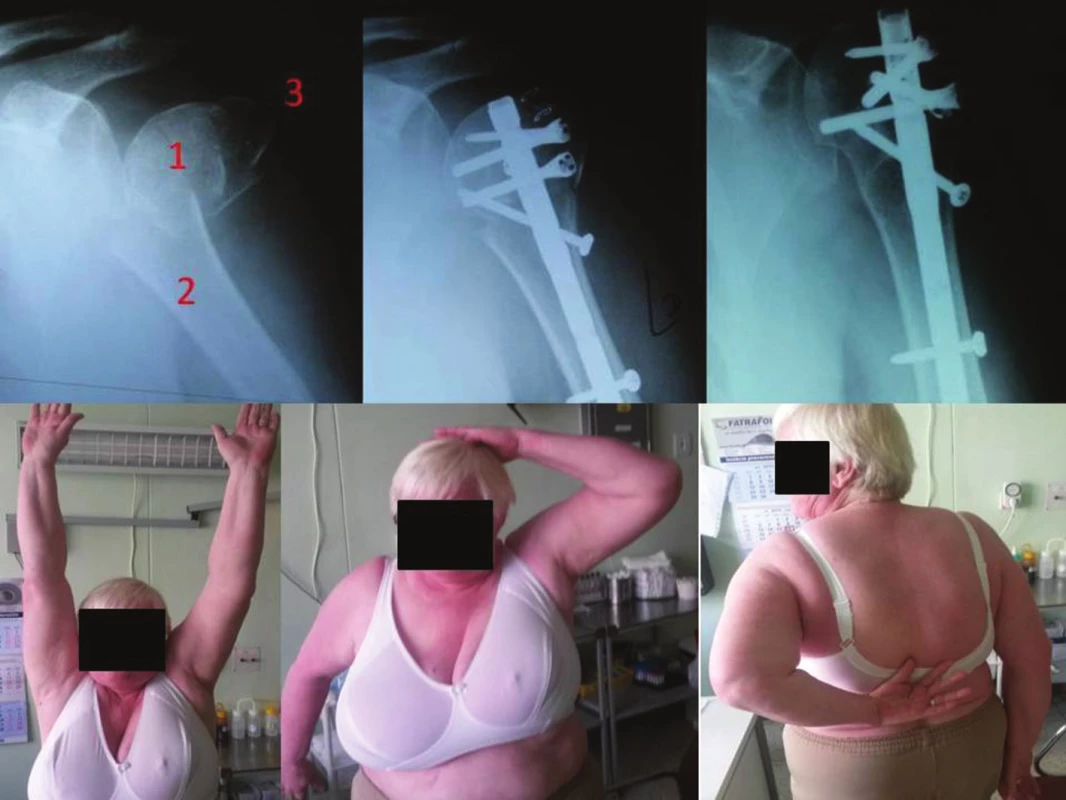
Pacienti, ktorí odmietli chirurgickú terapiu (ale súhlasili s navrhovanou konzervatívnou liečbou) a tí, u ktorých celkový zdravotný stav nedovolil operačné liečenie ale boli schopní absolvovať navrhovanú konzervatívnu liečbu v celom rozsahu, boli so súhlasom liečení konzervatívne. Do konzervatívnej skupiny bolo zaradených celkovo 19 pacientov s 3 - a 4-časťovými zlomeninami proximálneho humeru typu Neer IV a Neer V. Zlomeniny typu Neer VI s luxáciou boli primárne indikované k operačnému riešeniu. Ženy predstavovali skupinu 12 (63,2 %) pacientov a muži 7 (36,8 %) pacientov. Priemerný vek oboch pohlaví bol 65,1±9,4 (52−88) rokov. Priemerný vek žien bol 66,9±10,4 (54−88) a priemerný vek mužov 61,9±7,3 (52−70) rokov. Najčastejšou príčinou bol obyčajný, nízko-energetický pád a predstavoval skupinu 15 (78,9 %) pacientov. Pád z výšky (z pracovného valca) bol zaznamenaný v 1 (5,3 %) prípade, pád na lyžiach v 2 (10,5 %) prípadoch a napadnutie v 1 (5,3 %) prípade. Poranenie pravej končatiny sa vyskytlo v 11 (57,9 %) a poranenie ľavej končatiny v 8 (42,1 %) prípadoch. Dominantná končatina bola poranená 12 krát a nedominantná 7 krát. Troj-časťové zlomeniny typu Neer IV (Obr. 3) boli prítomné v 13 (68,4 %) prípadoch, troj-časťové Neer V v 1 (5,3 %) prípade a štvor-časťové v 5 (26,3 %) prípadoch. Pri konzervatívnom postupe sa rameno a celá horná končatina štandardne fixovala 3 bodovou fixáciou (Gilchristovou ortézou) hneď po úraze na maximálne 3 týždňe. Od 3 týždňov do 5−6 týždňa boli pacienti inštruovaní o nutnosti pasívnych a pendulujúcich pohybov v ramene. Po tejto dobe sa indikovali k aktívnej ambulantnej rehabilitácii podobne ako pacienti liečení chirurgicky.
Do sledovania operačnej a konzervatívnej skupiny neboli zaradení pacienti s poranením postihnutého ramena v minulosti, s otvorenou zlomeninou proximálneho humeru, s akýmkoľvek významným združeným poranením na postihnutej končatine (významná kostná, cievna, nervová, svalovo-šľachová lézia), zlomeniny proximálneho humeru v dôsledku nádorového procesu, infekcie, pacienti polytraumatizovaní, dementní, alkoholici, drogovo závislí a nespolupracujúci.
Konečné výsledky boli hodnotené 12 mesiacov po chirurgickej a konzervatívnej liečbe. Primárnym cieľom bolo hodnotenie funkčného stavu pomocou skórovacieho systému podľa Constanta-Murleyho s následným porovnaním neporanenej končatiny a výpočtom individuálneho relatívneho Constant Score (CSindiv) [9]. Hodnotila sa bolestivosť a zhoršenie aktivít denného života pomocou skórovacieho dotazníka Oxford Shoulder Score. Sekundárne sa hodnotili komplikácie liečby.
Sledované skupiny boli vzájomne porovnané nepárovým Studentovým T testom a Fisherovým exaktným testom. Testovanie bolo robené na hladine významnosti alfa rovnej 0,05. Na štatistické vyhodnotenie a interpretáciu výsledkov boli použité štatistické programy: Microsoft Excel 2007 a StatsDirect verzia 2.8.0.
Výsledky
Výsledky operačnej skupiny
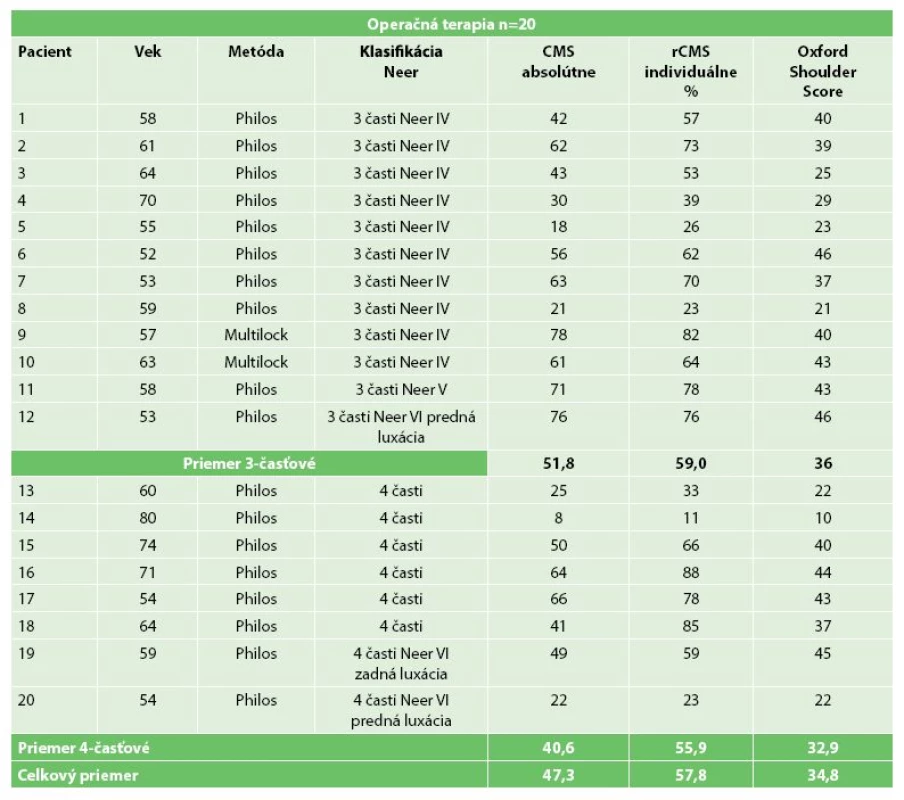
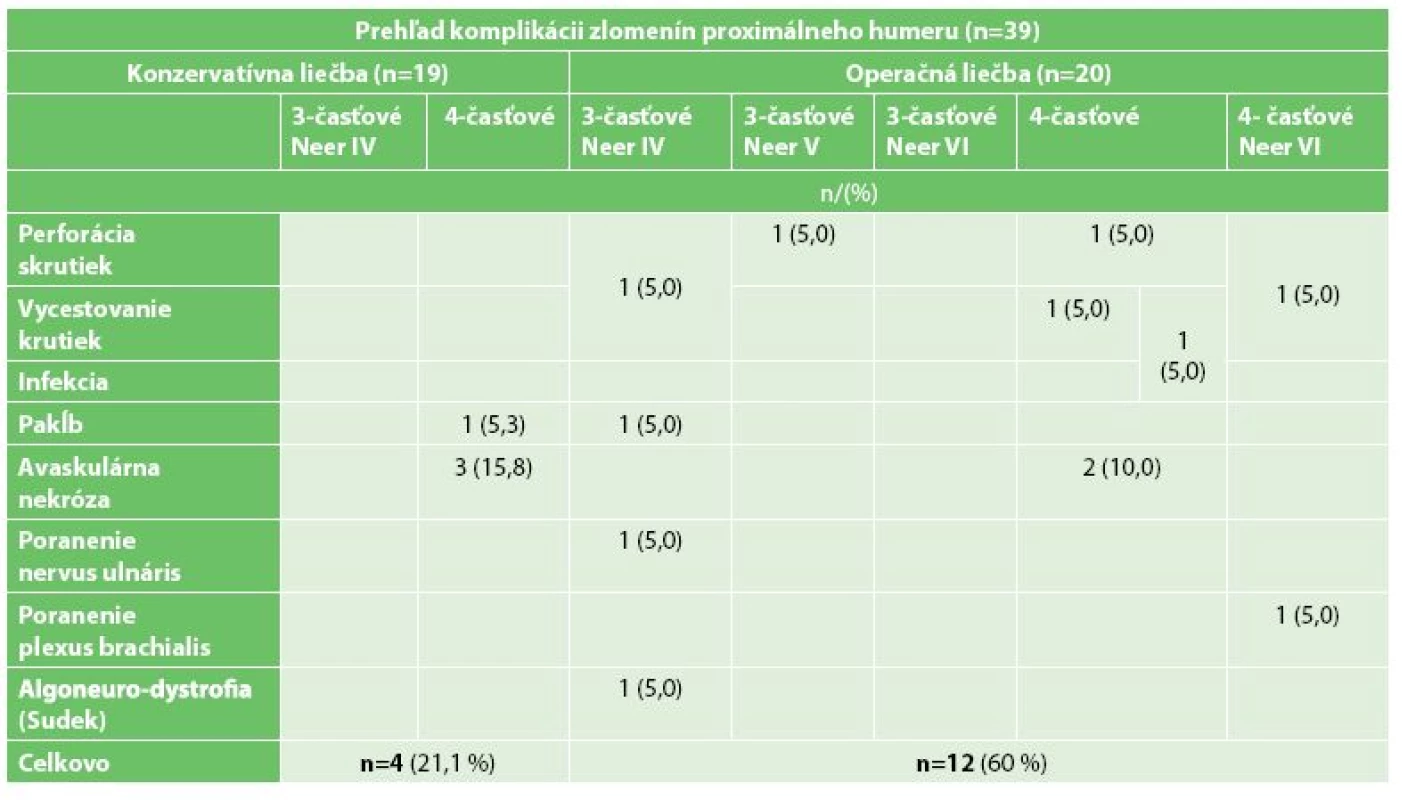
Priemerná dĺžka operácie v celej operačnej skupine bola 91,5±31,9 (45−180) minút. Pri použití PHILOS dlahy operácia trvala priemerne 91,1±33,7 (45−180) minút, v skupine klincov priemerne 95,0±7,1 (90−100) minút. Dĺžka hospitalizácie bola priemerne 5,8±2,9 (2−11) dní. Individuálne relatívne Constant Score (CSindiv) v celej skupine po 12 mesiacoch od operácie bolo priemerne 57,8±23,5 % (11−88 %) (Tab. 1). V skupine liečených pomocou dlahy PHILOS bolo CSindiv 56,0±24,1 % (11−88 %) a v skupine Multilock 73,2±12,7 % (64-82 %). Po 12 mesiacoch od operácie u všetkých 3-časťových zlomenín bolo CSindiv priemerne 59,0±19,7 % (23-82 %) a v skupine PHILOS 56,2±20,1 % (23−78 %). U všetkých 4-časťových zlomenín (všetky v skupine PHILOS) bolo CSindiv priemerne 55,9±29,7 % (11−88 %). Oxford Shoulder Score v celej skupine chirurgicky riešených zlomenín bolo priemerne 34,8±10,6 (10−46) bodov (Tab. 1). Oxford Shoulder Score pre 3 - časťové zlomeniny bolo priemerne 36±9,1 (21−46) bodov a pre 4-časťové zlomeniny priemerne 32,9±13,1 (10−45) bodov. Po roku od úrazu 10 (50 %) pacientov neudávalo žiadnu bolesť, miernu bolesť udávalo 7 (35 %) pacientov a 3 (15 %) pacienti udávali výraznú bolestivosť ramena. Komplikácie sa vyskytli celkovo u 12 (60 %) pacientov (Tab. 3). Polovica komplikácií sa vyskytla u pacientov nad 60 rokov. Pooperačná lézia plexus brachialis (4-časťová Neer VI) si vyžiadala operačnú revíziu. Po roku došlo k reinervácii. Lézia ulnárneho nervu sa skoro pooperačne upravila. V štyroch prípadoch zlyhania materiálu (skrutiek) sa materiál extrahoval. Ostatné prípady si reoperáciu nevyžiadali pre ich bezbolestivý a klinicky nemý charakter. Hlboká infekcia (žena, 80 rokov) sa liečila opakovanými hospitalizáciami a dlhodobo ambulantne celkovo 6 mesiacov (s výsledným CSindiv 11,1 %).
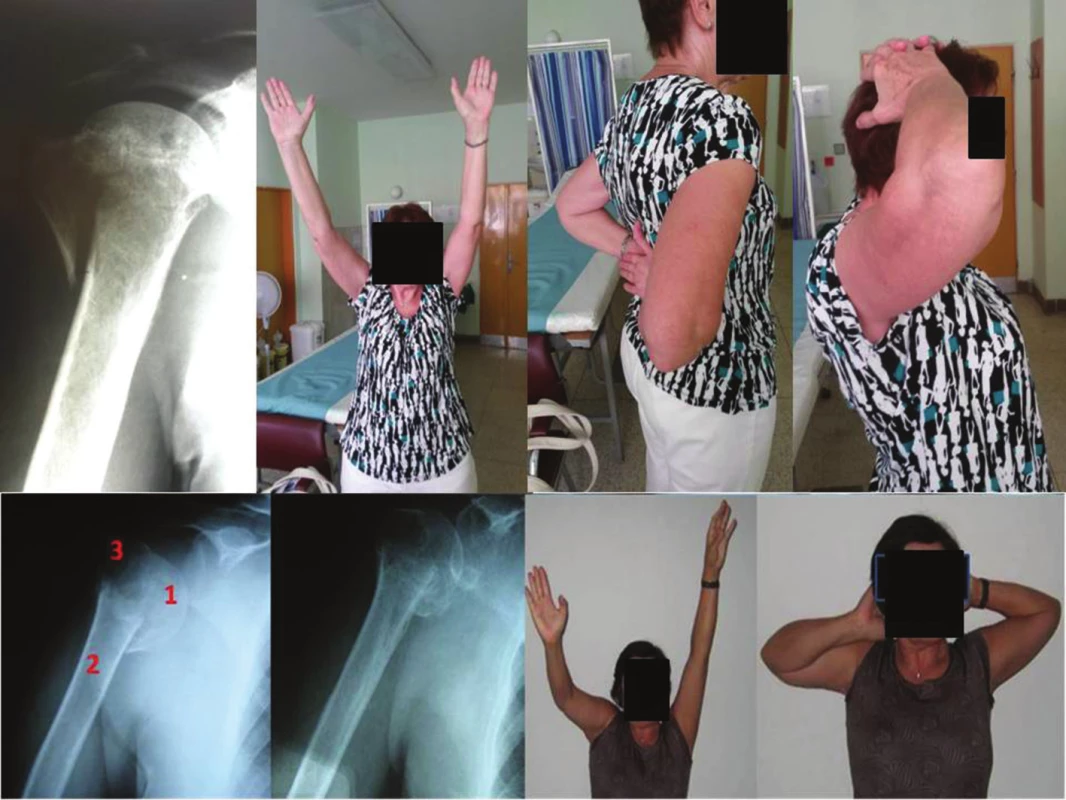
Výsledky neoperačnej skupiny
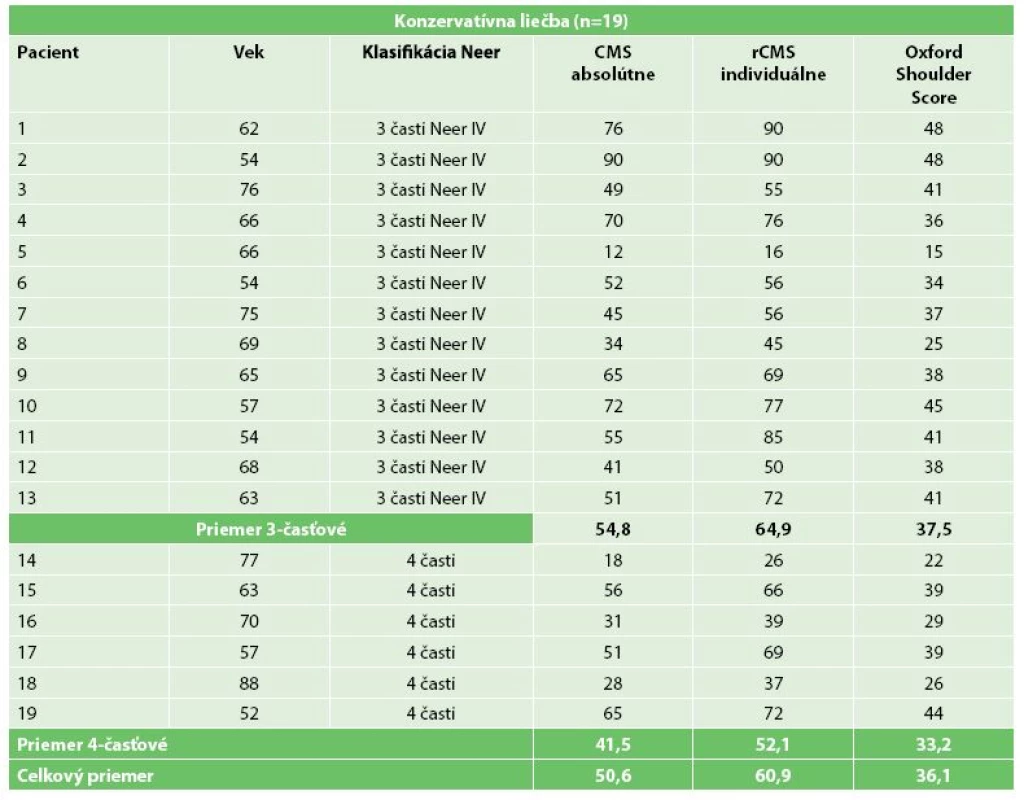
CSindiv skóre po 12 mesiacoch od úrazu bolo v celej neoperačnej skupine priemerne 60,9±20,9 % (16 až 90 %) (Tab. 2). Pre 3-časťové zlomeniny bolo priemerne 64,9±20,9 % (16−90 %) a pre 4-časťové zlomeniny bolo priemerne 52,1±19,7 % (26−72 %). Oxford Shoulder Score hodnotené 12 mesiacov od úrazu bolo u všetkých zlomenín spolu priemerne 36,1±8,9 (15−48) bodov (Tab. 2). Oxford Shoulder Score u 3-časťových zlomenín bolo priemerne 37,5±9,0 (15−48) bodov a u 4-časťových zlomenín priemerne 33,2±8,7 (22–44) bodov. Po roku od úrazu 9 (47,4 %) pacientov neudávalo žiadnu bolesť, miernu bolesť udávalo 9 (47,4 %) pacientov a 1 (5,2 %) pacient udával výraznú bolestivosť ramena. U jednej pacientky (88 rokov) sa zlomenina proximálneho humeru nezhojila a u troch pacientov sa vyskytla avaskulárna nekróza hlavy humeru (2 ženy 77 a 57 rokov, muž 70 rokov). Všetky prípady boli 4-časťové zlomeniny (Tab. 3). Ostatní pacienti (n=15, 78,9 %) boli bez komplikácií.
Použitím štatistických metód sa nezaznamenali významné rozdiely vo funkčných výsledkoch hodnotených individuálnym relatívnym CSindiv skóre a Oxford Shoulder Score po roku sledovania medzi oboma skupinami. Priemerný rozdiel medzi skupinami hodnotenými CSindiv bol mierne v prospech konzervatívnej skupiny (p=0,39; T-test) a zaznamenali sme mierne vyššie Oxford Shoulder Score v prospech konzervatívne liečených pacientov (p=0,34; T-test). Analýzou našich skupín bola skupina operovaných spojená so signifikantne vyššou mierou komplikácií v porovnaní so skupinou neoperovaných (po roku sledovania p=0,022; Fisher exact test).
Diskusia
Najlepšia možná terapia zlomenín proximálneho humeru je stále kontroverzná. Problémom ostávajú dislokované 3 - a 4-časťové zlomeniny starších pacientov. Existuje veľa rôznych štúdii s použitím rôznych chirurgických implantátov a operačných techník, ale ich porovnanie je často ťažké pre nejednotnú skupinu pacientov, klasifikáciu, dĺžku sledovania a nejednotné skórovacie systémy.Najčastejšie používanými implantátmi súčasnosti sú stále uhlovo stabilné dlahy [6,10,11]. Popularitu získavajú intramedulárne implantáty [12], a niektorí majú veľmi dobré výsledky s technikami mini-invazívnymi [13,14]. V našej práci sa najčastejšie (18 krát) použila uhlovo stabilná dlaha a dva krát intramedulárna fixácia pomocou klinca. V skupine našich pacientov operovaných iba pomocou PHILOS dlahy bolo CSindiv po roku sledovania 56,0 %. Pre 3-časťové zlomeniny CSindiv 56,2 % a pre 4-časťové zlomeniny CSindiv 55,9 %, čo sú výsledky horšie ako v nedávno publikovaných štúdiách, aj keď porovnanie je často ťažké, pretože veľa štúdii hodnotí aj 2-časťové zlomeniny spolu s 3 - a 4-časťovými. V štúdii Iacobellisa a kol. [15] sledovali 30 pacientov (3 - a 4-časťové zlomeniny), u 3-časťových zlomenín dosiahlo CSindiv 70,1 % pričom u 4-časťových zlomenín CSindiv 59,9 % (približne ako v našom súbore). Piątkowski a kol. zaznamenali priemerné CSindiv 75,94 % [16]. V štúdii Hirschmanna a kol. sledovali dlhodobo 57 pacientov, po roku sledovania zaznamenali relatívne CSindiv až 83,7 %. Celá sledovaná skupina bola však tvorená 2-, 3 - a 4-časťovými zlomeninami [17]. Chowdary a kol. zaznamenali priemerné CSindiv 88 % ale podobne šlo o výsledky 2-,3 - a 4-časťových zlomenín [18]. V nedávno publikovanej štúdii Acklina a kol.[19] bolo výsledné CSindiv až 91 %. Autor však vyhodnocoval všetky zlomeniny v klasifikácii AO typu A, B, C a použil mini-invazívnu techniku cez laterálny delta-split prístup. V našom súbore sa lepšie výsledky zaznamenali u pacientov liečených pomocou intramedulárne zavedeného klinca (priemerne CSindiv 73,2 %). Šlo však iba o dvoch pacientov pretože s touto technikou pri týchto typoch zlomenín pracoval iba jeden chirurg. Pri použití tejto metódy však Kloub a kol. [12] zaznamenali dlhodobé CSindiv až 85,4 % .
Konzervatívna liečba v retrospektívnej štúdii Zyta [8] u 3 - a 4-časťových zlomenín proximálneho humeru u starších pacientov sledovaných po 10 rokoch viedla k spokojnosti pacientov aj napriek horším funkčným výsledkom. Priemerné CS v ich štúdii bolo u 3-časťových zlomenín 59 bodov a u 4-časťových zlomenín 47 bodov. V našej štúdii bolo absolútne CS pre 3-časťové zlomeniny priemerne 54,8 bodov a pre 4-časťové zlomeniny priemerne 41,5 bodov. Naše výsledky však boli hodnotené iba 12 mesiacov od úrazu.
V nedávnej meta-analýze, JIA a kol. [20] analyzovali šesť randomizovaných klinických štúdii porovnávajúcich operačnú a neoperačnú liečbu zlomenín proximálneho humeru. Výsledky neukázali žiaden štatisticky významný rozdiel medzi oboma skupinami, avšak skupina operovaných bola spojená s vyššou mierou komplikácií (p=0,08). Analýza podskupín tiež neukázala žiaden signifikantný rozdiel v porovnaní vnútornej fixácie (p=0,20) alebo hemiartroplastiky (p=0,28) s neoperačnou liečbou. Analýzou týchto štúdií bola však skupina operovaných spojená so signifikantne vyšším výskytom dodatočných operácií v porovnaní so skupinou neoperovaných. V našom súbore pacientov liečených chirurgicky sa celkovo u 60 % pacientov (n=12) vyskytli komplikácie. V skupine neoperovaných sa vyskytli celkovo u 21,1 % (n=4) pacientov. Analýzou týchto skupín bola skupina operovaných spojená so signifikantne vyššou mierou komplikácií po roku sledovania.
V nedávnej randomizovanej multicentrickej štúdii Rangana a kol. [21] sa porovnávala operačná a neoperačná terapia dislokovaných zlomenín proximálneho humeru u dospelých pacientov. Sledovalo sa spolu 250 pacientov. V Neerovej klasifikácii sa identifikovalo 18 jedno-časťových, 128 dvoj-časťových, 93 troj-časťových a 11 štvor-časťových zlomenín. Oxford Shoulder Score vyhodnotené po 12 mesiacoch v celej skupine operovaných bolo 39,23 bodov a v skupine neoperovaných 38,8 bodov. Po 24 mesiacoch bolo v chirurgickej skupine 40,11 a nechirurgickej 40,40 bodov. Výsledkom tejto štúdie je nesignifikantný rozdiel po dvoch rokoch sledovania medzi oboma skupinami. V našej práci po 12 mesiacoch bolo Oxford Shoulder Score v celej skupine chirurgicky riešených 3 - a 4-časťových zlomenín priemerne 34,8 bodov a v skupine konzervatívne liečených spolu priemerne 36,1 bodov. Výsledkom je podobne nesignifikantný rozdiel medzi oboma skupinami. V našej skupine však neboli hodnotení všetci pacienti s dislokovanými zlomeninami chirurgického krčku proximálneho humeru ale iba pacienti s 3 - a 4-časťovými zlomeninami.
Výsledky liečby publikované rôznymi autormi sú často odlišné aj keď sú použité tie isté operačné techniky. Príčinou môže byť často zle chápaná ale pritom najčastejšie používaná Neerova klasifikácia. Problémy v popisovaní a vyhodnocovaní röntgenovej dokumentácie a následnej klasifikácie zlomenín proximálneho humeru do jednotlivých typov sú v literatúre dobre popísané [22,23]. Táto nejednotnosť v klasifikácii je možným dôvodom rozdielnych výsledkov. V randomizovanej štúdii Brorsona a kol. [24] sa zistilo, že ak Neerovu klasifikáciu používajú mladí neskúsení lekári tak je tento systém príliš nespoľahlivý pre využite v klinickej praxi a výskume. Avšak, ak sa v Neerovej klasifikácii vyškolili skúsení odborníci, úroveň sa zvýšila na dobrú až výbornú a preto sú tieto školenia predpokladom jej správneho použitia. V našej práci sa namiesto zaužívaných termínov 3 - a 4-úlomkové zlomeniny proximálneho humeru používajú termíny 3 - a 4-časťové zlomeniny. Táto terminológia je priamym prekladom originálu a osvedčilo sa nám jej používanie. Často sa stáva, že práve mladší kolegovia klasifikujú zlomeninu ako 3 - alebo 4-úlomkovú pričom často ide o dislokácie, ktoré nespĺňajú kritéria klasifikácie a zlomenina 3-úlomková pritom môže byť zlomenina 1-časťová. Teda vzniknuté tri úlomky tvoria stále jednu časť (one-part fracture), ktorú by sme nesprávne mohli preložiť ako 1-úlomkovú čo by však nebolo ani logické. To isté platí o 2-, 3-, a 4-úlomkových zlomeninách.
Horšie funkčné výsledky tejto práce u operovaných pacientov mohli byť podmienené viacerými skutočnosťami. Prvou je veľký počet chirurgov operujúcich na málom počte pacientov. Avšak, vzhľadom na spádovú oblasť nášho pracoviska, nebolo možné sledovať a operovať väčší počet. Priemerný vek operovanej skupiny nášho súboru je nad 60 rokov, čo taktiež mohlo ovplyvniť konečné výsledky [17]. Ďalšou príčinou mohla byť horšia kvalita repozície zlomeniny. Anatomická repozícia zlomenín proximálneho humeru je priamo úmerná dobrým funkčným výsledkom [25,12]. Na druhej strane však precízna anatomická rekonštrukcia u osteoporotických kostí je často problematická [26]. Mnohí autori používajú preto augmentáciu autograftmi alebo allograftmi. Na základe perioperačného vyhodnotenia kvality segmentov proximálneho humeru sa chirurg nášho pracoviska rozhodol pre anatomickú repozíciu (pri lepšej kvalite kostí) alebo indikoval repozíciu a osteosyntézu vo valgozite hlavy humeru s impakciou artikulárneho segmentu na diafyzárnu časť (pri horšej kvalite kostí) aby tak zaručil stabilnú situáciu proximálnej časti humeru a vyhol sa varóznej komplikácii. V štúdii Agudela a kol. [27] sa vyhodnotilo retrospektívne 153 pacientov liečených uzamykateľnými dlahami a zistilo sa, že ak bol pooperačný uhol medzi hlavou a diafýzou ≥120˚ bola zaznamená nízka incidencia zlyhania fixácie pričom uhol <120˚ (varus) bol výrazne asociovaný so skorým zlyhaním. Všeobecne teda u osteoporotických zlomenín nebola snaha o zaručenie anatomickej repozície, ale repozície stabilnej. Táto neanatomická rekonštrukcia však mohla znamenať zmenu v biomechanike glenohumerálneho kĺbu [26] a mohla viesť u našich pacientov k horším konečným výsledkom. Výsledky tiež mohli byť ovplyvnené dĺžkou sledovania pacientov, ktorá je v predloženej práci jeden rok. Túto dobu možno považovať za dostačujúcu na vyhodnotenie efektu chirurgickej liečby [28], avšak je známe, že aj po tejto dobe dochádza k zlepšeniu celkových funkčných výsledkov [17]. Na druhej strane ale dochádza aj k vzniku neskorých komplikácií ako je napríklad avaskulárna nekróza hlavice, aj keď táto je často asymptomatická [29].
Záver
Operačná terapia 3 - a 4 -časťových zlomenín proximálneho humeru je náročná. Klasická osteosyntéza uhlovo-stabilnou dlahou použitím deltoideopektorálneho prístupu je u týchto typov zlomenín u nás populárna avšak zaťažená množstvom komplikácií. Pri jej použití, obzvlášť u starších pacientov, boli v našom súbore funkčné výsledky porovnateľné s liečbou konzervatívnou. Pre zaručenie čo najlepších konečných výsledkov by mala byť vždy starostlivo vyhodnotená indikácia, výber pacienta, operačná metóda, skúsenosti operatéra a správne aplikovaná rehabilitácia.
Konflikt záujmov
Autori článku vyhlasujú, že nie sú v súvislosti so vznikom tohto článku v konflikte záujmov, a že tento článok nebol publikovaný v žiadnom inom časopise.
MUDr. Miroslav Kilian
Antolská 11
851 07 Bratislava
e-mail: mirokilian@seznam.cz
Sources
1. Kristiansen B. Treatment of displaced fractures of the proximal humerus: transcutaneous reduction and Hoffmann‘s external fixation. Injury 1989;195 : 20.
2. Horak J, Nilsson BE. Epidemiology of fracture of the upper end of the humerus. Clin Orthop Relat Res 1975;112 : 250−3.
3. Court-Brown CM, Garg A, Mcqueen MM. The epidemiology of proximal humeral fractures. Acta Orthop Scand 2001;72 : 365−71.
4. Palvanen M, Kannus P, Niemi S, et al. Update in the epidemiology of proximal humeral fractures. Clin Orthop Relat Res 2006;442 : 87−92.
5. Gaebler C, Mcqueen MM, Court-Brown CM. Minimally displaced proximal humeral fractures: epidemiology and outcome in 507 cases. Acta Orthop Scand 2003;74 : 580−5.
6. Sommer C, Gautier E, Müller M, et al. First clinical results of the Locking Compression Plate (LCP). Injury 2003;34 : 43−54.
7. Perren SM, Linke K, Schwieger D, et al. Aspects of internal fixation of fractures in porotic bone. Principles, technologies and procedures using locked plate screws. Acta Chir Orthop Traum Cech 2005;72 : 89−97.
8. Zyto K. Non-operative treatment of comminuted fractures of the proximal humerus in elderly patients. Injury 1998;29 : 349−52.
9. Fialka C, Oberleitner G, Stampfl P, et al. Modification of the Constant-Murley shoulder score-introduction of the individual relative Constant score Individual shoulder assessment. Injury 2005;36 : 1159−65.
10. Moonot P, Ashwood N, Hamlet M. Early results for treatment of three - and four-part fractures of the proximal humerus using the PHILOS plate system. J Bone Joint Surg Br 2007;89 : 1206−9.
11. Křivohlávek M, Lukás R, Taller S, et al. Use of angle-stable implants for proximal humeral fractures: prospective study. Acta Chir Orthop Traum Cech 2008;75 : 212−20.
12. Kloub M, Holub K, Polakova S. Nailing of three - and four-part fractures of the humeral head - long-term results. Injury 2014; 45:S29−37.
13. Tauber M, Hirzinger C, Hoffelner T, et al. Midterm outcome and complications after minimally invasive treatment of displaced proximal humeral fractures in patients younger than 70 years using the Humerusblock. Injury 2015; 46 : 1914−20.
14. Šmejkal K, Lochman P, Dědek T, et al. Operační léčba zlomenin proximálního humeru. Acta Chir Orthop Traum Cech 2011;78 : 321−7.
15. Iacobellis C, Fountzoulas K, Aldegheri R. Plating of proximal fracture of the humerus: a study of 30 cases. Musculoskelet Surg 2011;95 : 43–S48.
16. Piątkowski K, Kwiatkowski K, Piekarczyk P, et al. Outcome of comminuted proximal humerus fracture treatment with locking compression plate. Pol Orthop Trauma 2013;78 : 239−46.
17. Hirschmann MT, Fallegger B, Amsler F, et al. Clinical longer-term results after internal fixation of proximal humerus fractures with a locking compression plate (PHILOS). J Orthop Trauma 2011;25 : 286−93.
18. Chowdary U, Prasad H, Subramanyam PK. Outcome of locking compression plating for proximal humeral fractures: a prospective study. Journal of Orthop Surg 2014;22 : 4−8.
19. Acklin Y, Stoffel K, Sommer C. A prospective analysis of the functional and radiological outcomes of minimally invasive plating in proximal humerus fractures. Injury Int J Care Injured 2013;44 : 456–60.
20. Jia Z, Li W, Qin Y, Li H, et al. Operative versus nonoperative treatment for complex proximal humeral fractures: a meta-analysis of randomized controlled trials. Orthopedics 2014;37 : 543−51.
21. Rangan A, Handoll H, Brealey S, et al. Surgical vs nonsurgical treatment of adults with displaced fractures of the proximal humerus: the PROFHER randomized clinical trial. JAMA 2015;313 : 1037−47.
22. Bernstein J, Adler LM, Blank JE, et al. Evaluation of the Neer system of classification of proximal humeral fractures with computerized tomographic scans and plain radiographs. J Bone Joint Surg [Am] 1996;78-A:1371−5.
23. Sjödén GO, Movin T, Aspelin P, et al. 3D-radiographic analysis does not improve the Neer and AO classifications of proximal humeral fractures. Acta Orthop Scand 1999;70 : 325−8.
24. Brorson S, Bagger J, Sylvest A, et al. Improved interobserver variation after training of doctors in the Neer system. J Bone Joint Surg [Br] 2002;84-B:950−4.
25. Erasmo R, Guerra G, Guerra L. Fractures and fracture-dislocations of the proximal humerus: A retrospective analysis of 82 cases treated with the Philos locking plate. Injury 2014;45 : 43−8.
26. Fjalestad T, Hole MØ, Hovden IAH, et al. Surgical treatment with an angular stable plate for complex displaced proximal humeral fractures in elderly patients: A randomized controlled trial. J Orthop Trauma 2012;26 : 98−106.
27. Agudelo J, Schürmann M, Stahel P, et al. Analysis of efficacy and failure in proximal humerus fractures treated with locking plates. J Orthop Trauma 2007;21 : 676−81.
28. Olsson C, Nordquist A, Petersson CJ. Long-term outcome of a proximal humerus fracture predicted after 1 year. A 13-year prospective population-based followup study of 47 patients. Acta Ortop Scand 2005;76 : 397−402.
29. Cordasco FA, Bigliani LU. Complications of proximal humerus fractures. Technol Orthopead 1997;12 : 42–50.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2016 Issue 2
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
-
All articles in this issue
- Surgical versus non-surgical treatment for 3- and 4-part proximal humerus fractures
- Liver metastases from colon and rectal cancer in terms of differences in their clinical parameters
- Tissue cyanoacrylate glue in partial nephrectomy – our own experience and assessment
- Diagnosis and treatment of billiary ileus
- Total duodenopancreatectomy for renal cell carcinoma metastases – case report
- Castleman disease – unusual finding after operation of retroperitoneal tumor of young patient
- Complications of pancreato-duodenectomy
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Complications of pancreato-duodenectomy
- Surgical versus non-surgical treatment for 3- and 4-part proximal humerus fractures
- Diagnosis and treatment of billiary ileus
- Total duodenopancreatectomy for renal cell carcinoma metastases – case report
